Académique Documents
Professionnel Documents
Culture Documents
Penegakan Diagnosis Geriatri
Transféré par
Dyah RahmawatiDescription originale:
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Penegakan Diagnosis Geriatri
Transféré par
Dyah RahmawatiDroits d'auteur :
Formats disponibles
1
3. Pendekatan Diagnosis Klinis Pada Penyakit Geriatri
Evaluasi lansia biasanya berbeda dari evaluasi medis standar. Untuk
pasien usia lanjut, terutama mereka yang sangat tua atau lemah, anamnesis dan
pemeriksaan fisik mungkin harus dilakukan pada waktu yang berbeda, dan
pemeriksaan fisik mungkin memerlukan 2 sesi karena pasien menjadi lelah.
(Martono, 2011)
Lansia juga memiliki, masalah kesehatan yang berbeda sering lebih
rumit,misalnya beberapa kelainan, yang mungkin memerlukan penggunaan
banyak obat (kadang-kadang disebut polifarmasi) dan kemungkinan lebih besar
sehingga obat yang diresepkan beresiko tinggi. Diagnosis mungkin rumit,
mengakibatkan delays/missed diagnosis dan kadang-kadang obat yang
digunakan tidak tepat. Problem deteksi dini menghasilkan intervensi awal,
yang dapat mencegah kerusakan dan meningkatkan kualitas hidup seringkali
relatif kecil, intervensi tidak mahal (misalnya, perubahan gaya hidup). Dengan
demikian, beberapa pasien lansia, khususnya lemah atau sakit kronis,
sebaiknya dievaluasi dengan menggunakan penilaian geriatri komprehensif.
yang meliputi evaluasi fungsi dan kualitas hidup, sering oleh tim
interdisipliner. (Martono, 2011)
Multiple disorders
Rata-rata, pasien lansia memiliki 6 gangguan terdiagnosis, dan
dokter sering tidak menyadari.Gangguan dalam satu sistem organ dapat
melemahkan sistem lain. memperburuk kerusakan keduanya dan
menyebabkan kecacatan, ketergantungan dan tanpa intervensi, kematian.
Beberapa gangguan menyulitkan diagnosis dan pengobatan dan efek dari
gangguan yang diperbesar oleh kerugian sosial (misalnya, isolasi) dan
kemiskinan (sebagai pasien berusia lebih panjang sumber daya mereka dan
rekan-rekan yang mendukung) dan karena masalah fungsional dan
keuangan..
Dokter juga harus memberi perhatian khusus terhadap gejala
tertentu yang umum geriatri (misalnya, delirium, pusing, sinkop, jatuh,
masalah
mobilitas,
berat
badan
atau
kehilangan
nafsu
makan,
inkontinensia urin) karena dapat mengakibatkan gangguan beberapa sistem
organ.
Jika pasien memiliki beberapa kelainan, perawatan (misalnya,
istirahat di tempat tidur, operasi, obat-obatan) harus terintegrasi dengan
baik, memperlakukan satu gangguan tanpa mengobati gangguan terkait
dapat mempercepat penurunan. Juga, pemantauan hati-hati diperlukan
untuk menghindari konsekuensi iatrogenik. Dengan istirahat total, pasien
lansia bisa kehilangan 5 sampai 6% dari massa otot dan kekuatan setiap
hari (menyebabkan sarcopenia), dan efek dari istirahat saja pada akhirnya
dapat mengakibatkan kematian.
Missed or delayed diagnosis
Gangguan yang umum di kalangan orang tua sering tidak terjawab atau
diagnosis tertunda.Dokter harus menggunakan riwayat, pemeriksaan fisik,
dan tes laboratorium sederhana untuk aktif menskrining pasien lansia
untuk gangguan yang hanya atau yang biasa terjadi pada orang tua, ketika
didiagnosis lebih awal, gangguan ini sering dapat lebih mudah diobati.
Diagnosis dini sering tergantung pada keakraban klinisi dengan perilaku
pasien dan riwayat, termasuk status mental. Umumnya, tanda-tanda
pertama gangguan fisik mental atau emosional. Jika dokter tidak
menyadari kemungkinan ini dan atribut tanda-tanda demensia, diagnosis
dan pengobatan dapat ditunda.
Polypharmacy
Resep dan penggunaan obat OTC harus ditinjau secara teratur, terutama
untuk interaksi obat dan penggunaan obat dinilai kurang tepat bagi lansia.
Ketika beberapa obat yang digunakan, manajemen berbasis komputer
lebih efisien.
Caregiver problems
Kadang-kadang, masalah pasien usia lanjut yang berkaitan dengan
kelalaian atau penyalahgunaan oleh pengasuh mereka. Dokter harus
mempertimbangkan
penyalahgunaan
obat
kemungkinan
oleh
penyalahgunaan
pengasuh
jika
keadaan
pasien
dan
dan
temuan
menyarankan. Pola injury tertentu sangat sugestif, termasuk:
a. Sering memar, terutama di daerah-daerah sulit dijangkau (misalnya,
tengah belakang)
b. Memar cengkeraman dari lengan atas
c. Memar dari genital
d. Peculiar burns
e. Fearfulness tak dapat dijelaskan dari pengasuh pada pasien
Riwayat
Sering kali, lebih banyak waktu yang dibutuhkan untuk
mewawancarai dan mengevaluasi pasien lansia, sebagian karena mereka
mungkin memiliki karakteristik yang mengganggu evaluasi. Berikut ini
harus dipertimbangkan (Martono, 2011):
a. Defisit sensorik: Gigi palsu, kacamata, atau alat bantu dengar, jika
biasanya dipakai, harus dipakai untuk memfasilitasi komunikasi
selama wawancara. Pencahayaan yang memadai dan penghapusan
gangguan visual atau auditori juga membantu.
b. Underreporting symptoms: Lansia pasien mungkin tidak melaporkan
gejala yang mereka anggap bagian dari penuaan normal (misalnya,
dyspnea, pendengaran atau penglihatan defisit, masalah memori,
inkontinensia, gangguan cara berjalan, konstipasi, pusing, jatuh).
Namun, tidak ada gejala harus dikaitkan dengan penuaan normal
kecuali evaluasi menyeluruh dilakukan dan kemungkinan penyebab
lain telah dieliminasi.
c. Manifestasi yang tidak biasa dari gangguan: Pada orang tua,
manifestasi khas gangguan mungkin tidak ada, Sebaliknya, lansia
dapat hadir dengan gejala umum (misalnya, kelelahan, kebingungan,
penurunan berat badan).
d. Penurunan fungsional sebagai satu-satunya manifestasi: Gangguan
dapat bermanifestasi penurunan semata-mata sebagai fungsional.
Dalam kasus ini, pertanyaan standar mungkin tidak berlaku. Misalnya,
ketika ditanya tentang gejala sendi, penderita arthritis parah mungkin
tidak melaporkan nyeri, bengkak, atau kaku, tapi kalau ditanya tentang
perubahan dalam kegiatan, mereka dapat melaporkan bahwa mereka
tidak lagi mengambil jalan-jalan atau tidak ada lagi relawan di rumah
sakit. Pertanyaan tentang durasi penurunan fungsional (misalnya,
"Sudah berapa lama Anda tidak dapat melakukan belanja Anda
sendiri?")dapat
memperoleh
informasi
yang
berguna.
Mengidentifikasi orang-orang ketika mereka baru saja mulai
mengalami kesulitan melakukan kegiatan dasar hidup sehari-hari
(ADL) atau
ADL instrumental (IADLs) dapat memberikan lebih
banyak kesempatan untuk intervensi untuk mengembalikan fungsi
atau untuk mencegah penurunan lebih lanjut dan dengan demikian
mempertahankan independence.
e. Kesulitan mengingat: Pasien mungkin tidak akurat mengingat
penyakit masa lalu, rawat inap, operasi, dan penggunaan obat, dokter
mungkin harus mendapatkan data tersebut di tempat lain (misalnya,
dari anggota keluarga, pembantu kesehatan rumah, atau catatan medis)
f. Takut: Lansia mungkin enggan untuk melaporkan gejala karena
mereka takut rawat inap, yang mereka dapat mengaitkan dengan
kematian.
g. Gangguan terkait usia dan masalah: Depresi (umum di kalangan
lansia), kerugian kumulatif dari usia tua, dan ketidaknyamanan akibat
gangguan dapat membuat lansia kurang tepat untuk memberikan
informasi yang berhubungan dengan kesehatan ke dokter. Pasien
dengan gangguan kognisi mungkin memiliki masalah kesulitan
menjelaskan, menghambat evaluasi dokter.
Riwayat kesehatan
Ketika menanyakan pasien tentang riwayat kesehatan masa lalu mereka,
dokter harus menanyakan tentang gangguan yang digunakan untuk
menjadi lebih umum (misalnya, demam rematik, poliomyelitis) dan
tentang perawatan usang (misalnya, terapi pneumotoraks untuk TB,
merkuri untuk sifilis). Riwayat imunisasi (misalnya, tetanus, influenza,
pneumokokus), reaksi negatif terhadap imunisasi, dan hasil tes kulit untuk
TBC diperlukan. Jika pasien ingat menjalani operasi tapi tidak ingat
prosedur
atau
tujuannya,
catatan
bedah
harus
diperoleh
jika
memungkinkan. Dokter harus mengajukan pertanyaan yang dirancang
untuk secara sistematis meninjau setiap area tubuh atau sistem dan dengan
demikian memeriksa gangguan lain dan masalah umum bahwa pasien
mungkin sudah lupa untuk menyebutkan. (Martono, 2011)
Riwayat obat
Riwayat obat harus dicatat, dan salinannya harus diberikan kepada pasien
atau pengasuh mereka. Ini harus berisi
a. obat yang digunakan
b. dosis
c.
d.
e.
f.
jadwal dosis
resep
Alasan untuk meresepkan obat
Sifat yang tepat dari alergi obat
Semua obat yang digunakan harus dicatat: obat topikal (yang dapat
diserap secara sistemik), obat bebas (yang dapat memiliki konsekuensi
serius jika sering digunakan dan dapat berinteraksi dengan obat resep),
suplemen makanan, dan persiapan obat herbal (karena banyak dapat
berinteraksi negatif dengan resep dan OTC obat-obatan).Pasien atau
anggota keluarga harus diminta untuk membawa semua obat di atas dan
suplemen pada kunjungan awal dan secara berkala sesudahnya. Dokter
dapat membuat pasien yakin memiliki obat yang diresepkan, tetapi
kepemilikan obat ini tidak menjamin kepatuhan. Menghitung jumlah tablet
di setiap botol selama pertama dan berikutnya kunjungan mungkin
diperlukan. Jika orang lain selain pasien mengelola obat, orang yang
diwawancarai.Pasien harus diminta untuk menunjukkan kemampuan
mereka untuk membaca label (sering dicetak dengan huruf kecil), wadah
terbuka (terutama jenis resisten anak), dan mengakui obat-obatan. Pasien
harus disarankan untuk tidak menaruh obat mereka ke dalam satu wadah.
(Martono, 2011)
Riwayat alkohol, tembakau, dan penggunaan obat: Pasien yang
merokok harus diberi konseling untuk berhenti dan, jika mereka terus,
untuk tidak merokok di tempat tidur karena lansia lebih mungkin untuk
jatuh tertidur saat melakukannya.Pasien harus diperiksa untuk tanda-tanda
gangguan penggunaan alkohol, yang kurang terdiagnosis pada orang tua.
Tanda-tanda tersebut termasuk kebingungan, kemarahan, permusuhan,
alkohol bau pada nafas, gangguan keseimbangan dan gaya berjalan,
tremor, neuropati perifer, dan kekurangan gizi, skrining kuesioner dan
pertanyaan tentang kuantitas dan frekuensi konsumsi alkohol dapat
membantu. Dokter menanyakan apakah pasien pernah merasa
a. Perlu Kurangi minum
b. Terganggu oleh kritikan tentang minum
c. Bersalah tentang minum (Martono, 2011)
Riwayat Nutrisi
Jenis, jumlah, dan frekuensi makanan yang dimakan ditentukan. Pasien
yang makan 2 kali sehari beresiko kekurangan gizi. Dokter harus
bertanya tentang hal-hal berikut (Martono, 2011):
a. Setiap diet khusus (misalnya, rendah garam, rendah karbohidrat) atau
b.
c.
d.
e.
diresepkan diet
Asupan serat makanan dan vitamin yang ditentukan atau OTC
Berat badan
Aksesibilitas toko makanan dan fasilitas dapur yang cocok
Berbagai dan kesegaran makanan
Kemampuan untuk makan (misalnya, mengunyah dan menelan)
dievaluasi. Ini mungkin terganggu oleh xerostomia dan / atau gigi
masalah, yang umum di kalangan orang tua. Penurunan rasa atau bau
dapat mengurangi kenikmatan makan, sehingga pasien dapat makan lebih
sedikit. Pasien dengan visi menurun, arthritis, imobilitas, atau tremor
mungkin mengalami kesulitan menyiapkan makanan dan dapat melukai
atau membakar diri saat memasak. Pasien yang khawatir tentang
inkontinensia urin dapat mengurangi asupan cairan mereka, sebagai
akibatnya, mereka mungkin makan lebih sedikit makanan. (Martono,
2011)
Riwayat kesehatan mental:
Masalah kesehatan mental mungkin tidak terdeteksi dengan mudah pada
pasien usia lanjut. Gejala yang mungkin mengindikasikan gangguan
kesehatan mental pada pasien yang lebih muda (misalnya, insomnia,
perubahan pola tidur, sembelit, disfungsi kognitif, anoreksia, penurunan
berat badan, kelelahan, keasyikan dengan fungsi tubuh, peningkatan
konsumsi alkohol) mungkin memiliki penyebab lain pada orang tua.
Kesedihan, putus asa, dan menangis episode dapat menunjukkan depresi.
Lekas marah bisa menjadi gejala afektif utama depresi, atau pasien
mungkin hadir dengan disfungsi kognitif. Kecemasan umum adalah
gangguan mental yang paling umum ditemui pada pasien usia lanjut dan
sering disertai dengan depresi.Pasien harus ditanya tentang delusi dan
halusinasi, melewati perawatan kesehatan mental (termasuk psikoterapi,
pelembagaan, dan terapi electroconvulsive), penggunaan obat-obatan
psikoaktif, dan perubahan terbaru dalam keadaan. Banyak situasi
(misalnya, kehilangan terkini dari orang yang dicintai, kehilangan
pendengaran, perubahan di tempat tinggal atau situasi hidup, kehilangan
kebebasan) dapat menyebabkan depresi.Spiritual dan religius preferensi
pasien, termasuk interpretasi mereka pribadi penuaan, kesehatan menurun,
dan kematian, harus diperjelas. (Martono, 2011)
Status fungsional:
Apakah pasien dapat berfungsi secara independen, butuh bantuan dengan
kegiatan dasar hidup sehari-hari (ADLs) atau ADL instrumental (IADLs),
atau butuh bantuan total ditentukan, sering sebagai bagian dari penilaian
geriatri komprehensif. Pasien mungkin diminta pertanyaan-pertanyaan
terbuka tentang kemampuan mereka untuk melakukan kegiatan, atau
mereka mungkin akan diminta untuk mengisi instrumen penilaian standar
dengan pertanyaan tentang ADL dan IADLs tertentu (Martono, 2011)
Riwayat sosial
Dokter harus mengidentifikasi pengaturan hidup pasien , terutama di mana
dan dengan siapa mereka hidup ( misalnya , sendirian di sebuah rumah
terpencil , di sebuah gedung apartemen yang sibuk ) , aksesibilitas tempat
tinggal mereka ( misalnya , naik tangga atau bukit ) , dan apa yang moda
transportasi yang tersedia bagi mereka . Faktor-faktor tersebut
mempengaruhi kemampuan orang tua untuk mendapatkan makanan ,
perawatan kesehatan , dan sumber daya penting lainnya . Kunjungan
rumah , meskipun sulit untuk mengatur , dapat memberikan informasi
penting . Sebagai contoh, dokter dapat memperoleh wawasan tentang gizi
dari isi kulkas dan sekitar beberapa ADL dari kondisi kamar mandi itu .
Jumlah kamar , jumlah dan jenis ponsel , kehadiran asap dan detektor
karbon monoksida , dan kondisi pipa dan sistem pemanas ditentukan ,
seperti ketersediaan lift , tangga , dan AC. Evaluasi keamanan rumah dapat
mengidentifikasi fitur rumah yang dapat menyebabkan jatuh (misalnya ,
pencahayaan yang buruk , bathtub licin , karpet unanchored), dan solusi
dapat disarankan. Setelah pasien menggambarkan hari-hari biasa, termasuk
kegiatan seperti membaca, menonton televisi, bekerja, olahraga, hobi, dan
interaksi dengan orang lain, memberikan informasi berharga.Dokter harus
bertanya tentang hal-hal berikut (Martono, 2011):
a. Frekuensi dan sifat kontak sosial (misalnya, teman, kelompok warga
senior '), kunjungan keluarga, dan partisipasi keagamaan atau spiritual
b. Mengemudi dan ketersediaan bentuk lain dari transportasi
c. Pengasuh dan sistem pendukung (misalnya, gereja, kelompokkelompok warga senior, teman, tetangga) yang tersedia untuk pasien
d. Kemampuan anggota keluarga untuk membantu pasien (misalnya,
status pekerjaan mereka, kesehatan mereka, waktu perjalanan ke
rumah pasien)
e. Sikap pasien terhadap anggota keluarga dan sikap mereka terhadap
pasien (termasuk tingkat ketertarikan mereka dalam membantu dan
kemauan untuk membantu)
COMPREHENSIVE GERIATRIC ASSESSMENT
Penilaian
geriatri
komprehensif
adalah
suatu
proses
multidimensional yang dirancang untuk menilai kemampuan fungsional,
kesehatan (fisik, kognitif, dan mental), dan situasi socioenvironmental
orang tua. (Martono, 2011)
Penilaian geriatri
komprehensif
khusus
dan
benar-benar
mengevaluasi kemampuan fungsional dan kognitif, dukungan sosial, status
keuangan, dan faktor lingkungan serta kesehatan fisik dan mental.
Idealnya, pemeriksaan rutin pasien lansia mencakup banyak aspek
penilaian geriatri komprehensif, membuat 2 pendekatan yang sangat mirip.
Hasil penilaian yang digabungkan dengan intervensi yang berkelanjutan
yang dirancang secara individual (misalnya, rehabilitasi, pendidikan,
konseling, layanan pendukung). (Martono, 2011)
Perhitungan penilaian geriatri membatasi penggunaannya. Dengan
demikian, penilaian ini dapat digunakan terutama pada pasien usia lanjut
berisiko tinggi, seperti lemah atau sakit kronis (misalnya, diidentifikasi
melalui kuesioner kesehatan yg berlapis baja atau wawancara di rumah
atau tempat pertemuan). Anggota keluarga juga dapat meminta rujukan
untuk penilaian geriatri. Penilaian dapat memiliki manfaat sebagai berikut:
a. Peningkatan perawatan dan hasil klinis
b. Akurasi diagnostik yang lebih besar
c. Peningkatan status fungsional dan mental
d. Mortalitas
e. Penurunan penggunaan perawatan rumah dan rumah sakit
perawatan akut
f. Kepuasan yang lebih besar dengan hati-hati
Jika pasien lanjut usia yang relatif sehat, evaluasi medis standar mungkin
tepat. Penilaian geriatri komprehensif yang paling berhasil bila dilakukan
oleh tim interdisipliner geriatri (biasanya, geriatrician, perawat, pekerja
sosial, dan apoteker). Biasanya, penilaian dilakukan dalam pengaturan
rawat jalan. Namun, pasien dengan gangguan fisik atau mental dan pasien
sakit kronis mungkin memerlukan penilaian rawat inap. (Martono, 2011)
Assessment Domains
Domain utama dinilai adalah
a. Kemampuan fungsional: Kemampuan untuk melakukan aktivitas
hidup sehari-hari (ADLs) dan ADL instrumental (IADLs) dinilai. ADL
termasuk makan, berpakaian, mandi, mentransfer antara tempat tidur
dan kursi, menggunakan toilet, dan mengendalikan kandung kemih
dan usus. IADLs memungkinkan orang untuk hidup mandiri dan
termasuk menyiapkan makanan, melakukan pekerjaan rumah tangga,
mengambil
obat,
terjadi
tugas,
mengelola
keuangan,
dan
menggunakan telepon.
b. Kesehatan fisik: Sejarah dan pemeriksaan fisik harus mencakup
masalah umum di kalangan orang tua (misalnya, masalah dengan
penglihatan,
pendengaran,
penahanan,
cara
berjalan,
dan
keseimbangan).
c. Kognisi dan kesehatan mental: Beberapa tes skrining divalidasi untuk
disfungsi kognitif (misalnya, pemeriksaan status mental) dan untuk
depresi (misalnya, Skala Depresi Geriatri) bisa digunakan.
d. Socioenvironmental situation: pasien interaksi sosial, sumber daya
yang tersedia dukungan sosial, dan kebutuhan khusus dan keamanan
dan kenyamanan lingkungan pasien ditentukan, sering oleh perawat
atau pekerja sosial. Faktor-faktor tersebut mempengaruhi pendekatan
pengobatan yang digunakan.
a. Instrumen standar membuat evaluasi domain tersebut lebih handal dan
efisien. Mereka juga memfasilitasi komunikasi informasi klinis antara
praktisi kesehatan dan pemantauan perubahan kondisi pasien dari
waktu ke waktu. (Martono, 2011)
10
Form Assesment Getiatri
A. IDENTITAS
Nama
Jenis Kelamin
: Laki-Laki/ Perempuan
Umur
: .. Th
Agama
: Islam/Katolik/Kristen/Hindu/Budha
Pendidikan : Tidak sekolah/SD/SMP/SMA/D3/S1/S2/S3
Alamat/Hp :
Pekerjaan :
Kegiatan sekarang :
Nama orang terdekat
Alamat
Jumlah anak
:......
Laki-laki: orang ; Perempuan :
orang
Assesmen dilakukan atas saran : diri sendiri/orang lain, sebutkan :
B. ANAMNESIS:
1. Keluhan Utama
2. Riwayat Penyakit sekarang :
3. Riwayat penyakit dahulu:
4. Riwayat pembedahan/operasi :
Tanggal/tahun
Jenis Operasi
5. Riwayat dirawat dirumah sakit :
Tanggal/tahun
Rumah sakit
Diagnosa
6. Riwayat kesehatan lain :
Pemeriksaan kesehatan menyeluruh
- Tempat
- Tahun
11
- Kesimpulan :
Pemeriksaan Gigi/Gigi Tiruan
- Tempat
:
- Tahun
- Kesimpulan :
7. Riwayat alergi
8. Kebiasaan
Merokok
Minum alkohol
Minum kopi
Olahraga(jenis/intensitas)
9. Obat-obatan saat ini :
10. Ringkasan Gejala :
Penilaian penderita atas kesehatanya sendiri :
Ringkasan gejala khas, beri tanda A bila akut K bila Kronik
Berikan penjelasan ringkas pada gejala yang ada
- Anoreksia
: (A/K)
- Lelah/capai
: (A/K)
- BB turun
: (A/K)
- Insomnia
: (A/K)
- Nyeri kepala
: (A/K)
- Gg.Pengelihatan
: (A/K)
- Gg.Pendengaran
: (A/K)
- Gg.Gigi tiruan
: (A/K)
- Batuk/mengi
: (A/K)
- Sesak nafas
:
Tak enak didada : (A/K)
Saat waktu kerja : (A/K)
Sesak waktu tidur : (A/K)
-
Sembab kaki
Jatuh
Pingsan
Nyeri telan
Nyeri perut
Gangguan BAB
Kotoran+darah
- Gangguan BAK
Kencing malam
- Gangguan Kaki
: (A/K)
: (A/K)
: (A/K)
: (A/K)
: (A/K)
: (A/K)
: (A/K)
: (A/K)
: (A/K)
: (A/K)
12
Lemah/lumpuh setempat
Gg.Rasa
: (A/K)
: (A/K)
- Sering lupa
: (A/K)
- Depresi
:
- Mengembara/kelakuan aneh:
11. Penapisan Depresi :
Untuk setiap pertanyaan dibawah ini, penjelasan mana yang paling dekat
dengan perasaan yang anda rasakan bulan lalu?
a. Seberapa
bulan
seringkah
yang
kesehatan
lalu,
anda
menghalangi
kegiatan
anda
(mis,mengunjungi
teman dll).
b. Berapa
seringkah
bulan
lalu
anda
merasa gugup?
c. Berapa
seringkah
bulan
lalu
anda
merasa tenang dan
damai?
d. Berapa
bulan
seringkah
lalu
anda
merasa sedih sekali?
e. Berapa
seringkah
bulan
lalu
anda
merasa bahagia?
f. Selama
bulan
lalu,berapa
sering
perasan depresi anda
mengganggu
kerja
Setiap
Sering
Kadang- Jarang
Tidak
waktu
Sekali
kadang
pernah
sekali
13
anda sehari-hari
g. Berapa
seringkah
bulan
lalu
anda
merasa begitu sedih
sampai
meras
tak
ada sesuatupun yang
mungkin
menghiburnya?
h. Selama
bulan
lalu,berapa
sering
anda merasa tak ada
lagi
sesuatu
yang
anda harapkan lagi
i. Selama
bulan
lalu,berapa
sering
anda merasa tidak
diperhatikan
keluarga
j. Berapa
bulan
seringkah
lalu
merasa
anda
ingin
menangis saja?
k. Selama
bulan
lalu,berapa
sering
anda merasa tak ada
lagi
sesuatu
yang
anda harapkan lagi
12. Keterbatasan Fungsional
sudah berapa lamakah-kalo ada-kesehatan anda membatasi kegiatan anda
berikut ini?
>3bulan
Berbagai
pekerjaan
berat,
mis
<3
Tak
ada
bulan
keterbatasan
14
angkat barang, lari, ikuti sport berat
Berbagai pekerjaan sedang mis,
menggeser
meja/almari,
angkat
barang belanjaan
Pekerjaan ringan dirumah yang
biasa dikerjakan
Mengerjakan
pekerjaan
(dikantor/sehari-hari)
Naik bukit atau naik tangga
Membungkuk, berlutut, sujud
Berjalan kurang lebih 100m
Makan, mandi, berpakaian, ke WC
C. PEMERIKSAAN FISIK:
1. Kesan Umum :
2. Tanda vital
Kesadaran
TD (mmHg)* :
Nadi (x/menit):
RR (x/menit) :
(*ukur TD setelah 2 menit pada posisi tersebut)
Suhu 0C
3. Kulit
Kering sekali/biasa/basah
Bercak kemerahan ada/tidak, lokasi
Lesi kulit lain : curiga keganasan
4. Pendengaran
Dengar suara normal telinga kanan
Dengar suara normal telinga kiri
Pakai alat bantu dengar
: ya/tidak
: ya/tidak
: ya/tidak, telinga kiri/kanan
5. Pengelihatan
Dapat membaca huruf surat kabar, Tanpa kacamata +/Dengan kacamata +/ Jarak pengelihatan
:
Dalam jarak 3 meter dapat menhitung jari tangan :
Mata kanan : ya/tidak
Mata Kiri
: ya/tidak
15
Terdapat katarak/tidak : Kanan +/Kiri +/6. Mulut, sendi rahang dan gigi :
7. Dada
8. Paru
Perkusi
Auskultasi
Suara dasar
Suara tambahan
9. Kardiovaskuler
a. Jantung
Irama
regular/irregular
Bising
sistolik/diastolic, lokasi
Irama Gallop ada/tidak
Kardiomegali
: RVH/LPH/LAH
JVP
: normal/meningkat
b. Bising : karotis
kiri
ada/tidak
kanan
ada/tidak
c. Femoralis
kiri
d. Denyut nadi perifer
ada/tidak
kanan
ada/tidak
Dorsalis pedis
kiri
ada/tidak
kanan
kiri
ada/tidak
kanan
+3
+4
ada/tidak
Tibialis posterior
ada/tidak
e. Edema
Tidak ada
Pedal
Tibial
Sakral
+1
+2
10. Abdomen
Hati
Limpa
: normal/membesar
: S0/S1/S2/S3/S4/S5/S6/S7/S8
16
Massa abnormal : negatif/positif di kuadran
Bising/bruit : negatif/positif
Nyeri tekan
: negatif/positif
Cairan asites : negatif/positif
Tonus sphinter ani +/Perbesaran prostate +/Massa di rectum
+/-
11. Genital/Pelvis
12. Muskuloskeletal
Deformitas
Gerak terbatas
Nyeri
Benjolan/peradangan
13. Neurologic/psikologik :
DAFTAR MASALAH
1. Sindrom Geriartri
2. Gejala gejala penting
3. Kelainan Fisik :
4. Kelainan Psikologis :
E. DATA PENUNJANG
1. LABORATORIK
Darah rutin
Hb
:
Leuko :/U3
: gr%
:/U3
hitung jenis
Trombo
: Sg / L ./
M ./ E ./ B..
LED
: 1 jam.. mm
2 jam ..mm
Fraksi Lipid
mg%
: Chol :mg % TG:mg%
LDL:
HDL: ..mg%
Faal Hati
.U/lt
: Albumin:gr%
SGPT : .U/lt
Globulin:gr%
SGOT:
17
GDN/PP
:mg%/..mg%
Faal ginjal
: Kreatinin
: mg%
Ureum :
.mg%
Asam Urat
:mg %
2. RADIOLOGIK/EKG
F. DIAGNOSIS
F1.Geriatri
F2.Patologis:
F3.Psikologis:
G. GANGGUAN
1.......................
2.
3.........................
4
H. KETIDAKMAMPUAN
1.
2..
3. ..................................................................................................................
I. HAMBATAN
1
3..
4
J. TATALAKSANA/REKOMENDASI
1. Non Medikamentosa
2.
18
2. Medikamentosa
3. Rekomendasi/Program Lanjutan
A. Dehidrasi
Berkurangnya cairan tubuh total, dapat berupa hilangnya air lebih banyak dari
natrium (dihidrasi hipertonik), atau hilangnya air dan natrium dalam jumlah
yang sama (dehidrasi isotonic), atau hilangnya natrium yang lebih banyak
daripada air (dehidrasi hipotonik). Dehidrasi hipertonik ditandai dengan
tingginya kadar natrium serum (>145 mEq/L) dan peningkatan osmolalitas
efektim serum (>285 mosmol/L). dehidrasi isotonic di tandai dengan
normalnya kadar natrium serum (135-145 mEq/L) dan osmolalitas efektif
serum (270-285 mosmol/L). Sedangkan untuk dehidrasi hipotonik di tandai
dengan rendahnya kadar natrium serum (<135 mEq/L) dan osmolalitas efektif
serum (<270 mosmol /L). (Sudoyono, 2013)
Gejala Klinis Dehidrasi pada Lanjut Usia
Gejalanya tak jelas, samar-samar, bahkan bisa tidak ada sama sekali.
Gejala klasik dehidrasi seperti rasa haus, lidah kering, penurunan turgor, dan
mata cekung sering tidak jelas. Gejala klinis yang spesifik yaitu penurunan
berat badan akut >3%. (Sudoyono, 2013)
Berdasarkan studi Divisi Geriatri bila ditemukan aksila lembap/basah, suhu
tubuh meningkat dari suhu basal, dieresis berkurang, BJ urin lebih dari atau
sama dengan 1,019 (tanpa adanya glukosaria dan proteinuria), serta rasio Blood
Urea Nitrogen/Kreatinin lebih dari atau sama dengan 16,9 (tanpa adanya
perdarahan aktif saluran cerna) maka kemungkinan terdapat dehidrasi pada
usia lanjut adalah 81%. Criteria ini di pakai dengan syaratmenggunakan obatobat sitostatik, tidak ada perdarahan saluran cerna dan tidak ada kondisi
overload (gagal jantung kongestif, sirosis hepatis dengan hipertensi portal,
penyakit ginjal kronik stadium terminal, sindrom nefrotik). Adapun penyebab
kehilangan cairan pada usia lanjut, adalah sebagai berikut (Sudoyono, 2013):
Penyebab Kehilangan Cairan pada Usia Lanjut
Infeksi Kronik atau Akut
Kehilangan urin berlebih
19
Guna salah diuretika
Glikosuria
Hiperkalsiuria
Manitol
Zat kontras radiografi
Peningkatan nitrogen urea darah
Diabetes insipidus (sentral, nefrogenik)
Hipoaldosteronism (penyakit Addison, hipoaldosteronisme hiporeninemik)
Supresi Vasopresin (fenitoin, etanol, pasca takiaritmia atrial)
Diuresis pasca obstruksi
Kehilangan gastrointestinal
Traktus gastrointestinal atas (muntah, kerusakan nasogaster, diet enteral dengan
cairan hipertonik)
Traktus gastrointestinal bawah
Guna salah laksatif/ persiapan usus (diare, infeksius/ sekretori, fisyula, iskemia
usus, kolektomi)
Kehilangan darah berlebih
Lingkungan berhubungan dengan kehilangan cairan
gelombang panas,
hipotermia
Pergeseran cairan ke intestinal
hipoalbuminemia, pancreatitis, asites, anafilaksis, luka bakar, dialisat peritoneal
hipertonik
Penyebab Menurunya Asupan Cairan pada Usia lanjut
Terbatasnya akses terhadap cairan
Keterbatasan fisik dan aktivitas
Buruknya ketajaman penglihatan
Restriksi cairan
Persiapan tindakan operasi
Menghindari mengompol atau tersedak
Terapi edema atau hiponatremia
Perubahan sensoris
Berkurangnya tingkat kesadaran (sedatif, neuroleptik, narkotik, kerusakan SSP
secara structural dan metabolic, demam)
berkurangnya tingkat kewaspadaan (dementia, delirium, mania, psikosis,
depresi)
Gangguan gastrointestinal
Gangguan menelan
Obstruksi usus (mekanik, metabolic, iskemik)
Obat antikolinergik
Perubahan mekanisme rasa haus
Adipsia primer
Terkait obat (glikosida jantung, amfetamin)
Berhubungan dengan patologi SSP fokal
20
B. Pneumonia pada Geriatri
Etiologi
Terdapat lebih dari 100 mikroba (bakteri, virus, jamur, protozoa, dan parasit
lainnya) yang dapat menyebabkan pneumonia komunitas. S. Pneumoniae
adalah penyebab tersering dari Pneumonia komunitas pada lansia, dengan
presentasi > 50% dari seluruh kasus pneumonia. Tabel.1 menunjukan
urutan penyebab tersering dari Pneumonia komunitas dan mengidentifikasi
petunjuk yang didapatkan dari anamnesis untuk mendapatkan kemungkinan
organisme penyebab dari pneumonia. (Halter, 2009)
Tabel 1
Most Common Causes of Community-Acquired Pneumoniain the Older
Adults
1. S. Pneumoniae
2. C. pneumoniae
3. Enterobacteriaceae
4. L. pneumophila serogroups 16
5. Haemophilus influenzae
6. Moraxella catarrhalis
7. S. aureus
8. Influenza A virus
9. Influenza B virus
10. Respiratory syncytial virus
11. Legionella spp.
12. M. tuberculosis
13. HMPV
14. Pneumocystis jiroveci
15. Nontuberculous mycobacteria
16. M. Pneumoniae
21
17. Hantavirus
(Halter, 2009)
Patofisiologi
Dalam kondisi normal, cabang tracheobronchial bersifat steril. Saluran
nafas memiliki sederet mekanisme perlindungan untuk mencegah masuknya
patogen ke dalam paru, yaitu :
1. Didalam hidung terdapat concha dan rambut-rambut yang menahan benda
asing untuk masuk ke dlam paru.
2. Epiglottis menutupi trachea dan mencegah sekresi maupun makanan
masuk kedalam trakea.
3. Cabang trakeobronkial terdiri atas sel-sel yang mensekresikan musin.
Musin ini mengandung zat antibakterial seperti antibodi IgA, defesins,
lisozim, dan laktoferin. Selain itu musin juga bersifat lengketsehingga
bakteri dan benda asing lainnya yang berhasil melewati epiglottis akan
terjebak.
4. Silia yang berada sepanjang dinding trachea dan bronkus bergetar sangat
cepat, berperan sebagai sabuk konveyer yang menggerakan musin keluar.
5. Ketika sejumlah cairan atau benda asing masuk ke dalam trakea, reflek
batuk akan bekerja, dan isi yang tidak diinginkan segera dikeluarkan dari
cabang-cabang trakeobronkial.
6. Apabila patogen dapat melewati seluruh mekanisme perlindungan tersebut
dan masuk ke dalam alveoli, patogen akan berada di ruangan yang pada
keadaan normal kering dan tidak dapat dihuni. Masuknya patogen akan
memicu masuknya netrofil dan makrofag alveolar yang akan memangsa
dan membunuh patogen tersebut. Immunoglobulin dan komplemen dapat
ditemukan pada area ini. Surfaktan juga memiliki fungsi perlindungannya
sendiri.
22
7. Kelenjar getah bening yang
berada di alveoli
bertugas
untuk
mengeringkan dan mengalirkan cairan, makrofag dan limfosit ke kelenjar
getah bening mediastinum. (Longo, 2011)
Terdapat tiga rute masuknya patogen ke dalam parenkim paru yaitu,
hematogen, airborne, dan mikroaspirasi. Rute tersering adalah melalui
mikroaspirasi. Penyebaran secara hematogen mungkin disebabkan akibat adanya
infeksi saluran kemih pada lansia. Patogen berupa bakteri biasanya masuk ke
dalam paru melalui aspirasi flora di mulut atau melalui inhalasi droplet kecil
(diameter <3 m) yang dapat dihantarkan melalui udara ke dalam alveoli. Ketika
patogen dapat masuk dan bertahan, mulailah timbul respon inflamasi. Responrespon ini telah dipelajari dengan sangat teliti pada pneumonia akibat S.
Pneumoniae. (Longo, 2011)
Awalnya, akan terjadi dikeluarkannya sekret dan cairan kedalam alveoli
sebagai akibat reaksi inflamasi, yang dimana cairan tersebut adalah media kultur
yang sangat baik bagi bakteri untuk tumbuh. Saat sekret dan cairan tersebut
terakumulasi, cairan tersebut akan menyebar melalui pori-pori Kohn dan
bronkiolus terminalis, menyebabkan terjadinya penyebaran infeksi secara
sentrifugal. Batuk dan pergerakan saat respirasi akan membantu penyebaran.
(Longo, 2011)
Patogen akan berperan sebagai chemotractant untuk polimononuklear
leukosit. Mediator proinflamasi (TNF-, IL-1, dan IL-6) akan dibebaskan dari
leukosit dan akan meningkatkan respon inflamasi. Sel darah merah, fibrin dan
leukosit akan mengisi alveoli dan mengakibatkan timbulnya konsolidasi pada
paru. Akibat dari respon inflamasi ini maka timbulah demam, batuk, sputum yang
purulen, nyeri otot, dan nyeri sendi. Dan apabila sitokin pro-inflamasi didalam
23
darah cukup tinggi, maka dapat terjadi syok. Konsolidasi pada paru akan
menyebabkan dispnoe (akibat dari berkurangnya komplians) dan hypoxemia
akibat dari gangguan ventilasi dan perfusi (paru yang mengalami konsolidasi
dapat terjadi perfusi akan tetapi tidak dapat mengalami ventilasi). (Longo, 2011)
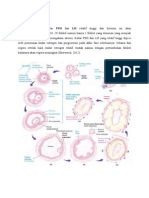
Gambar 1. a) pertahanan paru terhadap benda asing. b) faktor yang mempengaruhi
pertahanan paru
Manifestasi Klinis
24
Onset gejala dari pneumonia dapat bersifat akut ataupun insidius. Pada
tabel dibawah, ditunjukan frekuensi dari setiap gejala atau tanda dari pneumonia.
Pada suatu studi, pada pasien lansia dengan pneumonia mengeluhkan gejala yang
lebih sedikit dibandingkan pada pasien yang berusia muda. Pada pasien lansia,
gejala yang timbul dapat berupa gejala klasik respiratorius yang distai dengan
delirium, kebingungan kronis yang semakin memburuk dan terjatuh. Selain itu
ditemukan angka insiden yang tinggi dari silent aspiration pada pasien lansia
dengan pneumonia. Pneumonia dapat menjadi salah satu penyebab penurunan dari
keadaan umum dan atau aktifitas secara insidius atau non-spesifik, misalnya,
kebingungan ataupun ataupun jatuh pada pasien lansia. Infeksi, termasuk
pneumonia, harus dipertimbangkan sebagai salah satu penyebab dari penurunan
atau melambatnya penyembuhan dari suatu penyakit primer pada pasien lansia.
(Halter, 2009)
Diagnosis dari pneumonia ditegakkan berdasarkan pemeriksaan fisik yang
memiliki sensitivitas berkisar 47%-69% dan spesifitas 58%-75%, maka dari itu
diagnosis klinis dari pneumonia harus dikonfirmasikan dengan menggunakan foto
rontgen dada. Ronchi, wheezing, dan tanda-tanda dari konsolidasi (pekak saat
dilakukan perkusi, suara nafas bronkial dan aegophoni) mungkin dapat
ditemukan. Tanda yang paling sensitif yang dapat ditemukan pada pasien lansia
adalah peningkatan respiratory rate (yang dihitung dalam 1 menit) dengan
respiratory rate > 28x/menit menandakan pneumonia. Foto rontgen dada dapat
sulit dinilai pada pasien lansia, terutama bila foto dalam posisi AP. Terdapat
setidaknya 25% kemungkinan perbedaan hasil penilaian foto antara ahli radiologi
dan dokter yang memeriksa. CT scan dada sangatlah akurat untuk menentukan
25
diagnosis dari pneumonia, akan tetapi tidak dapat dilakukan pada seluruh pasien
yang diduga mengalami pneumonia. (Halter, 2009)
Tabel 2
Frequency of Various Signs and SymptomsAdults with
Community-Acquired Pneumonia
Symptoms and Signs
Respiratory Signs
Cough
85
Dyspnea
75
Sputum production
73
Pleuritic chest pain
57
Hemoptysis
20
Non-Respiratory Signs
Fatigue
90
Fever
82
Anorexia
73
Chills
72
Sweats
70
Headache
50
Myalgia+
45
Nausea
40
Sore throat
29
Confusion
38
Vomiting
32
Diarrhea
30
Abdominal pain
29
Signs
13
26
Altered mental status*
30
Respiratory rate (30/min)
25
Heart rate (125/min)
Temperature
<35.0oC
0.7
2
40.0oC
Systolic Blood Pressure, <90 mmHg
5.9
Diagnosis
Ketika dihadapkan dengan kemungkinan Pneumonia, dokter harus
memikirkan dua pertanyaan, yaitu : apakah benar pneumonia dan apakah
penyebab dari pneumonia tersebut. Untuk mendiagnosis pneumonia dapat di
jawab berdasarkan manifestasi klinis dan metode radiografi, akan tetapi untuk
menentukan etiologi diperlukan pemeriksaan laboratorium. (Longo, 2011)
Diagnosis Klinis
Differential diagnosis termasuk infeksius dan non-infeksius seperti
bronkitis, eksaserbasi akut dari bronkitis kronis, CHF, dan emboli paru.
Anamnesa cukup berperan penting dalam hal ini. Sebagai contoh, penyakit
jantung yang sudah diketahui dapat diperkirakan sebagai edema paru yang
semakin memburuk, petunjuk epidemiologi juga dapat membantu seperti
bepergian ke daerah endemis suatu patogen dapat diwaspadai untuk penyakit
tertentu yang spesifik. (Longo, 2011)
Sayangnya sensitivitas dan spesifisitas dari pemeriksaan fisik kurang
ideal, dengan rata-rata 58% dan 67%. Akan tetapi foto rontgen dada seringkali
27
diperlukan untuk membedakan pneumonia dengan penyakit lain.penemuan
radiografi juga merupakan salah satu faktor untuk menentukan tingkat
keparahan dari pneumonia. Pada kebanyakan pasien manifestasi klinis dan
pemeriksaan radiologi cukup untuk memastikan diagnosis klinis pneumonia
sebelum dilakukan penanganan untuk pneumonia itu sendiri, dikarenakan
diperlukan
waktu
yang
cukup
lama
untuk
melakukan
pemeriksaan
laboratorium. (Longo, 2011)
Gambar 2. Foto serial Pneumonia
Diagnosis Etiologi
Etiologi dari pneumonia biasanya tidak dapat ditentukan hanya dari
manifestasi klinis saja. Dokter perlu melakukan pemeriksaan laboratorium
untuk mendukung diagnosis etiologi ini. Keuntungan dari menentukan etiologi
dari pneumonia ini adalah untuk mempersempit penggunaan antibiotik
sehingga menurunkan kemungkinan untuk terjadinya resistensi. (Longo, 2011)
28
Pemeriksaan laboratorium yang dapat dilakukan adalah (Longo, 2011):
a) Pewarnaan Gram dan kultur sputum
Tujuan utama melakukan pewarnaan gram pada sputum adalah untuk
memastikan apakah sampel tersebut cocok untuk dikultur atau tidak.
Akan tetapi, pewarnaan gram mungkin juga dilakukan untuk
mengidentifikasi beberapa pathogen seperti S. pneumonia, S. aureus,
dan bakteri gram negatif. Dengan membedakan karakteristik dari
masing-masing patogen. Sputum yang adekuat untuk dikultur harus
memiliki >25 netrofil, dan <10 sel epitel squamosa per lapang pandang
kecil. Sensitivitas dan spesifisitas dari pewarnaan gram dan kultur
sputum sangat bervariasi. Walaupun pada kasus telah terbukti
pneumonia
pneumokokus
bakteriemia,
kemungkinan
untuk
mendapatkan kulur positif dari sputum adalah 50%.
Pada beberapa pasien, terutama lansia, tidak dapat menghasilkan
sampel sputum yang cukup. Beberapa pasien mungkin sudah diberikan
antibiotik yang dapat mengganggu hasil kultur saat spesimen diambil.
Ketidakmampuan untuk memproduksi sputum mungkin disebabkan
oleh karena dehidrasi, dan koreksi dari keadaan ini dapat menyebabkan
meningkatnya produksi sputum dan semakin
jelasnya gambaran
infiltrate pada foto rontgen. Pada pasien yang dirawat di ICU dan
terintubasi,
dapat
dilakukan
deep
suction
aspirate
atau
bronchoalveolar lavage sample dan memiliki tingkat keberhasilan
29
yang tinggi untuk kultur apabila segera dikirimkan ke bagian
mikrobiologi.
b) Kultur darah
Keberhasilan dari kultur darah, walaupun sampel dikumpulkan sebelum
terapi antibiotic diberikan, sangatlah rendah. Hanya 5-14% dari kultur
darah pasien dengan Pneumonia komunitas yang menunjukan hasil
positif, dan pathogen yang paling sering ditemukan adalah S.
pneumonia. Dikarenakan terapi empiric yang direkomendasikan telah
mencakup bakteri pneumokokus, hasil positif dari kultur darah ini
hanya memiliki kegunaan yang sedikit. Pada beberapa pasien dengan
risiko tinggi seperti pasien dengan neutropenia akibat dari pneumonia,
asplenia atau defisiensi komplemen, penyakit hati kronis atau
pneumonia komunitas yang berat sebaiknya dilakukan kultur darah.
c) Tes antigen
Dua tes yang saat ini ada dapat mendeteksi antigen pneumokokus dan
legionella dalam urin. Test untuk L. pneumophilla hanya dapat
mendeteksi serogroup1 akan tetapi serogroup ini yang sering
menyebabkan pneumonia komunitas. Sensitivitas dan spesifisitas dari
tes antigen urin Legionella sangatlah tinggi, 90% dan 99%. Tes antigen
urine pneumokokus juga cukup sensitive dan spesifik yaitu 80 dan 90%.
Kedua test tersebut dapat mendeteksi antigen walaupun setelah
dilakukannya pemberian terapi antibiotik.
d) PCR
30
Polymerase Chain Reaction (PCR), yang dimana memperbanyak DNA
atau RNA mikroorganisme, dapat mendeteksi beberapa pathogen,
termasuk L. pneumophilla dan mycobacteria. Sebagai tambahan,
multiplex PCR dapat mendeteksi asam nukleat dari Legionella spp., M.
Pneumoniae, dan C. pneumonia. Akan tetapi, penggunaan dari PCR
sangatlah terbatas. pada pasien dengan pneumonia pneumokokus,
kenaikan jumlah bakteri lebih dari normal menandakan meningkatnya
risiko dari syok septic, kebutuhan bantuan ventilasi mekanis, dan
kematian. Tes ini dapat juga dihunakan untuk menentukan apakah
pasien membutuhkan perawatan di ICU atau tidak.
e) Serologi
Peningkatan 4 kali lipat dari titer antibodi spesifik IgM antara sampel
fase akut dan konvalsen pada umumnya dipertimbangkan sebagai
diagnostik infeksi dengan patogen yang dipertanyakan. Dahulu kala, tes
serologi digunakan untuk mengidentifikasi patogen atipikal dan
organisme yang tidak biasa seperti Coxiella burnetii. Akan tetapi barubaru ini tes serologi ini sudah tidak digunakan karena waktu yang
dibutuhkan untuk mendapatkan hasil akhir cukup lama.
Daftar Pustaka
1. Halter JB, Ouslander JG, Tinetti ME et al. 2009. Pneumonia. Hazzards
Geriatric Medicine and Gerontology. 6th edition. New York. McGraw-Hill
2. Longo DL, Fauci AS, Kasper DL. 2011 Pneumonia. Harrison Principle of
Internal Medicine. 18th edition. London: McGraw-Hill.
31
3. Martono H, Pranaka K. 2011. Geriatri Ilmu Kesehatan Lanjut Usia. Edisi
4. Jakarta; FKUI
4. Sudoyono AW, Setiyowati B. 2013. Buku Ajar Ilmu Penyakit Dalam. Edisi
5. Jilid 1. Jakarta; FKUI
32
Vous aimerez peut-être aussi
- Pemeriksaan PenunjangDocument1 pagePemeriksaan PenunjangDyah RahmawatiPas encore d'évaluation
- Etik Dan Profesionalisme DokterDocument1 pageEtik Dan Profesionalisme DokterDyah RahmawatiPas encore d'évaluation
- Aneurisma Aorta AbdominalisDocument5 pagesAneurisma Aorta AbdominalisDyah RahmawatiPas encore d'évaluation
- Review Dan Telaah Kritis Artikel - PrintDocument2 pagesReview Dan Telaah Kritis Artikel - PrintDyah RahmawatiPas encore d'évaluation
- Demensia Laporan PBL 2 Blok 264Document13 pagesDemensia Laporan PBL 2 Blok 264Dyah RahmawatiPas encore d'évaluation
- Inflamasi - Pankreatitis Metabolic - Ensefalopati Hepatik - Sindrom Uremik - GGKDocument24 pagesInflamasi - Pankreatitis Metabolic - Ensefalopati Hepatik - Sindrom Uremik - GGKDyah RahmawatiPas encore d'évaluation
- KohortDocument2 pagesKohortDyah RahmawatiPas encore d'évaluation
- Skenario 5 Blok 244Document73 pagesSkenario 5 Blok 244Dyah RahmawatiPas encore d'évaluation
- Siklus Ovarium EndometriumDocument12 pagesSiklus Ovarium EndometriumDyah Rahmawati100% (1)
- 3 CaDocument1 page3 CaDyah RahmawatiPas encore d'évaluation
- Penatalaksanaan JatuhDocument1 pagePenatalaksanaan JatuhDyah RahmawatiPas encore d'évaluation
- Pemeriksaan Status MentalDocument12 pagesPemeriksaan Status MentalDyah RahmawatiPas encore d'évaluation
- Bipolar MekanismeDocument1 pageBipolar MekanismeDyah RahmawatiPas encore d'évaluation
- Etik Dan HukumDocument3 pagesEtik Dan HukumDyah RahmawatiPas encore d'évaluation
- CanderinDocument3 pagesCanderinDyah RahmawatiPas encore d'évaluation
- MBO FKDocument14 pagesMBO FKAtang KusmanPas encore d'évaluation
- Kasus 2 PBL Blok 236Document40 pagesKasus 2 PBL Blok 236Dyah RahmawatiPas encore d'évaluation
- TiroiditisDocument2 pagesTiroiditisDyah RahmawatiPas encore d'évaluation
- Kehamilan Lebih BulanDocument7 pagesKehamilan Lebih BulanDyah RahmawatiPas encore d'évaluation
- KEPUTIHANDocument9 pagesKEPUTIHANDyah RahmawatiPas encore d'évaluation
- Diseksi AortaDocument24 pagesDiseksi AortaDyah Rahmawati100% (1)
- Asam Etilen Diamin Tetra AsetatDocument1 pageAsam Etilen Diamin Tetra AsetatDyah RahmawatiPas encore d'évaluation
- LeukemiaDocument18 pagesLeukemiaDyah RahmawatiPas encore d'évaluation
- AbdomenDocument14 pagesAbdomenDyah RahmawatiPas encore d'évaluation
- Sekresi Usus HalusDocument4 pagesSekresi Usus HalusDyah RahmawatiPas encore d'évaluation
- BalanitisDocument3 pagesBalanitisDyah RahmawatiPas encore d'évaluation
- Penatalaksanaan IskDocument6 pagesPenatalaksanaan IskDyah Rahmawati33% (3)
- Tromboflebitis SuperfisialisDocument4 pagesTromboflebitis SuperfisialisDyah Rahmawati0% (1)
- Aliran Dan Komposisi EmpeduDocument2 pagesAliran Dan Komposisi EmpeduDyah RahmawatiPas encore d'évaluation