Académique Documents
Professionnel Documents
Culture Documents
ANATOMÍA DEL APARATO REPRODUCTOR FEMENINOguia
Transféré par
Aury ZerpaCopyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
ANATOMÍA DEL APARATO REPRODUCTOR FEMENINOguia
Transféré par
Aury ZerpaDroits d'auteur :
Formats disponibles
ANATOMA DEL APARATO REPRODUCTOR FEMENINO.
Est formado por los rganos genitales internos, los rganos genitales externos y las mamas. Fjate en las imgenes siguientes. En ellas tienes una descripcin de sus componentes. rganos genitales internos
Estructuras genitales: Triangulo urogenital: El tringulo urogenital incluye las estructuras genitales externas y la abertura de la uretra. Estas estructuras externas cubren los compartimientos perineales superficiales y profundos, y se conocen de manera global como vulva. Vulva: Monte de Venus: El monte de Venus es una eminencia triangular situada frente a los huesos pbicos, que est constituida por tejido adiposo cubierto por piel que contiene pelo hasta su unin con la pared abdominal. Labios mayores: Los labios mayores son un par de repliegues fibroadiposos de piel que se extienden desde el monte de Venus hacia abajo y hacia atrs, para unirse en la lnea por delante del ano a nivel de la horquilla posterior. Incluyen la extensin terminal del ligamento redondo y en ocasiones, un divertculo peritoneal llamado conducto de Nuck. Estn cubiertos por piel con pelo escaso hacia los lados y son ricos en glndulas sebceas, apocrinas y ecrinas. Labios menores: Los labios menores se encuentran entre los labios mayores, con los cuales se fusionan por detrs, y estn separados en dos repliegues al aproximarse hacia el cltoris por delante. Los pliegues anteriores se unen para formar el prepucio o capucha del cltoris. Los pliegues posteriores formas el frenillo del cltoris en el sitio en que se insertan con su superficie inferior. Los labios menores estn cubiertos por piel sin pelo sobrepuesta a estroma fibroelstico rico en elementos nerviosos y vasculares. La zona que se encuentra en las partes posteriores de los labios menores es el vestbulo de la vagina. Cltoris: El cltoris es un rgano erctil de 2 a 3 cm de longitud. Consiste en dos pilares y dos cuerpos cavernosos, y est cubierto por un tubrculo redondeado sensitivo (glande del cltoris). Orificio vaginal: El orificio vaginal est rodeado por el himen, repliegue de mucosa semilunar variable que es sustituido por carnculas redondeadas despus de romperse. A cada lado del vestbulo se localiza la abertura del
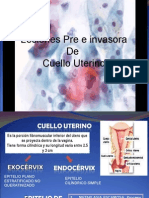
conducto de las glndulas vestibulares mayores (de Bartholin). Hay tambin numerosas glndulas vestibulares menores que se encuentran diseminadas por detrs entre los orificios uretral y vaginal. Vagina: es un tubo fibromuscular hueco que se extiende desde el vestbulo vulvar hasta el tero. En la posicin dorsal de litotomia, la vagina est dirigida hacia atrs en direccin al sacro, pero su eje es casi horizontal en la posicin erguida. Se encuentra unida en su extremo superior con el tero, justo por arriba del cuello uterino. Los espacios entre el cuello uterino y vagina se conocen como los fondos de saco vaginales anterior, posterior y laterales. Como la vagina est unida con el tero en un punto ms alto por detrs que por delante, la pared vaginal posterior mide una 3 cm, mas que la pared anterior. El fondo de saco vaginal posterior est separado del fondo de saco posterior (de Douglas) y la cavidad peritoneal por la pared vaginal y el peritoneo. Esta proximidad tiene utilidad clnica desde los puntos de vista tanto diagnostico como teraputico. La culdocentesis, tcnica en la cual se inserta una aguja justo por detrs del cuello uterino a travs de la pared vaginal hasta llegar a la cavidad peritoneal, se usa para valorar la presencia de hemorragia intraperitoneal (p. Ej. Embarazo ectopico roto, cuerpo amarillo [lteo] hemorrgico, puncin ovrica para extraccin de oocitos (fiv, icsi), otras hemorragias intraabdominales), pus (p.ej. enfermedad inflamatoria plvica, rotura de absceso intraabdominal) u otras acumulaciones intraabdominales de lquido (o sea, ascitis). La vagina se encuentra unida a la pared plvica lateral por medio de conexiones aponeurticas endoplvicas al arco tendinoso (lnea blanca), que se extiende desde el hueso pbico hasta la espina citica. Esta conexin convierte a la luz vaginal en una hendidura transversal con las paredes anterior y posterior en contacto; el espacio lateral en el cual se encuentran las dos paredes es el surco vaginal. En algunos casos de formacin de cistocele se identifican desprendimientos laterales de la vagina. La abertura vaginal puede estar cubierta por una membrana o rodeada por un repliegue de tejido conectivo que se denomina himen, Este tejido suele quedar sustituido por carnosidades tisulares irregulares ms adelante conforme se producen actividad sexual y el nacimiento de hijos. La parte baja de la vagina esta constreida en cierto grado a su paso a travs del hiato urogenital en el diafragma plvico; la parte alta es ms espaciosa. Sin embargo, toda la vagina se caracteriza por su distensibilidad, que es manifiesta al mximo durante el parto. La vagina est en contacto ntimo con la parte anterior de la uretra, el cuello de la vejiga y la regin trigonal, y con la parte posterior de la vejiga; por detrs se halla relacionada con el cuerpo perineal, el conducto anal, la parte baja del recto y el fondo de saco posterior (o de Douglas). Esta separada de la parte baja de las vas urinarias y de las vas digestivas por sus capas de revestimiento de aponeurosis endoplvica. La vagina est compuesta por tres capas: Mucosa: est constituida por epitelio escamoso estratificado no querantinizado, carente de glndulas. La lubricacin vaginal ocurre sobre todo por trasudacin, con contribucin de las secreciones de las glndulas cervicales y de Bartholin. La mucosa tiene un tipo caracterstico de repliegues transversos que se conocen como arrugas, Es sensible a las hormonas y reacciona a la estimulacin por los estrgenos con proliferacin y maduracin. La mucosa est colonizada por flora bacteriana mixta en la que predominan los lactobacilos; el pH normal es de 3,5 a 4.5. Muscular: contiene tejido conectivo y msculo liso, y est distribuida de manera laxa en capas circular interior y longitudinal exterior. Adventicia: est constituida por la aponeurosis endopelvica adherida a la capa muscular subyacente. Riego sanguneo: La vagina recibe su riego sanguneo de la arteria vaginal y de ramas de las arterias uterinas, rectales medias y pudendas internas. Inervacin: La inervacin de la vagina es la siguiente: la parte alta recibe la inervacin del plexo uterovaginal; la parte distal la recibe del nervio pudendo. tero: es un rgano fibromuscular, que consta de dos parte un segmento bajo constituido por el cuello uterino y un segmento alto que es el cuerpo. Cuello uterino: La porcin del cuello uterino que queda expuesta a la vagina es el exocervix, o porcin vaginal, Tiene superficie convexa, redondeada con una abertura circular o hendidura (orificio cervical externo) que da paso al conducto endovervical, el cual mide 2 a 3 cm de longitud, y se abre en sentido proximal en la cavidad endometrial a nivel del orificio cervical interno.
La mucosa cervical en general contiene tanto epitelio escamoso estratificado, caracterstico del exocervix, como epitelio cilindrico secretor de moco, que es caracterstico del conducto endocervical, Sin embargo, la interseccin a nivel de la cual se unen ambos epitelios, que es la unin escamocilindrica, es variable desde el punto de vista anatomico y depende de la estimulacin hormonal. Esta zona de transformacin es la ms vulnerable al desarrollo de neoplasias escamosas. Al principio de la infancia, durante el embarazo o cuando se toman anticonceptivos, el epitelio cilndrico puede extenderse desde el conducto cervical hacia el exocervix, trastorno que se conoce como eversin o ectopia. Despus de la menopausia, la zona de transformacin suele retroceder por completo hacia el interior del conducto endocervical. La produccin de moco cervical se encuentra bajo el influjo hormonal. Varia entre moco profuso, claro y diluido alrededor del momento de la ovulacin hasta moco escaso y denso de la fase posovulatoria del ciclo. En la profundidad de la mucosa y la submucosa, el cuello est compuesto por tejido conectivo fibroso y por una pequea cantidad de msculo liso de distribucin circular. Cuerpo del utero: El cuerpo del tero varia en tamao y forma, segn el estado hormonal o de reproduccin. Al nacer, el cuello y el cuerpo tiene un tamao aproximadamente igual; en la mujer adulta, el cuerpo ha crecido dos o tres veces el tamao del cuello. La posicin del tero en relacin con los otros elementos plvicos es tambin variable, y en general se describe en cuanto a posicin: anterior, intermedia o posterior; flexin y versin. Se llama flexin al ngulo entre el eje largo del cuerpo uterino y el cuello, en tanto que versin es el ngulo de unin del tero con la parte alta de la vagina. En ocasiones, hay posicin anormal secundaria a enfermedad plvica acompaante, como endometriosis o adherencias. El cuerpo uterino est dividido en varias regiones diferentes. El rea en la que el conducto endocervical se abre hacia la cavidad endometrial se conoce como istmo o segmento uterino bajo. A cada lado de la parte alta del cuerpo, hay una porcin en forma de embudo que recibe la insercin de las trompas de Falopio en cada lado, que se llama cuerno uterino, por arriba de esta parte, lo que resta del tero se denomina fondo. La cavidad endometrial tiene forma triangular y representa la superficie mucosa del cuerpo uterino. El epitelio es cilndrico y formador de glndulas, y cuenta con estroma especializado. Experimenta cambios estructurales y funcionales cclicos durante los aos de la reproduccin, con desprendimiento regular del endometrio superficial y regeneracin a partir de la capa basal. La capa muscular del tero, llamada miometrio, est constituida por fibras de msculo liso entrelazadas y su espesor vara entre 1,5 y 2,5 cm. Alguna fibras exteriores se continan con las de la trompa y el ligamento redondo. El peritoneo cubre la mayor parte del cuerpo uterino y parte posterior del cuello uterino, y se conoce como serosa. El ligamento ancho, doble capa de peritoneo que cubre el paquete neurovascular que llega al tero, se inserta en el cuello uterino y en el cuerpo en sentido lateral. Por delante, la vejiga se encuentra sobre las regiones stmica y cervical del tero. Riego sanguneo: el riego sanguneo del tero es la arteria uterina, que se anastomosa con las arterias ovrica y vaginal. Inervacin: La inervacin del tero proviene del plexo uterovaginal. Trompas de Falopio: Trompas de Falopio y ovario se conocen colectivamente como anexos. Las trompas son estructuras huecas pares que representan a los extremos proximales no fusionados del conducto de Mlle. Su longitud varia entre 7 y 12 cm, y su funcin consiste en captar al vulo (oocito), proveer un buen ambiente fsico para la concepcin y transportar y nutrir el vulo fecundado. Las trompas estn divididas en varias regiones: Intersiticial: es la porcin ms estrecha de la trompa, se encuentra dentro del espesor de la pared uterina y forma la boca tubarica a nivel de la cavidad endometrial. Istmo. Segmento estrecho ms cercano a la pared uterina. Ampolla. Segmento de mayor dimetro lateral en relacin con el istmo.
Fimbrias (infundibulo): bocas, abdominales de las trompas en forma de embudo, que se abren hacia la cavidad peritoneal. Esta abertura est dotada de numerosos salientes digitiformes que ofrecen una superficie muy amplia para la captacin del vulo. Las fimbrias ovricas constituyen una conexin entre el extremo de la trompa y el ovario, y acercan a los dos entre si. La mucosa tubarica est constituida por epitelio cilindrico ciliado, que se vuelve cada vez mas complejo conforme se aproxima hacia el extremo fimbriado. La capa muscular consiste en dos capas a su vez, una circular interior y otra longitudinal exterior de msculo liso. La trompa est cubierta por peritoneo y, por medio de su mesenterio (mesosalpinx), que tiene situacin dorsal en relacin con el ligamento redondo, se encuentra conectada con el borde superior del ligamento estrecho. Riego sanguneo. El riego sanguneo de las trompas de Falopio proviene de las arterias uterina y ovrica. Inervacin. La inervacin proviene del plexo uterovaginal y del plexo ovrico. Ovarios: son estructuras gonadales pares suspendidas entre la pared plvica y el tero por el ligamento infundibuloplvico en sentido lateral y el ligamento uteroovrico en sentido medial. Por debajo, la superficie hiliar de cada ovario est unida al ligamento ancho por su mesenterio (mesovario), que es dorsal en relacin con mesosalpinx y trompa de Falopio. Las estructuras neurovasculares primarias llegan al ovario por el ligamento infundibulopelvico y entran por el mesovario. El tamao del ovario normal vara y sus mediciones llegan a ser de 5 x 3 x 3 cm. Las variaciones en la dimensin son resultado de la produccin endgena de hormonas, que es variable con la edad y con cada ciclo menstrual. Las sustancias exogenas, como anticonceptivos orales, agonistas de la hormona liberadora de gonadotropina e inductores de la ovulacin, pueden estimular o suprimir la actividad ovrica y, por tanto, afectar su tamao. Cada ovario est constituido por una corteza y una mdula y se encuentra cubierta por una sola capa de epitelio cuboide aplanado o cilndrico bajo, que se contina con el peritoneo y el mesovario. La corteza est compuesta por estroma especializado y folculos en diversas etapas del desarrollo. La mdula ovrica ocupa una porcin pequea de la glndula en su regin hiliar, y est compuesta principalmente por tejido fibromuscular y vasos sanguneos. Riego sanguneo. El riego sanguneo del ovario proviene de la arteria ovrica, que se anastomosa con la arteria uterina. Inervacin. La inervacin del ovario, proviene del plexo ovrico y del uterovaginal. FISIOLOGIA DEL APARATO GENITAL FEMENINO La fisiologa de la maduracin sexual se comporta como un proceso gradual, dependiente de la maduracin progresiva del sistema nervioso central en el trnsito de la niez a la adultez de la mujer. La corteza cerebral, el hipotlamo y la adenohipofisis intervienen en la regulacin neuroendocrina el ciclo sexual en la mujer. En el hipotlamo se acumula progresivamente sustancias que se comportan como transmisores adrenrgicos y colinrgicos que viajan a travs de los trayectos nerviosos hacia el hipotlamo posterior, en la regin del ncleo arcuato, relacionado con la produccin de factores u hormonas de liberacin (GnRH). Cuando la acumulacin de estas sustancias alcanza un determinado limite, variable de una mujer a otra, se produce la estimulacin sobre la hipfisis, la cual actuara sobre el ovario a travs de las gonadotropinas, para estimular la produccin de las hormonas ovricas, las que a su vez actuaran sobre los distintos efectores que forman parte del aparato reproductor, todo lo cual dar lugar a los cambios puberales y la menarquia. CICLO MENSTRUAL SNC HIPOTALAMO HIPOFISIS OVARIO Y SU INTEGRACION HORMONAL Partiendo del inicio de la menstruacin y por la accin de los factores de liberacin mencionados que influyen sobre la hipfisis, esta acta sobre el ovario por medio de la hormona foliculoestimulante (FSH), que como lo expresa su nombre estimula el crecimiento y desarrollo de varios folculos y la produccin estrognica de estos, que ir en aumento progresivo. Cuando el tenor de estrgeno y de hormona foliculoestimulante en sangre rebasa determinado lmite, se produce por retroalimentacin la accin sobre el hipotlamo de estimulacin de la liberacin de hormona luteinizante e inhibicin de la foliculoestimulante. Estas dos hormonas participan conjuntamente en el mecanismo de la ruptura folicular y
puesta ovular (ovulacin), que ocurre 14 das antes de la prxima menstruacin (en ciclos de 28 dias). En la ruptura folicular influye la disminucin del riego sanguneo en la zona ms superficial del folculo, junto con la vasoconstriccin producida por las prostaglandinas, para formar el estigma, a travs del cual se produce la ovulacin. La hormona luteinizante estimula la transformacin luteinica del folculo, desde antes de romperse y ms interesante despus de roto, para convertirlo en cuerpo amarillo, el cual produce progesterona y estrgeno. Estas dos hormonas inhibirn por retroalimentacin el hipotlamo posterior para frenar la liberacin de gonadotropinas foliculoestimulante y luteinizante. En esta inhibicin participan, por otras vas, las propias gonadotropinas, por lo que la accin luteinizante y la funcin del cuerpo amarillo declinara hasta llegar por disminucin progresiva a la deprivacion hormonal estrgenos progesterona, que desencadena el mecanismo complejo de la menstruacin y estimula la secrecin de hormona foliculoestimulante, que iniciara el crecimiento de los nuevos folculos para el ciclo siguiente o consecutivo. CICLO OVARICO La GnRH (hormona liberadora de gonadotropina) es secretada en forma intermitente y en un rango crtico. El cambio de la frecuencia de la intermitencia influye en la secrecin de FSH y LH a la circulacin. La infusin continua de GnRH suspende su liberacin. Los anlogos de GnRH pueden ser usados para disminuir la formacin de gonadotropinas cclicas llegada la madurez sexual. En el ovario se producen cambios fundamentales que inician la funcin germinativa (produccin de ovulos) y todos los cambios fisiolgicos que caracterizan el ciclo bifsico o normal. Por la estimulacin de la hormona hipofisiaria gonadotropa folculoestimulante, comenzaran a crecer y desarrollarse varios folculos en el ovario, y uno de ellos llegara a la etapa de madurez o folculo de De Graaf, el cual contiene un ovulo listo para ser liberado y posiblemente fecundado. Para llegar a este estadio previamente el folculo atravesara las etapas de primario, secundario y terciario. De inicio las ovogonias, que constituyen los folculos primordiales, aumentan de tamao y se rodean de varias hileras concntricas de clulas epiteliales cuboideas de pequeo tamao, con poco citoplasma y ncleo, que reciben el nombre de capa granulosa. Por fuera de esta capa est dispuesto en forma concntrica el tejido conjuntivo, denominado teca, y quedara constituido as el folculo primario. Al iniciarse la maduracin, las clulas epiteliales planas se transforman en cilndricas, sus dimensiones aumentan y por segmentacin y mitosis se originan varias capas superpuestas, y se forma as el folculo secundario. Este folculo emigra hacia la superficie del ovario y como consecuencia de un proceso de secrecin se origina una cavidad llena de lquido a expensas de las capas foliculares internas. Dentro de esta cavidad hay clulas que circundan el ovulo y forman una prominencia (cumulo ovigero) cuyas dimensiones aumentan progresivamente, de este modo el folculo primitivo se transforma en secundario y finalmente en terciario y al mismo tiempo se aproxima a la superficie del ovario. El ovulo contenido en el folculo se abre pasa al exterior al producirse la ruptura folicular (ovulacin o puesta ovular). Se invoca en este hecho la accin conjunta de FSH y LH con la participacin de prostaglandina, colagenasa y plasmina en la puesta ovular. Al producirse la expulsin del ovulo, la membrana granulosa se pliega y en el interior de la cavidad folicular tiene lugar una hemorragia, comienza en este momento la formacin del cuerpo amarillo. El cuerpo amarillo se convierte en una glndula de secrecin interna tpica, productora de progesterona y en menor cantidad de estrgenos. Tendr una actividad funcional de 8 a 10 das, si el ovulo no es fecundado y decrecer paulatinamente en su secrecin hasta desaparecer. Despus se producir la degeneracin grasosa de las clulas luteinicas y la proliferacin del tejido conjuntivo con transformacin hialina y como resultado se formara el llamado cuerpo blanco o albicans. El ciclo ovrico comprende la maduracin de un folculo primordial y la constitucin del cuerpo amarillo. Su duracin es de 4 semanas y la ovulacin marca su divisin en 2 periodos: El primero: fase folicular o estrogenica, de 14 das de duracin. El segundo: potsovulatorio o fase luteinica, de 14 das de duracin en el ciclo de 28 das. CICLO UTERINO Y MECANISMO NTIMO DE LA MENSTRUACION Simultneamente con los cambios que ocurren durante el ciclo ovrico, se producen en el tero, especialmente en el endometrio. El endometrio consta microscpicamente de dos capas: una basal y otra funcional. La capa basal, constituida por estroma, glndulas y vasos, est en conexin directa con el miometrio e insinuada entre los haces musculares, forma los fondos de sacos glandulares, y sus glndulas son cilndricas. El estroma
interglandular est constituido por fibrillas conjuntivas dispuestas en mallas estrechas, clulas fusiformes y vasos. En cada menstruacin se elimina la capa funcional y no la basal, que por estimulo estrogenico prolifera para reconstruir la funcional, que es donde se realizan las modificaciones peridicas que caracterizan el ciclo. La capa funcional crece rpidamente al iniciarse la secrecin estrogenica en el ovario. Los niveles circulantes de estradiol producen la cicatrizacin de la superficie cruenta que quedo despus de la descamacin endometrial, y llega a exceder despus en 3 o 5 veces el espesor de la capa basal, tiene un estroma ms esponjoso y sus glndulas de direccin vertical, se van haciendo ms altas, muestran abundantes mitosis en su epitelio con ncleos oscuros y proliferan el estroma y los vasos. El crecimiento del estroma se retrasa en relacin con el de las glndulas y los vasos, por lo que las glndulas comienzan a plegarse y adquieren una disposicin en encaje y los vasos una disposicin en espiral. En primer lugar crece el estroma, en segundo lugar crecen las glndulas y en tercer lugar los vasos. Esta etapa dura 14 das, coincide con la etapa de crecimiento del folculo ovrico y se denomina fase de proliferacin o estrogenica. Al producirse la ovulacin en el endometrio se inician transformaciones secretoras, las glndulas se dilatan por el producto de su secrecin y se hacen tortuosas, el estroma es ms laxo y edematoso, en los ncleos cesan las mitosis y las glndulas se pliegan an ms; aparecen vacuolas en sus clulas, los ncleos se hacen basales y presentan aspecto de pseudoestratificacion del epitelio glandular. En esta fase de secrecin o progesteronica se nota la presencia del glucgeno y grasas en las glndulas y se sintetizan prostaglandinas en el endometrio. Si no ocurre la fecundacin y la implantacin del huevo en el endometrio, que por el estmulo de la gonadotropina corionica mantendra el cuerpo amarillo cclico y lo transformara en gravdico, se producir al final de este ciclo la deprivacion hormonal que desencadena el mecanismo complejo de la menstruacin. Primero se encojen las clulas endometriales, se producen progresivamente adelgazamiento endometrial y autolisis celular, con liberacin de prostaglandinas y la consiguiente vasoconstriccin arteriolar y disminucin de su calibre que producen focos de isquemia, necrosis y descamacin. La prdida de lquido del estroma aplana o reduce an ms el endometrio, agrava la estasis sangunea y provoca el estallido de los senos venosos. Posteriormente ocurre la vasoconstriccin de las arterias espirales en su origen y en el endometrio, la que cesa transitoriamente y se produce el sangramiento menstrual que junto con la descamacin endometrial, constituye la perdida cclica llamada menstruacin. El endometrio secretor puede alimentar el cigoto temprano en la etapa de mrula desde el 2do hasta el 3er da despus de la fecundacin. Este crece en este ambiente durante unos 6 das por un procedimiento simple de difusin y luego comienza la placentacin e implantacin en el endometrio aprovechando la rica vascularizacin peri glandular. HORMONAS DEL OVARIO Los estrgenos, la progesterona, los andrgenos, la relaxina, los sexagenos y la inhibina, son las hormonas del ovario conocidas hasta el momento. Nos referiremos a las funciones de los estrgenos y la progesterona como principales productos de la secrecin ovrica. Funciones de los estrgenos: Estimulan el crecimiento del aparato genital femenino en todas sus partes. Estimulan el crecimiento de la glndula mamaria, en el especial el desarrollo de los productos galactferos. Inhiben la lnea de crecimiento sea lineal y aceleran el cierre epifisiario. Producen la retencin moderada del cloruro de sodio y agua. Son responsables del depsito de grasa en las caderas y los glteos, y determinan el contorno femenino. Ayudan al crecimiento del vello axilar y pubiano. Ejercen accin estimulante o supresora del hipotlamo y la liberacin de hormonas gonodotropicas, segn se encuentren en pequeas o grandes cantidades en el organismo. Mantienen la acidez del medio vaginal favorecen la produccin y la filancia del moco cervical. Aumenta la sensibilidad del ovario a la accin de la LH.
Funciones de la progesteronas: Acta sobre los tejidos y rganos previamente influidos en su crecimiento por los estrgenos. Sobre la vagina: disminuye el nmero de clulas superficiales y las agrupa. Sobre el endocervix: inhibe la accin estrogenica por lo cual el moco se hace ms denso o compacto. Sobre el endometrio: estimula la diferenciacin de las clulas del estroma y es responsable de la tortuosidad de las glndulas. Favorece la acumulacin de glucgeno en las clulas y luces glandulares; es responsable de la fase secretora del endometrio. Induce la formacin de la decidua en el embarazo. Sobre el miometrio: se opone a la hipercontractilidad provocada por los estrgenos, tiene accin relajante de la musculatura uterina. Sobre el ovario: modifica su funcin al inhibir la ovulacin y restringir el desarrollo folicular. Sobre las mamas: favorece el desarrollo alveolar al actuar sobre los acinis glandulares. Por su accin termorreguladora: es responsable de la elevacin de la temperatura de 0,8 a 1 grado centgrado despus de la ovulacin y al inicio del embarazo. CICLO CERVICAL Los cambios que ocurren en el endocervix son paralelos a los cambios de las caractersticas del moco cervical, el que es ms abundante, fluido y filante (6 a 10 cm) a medida que avanza la fase proliferativa. En la segunda fase del ciclo disminuye rpidamente la filancia, la fluidez, la cristalizacin y penetrabilidad del moco cervical, al inhibir la progesterona la accin de los estrgenos sobre dicho moco. CICLO VAGINAL El estmulo estrogenico activa el crecimiento, la maduracin y la descamacin del epitelio vaginal y exocervical, por lo que durante la fase proliferativa aumentan progresivamente la descamacin epitelial, la acidez vaginal, la cantidad de clulas maduras de la capa superficial y el grosor del epitelio. Esto se evidencia por el estudio cclico del contenido vaginal y puede representarse por las llamadas curvas de cornificacion o de tanto por ciento de clulas superficiales, cariopicnoticas y por el ndice acidofilo. La citologa o Pap Cualquier procedimiento de anatoma patolgica que evale clulas desprendidas de su tejido original se denomina citologa; la muestra se obtiene por roce, frotis o lavado de una superficie corporal. La citologa cervicovaginal tambin se denomina Papanicolaou (Pap) debido a su creador. Debe practicarse a toda mujer sexualmente activa y a toda mujer partiendo de los 21 aos aun cuando nunca haya tenido relaciones sexuales. Citologa Cervical Esto se refiere a la toma de una pequea muestra de las clulas superficiales de la porcin interna del cuello uterino y de su superficie externa mediante el uso de una esptula de madera, aplicador de algodn o de un cepillo muy fino. Como se toma la muestra? Pacientes con himen intacto: para evitar el trauma accidental del himen obtenemos una muestra del liquido vaginal introducindo cuidadosamente un hisopo hasta llegar al fondo vaginal. Este procedimiento no es doloroso ni lesiona ni modifica al himen y la seorita permanece tan virgen como cuando lleg. Pacientes sexualmente activas o con himen perforado: este caso corresponde a la mayora de las mujeres. Iniciamos el procedimiento pidiendo a la paciente algo de relajacin y se la entretiene con una conversacin amena (a veces sirve, otras no), se introduce cuidadosamente un espculo, estril y previamente lubricado, en la vagina hasta llegar al cuello del tero que se coloca entre las dos ramas del mismo mediante la apertura de las
mismas. Llegados a este punto el especulo no se manipula ms y la paciente se acostumbra a la presin ejercida por el objeto extrao. Acto seguido se procede a deslizar suavemente una esptula de madera o plstico en la superficie de la porcin externa del cuello (exocrvix) para obtener clulas (citologa propiamente dicha) y luego introducimos un aplicador, hisopo o cepillo a travs del orificio cervical para obtener clulas del canal (endocrvix), esto puede generar algo de molestia, la mayora de las mujeres la refiere como una discreta molestia menstrual. Condiciones para tomar una citologa: Ambiente limpio, propicio, ntimo y bien equipado Enfermera asistente bien presentada e impecable Espculos, limpios, estriles y tibios y de diversas tallas para cada tipo de paciente Mdico comprensivo, cuidadoso, respetuoso y atento. Tcnica correcta Colaboracin y relajacin de la paciente
QU SON LOS MTODOS ANTICONCEPTIVOS? Son mtodos que evitan que la mujer salga embarazada, y son la ayuda para una buena planificacin familiar. QU ES PLANIFICACIN FAMILIAR? Es un proceso en el que la mujer decide cuantos hijos quiere tener y cuando quiere tenerlos. Se inicia cuando la mujer empieza a tener relaciones sexuales y permanece durante toda su edad reproductiva (hasta la menopausia). Una buena planificacin familiar requiere de la buena comunicacin entre la pareja, y de la educacin que sta reciba acerca de los mtodos de anticoncepcin, salud materno infantil, y otros temas relacionados. CULES SON LAS CLASES DE MTODOS ANTICONCEPTIVOS? Son: Mtodos Naturales: Mtodo del ritmo, del Moco Cervical, de la Temperatura Basal. Mtodos de Barrera: Preservativo, Diafragma cervical, Ovulos Vaginales,etc. Mtodos Hormonales: Anticonceptivos orales (pildora), Inyecciones (mensuales, bimensuales, trimestrales), Implantes (Norplant), Parches y los Anillos Vaginales. En este grupo tambin podemos clasificar a la anticoncepcin de urgencia (Pastillas de Levonorgestrel). Dispositivos intrauterinos (DIU): T de Cobre, DIU que libera progesterona. Mtodos Quirrgicos: Bloqueo Tubarico Bilateral (Ligadura de Trompas), Vasectoma. QU ES UN MTODO ANTICONCEPTIVO NATURAL? Son aquellos mtodos que se basan en la fisiologa (funcin) hormonal de normal de la mujer, en los cuales hay abtencin de hacer relaciones sexuales durante la ovulacin (momento en el cual el vulo sale del ovario) y los das cercanos a ella (das de riesgo para quedar embarazada) Es necesario saber: o Que el ciclo ovrico de la mujer empieza con la menstruacin, es decir que el primer da del ciclo es el primer da de la menstruacin, y que el ltimo da del ciclo es un da antes de la prxima menstruacin. Todo el ciclo dura aproximadamente 28 das. Que la ovulacin se da a mitad del ciclo aproximadamente (14 da), que se acompaa de un discreto o aumento de la temperatura corporal (< 1 C) en relacin a los das pre-ovulatorios del ciclo, y que la secrecin vaginal se vuelve de mayor viscocidad (el moco es mas abundante, espeso y claro, y se extiende con mayor fcilidad). Es la poca mas con mayores posibilidades de que la mujer salga embarazada.
TIPO MTODO RITMO
DE
DESCRIPCIN Permite hacer relaciones sexuales: 8 das despus de iniciada la menstruacin y 8 das antes de la fecha prxima probable Prohbe hacer relaciones sexuales cuando el moco se hace muy viscoso y al tratar de separarlo entre los dedos (entre el primer dedo y segundo dedo p.e.) se extiende mas de 3cm de longitud. Permite tener relaciones sexuales a partir de la tercera noche en que la mujer a comprobado un aumento de su temperatura corporal (menos de 1 grado centigrado) hasta la prxima menstruacin. La mujer debe medirse la temperatura vaginal, cada maana y confeccionar una grfica, alrededor de la mitad de su ciclo ver que la temperatura se eleva, es el momento mas peligroso, pero luego de tres dias ya no hay peligro.
CONTRAINDICACIONES Ninguna
RESPONSABLE Mujer
MOCO CERVICAL
Ninguna
Mujer
TEMPERATURA BASAL
Ninguna
Mujer
Estos mtodos se prefiere usar en aquellas mujeres muy responsables Tambin se considera a la lactancia materna exclusiva como un mtodo anticonceptivo natural, aunque si una mujer esta dando de lactar para mayor seguridad se recomienda el uso de algn otro mtodo complementario a partir del primer mes posterior al parto. QU ES UN MTODO ANTICONCEPTIVO DE BARRERA? Son aquellos mtodos que impiden el ascenso de los espermatozoides hacia la cavidad uterina, ya sea formando una barrera mecnica (preservativo, difragma) o qumica (vulos vaginales, jaleas, etc) o la combinacin de ambos.
TIPO DE MTODO PRESERVATIVO DESCRIPCIN Se le conoce como condn, el cual debe recubrir totalmente el pene, nico mtodo anticonceptivo que ayuda a prevenir el SIDA y otras enfermedades de transmisin sexual. Es un dispositivo colocado en la mujer dentro del introito vaginal. Es poco usado por su dificultad en la colocacin, y molestias que genera Tienen contenido espermicida, se debe colocar la mujer un vulo quince minutos antes de la relacin sexual, y dejarlo all por lo menos 6 horas despus de haber terminado la relacin para que tenga efecto. CONTRAINDICACIONES Ninguna. Pero no se usa si hay antecedentes de alergia al ltex. Vulvovaginitis RESPONSABLE Varn
DIAFRAGMA
Mujer
OVULOS VAGINALES
Vulvovaginitis
Mujer
QU ES UN MTODO ANTICONCEPTIVO HORMONAL? Son aquellos mtodos basados en el uso de hormonas sexuales (estrgenos y/o progestgenos), cuyos objetivos finales son impedir que se desarrolle la ovulacin en la mujer, y generar condiciones adversas en la vagina, cervix y endometrio que impidan que se llegue a realizar la fecundacin (unin del espermatozoide con el ovulo).
TIPO DE MTODO:
DESCRIPCIN
CONTRAINDICACIONES
EFECTOS SECUNDARIOS
ALGUNOS NOMBRES COMERCIALES TRIAGYNON,MELIANE, OVOPLEX,MICROGYNON, NORDETTE,TRICICLOMEX, TRIQUILAR
ANTICONCEPTIVOS ORALES COMBINADOS
Son frmacos de contenido hormonal que contienen estrgenos y progstagenos, que se deben tomar diariamente por va oral para evitar el embarazo, son muy eficaces. Son frmacos que solo contienen progstagenos, y que tambin se toman diariamente, se usan en aquellas mujeres que estan dando de lactar, que tienen anemia o no pueden recibir estrgenos. Consiste en colocarse inyecciones de contenido hormonal, al igual que los anticonceptivos orales,pueden haber de contenido combinado (estrgenos y progestgenos) o de solo progestgenos. Se pueden aplicar cada uno, dos o tres meses. Consiste en la implantacin debajo de la piel del brazo de cpsulas delgadas y flexibles que contienen levo-norgestrel desogestrel, progestgenos que se liberan sostenidamente y ejercen su funcin. El mtodo dura entre 3 a 5 aos. Es un mtodo hormonal que consiste en adherir a la piel parches de uso semanal (3 parches durante los primeros 21 dias del ciclo, y un periodo de descanso de 7 das). Consiste en la aplicacin vaginal, una vez por mes, de un anillo liberador de hormonas anticonceptivas en el fondo de la vagina. La forma de uso es fcil, yse debe poner el dia 3 del ciclo y retirarlo el dia 24.
ANTICONCEPTIVOS ORALES DE SOLO PROGESTAGENOS
Fumadora y mayor de 35 aos,enfermedad heptica, antecedentes de Cncer de mama o tero, de tromboembolia, presencia de enfermedad venosa grave, afeccin cardiaca, diabetes, hipertensin mal controlada. Sangrado uterino anormal no diagnsticado, antecedentes de tromboemolismo y cncer de mama.
En algunos casos: cefaleas persistentes, depresin, hipertensin, aumento de peso
En algunos casos: amenorrea y sangrado intermenstrual
CERAZET, OVRETTE
INYECCIONES
Segn el contenido hormonal, las contraindicaciones sern las mismas que las de los anticonceptivos orales.
La mayora deja de menstruar, algunas aumentan de peso, y otras refieren sangrado frecuente y en escasa cantidad(spotting)
TOPASEL (mensual), NORISTERAT (bimestral), DEPOPROVERA (trimestral)
IMPLANTES
PARCHES
Mujeres con peso menor a 50 kg mayor a 70 kg, mujeres que anteriormente no hayan usado algn mtodo hormonal, y mujeres que tengan alguna contraindicacin en los mtodos anticonceptivos hormonales anteriores. Los mismas contraindicaciones de los anticonceptivos orales combinados
Aumento o disminucin de peso, alteraciones en el sangrado menstrual, dolor mamario
NORPLANT, IMPLANON
JADELLE,
Los mismos efectos de los anticonceptivos orales combinados
EVRA
ANILLOS VAGINALES
Los contraindicaciones anticonceptivos combinados
mismas de los orales
Los mismos efectos de los anticonceptivos orales combinados
NUVARING
QU ES UN DISPOSITIVO INTRAUTERINO (DIU)? Es un mtodo anticonceptivo, que se basa en la colocacin dentro de la cavidad uterina de un elemento que con efecto mecnico, qumico, u hormonal; impide que los espermatozoides lleguen a fecundar los vulos, ya que son inmovilizados, o destruidos para que no cumplan su funcin. Se diferencian de los mtodos de barrera porque los DIU actuan a nivel de cavidad uterina, mientras que los de barrera lo hacen a nivel vaginal.
TIPO DE MTODO T DE COBRE
DESCRIPCIN Es el dispositivo intrauterino mas conocido, que lo implanta el mdico, mediante una tcnica sencilla, y que libera cobre para hacer su efecto. Se cambia cada 10 aos, pero puede retirarse en cualquier momento Es un dispositivo en forma de T, como el anterior que libera progesterona. Se cambia una vez al ao.
CONTRAINDICACIONES Enfermedad inflamatoria pelvica, dolor pelvico crnico, sangrado menstrual abundante, tumores del aparato genital, cncer de cuello uterino en todos sus estados, antecedentes de embarazo ectpico, malformacin uterina, , paciente con conductas de riesgo para enfermedades de transmisin sexual y embarazo. Iguales contraindicaciones que el anterior.
EFECTOS SECUNDARIOS Mayor duracin del sangrado mentrual, en algunos casos dolor plvico
RESPONSABLE Mujer
DIU HORMONAL
Iguales efectos que el anterior
Mujer
QU ES UN MTODO ANTICONCEPTIVO QUIRRGICO? Es un mtodo que consiste en el bloqueo quirrgico de los conductos que sacan a las clulas de la fecundacin de su almacenamiento (espermatozoides u vulos)
TIPO DE MTODO BLOQUEO TUBARICO BILATERAL DESCRIPCIN En la mujer se bloquean las trompas de falopio, impidiendo que el vulo sea liberado a la cavidad uterina, as este no podr encontrarse con el espermatozoide. Se le conoce tambin como "Ligadura de trompas" En el varn se bloquean los conductos deferentes, que impiden que los espermatozoides salgan al exterior del pene. Es necesario cuidarse con otro mtodo durante las primeras 20 relaciones sexuales, pues pueden haber quedado espermatozoides por debajo del lugar de bloqueo que pueden provocar un embarazo no deseado CONTRAINDICACIONES Mujeres menores de 30 aos. Mujeres inseguras de haber completado el nmero de hijos deseados. Hombres inseguros de haber completado el nmero de hijos deseados EFECTOS SECUNDARIOS Rara vez dolor pelvico crnico RESPONSABLE Mujer
VASECTOMIA
Ninguno
Varn
QU MTODO ANTICONCEPTIVO ELEGIR? Se debe elegir el mtodo de acuerdo a la facilidad de uso, posibilidades de cumplirlo y efectividad anticonceptiva. Para ello se debe consultar al mdico de los posibles efectos adversos y contraindicaciones en relacin al organismo de la persona que lo va a usar. Se recomienda que la decisin en el uso debe ser voluntaria, y en la medida de lo posible en comn acuerdo con la pareja. CANDO ES RECOMENDABLE REINICIAR EL USO DE ANTICONCEPTIVOS DESPUES DE HABER TERMINADO UNA GESTACIN NORMAL? Se dice que la lactancia materna es un mtodo anticonceptivo, a veces se recomienda en una mujer que esta dando de lactar, empezar con algn mtodo anticonceptivo especial (progestgenos) al mes de haber finalizado su embarazo, este mtodo especial no debe influir en la secrecin de la leche para el nio. Hay anticonceptivos hormonales especiales para eso. El DIU se puede colocar inmediatamente despus del parto o esperar un tiempo prudencial despus del parto hasta que la cavidad uterina haya vuelto a su tamao..
El Bloqueo Tubrico Bilateral se puede hacer junto a un parto por cesarea, o pocas horas despus del parto, sino se tendra que esperar un tiempo prudencial para que el tero haya vuelto a su tamao normal, en la que se emplear otra tcnica de abordaje. Es necesario saber que una mujer puede salir gestando otra vez, a las pocas semanas de haber tenido un parto, sin que le haya venido alguna menstruacin. Es importante consultar con su mdico acerca de los mtodos de anticoncepcin tan pronto haya finalizado el embarazo. EN QU CONSISTE LA ANTICONCEPCIN DE URGENCIA? Se usa cuando una mujer a tenido una relacin sexual en las 72 horas previas, en la que involuntariamente ha estado desprotegida, o ha sido vctima de una violacin. Como su mismo nombre dice es de urgencia, no se recomienda su uso continuado porque es menos eficaz que los anticonceptivos hormonales convencionales (solo es eficaz en el 98%), porque genera mas molestias y porque es de mayor costo. A este mtodo tambin se le conoce como el de la pldora del da siguiente. Se pueden encontrar en las farmacias con el nombre de NORLEVO o POSTINOR, que cada comprimido contiene 0,75 mg de levonorgestrel, se debe tomar los dos comprimidos juntos en una sola toma (hay estudios que dicen que es mejor que la opcin de dar un comprimido cada 12 horas). Tambin hay otros principios farmacolgicos diferentes al levonorgestrel que se pueden utilizar como anticoncepcin de urgencia que tu mdico te puede recetar. Las contraindicaciones: Sospecha de embarazo o de proceso tromboemblico activo. Los inconvenientes: Su ingestion puede producir: naseas, cefalea, mareos, vmitos, u otras molestias hasta en los 10 dias posteriores a su ingesta. HISTORIA CLINICA OBSTETRICA Se iniciar el llenado de la historia clnica obsttrica al momento de la primera consulta o en el caso de una hospitalizacin de emergencia. Para que la historia clnica sea fcil de leer, debe ser llenada con letra clara y seguir un orden en la obtencin de datos, empezando con la filiacin, el sntoma principal, los antecedentes y el examen clnico obsttrico, para luego registrar la impresin diagnstica y solicitar los exmenes pertinentes. EXAMEN CLNICO OBSTTRICO Mama Grvida: Debe efectuarse el examen con la paciente sentada o acostada y despojada de susropas, frente a la luz y al observador, debe hacerse en ambas mamas Inspeccin S e c o m p a r a l a f o r m a y t a m a o d e a m b a s m a m a s . E n e l c u r s o d e l embarazo crecen considerablemente volvindose ms turgentes. Tegumentos: Se observa una circulacin venosa colateral. Pezn y areola: Formas variadas del pezn, puede haber pezn umbilicado fijo, que dificultar la lactancia, para lo cual se utilizarn las Maniobras de Hoffman: conseguir que el pezn se torne erctil mediante la estimulacin tctil, entre el pulgar y el dedo ndice. Primero en el plano horizontal, despus en el plano vertical. E n l a a r e o l a s e v e h i p e r p i g m e n t a c i n q u e a m e n u d o s e d e s b o r d a s u s l m i t e s ana tmicos, constituyendo la areola secundaria. Tambin al principio del embarazo se hipertrofian los tubrculos de Montgomery que estn en los bordes de la areola. Todos estos elementos son signos que contribuyen al diagnstico del embarazo. Secreciones: La expresin de la mama permite salir unas gotas de secrecin turbia, llamada calostro objetivable por lo general despus de la 12ava semana de la gestacin.
Palpacin Debe hacerse en ambas mamas, con la paciente recostada. Se apoya la mano plana sobre la mama investigando por cuadrantes, comprimiendo la sobre la parrilla costal, la otra maniobra consiste en recorrer suavemente los cuadrantes de la mama con los dedos como quien toca piano. Con esta maniobra se busca conocer e n p r i m e r l u g a r l a h i p e r t r o f i a e h i p e r p l a s i a d e l a g l n d u l a , p r o p i a d e l a g r a v i d e z y ens e g u n d o t r m i n o d e t e c t a r l a p r e s e n c i a e v e n t u a l d e a n o m a l a s q u e l a p a c i e n t e desconozca (tumor). Normal: Hay mayor tensin, sensibilidad y capacidad erctil. ABDOMEN: El examen se realiza, utilizando los medios habituales de semiologa: inspeccin, palpacin superficial, y profunda, y auscultacin. La percusin tiene poco valor y se agregan como elementos importantes las medidas de altura uterina y de la circunferencia abdominal. Inspeccin La forma general del abdomen vara. Es ovalado en las primigestas y ms redondeado o esfrico en la multparas, debido a la prdida de tonicidad de los msculos abdominales. Pueden haber alteraciones de la pared abdominal: Gruesos, vientres adiposos, hernias o eventraciones. Tambin puede observarse alteraciones del contenido: Exceso de lquido amnitico (Polihidramnios) Exceso de tamao fetal. Embarazo mltiples. etc.
I n t e r e s a v e r l a p r e s e n c i a d e c i c a t r i c e s , s o b r e t o d o a q u e l l o s q u e s e a n d e b i d a s a cesreas anteriores. Tambin se pueden observar estras drmicas que son producidas por rotura de fibraselsticas: Son rosadas o violceas las de las primigestas. Son blanquecinas nacaradas las de las multigestas
Palpacin: Se mide la altura uterina (A.U.). Al final del embarazo: 32 33 cm. Se mide la circunferencia abdominal a la altura de la cicatriz umbilical : 90 cm... Las medidas que se obtienen deben ser relacionadas con la edad del embarazo y su principal valor reside en las modificaciones progresivas en los sucesivos exmenes. La palpacin del contenido uterino (feto, lquido amnitico y la placenta.). Lquido: hacia el final del embarazo tiende a disminuir la cantidad de lquido amnitico. Semanas antes, cuando el lquido es ms abundante, puede haber sensacin de peloteo al movilizar el feto dentro de la cavidad uterina. Feto: Est colocado dentro del tero de acuerdo a la ley de Pajot. La actitud normal del feto a l final de la gravidez es la de un ovoide. Para diagnosticar la actitud fetal, se hans i s t e m a t i z a d o l a s m a n i o b r a s d e L e o p o l d q u e s o n 4 y s e c o m p l e m e n t a n c o n o t r a s maniobras. Se realiza a partir de la 26 semanas de gestacin es posible diferenciar sus diferentes parte mediante la palpacin abdominal de la embarazada
El polo ceflico: Es redondo, regular. Duro, pequeo e irreductible pelotea bien si an no est encajado y esta separado del tronco por el surco del cuello. El polo podlico: Es grande, reductible, menos regular, no pelotea y se contina sin interrupcin con el dorso. La superficie dorsal es plana y ligeramente convexa, es lisa y resistente. La superficie ventral es irregular y blanda por la presencia de las extremidades (partes pequeas)
Primera Maniobra: Sirve para hacer el diagnstico de altura uterina.- Para diagnosticar aquella parte del ovoide fetal que se encuentra ocupando el fondo del tero. Segunda Maniobra: Se exploran flancos maternos (caras laterales del tero) para evaluar: o o Situacin fetal Posicin fetal Actitud fetal Para individualizar mejor el dorso se utiliza 2 maniobras complementarias: Maniobra de Crottogni: Se presiona sobre uno de los lados feto a modo de hacerlo girar para que sobresalga el lado opuesto. Maniobra de Budn: Se hace presin sobre el fondo uterino con una mano de modo que se exagera la actitud de flexin del feto haciendo por lo tanto el dorso ms saliente y facilitando de esta manera el diagnstico del mismo
Tercera Maniobra: Es til cuando la presentacin est total parcialmente por encima del estrecho superior de la pelvis materna para determinar: El tipo de presentacin La altura de presentacin Si la presentacin se desplaza se dice que est libre Si no es posible movilizarla: La presentacin puede estar fija o encajada El grado de deflexin ceflica (si lo hubiera).
Cuarta Maniobra: S l o e s t i l c u a n d o l a p r e s e n t a c i n h a p e n e t r a d o e n l a c a v i d a d p l v i c a , s i r v e p a r a corrobor ar los datos obtenidos por la maniobra anterior y para diagnosticar la actitud de la cabeza fetal. L a c u a r t a m a n i o b r a t a m b i n s i r v e p a r a d i a g n o s t i c a r l a a l t u r a d e l a p r e s e n t a c i n a l relacio narla con el estrecho superior. Es as que la presentacin puede ser mvil si est por encima de dicho estrecho, lo cual se diagnostica porque la palpacin permite introducir la mano entre la presentacin y el borde superior del pubis y porque se le puede provocar desplazamientos laterales. La presentacin est insinuada cuando permite pequeos desplazamientos, sin poder sacar de ese contacto. La presentacin es fija cuando permanece inmvil a todo intento de movilizacin. La presentacin estar encajada cuando est profundamente descendida no pudindose palpar la prominencia parietal anterior.. Todos stos datos sern confirmados por el tacto vaginal y relacionados con los datos que se obtengan en el mismo.. El estudio se complementa con la maniobra mensuradora de Pinard. Maniobra Mensuradora de Pinard Sirve para diagnosticar si existe una desproporcin cfalo plvica a nivel del estrecho superior. Se pone la mano derecha de plano, sobre la snfisis pbica, y la mano izquierda, tambin de plano, sobre la cabeza fetal situada por encima de la snfisis. Se efecta tratando de descender con la mano la cabeza fetal buscando apoyarla por el estrecho superior, mientras que la mano derecha apoyada sobre el pubis trata de apreciar, la cantidad de parietal que desborda el borde superior del pubis. En casos en el que el nivel de los dedos de ambas manos estn situadas a la misma
altura, o sea que hay una desproporcin,una estrechez plvica moderada. Si l a s contracciones uterinas son buenas y la presentacin de la cabeza favorable, puede producirse un parto espontneo. En resumen: La palpacin abdominal tiene como objetivo determinar: El volumen uterino. Nmero de fetos: nico, mltiple. Situacin: Longitudinal - transversa oblicua. Presentacin: ceflica - podlica y de hombros. Posicin: Derecha e izquierda.Pero puede estar orientada hacia distintos cuadrantes de la pelvis, lo cual origina lasdistintas variedades de posicin: anterior, posterior, y transversa. Tamao fetal. Cantidad de lquido amnitico. Encaje de la presentacin. Deben analizarse en conjunto con la medida de la altura uterina que permite evaluar: Edad gestacional. Peso fetal (utilizando, la regla de Jhonsons.) Tamao y crecimiento fetal.
La conducta que se adopta cuando se sospecha bajo peso fetal, prematurez, embarazo mltiple, presentacin distcica y polihidramios, determinan la atencin del parto como de alto riesgo Auscultacin Unos de los signos vitales son los latidos fetales. Estos pueden percibirse utilizando el Estetoscopio de Pinard, que se aplica sobre el vientre de la madre que debe hacerse sobre la zona en la cual por la palpacin se presume que se encuentre en foco mximo de latidos. La auscultacion de los latidos fetales puede hacerse con este instrumento en condiciones excepcionales alrededor del quinto mes, coincidiendo con la percepcin delos primeros movimientos fetales por la madre, en general sobre la lnea media unos 3 4cm. por debajo del ombligo (presentacin ceflica). En las podlicas se auscultan por encima del ombligo.- A c t u a l m e n t e e s m u y c o m n e l u s o d e S o n i c a i d o D o p p l e r , c o n l o s c u a l e s p u e d e auscultarse desde 10 12 semana de gestacin. La auscultacin de la frecuencia cardiaca fetal permite:. Determinar la vitalidad fetal.. Determinar bienestar fetal.- La auscultacin de los latidos del corazn fetal permite aseverar que el feto se encuentravivo.- Las alteraciones de la F.C.F permiten establecer una fundada presuncin de hipoxia fetal y la posibilidad de:. Muerte fetal.. Depresin al nacer.. Morbilidad neonatal.. Muerte neonatal. 3 EXAMEN GENITAL: La paciente en trabajo de parto o si se sospecha una rotura o fisura de membranas, deberan extremarse las precauciones de asepsia, para evitar toda posibilidad d e contaminacin llevada al interior. Para realizar el examen, la paciente debe estar en posicin ginecolgica, con los emuntorios vacos, salvo que se desee obtener una muestra de orina por cateterismo, el cual se realizar previamente. Inspeccin Inspeccin Superficial: Estudio de todas las reas que rodean el aparato genital: Montes de Venus, con la implantacin de vello pubiano y la presencia o ausencia de procesos inflamatorios(pediculosis, etc.). La regin anal y perianal: Fisuras o hemorroides.
Perin: Presencia de cicatrices por desgarro o episiotomas. En la grvida los labios menores se encuentran tumefactos y enrojecidos desde las primeras semanas (signos de Jacquemier).El cltoris y el capuchn tambin estn congestionados y edematosos Inspeccin Profunda: Con ayuda del espculo vaginal o con valvas: observar la coloracin de la mucosa vaginal hasta el cuello uterino que toma una coloracin violcea en las gestantes, producida por la vascularizacin acentuada e hiperemia ( signo de Chadwick).La vagina sufre un proceso de hiperplasia e hipertrofia, se edematizan sus paredes quet r a s u d a n m a y o r c a n t i d a d d e l q u i d o q u e f u e r a d e l e m b a r a z o . C o n f r e c u e n c i a p u e d e infectarse, por estar en medio enriquecido que lleva a la proliferacin de grmen e s bacterianos inespecficos, parsitos (tricomonas) y hongos (monilias).El cuello uterino tambin sufre proceso de hipertrofia hiperplasia con gran edema. Especuloscopa (tcnica): Separar los labios menores.. Introducir lateralmente el espculo cerrado, previamente lubricado con vaselina lquida; dirigiendo oblicuamente hacia atrs, deprimiendo ligeramente el perin y haciendo que la mujer puje un poco.. Girar 90, abrir el espculo y observar:. Cuello uterino. Membranas ovulares.. Color y cantidad del lquido amnitico que se visualiza a travs de las membranas o por prdida del lquido (en caso de membranas rotas).. Sangre, etc. Palpacin: Palpacin Superficial: Se debe efectuar con guantes. Se evala la Tonicidad del perin y la apertura vulvar.. Estudiar la glndula bartholin, introduciendo el dedo ndice en la vagina, tratando de abarcar el tercio inferior del labio mayor con el dedo pulgar. Palpacin profunda = Tacto Vaginal Explorar la cavidad vaginal, el cuello uterino.. Con la misma maniobra se exploran los caracteres del polo fetal que se ofrece y su r e l a c i n c o n l o s d i v e r s o s p l a n o s d e l a p e l v i s , l o c u a l c o m p l e t a y c o n f i r m a l o s d a t o s obtenidos en las maniobras de palpacin externa del abdomen. Vagina: A m e d i d a q u e e l e m b a r a z o p r o g r e s a , l a v a g i n a v a g a n a n d o e n a m p l i t u d y e n profundidad. Las paredes vaginales al final del embarazo se vuelven muy elsticas, por lo que se aprovecha el ltimo mes de la gestacin para efectuar la pelvigrafa digital. C u e l l o u t e r i n o : T i e n d e a o c u p a r u n a p o s i c i n c a d a v e z m s p o s t e r i o r y m s e l e v a d a a medida que progresa el embarazo. En resumen: El tacto vaginal permite evaluar:. Amplitud y elasticidad de partes blandas (vulva, vagina y perin).. Dilatacin. Incorporacin o Borramiento. Posicin cervical (anterior, intermedio, posterior). Estado de las membranas ovulares (rotas integras). Hemorragia en genitales. Presentacin (ceflica, podlica, hombros). Variedad de posicin. Altura de presentacin. Proporcin feto-plvica, si la presentacin est encajada es prueba de buena proporcin, para ese feto en particular
Vous aimerez peut-être aussi
- SusuDocument1 pageSusuAury ZerpaPas encore d'évaluation
- Protocolo Albúmina-1Document8 pagesProtocolo Albúmina-1LUIS MIGUEL CASTILLA MORANPas encore d'évaluation
- Sindrome Nefritico en PediatriaDocument12 pagesSindrome Nefritico en PediatriaAury ZerpaPas encore d'évaluation
- Amibiasis SelvaertgwgbfrgbwefrgbefgbefrgbwrfbwdfbvwdfbvDocument32 pagesAmibiasis SelvaertgwgbfrgbwefrgbefgbefrgbwrfbwdfbvwdfbvAury ZerpaPas encore d'évaluation
- Neumonía Maria AscanioDocument5 pagesNeumonía Maria AscanioAury ZerpaPas encore d'évaluation
- Leiomiomas y Adenomiomas MilexisDocument78 pagesLeiomiomas y Adenomiomas MilexisAury ZerpaPas encore d'évaluation
- ANATOMIA de HigadoDocument24 pagesANATOMIA de HigadoAury ZerpaPas encore d'évaluation
- Bip TicoDocument2 pagesBip TicoAury ZerpaPas encore d'évaluation
- Referencia Comercial MaraDocument1 pageReferencia Comercial MaraAury ZerpaPas encore d'évaluation
- Vacunas Antivirales y BacterianasDocument1 pageVacunas Antivirales y BacterianasSergio GasparPas encore d'évaluation
- Semiologia ObstetricaDocument94 pagesSemiologia ObstetricaOctavo Semestre100% (7)
- Fisiología de La PlacentaDocument2 pagesFisiología de La PlacentaAury ZerpaPas encore d'évaluation
- Bacterias Gram Positivas y Gram NegativasDocument3 pagesBacterias Gram Positivas y Gram NegativasAury ZerpaPas encore d'évaluation
- Hoja de GuardiaDocument1 pageHoja de GuardiaAury ZerpaPas encore d'évaluation
- Los Biopolímeros Son Bioimplantes Utilizados Actualmente en El Área de Cirugía PlásticaDocument4 pagesLos Biopolímeros Son Bioimplantes Utilizados Actualmente en El Área de Cirugía PlásticaAury ZerpaPas encore d'évaluation
- Proyecto InvestigacionDocument68 pagesProyecto Investigaciontuxb92% (12)
- Anatomia Patologica Caso ClinicoDocument2 pagesAnatomia Patologica Caso ClinicoAury ZerpaPas encore d'évaluation
- Albúmina Humana.Document3 pagesAlbúmina Humana.Paulino Montilla.Pas encore d'évaluation
- EritropoyetinaDocument10 pagesEritropoyetinaAury ZerpaPas encore d'évaluation
- EritropoyetinaDocument10 pagesEritropoyetinaAury ZerpaPas encore d'évaluation
- Parto NormalDocument25 pagesParto NormalSandra PerezPas encore d'évaluation
- Qué Son Los Métodos AnticonceptivosDocument4 pagesQué Son Los Métodos AnticonceptivosAury ZerpaPas encore d'évaluation
- Osiris y KarmenDocument9 pagesOsiris y KarmenAury ZerpaPas encore d'évaluation
- Fisiopatologia Dolor RadicularDocument13 pagesFisiopatologia Dolor RadicularAury Zerpa0% (1)
- El Ciclo MenstrualguiaDocument1 pageEl Ciclo MenstrualguiaAury ZerpaPas encore d'évaluation
- Emba RazoDocument6 pagesEmba RazoAury ZerpaPas encore d'évaluation
- Semiologia ObstetricaDocument94 pagesSemiologia ObstetricaOctavo Semestre100% (7)
- A Cret Is Mo Placenta RioDocument27 pagesA Cret Is Mo Placenta RioIianethiita CalvoPas encore d'évaluation
- Historia Local Del Sector AlfallanosDocument17 pagesHistoria Local Del Sector AlfallanosAury ZerpaPas encore d'évaluation
- GinecologiaDocument2 pagesGinecologiaPedro BenitezPas encore d'évaluation
- Embarazo EctópicoDocument5 pagesEmbarazo EctópicoSonia SolorzanoPas encore d'évaluation
- Control Prenatal PDFDocument15 pagesControl Prenatal PDFBryan MartínezPas encore d'évaluation
- Etapas Del PartoDocument20 pagesEtapas Del PartoVielka JordanaPas encore d'évaluation
- Ciclo MenstrualDocument18 pagesCiclo MenstrualMIRNA ESMERALDA LARIOS LAZAROPas encore d'évaluation
- DeclaracionConsaguinidad 292021111210Document2 pagesDeclaracionConsaguinidad 292021111210Irving Pool Almeyda LévanoPas encore d'évaluation
- Guías 8º CIENCIAS NATURALES IVDocument5 pagesGuías 8º CIENCIAS NATURALES IVAngie Joel Cortes Bermudez CortesPas encore d'évaluation
- Tecnicas en PartoDocument4 pagesTecnicas en PartoJuan Pablo Beltran BarriaPas encore d'évaluation
- PPT, Métodos Anticonceptivos...Document12 pagesPPT, Métodos Anticonceptivos...VickyGaliciaPas encore d'évaluation
- Caso Endometriosis PDFDocument86 pagesCaso Endometriosis PDFRossy Faican CangoPas encore d'évaluation
- Sexualidad, Diversidad y MCMDocument3 pagesSexualidad, Diversidad y MCMFrancisco Coñuenao AguilarPas encore d'évaluation
- Aparato Reproductor M Y FDocument2 pagesAparato Reproductor M Y FLizbeth PerezPas encore d'évaluation
- Ese Intervenciones Por Momento de Curso de VidaDocument52 pagesEse Intervenciones Por Momento de Curso de Vidalaura morenoPas encore d'évaluation
- GayDocument4 pagesGayDenis Rios RamosPas encore d'évaluation
- PArtoDocument41 pagesPArtoRoePas encore d'évaluation
- Hojas ObgynDocument3 pagesHojas Obgyngerardocarrillo1997Pas encore d'évaluation
- Historia Clínica YODocument23 pagesHistoria Clínica YOShantal GalindoPas encore d'évaluation
- EvaluacionDocument2 pagesEvaluacionLuz Marina Lozada RodriguezPas encore d'évaluation
- Triptico Metodos AnticoDocument3 pagesTriptico Metodos AnticoEvelin Galán GarcíaPas encore d'évaluation
- Psicologia PerinatalDocument38 pagesPsicologia PerinatalAnonymous 7lCbXWblp100% (7)
- La Ética y El Inicio de La VidaDocument10 pagesLa Ética y El Inicio de La VidaEdu Urbina100% (1)
- SX 2.en - Es 2Document7 pagesSX 2.en - Es 2Karla MedranoPas encore d'évaluation
- Fisher Helen - El Contrato SexualDocument101 pagesFisher Helen - El Contrato SexualAndres Felipe Marin LopezPas encore d'évaluation
- Guia de Anamnesis Psicologica AdultosDocument8 pagesGuia de Anamnesis Psicologica Adultosyuven holisticoPas encore d'évaluation
- Parto PrematuroDocument9 pagesParto PrematuroSantiago Andres Quishpe MartinezPas encore d'évaluation
- Biología 3° Año Métodos de Control de NatalidadDocument9 pagesBiología 3° Año Métodos de Control de NatalidadpaulaPas encore d'évaluation
- BL 3º Medio Guía Gametogénesis y Sistemas ReproductoresDocument20 pagesBL 3º Medio Guía Gametogénesis y Sistemas ReproductoresRoberto Alejandro Espinoza MuñozPas encore d'évaluation
- Estados Intersexuales IDocument26 pagesEstados Intersexuales Ikatia ordoñez aldanaPas encore d'évaluation
- Pastilla Del Dia SiguienteDocument2 pagesPastilla Del Dia SiguienteEvelyn CastrejonPas encore d'évaluation
- Autoerotismo ConsejeríaDocument11 pagesAutoerotismo ConsejeríaAlexander Salinas AcuñaPas encore d'évaluation