Académique Documents
Professionnel Documents
Culture Documents
Oreillons: Épidémiologie, Diagnostic, Évolution, Prévention
Transféré par
hizballah27Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Oreillons: Épidémiologie, Diagnostic, Évolution, Prévention
Transféré par
hizballah27Droits d'auteur :
Formats disponibles
Pédiatrie
B 191
Oreillons
Épidémiologie, diagnostic, évolution, prévention
DR Philippe VIGNERON
Service de pédiatrie, centre hospitalier Bretagne-Sud, 56322 Lorient Cedex.
Points Forts à comprendre sécrétion dans le sérum d’IgA, IgM et IgG spécifiques.
Les premiers anticorps (IgA, IgM, anticorps anti-protéine
HN) apparaissent 5 à 7 j après le début de la phase
• Il s’agit d’une infection virale aiguë d’état, disparaissent en quelques semaines et ne sont pas
de l’enfant, contagieuse, habituellement protecteurs. Les IgM spécifiques peuvent persister 2 à
bénigne, qui se présente souvent 3 mois. Les IgG sont sécrétées dès le 15e j de l’infection,
sous la forme d’une parotidite bilatérale. persistent plusieurs années, et sont protectrices. En cas
• Dans 30 % des cas, la maladie est totalement d’atteinte méningée, il se produit une sécrétion intrathécale
asymptomatique. Dans 20 % des cas, elle survient d’IgM et IgG spécifiques, ainsi que d’interféron γ.
chez l’adulte, où elle donne une forme plus Enfin, il existe une activation de lymphocytes T cyto-
prolongée et plus souvent compliquée. toxiques, responsables d’une mémoire immunologique
• Les localisations extraparotidiennes vis-à-vis du virus.
des oreillons font toute la gravité de la maladie,
notamment la méningite, l’encéphalite
et l’orchite qui peuvent laisser des séquelles. Pathogénie
• Le traitement est préventif. La fréquence La contamination s’effectue par les gouttelettes de
des oreillons a beaucoup diminué avec les salive provenant d’un sujet infecté. Après avoir contami-
recommandations concernant la vaccination né le rhinopharynx et les ganglions de voisinage,
chez les nourrissons et les jeunes enfants. le virus passe dans le sang. Cette virémie est silencieuse
Le vaccin associé rougeole-oreillons-rubéole et dure 5 à 6 j. La symptomatologie des oreillons est
(ROR-Vax) a permis d’améliorer la couverture liée aux manifestations cliniques secondaires à la
vaccinale contre ce virus. diffusion du virus dans l’organisme, qui surviennent
après une incubation silencieuse de 3 semaines (18 à
21 j). Le malade est contagieux (par excrétion du virus
Épidémiologie dans la salive) 3 à 6 j avant l’apparition des premiers
symptômes et jusqu’à 9 j après. L’isolement des
Virus malades est inefficace (ceux-ci étant contagieux avant
l’apparition de la parotidite). Les organes les plus
Le virus des oreillons est un membre de la famille des fréquemment atteints sont les parotides, les méninges
paramyxoviridæ. C’est un virus à acide ribonucléique et les testicules.
(ARN) monocaténaire, enveloppé, de symétrie hélicoï- La parotidite se caractérise par un œdème interstitiel
dale, dont le diamètre moyen est 200 nm. Le génome diffus avec infiltrat de macrophages et lymphocytes et
viral est contenu dans une nucléocapside, elle-même sécrétion d’un exsudat sérofibrineux.
entourée de l’enveloppe virale. Celle-ci est constituée de La méningite ourlienne est secondaire à la contamination
trois feuillets lipidiques dans lesquels sont enchâssés des plexus choroïdes. À partir de cette localisation, le
essentiellement 5 glycoprotéines de structure. Elles ont virus colonise les cellules épendymaires tapissant les
une activité neuraminidase (protéines HN) ou une ventricules. Une atteinte encéphalique est possible.
activité favorisant la fusion cellulaire (protéines F). L’envahissement des testicules par le virus se traduit par
Il n’existe qu’un seul sérotype de virus ourlien. Ce un œdème interstitiel diffus avec infiltrat de lympho-
paramyxovirus est difficile à isoler. Il est très thermo- cytes, qui peut détruire l’épithélium germinal.
sensible. L’antigène S représente la protéine NP
(nucleocapsid-associated protein) et l’antigène V la pro- Épidémiologie clinique
téine HN. Ces 2 protéines sont des constituants de l’en-
veloppe virale. La transmission est directe, interhumaine. Il s’agit d’une
maladie strictement humaine, l’homme étant le seul
Réponse immune réservoir du virus des oreillons. Les épidémies surviennent
surtout dans les collectivités (écoles, casernes).
Le virus des oreillons confère une immunité solide et L’isolement des malades est inefficace. L’infection se
durable, humorale et cellulaire. L’infection induit la rencontre toute l’année, avec une prédominance à la fin
LA REVUE DU PRATICIEN 2000, 50 2177
OREILLONS
de l’hiver et au printemps. Grâce à la généralisation du Diagnostic différentiel de la parotidite
vaccin associé ROR-Vax en France, l’incidence des ourlienne
oreillons est stable depuis 1987 avec 200 cas/100 000
habitants. L’âge moyen de survenue est de 9 ans et demi. 1. Autres parotidites virales
Il n’y a pas de différence quel que soit le sexe. La majorité Le diagnostic des oreillons est habituellement aisé grâce
des cas (58 %) apparaît à l’école du fait de l’âge de au seul examen clinique. Cependant, d’autres virus
survenue. Parallèlement à une meilleure couverture (para-influenza, entérovirus) peuvent aussi se localiser
vaccinale, la fréquence des complications immédiates dans la parotide, et induire des parotidites virales.
(méningites, orchites) et des séquelles (surdité, stérilité) Les autres causes de tuméfaction parotidienne sont les
a diminué pour passer à 1 % depuis 1991. Parmi ces suivantes.
complications, on estime à 3 pour 1 000 la fréquence des 2. Adénopathie intraparotidienne
méningites ourliennes. En France, la persistance de la
circulation du virus impose le maintien et l’augmentation Elle coexiste avec un foyer infectieux ORL, une infection
de la couverture vaccinale afin d’éviter la survenue cutanée ou dentaire. Il existe habituellement d’autres
d’épidémies au sein de groupes de population insuffi- adénopathies satellites, l’angle mandibulaire est palpable.
samment protégés. La polynucléose est franche.
3. Parotidite bactérienne suppurée
Elle est unilatérale. La peau en regard de la parotide est
Diagnostic chaude et rouge. L’enfant est habituellement fébrile.
L’examen endobuccal peut révéler du pus à l’orifice du
canal de Sténon lors de la pression de la glande.
Diagnostic clinique Biologiquement, il existe une polynucléose et un syn-
drome inflammatoire.
Le diagnostic des oreillons est un diagnostic clinique.
Aucun examen complémentaire n’est habituellement 4. Lithiase du canal de Sténon
nécessaire, sauf en cas de localisation extraparotidienne Exceptionnelle, la douleur récidivante doit faire évoquer
isolée. le diagnostic. Le calcul peut être visualisé car souvent
1. Forme clinique classique : la parotidite radio-opaque.
Après une incubation silencieuse de 18 à 21 j, la phase 5. Hémangiome parotidien
d’invasion se traduit par une hyperthermie modérée, un Il s’agit de la plus fréquente des tumeurs parotidiennes
malaise général avec céphalées, parfois vomissements et de l’enfant. Elle existe dès la naissance et croît progres-
une otalgie unilatérale, se majorant à la déglutition. À ce sivement durant la première année de vie. Ensuite, elle
stade, l’orifice du canal de Sténon peut être rouge et la régresse le plus souvent spontanément. Les autres
pression de la parotide douloureuse. tumeurs de la parotide sont : lymphangiome, tumeur
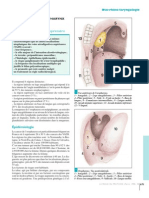
L’atteinte des glandes salivaires, et notamment de mixte, sarcomes.
la parotide, est très fréquente dans les oreillons.
6. Adénopathies cervicales
Initialement unilatérale, la parotidite devient bilatérale
dans 70 % des cas. À la phase d’état, l’enfant présente Elles doivent être différenciées d’une augmentation de
une déformation piriforme du visage, témoignant d’une volume de la parotide elle-même. Les ganglions proches
tuméfaction parotidienne élastique, tendue, comblant le de la parotide se situent habituellement en arrière de la
sillon rétro-auriculaire, soulevant le lobe de l’oreille, et branche montante de la mandibule. La palpation de la
dont la peau en regard est normale, pas inflammatoire. peau préparotidienne est vide de contenu.
L’angle de la mandibule peut ne pas être palpable. Il s’y
associe une fièvre modérée.
Diagnostic biologique
Une sous-maxillite, plus rarement une atteinte de la
glande sublinguale, est possible. Le diagnostic de certitude repose sur l’isolement du
2. Autres formes cliniques virus et sur la sérologie mettant en évidence une élévation
des anticorps spécifiques. Dans la forme classique avec
Au cours de la phase de virémie, le virus des oreillons atteinte parotidienne non compliquée, le diagnostic
peut disséminer dans tout l’organisme. Les organes le clinique suffit et aucun examen complémentaire n’est
plus souvent atteints sont les méninges (méningite) et nécessaire.
les testicules (orchite). Le virus peut aussi se localiser à
l’encéphale, le pancréas, les articulations, le rein, le 1. Isolement du virus
cœur… Le virus des oreillons est difficile à isoler. Le prélèvement
Toutes ces atteintes peuvent être considérées comme des doit être transporté rapidement et enrichi en gélatine. La
complications des oreillons et sont donc décrites au multiplication virale en cultures cellulaires est lente. Le
chapitre « Évolution ». virus est isolé par immunofluorescence ou par inhibition
2178 LA REVUE DU PRATICIEN 2000, 50
Pédiatrie
de l’hémadsorption. Il est retrouvé dans la salive et pic de survenue est 5 ans. Il existe une prédominance
l’oropharynx une semaine avant et jusqu’à 9 j après masculine (3 hommes pour 1 femme). Elle survient en
l’apparition des premiers symptômes. Il a aussi été isolé moyenne 2 jours après la parotidite. Mais, dans 50 % des
dans les urines et le liquide céphalo-rachidien (LCR) où méningites ourliennes, il n’y a pas de parotidite. Il s’agit
il est présent pendant une dizaine de jours. Enfin, la d’une méningite habituellement bien supportée. Des
polymerase chain reaction (PCR) détectant l’ARN viral céphalées, une fièvre, un état léthargique, des vomisse-
peut être utilisée pour mettre en évidence le génome ments sont possibles. Le liquide céphalo-rachidien est
viral dans un prélèvement. clair avec une pléiocytose (< 1 000/mm3) à prédominance
de lymphocytes (parfois panaché ou à prédominance de
2. Sérologie polynucléaires neutrophiles au début de la maladie),
La méthode de référence est la réaction de fixation du avec une glycorachie normale et une protéinorachie
complément pour les anticorps dirigés contre les anti- normale ou peu augmentée. Les IgM spécifiques puis les
gènes S et V (voir chapitre « Épidémiologie, le virus »). IgG sont augmentées dans le liquide céphalo-rachidien.
Les anticorps anti-S apparaissent 3 à 7 j après le début L’isolement du virus y est difficile. L’évolution spontanée
de la maladie et disparaissent en 6 mois. Les anticorps est rapidement favorable sans séquelles, mais les signes
anti-V s’élèvent 2 à 4 semaines après les premiers symp- cliniques de début sont d’autant plus intenses que l’âge
tômes et persistent des années. La technique la plus de survenue de la maladie est tardif.
spécifique et la plus sensible est le dosage des IgM et
IgG spécifiques du virus des oreillons par ELISA. Les 2. Encéphalite
anticorps neutralisants apparaissent après quelques Elle est beaucoup plus rare que la méningite. Il s’agit
semaines et persistent indéfiniment. Eux aussi sont spé- plus souvent d’une encéphalite post-infectieuse (par
cifiques de l’infection ourlienne. réaction immune au virus) que d’une encéphalite primi-
tive (où le virus se réplique dans les cellules cérébrales).
3. Autres méthodes diagnostiques non spécifiques Cette deuxième forme est beaucoup plus sévère et induit
• La numération formule sanguine peut être normale de graves séquelles. En moyenne, elle survient 7 à 9 j
ou montrer une discrète hyperlymphocytose, parfois une après l’apparition de la parotidite. L’encéphalite post-
neutropénie. Un purpura thrombopénique peut survenir infectieuse se manifeste par une fièvre souvent modérée,
au décours des oreillons. avec céphalées, vomissements et troubles de la conscience.
• L’élévation de l’amylasémie et de l’amylasurie est Dans 20 % des cas, il s’y associe des convulsions. Une
constante en cas de parotidite, et plus franche en cas de ataxie d’origine cérébelleuse n’est pas rare. D’autres
pancréatite associée. L’étude des iso-enzymes de l’amylase manifestations sont possibles : vertiges, troubles psy-
permet de préciser l’origine pancréatique de celle-ci. chiatriques. L’évolution est habituellement favorable.
• Une cytolyse hépatique, uniquement biologique, est L’étude du liquide céphalo-rachidien montre les mêmes
possible. anomalies que lors d’une méningite. L’électroencéphalo-
gramme (EEG) objective un tracé lent d’encéphalite,
sans signe spécifique.
Évolution 3. Autres anomalies neurologiques
Une myélite aiguë transverse, un syndrome de Guillain
Les complications sont soit immédiates, soit retardées, à et Barré (0,1 p. 1 000), une labyrinthite (0,1 p. 1 000)
type de séquelles. Les complications immédiates les peuvent survenir au décours des oreillons.
plus fréquentes sont la méningite et l’orchite. Les
séquelles sont dominées par la stérilité et la surdité. 4. Orchite
Grâce aux campagnes de vaccinations, les complications Il s’agit habituellement d’une orchi-épididymite. Le
ne se rencontrent plus que dans 1 % des cas d’oreillons. virus envahit directement le testicule. Le risque est
surtout important chez les jeunes adultes de 15 à 29 ans.
Elle est rare avant la puberté. Elle se rencontre dans
Parotidite isolée 2 cas d’oreillons pour 1 000 après 12 ans mais chez 20 à
L’évolution de la forme classique avec atteinte paroti- 30 % des garçons atteints d’oreillons après leur puberté.
dienne isolée est en règle simple, avec régression pro- L’atteinte est unilatérale dans 75 % des cas. Les symp-
gressive et guérison spontanée et définitive en 4 à 10 j. tômes apparaissent 4 à 8 j après la parotidite, à type
d’augmentation du volume testiculaire très douloureuse
avec fièvre, malaise, vomissements, douleurs hypogas-
Complications immédiates triques. L’épididyme est souvent palpé comme un gros
cordon sensible. Les signes persistent 3 à 7 j. La douleur
1. Méningite peut être plus prolongée. L’orchite nécessite une immo-
Il s’agit de la localisation extrasalivaire la plus fréquente. bilisation des bourses associée à des antalgiques forts.
Elle représente environ 8 % des méningites virales de Un traitement corticoïde est parfois proposé sans que
l’enfant. Elle complique 3 cas d’oreillons pour 1 000. Le son efficacité n’ait jamais été prouvée. Il s’agit de la
LA REVUE DU PRATICIEN 2000, 50 2179
OREILLONS
prednisone en cures courtes (10 j maximum) à la dose de Séquelles
1 mg/kg/j. Ce traitement semble soulager la douleur
sans prévenir l’atrophie. 1. Encéphalite
Les séquelles sont plus fréquentes en cas d’encéphalite
5. Pancréatite aiguë
primitive que lors d’encéphalite postinfectieuse. Il s’agit
Elle serait présente dans 0,4 p. 1 000 cas d’oreillons. d’une surdité, de troubles du comportement, d’hydro-
Devant toute pancréatite aiguë infectieuse de l’enfant, céphalie par sténose de l’aqueduc de Sylvius, d’ataxie
il faut rechercher les oreillons. Elle se manifeste par chronique, de déficits moteurs.
des douleurs abdominales survenant entre le 4e et le
10e j de la maladie, avec un abdomen sensible à la 2. Orchite
palpation et parfois une diarrhée et des vomissements. Le risque de séquelles est important puisque 50 % des
L’évolution est en règle bénigne en quelques jours. malades atteints d’orchite développent une atrophie
Quelques cas de pancréatites hémorragiques sévères testiculaire et 50 % guérissent sans séquelle. La stérilité
ont cependant été rapportés. L’augmentation de l’amyla- n’est pas constante, même dans les formes avec atrophie
sémie apporte peu au diagnostic, puisqu’une hyper- bilatérale, mais une diminution du nombre et de la
amylasémie est fréquente au cours des oreillons du mobilité des spermatozoïdes est possible.
fait de l’atteinte des glandes salivaires. L’étude des
iso-enzymes spécifiquement pancréatiques n’est pas 3. Surdité
réalisée en pratique courante. La surdité vraie est rare (0,1 p. 1 000) mais les surdités
transitoires s’observent dans 4 % des cas.
6. Arthrites
Leur fréquence varie de 0,2 p. 1 000 à 0,4 % des cas Oreillons et grossesse
d’oreillons. Elles seraient plus fréquentes chez les
jeunes adultes (moyenne d’âge : 24 ans) de sexe masculin. L’incidence des embryofœtopathies n’est pas accrue
Il peut s’agir de polyarthralgies, de mono-arthralgies, chez les femmes séronégatives qui contractent les
voire de polyarthrites migratrices avec des signes oreillons au cours de leur grossesse. Quelques cas de
inflammatoires en regard des genoux surtout, mais fibro-élastoses endocardiques ont été signalés lorsque
parfois des coudes, poignets, chevilles, épaules. l’infection ourlienne survient chez la mère pendant le
Elles apparaissent en l’absence de parotidite ou 1 à 1er semestre de la grossesse. Les mêmes lésions histo-
3 semaines après celle-ci ; 78 % des patients ayant une logiques sont retrouvées chez l’animal auquel on inocule
atteinte articulaire présentent aussi une atteinte viscérale le virus en début de gestation. Cette anomalie endocar-
extraparotidienne (orchite, pancréatite…). La guérison dique n’est cependant pas spécifique du virus ourlien et
sans séquelle est habituelle, dans un délai variable semble plutôt correspondre à un mode de réaction non
de quelques jours à 1 à 6 mois. spécifique du cœur à une agression durant la vie fœtale.
De rares cas de microcéphalies, d’avortements spontanés,
7. Atteinte rénale de parotidites et pneumonies périnatales ont aussi été
Durant les 2 premières semaines de la maladie, le virus publiés.
est retrouvé dans les urines et des anomalies rénales
sont possibles. Ce sont le plus souvent des anomalies
transitoires telles qu’une diminution de la clairance de
la créatinine, une hématurie, une protéinurie. Quelques Prévention
cas de glomérulonéphrites ont été rapportés, sans que
la preuve de la responsabilité directe du virus n’ait Il n’existe pas de traitement spécifique curatif du virus
été faite. des oreillons. Le traitement est symptomatique, reposant
sur les antipyrétiques et les antalgiques. La prise en
8. Atteinte cardiaque charge thérapeutique est donc essentiellement préventive
Le virus des oreillons peut se multiplier dans les cellules et repose sur la vaccination.
myocardiques, ce qui entraîne des lésions de myocardite
avec de fréquentes anomalies à l’électrocardiogramme Vaccin
(ECG) (4 à 15 % des oreillons) : allongement de l’espace
PR, anomalie de repolarisation, négativité de l’onde T, L’utilisation à grande échelle du vaccin contre le virus
bloc de branche droit, extrasystoles ventriculaires. des oreillons a été justifiée par la grande fréquence de
L’atteinte péricardique est rare. Ces anomalies régressent cette infection et des complications qui lui sont associées,
sans séquelle en 2 à 4 semaines. et par le caractère plus aigu et plus souvent compliqué
de cette maladie chez l’adolescent et chez l’adulte.
9. Autres atteintes L’association aux vaccins rougeoleux et rubéoleux a
Des thyroïdites, des mastites, des dacryocystites, des permis d’optimiser la protection contre ce virus. Il s’agit
kératites, des purpuras thrombopéniques ont aussi été d’un vaccin à virus vivants atténués. Le virus vaccinal
décrits au cours d’infections à paramyxovirus. n’est pas transmissible.
2180 LA REVUE DU PRATICIEN 2000, 50
Pédiatrie
Souches vaccinales La 1re dose est recommandée entre 12 et 15 mois et la
seconde entre 3 et 6 ans. Cette dernière ne constitue pas
Il existe 2 vaccins vivants atténués dans le monde : la
un rappel mais un rattrapage pour tous les enfants
souche Jeryl Lynn et la souche Urabe.
n’ayant pas séroconverti à l’un des 3 antigènes lors de la
La souche Jeryl Lynn est utilisée en France depuis 1994
1re injection. L’entrée à l’école primaire est la bonne
et est associée aux vaccins rubéoleux et rougeoleux
occasion pour réaliser cette injection, associée au rappel
(ROR-Vax, Institut Mérieux MSD). Le virus est atténué
diphtérie-tétanos-polio.
par passages sur œufs embryonnés puis cultures cellu-
À 11-13 ans, une injection du vaccin ROR-Vax est
laires de fibroblastes d’embryons de poulets. Il contient
recommandée pour tous les enfants n’ayant jamais été
5 000 unités infectantes par dose. Il doit être conservé
vaccinés, quels que soient leurs antécédents vis-à-vis
entre + 2 et + 8 ˚C. Réhydraté juste avant utilisation, il
des 3 maladies.
s’injecte par voie sous-cutanée ou intramusculaire.
Pour les enfants vaccinés avant l’âge de 12 mois, une
Le taux de séroconversion après vaccination est proche
2e injection est nécessaire 6 mois plus tard. En cas de
de 98 %. La durée de l’immunité après une injection est
contage chez un sujet non immunisé, une vaccino-
d’au moins 15 ans.
prophylaxie est possible dans les 48 h qui suivent le
contage. ■
Effets indésirables
Une parotidite fugace, indolore, unilatérale, survenant
entre le 10e et le 20e j après le vaccin n’est pas rare. Points Forts à retenir
Des méningites postvaccinales ont été rapportées, à
raison de 1 pour 1 million d’injections, surtout avec la • Infection à paramyxovirus, les oreillons
souche Urabe. Elles apparaissent entre 15 et 21 j après sont une maladie contagieuse immunisante,
l’injection, sont réversibles en 5 j, et guérissent sans le plus souvent bénigne.
séquelle. • La transmission est interhumaine stricte.
Des fièvres modérées, des érythèmes locaux sont rares. Le malade est contagieux 6 j avant et jusqu’à
9 j après l’apparition des signes cliniques.
• La parotidite uni- ou bilatérale est la forme
Contre-indications du vaccin clinique la plus fréquente. Les localisations
extraparotidiennes font toute la gravité de la
Elles sont communes à tous les vaccins à virus vivants maladie. Les plus fréquentes sont la méningite
atténués : et l’orchite. Les formes asymptomatiques
– déficits immunitaires congénitaux ou acquis (y com- ne sont pas rares (30 %).
pris le virus de l’immunodéficience humaine [VIH]) ; • Le diagnostic est clinique. Aucun examen
– grossesse (l’interruption de grossesse n’est cependant complémentaire n’est justifié en cas de parotidite
pas justifiée en cas d’injection accidentelle chez une isolée.
femme enceinte) ; • Il n’existe pas de traitement curatif.
– allergie aux protéines de l’œuf ; La prophylaxie repose sur la vaccination :
– allergie à la néomycine. 1 injection sous-cutanée ou intramusculaire
du vaccin associé à des virus vivants atténués
(rougeole-oreillons-rubéole) entre 12 et 15 mois
Recommandations et une 2e injection de rattrapage à 6 ans.
La protection est de 97 %. Les contre-indications
Le calendrier vaccinal 1998 a introduit les nouvelles sont : immunodépression, grossesse, allergie
recommandations concernant les vaccinations ROR, à l’œuf, allergie à la néomycine.
coqueluche et hépatite A. Tous les enfants âgés de
1 à 6 ans devraient recevoir 2 doses du vaccin ROR.
LA REVUE DU PRATICIEN 2000, 50 2181
Vous aimerez peut-être aussi
- 98 999Document4 pages98 999hizballah27Pas encore d'évaluation
- 98 805Document5 pages98 805hizballah27Pas encore d'évaluation
- 98 1011Document7 pages98 1011hizballah27100% (1)
- 98 1003Document7 pages98 1003hizballah27Pas encore d'évaluation
- 98 802Document3 pages98 802hizballah27Pas encore d'évaluation
- 98 899Document6 pages98 899hizballah27Pas encore d'évaluation
- 98 919Document5 pages98 919hizballah27Pas encore d'évaluation
- 98 991Document7 pages98 991hizballah27Pas encore d'évaluation
- 98 987Document3 pages98 987hizballah27Pas encore d'évaluation
- Antagonistes Des Récepteurs H Et Inhibiteurs de La Pompe À ProtonsDocument6 pagesAntagonistes Des Récepteurs H Et Inhibiteurs de La Pompe À Protonshizballah27Pas encore d'évaluation
- 98 909Document3 pages98 909hizballah27Pas encore d'évaluation
- 98 797Document5 pages98 797hizballah27Pas encore d'évaluation
- 98 913Document6 pages98 913hizballah27Pas encore d'évaluation
- 98 905Document4 pages98 905hizballah27Pas encore d'évaluation
- 98 887Document5 pages98 887hizballah27100% (1)
- 98 881Document5 pages98 881hizballah27Pas encore d'évaluation
- 98 765Document5 pages98 765hizballah27Pas encore d'évaluation
- 98 875Document5 pages98 875hizballah27Pas encore d'évaluation
- 98 685Document3 pages98 685hizballah27Pas encore d'évaluation
- 98 689Document5 pages98 689hizballah27Pas encore d'évaluation
- 98 781Document5 pages98 781hizballah27Pas encore d'évaluation
- 98 787Document10 pages98 787hizballah27Pas encore d'évaluation
- 98 771Document6 pages98 771hizballah27100% (1)
- 98 679Document6 pages98 679hizballah27Pas encore d'évaluation
- 98 671Document4 pages98 671hizballah27Pas encore d'évaluation
- Lipothymie, Syncope Et Perte de Connaissance Brève: Orientation DiagnostiqueDocument4 pagesLipothymie, Syncope Et Perte de Connaissance Brève: Orientation Diagnostiquehizballah27100% (1)
- 98 667Document4 pages98 667hizballah27Pas encore d'évaluation
- 98 657Document3 pages98 657hizballah27Pas encore d'évaluation
- 98 661Document6 pages98 661hizballah27Pas encore d'évaluation
- 98 653Document4 pages98 653hizballah27Pas encore d'évaluation
- Referentiel Oncomip Colon RectumDocument54 pagesReferentiel Oncomip Colon RectumEl Harroudi TijaniPas encore d'évaluation
- LHUILLIER, D. - Compétences Émotionnelles. de La Proscription A La PrescriptionDocument13 pagesLHUILLIER, D. - Compétences Émotionnelles. de La Proscription A La PrescriptionWlos MiriPas encore d'évaluation
- Aplombs Des AntérieursDocument11 pagesAplombs Des Antérieursramen masterPas encore d'évaluation
- Culture Et Nutrition. Igor de Garine 1979Document24 pagesCulture Et Nutrition. Igor de Garine 1979Emmanuel BlancoPas encore d'évaluation
- Page Contrat-Entretien 0Document1 pagePage Contrat-Entretien 0khalloudeePas encore d'évaluation
- La Symbolique Des DentsDocument35 pagesLa Symbolique Des DentsMelchior De TiaréPas encore d'évaluation
- Ebook 2 HIT Au Poids de Corps (79315)Document101 pagesEbook 2 HIT Au Poids de Corps (79315)Noham BigotPas encore d'évaluation
- Régine Quéva - Les AlguesDocument3 pagesRégine Quéva - Les Alguesdigital_dollPas encore d'évaluation
- Du Foyer D'accueil Médicalisé Vers Le 'Green''.: Dossier Partenariat Et RéseauDocument20 pagesDu Foyer D'accueil Médicalisé Vers Le 'Green''.: Dossier Partenariat Et RéseauCarole MawePas encore d'évaluation
- Controle 170Document79 pagesControle 170Es.sabery IsmailPas encore d'évaluation
- TD 2 CorrectionDocument5 pagesTD 2 CorrectionNgọc NzoPas encore d'évaluation
- Sujets Bac Sciences ESDocument9 pagesSujets Bac Sciences ESAnonymous gTF3XOgPas encore d'évaluation
- Encéphalomyopathies MitochondrialesDocument13 pagesEncéphalomyopathies MitochondrialesaissaPas encore d'évaluation
- Ed Ue6bDocument6 pagesEd Ue6bNada DaPas encore d'évaluation
- Memoire de Fin de Cycle Prisci (Réparé)Document51 pagesMemoire de Fin de Cycle Prisci (Réparé)logan dig100% (1)
- Comusav - Protocole AI (Anti-Inoculation) (FR)Document6 pagesComusav - Protocole AI (Anti-Inoculation) (FR)dr belaidi nadirPas encore d'évaluation
- Erreurs MedicamenteuseDocument7 pagesErreurs MedicamenteuseLoredana BaraPas encore d'évaluation
- Notice S11Document30 pagesNotice S11patpat83Pas encore d'évaluation