Académique Documents
Professionnel Documents
Culture Documents
Espermatobioscopia Ensayo
Transféré par
Sergio Pérez Gómez De Poot Pech0%(1)0% ont trouvé ce document utile (1 vote)
308 vues17 pagesCopyright
© © All Rights Reserved
Formats disponibles
DOCX, PDF, TXT ou lisez en ligne sur Scribd
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme DOCX, PDF, TXT ou lisez en ligne sur Scribd
0%(1)0% ont trouvé ce document utile (1 vote)
308 vues17 pagesEspermatobioscopia Ensayo
Transféré par
Sergio Pérez Gómez De Poot PechDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme DOCX, PDF, TXT ou lisez en ligne sur Scribd
Vous êtes sur la page 1sur 17
Centro de bachillerato Tecnolgico industrial y de servicios # 253
Nombre del estudio: Espermatobioscopa
Mdulo: Realizar Anlisis Clnicos
Submdulo: Aplicar Tcnicas de Valoracin Clnica
Semestre: 6 Grupo: A
Equipo # 7 Integrantes:
-Prez Gomes Sergio Eduardo
- Poot Pech Guadalupe
- Martn Castellot Joel
- Tuz Ayala Fausto Ivn
ndice
Introduccin...1
Informacin Cientfica.1
Fundamento2
Antecedentes.2
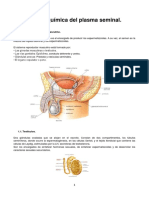
Enfermedades (rganos Genitales Masculinos)
Procedimiento............................................
Aspectos Fsicos y Qumicos..
Aspectos Microscpicos...
- 1 -
Introduccin
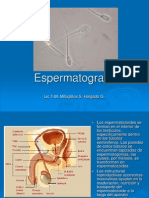
El semen un lquido que producen las glndulas genitales del hombre, que contiene todos
los elementos necesarios para la reproduccin. El lquido seminal, es uno de los
componentes del semen, protege a los espermatozoides que van suspendidos en l, para
que su trnsito hasta el aparato reproductor femenino no presente riesgos de una
disminucin en su potencia fecundadora. Los espermatozoides son producidos por los
testculos a partir de una clula indeterminada llamada espermogonias, que se dividen y
crecen, transformndose primero en espermatozoides primarios y luego en espermatocitos
secundarios, los que finalmente dan a lugar a los espermatozoides propiamente dicho.
Estos, a su vez, transportados por el lquido seminal, eventualmente llegan a ponerse en
contacto con el vulo para iniciar el proceso de reproduccin.
Informacin Cientfica
El 40% de las alteraciones de esterilidad pueden ser debidas a cambios en los
espermatozoides, ya sea como un factor nico o en combinacin. Para su
estudio, el semen se colecta por medio de masturbacin en un frasco estril,
despus de tres das de abstinencia sexual.
Se deben valorar el nmero de espermas (normal: ms de 40 millones por cc),
la movilidad (ms de 60%), la vitalidad (ms de 60% vivos), la forma (ms de
80% de morfologa normal), y la presencia de aglutinacin (no debe haber).
Un solo examen no es suficiente para dar un diagnstico definitivo, sino que
deben valorarse dos o tres muestras (evaluacin sugerida por la Organizacin
Mundial de la Salud).
Si existe alguna alteracin, contamos con otro tipo de pruebas para el varn;
stas son las determinaciones hormonales (hormona folculo estimulante,
luteinizante, prolactina, testosterona), estudios de cultivos de semen (para
descartar problemas de infeccin por chlamydia , mycoplasma , gardenella ,
etc.), biopsia de tejido testicular, prueba de penetrabilidad espermtica ( in
vivo ) o prueba de penetrabilidad en huevos de hamster ( in vitro) , estudios
de ultrasonido testicular, termografa, vasografa (cateterizacin de los
conductos deferentes) y por ltimo , ciruga reconstructiva (varicocele y
reconexin de los conductos deferentes-para casos de vasectoma).
- 2 -
Fundamento
El objetivo principal del examen del lquido seminal es determinar en caso de
esterilidad de la pareja, si la causa reside en alteraciones de los ms
frecuente de ello es la infeccin de los conductos genitales, aunque a veces
los tubos seminferos testiculares pueden ser destruidos total o parcialmente
por Parotiditis, Radiacin por rayos X o Nuclear.
Algunos varones tienen testculos con deficiencia congnita, y son incapaces
de producir espermatozoides normales. Tambin puede ocurrir esterilidad
masculina cuando el nmero de espermatozoides eyaculados es demasiado
bajo (oligozoospermia), aunque todos ellos sean normales. Suele ocurrir
esterilidad cuando hay menos de 150 millones de espermatozoides en el
eyaculado, y evidentemente cuando hay azoospermia total.
La Espermatobioscopia incluye tcnicas que se basan en la posibilidad que
existe de estudiar en forma ms o menos exacta el nmero, la morfologa, la
motilidad y la vitalidad de los zoospermos, directamente en el eyaculado
masculino.
- 3 -
Antecedentes
El debate sobre el deterioro de la calidad del semen humano se inici hace ms
de 30 aos. Un estudio publicado en 1992 llegaba a la conclusin de que la media
de la concentracin espermtica haba decrecido a nivel mundial casi un 50% de
1940 a 1990 a razn de un 1% anual. Durante los ltimos 20 aos se ha
observado, al menos en pases industrializados, una disminucin de la tasa de
fertilidad. Ms all de la duda del papel que puedan jugar en este declive los
profundos cambios sociales experimentados por las sociedades industrializadas,
se extiende la sospecha entre la comunidad cientfica de la existencia de un
deterioro de la calidad del semen.
En la ltima dcada Institut Marqus ha dedicado gran parte de su esfuerzo en
I+D al estudio del factor masculino. Nuestras investigaciones y publicaciones
estn demostrando a la comunidad cientfica que los factores clsicamente
atribuidos a la esterilidad masculina en cuanto a malos hbitos de vida no son la
principal causa de la esterilidad del varn. Segn nuestras investigaciones, el
momento clave de afectacin se produce durante el desarrollo fetal del testculo y
se debe a los disruptores estrognicos, una larga lista de sustancias qumicas
que en el organismo humano actan como estrgenos y que hacen que una mujer
pueda ofrecer a travs de la sangre niveles demasiado elevados de estrgenos a
su feto varn durante el embarazo. Esto explica las variaciones importantes en
cuanto a la calidad del semen entre pases y regiones de un mismo pas y hace
que consideremos la contaminacin ambiental por materiales qumicos como la
principal causa de la esterilidad masculina.
Siguiendo con esta lnea de investigacin, Institut Marqus ha realizado varios
estudios sobre calidad seminal y recientemente ha analizado junto con el CSIC
(Consejo Superior de Investigaciones Cientficas) la concentracin de disruptores
endocrinos en la leche materna en las comunidades autnomas con grandes
diferencias en la calidad del semen.
- 4 -
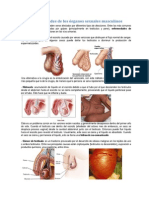
Enfermedades (rganos Genitales Masculinos)
Los genitales masculinos pueden verse afectados por diferentes tipos de
afecciones. Entre las ms comunes estn las lesiones provocadas por golpes
(principalmente en testculos y pene), enfermedades de transmisin sexual e
infecciones en las vas urinarias.
- Varicocele: inflamacin en el escroto causada por venas varicosas que obstruyen
el flujo normal de sangre. No es nociva, pero en algunos casos puede daar los
testculos o disminuir la produccin de espermatozoides.
- Hidrocele: acumulacin de lquido en el escroto debido a que el tubo por el que
descienden los testculos desde el abdomen hasta el escroto no se cierra
completamente, provocando que el lquido peritoneal pase por el tubo. Esto hace
que se inflame y duela.
- Cncer de testculo: es un trastorno provocado por el desarrollo de clulas
malignas en los tejidos de uno o ambos testculos. Entre sus principales causas
estn criptorquidia (testculos no descendidos), exposicin a productos qumicos,
virus papiloma, entre otras.
- Epididimitis: inflamacin del epiddimo causada, principalmente, por una
infeccin bacteriana, que afecta al tracto urinario, uretra y prstata.
- Orquitis: inflamacin de uno o ambos testculos provocada, principalmente, por
infecciones virales o bacterianas.
- 5 -
Afecciones de la prstata
- Prostatitis: inflamacin de la prstata causada por una infeccin que empieza en
el tracto urinario. Existen dos tipos: leve (puede pasar inadvertida) y aguda (dolor
en la base del pene, escalofros y fiebre).
- Cncer de prstata: formacin de clulas malignas en la glndula prosttica. No
existe una causa exacta, pero se dice que puede ser un factor de riesgo la historia
familiar, alimentarse con una gran cantidad de grasa o tener un alto nivel de
testosterona.
Enfermedades de transmisin sexual
Entre las ms comunes estn:
- Herpes genital: afeccin que provoca la aparicin de ampollas en los genitales
producto del virus del herpes simple VHS-1 (se trasmite por la boca) y VHS-2
(infectado por va sexual).
- Granuloma inguinal: infeccin provocada por la bacteria Calymmtobacterium
granulomatis, que causa una infl amacin crnica del pene y testculos por la
aparicin de un ndulo.
- Chancroide: infeccin causada por la bacteria Haemophilus ducreyi, que forma
lceras genitales, las que se rompen a los pocos das.
- 6 -
Procedimiento
1. Lo primero que debe hacerse es la homogenizacin de la muestra, agitando
con una varilla de vidrio hasta obtener una gota pendiente en el extremo.
2. Se toma la muestra con una pipeta Thoma de glbulos blancos hasta la seal
0,5 se limpia y se toma la solucin salina hasta la seal 11.
3. Se homogeniza la muestra agitando intensamente la pipeta sujeta por ambos
extremos haciendo girar la bolita de su interior durante 1 minuto.
4. Se desecha las 3 4 primeras gotas, y se llena la cmara dejando reposar 2
minutos para que sedimente los espermatozoides.
5. Se coloca la cmara en la platina del microscopio y con el objetivo 10x se
cuentan 2 cuadriculas grandes.
Clculo:
N de espematozoides contados x 100 000
Este clculo dar el nmero de espermatozoides por mililitro.
Se repite por lo menos una vez todo el proceso del recuento, incluyendo la
dilucin inicial, y se obtiene el promedio de los resultados.
Valores normales: entre 50 y 150 millones/ml
- 7 -
El semen en funcin del n de espermatozoides se clasifica de la siguiente
forma:
Normospermia: de 50 a 150 millones/ml.
Oligozoospermia: se refiere a una baja calidad del semen en cuanto a
concentracin de espermatozoides. La oligozoospermia se puede clasificar segn
la concentracin de espermatozoides/ml del eyaculado:
* Oligozoospermia leve: el eyaculado contiene entre 5 y 10 millones de
espermatozoides por mililitro de semen.
* Oligozoospermia moderada: el eyaculado contiene entre 1 y 5 millones de
espermatozoides por mililitro de semen.
* Oligozoospermia severa o grave cuando el eyaculado contiene menos de un
milln de espermatozoides por mililitro de semen.
Si el semen eyaculado contiene menos de 100.000 espermatozoides por mililitro
de esperma tendremos una muestra criptozoosprmica, y si no se encuentran
espermatozoides en la muestra se denomina azoospermia.
- 8 -
Aspectos Fsicos y Qumicos
Volumen
* El volumen normal para un mnimo de dos das de abstinencia es 1,5 a 5
mililitros. Menos del 10% del volumen del semen de una eyaculacin
corresponde a los espermatozoides.
* Ms del 90% del volumen del semen de una eyaculacin corresponde al lquido
seminal.
Cuando hay menos de este valor se habla de hipospermia, y una causa de la baja
produccin de lquido seminal est relacionada con niveles de testosterona bajos.
Cuando habiendo orgasmo no hay lquido seminal externo se habla de aspermia,
y esto ocurre generalmente en pacientes diabticos o en aquellos que tienen
alguna lesin medular. Cuando esto sucede, se debe solicitar al paciente una
muestra de orina luego de la relacin sexual para observar bajo el microscopio si
en la orina hay espermatozoides, en cuyo caso estamos ante el caso de una
eyaculacin retrgrada.
Es importante confirmar con el paciente si hubo prdida de muestra seminal y el
nmero real de das de abstinencia.
Coagulacin
* El semen suele tener una consistencia de cogulo, debido a la facilidad de
solidificacin que posee gracias al fosfato de espermina y otras protenas
similares al fibringeno. Es frecuente la aparicin de grumos ms slidos, pero
ello no es indicativo de ninguna clase de problemas.
Licuefaccin
Es conocido que la secrecin de la prstata facilita la muclisis o licuefaccin del
lquido seminal coagulado por la accin de las secreciones de las vesculas
seminales. Al momento de la eyaculacin, el plasma seminal proveniente de la
prstata es lquido, pero una vez entra en contacto con las secreciones de las
vesculas seminales se coagula. Por lo tanto, la coagulacin del plasma seminal
es una de las caractersticas de la funcin de las vesculas seminales. Despus de
la coagulacin ocurre un fenmeno de licuefaccin, el cual se observa entre 10 y
30 minutos despus de la eyaculacin. Este fenmeno es dependiente de la
- 9 -
actividad de la prstata. Por ello, ambos procesos, la coagulacin y la muclisis,
reflejan la funcin de las glndulas sexuales accesorias (vesculas seminales y
prstata). La alteracin de la muclisis y el aumento de la viscosidad del lquido
seminal se relacionan con procesos inflamatorios de las glndulas y su presencia
impide el libre desplazamiento del espermatozoide, lo cual produce
astenozoospermia .
Viscocidad
El semen una vez licuado debe ser ligeramente ms viscoso que el agua. Cuando
la muestra es altamente viscosa, puede ser debido a una disfuncin prosttica,
eyaculacin frecuente, y/o a un estado psicolgico del paciente. Este aumento de
viscosidad no supone una causa directa de infertilidad, pero puede afectar a las
posteriores evaluaciones del seminograma como su concentracin y motilidad
espermtica.
Valor de referencia: Gotas, o se forme un filamento < 2cm..
Color
* El color del semen es normalmente blancuzco, blanco opalescente o levemente
amarillento, por las flavinas provenientes de la vescula seminal.
* El color transparente o acuoso se presenta en casos de eyaculados con baja
cantidad de espermatozoides o ausencia total de estos (azoospermia).
* Si el lquido eyaculado presenta un color anaranjado o rojizo, es posible que
contenga sangre, signo que se conoce como hematospermia, que puede indicar un
trastorno urolgico.
pH:
El pH del semen oscila entre 6.9 y 7.3.
El valor de referencia en el adulto ha sido modificado por la OMS durante la
ltima dcada, siendo en la actualidad el normal mayor o igual de 7.2.
Valor de referencia: pH > 7.2
- 10
-
pH: cido- infeccin
pH <7.2 + azoospermia, sugiere obstruccin de conductos eyaculadores o
agenesia bilateral de deferentes.
OLOR
Se describe como sui generis o caracterstico.
La espermina al parecer es la sustancia que determina el olor, que algunas
personas la relacionan con el olor del hipoclorito de sodio (conocido
popularmente como agua lavandina, cloro, leja, agua de Javel o agua Jane).
*Se denomina astenozoospermia cuando en el eyaculado el nmero de
espermatozoides mviles con desplazamiento es inferior al 50% o bien, el
nmero de espermatozoides mviles con trayectoria rectilnea y velocidad de 25
m/seg es inferior al 25%.
- 11
-
Aspectos Microscpicos
Motilidad
Tipos de motilidad:
Tipo a: movilidad rpida y progresiva, > 25 micrometros/seg a 37C, 5 veces la
cabeza en 1 segundo.
Tipo b: movilidad progresiva lenta o perezosa
Tipo c: movilidad no progresiva, < 5 micrometros/seg, 1 vez la cabeza por
segundo
Tipo d: inmvil
Valor de referencia (60 minutos): > 50% de los espermatozoides con
movimiento tipo a + b. >25 % con movilidad tipo a.
< 50% Astenozoospermia
En el momento de la valoracin, pueden surgir inconvenientes:
+Las colas sueltas no se cuentan.
+Puede a ver aglutinaciones.
+La muestra este muy concentrada.
+En muestras muy viscosas pueden producirse falsas astenozoospermias.
- 12
-
Vitalidad
Nos permite evaluar los espermatozoides vivos.
Si en una muestra hay espermatozoides inmviles no significa que no
estn vivos, pues puede darse el caso de que no tengan movilidad
propia, como en el caso de la sindrome de Kartagener
Segn la OMS se estudiara cuando la < 50% movilidad
Se hace de manera indirecta, estudiando el estado de la
membrana.
Los vivos tiene la membrana plasmtica intacta y los muertos daada.
Tincin
supravitales, , eosina negrosina. y los basados en la capacidad osmorreguladora
de la membrana:
Solucin hipoosmtica, 37C, 5min.
Valor de referencia > 60% hinchados
Vitalidad: 58% de los espermatoziodes del eyaculado.
- 13
-
Anormalidades de los espermatozoides
Las anomalas de los espermatozoides se pueden dividir en 3:
Anomalas de la cabeza:
Espermatozoides sin cabeza: anucleado, cabeza de alfiler o decapitado, se trata de
espermatozoides acfalos por tanto sin su material gentico, estos pueden
presentar movilidad.
Espermatozoides bicfalo; estos presenta dos cabezas y un solo flagelo,
normalmente la pieza intermedia puede presentarse en grosor.
Espermatozoide con cabeza alargada: en este caso la cabeza posee la forma de
una elipse.
Espermatozoide con cabeza redonda: a diferencia del caso anterior este da un
aspecto esferoide.
Anomalas de la pieza de conexin (cuello)
Espermatozoide con implantacin axial de la pieza intermedia: en este caso se
observa una estrangulacin a nivel de la pieza intermedia formando un ngulo de
45-90.
Espermatozoide con pieza intermedia engrosada: en ocasiones se observan
espermatozoides cuya pieza intermedia puede incluso superar el tamao ceflico.
Espermatozoide con persistencia de gota citoplasmticas: este es u tipo de
anomala difcil de diagnosticar debido a que se pueden confundir con piezas
intermedias engrosadas.
Anomalas del flagelo
Espermatozoides sin flagelo: se observan solamente cabezas de espermatozoides
aisladas con ausencia total de cola.
Espermatozoides con flagelos mltiples: podemos observar casi siempre solo dos
flagelos en los espermatozoides.
Espermatozoides con enrollamiento total de cola: en este tipo de alteracin se
pueden observar flagelos que estn completamente enrollados, casi siempre
presentan problemas de movilidad.
- 14
-
Espermatozoides con enrollamiento parcial de cola: en estos casos observamos
que el enrollamiento de la cola afecta solamente el extremo final de la misma.
Espermatozoides con flagelos truncados: los flagelos tienen en la parte principal
angulaciones de diferentes grados.
- 15
-
Vous aimerez peut-être aussi
- De Abstinencia Sexual y Aunque El Procedimiento Es Totalmente Indoloro Es AlgoDocument12 pagesDe Abstinencia Sexual y Aunque El Procedimiento Es Totalmente Indoloro Es Algo̶C̶a̶r̶l̶o̶s̶ V̶i̶l̶l̶a̶c̶i̶s̶Pas encore d'évaluation
- ANDROLOGIA PresentacionnnnnDocument37 pagesANDROLOGIA PresentacionnnnnMartha Ynes Hinojosa MejiaPas encore d'évaluation
- CUESTIONARIODocument2 pagesCUESTIONARIOLThalía Gachúz HdezPas encore d'évaluation
- Rio 18 y 19 Andre Mujica VasquezDocument9 pagesRio 18 y 19 Andre Mujica VasquezAndré Mujica Vasquez100% (2)
- Tarea 7 de AnatomíaDocument5 pagesTarea 7 de AnatomíaArieli DominguezPas encore d'évaluation
- Esterilidad y DivorcioDocument13 pagesEsterilidad y DivorcioJoséSamuelPas encore d'évaluation
- Abc - EspermatogramaDocument6 pagesAbc - EspermatogramaYerson LagosPas encore d'évaluation
- 5 Enfermedades Del Aparato Reproductor FemeninoDocument8 pages5 Enfermedades Del Aparato Reproductor FemeninoEdgar Antonio Berduo GomezPas encore d'évaluation
- CAPITULO 27 EsterilidadDocument11 pagesCAPITULO 27 EsterilidadRoberto MesíaPas encore d'évaluation
- Bioquímica Del SemenDocument14 pagesBioquímica Del Semenmercedessanchez168Pas encore d'évaluation
- Sistema ReproductorDocument14 pagesSistema ReproductorGeraldine HernandezPas encore d'évaluation
- Salud integral de la mujer: cuidados y alteracionesDocument30 pagesSalud integral de la mujer: cuidados y alteracionescarlos enrique contreras gutierrezPas encore d'évaluation
- Análisis espermograma médico especialista infertilidadDocument4 pagesAnálisis espermograma médico especialista infertilidadLeonel Enrique Ureña AzconaPas encore d'évaluation
- EsterilidadDocument11 pagesEsterilidadfatima barriaPas encore d'évaluation
- AttachmentDocument12 pagesAttachmentSergio Andres Pilonieta GarzónPas encore d'évaluation
- Enfermedades Del HombreDocument8 pagesEnfermedades Del HombreyulansiPas encore d'évaluation
- EspermatobiosDocument11 pagesEspermatobiosRented CribPas encore d'évaluation
- Practica No 5 - Aparato Reproductor Masculino y FemeninoDocument15 pagesPractica No 5 - Aparato Reproductor Masculino y FemeninoEnrique Ceferino RamosPas encore d'évaluation
- ANDROSDocument4 pagesANDROSJimena JuarezPas encore d'évaluation
- EspermatobiosDocument4 pagesEspermatobiosUmi KuranPas encore d'évaluation
- Embriologia 1 PierreDocument9 pagesEmbriologia 1 PierregsslpPas encore d'évaluation
- EspermatobiosDocument4 pagesEspermatobiosLMHC0% (1)
- Cruz Garcia Armando Bitácora Fertilidad MasculinaDocument13 pagesCruz Garcia Armando Bitácora Fertilidad MasculinaArmando Cruz GarcíaPas encore d'évaluation
- Anormalidades en El EspermaDocument24 pagesAnormalidades en El EspermaELi DiiazPas encore d'évaluation
- SISTEMAS DE REGULACIÓN Y MANTENIMIENTO - MorfofisiologiaDocument4 pagesSISTEMAS DE REGULACIÓN Y MANTENIMIENTO - MorfofisiologiaDoris Santos RodriguezPas encore d'évaluation
- Espermatobioscopia: análisis de cantidad, movilidad y forma de espermatozoidesDocument7 pagesEspermatobioscopia: análisis de cantidad, movilidad y forma de espermatozoidesEduardo AltuzarPas encore d'évaluation
- Interpretación Del Espermograma de FertilidadDocument20 pagesInterpretación Del Espermograma de FertilidadCarla Villalobos100% (1)
- Quistes OvaricosDocument23 pagesQuistes OvaricosFernanda Palapa100% (2)
- ESTERILIDADDocument10 pagesESTERILIDADapi-374089750% (2)
- Infertilidad-EsterilidadDocument11 pagesInfertilidad-EsterilidadJose Daniel Mejia LopezPas encore d'évaluation
- Ca Prostática y HBP en Adulto GeriátricoDocument24 pagesCa Prostática y HBP en Adulto GeriátricoValentina Ricardo FigueroaPas encore d'évaluation
- PlopDocument7 pagesPlopJerick Pecho LopezPas encore d'évaluation
- Cancer de próstataDocument4 pagesCancer de próstatasophia CasasPas encore d'évaluation
- EspermogramaDocument26 pagesEspermogramaNilthon Cross ShtarPas encore d'évaluation
- Infertilidad MasculinaDocument19 pagesInfertilidad MasculinaMijail SPPas encore d'évaluation
- Métodos de Evaluación de Fertilidad en El VarónDocument3 pagesMétodos de Evaluación de Fertilidad en El VarónESCARLETH ALEJANDRA ULLOA PAZPas encore d'évaluation
- Estudios de EnfermedadesDocument11 pagesEstudios de Enfermedadesluz12alvPas encore d'évaluation
- Espermatogenesis ExpoDocument2 pagesEspermatogenesis ExpodelgadobordajeremyPas encore d'évaluation
- Andrología: estudio de la función sexual masculinaDocument31 pagesAndrología: estudio de la función sexual masculinaLicetzita Liz100% (1)
- Reproduccion HumanaDocument29 pagesReproduccion HumanaScarlett MejiaPas encore d'évaluation
- Infección Urinaria en El Paciente SondadoDocument10 pagesInfección Urinaria en El Paciente SondadoNancy PerezPas encore d'évaluation
- Aparato Reproductor MasculinoDocument2 pagesAparato Reproductor MasculinoSandra Perez100% (1)
- Aparato Reproductor MasculinoDocument9 pagesAparato Reproductor Masculinoisaax7166Pas encore d'évaluation
- Infertilidad MasculinaDocument33 pagesInfertilidad MasculinadianaglezcoPas encore d'évaluation
- INFERTILIDADDocument34 pagesINFERTILIDADOliverJimenezPas encore d'évaluation
- Tarea 7 Fisiologia HumanaDocument5 pagesTarea 7 Fisiologia Humanaaltagracia mendezPas encore d'évaluation
- Aparato Reproductor MasculinoDocument18 pagesAparato Reproductor MasculinoAndree PerSaPas encore d'évaluation
- EspermatogramaDocument13 pagesEspermatogramaELVISCASTRO100% (1)
- 2.3 Terminologia MedicaDocument2 pages2.3 Terminologia MedicaAlejandra CampoverdePas encore d'évaluation
- Aparato Reproductor MasculinoDocument5 pagesAparato Reproductor MasculinoJacqueline La Rosa LeónPas encore d'évaluation
- CistitisDocument4 pagesCistitismaribelescalantePas encore d'évaluation
- Alteraciones Del Sistema ReproductorDocument22 pagesAlteraciones Del Sistema ReproductorElizabeth Vivas100% (1)
- Sistema ReproductorDocument185 pagesSistema Reproductorwendy vargas sanchezPas encore d'évaluation
- Alteraciones de Los EspermatozoidesDocument3 pagesAlteraciones de Los Espermatozoidesjosh2210Pas encore d'évaluation
- Trichomonas VaginalisDocument6 pagesTrichomonas VaginalisMichel JonathanPas encore d'évaluation
- Trichomonas vaginalis: causas, síntomas y tratamiento de la tricomoniasisDocument17 pagesTrichomonas vaginalis: causas, síntomas y tratamiento de la tricomoniasisGabrielaPas encore d'évaluation
- PROSTATITIS BACTERIANA CRÓNICA RicDocument50 pagesPROSTATITIS BACTERIANA CRÓNICA RicGabii Ta100% (1)
- GINECOLOGIADocument3 pagesGINECOLOGIANASHELY ESTHEFANIA PE�AHERRERA VEINTIMILLAPas encore d'évaluation
- Ejemplo Modelo ReasonDocument2 pagesEjemplo Modelo ReasonSergio Pérez Gómez De Poot PechPas encore d'évaluation
- Historia Natural Del ChikungunyaDocument2 pagesHistoria Natural Del ChikungunyaSergio Pérez Gómez De Poot Pech55% (11)
- Lupus EritematosoDocument68 pagesLupus EritematosoOrtiz MoninaPas encore d'évaluation
- Tipos de BolsasDocument9 pagesTipos de BolsasSergio Pérez Gómez De Poot PechPas encore d'évaluation
- InmunoglublinasDocument28 pagesInmunoglublinaschaparranicePas encore d'évaluation
- Aspergillus NigerDocument14 pagesAspergillus NigerSergio Pérez Gómez De Poot Pech0% (2)
- Escherichiacoli 091130184721 Phpapp01Document25 pagesEscherichiacoli 091130184721 Phpapp01Sergio Pérez Gómez De Poot PechPas encore d'évaluation
- IM2 - Resumen - Paola Vidal (2015) PDFDocument60 pagesIM2 - Resumen - Paola Vidal (2015) PDFRoberto Ignacio PobletePas encore d'évaluation
- AAC Unidad 2Document19 pagesAAC Unidad 2Jal PVPas encore d'évaluation
- Thomas Boston Es Necesario Nacer de Nuevo PDFDocument2 pagesThomas Boston Es Necesario Nacer de Nuevo PDFVictorSaldañaPas encore d'évaluation
- MandatoDocument2 pagesMandatoMarielaPas encore d'évaluation
- T 2317 IndDocument248 pagesT 2317 IndWashington LendroPas encore d'évaluation
- Actitudes PositivasDocument19 pagesActitudes Positivasvanessa zavaletaPas encore d'évaluation
- Responsabilidades de Contador CorregidoDocument16 pagesResponsabilidades de Contador CorregidoSebastianVegaPas encore d'évaluation
- Memorandos de sanciones laboralesDocument6 pagesMemorandos de sanciones laboralesRicher CadilloPas encore d'évaluation
- 1 Tesalonicenses Alumno - Eduardo B. CoriaDocument15 pages1 Tesalonicenses Alumno - Eduardo B. CoriaClecioAlvesPas encore d'évaluation
- Diplomacia Del Ping-PongDocument5 pagesDiplomacia Del Ping-PongÁngeloid HanPas encore d'évaluation
- Dramix: Ficha TécnicaDocument8 pagesDramix: Ficha TécnicaEdison GómezPas encore d'évaluation
- Comportamiento organizacionalDocument31 pagesComportamiento organizacionalNicolas GuillemetPas encore d'évaluation
- Geografía SocialDocument7 pagesGeografía SocialVanessa PuertasPas encore d'évaluation
- _AFPB05_tareaDocument3 pages_AFPB05_tareamarimorepaPas encore d'évaluation
- Hacer Una Copia de Respaldo de Los Drivers Con DriverMaxDocument9 pagesHacer Una Copia de Respaldo de Los Drivers Con DriverMaxAlemBert López ChPas encore d'évaluation
- Sede Lima Medicina 2015 1Document104 pagesSede Lima Medicina 2015 1YOshie ParrasPas encore d'évaluation
- El RespetoDocument4 pagesEl RespetoPierina Arteaga LandeoPas encore d'évaluation
- Practica de Extraccion de Palta 1Document7 pagesPractica de Extraccion de Palta 1EdwinGonzalesPas encore d'évaluation
- XIV Curso de Residentes de Medicina Interna PDFDocument218 pagesXIV Curso de Residentes de Medicina Interna PDFsoyfenix80% (5)
- Proyecto Anual 2022 Estrada 5to y 6toDocument14 pagesProyecto Anual 2022 Estrada 5to y 6toAriel GismanoPas encore d'évaluation
- EconomiaDocument17 pagesEconomiaRafael BrionesPas encore d'évaluation
- Selección y Eficiencia en El Ganado de CarneDocument4 pagesSelección y Eficiencia en El Ganado de CarneRepositorio de la Biblioteca de la DEA-MAG-PYPas encore d'évaluation
- Investigacion Sobre La Ingenieria CivilDocument12 pagesInvestigacion Sobre La Ingenieria CivilEMIR BELTRANPas encore d'évaluation
- Catalogo de ZaraDocument35 pagesCatalogo de ZaraFelix docando sánchezPas encore d'évaluation
- Monedas y Billetes de CentroaméricaDocument6 pagesMonedas y Billetes de CentroaméricaJyr Low RoblesPas encore d'évaluation
- Como El Color Del Brezo - Josephine LysDocument233 pagesComo El Color Del Brezo - Josephine LysNana Rojas100% (2)
- Hado o DestinoDocument9 pagesHado o DestinoIdeas DiseñosPas encore d'évaluation
- Renta Nacional BrutaDocument2 pagesRenta Nacional BrutamopliqPas encore d'évaluation
- Visual Basic 6 0 UltimoDocument65 pagesVisual Basic 6 0 UltimoWILSONPas encore d'évaluation
- Ejercicios Usuarios GruposDocument4 pagesEjercicios Usuarios GruposPABLO GARCIAPas encore d'évaluation