Académique Documents
Professionnel Documents
Culture Documents
Cuestionario Insulina
Transféré par
Nicole CastilloTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Cuestionario Insulina
Transféré par
Nicole CastilloDroits d'auteur :
Formats disponibles
Curso de Bioqumica
Cuestionario N 6
Efectos metablicos de la insulina y glucagn. Alteracin en la
regulacin de la glucosa. Diabetes Mellitus.
Grupo 5P
Mesa N 1
Apellidos y Nombres: Castillo Quiones Nicole Raquel
Nombre del Docente: Blgo. Marco Antonio Nez Fonseca
Fecha de Entrega: 25/09/15
Ao: 2015
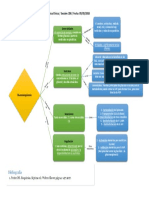
1. Cules son las caractersticas estructurales de la insulina?
La insulina es una hormona de naturaleza proteica con un peso molecular
aproxi- mado de 6000 daltones. Est formada por 2 cadenas polipeptdicas,
la cadena A formada por 21 aminocidos (aa) y la cadena B constituida por
30, estas cadenas estn conectadas por 2 enlaces disulfuro
intermoleculares entre el aminocido 7 de cada una de las cadenas y el 20
de la cadena A con el 19 de la cadena B y un enlace intramolecular en la
cadena A, entre los aminocidos 6 y 11.
2. Cmo se realiza el mecanismo de sntesis y secresion de la
insulina?
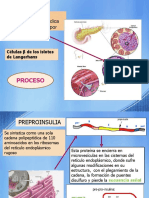
SINTESIS DE LA INSULINA
La insulina es sintetizada por las clulas b del islote pancretico, como una
preprohormona que es procesada despus de su traduccin, para dar una
molcula biolgicamente activa. El precursor de la insulina es una cadena
polipeptdica de ~9000 daltones, llamado proinsulina. El producto inmediato de
la traduccin del RNA mensajero (RNAm) de la proinsulina, es un pptido de
11,500 daltones. Este precursor ha sido llamado preproinsulina; el cual consta
de un pptido seal de 24 aa, seguido por la cadena B, un pptido conector
(pptido C) que contiene cerca de 30 aa y finalmente la cadena A.1 La
preproinsulina recin sintetizada y empacada dentro de grnulos secretores, es
procesa- da durante su viaje a travs del retculo endoplsmico y el aparato de
Golgi. El pptido seal acta como
una contrasea que dirige el transporte de la protena naciente desde los
ribosomas hasta el retculo endoplsmico (RE). Este proceso involucra la
interaccin con una partcula de reconocimiento citoslica (SRP), la cual causa
una asociacin del complejo protena-ribosoma, con el receptor a SRP
presente en el RE, durante esta transferencia, una peptidasa remueve el
pptido seal, convirtiendo la preproinsulina en proinsulina. La proinsulina se
mueve a travs de la formacin de vesculas, desde el retcu- lo endoplsmico
hasta el aparato de Golgi. La con- versin de insulina y pptido C, tiene lugar
en el complejo de Golgi por efecto de dos endopeptidasas. El pptido C es cosecretado con la insulina.
SECRECION DE LA INSULINA
La secrecin de insulina por las clulas- es regulada principalmente por los
niveles de glucosa. Un incremento en el ingreso de glucosa a las clulas- del
pncreas conduce a un concomitante incremento en el metabolismo. El
incremento en el metabolismo lleva a una elevacin del radio ATP/ADP. Esto a
su vez lleva a la inhibicin de un canal de potasio sensible al ATP (canal KATP). El resultado neto es la despolarizacin de la clula llevando a un influjo
de Ca2+ y a la secrecin de insulina.
3. Cules son los efectos de la insulina sobre el metabolismo de
carbohidratos, lpidos y protenas?
Efectos en el metabolismo de los hidratos de carbono:
Favorece la utilizacin de la glucosa (oxidacin y depsito) y frena su
produccin endgena. En el tejido muscular y adiposo estimula el transporte de
glucosa a travs de la membrana y aumenta la oxidacin de la glucosa al
activar la pirvico deshidrogenasa. En el hgado, en donde el transporte de
glucosa es independiente de insulina, activa la glucokinasa y el glicgeno
sintetasa, favoreciendo su oxidacin y el depsito como glicgeno. Deprime la
glicogenolisis y la neoglucogenia y en consecuencia, la produccin heptica de
glucosa. Inhibe la glucosa fosfatasa que regula la glicogenolisis. La
neoglucogenia se reduce porque frena el catabolismo muscular y el flujo de
alanina hacia el hgado e inhibe las enzimas responsables del paso de
fosfoenolpirvico a glucosa.
Efectos en el metabolismo de los lpidos:
Favorece la sntesis de triglicridos, y frena su hidrlisis. Disminuye la
concentracin de cidos grasos libres en el plasma y su entrega al hgado.
Inhibe la cetognesis heptica y facilita la utilizacin perifrica de los
cetocidos. La sntesis de triglicridos est estimulada por una mayor
concentracin de glicerofosfato y de acetil CoA derivados de la glicolisis y
tambin por mayor formacin de NADPH, derivado del metabolismo de la
glucosa por la va de las pentosas. La insulina inhibe la lipasa hormonasensible intracelular y por ello reduce la hidrlisis de los triglicridos y el flujo de
cidos grasos libres hacia el hgado. Incrementa la concentracin de malonil
CoA, inhibidor de la acyl carnitin transferasa, con lo que se reduce la
penetracin de cidos grasos a la mitocondria, su beta-oxidacin y ulterior
transformacin en cetocidos. Adems, estimula la utilizacin de estos ltimos
en la periferia. La insulina se define como una hormona anticetognica, ya que
reduce la movilizacin de cidos grasos hacia el hgado, reduce su penetracin
a la mitocondria y favorece su incorporacin hacia el ciclo de Krebs y la sntesis
de triglicridos.
Efectos en el metabolismo de las protenas:
Aumenta la captacin de aminocidos a nivel muscular, favorece la sntesis
proteica e inhibe la proteolisis. Reduce la concentracin de aminocidos
ramificados en la sangre, la degradacin de protenas a aminocidos y su
oxidacin.
4. Cules son las caracterisitcas estructurales del glucagn?
El glucagn es una hormona peptdica de 29 aminocidos que acta en el
metabolismo del glucgeno. Tiene un peso molecular de 3485 dalton. Esta
hormona es sintetizada por las clulas alfa del pncreas (en la estructura
anatmica denominada islotes de Langerhans).
5. Cmo se realiza el mecanismo de sntesis y secrecin del
glucagn?
Sntesis de Glucagn: El glucagn es una hormona peptdica, sintetizada y
secretada por las clulas alfa del pncreas. El cerebro, glndulas salivares e
intestino sintetizan y secretan pptidos inmunolgicamente relacionados con el
glucagn. La prohormona, proglucagn, es capaz de liberar otros pptidos a
travs de un proceso de post-traduccin tejido especfico. El pncreas sintetiza
predominantemente glucagn. El intestino no sintetiza glucagn, en cambio
genera oxytomodulina glicentina, GLP-1 y GLP-2. El glucagn acta en el
metabolismo de sustratos energticos y el GLP-1 es la seal intestinal ms
importante para inducir sntesis y secrecin de insulina en el pncreas.
Regulacin de la Secrecin de Glucagn: La secrecin de glucagn tambin
est interregulada por sustratos, por el sistema nervioso autnomo, por
hormonas y seales intercelulares. La concentracin de la glucosa es la seal
fisiolgica fundamental: niveles bajos la estimulan, mientras que la elevacin de
la glucosa, la inhibe. Los aminocidos estimulan la secrecin de glucagn.
Tanto el sistema vagal como el simptico y el pptido inhibidor gstrico en
concentraciones fisiolgicos, tambin son estimuladores. Por posibles
mecanismos paracrinos, la insulina y la somatostatina ejercen un efecto
inhibidor. La falta de inhibicin de la secrecin de glucagn en condiciones de
hiperglicemia secundarias a insuficiencia insulnica, se debe a una reduccin
de efecto inhibitorio de la
Insulina, que en condiciones normales se efecta a travs del sistema venoso
tipo portal y por accin paracrina.
6. Cules son los efectos de glucagn sobre el metabolismo de
carbohidratos, lpidos y protenas?
Metabolismo de carbohidratos
En el hgado, el glucagn secretado por el pncreas estimula la
gluconeognesis y la glucogenlisis, al mismo tiempo que inhibe la gluclisis y
la glucogenognesis. Por lo tanto, aumenta la liberacin de glucosa a la sangre
mientras que disminuye su incorporacin al tejido heptico. La glucosa que se
libera a la sangre proviene del glucgeno heptico (mediante glucogenlisis) y
de
sustratos
no
glucosdicos
(mediante
gluconeognesis).
El glucagn inhibe la gluclisis a travs de la inactivacin de dos hormonas: la
fosfofructoquinasa I (PFK I) y la piruvato quinasa. Ambas son enzimas que
catalizan reacciones irreversibles de la ruta glucoltica y se consideran unas de
las
principales
enzimas
reguladores
de
dicha
ruta.
La PFK I heptica se ve activada mediante modulacin alostrica positiva en
presencia de fructosa 2,6-bifosfato, que no es un metabolito de la ruta
glucoltica como tal pero acta en su regulacin. Las PKA estimuladas por el
glucagn fosforilan a la enzima dual (fosfofructoquinasa II) activando su
actividad fosfatasa, y promoviendo as la formacin de fructosa 6-fosfato a
partir de fructosa 2,6-bifosfato. Concomitantemente, esto disminuye las
concentraciones de fructosa 2,6-bifosfato y por lo tanto se inhibe la accin de la
PFK I, que conlleva a una inhibicin de la ruta glucoltica.
La piruvato quinasa heptica es activa cuando se encuentra desfosforilada e
inactiva cuando se encuentra fosforilada. Las PKA estimuladas por el glucagn
fosforilan a la piruvato quinasa y la inactivan, inhibiendo as la ruta glucoltica.
El glucagn tambin estimula la gluconeognesis mediante la activacin de la
fructosa 1,6-bifosfatasa, que cataliza una reaccin irreversible de esta ruta
metablica. La fructosa 2,6-bifosfato acta como modulador alostrico negativo
sobre esta enzima, inactivndola. Como ya se mencion anteriormente, el
glucagn disminuye las concentraciones de fructosa 2,6-bifosfato, evitando as
que ste inactive a la fructosa 1,6-bifosfatasa y por lo tanto mantenindola
activa.
Adems, el glucagn estimula la gluconeognesis incrementando la sntesis de
algunas hormonas de esta ruta metablica, como la fosfoenolpiruvato
carboxiquinasa, la fructosa 1,6-bifosfatasa y la glucosa 6-fosfatasa.
En relacin al glucgeno, el glucagn estimula la glucogenlisis mientras que
disminuye la glucogenognesis. La glucogenlisis se ve estimulada por la
activacin mediante las PKA de la fosforilasa quinasa, que a su vez fosforila a
la glucgeno fosforilasa, que es la enzima reguladora de esta ruta metablica.
Por otra parte, la glucogenognesis es inhibida por la inactivacin de la
glucgeno sintasa, que se inactiva cuando es fosforilada por las PKA.
Metabolismo
de
lpidos
aminocidos
En el hgado el glucagn inhibe la lipognesis mediante la inactivacin de la
acetil-CoA carboxilasa, que cataliza la formacin de malonil-CoA, un sustrato
necesario para la sntesis de cidos grasos. Adems, se estimula la betaoxidacin de los cidos grasos para degradarlos y obtener energa. Esta ruta
se ve favorecida porque el malonil-CoA la inhibe, y al encontrarse ste en
menores
cantidades,
ya
no
se
ve
inhibida
la
ruta.
En ayunos prolongados, el glucagn estimula la produccin de cuerpos
cetnicos, que se utilizan como fuente alternativa de energa, especialmente a
nivel del cerebro. Adems, en estos estados de ayuno, el glucagn tambin
estimula la degradacin de protenas por parte del hgado para liberar
aminocidos y utilizar stos como sustrato gluconeognico.
7. A que denominanos diabetes mellitus?
La Diabetes Mellitus es un grupo de enfermedades metablicas caracterizadas
por hiperglicemia, consecuencia de defectos en la secrecin y/o en la accin de
la insulina. La hiperglicemia crnica se asocia en el largo plazo dao,
disfuncin e insuficiencia de diferentes rganos especialmente de los ojos,
riones, nervios, corazn y vasos sanguneos.
8. Cuales son las causas de la diabetes mellitus I y II?
DIABETE MELLITUS I
La diabetes es una afeccin crnica que aparece cuando el pncreas no es
capaz de producir suficiente insulina o cuando el organismo no consigue utilizar
la insulina que produce.
Se caracteriza fundamentalmente por la presencia de elevadas
concentraciones de glucosa en sangre (hiperglucemia). Esto se produce debido
a la alteracin en la accin de la insulina o en ausencia de esta hormona, que
es producida en el pncreas para permitir la captacin de glucosa por los
tejidos, que la utilizan como combustible.
Dentro de la diabetes mellitus (DM) tipo 1 se distinguen dos tipos
fundamentales: la DM tipo 1a, de origen autoinmune, y la DM tipo 1b, de
carcter idioptico.
En la diabetes autoinmune, son atacadas y destruidas las clulas productoras
de insulina: las clulas beta del pncreas. Al carecer de insulina, no se puede
realizar correctamente el metabolismo de los hidratos de carbono, grasas y
protenas.
DIABETES MELLITUS II
La diabetes mellitus tipo 2 o no insulino-dependiente supone el 80-90% de los
casos de diabetes. El nmero de afectados por esta patologa est
aumentando en todo el mundo de forma acelerada.
Produce trastornos metablicos caracterizados por una elevacin inapropiada
de la glucosa en sangre (hiperglucemia), que da lugar a complicaciones
crnicas por afectacin de grandes y pequeos vasos y nervios.
Puede provocar sndrome metablico, que eleva el riesgo cardiovascular y es
causa de muerte. En este sndrome se asocian diabetes, hipertensin arterial,
aumento de los niveles de colesterol, triglicridos y/o cido rico y sobrepeso.
9. Cules son los cambios metablicos en el paciente diabtico a
nivel del metabolismo de carbohidratos, lpidos y protenas?
Metabolismo de la Glucosa: La falta de control de IDDM lleva a un
incremento en la liberacin de la glucosa por parte del hgado. Primeramente,
se utiliza el glucgeno almacenado en el hgado y luego se realiza
gluconeognesis para producir glucosa. La deficiencia de insulina tambin
inhibe el uso de la glucosa por parte de los tejidos no-hepticos,
particularmente el tejido adiposo y el msculo esqueltico ya que la insulina es
la que promueve el ingreso de glucosa a esos tejidos. Esto se debe a que la
insulina promueve el movimiento de protenas transportadoras de glucosa
hacia la membrana plasmtica en estos tejidos. La disminucin del ingreso de
glucosa a los tejidos lleva a una reduccin del metabolismo de glucosa.
Adems, la insulina tambin regula el nivel de glucocinasa heptica. Por lo
tanto, una disminucin de la fosforilacin de glucosa en los hepatocitos resulta
en un incremento en la salida de glucosa a la sangre. Existen otras enzimas
que forman parte del metabolismo anablico de la glucosa que son afectadas
por la insulina (principalmente a travs de modificaciones covalentes). La
combinacin de un incremento en la produccin de glucosa heptica y una
disminucin de su metabolismo en tejidos perifricos, conlleva a un incremento
de los niveles de glucosa en la sangre. La glucosuria resulta cuando la
capacidad de los riones de absorber la glucosa ha alcanzado su lmite. La
glucosa es una partcula osmoticamente activa y por lo tanto un incremento en
la prdida renal de ella es acompaado por una prdida de agua y electrolitos,
lo cual se denomina poliuria. La prdida de agua (y de volumen en general)
resulta en la activacin del mecanismo de la sed (polidipsia). Debido a la
glucosuria y el catabolismo de los tejidos se da un balance calrico negativo lo
cual resulta en un incremento en apetito e ingesta de comida (polifagia).
Metabolismo de Lpidos: Uno de los papeles ms importantes de la insulina
es promover el almacenamiento de energa luego de haber ingerido una
comida. Este almacenamiento de comida se da a travs del glucgeno en los
hepatocitos y en el msculo esqueltico. Adicionalmente, la insulina estimula a
los hepatocitos para que sinteticen triglicridos y estimula al tejido adiposo para
que los almacene. La insulina no solo promueve el almacenamiento de
triglicridos sino que tambin inhibe la liplisis. En un paciente con IDDM no
controlada existe una rpida movilizacin de triglicridos lo cual incrementa los
niveles de cidos grasos libres sanguneos. Los cidos grasos libres son
tomados por varios tejidos incluyendo el hgado (pero no el cerebro) y son
metabolizados para proveer energa.
Normalmente, los niveles de malonil-CoA son altos en la presencia de insulina.
Estos niveles altos de malonil-CoA inhiben a la carnitina palmitoiltransferasa I,
la enzima requerida para el transporte de cidos grasos a la mitocondria donde
son oxidados con el fin de producir energa. Por ende, en la ausencia de
insulina, los niveles de malonil-CoA caen y el transporte de cidos grasos a la
mitocondria incrementa. La oxidacin de cidos grasos en la mitocondria
genera acetil-CoA la cual puede ser oxidada nuevamente en el ciclo del TCA.
Sin embargo, en los hepatocitos, la mayora del acetil-CoA no es oxidado por el
ciclo de Krebs sino ms bien es metabolizado a cuerpos cetnicos,
acetoacetato y cido--hidroxybutrico. Estos cuerpos cetnicos salen del
hgado y son utilizados por el cerebro, corazn y msculo esqueltico para
producir energa. En la IDDM, adems de una baja utilizacin de glucosa,
existe una alta cantidad de cidos grasos libres y cuerpos cetnicos lo cual
empeora la hiperglicemia ya existente. La produccin excesiva de cuerpos
cetnicos conlleva a la cetoacidosis la cual se puede distinguir fcilmente a
travs del aliento de los pacientes con diabetes. El acetoacetato es
descompuesto a acetona, una sustancia altamente voltil que cuando en los
pulmones produce este olor tan fcilmente distinguible en el aliento de los
pacientes con diabetes.
Normalmente, los triglicridos plasmticos son sustrato de la lipoprotena lipasa
(LPL), una enzima en la superficie de las clulas endoteliales de los vasos
sanguneos. En particular, la actividad de la LPL permite que los cidos grasos
sean tomados de los triglicridos circulantes para ser almacenados en los
adipositos. La actividad de la LPL requiere insulina y cuando sta no est
presente sucede como resultado una hipertrigliceridemia.
Metabolismo de Protenas: La insulina regula la sntesis de muchos genes, ya
sea positiva o negativamente lo cual afecta al metabolismo en general. La
insulina tiene un efecto global en el metabolismo proteico, incrementando la
tasa de sntesis proteica y disminuyendo la taza de degradacin proteica. Por
ende, una deficiencia de insulina puede llevar a un incremento en el
catabolismo de las protenas. El incremento en la tasa de protelisis resulta en
concentraciones elevadas de aminocidos en la sangre. Estos aminocidos
sirven como precursores de la gluconeognesis heptica y renal. En el hgado,
un incremento en la gluconeognesis contribuye aun ms a la hiperglicemia
que se observa en la IDDM.
10. Que tipos de pruebas son las mas comunes en el diagnostico de
la diabetes?
A) Analisis de orina:
Puede mostrar hiperglucemia; pero un examen de orina solo no
diagnostica la diabetes.
Recoleccin de orina de 24 horas.
Color y apariencia fsica
B) Glucemia en ayunas. se diagnostica diabetes si el nivel de glucosa en
ayunas es mayor a 126 mg/dL en dos exmenes diferentes. Los niveles
entre 100 y 126 mg/dL se denominan alteracin de la glucosa en ayunas
o prediabetes. Dichos niveles son factores de riesgo para la diabetes
tipo 2.
C) Examen de hemoglobina A1c (A1C).
Normal: menos de 5.7%
Prediabetes: entre 5.7% y 6.4%
Diabetes: 6.5% o superior
D) Prueba de tolerancia a la glucosa oral:
Se diagnostica diabetes si el nivel de glucosa es superior a 200 mg/dL luego de
2 horas de tomar una bebida azucarada (esta prueba se usa con mayor
frecuencia para la diabetes tipo 2).
E) Prueba Fructosamina
Cuando necesitamos tener un control mucho
Ms estricto esta prueba puede ser de gran
Ayuda.
Valores de referencia:
205 285 umol/l (albumina glicosilada)
1.8 a 2.8 mmol/l.
Vous aimerez peut-être aussi
- Caso Clinico de Una Persona QuemadaDocument38 pagesCaso Clinico de Una Persona Quemadarock2312100% (5)
- Respuesta metabólica y neuroendócrina al traumaDocument65 pagesRespuesta metabólica y neuroendócrina al traumaAlexRodriguezPas encore d'évaluation
- UntitledDocument124 pagesUntitledleidy plataPas encore d'évaluation
- Ayunos Prolongados (Y Mi Intento de Ayuno de 3 Días) Fitness RevolucionarioDocument38 pagesAyunos Prolongados (Y Mi Intento de Ayuno de 3 Días) Fitness RevolucionariorickyPas encore d'évaluation
- Rompiendo La Resistencia A La Insulina - Basado En Las Enseñanzas De Frank Suarez: Estrategias EfectivasD'EverandRompiendo La Resistencia A La Insulina - Basado En Las Enseñanzas De Frank Suarez: Estrategias EfectivasPas encore d'évaluation
- La Ciencia Del Metabolismo: Metabolismo sin rodeosD'EverandLa Ciencia Del Metabolismo: Metabolismo sin rodeosÉvaluation : 5 sur 5 étoiles5/5 (1)
- Metabolismo GlucogenoDocument41 pagesMetabolismo GlucogenoDaniel Vela100% (3)
- Manual AMIR - 3° Edición - BioquimicaDocument62 pagesManual AMIR - 3° Edición - BioquimicaPedro Cevallos100% (1)
- Bme U3 Atr VesrDocument5 pagesBme U3 Atr VesrMonse Sanchez100% (1)
- Mapa Conceptual Acerca Del Metabolismo de GluconeogénesisDocument1 pageMapa Conceptual Acerca Del Metabolismo de GluconeogénesisMauricio Caña Avalos89% (9)
- Hormonas PancreaticasDocument3 pagesHormonas PancreaticasJohanaParraPas encore d'évaluation
- Bme U1 Ea VesrDocument6 pagesBme U1 Ea VesrMonse SanchezPas encore d'évaluation
- Insulina, Glucagon y AdrenalinaDocument7 pagesInsulina, Glucagon y AdrenalinaAlma EspinozaPas encore d'évaluation
- Rutas Metabólicas - Tipos y Principales Rutas - LifederDocument6 pagesRutas Metabólicas - Tipos y Principales Rutas - LifederlaserpientePas encore d'évaluation
- Metabolismo Energetico 30 NovDocument48 pagesMetabolismo Energetico 30 NovJossuee Paredes ContrerasPas encore d'évaluation
- La Insulina y GlucagónDocument5 pagesLa Insulina y GlucagónCamila angeles velázquez0% (1)
- Regulación del metabolismo intermediarioDocument7 pagesRegulación del metabolismo intermediarioBerenice SwanPas encore d'évaluation
- Insulina y GlucagonDocument4 pagesInsulina y GlucagonSandra VilloPas encore d'évaluation
- Cómo Se Regula La GlucemiaDocument16 pagesCómo Se Regula La GlucemiaVivianaVillaltaPas encore d'évaluation
- Fisiología de La Secreción de Insulina y GlucagónDocument2 pagesFisiología de La Secreción de Insulina y GlucagónJahir Ortega RuizPas encore d'évaluation
- La Insulina y Sus Efectos MetabólicosDocument12 pagesLa Insulina y Sus Efectos MetabólicosOscar Vasquez CorreaPas encore d'évaluation
- Taller de Fisiologia Humana para FarmaciaDocument9 pagesTaller de Fisiologia Humana para FarmaciaAurora MuñozPas encore d'évaluation
- Sind. Hipo e Hipersecreción de InsulinaDocument38 pagesSind. Hipo e Hipersecreción de Insulinahemer666100% (5)
- Discusion 3 Bioquimica IIDocument12 pagesDiscusion 3 Bioquimica IIJosé MurilloPas encore d'évaluation
- Hormona Secretadas Por El Páncreas - Mi ParteDocument10 pagesHormona Secretadas Por El Páncreas - Mi Partepedro alvarez ortiz0% (1)
- Paractica Demostración de la accion hormonal sobre la glucosa sanguínea - BioquímicaDocument6 pagesParactica Demostración de la accion hormonal sobre la glucosa sanguínea - BioquímicaJoaquín Campos CervantesPas encore d'évaluation
- Taller Del Sistema EndocrinoDocument13 pagesTaller Del Sistema EndocrinoAurora MuñozPas encore d'évaluation
- Hormonas Pancreaticas y Diabetes MellitusDocument30 pagesHormonas Pancreaticas y Diabetes MellitusAgustin TevesPas encore d'évaluation
- Hormonas pancreáticas y suprarrenales: regulación de la glucemia y función de los corticoidesDocument26 pagesHormonas pancreáticas y suprarrenales: regulación de la glucemia y función de los corticoidesCRISTEL GRACIELA HUAMAN DELGADOPas encore d'évaluation
- Fisiologia de La Secrecion de Insulina AJ FortichDocument5 pagesFisiologia de La Secrecion de Insulina AJ FortichAndrea Abello BaezaPas encore d'évaluation
- Efectos Metabólicos de La Insulina y GlucagónDocument6 pagesEfectos Metabólicos de La Insulina y GlucagónKiefer MedinaPas encore d'évaluation
- GLUCAGÓNDocument3 pagesGLUCAGÓNGeranni RondonPas encore d'évaluation
- Diabetes Juvenil y Del AdultoDocument45 pagesDiabetes Juvenil y Del AdultoAlex Yuri Orellana CortezPas encore d'évaluation
- Taller PáncreasDocument15 pagesTaller PáncreasCristian Camilo GonzalezPas encore d'évaluation
- Hormonas PancreáticasDocument12 pagesHormonas PancreáticasdanielaPas encore d'évaluation
- Pancreás EndocrinoDocument5 pagesPancreás EndocrinoGedsa Itzel Gaxiola MorenoPas encore d'évaluation
- Fisiologia Del PancreasDocument9 pagesFisiologia Del PancreasLuis Alfonso Ruiz PereiraPas encore d'évaluation
- Insulina, Glucagón y SomatostatinaDocument38 pagesInsulina, Glucagón y Somatostatinaaaron.mendozaPas encore d'évaluation
- INSULINAaDocument4 pagesINSULINAaGeranni RondonPas encore d'évaluation
- Tema_16_Pancreas_endocrinoDocument25 pagesTema_16_Pancreas_endocrinoAlejandra vazquez perezPas encore d'évaluation
- Enfermedades y Casos ClinicosDocument62 pagesEnfermedades y Casos ClinicosCriss2720Pas encore d'évaluation
- Tema 78 Fisio InsulinaDocument6 pagesTema 78 Fisio Insulinahernan alvarez cordova100% (1)
- Mecanismo de Regulación de Glucogeno PDFDocument6 pagesMecanismo de Regulación de Glucogeno PDFSinai Portilla Cruz0% (1)
- DIABETES MELLITUS FisioDocument64 pagesDIABETES MELLITUS FisioCarla VillasPas encore d'évaluation
- Cuestionario 5 Bioquimica UsmpDocument4 pagesCuestionario 5 Bioquimica UsmpAlessandra Saravia PachecoPas encore d'évaluation
- Chopita - Regulacion, Integracion Metabolica y Enfermedades TEXTUAL AL TEORICODocument5 pagesChopita - Regulacion, Integracion Metabolica y Enfermedades TEXTUAL AL TEORICOCarolina PeralesPas encore d'évaluation
- CAPÍTULO 24 Funciones Endocrinas Del Páncreas y Regulación Del Metabolismo de CarbohidratosDocument8 pagesCAPÍTULO 24 Funciones Endocrinas Del Páncreas y Regulación Del Metabolismo de CarbohidratosAldo AcostaPas encore d'évaluation
- EndocrinoDocument26 pagesEndocrinoFabiana MoraoPas encore d'évaluation
- Diabetes Mellitus - FármacosDocument8 pagesDiabetes Mellitus - FármacosSharmiPas encore d'évaluation
- Acciones Metabólicas de Las HormonasDocument4 pagesAcciones Metabólicas de Las HormonasLucia GargantiniPas encore d'évaluation
- Sindrome HipoglicemicoDocument6 pagesSindrome HipoglicemicoEliisaPas encore d'évaluation
- Tema 9 de MFH III - 050536Document4 pagesTema 9 de MFH III - 050536Geronimo J D SánchezPas encore d'évaluation
- TEMA 3-Gulag-FreeDocument15 pagesTEMA 3-Gulag-FreeLuciaPas encore d'évaluation
- Efecto de La Insulina Sobre El Metabolismo de Las Proteínas y El CrecimientoDocument5 pagesEfecto de La Insulina Sobre El Metabolismo de Las Proteínas y El CrecimientoEmiiZambranoPas encore d'évaluation
- Páncreas endocrino: hormonas y funcionesDocument5 pagesPáncreas endocrino: hormonas y funcionesBrianPas encore d'évaluation
- Insulina CLLDocument19 pagesInsulina CLLrafael mendozaPas encore d'évaluation
- Caso Clínico N°12: Insulina, glucagón y diabetesDocument9 pagesCaso Clínico N°12: Insulina, glucagón y diabetesvanePas encore d'évaluation
- 011Document35 pages011HerimarRojasHPas encore d'évaluation
- Insulinas y antidiabéticos oralesDocument10 pagesInsulinas y antidiabéticos oralesChristian Alexis Zuñiga GarciaPas encore d'évaluation
- Páncreas EndócrinoDocument2 pagesPáncreas EndócrinoRiver DalePas encore d'évaluation
- Tema 01 - HOMEOSTASIS DE LA GLUCOSA SANGUINEADocument10 pagesTema 01 - HOMEOSTASIS DE LA GLUCOSA SANGUINEAAngela ArenazaPas encore d'évaluation
- Insulina, hormona claveDocument13 pagesInsulina, hormona claveJorge Luis GermánPas encore d'évaluation
- Que Tipo de Molecula Es La InsulinaDocument2 pagesQue Tipo de Molecula Es La InsulinaMilenka GrgicevicPas encore d'évaluation
- Práctica N 12Document9 pagesPráctica N 12maria100% (2)
- La Regulación GlucémicaDocument3 pagesLa Regulación Glucémicaelis_m_01Pas encore d'évaluation
- Cuestionario Carbohidratos IDocument3 pagesCuestionario Carbohidratos IKevin Joel GPas encore d'évaluation
- Glucogenolisis y GlucogenogénesisDocument5 pagesGlucogenolisis y GlucogenogénesisDoménica Ramirez ReyPas encore d'évaluation
- GlucolisisDocument41 pagesGlucolisisJob GarciaPas encore d'évaluation
- Bioquímica I - Sem-12 - Sesión - 23 - 2022-1Document58 pagesBioquímica I - Sem-12 - Sesión - 23 - 2022-1Ximena TorneroPas encore d'évaluation
- Dosaje de Glucosa en Sangre TotalDocument6 pagesDosaje de Glucosa en Sangre TotalEstefany Villavicencio Alvarez100% (2)
- BQ BiomolDocument8 pagesBQ BiomolmariPas encore d'évaluation
- Bioquimica BancoDocument40 pagesBioquimica BancoCesar LozanoPas encore d'évaluation
- Mitocondrias: órganelos clave en el metabolismo energéticoDocument33 pagesMitocondrias: órganelos clave en el metabolismo energéticoPriscila Castillo SilvaPas encore d'évaluation
- LipogénesisDocument16 pagesLipogénesisgabycita910% (1)
- trabaCETOSIS (ACETONEMIA)Document11 pagestrabaCETOSIS (ACETONEMIA)Carlos Diaz MenaPas encore d'évaluation
- GlucolisisDocument62 pagesGlucolisisprietalinda100% (4)
- La Glucólisis y Gluconeogenesis INFOGRAFIADocument2 pagesLa Glucólisis y Gluconeogenesis INFOGRAFIAJair Lobato NájeraPas encore d'évaluation
- CAPÍTULO 14 - Perspectiva General Del Metabolismo y El Suministro de Combustibles MetabólicosDocument18 pagesCAPÍTULO 14 - Perspectiva General Del Metabolismo y El Suministro de Combustibles MetabólicosIvanaPas encore d'évaluation
- Fisiopatologia Del AyunoDocument11 pagesFisiopatologia Del AyunoNutri Citlali VegaPas encore d'évaluation
- Metabolismo Del GlucogenoDocument23 pagesMetabolismo Del GlucogenoFeer RangelPas encore d'évaluation
- Fisiologia de La GlucosaDocument75 pagesFisiologia de La GlucosaDavid FloresPas encore d'évaluation
- Fisiología Del Páncreas EndocrinoDocument55 pagesFisiología Del Páncreas EndocrinoLidii monstersPas encore d'évaluation
- CARBOHIDRATOS UNIFICADOoDocument11 pagesCARBOHIDRATOS UNIFICADOoJesus Smaikel Teran MuenalaPas encore d'évaluation
- Cetoacidosis DiabeticaDocument8 pagesCetoacidosis DiabeticadanielaPas encore d'évaluation
- 4 InformeDocument11 pages4 InformeJoseth De Jesus Larios CortezPas encore d'évaluation
- Mapa Conceptual RHJODocument2 pagesMapa Conceptual RHJOOz HdzPas encore d'évaluation
- Neonatos nacidos antes 38 semanasDocument21 pagesNeonatos nacidos antes 38 semanasEivan Manuel Torres JarabaPas encore d'évaluation
- Hiperplasi A: Bioquímica DiabetesDocument8 pagesHiperplasi A: Bioquímica DiabetesJose Maria Ibañez TarquiPas encore d'évaluation
- Importancia Metabolism o Biotin ADocument6 pagesImportancia Metabolism o Biotin ADAYANA LARA MACIASPas encore d'évaluation