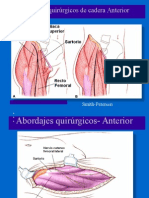
Académique Documents
Professionnel Documents
Culture Documents
Capitulo Ortopedia Infantil
Transféré par
Victor BarbosaTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Capitulo Ortopedia Infantil
Transféré par
Victor BarbosaDroits d'auteur :
Formats disponibles
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Captulo
Ortopedia
Infantil
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Osteognesis imperfecta
Dr. Alejandro Baar Zimend
Cirujano Ortopdico
Unidad de Ortopedia y Traumatologa Infantil y Unidad de Reconstruccin de Extremidades
Clnica Las Condes
Departamento de Ortopedia y Traumatologa
Clnica Las Condes
Lo Fontecilla 441, Las Condes - Santiago de Chile
Tel: 56 2 6108000 Fax 56 2 6108689
e-mail: abaar@clc.cl
EL AUTOR DECLARA NO TENER CONFLICTOS DE INTERES DE NINGUN TIPO
INTRODUCCIN
La Osteognesis Imperfecta (OI) es un grupo
de enfermedades hereditarias, autosmica
dominante en la mayora de los casos, caracterizada por una fragilidad sea aumentada,
debida a una alteracin cualitativa y cuantitativa de la masa sea, que conlleva un riesgo
aumentado de fracturas y produce deformidades de diversa magnitud en los huesos largos
(1-3). La base gentica, en la gran mayora,
es una mutacin en el gen COL1A1 (brazo
largo cromosoma 17) y COL1A2 (brazo largo
cromosoma 7), que codifican la sntesis de la
cadena 1 y 2 del colgeno tipo I., respectivamente; aquellas mutaciones que resultan en la
falla de sntesis o inestabilidad al incorporarse
al trmero de colgeno tipo I resultan en formas
leves, donde hay ms bien una alteracin
cuantitativa, y no cualitativa del Colgeno tipo
I. Por el contrario, aquellas mutaciones que
producen una cadena alterada, determinan
formas severas de OI (4,5).
Clnicamente comprende desde formas
muy leves hasta cuadros incompatibles con
la vida. Popularmente se le conoce como la
Enfermedad de los huesos de Cristal.
La prevalencia general es de aproximadamente 16 casos por 1 milln de individuos.
De acuerdo a las distintas formas (ver ms
adelante), la OI tipo I es la ms comn, con
una incidencia de 3 a 5 por 100.000. La
incidencia de la forma severa (Tipo III) es de 1
a 2 por 100.000. La de la forma letal, OI tipo 2
es de 1 por 40 a 60 mil. (1-3)
347
Temas selectos de actualizacin en la Ortopedia Latinoamericana
HISTORIA
La primera descripcin cientfica de la
enfermedad fue realizada por Ekman en 1788,
en su tesis acerca de 4 generaciones dentro
de una familia Sueca. A partir de entonces,
se le ha dado diferentes nombres, incluyendo
Mollities Ossium, Fragilitas ossium, Osteopsathyrosis idiopathica, osteomalacia congnita,
Osteoporosis fetalis, Sndrome de Eddome,
Sndrome de Van der Hoeve, Enfermedad de
Vrolik, Enfermedad de Lobstein. El trmino
Osteognesis Imperfecta fue acuado por
Vrolik en 1849 (1).
Estudios arqueolgicos han revelado que
momias egipcias que datan del 1000 a.c. presentaban un mosaico de huesos wormianos
en el crneo, dientes color mbar y piernas
muy arqueadas.
Se ha especulado que Ivar Ragnarsson,
el Deshuesado, caudillo de la invasin escandinava a Inglaterra, en el siglo IX habra
padecido de OI. La leyenda dice que era
incapaz de caminar, y era transportado
sobre un escudo (2).
CONSIDERACIONES CLINICAS
La mayora de los afectados por OI
presentan alguna mutacin en los genes
que codifican la sntesis de colgeno tipo
I, ya sea COL1A1 o COL1A2 (4), por lo
que las manifestaciones clnicas caractersticas aparecen en aquellos sistemas
en los cuales esta protena est presente.
Debe destacarse, que existen formas no
colagenopticas, en las cuales no ha sido
demostrada una mutacin en los genes del
colgeno tipo I (5).
MANIFESTACIONES ESQUELTICAS
Fracturas
Como se ha mencionado, la caracterstica comn en las distintas formas de OI es
la fragilidad sea, cuyas manifestaciones
dependen de la severidad o tipo de OI y de
la edad del paciente.
348
En las formas leves, los huesos son largos
y estrechos y poseen corticales delgadas.
Por lo general, las primeras fracturas ocurren
una vez que el nio comienza a caminar, y
afectan de preferencia a los huesos largos.
La frecuencia de fracturas disminuye una
vez alcanzada la madurez esqueltica.
En las formas severas, las fracturas
pueden ocurrir en el perodo peri o neonatal,
y pueden sospecharse por mayor irritabilidad, llanto o dificultad para alimentar al
nio- Adems de huesos largos, en estos
pacientes no es raro ver fracturas metafisiarias, de crneo y de costillas. Aunque tienden
a disminuir, aun pueden ocurrir fracturas en
la edad adulta.
Deformidades de las extremidades
Nuevamente, la magnitud depende de la
gravedad de la OI. Las deformidades pueden
ser el resultado de fracturas mltiples mal
consolidadas, o incluso producirse espontneamente por las fuerzas que actan en
un hueso dbil, como ocurre en el arqueamiento anterior de la tibia, producto de el
desbalance de fuerzas entre la musculatura sural y los extensores ms dbiles de
la cara anterior. Las deformidades ms caractersticas de los huesos largos incluyen
arqueamiento anterior del Hmero, Tibia y
Fbula. Es frecuente la deformidad en varo
del Fmur. Otras deformidades de las extremidades incluyen protrusin acetabular y
Coxa vara.
Deformidades de columna
Estn determinadas por las fracturas
por aplastamiento, que suelen verse en las
formas ms severas de OI. En la regin
dorsal, puede observarse una compresin
anterior de los cuerpos vertebrales, que
determina un Cifosis aumentada, o compresiones laterales, llevando a Escoliosis.
En pacientes con mltiples aplastamientos vertebrales, el dimetro cfalo caudal del
trax disminuye considerablemente, lo que
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
puede comprometer la funcin ventilatoria.
Como compensacin a esta alteracin, el
dimetro antero posterior de la caja torcica
tiende a aumentar, dando el caracterstico
aspecto de Trax en Tonel
Talla Baja (6)
Es consecuencia de las alteraciones
a nivel de extremidades y de columna
vertebral.
En las formas ms severas, en que se
observan fracturas metafisiarias, puede
haber compromiso de la placa de crecimiento, que contribuye tambin a la baja estatura.
Alteraciones del Crneo
En las formas severas, al momento de
nacer es frecuente observar Craneotabes, o reblandecimiento de los huesos
del crneo, que los hace depresibles al
tacto. Este fenmeno puede tardar meses
en resolverse. En la regin occipital suele
verse un aplanamiento, que tambin tiende
a corregirse con el crecimiento.
MANIFESTACIONES
EXTRA ESQUELTICAS
Ojos
En todos los tipos colagenopticos (Tipos
I al IV) se ha observado coloracin azulada
de las escleras, por lo que no es un signo til
al momento de diferenciar los distintos tipos.
Tampoco es un hallazgo patognomnico de
esta enfermedad, pues tambin ocurre en
Sndrome de Marfn, Ehler-Danlos, etc.).
Odos
La prdida de audicin es frecuente en
todos los tipos de OI. Su prevalencia en
adultos vara entre 25 a 60%. En nios y
adolescentes es entre 4 y 25%. Aunque es
progresiva, se manifiesta tpicamente entre
la tercera y cuarta dcada. Puede ser de
transmisin, neurosensorial o mixta, como
consecuencia de la alteracin sea de la
cadena de huesecillos, o en alteraciones
alrededor de la cclea.
Debido al tamao reducido de la
mandbula y el macizo facial, los pacientes
con formas severas desarrollan la caracterstica forma triangular de la cara
Sistema cardiovascular
Debido a que el colgeno forma parte
importante de las estructuras vasculares,
los pacientes con OI son susceptibles
a presentar dilataciones, aneurismas o
rupturas de las cavidades del corazn, aorta
o vasos de la circulacin cerebral. Aproximadamente 10% de los pacientes afectados
poseen dilatacin del extremo distal del
cayado artico. A diferencia de lo que ocurre
en sndrome de Marfn, en estos pacientes
el curso de esta alteracin suele ser benigno.
Tambin se ha demostrado prolapso
de la vlvula mitral, pero en mucha menor
frecuencia que en Sndrome de Marfn.
Hiperlaxitud ligamentaria
Se debe a la alteracin en la sntesis de
colgeno tipo I. Es caracterstica la hipermovilidad e algunas articulaciones, pero rara
vez llegan a la luxacin. Tambin explica la
presencia de pie plano en estos pacientes
Hemostasia
Hasta en un 10% de los pacientes se
ha observado mayor sangramiento que en
la poblacin general, sin embargo, tambin
rara vez se han reportado hemorragias que
conlleven riesgo vital.
En las formas graves, puede haber alteraciones en la base del crneo que puede
llevar a compresin del troncoencfalo.
En la mayora de los caso, es posible ver
un aumento de huesos Wormianos, que corresponden a islotes incluidos en las suturas
del hueso occipital.
349
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Metabolismo basal
En portadores de OI, existe una
comprobada elevacin del metabolismo basal, manifestada por intolerancia al
calor, aumento de la temperatura corporal,
sudoracin excesiva y taquicardia. Si bien el
mecanismo exacto se desconoce, se postula
que el stress crnico producido por fracturas
repetidas y por dolor podra contribuir a su
gnesis. Es importante tener en cuenta este
fenmeno, pues estos pacientes pueden desarrollar Hipertermia durante la anestesia.
En general no es el cuadro grave de Hipertermia Maligna.
APOYO DIAGNOSTICO
El diagnstico de OI se basa principalmente en los hallazgos clnicos y radiolgicos. Las radiografas en general suelen
mostrar osteopenia difusa asociada a
mltiples fracturas en distintas etapas de
consolidacin/remodelacin y presencia de
deformidades caractersticas.
En ocasiones, cuando el diagnstico no
es claro, puede recurrirse a estudios de
apoyo diagnstico.
Molecular
Ya en los 60s y 70s se comenz a
estudiar la piel de los pacientes con OI, evidenciando por primera vez las alteraciones
en la sntesis colgena. En base a estos
hallazgos, se ha utilizado el cultivo de fibroblastos de piel para determinar la alteracin
en la produccin de esta protena. Es un
estudio de alto costo, no disponible en todos
los centros, y cuyo resultado negativo no
necesariamente descarta el diagnstico de
OI (por existir formas no colagenopticas de
OI).
En la actualidad, para el estudio molecular
se requieren 5 cc de sangre del paciente,
del cual se extrae el ADN genmico para el
anlisis. Debe destacarse que se estudian especficamente los genes COL1A1 y COL1A2,
por lo que un resultado negativo tampoco es
excluyente de la enfermedad (2, 3,5).
350
Histopatologa e Histomorfometra
En ocasiones, el anlisis histolgico e
histomorfomtrico puede dar algunas luces
respecto al diagnstico, aunque su mayor
utilidad radica en evaluar el efecto del tratamiento con bifosfonatos. Debe destacarse
que en la OI tipo V y VI, la histologa juega
un rol importante como diagnstico. Desde
el punto de vista histolgico, existe una
disminucin global de tejido seo, con una
mezcla de hueso reticular y laminar. En las
formas severas, el hueso aparece como
una matriz reticular desprovista de cualquier
patrn laminar. En las formas ms leves
existe una mayor tendencia a la organizacin laminar.
Desde el punto de vista histomorfomtrico, los parmetros analizados incluyen el
volumen trabecular seo, el espesor de las
corticales, cantidad de tejido no mineralizado, nmero de osteoblastos y osteoclastos
por campo (5)
DIAGNOSTICO DIFERENCIAL
En el diagnstico deferencial de OI caben
aquellas afecciones que producen deformidades (Tabla 1) y aumento de fragilidad sea
(Tabla 2).
tabla 1: diagnostico diferencial de deformidades
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
tabla 2: diagnostico diferencial de fragilidad osea
CLASIFICACION
Estudios clnicos, radiolgicos, genticos
y moleculares apoyan el concepto de que
la OI corresponde ms bien a un sndrome
con distintas variantes, dependiendo del
tipo de mutacin existente. Debido a esta
heterogeneidad de formas, diversas clasificaciones han sido planteadas para ayudar
en la toma de decisiones teraputicas. En
1906, Looser clasific la OI en 2 tipos, dependiendo del momento en que ocurran las
fracturas: Congnita o Tarda. Seedorff, en
1949, subclasific la forma Tarda en Grave
(fracturas antes del primer ao) o Leve
(fracturas despus del primer ao de edad).
En 1983, Schapiro (3) redefini la historia
natural y pronstico de acuerdo al momento
de la fractura inicial y al aspecto radiolgico de los huesos al momento de la primera
fractura. Defini la forma Congnita para
aquellos casos con fracturas pre o perinatales, y una forma Tarda, para los casos con
fracturas post natales. La forma congnita
se subdividi en A y B segn la presencia
o ausencia de deformidades en Fmures y
Costillas al nacer, respectivamente. A su vez
la forma Tarda se subdividi en A y B dependiendo de si la primera fractura era antes o
despus de caminar, respectivamente.
La clasificacin ms utilizada en la
actualidad es la de Sillence (7). Se basa en
la gravedad de las manifestaciones seas
y la presencia de signos extra esquelticos
(Ver Tabla 2).
Tabla 2: Clasificacin de la OI
351
Temas selectos de actualizacin en la Ortopedia Latinoamericana
TRATAMIENTO
El tratamiento de la OI contempla 2
aspectos muy importantes. En primer lugar,
el manejo mdico, cuyo objetivo es modificar
los factores fisiopatolgicos involucrados en
la fragilidad sea, y en segundo trmino, el
manejo ortopdico, que incluye el tratamiento de las fracturas y la correccin de la deformidades.
Mdico
Los pacientes con formas leves, en general
requieren medidas generales, como evitar
actividades de riesgo. Aquellos pacientes con
formas moderadas a severas pueden beneficiarse de la terapia mdica. Histricamente,
se utiliz vitamina D, calcitonina, fluoruros,
sin resultados satisfactorios.
El uso de Bifosfonatos comenz en
1992 en el Shriners Hospital for Children de
Montreal. El protocolo contempla ciclos de
infusin intravenosa de Pamidronato cada
2 a 4 meses, dependiendo de la edad (a
menor edad, menor distancia entre ciclos) y
severidad de la enfermedad. La dosis annual
de Pamidronato es de 9 mg/Kg (8,9)
Entre sus efectos se incluye una disminucin del dolor seo, aumento de la masa
sea, mejora de la forma y altura de los
cuerpos vertebras y disminucin considerable de la tasa de fractura. En un estudio de
45 pacientes tratados por ms de 2 aos,
el anlisis Histomorfomtrico demostr un
aumento de 88% en el groso cortical y de
46% en el volumen trabecular (8). Entre los
efectos no deseados, se incluyen una disminucin en la tasa de remodelacin sea y
un retardo en la consolidacin de las osteotomas (10).
Estos resultados no han podido replicarse
con el uso de dosis orales de Alendronato
(11).
En los pacientes tratados con Pamidronato, es frecuente encontrar lneas densas
352
en las metfisis de los huesos largos,
paralelas a la fisis. Cada una de estas lneas
representa un ciclo de tratamiento, y corresponden a cartlago calcificado no reabsorbido y hueso calcificado (12-15).
Ortopdico
El ortopedista juega un rol fundamental
en el manejo de estos pacientes. Por una
parte, debe atender las frecuentes fracturas
que sufren estos nios, y por otro lado,
manejar las deformidades que se van produciendo durante la evolucin.
El objetivo principal del tratamiento
ortopdico, es lograr una mejor calidad de
vida en estos enfermos, facilitando su bipedestacin y las actividades cotidianas.
Tradicionalmente se ha enseado que
el tratamiento quirrgico de la OI debiera
indicarse en casos de fracturas muy
frecuentes o presencia de deformidades
severas, e idealmente debiera diferirse para
cuando el nio comience a ponerse de pie
o a caminar, sin embargo, el desarrollo de
nuevos implantes, ms resistentes y de
menor dimetro, permiten intervenir precozmente a estos pacientes, logrando una
alineacin de sus extremidades a edades
ms precoces, de manera de favorecer
su desarrollo motor (9). La ventaja de esta
aproximacin, es intervenir huesos menos
deformados, con canales endomedulares
aun no tan obliterados como ocurre luego
de varios episodios de fracturas. Adems,
la instalacin de un implante endomedular
disminuye la tasa de fracturas, y cuando
estas ocurren, permiten un mejor manejo
(16). Lo que debe tenerse en cuenta, eso
s, es que a menor edad de la intervencin, mayor es la probabilidad de tener que
recambiar los implantes en el futuro.
Desde un punto de vista conceptual, los
implantes a utilizar debieran ser endomedulares y semirrgidos, pues de otra forma, por
el fenmeno de stress shielding, el hueso
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
puede perder incluso aun ms su densidad
mineral. Las placas debieran evitarse tanto
como sea posible, por el riesgo aumentado
de fractura y por la poca sujecin que habitualmente se logra en el hueso (16).
Histricamente se han utilizado varillas
metlicas endomedulares, como clavos de
Rush o agujas de Kirschner para estabilizar los huesos, mediante insercin antergrada y retrgrada simultneamente. Para
ello, era necesario realizar mltiples osteotomas del segmento deformado, muchas
veces fuera del paciente (17, 18). Con el
uso de estos implantes bsicos, ocurra
una deformidad progresiva del segmento, a
medida que cursaba el crecimiento, con el
riesgo aumentado de fractura y migracin
del implante. Un avance importante fue la
fabricacin del clavo telescpico de Bailey-Dubow. Su desventaja principal radica
en la necesidad de practicar artrotomas
para poder insertar el componente en T
en la epfisis.
El clavo de Fassier Duval (FD) representa
un nuevo vuelco en el manejo operatorio de
estos pacientes. Puede insertarse a travs
de pequeas incisiones, y bajo gua fluoroscpica, las osteotomas pueden realizarse
en forma percutnea. No es necesario
realizar artrotomas, y habitualmente no
es necesario complementar con inmovilizaciones rgidas en el post operatorio.
Se prefiere utilizar la tcnica de mltiples
brocados para realizar las osteotomas,
envs de la sierra oscilante, minimizando
de esta forma el dao trmico al hueso, y
favoreciendo la consolidacin (18-20).
En nuestra experiencia, resulta tremendamente til la fabricacin de prototipos
rpidos a partir de imgenes de TAC. De
esta forma, podemos planificar las osteotomas necesarias, y elegir el clavo del
dimetro y longitud adecuado antes de la
ciruga
(Figura 1) Se observa Rx de ambas piernas en
una paciente portadora de OI tipo IV. Es evidente
la deformidad multiplanar en ambas Tibias
Manejo especfico de deformidades
Cadera
Es habitual que los pacientes con OI desarrollen Coxa vara. Esta puede ser corrija
simultneamente con la deformidad diafisiaria, mediante una modificacin de la
tcnica de Wagner y Fidori (9). Se comienza
insertando 2 agujas de K en el cuello femoral,
atravesando a Fisis. Luego se realiza una
osteotoma bajo el Trocnter menor. Se
realiza brocado desde el aspecto medial
del Trocnter mayor a travs de la cortical
lateral, y luego se contina hacia el canal
endomedular. En esta situacin se inserta
clavo FD, y simultneamente se corrige el
resto de las deformidades diafisiarias.
Las agujas de K se doblan, y se fijan al
trocnter mayor mediante un cerclaje (20).
Extremidad Superior
En el Hmero, se recomienda realizar osteotomas abiertas, para evitar lesiones neurovasculares. Se debe cuidar evitar pellizcamientos del implante a nivel del hombro.
Las fracturas de Olecranon son bastante
frecuentes en OI. Si estn desplazadas, se
recomienda realizar una banda de tensin
con material de sutura absorbible envs de
alambre.
353
Temas selectos de actualizacin en la Ortopedia Latinoamericana
En las deformidades del antebrazo, la
correccin de Ulna puede realizarse con
un implante intramedular, sin embargo,
la correccin del Radio puede presentar
mayores dificultades, pues la insercin a
travs de estiloides radial habitualmente
desva la aguja hacia la cortical opuesta.
CONSIDERACIONES FINALES
A pesar de los avances en el tratamiento farmacolgico y ortopdico de la OI, aun
sigue siendo un desafo importante para el
equipo mdico. Sin duda, los Bifosfonatos
han sido un gran aporte en el tratamiento integral de estos pacientes, pero aun
existen algunos problemas que debern ser
mejorados en el futuro, que tienen relacin
con la forma de administracin y con los
cambios estructurales que producen en el
hueso, incluyendo la potencial alteracin en
la consolidacin de las fracturas.
Desde el punto de vista quirrgico,
el clavo telescpico FD ha sido un gran
aporte, evitando las artrotomas y las
grandes incisiones para su insercin, de
modo de favorecer la rehabilitacin de estos
pacientes.
Es esperable, que en un futuro prximo, la
terapia gnica nos permita una mejora significativa o eventualmente una curacin completa
de esta afeccin. Hasta que esto ocurra,
los pacientes portadores de OI debern
ser manejados en forma multidisciplinaria,
integrando tanto al especialista en enfermedades metablicas seas, cirujanos ortopdicos,
terapeutas fsicos y psiclogos, de manera
de proporcionar las mejores condiciones para
que estos pacientes se desarrollen fsica y psicolgicamente de la mejor manera.
BIBLIOGRAFA
1. Byers PH, Steiner RD: Osteognesis imperfecta. Annu Rev Med 1992; 43: 269-282.
2. Kocher M, Schapiro F: Osteognesis Imperfecta. J Am Acad Orthop Surg 1998; 6:225-236
3. Shapiro JR, Sponseller PD: Osteogenesis imperfecta: questions and answers. Current opinion in
pediatrics 2009: 21(6), 709716.
4. Young ID: Osteogenesis Imperfecta, en Genetics for Orthopedic Surgeons: The molecular genetic
basis of orthopedic disorders. Remedica Publishing Limited, Londres- UK 2002. ISBN 1 90134642
0
5. Chiasson RM, Munns C, Zeitlin L (Eds): Interdisciplinary treatment approach for children with Osteogenesis Imperfecta, Shriners Hospital for Children, Montreal 2004
6. Lund AM, Muller J, Skovby F: Anthropometry of patients with Osteogenesis imperfecta. Arch Dis
Child 1999; 80 (6): 524-528
7. Sillence DO, Senn A, Danks DM: Genetic heterogenicity in osteogenesis imperfect. J Med Genet
1979; 16(2): 101-116
8. Glorieux FH: Experience With Bisphosphonates in Osteogenesis Imperfecta. Pediatrics 2007; 119;
S163
9. Zeitlin L, Fassier F, Glorieux FH: Modern approach to children with osteogenesis imperfecta.
Journal of Pediatric Orthopaedics B 2003; 12(2), 7787.
10. Pizones J, Plotkin H, Parra-Garcia J, et al. Bone healing in children with osteogenesis imperfecta
354
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
treated with bisphosphonates. J Pediatr Orthop 2005; 25:332 335.
11. DiMeglio LA, Peacock M. Two-year clinical trial of oral alendronate versus intravenous pamidronate in children with osteogenesis imperfecta. J Bone Miner Res 2006; 21:132410.
12. Antoniazzi F, Zamboni G, Lauriola S, et al. Early bisphosphonate treatment in infants with severe
osteogenesis imperfecta. J Pediatr 2006; 149:174 179.
13. Bachrach LK, Ward LM : Bisphosphonate use in childhood osteoporosis. J Clin Endocrinol Metab
2009; 94:400409.
14. Phillipi CA, Remmington T, Steiner RD. Bisphosphonate therapy for osteogenesis imperfecta.
Cochrane Database Syst Rev 2008; 4: CD005088.
15. Poyrazoglu S, Gunoz H, Darendeliler F, Bas F, Tutunculer F, Eryilmaz SK, Bundak R, et al: Successful
results of pamidronate treatment in children with osteogenesis imperfecta with emphasis on the
interpretation of bone mineral density for local standards. Journal of Pediatric Orthopaedics 2008;
28(4), 483487.
16. Topouchian V, Finidori G: Intramedullary Stabilization of the Long Bones in Children with Osteogenesis Imperfecta. Practice of Intramedullary Locked Nails. 3rd ed. Heidelberg, Germany: Springer
Berlin, 2006
17. Sofield HA, Millar EA. Fragmentation, realignment, and intra- medullary rod fixation of deformities
of the long bones in children: a ten year appraisal. J Bone Joint Surg [Am]. 1959;13711391
18. Luhmann SJ, Sheridan JJ, Capelli AM, et al. Management of lower- extremity deformities in osteogenesis imperfecta with extensible intramedullary rod technique: a 20-year experience. J Pediatr
Orthop. 1998;18:8894.
19. Birke O, Davies N, Latimer M, Little DG, Bellemore M: Experience with the Fassier-Duval telescopic
rod: first 24 consecutive cases with a minimum of 1-year follow-up. Journal of pediatric orthopedics
2011; 31(4), 458464.
20. Pega Medical QC. Fassier-Duval Telescopic IM System. Surgical Technique. 2009;1:119.
355
Temas selectos de actualizacin en la Ortopedia Latinoamericana
356
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Parlisis Cerebral
Camilo Andrs Turriago M. D.*
Mdico Ortopedista, Captulo Ortopedia Infantil Instituto Roosevelt
Bogot, Colombia.
La parlisis cerebral (PC), tambin
denominada enfermedad motriz de origen
cerebral, se define como una lesin motora
no progresiva del sistema nervioso central
inmaduro y que ocurre antes, durante o
despus del parto. Al haberse erradicado la
poliomielitis, es ahora la enfermedad neuromuscular ms frecuente en ortopedia infantil.
Su incidencia se calcula en 1,5 a 3,0 por 1000
nacidos vivos y ha permanecido estable o
aumentado ligeramente en los ltimos aos
debido al avance en las unidades de cuidado
intensivo neonatal que permite una mayor
tasa de supervivencia de bebs prematuros
(1, 2). Es una enfermedad de alto costo que
ocasiona grados variables de discapacidad,
pobreza y mala calidad de vida, no solamente para el paciente sino para las familias.
HISTORIA
Desde su descripcin original por William
John Little en 1861, se ha cambiado de
manera frecuente la denominacin de esta
alteracin. Actualmente, en la literatura mdica
se acepta el trmino parlisis cerebral a pesar
de ser inexacto e incriminatorio. El tratamiento ortopdico de la parlisis cerebral en los
ltimos 20 aos ha sufrido cambios relevantes
que permiten resultados alentadores. Gracias
al estudio y tratamiento de la parlisis cerebral, el conocimiento sobre la biomecnica
de la marcha ha avanzado significativamente
y representa algunos de los avances ms importantes en el campo de la ortopedia infantil.
CONSIDERACIONES GENERALES
Algunos factores favorecen el desarrollo
de la parlisis cerebral como la prematurez,
la hipoxia neonatal, la ictericia neonatal,
la drogadiccin de la madre gestante, infecciones virales y mal cuidado prenatal.
El cerebro inmaduro es particularmente
susceptible de sufrir lesiones vasculares
hipxicas o hemorrgicas. Un recin nacido
357
Temas selectos de actualizacin en la Ortopedia Latinoamericana
con menos de 1.500 g tiene un riesgo 30
veces mayor de desarrollar PC (riesgo
9%), en comparacin con un recin nacido
con peso superior a 2.500 g (riesgo 0,3%)
(3, 4). Esto se explica por la inmadurez de
los mecanismos de defensa cerebral tales
como la redistribucin del flujo sanguneo
en caso de hipotensin arterial, inmadurez
de los mecanismos de defensa metablicos
y labilidad de los sistemas cardiovasculares
para regular la presin arterial (5). La parlisis
cerebral es entonces una lesin fundamentalmente de origen motor, que puede o no
acompaarse de otras alteraciones: en cerca
del 50% existe retardo mental y trastornos
visomotores, 30% presentan sndromes convulsivos (1).
Si bien la lesin cerebral puede sufrir
algunas modificaciones durante el crecimiento, se considera que no es progresiva.
Las manifestaciones ortopdicas s lo son.
Al nacer, los nios con par- lisis cerebral
usualmente no presentan alteraciones en
el aparato osteomuscular, la enfermedad
se manifiesta con retardo en el desarrollo
psicomotor. Durante el crecimiento pueden
aparecer lesiones ortopdicas que comprometen de manera importante la funcionalidad
y calidad de vida. Es paradjico que siendo
una enfermedad de origen neurolgico, sean
las lesiones ortopdicas las que empeoran
durante el crecimiento; las alteraciones
ortopdicas se originan en el imbalance
muscular ocasionado por desrdenes en el
tono muscular, asimismo, el desarrollo osteoarticular se altera debido a las fuerzas
anormales que se generan. A diferencia de
los huesos, adems del estmulo hormonal
el crecimiento muscular requiere de la
actividad fsica y especialmente del estiramiento. La espasticidad, la inactividad y, en
ocasiones, la rigidez que acompaa esta
condicin, impiden que el msculo crezca
normalmente (6). Se establece una competencia entre el crecimiento muscular y el
crecimiento seo. Adicionalmente, el retardo
en alcanzar la posicin bpeda y en desa-
358
rrollar la marcha impiden las modificaciones naturales en el desarrollo esqueltico.
En la parlisis cerebral se puede afectar el
desarrollo de los huesos, los msculos y las
articulaciones.
Cuando un nio con parlisis cerebral no
ha logrado control ceflico antes de los 9
meses de edad, no ha logrado sentarse a los
dos aos de edad, o gateado a los 3 aos,
es poco probable que logre caminar (1). En
general, casi todos los pacientes con hemiparesia y dipleja espsticas logran caminar,
mientras solamente el 20% de los pacientes
con cuadripleja espstica lo hacen. El
pronstico de marcha en pacientes con PC
no espstica depende de la severidad del
compro- miso neurolgico. En general, la
mejor calidad de marcha la logran hacia los
7 aos de edad, y esta se mantiene hasta
la preadolescencia; durante el pico de crecimiento de la adolescencia, al aumentar
la masa corporal, presentan deterioro en
la calidad y funcionalidad de la marcha
(7). En algunos pacientes el consumo de
energa puede ser tan alto que se pierde la
capacidad de marcha. El mecanismo ms
frecuentemente in- volucrado en el deterioro
de la marcha es el desarrollo de marcha
agazapada o en cuclillas, la que a su vez
ocasiona artrosis de las rodillas por hiperpresin patelofemoral.
CLASIFICACIN
La parlisis cerebral se clasifica de acuerdo
con las caractersticas del compromiso neurolgico y de acuerdo con el compromiso topogrfico. Segn el compromiso neurolgico la parlisis cerebral puede ser espstica
(80%), distnica, atxica, disquintica o
mixta. Y de acuerdo con el compro- miso
de las extremidades puede ser cuadripleja,
dipleja, hemipleja o tripleja (8).
TRATAMIENTO
El tratamiento ortopdico de la parlisis
cerebral vara de acuerdo con el pronstico
de marcha. En los pacientes que no tienen
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
la capacidad de marcha el tratamiento est
encaminado a lograr una buena calidad de
vida, facilitar el manejo para sus cuidadores
y lograr la mxima funcionalidad posible. El
tratamiento se funda- menta en mantener
una buena alineacin de la columna y las extremidades para permitir adecuada postura
en posicin sedente y bpeda. Se debe tener
especial cuidado en mantener las caderas
reducidas y estables. La luxacin espstica
de la cadera es muy dolorosa, ocasiona
oblicuidad plvica, escoliosis, mayor
incidencia de fracturas del fmur y lceras
por decbito (9, 10) (figura 1). Se debe monitorizar el desarrollo de las caderas mediante
radiografas semestrales, de tal manera que
si existiera subluxacin progresiva se opte
por tratamiento quirrgico en el fmur, y
en ocasiones tambin en el acetbulo. Se
recomienda vigilar el desarrollo de la columna
con el fin de diagnosticar y tratar oportunamente la presencia de escoliosis o cifosis.
Debe evitarse la deformidad en flexin de la
rodilla mediante frulas y terapia fsica. Las
de- formidades severas y estructuradas de
los pies deben corregirse para permitir el
uso de calzado y soportar peso. En estos
pacientes debe lograrse la bipedestacin,
usualmente con la ayuda de bipedestadores
e implementos ortsicos. La bipedestacin
pretende reducir la osteoporosis y favorecer
la funcin del sistema cardiorrespiratorio,
gastrointestinal y genitourinario (11).
Figura 1. Paciente sin pronstico de marcha.
En la figura 1 se observa un paciente
con cuadripleja espstica sin pronstico
de marcha. Ntese la oblicuidad plvica y
escoliosis asociada a luxacin de la cadera.
Estas deformidades deben evitarse.
Los pacientes con pronstico de
marcha son tratados con ortesis, fisioterapia, y ocasional- mente con reduccin
del tono muscular con toxina botulnica,
rizotoma dorsal selectiva o con bombas de
baclofn (liorezal) intratecal. A excepcin
de las caderas en riesgo de luxarse, no se
recomienda el tratamiento quirrgico antes
de los 6-7 aos de edad, ya que las contracturas y deformidades tienden a recidivar
durante el crecimiento y finalmente se
empobrece la calidad de la marcha (1).
El tratamiento ortopdico se fundamenta
en el anlisis computarizado de la marcha
(12, 13, 14, 15) que permite diagnosticar con
precisin las alteraciones manera fin de que
se puedan corregir de manera simultnea
en el mismo acto operatorio (16) (figura 2).
El objetivo es restaurar los sistemas de
palanca, preservar los aceleradores de la
marcha y mejorar el consumo de energa.
Estos procedimientos quirrgicos consisten
en lograr una adecuada alineacin angular y
torsional de los miembros inferiores, corregir
las deformidades articulares, estabilizar los
segmentos inestables, optimizar la funcin
muscular (transferencias musculares y
alargamientos tendinosos) (17). Estos procedimientos se realizan bilateralmente por
dos equipos de cirujanos. Es importante
mantener controles permanentes y manejo
fisioteraputico hasta el final del crecimiento
esqueltico, ya que existe la posibilidad de
desarrollar nuevas alteraciones o recidiva
de las mismas.
El adolescente con parlisis cerebral
requiere un cuidadoso seguimiento y manejo
para mantener los logros y evitar el deterioro
en la capacidad de la marcha.
359
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Figura 2. Laboratorio de marcha. Derecha: toma de muestra en laboratorio de marcha. Izquierda:
grfica de cinemtica articular.
COMPLICACIONES
La multiplicidad de factores que afectan
a los nios con parlisis cerebral los hacen
especial- mente susceptibles de sufrir
complicaciones. El ortopedista debe estar
preparado para la aparicin de stas y tomar
las medidas pertinentes para prevenirlas. Los
pacientes con cuadripleja a menudo cursan
con desnutricin, osteoporosis y usualmente
requieren medicacin anticonvulsivante. Son
los de mayor riesgo: infeccin, trastornos de
la cicatrizacin, osificacin heterotpica y
sangrado posoperatorio (18, 19). Este ltimo
en especial se relaciona con el uso de cido
valproico (18). Estos pacientes requieren un
estricto cuidado posoperatorio durante las
primeras 48 horas. El inusual dolor durante
las primeras semanas posoperatorias debe
alertarlo sobre el eventual desarrollo de osificacin heterotpica. La osteoporosis de
estos pacientes puede dificultar la adecuada
fijacin de las osteotomas. Es recomendable que los pacientes que no caminan tengan
una densitometra sea preoperatoria y la
valoracin por endocrinologa peditrica. Si
la osteoporosis es severa conviene aplazar
360
por unos meses la ciruga con el fin de
mejorar la calidad sea.
Las complicaciones por yeso tambin son
frecuentes, sobre todo en el rea del taln.
Rutinariamente se realizan ventanas en el
yeso para prevenirlas.
El no seguir las recomendaciones del
laboratorio de marcha o el realizar procedimientos debilitantes como alargar el
tendn de Aquiles pueden ocasionar daos
futuros irreversibles e incluso la prdida de
la capacidad de la marcha. Debe recordarse
que la incidencia de recidiva y la aparicin
de nuevas deformidades son relativamente
frecuentes durante el crecimiento (20).
Por ltimo, cualquier paciente con
trastornos neurolgicos debe tener un diagnstico preciso por parte de neuropediatra.
Es frecuente que enfermedades degenerativas sean confundidas con parlisis cerebral y
el tratamiento quirrgico puede conducir a una
mayor discapacidad o incluso a la muerte.
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
MTODO PREFERIDO POR EL AUTOR
El tratamiento ortopdico de la parlisis
cerebral debe ser individualizado y se deben
plantear objetivos realistas. En los pacientes
sin pronstico de marcha se debe propender
por la mejor calidad de vida y esto se logra
manteniendo las extremidades y la columna
alineadas. Se debe favorecer la bipedestacin y evitarse la luxacin de la cadera.
Los pacientes que caminan deben ser
tratados con ciruga hacia (excepto caderas
con riesgo de luxarse). El tratamiento debe
fundamentarse en los resultados del anlisis
computarizado de la marcha. A estos
pacientes y a sus familiares se les debe
informar que el tratamiento es a largo plazo
y que requieren seguimiento y fisioterapia
hasta finalizar el crecimiento esqueltico.
CONCLUSIN Y DISCUSIN
Es importante no olvidar la calidad de
vida de los pacientes con parlisis cerebral
sin pronstico de marcha manteniendo sus
extremidades alineadas y evitando fuentes
de dolor y deformidad como la luxacin
espstica de la cadera.
El tratamiento ortopdico de la parlisis
cerebral ha logrado mejorar la funcionalidad
y calidad de vida de estos pacientes (21).
Sin embargo, es importante que el tratamiento se realice con base en diagnsticos
precisos y modelos biomecnicos como el
que provee el laboratorio de marcha, que
permiten aislar los problemas especficos y
primarios de la marcha.
BIBLIOGRAFA
1. Gage JR. Gait Analysis in Cerebral Palsy. 1 ed. London: Mc Keith Press;1991.
2. Miller F, Bachrach SJ. Cerebral Palsy: A complete guide for caregiving. 1 ed. Baltimore, Maryland:
The John Hopkins Press; 1995.
3. Nelson KB, Ellenberg JH. Antecedents fo cerebral palsy: I Univariate analysisi of risks. American
Journal of Diseases in Children 1985; 139: 1031-1038.
4. Nelson KB, Ellenberg JH. Antecedents of cerebrla palsy. II Multivariate analysis of risks. New
England Journal of Medicine 1986; 315: 81-86.
5. Pressis AJ. Mechanisms and manifestations of prenatal and perinatal brain injury. In: Gage JR,
editor. The treatment of gait problems in cerebral palsy. London: Mc Keith Press; 2006.
6. Ziv I, Blackburn N, Rang M, Koreska J. Muscle growth in normal and spastic mice. Dev Med Child
Neurol 1984; 26: 94-99.
7. Bell KJ, Oun Puu SM, De Luca PA, Romness M. Natural progression of gait in chilcren with cerebral
pals. J Pediatr Orthop 2002; 22 (5): 677-682.
8. Minear WL. A classification of cerebral pals. Pediatrics 1956; 18: 841.
9. Root L. Treatment of hip problems in cerebral palsy. Instructional Course Lectures 1987; 36: 237.
10. Taborda JC, Turriago C, Rosselli P, Gmez O. Tratamiento de la luxacin dolorosa de la cadera
enadolescentes con parlsis cerebral sin pronstico de marcha. Rev Col De Ortop y Traumat
1999; 13 (3): 242-247.
11. Gudjonsdottir B, Stemmons Mercer V. Effects of a dynamic versus a static prone stander on bone
361
Temas selectos de actualizacin en la Ortopedia Latinoamericana
mineral density and behavior in four children with severe cerebral palsy. Pediatr Phys Ther 2002;
14 (Spring): 38-46.
12. Gage JR. Gati analysis. An essential tool in the treatment of cerebral palsy. Clin Orthop 1993; 288:
126-134.
13. Lofterd B, Terjesen T, Skaaret I, Huse AB, Jahnsen R. Preoperative gait analysis has a substantial effect on orthopedic decision making in children with cerebral palsy: comparison between
clinical evaluation and gait analysis in 60 patients. Acta Orthop 2007; 78: 74-80.
14. Filho MC, Yoshida R, Carvalho Wda S, Stein HE, Novo NF. Are the recommendations from three-dimensional gait analysis associated with better postoperative outcomes in patients with cerebral
palsy? Gait Posture 2008; 28: 316-22.
15. Lofterd B, Terjesen T. Results of treatment when orthopaedic surgeons follow gait-analysis recommendations in children with CP. Dev Med Child Neurol 2008; 50 (7): 503-9.
16. Adolfsen SE, Ounpuu S, Bell KJ, DeLuca PA. Kinematic and kinetic outcomes after identical
multilevel soft tissue surgery in children with cerebral palsy. J Pediatr Orthop 2007; 27 (6): 658-67.
17. Gage JR. Introduction and overview of treatment philosophy. Gage Jr, Schwartz MH, Koop SE,
Noacheck TF, editors. The identification and treatment of gait problems in cerebral palsy. London:
Mc Keith Press; 2009: 307-11.
18. Carney BT, Minter CL. Is operative blood loss associated with valproic acid? Analysis of bilateral
femoral osteotomy in children with total involvement cerebral palsy. J Pediatr Orthop 2005
May-Jun;25 (3): 283-5.
19. Inan M, Chan Dabney K, Miller F. Heterotopic ossification following hip osteotomies in cerebral
palsy: incidence and risk factors. J Pediatr Orthop 2006 Jul-Aug; 26 (4): 551-6.
20. Gage JR. General issues of recurrence with growth. Jage JR,Schwartz M H, Koop SE, Novacheck
TF, editors. The identification and treatment of gait disorders of gait problems in cerebral palsy.2
ed. London: Mc Keith Press; 2009. p. 546 -554.
21. Cuomo AV, Gamradt SC, Kim CO, Pirpiris M, Gates PE, McCarthy JJ, Otsuka NY. Health-related
quality of life outcomes improve after multilevel surgery in ambulatory children with cerebral palsy.
J Pediatr Orthop 2007; 27 (6): 653-7.
362
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Escoliosis en el Nio
Dr. Fernando Helo Yamhure
Medico Ortopedista, Ortopedista Infantil, Cirujano de Columna
Clnica del Nio J.B., Clnica Reina Sofa.
Calle 137 No 19-42 Bogot - Colombia
(571)5206525 310-6254406
Fax: (571)5206525
ferhelo@cable.net.co
fernando_helo@hotmail.com
INTRODUCCIN
En este captulo trataremos el manejo
de la escoliosis en el nio pequeo ya que
el manejo de la escoliosis idioptica juvenil,
del adolecente y otras, sern tema de otro
captulo.
La escoliosis de aparicin temprana puede
ser de origen congnito, idioptico o sindromatico. El diagnostico y clasificacin del
tipo de escoliosis al cual nos enfrentamos es
vital para un tratamiento ptimo. Debemos
recordar que el desarrollo pulmonar en el nio
se lleva a cabo en los primeros cinco anos
(1), por eso la importancia de lograr mantener
la columna lo mas derecha posible en este
periodo ya que de no hacerlo puede presentarse una severa restriccin pulmonar.
ESCOLIOSIS CONGENITA
La escoliosis congnita (3) es probablemente la causa ms frecuente de escoliosis
en el paciente peditrico antes de la adolescencia. La escoliosis congnita se clasifica
fundamentalmente en tres tipos:
Defectos de formacin
Defectos de segmentacin
Mixtas
Del tipo de deformidad al cual nos enfrentemos depender el tipo de tratamiento. Es
por esto que hay que entender perfectamente
esta patologa.
En el tratamiento de la escoliosis congnita
encontramos un amplio espectro que van
363
Temas selectos de actualizacin en la Ortopedia Latinoamericana
desde el simple hecho de observar al paciente
hasta vertebrectomas con instrumentacin.
Toda deformidad congnita debe de ser
estudiada y seguida en el tiempo, muchas
de las deformidades ms complejas pueden
nunca progresar y otras que pueden parecer
inocentes pueden llevar a deformidades muy
severas.
Las deformidades ms severas son
aquellas en las cuales se asocian un defecto
de formacin y un defecto de segmentacin
al mismo nivel y contra laterales, las menos
deformantes son las hemivertebras encarceladas, las no segmentadas y las vertebras en
bloque.
El manejo ortsico de las escoliosis
congnitas sigue siendo muy pobre y no se
recomienda. Su nica utilidad esta en evitar la
aparicin de curvas compensadoras que con
el tiempo pueden estructurarse.
El manejo de las curvas congnitas progresivas es quirrgico y las posibilidades varan
segn la experiencia del cirujano, el tipo de
alteracin y la edad del paciente entre otras.
ESCOLIOSIS IDIOPATICA INFANTIL
La escoliosis idioptica infantil es rara en
nuestro medio y la mayora son de resolucin
espontanea, sin embargo cuando progresan
llevan a deformidades severas. Cuando la
curva progresa el manejo ortesico o con yesos
est indicado y es el tratamiento de eleccin
hasta ms o menos los 2 anos, aunque debido
al tamao de los pacientes su utilizacin puede
ser difcil y no lograr controlar la curva, si esto
ocurre est indicado el manejo quirrgico.
ESCOLIOSIS SINDROMATICA
Las escoliosis asociadas a sndromes
pueden comportarse de manera agresiva
llevan a deformidades severas y suelen considerarse como neuromusculares. Al igual
que en los otros tipos de escoliosis en el nio
pequeo el uso de ortesis no tiene buenos
resultados.
364
TRATAMIENTO DE LA ESCOLIOSIS DE
APARICION TEMPRANA.
La escoliosis idioptica infantil es rara en
nuestro medio y la mayora son de resolucin
espontanea, sin embargo cuando progresan
llevan a deformidades severas. Cuando la
curva progresa el manejo ortesico o con yesos
est indicado y es el tratamiento de eleccin
hasta ms o menos los 2 anos, aunque debido
al tamao de los pacientes su utilizacin puede
ser difcil y no lograr controlar la curva, si esto
ocurre est indicado el manejo quirrgico.
Tratamiento no quirrgico
1. Enyesado: El uso de yesos moldeados
puede ser til en curvas idiopticas infantiles o neuromusculares sin
embargo su manejo requiere de gran
experticia para evitar deformidades de
la reja costal.
2. El uso de ortesis es difcilmente
aceptado por el paciente e incluso la
familia.
Los procedimientos quirrgicos ms
utilizados son:
1. Artrodesis posterior
2. Hemiartrodesis posterior
3. Artrodesis anterior y posterior
4. Hemivertebrectomia
5. Vaciamiento transpedicular
6. Colocacin de barras de elongacin sin
artrodesis
7. V.E.P.T.R.
Los primeros 5 pueden acompaarse de
instrumentacin posterior, el 6to es un procedimiento en el cual se colocan dispositivos,
generalmente barras que permiten alargamientos cada seis meses aproximadamente
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
y se coloca por encima del musculo artrodesando nicamente el sitio de colocacin de
los implantes proximal y distal. Sin embargo
se han observado casos en los cuales se
presenta el sndrome del cigeal.
El 7mo o V.E.P.T.R. (5) (foto2) es un procedimiento relativamente reciente que nos
permite colocar un instrumental percutneo
con correccin semestral sin que se requiera
abordar la columna directamente y cuyo
anclaje se lleva a cabo a nivel de la reja costal,
en su parte proximal y a nivel distal puede
anclarse en la costilla, en la regin lumbar o
en el iliaco segn el paciente. Hasta ahora
no se han reportado casos de sndrome del
cigeal.
ARTRODESIS POSTERIOR
La artrodesis posterior sigue siendo una
buena opcin de manejo (2), en especial
cuando se trata de deformidades de difcil
manejo y antes de que se produzca una
deformidad severa. Para que se lleve a cabo
una buena artrodesis se debe colocar una
gran cantidad de hueso, segn el Dr. Winter,
la cantidad de hueso que se debe de colocar
debe dificultar el cierre de la fascia muscular.
Inicialmente fue desarrollado el mtodo
para escoliosis congnitas y sndromes de insuficiencia torcica, realizando osteotomas
de la caja torcica en casos de fusin costal,
con lo cual se logro mejorar la capacidad ventilatoria de los pacientes. Con el tiempo se ha
venido utilizando en deformidades vertebrales de otro origen con resultados adecuados,
aunque muchos cirujanos no estn de acuerdo.
HEMIVERTEBRECTOMIA
Cuando se decide realizar una reseccin
de hemivrtebra se puede llevar a cabo ya
sea por un abordaje anterior y posterior (4)
o por un abordaje nico posterior realizando
un vaciamiento transpedicular o egg Shell
(foto1). Esto probablemente permite realizar
una correccin completa de la deformidad
ya que elimina la causa directa de la
deformidad. El manejo preferido por este
autor en el caso de las hemivertebras es el
vaciamiento transpedicular con instrumentacin y en el caso de deformidades complejas
con curvas largas, en las curvas idiopticas
progresivas y las sindromaticas el uso de
V.E.P.T.R.
Paciente con diagnostico de hemiverterbra operado con vaciamiento transpedicular
Paciente con escoliosis sindromatica 4anos de
edad manejado con V.E.P.T.R.
365
Temas selectos de actualizacin en la Ortopedia Latinoamericana
BIBLIOGRAFA
1. Langston C, Kida K, Reed M, et al. Human lung growth in late gestation and in the neonate. Am
Rev RespirDis 1984;129:607.
2. Winter RB, Moe JH, Lonstein JE. Posterior spinal arthrodesis for congenital scoliosis. An analysis
of the cases of two hundred and ninety patients five to nineteen years old. J Bone Joint Surg Am.
1984;66:1188-97.
3. McMaster MJ. Congenital scoliosis. In: Weinstein SL, editor. The pediatric spine: principles and
practice. New York: Raven Press; 1994
4. Lazar RD, Hall JE. Simultaneous anterior and posterior hemivertebra excision. Clin Orthop.
1999;364:76-84.
5. Campbell RM Jr, Smith MD, Hell-Vocke AK. Expansion thoracoplasty: the surgical technique of
opening-wedge thoracostomy [surgical technique]. J Bone Joint Surg Am 2004;86(suppl 1):51 64.
366
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Mielomeningocele
Ivn Carlos Uribe M. D.*
Mdico Ortopedista, Captulo Ortopedia Infantil Instituto Roosevelt
Bogot, Colombia.
INTRODUCCIN
El mielomeningocele es una lesin
congnita originada en el periodo embrionario debido a un inadecuado cierre del tubo
neural. El defecto compromete el cierre de los
arcos vertebrales posteriores y los elementos
menngeos subyacentes, exponiendo la
mdula espinal o sus races, las cuales
se encuentran recubiertas solamente por
la aracnoides. Esta exposicin al lquido
amnitico lleva a dao de los elementos
nerviosos, el cual empeora hacia el final del
embarazo y durante el parto, producindose
el cuadro clnico caracterstico de prdida en
grados variables de la sensibilidad, propiocepcin y funcin motora distales al defecto.
HISTORIA Y EVOLUCIN CLNICA
La historia natural (sin tratamiento) del
mielo- meningocele lleva a la muerte en el
90 a 100% de los casos, debido a meningoventriculitis y septicemia. Si se utiliza slo
antibioticoterapia, la mortalidad disminuye,
pero se produce lesin neurolgica central y
perifrica progresiva, por exposicin persistente de la mdula y la presencia de hidrocefalia no controlada (la cual lleva a retardo
mental). A partir de la dcada de los setenta, el
cierre de los defectos, permitido por avances
en la neurociruga, elimin estas eventualidades, cambiando la presentacin en el periodo
posnatal. Actualmente, la lesin que con mayor
frecuencia produce la muerte en el periodo
perinatal es la deformidad de ArnoldChiari, consistente en una herniacin en grados
variables del tallo cerebral y masa enceflica
posterior a travs del foramen magno en la
base del crneo. Se debe a la alteracin en la
circulacin central (a nivel de ventrculos) del
lquido cefalorraqudeo, llevando la presin
aumentada a la herniacin de los elementos
neurales (1).
Estos pacientes nacen con la mdula
anclada al saco herniario, y se realiza
liberacin de la misma al cerrar el defecto. Sin
embargo, la mdula con frecuencia se adhiere
a la cicatriz, reproducindose la patologa con
el crecimiento (6 a 7 aos). Algunos de estos
pacientes desarrollan sntomas que requieren
atencin. El principal sntoma es dolor lumbar,
irradiado a la regin gltea, y asocia- do a la
actividad fsica. Tambin se observa prdida
de funcin motora en miembros inferiores y
espasticidad, deterioro de la funcin vesical
y escoliosis asociada con lordosis progresiva.
Es ms frecuente en pacientes con niveles
bajos de lesin (lumbares y sacros) (1).
Las fracturas en el paciente con mielomeningocele se comportan de manera muy diferente
a lo usual, por su generacin y manifestaciones.
367
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Debido a la marcada osteoporosis por
desuso, traumas menores aparentemente
sin importancia desencadenan fracturas; al
no darse una sensibilidad normal, pueden no
producir dolor y manifestarse solamente por
edema, eritema, calor o movilidad anormal
del segmento seo. Es frecuente que se
produzcan despus de in- movilizacin en
yeso, an con tiempos cortos, en miembros
inferiores. Tienden a consolidar en un tiempo
normal pero con callos seos exuberantes
que pueden simular un osteosarcoma o una
osteomielitis, diagnsticos que deben descartarse con precisin para evitar tratamientos
inadecuados (2, 3).
Debido al contacto frecuente de estos
pacientes con ltex, especialmente por el cateterismo vesical diario, pueden producirse
reacciones alrgicas a esta sustancia. Se
refieren hasta en un tercio de todos los
pacientes con mielomeningocele (4, 5).
El paciente con mielomeningocele presenta
invariablemente una alteracin en el control de
la funcin vesical. La enfermedad cursa con
vejiga neurognica ya sea de tipo flcido o
espstico; ambas llevan a reflujo vesicoureteral, por rebosamiento o hipertona respectivamente (4, 5).
CONSIDERACIONES GENERALES
Existe un patrn de herencia familiar, ya
que la incidencia de la patologa es de 0,15%
en la poblacin general, pero asciende a 3,2%
en fa- miliares de primera lnea de consanguinidad de pacientes con la lesin. Tambin se
asocia a ni- veles de folato bajos en la sangre
materna, ya sea debido a baja ingesta o a un
trastorno metablico materno que lleva a estos
niveles bajos a pesar de una dieta normal.
Puede producirse por trastornos cromosmicos o de genes especficos, y en estos casos
se acompaa usualmente de otras alteraciones como anencefalia.
El diagnstico prenatal bsico consiste en
realizar, hacia la semana 16 de gestacin,
368
ecografa obsttrica y determinacin de
niveles maternos de alfa fetoprotena en
suero; esta combinacin tiene una sensibilidad diagnstica de 80 a 90%. Ante una
duda diagnstica con los exmenes previos,
o en madres con antecedentes personales o
familia- res de productos previos con mielomeningocele, se debe hacer una amniocentesis para determinar niveles de alfa fetoprotena y acetilcolinesterasa en lquido amnitico,
los cuales determinan el diagnstico (2, 4, 5).
El principal nfasis en el examen fsico
inicial de esta enfermedad se ha hecho en
la de- terminacin del nivel neurolgico ms
caudal que se encuentra conservado, para dar
un pronstico de ambulacin y definir el tratamiento especfico de algunas alteraciones;
este nfasis sigue siendo vlido pero otros
factores no tan evidentes del desempeo del
paciente deben ser considerados para hacer
un diagnstico y pronstico ms con- fiables.
El tono muscular es generalmente flcido,
pero puede observarse actividad espstica
de algunos grupos musculares por interrupcin de eferencias centrales hacia el arco
reflejo. Cuando se pueden determinar los
niveles motor o sensitivo, es ms confiable
el aspecto sensitivo, ya que la funcin de un
grupo muscular no depende solamente de la
presencia de una inervacin por parte de sus
motoneuronas, sino de estar incluido en un
circuito integral de aferencias y eferencias que
lo hacen funcional. Otras alteraciones incluyen
deterioro de la funcin motora perceptual en
miembros superiores y dficit de atencin,
que pueden interferir en la rehabilitacin
ortopdica.
La columna se encuentra comprometida
en 60 a 100% de los pacientes, con escoliosis
y cifosis que a menudo son progresivas. La
displasia de cadera tiene un origen paraltico por
desequilibrios musculares, especialmente en
niveles lumbosacros. Es frecuente la deformidad
en flexin de rodillas por posturas persistentes
y falta de re- habilitacin. La alteracin ms
frecuente en pies es el pie equino varo (1).
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
La comprensin de los problemas en la
marcha en el mielomeningocele ha avanzado
en los ltimos aos con el uso del anlisis
del movimiento y del consumo de energa.
Ha permitido determinar cules alteraciones tienen mayor impacto funcional, cules
compensaciones pueden ser beneficiosas o
dainas para el pronstico del paciente, y as
definir con ms objetividad la indicacin para
el tratamiento y comparar desenlaces (6, 7).
TRATAMIENTO
En 1997 se practic el primer cierre intrauterino del defecto fetal en mielomeningocele,
buscando minimizar el tiempo de exposicin
de los nervios al lquido amnitico, considerado como deletreo. El seguimiento a estos
pacientes ha sido alentador pero no conclusivo;
despus del cierre entre la semana 19 y 25 de
gestacin, hay menor incidencia de hidrocefalia y de necesidad de derivacin ventrculo
peritoneal, y una aparente mejor funcin
vesical. Tambin se han reportado mejores
porcentajes de deambuladores con mayores
niveles de independencia. Sin embargo, el
nmero de pacientes intervenidos prenatalmente an no es alto (cercano a 200 procedimientos) y no todos los estudios coinciden en
estos resultados; se espera el desenlace de
estudios en curso, con diseos slidos, cuyos
resultados se conocern en 2 a 3 aos (3, 8).
La columna vertebral es uno de los
segmentos que presenta mayor dificultad para
el manejo del ortopedista, ya que manifiesta alteraciones frecuentes, progresivas y severas;
a la vez, existen dificultades para acondicionar
ortesis por problemas de piel, y para practicar
cirugas por el pobre sustrato seo y la
usualmente corta edad del paciente candidato
a ciruga. La escoliosis es una de las alteraciones ms frecuentes en el mielomeningocele.
Se considera a la escoliosis como observable
si es menor de 30o y es una curva balanceada
con respecto a la lnea media del cuerpo, de
lo contrario, su probabilidad de progresin
es alta. Las curvas de escoliosis que no
cumplan con estos criterios deben ser con-
sideradas como candidatas para ciruga. En
este caso, si el paciente es menor de 10 aos
se puede intentar detener la progresin de la
deformidad con el uso de un cors en polipropileno. La decisin con respecto a los niveles
de instrumentacin y fusin es similar a la de
la escoliosis idioptica en curvas torcicas o
toracolumbares (se deben incluir las vrtebras
neutras en cada extremo). Sin embargo, en
curvas descompensadas, dobles o lumbares,
se suele extender ms la indicacin de niveles
de fusin y hacerla ms larga, al igual que en
pacientes con niveles neurolgicos ms altos
(torcicos), ya que en estos casos es ms
probable la recidiva. La cifosis se encuentra
presente en cerca de 10% de los pacientes
al nacimiento en la regin lumbar, debido al
defecto seo posterior, y es progresiva. Dificulta
la sedestacin y puede producir compresin
abdominal o torcica. Si la curva es dctil
puede intentarse detener su progresin con
un cors en polipropileno. En casos progresivos y/o rgidos en el nio preadolescente, se
recomienda resecar el ncleo de osificacin de
la vrtebra apical, colapsando el espacio para
corregir la curva y fijando el aspecto posterior
de la columna con alambre o instrumentacin,
segn la edad del paciente y el sustrato seo.
En el paciente adolescente, con cifosis ms
severa y rgida, deben resecarse al menos
dos vrtebras y practicar fusin para obtener
el mismo resultado (3).
El enfoque ortopdico de las extremidades inferiores en el paciente con mielomeningocele debe realizarse de acuerdo con
el nivel de lesin, si es torcica o toracolumbar, lumbosacra, o sacra, ya que cada grupo
presenta alteraciones y enfoques teraputicos
diferentes.
Los pacientes con nivel de lesin torcica
o toracolumbar presentan una paresia flcida
de las extremidades inferiores, un mal control
del tronco y colapso de la columna toracolumbar. Su pronstico de ambulacin es reservado, dndose un patrn pendular con el uso de
ortesis largas tipo cadera-rodilla-pie y muletas;
369
Temas selectos de actualizacin en la Ortopedia Latinoamericana
370
este tipo de marcha produce un alto consumo
de energa y los pacientes suelen optar por
el uso de silla de ruedas hacia la adolescencia. El principal objetivo en pacientes con
este nivel de lesiones es el de mantener, con
fisioterapia y ferulaje, la movilidad en las articulaciones y evitar la aparicin de deformidades que impidan adaptar ortesis y bipedestar,
buscando marcha alternante o pendular; si ya
se han establecido stas, se pueden corregir
mediante tenotomas (o tenectomas en
presencia de msculos no funcionales), artrotomas o eventualmente osteotomas alineadoras. Es inusual que se presente luxacin
de caderas. Aunque es probable que estos
pacientes usen la silla de ruedas en la edad
adulta para desplazamientos cotidianos, se ha
identificado una mejor calidad de vida domiciliaria, social y laboral en aquellos que previamente caminaron (9, 10).
recomienda realizar desrotacin de tibias para
alinear los vectores en la rodilla, y eventualmente usar muletas canadienses o bastones
para descargar peso de las extremidades (12,
13). Tambin se observa un alto porcentaje
(50%) de pie equino varo en estos pacientes,
no asociado con desequilibrios musculares. Se
ha recomendado la realizacin de liberaciones
posterointernas ampliadas para su correccin,
cursando con una alta incidencia de recidivas
y rigidez. Recientemente se ha aplicado la
tcnica de Ponseti (diseada para pie equino
varo idioptico) a estos pies, con resultados
solo parcial- mente buenos (recidivas de 60%,
algunas corregibles sin ciruga mayor) debido
a un mayor porcentaje de pies muy rgidos
(39% de pies Dimeglio IV) (14). Se requiere
mayor seguimiento para definir mejor el comportamiento de estos pies con la tcnica de
Ponseti.
Los pacientes con niveles de lesin lumbosacras presentan como principal problema
la inestabilidad de caderas por desequilibrio
muscular; la obtencin de caderas estables
es difcil, producindose deterioro y nueva
inestabilidad con los aos. Se recomienda,
por tanto, no reducir aquellas caderas que
estn luxadas, evidenciando un desequilibrio
no tratable. Si las caderas son displsicas o
se encuentran subluxadas, y el pronstico de
marcha es bueno, se estabilizan mediante procedimientos de osteotoma femoral varizante
desrotadora e iliaca tipo Dega, asocia- das
con tenotoma de aductores y transferencia
del oblicuo externo del abdomen al trocnter
mayor; esta transferencia provee un efecto
de tenosuspensin, no de transferencia con
abduccin activa, que mantiene la estabilidad. En caso de deteriorarse nuevamente la
cadera evidenciando un desequilibrio persistente, no deben realizarse nuevos procedimientos (11). En la rodilla pueden producirse
vectores anormales en el compartimiento
externo debido a una combinacin de torsin
tibial externa, genu valgo y pie plano. Esto
produce artrosis temprana, por lo que en estos
pacientes con mayor desempeo funcional se
En pacientes con niveles sacros funcionales la displasia de caderas se trata con los
mismos criterios de la displasia del desarrollo.
Son ms frecuentes las lesiones en la edad
adulta joven por sobreuso en rodilla y pies. Se
puede producir el mismo patrn de marcha
en progresin ex- terna de tibias con las consecuencias anotadas en pacientes con nivel
lumbosacro, y se siguen las mismas recomendaciones de manejo. Otra alteracin
asociada con el desempeo funcional alto es
la artropata de Charcot del tobillo, producida
por impacto en una zona poco o nada sensible
y con compromiso de la propiocepcin. Debe
tratarse con reposo, inmovilizacin, fisioterapia y educacin sobre posturas y patrn de
marcha (12, 13).
COMPLICACIONES
Las complicaciones en la evolucin
natural y el tratamiento son las descritas en el
segmento de Historia clnica y evaluacin.
DISCUSIN Y CONCLUSIONES
El paciente con diagnstico de mielomeningocele presenta unos dficits motores,
sensitivos, propioceptivos y espaciales que
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
hasta ahora no han podido ser revertidos.
El ortopedista debe asumir esos dficits e
intentar a travs de fisioterapia, ferulaje y
ciruga proporcionar una columna y extremidades alineadas, mviles y estables que
provean el mejor mecanismo posible para la
marcha funcional que el paciente pueda lograr.
Se est iniciando una tipificacin de la marcha
de estos pacientes a travs de laboratorios
de anlisis de movimiento, para entenderla y
poderla optimizar con esta informacin.
Es importante el concepto de costo y
riesgo contra beneficio en las intervenciones,
sabiendo cundo tolerar alteraciones como
la luxacin de caderas que no implican un
claro detrimento de la funcin de la marcha,
y cuyo manejo conlleva morbilidad o fracaso.
Esto solo puede lograrse conociendo las
bases de la enfermedad, las caractersticas
propias de cada paciente, y el modo en el
que este las enfrenta.
BIBLIOGRAFA
1. Norrlin S, Strinnholm M, Carlsson M et l. Factors of significance for mobility in children with myelomeningocele. Acta Paediatr 2003; 92: 204-210.
2. Tachdjan M. Pediatric Orthopaedics. Philadelphia: WB Saunders Company; 2003.
3. Didelot W. Current Opinion in Orthopaedics 2003; 14: 398-402.
4. Lovell W, Winter R. Pediatric Orthopaedics. Philadelphia: Lippincott Williams & Wilkins; 2001.
5. chafer M, Dias L. Myelomeningocele, orthopaedic treatment. Baltimore; Williams & Wilkins; 1983.
6. Gupta R, Vankoski S, Novak R, Dias L. Trunk Kinematics and the Influence on Valgus Knee Stress
in Persons With High Sacral Level Myelomeningocele. J Pediatr Orthop 2005; 25: 89-94.
7. Bartonek A, Saraste H, Eriksson M et l. Upper body movement during walking in children with
lumbo-sacral myelomeningocele. Gait Posture 2002; 15: 120-129.
8. Carr M. Fetal myelomeningocele repair: urologic aspects. Curr Opin Urol 2007; 17: 257-262.
9. Rendeli C, Salvaggio E, Cannizzaro GS et l. Does locomotion improve the cognitive profile of
children with meningocele? Childs Nerv Syst 2002; 18: 231-234.
10. Mazur J, Shurtleff D, Menelaus M. Orthopaedic management of high-level spina bifida. Early
walking compared with early use o f a wheelchair. JBJS 1989; 71-A: 56-61.
11. Greene W. Treatment of hip and knee problems in myelomeningocele. Instructional Course
Lectures, Volume 49; 1999.
12. Dunteman R, Vankoski M, Dias L. Internal derotation osteotomy of the tibia: pre- and postoperative
gait analysis in persons with high sacral myelomeningocele. J Pediatr Orthop 2000; 20: 623-28.
13. Lim R, Dias L. Valgus knee stress in lumbosacral myelomeningocele: a gait analysis evaluation. J
Pediatr Orthop 1998; 18: 428-33.
14. Gerlach D, Gurnett C. Early Results of the Ponseti Method for the Treatment of Clubfoot Associated
with Myelomeningocele. Journal of Bone & Joint Surgery - American Volume 2009; 91-A (6):
1350-1359.
371
Temas selectos de actualizacin en la Ortopedia Latinoamericana
372
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Deformidades Rotacionales
Miguel Murcia M. D.*
Ortopedia Infantil Hospital San Rafael
Bogot, Colombia.
INTRODUCCIN
Las deformidades rotacionales de las extremidades inferiores en los nios, junto con
las deformidades angulares (genu varo y genu
valgo), y el pie plano flexible, son la principal
causa de consulta en ortopedia infantil; lo
anterior se debe a varios factores, en primera
instancia, la gran pre- ocupacin que ocasiona
en los padres el hecho de que su pequeo hijo
tenga las piernas torcidas y busquen prioritariamente una solucin; en segundo lugar, la
falta de competencia en los niveles bsicos de
servicios de atencin asistencial, que origina
una gran cantidad de remisiones al especialista, y en tercer lugar, la controversia existente
en la nomenclatura y definicin de trminos y
su aplicabilidad en el diagnstico, trata- miento
y pronstico.
Un enfoque prctico y objetivo, basado
en datos y conclusiones comprobadas y
reproducibles, nos ayudar a brindar una
mejor atencin a los pacientes y a un mejor
proceso de enseanza- aprendizaje con
nuestros estudiantes.
HISTORIA
En las ltimas dos dcadas, el conocimiento de la historia natural de la deformidad
torsional ha cambiado en forma dramtica la
manera como se orienta el diagnstico y tratamiento de los nios que consultan por este
problema.Anteriormente se adoptaba una
posicin muy simplista en la cual el mdico
restaba importancia al motivo de consulta y
se limitaba a dar un parte de normalidad, sin
resolver las inquietudes de la familia o, en la
mayora de los casos, a ordenar zapatos ortopdicos, frulas, ortesis y otros aparatos ortopdicos, los cualeluz oy no son efectivos, son
innecesarios y en ocasiones hasta nocivos
para el desarrollo de algunos factores psicosociales como la autoimagen y la autoestima
en el nio.
Hoy el mdico debe identificar la razn
de la consulta, realizar un examen clnico
cuidadoso, evaluar la severidad del
problema rotacional y re- comendar un
adecuado manejo.
373
Temas selectos de actualizacin en la Ortopedia Latinoamericana
CONSIDERACIONES GENERALES
El anlisis taxonmico es la primera consideracin que debe ser tenida en cuenta
cuando se aborda este tema, en donde no
solo se deben puntualizar los principios de
su clasificacin, sino tambin los conceptos
y trminos que permitan la unificacin del
lenguaje y el enfoque comn del problema
clnico.
La denominacin del problema rotacional
cae en la categora de variaciones fisiolgicas
o posturales que ocurren en el nio normal (1)
lo cual, aunque puede ser influido por algunos
factores durante el desarrollo, no debera considerarse como una enfermedad o como una
deformidad; sin embargo, este desarrollo fisiolgico o normal puede ser alterado por enfermedades principalmente neuromusculares
o del desarrollo, y sern consideradas como
parte de este proceso patolgico.
El movimiento o giro de un hueso o de
un segmento de la extremidad inferior en
el plano transverso o sobre su eje longitudinal tiene varias denominaciones: rotacin,
torsin o versin. La Sociedad de Ortopedia
Peditrica de Norteamrica (Posna) define
como normales las variaciones rotacionales
que se encuentran dentro de las desviaciones estndar del promedio, y sern denominadas Variaciones rotacionales; aquellas
que se encuentran por fuera de este rango
se de- nominarn deformidades torsionales.
El trmino versin puede ser considerado
como la rotacin del hueso dentro del rango
normal (2).
ETIOLOGA E HISTORIA NATURAL
La orientacin de la extremidad inferior
en su eje longitudinal est influida por varios
factores: la herencia, el desarrollo y la postura
fetal, el desarrollo seo y neuromuscular
prenatal y postural, y la postura del nio como
elementos fisiolgicos.
Las extremidades aparecen entre la quinta
y la sexta semana de gestacin y mantienen
374
una orientacin externa y caudal, al final de
la sexta semana los ejes longitudinales son
paralelos a la pared ventrolateral del cuerno.
El pulgar y el gran artejo asumen una posicin
preaxial. Hacia la octava semana la extremidad
superior ha rotado externamente y la inferior
internamente (3).
El moldeamiento intrauterino que sigue
despus causa rotacin lateral del fmur y
rotacin medial de la tibia y del pie (4), y es la
postura fetal hasta el final del embarazo. La
torsin es simplemente consecuencia de un
proceso normal de desarrollo, el cual cambia
despus del nacimiento disminuyendo estas
fuerzas de moldeamiento, y como resultado
se presenta un mejoramiento gradual de
estas deformidades (3). Durante el periodo de
crecimiento rpido, la tibia contina rotando
externa- mente y el fmur disminuye su anteversin (4). En general, las variaciones rotacionales y las deformidades torsionales
tienen un curso predecible, y frecuentemente
muestran una tendencia familiar. La remodelacin durante el desarrollo ocurre en una rata
diferente en el fmur, en la tibia y en el pie, y
al final del crecimiento la orientacin rotacional
se encontrar en un promedio definido para
toda la poblacin.
EVALUACIN
Luego de haber entendido la causa de la
consulta, y de haber realizado un minucioso
interrogatorio dirigido a detectar antecedentes
relevantes, especialmente alteraciones del
desarrollo o enfermedades neuromusculares;
y despus evaluar globalmente toda la postura,
en especial la columna vertebral y la cadera,
el examinador debe definir la orientacin o el
problema rotacional y su severidad, e identificar el nivel de su localizacin. Para lograr este
objetivo puede utilizarse el perfil rotacional
descrito por Staheli (5), en donde establece
componentes que deben ser evaluados:
1. ngulo de progresin del pie durante
la marcha que es definido como el
ngulo entre el eje del pie y la lnea de
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
progresin (figura 1), y que puede ser
positivo si el eje del pie es divergente a
la lnea de progresin, o negativo si es
convergente.La orientacin rotacional
de la extremidad inferior en el nio
puede estar a tres diferentes niveles
y podr realizarse con las siguientes
mediciones del perfil torsional.
3. ngulo muslo-pie: es el ngulo formado
por el eje longitudinal del muslo y el del
pie. Ofrece un mtodo adecuado para
evaluar la torsin tibial.
2. Rotacin de las caderas: el rango de las
rotaciones de las caderas tiene relacin
con la torsin femoral. Un aumento en
la rotacin interna sugiere un aumento
en la anteversin femoral. Estas rotaciones de las caderas son ms
fcilmente medidas en posicin prona,
con las rodillas flexionadas 90 grados.
Normalmente, la rotacin interna de
la cadera debe ser menor de 70 en
las nias y 60 en los nios (figura 2,
grfica 1).
4. Eje del pie: en la misma posicin
descrita para el ngulo muslo-pie,
se evala el eje de la planta del pie,
observando si hay variacin entre el
antepi y el retropi (figuras 3 y 4), y si
existe una variacin hacia medial. Con
una convejidad del borde lateral podr
diagnosticarse aducto del antepi o
metatarsus aductus.
Leves variaciones hacia medial son
comunes en los dos primeros aos de
vida (figura 3).
Figura 3.
Figura 1.
Figura 4.
Figura 2.
Con estos parmetros el examinador
definir si hay alteracin en el ngulo de
progresin de la marcha; en qu nivel se
encuentra la alteracin:
375
Temas selectos de actualizacin en la Ortopedia Latinoamericana
fmur, tibia o pie, y de estos, anteversin
o retroversin femoral, torsin tibial interna
o externa, aducto o abducto del antepie, y
cuantificar el grado de alteracin.
El proceder sistematico, con el nio sin
ropa, observado durante la marcha y la
carrera, con evaluacin de cada uno de los
segmentos de la postura, permite establecer
un diagnstico muy exacto de la situacin
clnica y plantear un enfoque integral.
EVALUACIN RADIOLGICA
En una radiografa simple la cadera puede
mostrar las relaciones articulares y alteraciones relacionadas con la anteversin femoral
como displasia o patologas neuromusculares. Sin embargo, el TAC es la ayuda diagnstica ms objetiva en la medicin de la
torsin femoral, al igual que en la medicin
de la torsin tibial. Estas ayudas diagnsticas no son utilizadas rutinariamente y solo
se indican en casos extremos y como parte
del planeamiento si se necesita un enfoque
diagnstico o teraputico especfico.
Siempre primar la evaluacin clnica.
En el pie las radiografas simples con
apoyo brindarn una informacin suficiente
sobre las relaciones del antepi y el retropi.
TRATAMIENTO
Salvo algunas condiciones especficas
en el pie del nio, los zapatos ortopdicos, las ortesis, las frulas y los yesos no
han mostrado tener efecto sobre la historia
natural del alineamiento rotacional de las extremidades inferiores (4, 6, 7).
Estas alteraciones rotacionales en
general se resuelven espontneamente y su
tratamiento consiste en la observacin de la
evolucin hasta su correccin con el crecimiento.
El metatarsus aductus incluye un amplio
espectro de desviacin a la lnea media
del antepi que va desde la forma flexible
376
postural hasta la forma rgida del pie en
serpentina. El 90% se resuelve espontneamente (9). Las formas rgidas debern
ser corregidas con yesos. En los primeros
aos de vida solo si persisten a los 4 a 5
aos. Debern ser corregidos quirrgicamente mediante liberacin de partes blandas
y yesos correctores.
La
torsin
tibial
interna
ocurre
comnmente durante el segundo ao de
vida cuando empieza la etapa de la deambulacin, y se resuelve espontneamente
en ms del 95% de los casos (8).
Segn Staheli (9), las indicaciones para
trata- miento quirrgico son primero nios
mayores de 8 aos, y segundo deformidad
cosmtica y funcional importante, con un
ngulo muslo-pie mayor de tres desviaciones estndar o torsin tibial interna mayor
de 15, o torsin tibial externa de 30.
Por la alta tasa de complicaciones, como
sndromes compartimentales y lesiones
del nervio peronero, se recomienda la
osteotoma supra maleolar de la tibia y del
peron.
El aumento de la anteversin femoral
ocurre comnmente en nios entre los 3 y
7 aos de edad. Es bilateral y simtrica, y
es ms frecuente en nias. La resolucin
espontnea ocurre en el 95% de los casos.
La deformidad residual a menudo es
compensada tardamente con aumento de
la torsin tibial externa (9).
El tratamiento quirrgico con osteotoma
fe- moral desrotatoria solo estar indicado
en nios mayores de 8 a 10 aos, con
severa deformidad torsional que ocasione
incapacidad funcional y cosmtica, con un
aumento de la anteversion femoral de 50,
una deformidad mayor de tres variaciones
estndar, una rotacin interna de las caderas
mayor de 85 y rotacin externa menor de
10 (9).
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
La osteotoma correctora podr realizarse
en el fmur proximal o distal. Se prefiere
realizarla intertrocantrica utilizando una
placa doble acoda- da de fijacin externa
que permita una adecuada estabilizacin de
la osteotoma y una rehabilitacin temprana.
Sndrome torsional maligno
Esta deformidad consiste en una combinacin de aumento de la anteversin femoral
y aumento de la torsin tibial externa, en la
cual el eje de movimiento de la rodilla rota
internamente lo que produce un mal alineamiento patelofemoral que puede llegar hasta
la luxacin de la patela. Se recomienda
tratamiento conservador, salvo en casos
muy severos en quienes podran indicarse
osteotomas correctoras en dos niveles u
osteotoma supratuberositaria rotacional de
la tibia.
BIBLIOGRAFA
1. Staheli LT. Lower posicional deformity in infants and children: a review. J pedia Orthop 1990; 10:
559-563.
2. Staheli LT. Report of the pediatric orthopedia Society (POS) subco wittee on torsional deformity.
Orthop Trans 1980; 4: 64-65.
3. Guidewa KT, Gancy TM et l. The Embryology of lower extremity torsion. Clin Orthop 1994; 302:
17-21.
4. Staheli LT, Corbett MW et l. Lower extremity rotational problems in children. J Bone Joint Surg
1985; 67a: 39.
5. Staheli LT. Rotational problems in children. J Bone Joint Surg 1993; 75: 939-949.
6. Heinrich D, Sharps CH. Lower extremity torsional deformities in children: a prospective compavison
of two treatment modalities. Orthopaedies 1991; 6: 655.
7. Knittel G, Staheli LT. The effectiveness of shoe modifications for intoeing. Orthop Clin North 1976;
7: 109.
8. Engel GM, Staheli LT. Tibial torsion: a metod of assessment and a survery of normal children. Clin
Orthop 1972; 86: 183.
9. Staheli LT. Torsion. Treatment indications. Clin Orthop and related research 1989; 247: 61
377
Temas selectos de actualizacin en la Ortopedia Latinoamericana
378
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Pie Equino Varus Aductus Congnito
DR. RAL FRAS AUSTRIA
Ortopedista Peditrico
Hospital ngeles del Pedregal
Perifrico Sur 3697-1010
Col. Hroes de Padierna
Del. Magdalena Contreras
Mxico, D. F. C. P. 10700
Tel. 55685546 Fax 56522835
frisat26@gmail.com
DR. AURELIO GERARDO MARTNEZ LOZANO
Jefe der Ortopedia y Traumatologa
Hospital San Jos Tec. de Monterrey
Maestro Universidad Autnoma de Nuevo Len
Au La Clnica 2520 No. 214 Edif. Delta
Col. Sertoma
Monterrey, N. L. Mxico C. P. 64710
Tel. 8183485884 Fax. 8183485802
draurelio@hotmail.com
DR. ARTURO LIZALDE YEZ
Ex Jefe de Servicio Instituto Nacional de Pediatra INP
Perifrico Sur 3915 Edif. Capricornio No. 703
Col. Pedregal de Carrasco
Del. Coyoacn C. P. 4700
Tel. 55280047
alizalde@prodigy.net.mx
DRA. MARA MARTHA LVAREZ MARTNEZ
Jefa del Servicio de Ortopedia Peditrica
Hospital ngeles del Pedregal
Perifrico Sur 3697 -1055
Col. Hroes de Padierna
Del. Magdalena Contreras
Mxico, D. F. C. P. 10700
Tel. 56528789
malvare@prodigy.net.mx
379
Temas selectos de actualizacin en la Ortopedia Latinoamericana
INTRODUCCIN
El pie equinus varus aductus congnito
(PEVAC), es la deformidad congnita ms
frecuente de las extremidades inferiores,
presente desde el momento del nacimiento y
reconocible a simple vista.
humanidad, el libro de oraciones Yajur-Veda
(1) de la India antigua, escrito diez siglos antes
de Cristo, lo menciona. Hipcrates (2) (460-377
A. C.) realiz una descripcin de la patologa y
su tratamiento, el que fue usado hasta el siglo
XVI, modificado en 1575 por Ambroise Par.
Su definicin est dada por las deformidades que presenta, que son pie en equinus (los
dedos estn ms abajo del nivel del taln),
tobillo en varus (alejados de la lnea media),
ante-pie en aductus (punta de los pies hacia la
lnea media), pies en posicin de supinacin
(planta hacia arriba), flexin plantar (cavus), e
inversin y rotacin tibial medial. (Figuras 1 y 2)
Tiene una incidencia de 1.24 por cada 1000
nacidos vivos, pero es menos comn en la
poblacin asitica (China), de solo el 0.6 por
1000 nacimientos, y es muy alta su presencia
en Hawai en donde se ve en el 6.8 por 1000
(3), lo mismo que en el Este de frica. En
Mxico el Instituto Mexicano del Seguro Social
los presenta en 1.6 por 1000 (4). Lochmiller lo
reporta con una relacin masculino a femenino
de 2.5 a 1(5). Esta entidad patolgica est
presente en todos los estratos sociales de la
poblacin con una distribucin casi mundial.
pdicos, los cualeluz oy no son efectivos,
son innecesarios y en ocasiones hasta nocivos
para el desarrollo de algunos factores psicosociales como la autoimagen y la autoestima en
el nio.
Figura 1. Afectacin bilateral en que se puede
ver la desviacin en equino, varo y aducto de
ambos pies.
Figura 2. Pie en posicin de supinacin (planta
hacia arriba), flexin plantar (cavo), e inversin y
rotacin tibial medial.
Antecedentes: El pie equino varo (como
se identifica actualmente en Espaol) es una
deformidad conocida desde la antigedad,
y se ha desarrollado con la historia de la
380
Hoy el mdico debe identificar la
razn de la consulta, realizar un examen
clnico cuidadoso, evaluar la severidad
del problema rotacional y recomendar un
adecuado manejo.
SINNIMOS
Se le conoce de muchas formas, como
el de pie Bot, del sanscrito golpeado, y
pasa al francs como Bott, pie equino varo
congnito, o talipes equinovaro, ya que pes
quiere decir pie y talis talones o tobillos, los
griegos lo llamaban solo talipes, queriendo
decir tobillos o talones pies, otros trminos
son pie zambo y pie chapn, nombres
que tienen connotaciones regionales, as se
puede encontrar en algunos lugares y afecta
a algunas razas ms frecuentemente que a
otras. En idioma ingles se encuentra como
Congenital talipes equinovarus y Clubfoot
o pie del club ya que tiene la forma que
adopta el pie del jugador de golf despus
de haber golpeado la pelota. En la literatura
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
tambin se localiza como PEVAC, iniciales
de sta entidad nosolgica, algunos autores
del agregan una I al final que indica que es
idioptico (PEVACI), y en ingles congenital
idiopathic clubfoot (CICF).
ETIOLOGA
La etiologa del PEVAC continua siendo
desconocida hasta la actualidad (6), presentndose como una deformidad aislada,
aunque puede acompaar a la artrogriposis,
deformidades congnitas mltiples o mielodisplasias.
Se asocia frecuentemente con varios
sndromes como el sndrome de Mebius,
sndrome de Freeman- Sheldon, Artrogriposis mltiple, Enanismo Distrfico, Prune Belly,
Bandas de constriccin de Streeter, Hemimelia
Tibial, Enanismos Diastrfico, sndrome de
Larsen, sndrome de Opitz, y sndrome de
Pierre Robin, entre otros.
recesivas (10). El efecto Carter (11) que tiene
un principio poligentico en que las mujeres
deben tener una gran carga gentica para
heredar el problema a los hombres, quienes lo
presentan hasta en el doble de frecuencia, no
se ha descubierto en el PEVAC.
Algunos autores continan describiendo
causas intrnsecas y extrnsecas del PEVAC
(12), entre las extrnsecas predomina la
compresin uterina, que fue descrita por
Hipcrates (2) por primera vez sin que existan
datos suficientes para asociarla con el PEVAC.
Cada vez es mas claro su origen multifactorial, pero no podemos olvidar que los factores
genticos juegan un papel muy importante, ya
que es ms frecuente en los familiares de un
nio afectado que en el resto de la poblacin.
En los gemelos monocigotos se presentar en
ambos en el 32.5%, y solo en el 2.9% de los
dicigotos. Lochmiller report que el 24.4% de
los afectados tienen una historia familiar de
PEVAC (5).
Otra causa extrnseca para explicar su
etiologa, aparte de las deficiencias vasculares,
como son los factores ambientales, las
posiciones en el tero, en que se incluye el
oligohidramnios o la practica de amniocentesis antes de las 13 semanas de gestacin, se
encuentra la exposicin al humo de cigarrillos,
a lo que Honein (13) report una disparidad
en la relacin de 1.34 para las nicamente
fumadoras, 6.52 para quienes tienen antecedentes familiares y de 20.30 para quienes
combinan antecedentes familiares de PEVAC
y ser fumadoras (14), por las variaciones
genticas en el metabolismo causadas por
el tabaco (15). Tambin existen reportes de
asociacin de PEVAC con afecciones por
virus estacional (16), elevacin de la homocistena materna (16), y un polimorfismo en el
gen metilentetraidofolato reductasa (17).
Debido a que la causa gentica exacta
no ha podido ser determinada se siguen
sugiriendo causas multifactoriales y poligenticas (5,6), sin embargo Rebbeck (7) y
Wang (8) en sus estudios de anlisis de segregacin sugirieron la presencia de un gen
daado nico, incompletamente dominante,
con un factor no medido que realiza una penetracin incompleta, mientras Chapman (9),
en su anlisis de complejos de segregacin
en habitantes de islas del Pacfico y Maoris,
encontr la presencia de un gen dominante
con un 33% de penetracin, mientras otros
estudios solo han mostrado formas mixtas
Aun no se sabe hasta que grado el pie
equino-varo, resultar de variantes genticas
comunes heredadas, o son mutaciones raras
de genes susceptibles. Observando genes
candidatos, Wang asoci las variaciones
genticas al pie equino-varo con cambios de la
trascripcin homeodominante de los factores
HOXD12 y HOXD13 (18), y a diversos genes
optticos en que se incluyen los genes capacitados (CASP) (19), pero son alteraciones que
requieren del estudio del genoma humano
mundial y con muestras muy grandes, para
identificar exactamente la susceptibilidad
mayor o menor de estos genes. Otra muestra
381
Temas selectos de actualizacin en la Ortopedia Latinoamericana
de la importancia de los genes en familias con
pie equino-varo fue la identificacin de una
mutacin en el factor de transcripcin PITX1
(19), responsable de los cambios evolutivos de
la morfologa plvica y de vrtebras inferiores
(20), es una alteracin rara pero es la primera
que se asocia fuertemente con alteraciones
del pie (21).
Dobbs y Gurnett (22) mencionan que cada
vez hay ms evidencias que muestran que la
severidad del pie equino-varo y los resultados
de su tratamiento pueden variar segn su
etiologa (23,24), as que la identificacin
exacta de su origen ayudar a determinar el
pronstico y la seleccin del mtodo de tratamiento apropiado a cada paciente de forma
individual.
ANATOMA PATOLGICA
En el PEVAC, todos los tejidos, blandos y
seos del pie y la pierna tienen anormalidades en menor o mayor grado (25), y la gran
mayora de los autores coinciden en discutir
acaloradamente sus descripciones, pese a
que stas suelen basarse en la observaciones
de muestras de un tamao carente de importancia estadstica.
La extremidad entera
esta afectada,
notndose por un acortamiento permanente
de la extremidad, con y sin correccin de la
deformidad, que es ms notoria en el sexo
femenino, y aunque puede afectar a l fmur, tibia
y peron, en ste ltimo es ms notable (26).
Al narrar las alteraciones anatmicas e histolgicas del PEVAC, tenemos que asociarlas
con sus teoras de desarrollo, las cuales
muy frecuentemente son discordantes, pero
refuerzan la idea de que el pie equino varo,
es solo la manifestacin clnica de muchas
causas y mecanismos.
Irani y Sherman (27) describieron una
deformidad en el extremo anterior del
astrgalo como causa principal del PEVAC,
y las alteraciones anatmicas restantes se
382
desarrollan alrededor de ella. Concluyeron
que sta deformidad es resultado de una
produccin defectuosa del cartlago formador
del astrgalo, por un defecto en el germen
plasmtico primario.
Bohm en 1929 (28) describi mediante
cortes en embriones humanos de 17 mm que
en ste momento el pie est en aduccin,
resultado de la inclinacin en que esta el
calcneo y el astrgalo, el escafoides se
encuentra cerca del maleolo medial, y los
huesos del metatarso en aduccin. Hacia el
final del segundo mes el plano del pie rota
en supinacin, tanto que al inicio del tercer
mes, est en ngulo recto al plano de toda la
extremidad inferior. Con el tobillo como eje,
el pie se flexiona en su borde medial, lo que
contina hasta la mitad del tercer mes, en que
el eje del pie es perpendicular al plano de la
extremidad inferior. Para el cuarto mes el pie
rota haca pronacin, hasta que el plano del
pie y la extremidad inferior quedan en una
posicin parecida a la del adulto humano.
Bohm (28) Postul que la causa del Pie Bott
es una interferencia en sta primera etapa
del desarrollo embriolgico, que bloquea la
secuencia de eventos normales, hiptesis
conocida como teora embriolgica.
Victoria-Daz y Victoria Daz (29) reforzaron
sta misma idea de formacin del pie Bott.
Existe tambin una alteracin del aporte
de unidades nerviosas de los msculos, tanto
en nmero como en su calidad, reportado por
Martin (30), constituyendo la teora neurolgica
de desarrollo del PEVAC, pero no fue posible
determinar el nivel ni origen de esta neuropata.
Isaacs (31) y otros autores mediante biopsias,
confirmaron este hallazgo, y agregaron que
existe un mayor nmero y agrupamientos
de fibras del tipo I, y menor de otros tipos, y
con un discreto aumento de la fibrosis, lo que
condiciona que los msculos se han ms
cortos, esta alteracin ocurri en el desarrollo
intrauterino, sin que pudieran determinar el
momento ni que lo caus (31,32, 33).
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Una de las caractersticas de que el pie
Bott es un problema congnito es la atrofia
permanente del pie afectado (1), Los msculos
implicados principalmente los peroneos, tienen
el mismo nmero de fibras musculares que
los normales, pero stas son ms pequeas
y delgadas, es decir atrficas (34, 35), constituyendo con sta atrofia a la teora muscular
de desarrollo del pie Bott. Los msculos
afectados juegan un papel importante en el
mantenimiento de la deformidad, por las inserciones musculares y su accin dinmica
inadecuada.
Hootnick (36) describi una disminucin del
calibre de la arteria tibial anterior y sus derivaciones en embriones de entre 14 y 18 mm.
(5.7 a 6.3 semanas de desarrollo), lo que podra
favorecer el desarrollo de la deformidad, lo
que se conoce como la teora vascular.
Ippolito y Ponseti (25), postularon la
teora de la retraccin fibrosa al describir sus
hallazgos en las contracturas del costado
medial del pie Bott en que hay una proliferacin
de clulas miofibroblsticas, y su contractura
puede estar incrementada por la liberacin de
histamina de los mastocitos. Ipplito y Ponseti
describieron alteraciones en la talla, contorno
y relaciones de los huesos del tarso, disminucin en el tamao y nmero de fibras del tercio
distal postero-mediales de la pierna, as como
un incremento del tejido conectivo fibroso en
estos msculos, sus tendones, vainas y fascia
adyacente. Encontraron un acortamiento y engrosamiento distal del tendn de Aquiles, del
trceps sural, y del tendn del tibial posterior.
Los ligamentos postero-mediales del tobillos
se encontraron dentro de la articulacin por
una severa flexin plantar y el desplazamiento en varus del astrgalo con acortamiento
y engrosamiento de los ligamentos astrgalo-escafoideos, y calcneo-escafoideo
plantar. Ippolito (37) en un estudio anatmico
e histolgico posterior demostr que existi
incremento de la fibrosis de los msculos de
cuatro fetos abortados con pie Bott. Deitz (38)
encontr una reduccin del citoplasma y del
nmero de clulas en la vaina del tendn del
tibial posterior comparado con la vaina del
tibial anterior, lo que sugiere un disturbio en el
crecimiento regional. Zimny (39) por medio de
estudios de microscopia electrnica mencion
que los miofibrobastos pueden contribuir a la
contractura y a la deformidad. Sano (40) realiz
un estudio en base a anlisis de inmunohistoqumica y estudios de microscopia electrnica,
y observ alteracin en las protenas contrctiles, as como de las clulas de fibroblastos
a mifibroblastos, proceso parecido al que
sucede en la cicatrizacin, y la presencia de
clulas y protenas, y ha sugerido que indica
ser la causa de la deformidad y de la recurrencia despus de ciruga.
Davidson (41) mediante estudios de
resonancia magntica describi la flexin
plantar, y la deformidad angular en varus del
astrgalo, calcneo y cuboides en nios con
pie Bott, mientras Bill y Versfeld (42) mediante
estudios de electromiografa encontraron
cambios neuropticos y miopticos en pies
equino varus sin tratamiento, lo que est de
acuerdo con Shimizu (43) autor de la teora
de la disfuncin neuromuscular que dice que
existe una perdida, parcial y temporal de la
inervacin de la pierna y pie, con reinervacin
posterior, durante la vida intrauterina.
En la tabla 1 reunimos las teoras
de desarrollo del PEVAC que causan la
deformidad. Carrol (44) realiz estudios
clnicos, disecciones, observaciones de
cirugas y anlisis de tomografas axiales computarizadas tridimensionales, y describi sus
conclusiones de la anatoma patolgica del
PEVAC (44).
EVALUACIN RADIOGRFICA
El PEVAC debe ser evaluado radiogrficamente, para una vez diagnosticado, clasificarlo, lo que permita decidir el tratamiento
y calificar sus resultados, de una manera reproducible y concreta en forma numrica as
como grfica, sin tener variaciones entre los
observadores, con un parmetro pronstico
tanto para el tratamiento como del futuro del
383
Temas selectos de actualizacin en la Ortopedia Latinoamericana
pie, permitir comparar mtodos y dar recomendaciones de tratamiento (45).
Radiografa lateral con apoyo del pie
En el nio que no ha iniciado la marcha
las radiografas deben ser, la dorsoplantar y
lateral con apoyo, y agregar en la vista lateral,
tomas dinmicas con dorsoflexin del pie.
En la vista dorsoplantar se debe obtener
el ngulo astrgalo-calcneo, que en el nio
menor de 5 aos oscila entre 30 a 55. Debe
valorarse tambin la separacin del extremo
distal del astrgalo y escafoides, ya que si se
encuentran unidos o sobrelapados indican pie
equino, y una gran separacin la presencia de
valgo (normal de cero a +1) (45-46). ngulo
calcneo segundo metatarsiano con un valor
de 15 a 20, en que debe haber una posicin
central del (figura 3) (46).
Radiografa Dorsoplantar, con los trazos
para realizar mediciones en pies de nios
Figura 3. A) ngulo Astrgalo-calcneo. B)
Divergencia entre el Astrgalo y el Calcneo.
C) Situacin del Escafoides. D) Eje del Astrgalo. E) Situacin del Cuboides. F) ngulos del
primer rayo y la lnea del primero a quinto metatarsianos. (Thomson GH: Congenital Talipes
Eauinovarus and metatarsus aductus, in Simosns
GW (ed): The Childs Foot and Ankle. New York,
Raven Press, 1992, 927-957).
En la vista lateral se obtiene el ngulo astrgalo-calcneo (35 a 50), el ngulo calcneo-primer metatarsiano (140 a 180), ngulo tibio-astragalino (en dorsiflexin de 10 a 100, en flexin
plantar de 120 a 180), ngulo tibio- calcneo (en
dorsiflexin de 25 a 60)y el escafoides al mismo
nivel del astrgalo (figura 4)(45-46).
384
Figura 4. Mediciones radiogrficas en vista lateral con apoyo del pie: (A) ngulo Astrgalo-Calcneo, (B) ngulo Tibio-Calcneo, (C) ngulo
Tibio-Astragalino, (D) Posicin del Escafoides,
(E) Eje del Astrgalo, (F) ngulo del Astrgalo-primer metatarso. (Thomson GH: Congenital
Talipes Eauinovarus and metatarsus aductus, in
Simosns GW (ed): The Childs Foot and Ankle.
New York, Raven Press, 1992, 927-957).
ngulo del prime rayo, formado por el eje del
primer metatarsiano, y la lnea tangencial que
va del centro de la base del primer metatarso
al centro de la base del quinto metatarso
(Figura 5), cuyo valor normal en menores de
3 aos es de 60 (rango de 52 a 70, pero
cambia disminuyendo al aumentar la edad),
mide el aducto del PEVAC aislando el antepi
del retropi (figura 5) (47).
Radiografa dorsoplantar de un pie con PEVAC, con trazos de las lneas que forman el
ngulo del primer rayo y eje del primero al
quinto metatarso.
Figura 5. ngulo del primer rayo y eje del primero al
quinto metatarso, con valor normal en menores de 3
aos es de 60 (rango de 52 a 70, pero disminuyendo al aumentar la edad), mide el aducto del PEVAC.
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
HISTORIA NATURAL DEL PEVAC
Las malformaciones
que caracterizan al PEVAC, al recibir manejo ortopdico
adecuado, logran buenos resultados en un
gran porcentaje, sobre todo en el de tipo
idioptico.
con estudios publicados.
Mientras el PEVAC que evoluciona sin tratamiento, hasta la bipedestacin y la edad
de inicio de la marcha, la deformidades,
luxaciones y fibrosis se torna ms severa y los
huesos se deforman; el paquete neuro-vascular del pie se acorta, desde la piel de la cara
medial s la piel de la cara dorsal que se elonga
y con el apoyo formar cayos, bolsas serosas y
hasta ulceras de presin; el malolo medial se
acorta y puede articular con el borde medial
del escafoides.
La clasificacin de Caterall (48), es simple
y descriptiva, divide al PEVAC en leve,
moderado y severo, dejando por fuera algn
otro grado de rigidez, tornndose difcil de
manejar en estadstica
Con el tratamiento dependiendo de la
severidad de la deformidad se espera obtener
adems de la alineacin, elasticidad del pie
que permita movimientos articulares en sitios
normales, con articulaciones congruentes, con
una movilidad que permita apoyar la punta y el
taln al camina, una marcha armnica, poder
correr, y saltar.
Mientras tratamiento del PEVAC asociado a
trastornos neuro lgicos, musculares u neuromusculares, as como algunos sndromes probablemente quiz logre una buena alineacin,
pero no la elasticidad y movilidad del pie con
otro origen: por lo que alinearlo suele ser un
buen resultado, para que el nio logre un
mejor apoyo y pueda utilizar zapatos normales
o con ortesis, pero suele no obtener buenos
resultados.
CLASIFICACIN DEL PEVAC
Es necesario contar con una clasificacin
de la severidad del pie equino varo aducto
congnito sencilla, de fcil manejo que
permita describir la severidad del PEVAC. La
clasificacin debe permitir hacer pronsticos
de evolucin o anlisis de los resultados del
tratamiento, compararlo con los resultados de
mtodos diferentes, con otras Instituciones o
En la literatura existen diversas clasificaciones basadas en diferentes parmetros como
el examen clnico para evaluar la severidad
de la malformacin.
Clasificacin de Pirani (49).- Tiene diez
diferentes estadios fsicos: 0 no anormalidades; 0.5 anormalidad moderada; 1.0 anormalidad severa.
Clasificacin de Dimeglio (49).- Describe
los componentes en 20 puntos con cuatro
parmetros esenciales, evaluados aplicando
una fuerza gentil correctiva y midiendo con un
gonimetro los grados de correccin de cada
una de las deformidades del pie, y registra la
deformidad residual de 0 a 4 puntos. As un
pie con escasa correccin en que predomina
la rigidez recibir un total de 16 puntos,
agregando un punto a la presencia de cuatro
elementos graves (pliegue medio profundo,
doblez profundo de la planta, retraccin de
la cavidad de la planta, y escasa contraccin
de la musculatura fibrosa). Clasifica de I a IV
grado de severidad: leve, moderado, menos
severo, severo.
Clasificacin Clnica Pronostica (50).Requiere exploracin general del paciente y
examen fsico minucioso de cada una de las
malformaciones del pie. La exploracin fsica
general tiene como fin saber si el PEVAC
est asociado a trastornos neurolgicos,
musculares, neuromusculares o sndromes.
Los datos se registran en una hoja de vaciamiento, marcando con una X en la letra inicial
mayscula (indica predominio de afeccin);
minscula (indica afeccin menor o secundariamente); as tenemos: Neurolgico N o n,
Muscular M o m, Neuromuscular puede ser
385
Temas selectos de actualizacin en la Ortopedia Latinoamericana
NM, Nm o nM. Si el PEVAC se asocia a Otras
Malformaciones, se utiliza la letra inicial de
dichas palabras OM. Si el PEVAC es la nica
Alteracin se utilizan las letras iniciales de las
palabras UA.
La segunda parte de la exploracin valora
cada una de las malformaciones del pie,
recordando que ste puede presentar: Equino,
Varo y Aducto o presentar Equino, Varo, Cavo
y Aducto. Se utilizan las letras iniciales de cada
deformidad. Mayscula indican rigidez o que
no hay movilidad articular o correccin de la
deformidad. Minsculas indican que hay poca
o movilidad articular total o correccin de la
deformidad. As tenemos: Equino E o e, Varo
V v, Cavo C o c, Aducto A o a. Los datos se
anotan en la hoja de registro. Recordar que la
afeccin del pie puede se unilateral o bilateral,
por lo que la hoja de registro tiene lugar para
anotar los datos del pie derecho D y/o el pie
izquierdo I. Al. El total de datos informa del
grado de severidad y tipo de afeccin; Grado
I o Leve L, todas las deformidades movilizan.
Grado II o Moderado M dos deformidades
movilizan y una no, si el pie tiene equino varo
Diagrama de exploracin fsica en la clasificacin clnica pronostica
TABLA 2. Explicacin grafica de los puntos que se deben explorar para calificar un PEVAC.
TABLA 2. Explicacin grafica de los puntos que se deben explorar para calificar un PEVAC.
386
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
y aducto; si existe equino, varo, cavo y aducto
tres deformidades movilizan, una no moviliza.
Grado III o Moderado a Severo MS, si el pie
tiene equino, varo, aducto, una deformidad
moviliza, dos no movilizan; si el pe tiene
equino, varo, cavo, aducto, una o dos deformidades movilizan tres o dos deformidades
no movilizan. Grado IV o Severo S, ninguna
deformidad moviliza. (Tabla 2).
Con esta clasificacin se puede hacer un
pronstico de la correccin que se pueda
obtener despus de un manejo ortopdico,
si se puede logra un pie alineado y elstico,
si lograremos solo la alineacin del pie sin
obtener movilidad del pie, que deformidades
del pie pueden recidivar con ms facilidad.
Recordar que la edad del paciente es un
parmetro muy importante en los resultados
que se puedan obtener despus de un manejo
ortopdico.
TRATAMIENTO CONSERVADOR
O NO QUIRRGICO
El objetivo del tratamiento conservador o
no quirrgico, es lograr la correccin gradual y
progresiva de las deformidades del pie.
Existen dos procedimientos:
A) Aplicacin peridica de botas de yeso correctores, haciendo maniobras gentiles
para la reduccin de las deformidades.
(Ponseti).
B) Aplicacin de frulas correctoras y fisioterapia, ejercicios. (Escuela Francesa).
El logro de la correccin de las deformidades del pie con el mtodo conservador,
obliga a mantener esta correccin por tiempo
prolongada hasta la madurez del pie del nio,
preferentemente con frulas de polipropileno
con flexin dorsal a 90 grados, horma recta,
sostenida con cintas de Belcrof, que permita
rotacin externa y el uso de zapato normal al
realizar la marcha; ya que existe la posibilidad
de recidivas de las deformidades hasta los 6
aos de edad
TRATAMIENTO QUIRRGICO
Las deformidades de PEVAC que no
corrigen con el tratamiento conservador o
en caso de pies muy rgidos o recidivas de
las deformidades, plantea la necesidad de
correccin por medios quirrgicos (Tabla 3).
Tabla 3. Diagrama que sugiere iniciar el tratamiento conservador y posteriormente por rigidez o falla del tratamiento, planear la ciruga.
387
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Considerar la edad del paciente, ya que el
efectuar un manejo quirrgico precoz, puede
llevar a un fracaso, aumentando la tendencia
a la fibrosis y mayor rigidez de las deformidades del pie. Algunos consideran no hacer
manejo quirrgico antes del ao de edad,
otros consideran efectuarlo despus de 4 a
6 meses. Lo cierto es que los nios generalmente a los 11 mese de edad ya logran bipedestacin y algunos inician marcha con ayuda
o independiente, lo que lleva a considerar a
que antes de que esto ocurra el pie debe de
estar alineado, pero cada autor al publicar su
tcnica quirrgica sugiere a que edad es ms
conveniente realizar la ciruga.
Las Manipulaciones forzadas y persistentes e inmovilizaciones por tiempo prolongado
en botas correctoras de yeso, lesionan la fisis
y los ncleos de crecimiento del hueso en
formacin, provocando pies en mecedora,
mayor rigidez articular, fibrosis de partes
blandas y atrofias musculares por desuso.
MTODOS QUIRRGICO
El mtodo quirrgico depende de: 1) Edad
del Paciente. 2) Grado de rigidez. 3) Deformidades persistentes. 4) Grados de correccin
logrados en tratamientos previos.
Actualmente el mtodo ms usado es
el de demanda de pie o ala carta, ya que
no siempre es necesario hacer cirugas
ampliadas, las cuales producen mayor cicatrizacin y rigidez del pie.
TRATAMIENTO MEDIANTE EL MTODO
DE PONSETI
Tcnica especfica de correccin progresiva
de todas las deformidades a travs de manipulacin, enyesado, tenotoma percutnea del
tendn de Aquiles y ferulacin en abduccin.
Este mtodo logra buenos resultados a largo
plazo (51, 52, 53, 54), limita el nmero de yesos
y liberaciones quirrgicas extensas (55,56,57),
disminuye las complicaciones, adems del
dolor, rigidez, artrosis y dificultad para la
marcha en la edad adulta (58,59).
388
El mtodo se basa en la anatoma del pie
y funcin de la articulacin subastragalina
normal, as como de la patologa que involucra
msculos, tendones, huesos, ligamentos y
cpsulas articulares (25,60); toma ventaja de la
plasticidad biolgica de los tejidos inmaduros
y su respuesta a la manipulacin progresiva,
paro debe ser seguido en forma precisa.
La manipulacin debe ser gentil, progresiva
y se deben corregir todos los componentes de
la deformidad (varo, aducto y cavo) al mismo
tiempo; excepto el equino, que se elimina
una vez que el resto de las deformidades han
sido alineadas por completo. La rectificacin
del cavo y aduccin se realiza supinando y
abduciendo el antepi, presionando bajo la
cabeza del primer Metatarso y dando contrapresin en la cara lateral de la cabeza del
Astrgalo (Figura. 6); por medio de abducir
(rotar externamente) el pie alrededor del
Astrgalo (Figura. 7).
La eliminacin del cavo permite alinear
el antepi y mediopi en el mismo plano de
supinacin y facilita el desplazamiento lateral
del Escafoides y Cuboides sobre el Astrgalo
y Calcneo respectivamente. El Astrgalo
debe bloquearse dando contrapresin sobre
su cara lateral en la cabeza, permitiendo que
el Calcneo se deslice por debajo de l coMtodo de Ponseti Rectificacin del cavo y
aduccin
Figura 6. Presin bajo la cabeza del primer metatarso
y contrapresin en el astrgalo.
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Rectificacin del cavo y la aduccin
Figura 7. Abducir (rotar externamente) el pi alrededor del astrgalo
rrigiendo varo y aduccin del retropi. No se
debe dorsiflexionar el pie o tobillo hasta haber
logrado la alineacin de estas deformidades,
o se producira una deformidad en mecedora
por ruptura de los ligamentos del medio pie. El
equino se corrige hasta haber retirado el cavo,
varo y aducto, mediante dorsiflexin del tobillo
con el pie en posicin neutra, mediante una
tenotoma completa percutnea del tendn
de Aquiles, debido a que la cpsula posterior
del tobillo y de la articulacin subastragalina,
as como los ligamentos que la refuerzan y el
tendn de Aquiles se encuentran severamente contracturados (80-90% de los casos), el
objetivo es lograr cuando menos 15 grados de
dorsiflexin del tobillo (55).
La tenotoma generalmente se realiza con
anestesia local con lidocana, pero en algunos
centros se hace sin anestesia alguna, ya que
la aplicacin de lidocana local dificulta la identificacin del tendn al aumentar el volumen.
En nios mayores de 4-6 meses pudiera
requerirse sedacin o anestesia general. Se
recomienda realizar la tenotoma a 1 o 1.5
cm proximal a su insercin en el Calcneo y
recordar que el paquete neurovascular Tibial
Posterior pasa a unos milmetros mediales
al tendn de Aquiles. Una vez realizada la
tenotoma se presiona un par de minutos para
cohibir cualquier sangrado y se coloca una
bota larga de yeso muslopdica, con el pie en
dorsiflexin de 15 grados y rotacin externa
de 70 grados, yeso que debe mantenerse dos
a tres semanas (55).
Generalmente se requieren 4 a 5 yesos
para lograr la correccin completa, debiendo
colocarse en dos partes, la primera para
corregir al pie y tobillo, hasta bajo la rodilla,
y la segunda hasta el tercio proximal del
muslo, con la rodilla en 90 grados de flexin.
Es importante utilizar poca huata para poder
modelar las correcciones del pie y taln, evitar
reas de presin y desplazamientos. El yeso
se recoloca cada semana, cambiarlo cada
4-5 das logra resultados similares y acorta el
tiempo de tratamiento (61).
Al retirarse las botas de yeso posteriores
a la tenotoma del Aquiles, se indica frula o
barra de abduccin con 60 grados de rotacin
externa y 15 grados de dorsiflexin (Barra de
Dennis Browne). Cuando la deformidad es
unilateral, el pie sano se debe colocar en 30
grados de rotacin externa. Se recomienda
el uso de la frula todo el da y noche, durante
los primeros 3 meses del tratamiento, retirndola solamente para el bao y realizar
ejercicios de estiramiento musculares y del
tendn de Aquiles 5-6 veces al da, despus
de este perodo de 3 meses, la frula (barra)
usa solo por la noche durante tres a cuatro
aos, con la finalidad de disminuir el riesgo
de recidiva. Cada vez que se meten los pies
a los zapatos de la barra debemos asegurarnos que el taln este al fondo del zapato o
se causar equino del pie, sobretodo en los
pacientes de menor edad, quienes tienen el
pie muy pequeo y gordito, por lo que Ponseti
y Mitchel trataron de resolver este problema
con el uso de zapatos suaves con correas que
ajusten bien el pie, y colocaron un borde en el
taln que ayuda en su fijacin, sin embargo
el elevado costo de esta barra es un inconveniente, impidiendo su acceso a ella (Figura 8).
El equino y el varo tienen la tendencia
recidivar, ya que las estructuras posterio-
389
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Barra de Ponseti
Figura 8. La barra de Ponseti mantiene la correccin
lograda con la manipulacin, yesos y tenotoma del
tendn de Aquiles y se usa en promedio hasta los
tres aos de edad.
res y mediales del pie y tobillo son siempre
anormales y no tienen la elasticidad del pie
normal, tendencia mayor en los primeros 4
aos de vida, por lo que se debe insistir a los
padres en el uso prolongado de la barra de
Ponseti (62), e informarles que los primeros
signos de recidiva son limitacin, o prdida
de la dorsiflexin del tobillo y dificultad para
mantener los pies dentro del zapato, que exista
algo de varo, y marcha con apoyo en el borde
lateral del pie, el taln que no toca el piso y
el antepi en aduccin, pero es importante
diferenciar la recidiva verdadera, de la simple
aduccin dinmica del antepi, esta ltima
generalmente se puede corregir pasivamente
fcilmente y no se acompaa de equino o varo
del retropi. Cuando se presentan recidivas,
se manejan con remanipulacin y colocacin
de uno a tres yesos correctores, con lo que
generalmente se logra alienar la deformidad,
pero los nios mayores de 2.5 aos podran
requerir la transferencia del tendn Tibial
Anterior a la tercera cua, ya que balancea las
fuerzas musculares del pie.
Con su mtodo el autor y colaboradores
reportaron una disminucin cirugas extensas
para tratar este padecimiento (51, 63, 64,65).
390
ERRORES MS COMUNES AL TRATAR
EL PIE EQUINO VARO POR MEDIO DE LA
TCNICA DE PONSETI:
1. Al reducir el astrgalo, evitar pronar el
antepi, ya que la pronacin aumenta
el cavo (Figura 9). La presin se ejerce
bajo la cabeza del Primer Metatarso y no
bajo los metatarsianos laterales, manteniendo siempre el antepi supinado
(sostener el eje de los dedos o de las
cabezas metatarsianas, perpendicular
al eje de la tibia, y el primer metatarso
discretamente ms elevado que el
cuarto y quinto) Esto corrige el cavo.
Mtodo de Ponseti: reduccin del astrgalo
sin pronar el pie
Figura 9. Mientras se reduce el astrgalo, presionar
bajo el primer metatarsiano y no bajo los laterales,
esto corrige el cavo.
2. La contrapresin hacerse sobre la cara
lateral del astrgalo y no sobre la articulacin Calcneo-Cuboidea (Error de
Kite), lo que bloquea la abduccin del
calcneo y la reduccin de la subluxacin medial del cuboides.
3. Corregir el equino antes de corregir el
resto de las deformidades, lleva a un
pie en Mecedora.
4. Los yesos se colocan del pie hasta el
tercio proximal del muslo, o la ingle; con
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
la rodilla flexionada a 90 grados, para
mantener la abduccin del pie alrededor
del astrgalo. Con yesos cortos (bajo
rodilla) se pierde la correccin.
5. La inmovilizacin prolongada con botas
de yeso, causa atrofia muscular, rigidez
articular y osteopenia, incomoda al
beb y su familia, aumenta costos y el
retarda el resultado.
6. No utilizar la barra de abduccin
de Ponseti (barra de Dennis Brown
modificada), o no usarla por el tiempo y
la forma sugerida, es la principal causa
de recidivas de la deformidad. (Fig. 8).
El Mtodo de Ponseti se ha extendido
al manejo de Pies Equino Varo Congnitos
Idiopticos en nios mayores 10 aos, as
como a pies de nios con Artrogriposis, Espina
Bfida y una serie de sndromes genticos
con gran xito, aunque el porcentaje de efectividad no es tan elevado (23, 66,67), como lo
menciona la Asociacin Ponseti Internacional
y la Universidad de Iowa (68,69), que tratan
de difundir en el mundo la prctica de ste
mtodo como nico.
BIBLIOGRAFA
1. Reiman I: Congenital idiopathic clubfoot: Denmark PJ Schnidt a/s, Vojens, Copenhagen, 1967.
2. Hippocrates: Oeuvres completes DHoppocrate : Paris, Baillire, 1844.
3. Dee R, Hurts LC, Gruber MA, Kottmeier SA: Principles of orthopaedic practice, 2, New York, the
McGraw-Hill Companies, 1997: 803-820.
4. IMSS comunicacin personal departamento de Registro Epidemiolgico y Estadstica.
5. Lochmiller C, Johnston D, Scott A, Risman M: Genetic epidemiology study of idiopathic talipes
equinovarus. Am J Med Genet 1998; 79: 90-6.
6. Wynne-Davies R: Genetic and environmental factors in the etiology of talipes equinovarus. Clin
Orthop Relat Res, 1972; 84: 9-13.
7. Rebbeck TR, Dietz FR, Murray JC, Buetow KH: A single-gene explanation for the probability of
having idiopathic talipes equinovarus. Am Hum Genet 1993; 53: 1051-1063.
8. Wang JH, Palmer RM, Chung CS: The role of major gene in clubfoot. Am J Hum Genet. 1988; 42:
772-776.
9. Chapman C, Stott NS, Port RV, Nicol RO: Genetics of club foot in Maori and Pcific people. J Med
Genet. 2000; 37: 680-683.
10. de Andrade M, Barnholtz JS, Amos CI, Lochmiller C, Scott A, Risman M, Hecht JT: Segregation
analysis of idiopathic talipes equinovarus in a Texas population. Am J Med Genet. 1998; 79: 97-102.
11. Kruse LM, Dobbs MB, Gurnett CA: Polygenetic threshold model with sex dimorphism in clubfoot
inheritance: the Carter effect. J Bone Joint Surg Am 2003; 90: 2688-2694.
12. Silverman FS, Varaona O, Harb EJ, Sierra-Campuzano R: Ortopedia y Traumatologia, 3a edicin,
Buenos Aires, editorial medica Panamericana 2010: 158-162.
13. Honein MA, Paulozzoi LJ, Moor CA: Family history, maternal smoking and clubfoot : an indication
of a gene-environment interaction. Am J Epidemiol 2000; 152:658-665.
391
Temas selectos de actualizacin en la Ortopedia Latinoamericana
14. Hecht Al, Ester MS, Scott A, Wise CA, Iovannisci DM, Lammer EJ, Langlois PH, Blanton SH: NAT2
variation and idiopathic talipes equinovarus (clubfoot). Am J med Genet A 2007; 143: 2285-2291.
15. Lochmiller C, Johnston D, Scott A, Risman M, Hecht JT: Genetic epidemiological study of idiopathic
talipes equinovarus. Am J Med Genet 1998; 79: 90-96.
16. Karakurt L, Yilmaz E, Serin E, Bektas B, Cikim G, Gursu F: Plasma tota l Homocysteine leveling
mothers of children with clubfoot with clubfoot. J Pediatr Orthop 2003; 23: 658-660.
17. Sharp L, Miedzybrodzka Z, ardy AH, Inglis J, Madrigal L, Baker S, Chesney D, Clark C, Maffuli N:
The C677T polymorphys in the methylenetetrahydrofolate reductase gene (MTHFR), maternal use
of folic acid supplements, and risk of isolated clubfoot: a case-parent-triada analysis. Am Epidemiol
2006; 164: 852-861.
18. Wang LL, Fu WN, Li-Ling J, Li ZG, Li LY, Sun KL: HOXD13 may play a role in idiophathic congenital
clubfoot by regulating the expression of FHL1. Cytogenet Genome Res 2008; 121: 189-195.
19. Heck AL, Bray MS, Scott A, Blanton SH, Hecht JT: Variation in CASP10 gene is associated with
idiopathic talipes equinovarus. J Pediatr Orthop 2005; 25: 598-602.
20. Gurnett CA, Alaee F, Kruse LM, Desruisseau DM, Hecht JT, Wise CA, Bowcock AM, Dobbs MB:
Asymmetric lower-limb malformations in individual con homebox PITX1 gene mutation. Am J Hum
Genet 2008; 83: 616-622.
21. Shapiro MD, Marks ME, Peichel Cl, Blackman BK, Nereng KS, Jonsson B, Schluter D, Kingsley
DM: Genetic and developmental basis of evolutionary pelvic reduction in treespina sticklebacks.
Nature 2004; 428: 717-723.
22. Dobbs MB, Gurnett CA: Update on clubfoot: etiology and treatment. Clin Orthop Relat Res 2009;
467: 1146-1153.
23. Boehm S, Limpaphayom N, Alaee F, Sinclair MF, Dobbs MB: Early results of the Ponseti method
for the treatment of clubfoot in distal arthrogryposis. J Bone Joint Surg Am 2008; 90: 1501-1507.
24. Gurnett CA, Boehm S, Connolly A, Reimschisel T, Dobbs MB: Impact of congenital of congenital
talipes equinovarus etiology on treatment outcomes. Dev Med Child Neurol 2008; 50: 498-502.
25. Ippolito E, Ponseti IV: Congenital club foot in the human fetus. A histological study. J bone Joint
Surg Am 1980; 62: 8-22.
26. Wynne-Davies R: Talipes equinovarus: A review of eighty-four cases after completion of treatment.
J Bone Joint Surg (Br) 1964; 46: 464-469.
27. Irani RN, Sherman SS: The pathological anatomy of clubfoot. J Bone Joint Surg (Am) 163; 45: 45.
28. Bohm M: The embryonic origin of clubfoot. J Bone Joint Surg 1929; 11: 229.
29. Victoria-Daz A, Victoria-Daz J: Pathogenesis of idiopathic clubfoot. Clin Orthop 1984; 185: 14-25.
30. Martin RF, Milo-manso G, McComas A, Levin S: Neurogenetic origin of talipes equinovarus. In
Simons GW (ed) The Clubfoot. New york, Springer-Verlag, 1994; 39.
31. Isaacs H, Handelsman JE, Banderhorst M, Pickering A: The muscles in clubfoot- A histological,
histochemical electron microscopic study. J Bone Joint Surg (Br) 1977; 59: 465.
392
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
32. Handelsman JE, Badalamente MA: Neuromuscular studyi club foot. J Pediatr Ortop 1981; 1: 23.
33. Handelsman JE, Glasser R: Muscle pathology in clubfoot and lower motor neuron lesions. In
Simons GW (ed) The Clubfoot. New York, Springer-Verlag 1994; 21.
34. Adams RD, Denny-Brown D, Pearson CM: Diseases of muscle. New York, Hoeber, 1953; 224.
35. Sodre H, Bruschini S, Magalhaes AAC, Lourenco A: Anomalous muscle in clubfeet. In Simons GW
(ed) The Clubfoot. New York, Springer-Verlag 1994: 42.
36. Hootnik DR, Packard DR Jr, Levinsohn EM, Wladis A: A vascular hypothesis for etiology of clubfoot.
In Simons WG (ed) The Clubfoot. New York, Springer-Verlag 1994; 48.
37. Ippolito E: Update on pathologic anatomy of clubfoot. J Pediatr Orthop B 1995; 4: 17-24.
38. Deitz FR, ponseti IV, Buckwalter JA: Morphometric study of clubfoot tendon sheaths. J Pediatr
Orthop 1983; 3: 311-318.
39. Zimny Ml, Willig SJ, Roberts JM, DAmbrosia RD: An electron microscopic study of the fascia from
the medial and lateral sides of clubfoot. J Pediatr Orthop 1985; 5: 577-581.
40. Sano H, Uhthoff HK, Jarvis JG, Mansingh A, Wenckebach GF: Pathogenesis of soft-tissue contracture in club foot. J Bone Joint Surg Br 1998; 80: 641-644.
41. Davidson R, Hahn M, Hubbard A: MRI of talipes equinovarus under the age of twelve months.
Read at the annual meeting of the socit internationale de chirurgie orthopdique et de traumatologie (SICOT) 1996 Aug 18-23; Amsterdam, The Netherlands.
42. Bill PL, Versfeld GA: Congenital clubfoot: an electromyographic study. J Pediatr Orthop 1981; 2:
139-142.
43. Shimizu N: Clubfoot Deformities: In Simons WG (ed) The Clubfoot. New York, Springer-Verlag
1994; 31-388.
44. Carroll NC: Surgical technique for talipes equinovarus. Oper Tech Orthop 1993; 3(2):115-130.
45. Thomson GH: Congenital Talipes Eauinovarus and metatarsus aductus, in Simosns GW (ed): The
Childs Foot and Ankle. New York, Raven Press, 1992, 927-957.
46. Cummings RJ, Hay WP, McCluskey WP, Manzur JM, Lowell WW: Can clubfeet be evaluated
accurately and reproducibly? En Simons GW: The Clubfoot the present and view of the future,
New York, Springer-Verlag, 1994: 104-113.
47. Barriolhet J: Radiographic evaluation En Simons GW: The Clubfoot the present and view of the
future, New York, Springer-Verlag, 1994: 143-146.
48. Caterall A: A method assessment of Clubfoot deformity. Clin. Orthop. 1971; 264 48-53.
49. Dimeglio A, Bensahel H, Souchet P, Mazzeau P, Bonnet F: Clasification of Clun Foot. J. Pediatr.
Orthop. 1995; 4: 129-39.
50. Lizalde A: Clasificacin clnica pronstica del pie equino varo aducto congnito. Rev. Mex de Ort.
Y Traum. 2002; 16-2: 85-89.
393
Temas selectos de actualizacin en la Ortopedia Latinoamericana
51. Morcuende JA, Dolan LA, Dietz FR y Ponseti IV. Radical Reduction in the Rate of Extensive
Corrective Surgery for Clubfoot Using the Ponseti Method. Pediatrics 2004; 113:2 376-380.
52. Laaveg SJ, Ponseti IV.Long term results of treatment of congenital club foot. J Bone Joint Surg
Am. 1980 62:23- .
53. Ponseti IV. Clubfoot Management. J Ped Orthop 2000, 20 (6): 699-700.
54. Cooper DM, Dietz FR: Treatment of Idiopathic clubfoot. A thirtty-year follow-up note. J Bone Joint
Surg Am. 1995, 77: 1477-1489.
55. Ponseti IV. Congenital Clubfoot: Fundamentals of Treatment, Oxford Medical Publications, 1996.
56. Kite JH. Non-operative treatment of congenital clubfeet. Southern Med. J. 1930 23:337-342.
57. Kite JH. The Clubfoot. Grune & Stratton, New York, London, 1964.
58. Adam G, Hassani S, Krzak J, et al. Long-Term Outcome Evaluation in Young Adults Following
Clubfoot Surgical Release. J Ped Orthop 2010, 30 (4):379-385.
59. Dobbs MB, Nunley R y Schoenecker PL Long-Term Follow-up of Patients with Clubfeet Treated
with Extensive Soft-Tissue Release. J Bone Joint Surg Am. 2006. 88 (5); 986-996.
60. Ponseti IV, Smoley EN. Congenital Club Foot: The Results of Treatment. J Bone Joint Surg Am.
1963. 45(2); 261-344.
61. Morcuende JA, Abbasi D, Dolan LA, Ponseti IV.Results of an Accelerated Ponseti Protocol for
Clubfoot. J Ped Orthop 2005, 25 (5): 623-626.
62. Dobbs MB, Rudzki JR, Purcell DB, et al. Factors Predictive of Outcome After Use of the Ponseti
Method for the Treatment of Idiopathic Clubfeet.. J Bone Joint Surg Am. 2004. 86 (1); 22-27.
63. Herzenberg, JE, Radler C y Bor N. Ponseti Versus Traditional Methods of Casting for Idiopathic
Clubfoot. J Ped Orthop 2002, 22(4): 517-521.
64. Zionts, LE, Zhao G, Hitchcock K, et al. Has the rate of Extensive Surgery to Treat Idiopathic
Clubfoot Declined in the United States ? J Bone Joint Surg Am. 2010, 92(4); 882-889.
65. Halanski MA, Davison JE, Huang JE, et al. Ponseti Method Compared with Surgical Treatment of
Clubfoot: A Prospective Comparison. J Bone Joint Surg Am. 2010. 92 (2); 270-278.
66. Gerlach DJ, Gurnett CA, et al. Early Results of the Ponseti Method for the Treatment of Clubfoot
Associated with Myelomeningocele.. J Bone Joint Surg. Am. 2009, 91(6); 1350-1359.
67. Janicki JA, Narayanan UG, Harvey B, et al. Treatment of Neuromuscular and Syndrome-Associated (Nonidiopathic) Clubfeet Using the Ponseti Method. J Ped Orthop 2009, 29 (4): 393-397.
68. Janicki JA, Narayanan UG, Harvey BJ, et al. Comparison of Surgeon and Physiotherapist-Directed
Ponseti Treatment of Idiopathic Clubfoot. J Bone Joint Surg Am. 2009. 91 (5); 1101-1108.
69. Tindall AJ, Steinlechner CW, Christopher BD, et al. Results of Manipulation of Idiopathic Clubfoot
Deformity in Malwi by Orthopaedic Clinical Officers using the Ponseti Method: A Realistic Alternative for the Developing World ? J Ped Orthop. 2005. 25 (5): 627-629.
394
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Fracturas Supracondleas
Humerales en el Nio
Dr. Ren Fonseca Gmez
Especialista en Ortopedia y Traumatologa.
Profesor del Postgrado de Ortopedia y Traumatologa de la Universidad Nacional Autnoma de Honduras 2005 2011.
Mdico Especialista Base en la Sala de Ortopedia de Adultos del Hospital Escuela. Tegucigalpa, Honduras.
Presidente de la Asociacin Hondurea de Ortopedia y Traumatologa (ASHOT) perodo 2011 2013.
Correspondencia: reneortoman@yahoo.com
Tel. 504-99727575
Dr. Jader Riad Abumohor
Especialista en Ortopedia y Traumatologa.
Profesor del Postgrado de Ortopedia y Traumatologa de la Universidad Nacional Autnoma de Honduras 2009 2011.
Mdico Especialista Base en la Sala de Ortopedia del Instituto Hondureo de Seguridad Social. Tegucigalpa, Honduras.
Director Acadmico y Cientfico de la Asociacin Hondurea de Ortopedia y Traumatologa (ASHOT)
perodo 2011 2013.
Correspondencia: khader_abumohor@yahoo.com
Tel. 504-99850114
INTRODUCCIN
Las fracturas de codo en la poblacin
peditrica representan del 5 al 15 % de todas
las fracturas, y del 50 al 70 % de las mismas
son fracturas supracondleas; ocurre con
ms frecuencia entre los 3 a los 10 aos
de edad, se presenta con mayor frecuencia
en el sexo masculino (1, 2,3), pero ltimamente se est estrechando la brecha entre
ambos sexos; con mayor frecuencia se ve
afectado el miembro no dominante (1,2),
lo cual coincide con nuestra experiencia.
Dada su frecuencia, complejidad de manejo,
as como las diferentes complicaciones
tempranas y tardas, y su impacto socioeconmico en el sistema de salud, se abordarn
los aspectos ms importantes de la misma.
ANATOMIA
Es necesario conocer la anatoma del
tercio distal del hmero para entender y
conocer el mecanismo de la lesin, las
fracturas supracondleas ocurren en una
zona debilitada por la anatoma del tercio
distal del hmero, conformada por dos
columnas una lateral y otra medial las
cuales se conectan por un estrecho y dbil
puente seo, ya que en la cara posterior
se encuentra la fosa olecraneana y en su
cara anterior la fosa coronoide, adems de
la arquitectura sea compleja, hay varios
estructuras neurovasculares importantes
que se ven involucradas en este tipo de
lesiones; en la cara anterior transcurre el
nervio mediano y la arteria braquial, en su
395
Temas selectos de actualizacin en la Ortopedia Latinoamericana
cara lateral justa proximal a la fosa olecraneana cruza en nervio radial de posterior a
lateral, y medialmente se encuentra el nervio
cubital que transcurre posterior al epicndilo
medial.
MECANISMO DE LESION
Se divide en dos tipos, de extensin y
flexin, las ms frecuentes son la fracturas
por extensin las cuales representan entre el
95 al 98 % de todas las lesiones, ocurriendo
en cadas con la extremidad en extensin
completa (1,3,4), donde el olecranon esta
ocupando la fosa olecraneana, en este tipo
de lesin el fragmento distal se desplaza
hacia posterior, en nuestro medio hay un
aumento en el nmero de pacientes con este
tipo de lesiones en las temporadas frutales,
ocasionado por las cadas de los rboles
donde suelen interponer las extremidades superiores en extensin, y las cadas
de altura al usar animales como medio de
transporte. Y las fracturas en flexin menos
frecuentes, donde su mecanismo de lesin
es cadas con trauma directo en el codo (1,
3,5), donde se desplaza el fragmento distal
hacia anterior.
CLASIFICACION
Se clasifican segn el grado de desplazamiento radiolgico, descrita por primera vez
por Gartland en 1959.
Tipo I: Sin desplazamiento o desplazamiento mnimo, la almohadilla grasa puede
ser el nico signo de la fractura, en la cuales
no hay ruptura del periostio lo cual las
convierte en fracturas estables.
Tipo II: Desplazada, con una cortical
intacta, done forma una bisagra con el
fragmento distal hacia posterior en la
fracturas en extensin, y angulacin hacia
anterior en las fracturas en flexin.
Tipo III: Desplazada, con ambas corticales
rotas, en las cuales hay ruptura importante
del periostio, acompaada de lesin de
396
partes blandas as como de lesiones neurovasculares. (6)
DIAGNOSTICO RADIOLOGICO
Es necesario una proyeccin anteroposterior del tercio distal del hmero, la cual
se obtiene colocando el brazo en contacto
con la mesa de rayos - x y no solo el codo,
adems se necesita una proyeccin lateral
del codo, la cual es de suma importancia
ya que con esta se toma la decisin de
manejo de la mayora de las fracturas supracondleas, en presencia de lesiones hay
dos parmetros que hay que evaluar en la
proyeccin anteroposterior, el ngulo de
Baumann el cual se conforma de la interseccin entre una lnea que se traza proximal
al centro de osificacin del capitellum con
una lnea dibujada perpendicular a la difisis
humeral, que suele ser de 8 a 26 grados,
la disminucin del mismo indica deformidad
en varo (7,8,9), en la proyeccin lateral se
puede trazar una lnea a lo largo de la cortical
anterior del hmero, la cual debe atravesar
al capitellum a travs de su tercio medio, en
las fracturas en extensin suele atravesarlo anterior, muchas veces el nico signo de
fractura en la proyeccin lateral puede ser el
signo de almohadilla grasa.
EVALUACION CLINICA
Al enfrentar un codo post traumtico
doloroso en la poblacin peditrica, hay que
realizar una evaluacin clnica minuciosa,
ya que el diagnstico de fracturas supracondleas puede ser difcil en los pacientes con
fracturas tipo I, y fcil en las tipo III pero no
as las lesiones asociadas de partes blandas
y neurovasculares; no hay que olvidar que
puede acompaarse de otra fractura en el
miembro ipsilateral, con ms frecuencia
fractura metafisiaria distal del radio. Durante
el examen, se debe evaluar los pulsos
distales, presencia de edema, equimosis,
arrugas en piel o cualquier lesin en piel, por
la frecuencia del sndrome compartimental, especialmente en miembros donde hay
mas de una lesin, en ocasiones se logra
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
observar un codo en forma de S donde
se hace prominente el olecranon, el signo
de Kirmison que consiste en la aparicin
de una zona equimtica en la cara anterior
del codo, ocasionada por lesin importante
del musculo braquial, lo que nos sugiere la
gravedad de la lesin. (10, 11, 12, 13,14)
por separado, de manera que la evaluacin
neurolgica deber evaluar el estado motor
y sensitivo de la extremidad afectada; la
evaluacin vascular deber evaluar la
funcin esttica y dinmica, siendo esta la
ms importante ya que nos orienta sobre la
irrigacin muscular.
Todo paciente con este tipo de fractura,
debe vigilarse muy de cerca, para evitar la
instauracin de un sndrome compartimental
que es la complicacin inmediata ms devastadora para la extremidad del paciente,
y que podra dejar secuelas graves permanentes en l.
Fig. 1 Signo de Kirmison
La prevalencia de lesiones neurolgicas es de 5 a 15 % especialmente el nervio
cubital por lo que la evaluacin neurolgica es de suma importancia en este tipo de
lesiones, a pesar de lo difcil de realizarla en
este tipo de lesiones (13,14) por la poca colaboracin de los nios por el dolor intenso.
TRATAMIENTO
Histricamente dentro del tratamiento
de las fracturas supracondleas humerales
en nios se han utilizado una amplia gama
de mtodos tanto conservadores como quirrgicos entre ellos podemos mencionar la
traccin esqueltica al plano de la cama o
al cenit, reduccin cerrada y colocacin de
yeso braquiopalmar, reduccin abierta o
cerrada y fijacin con pines percutneos de
diferentes configuraciones (1); su utilizacin
depender del tipo de fractura segn la clasificacin de Gartland y de las caractersticas propias del paciente y su lesin.
Es indispensable realizar una evaluacin
integral del paciente y descartar lesiones
asociadas ipsilaterales en su extremidad. La
evaluacin neurovascular deber realizarse
El mecanismo ms frecuente de
produccin de la fractura supracondlea
humeral en nios es en hiperextensin; a
todos ellos se les colocar una frula con
20-30 grados de flexin del codo mientras
se realiza la evaluacin inicial y se toman las
radiografas para decidir el manejo definitivo
de la lesin. El mtodo de tratamiento
depender del grado de desplazamiento de
la fractura, edema y presencia o ausencia
de lesin vascular. (2)
Para las fracturas tipo I segn Gartland
se recomienda la colocacin de yeso braquiopalmar a 90, rayos-x control semanal
para asegurarnos que no se desplace la
fractura y retiro de yeso a las 3 a 4 semanas
dependiendo de la edad del paciente. (15,16)
Las fracturas tipo II segn Gartland sin
lesin neurovascular o edema severo sern
manejadas con reduccin cerrada y fijacin
con pines percutneos ms colocacin de
yeso braquiopalmar a 90. (2, 15,16)
Finalmente las fracturas tipo III segn
Gartland sern manejadas idealmente con
reduccin cerrada y fijacin con pines percutneos ms colocacin de yeso, pero
aquellas fracturas con gran desplazamiento,
o muy inestables probablemente necesitarn reduccin abierta. (2)
397
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Tcnica Quirrgica
La extremidad afectada se coloca sobre
el intensificador de imgenes, se procede
a realizar la reduccin cerrada realizando
maniobras de traccin, flexin del codo
y se estabiliza la difisis humeral con una
mano mientras se corrige la deformidad con
la otra, se lleva el codo a flexin de 130 y
pronacin del antebrazo; se comprueba la
reduccin con el intensificador de imgenes
en proyecciones AP Lateral y se procede
a realizar la fijacin con pines percutneos
e inmovilizacin con yeso braquiopalmar a
90. Se mantiene en observacin durante 24
horas para vigilar el estado neurovascular.
Las dos configuraciones ms utilizadas son
pines externos divergentes y pines cruzados
a travs de ambos epicndilos, los cuales
biomecnicamente brindan la configuracin ms estable para la fijacin de estas
fracturas. Se recomienda utilizar pines de
2.0 milmetros ya que los de menor dimetro
se fatigan con facilidad. (2,18)
El procedimiento quirrgico de reduccin
abierta siempre estar indicado en fracturas
irreductibles, lesin vascular y fracturas
expuestas.
COMPLICACIONES
La reduccin abierta est asociada a
ciertas complicaciones como: prdida del
Movimiento normal del arco del codo,
cbito varo, infeccin, retraso o
Detencin del crecimiento por lesin de
la fisis, miositis osificante y lesin neurovascular. (17)
Las fracturas supracondleas humerales
pueden tener complicaciones inmediatas
y tardas. Dentro de las complicaciones
inmediatas tenemos las infecciones y las
lesiones neurolgicas que puede presentarse en un 5-16% de los pacientes, de
los cuales el 80% son neurapraxias. Las
lesiones neurolgicas pueden ser secundarias a traccin, trauma directo, isquemia
o iatrogenia por la fijacin percutnea. Se
398
prefiere un manejo expectante inicialmente
durante los primeros 6 meses, sino existe
mejora clnica se realiza una exploracin
quirrgica. Durante este tiempo se realizan
evaluaciones peridicas con estudios de
velocidad de conduccin nerviosa y electromiografa para evaluar los progresos. El
nervio ulnar es el ms afectado, luego el
mediano y en menor frecuencia el radial.
Las causas de iatrogenia del nervio ulnar
podran explicarse debido a que en el acto
quirrgico para realizar la fijacin a travs
del epicndilo medial al aumentar la flexin
del codo, se disminuye el volumen del canal
ulnar inmediatamente junto al epicndilo
hacindolo vulnerable, y en los casos en
que exista edema severo puede ser difcil
palpar el epicndilo medial y as lesionarlo
al introducir el pin. (17,18)
La complicacin tarda ms frecuente es
el cbito varo, como consecuencia de una
consolidacin viciosa y no por lesin de la
fisis. La rigidez articular del codo puede
presentarse en un 5-10% de los pacientes
los cuales tendrn limitacin funcional entre
5-10 de flexo-extensin del codo.
METODO PREFERIDO DEL AUTOR
Las fracturas tipo I y tipo II son manejadas
de la misma forma que la mayora de los
autores; conservadoramente con yeso braquiopalmar por 4 semanas para las tipo I y
reduccin cerrada y fijacin con pines percutneos ms yeso braquiopalmar por 6
semanas para las fracturas tipo II.
Para el tratamiento de las fracturas tipo III
se prefiere colocar al paciente en decbito
prono, ya que al momento de la reduccin
se puede controlar mejor la rotacin de los
fragmentos y realizar una mejor fijacin. En
nuestra experiencia preferimos realizar reducciones cerradas y fijacin con pines percutneos laterales divergentes para evitar
lesionar el nervio ulnar al introducir pines
por el epicndilo medial. Las fracturas muy
inestables se reducen mejor al colocar un
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Fig.1 Estudio radiolgico de paciente con fractura supracondlea humeral tipo III, se realiz reduccin cerrada y
fijacin con dos pines percutneos laterales divergentes.
pin endomedular inicialmente y luego dos
pines cruzados a travs de ambos epicndilos cuya configuracin brinda mayor estabilidad. Si no se logra una reduccin aceptable
se realiza una reduccin abierta.
Figura 2 Fractura supracondlea humeral tipo III
inestable, se realiz reduccin cerrada y fijacin con
pines percutneos cruzados con la cual se obtuvo
una adecuada estabilidad.
CONCLUSIONES
Las fracturas supracondleas humerales
en el nio deben ser manejadas con mucha
cautela por el traumatlogo ya que una
decisin errada al inicio puede provocar
secuelas permanentes en el nio, ya sea
al momento de su diagnstico o tratamiento inicial. Una adecuada evaluacin de la
extremidad nos evitar problemas o complicaciones en nuestros pacientes.
Universalmente las fracturas tipo I sern
de manejo conservador, y las tipo II y III de
forma quirrgica con las tcnicas ya establecidas.
BIBLIOGRAFA
1. Rico Claros, Julio. Fracturas Supracondleas Humerales en la Edad Peditrica. Honduras
Peditrica Vol.12 Num.1 Ene-Mar 1989.
2. Zamorano H, Alfonso Galln L , Echanda C. Evaluacin del tratamiento y complicaciones fracturas
supracondleas de hmero distal en el Hospital Universitario del Valle (enero 2000 a diciembre
2001). Rev. Col. de Or. Tra. 2006; Volumen 20 - No. 1: 37
3. Farnsworth CL, Silva PD, Mubarak SJ: Etiology of supracondylar humerus fractures. J Pediatr
Orthop 1998; 18:38.
4. Abraham E, Powers T, Witt P, et al: Experimental hyperextension supracondylar fractures in
monkeys. Clin Orthop Relat Res 1982; 171:309.
5. Wilkins KE: Supracondylar fractures: whats new?. J Pediatr Orthop B 1997; 6:110.
399
Temas selectos de actualizacin en la Ortopedia Latinoamericana
6. Gartland JJ: Management of supracondylar fractures of the humerus in children. Surg Gynecol
Obstet 1959; 109:145.
7. Camp J, Ishizue K, Gomez M, et al: Alteration of Baumanns angle by humeral position: Implications for treatment of supracondylar humerus fractures. J Pediatr Orthop 1993; 13:521.
8. Keenan WN, Clegg J: Variation of Baumanns angle with age, sex, and side: Implications for its use
in radiological monitoring of supracondylar fracture of the humerus in children. J Pediatr Orthop
1996; 16:97.
9. Worlock P: Supracondylar fractures of the humerus. Assessment of cubitus varus by the Baumann
angle. J Bone Joint Surg Br 1986; 68:755.
10. Minkowitz B, Busch MT: Supracondylar humerus fractures. Current trends and controversies.
Orthop Clin North Am 1994; 25:581.
11. Mitsunari A, Muneshige H, Ikuta Y, et al: Internal rotation deformity and tardy ulnar nerve palsy after
supracondylar humeral fracture. J Shoulder Elbow Surg 1995; 4:23.
12. Wilkins KE, Morrey BF, Jobe FW, et al: The elbow. Instr Course Lect 1991; 40:1.
13. Campbell CC, Waters PM, Emans JB, et al: Neurovascular injury and displacement in type III supracondylar humerus fractures. J Pediatr Orthop 1995; 15:47.
14. Dormans JP, Squillante R, Sharf H: Acute neuro-vascular complications with supracondylar
humerus fractures in children. J Hand Surg [Am] 1995; 20:1.
15. Marenco, Eddy Alberto;Larronda Casas, Jos; Ojeda, Flora del Carmen; Armera, Jos Antonio.
Fracturas Supracondleas en Nios y Adolescentes. Revista Mexicana de Ortopedia y Traumatologa 1999 13(1) Ene-Feb. 55-57.
16. De la Fuente Valdez, Ren A., Gonzalez Salinas, Mario; Garcia Garza, Lus. Experiencia Clnica
en el Tratamiento de Fracturas Supracondleas del Hmero en Nios. Medicina Universitaria, Vol.6
Num.22, Ene-Mar 2004 28-32.
17. Torres Zavala, Adolfo; Bentes, Rolando; Meza Reyes, Gilberto; Patrn Galindo, Juan. Lesiones
Neurolgicas en Fracturas Supracondleas Humerales en nios. Revista Mexicana de Ortopedia y
Traumatologa 1997, 11(5); Sep-Oct; 310-312.
18. Delgado Brambila, Humberto; Mendoza Ramos, Rafael; Plata Olgun, Gustavo; Cristiani Diaz,
Gerardo; Estrada, Csar. Fracturas Supracondleas del Hmero en Nios. Manejo con Manipulacin Cerrada y Fijacin Percutnea con Clavos Cruzados. Acta Ortopdica Mexicana 2004; 18(6):
Nov-Dic: 240-244.
400
Vous aimerez peut-être aussi
- Tendón: Valoración y tratamiento en fisioterapiaD'EverandTendón: Valoración y tratamiento en fisioterapiaÉvaluation : 5 sur 5 étoiles5/5 (4)
- Manual de pruebas diagnósticas: Traumatología y ortopediaD'EverandManual de pruebas diagnósticas: Traumatología y ortopediaÉvaluation : 4 sur 5 étoiles4/5 (3)
- Libres de Traumatologia y OrtopediaDocument6 pagesLibres de Traumatologia y OrtopediaElmer Narvaez25% (4)
- Principios de tratamiento en fracturas de extremidadesD'EverandPrincipios de tratamiento en fracturas de extremidadesÉvaluation : 5 sur 5 étoiles5/5 (3)
- Cirugia de La ManoDocument116 pagesCirugia de La ManoJose100% (9)
- Traumatología deportiva en el fútbol: Actualizaciones en Medicina del Deporte, Cirugía Ortopédica y Traumatología en el fútbolD'EverandTraumatología deportiva en el fútbol: Actualizaciones en Medicina del Deporte, Cirugía Ortopédica y Traumatología en el fútbolÉvaluation : 3 sur 5 étoiles3/5 (3)
- Síndrome Del Angular Del Omóplato. Latigazo Cervical. FibromialgiaD'EverandSíndrome Del Angular Del Omóplato. Latigazo Cervical. FibromialgiaPas encore d'évaluation
- Fundamentos de ortopedia y traumatologíaD'EverandFundamentos de ortopedia y traumatologíaPas encore d'évaluation
- Planificacion de Protesis de Rodilla Protesis de RodillaDocument82 pagesPlanificacion de Protesis de Rodilla Protesis de RodillaElmer NarvaezPas encore d'évaluation
- Fracturas Del Miembro SuperiorDocument118 pagesFracturas Del Miembro SuperiorGabriel Silva BarraPas encore d'évaluation
- Simulación clínica: una experiencia en fisioterapiaD'EverandSimulación clínica: una experiencia en fisioterapiaPas encore d'évaluation
- PeriodontoDocument17 pagesPeriodontoDaniSanchezPas encore d'évaluation
- Introducción al análisis de la marchaD'EverandIntroducción al análisis de la marchaÉvaluation : 4.5 sur 5 étoiles4.5/5 (2)
- Enfermedades neuromusculares: Bases para la intervenciónD'EverandEnfermedades neuromusculares: Bases para la intervenciónPas encore d'évaluation
- Urgencias Ortopedicas ExtremidadesDocument442 pagesUrgencias Ortopedicas ExtremidadesIsaac G. Flores100% (10)
- Manual de Ortopedia y Traumatologia PUCDocument130 pagesManual de Ortopedia y Traumatologia PUCWilson Martinez100% (2)
- Educación en fisioterapia: diálogos académicos en la Universidad del Rosario, 1996-2016D'EverandEducación en fisioterapia: diálogos académicos en la Universidad del Rosario, 1996-2016Pas encore d'évaluation
- MC Rae TobilloDocument46 pagesMC Rae TobilloAntonio BrennanPas encore d'évaluation
- Principios ArtrsoDocument481 pagesPrincipios ArtrsoSergioPas encore d'évaluation
- Principios básicos de patología para fisioterapia: Volumen ID'EverandPrincipios básicos de patología para fisioterapia: Volumen IPas encore d'évaluation
- Prótesis de CaderaDocument78 pagesPrótesis de CaderaMel HCayojaPas encore d'évaluation
- Fracturas de Pelvis y AcetabuloDocument85 pagesFracturas de Pelvis y AcetabuloJavier Segales Rojas100% (2)
- Ortopedia Lotke 2a Edicion PDFDocument835 pagesOrtopedia Lotke 2a Edicion PDFNacho Cifuentes Blanc100% (6)
- Fracturas de Tibia y PeronéDocument79 pagesFracturas de Tibia y Peronéadriana paliz67% (3)
- Ejercicios Prácticos de Deglución AtípicaDocument4 pagesEjercicios Prácticos de Deglución AtípicaAntonio J. Navarro Jiménez75% (4)
- Urgencias Ortopedicas Columna VertebralDocument296 pagesUrgencias Ortopedicas Columna VertebralJoseCarlos Gomar100% (2)
- Abordajes Quirurgicos de CaderaDocument46 pagesAbordajes Quirurgicos de CaderaGuillermo Redondo100% (2)
- 01 - MeniscosDocument109 pages01 - MeniscosMariantonia SotoPas encore d'évaluation
- Ejercicio de Qigong para La VistaDocument9 pagesEjercicio de Qigong para La VistaGilberto Acacio100% (1)
- PDFDocument68 pagesPDFAlexandra Gómez50% (4)
- Luxaciones RadiocarpianasDocument57 pagesLuxaciones RadiocarpianasRicardoRodLpz100% (1)
- Principios básicos de patología para fisioterapia: Volumen IID'EverandPrincipios básicos de patología para fisioterapia: Volumen IIPas encore d'évaluation
- Libro Ortopedia (FT)Document58 pagesLibro Ortopedia (FT)Lara Waq0% (2)
- Deformidades Angulares de Las Extremidades Inferiores en La Edad Infantil Y Adolescencia 1era EdDocument163 pagesDeformidades Angulares de Las Extremidades Inferiores en La Edad Infantil Y Adolescencia 1era EdDesciertos Mares100% (3)
- Traumatolog A Infantil para M Dicos Residentes y Pediatras - Gregorio BenitoDocument251 pagesTraumatolog A Infantil para M Dicos Residentes y Pediatras - Gregorio Benitotpsc20100% (2)
- Manual Del Participante RIG PASSDocument22 pagesManual Del Participante RIG PASSJG Jasper Hernandez Meza100% (7)
- Principios de OsteosintesisDocument32 pagesPrincipios de OsteosintesisElmer Narvaez100% (1)
- Manual ABP de Ortopedia y TraumatologiaDocument614 pagesManual ABP de Ortopedia y TraumatologiaMakaberto Azad Gutierrez86% (7)
- CompendioPatologiaColumna VertebralDocument290 pagesCompendioPatologiaColumna VertebralJose Manuel Garcia100% (1)
- Exploracion FisicaDocument34 pagesExploracion FisicaKingston Urena WongPas encore d'évaluation
- Abordajes Quirurgicos de La CaderaDocument75 pagesAbordajes Quirurgicos de La CaderaKaren Caltieri80% (5)
- Abordajes de Tobillo y PieDocument126 pagesAbordajes de Tobillo y PieAlexi Garcia100% (2)
- Exploración Clínica en Ortopedia - Joshua ClelandDocument526 pagesExploración Clínica en Ortopedia - Joshua ClelandMaria DanielaPas encore d'évaluation
- Tecnica QX Cadera Smith&NephewDocument34 pagesTecnica QX Cadera Smith&NephewmontsevPas encore d'évaluation
- Cubrimiento Cutaneo de La Mano FinalDocument60 pagesCubrimiento Cutaneo de La Mano Finalandresfel37100% (3)
- Fijadores Externos CompletoDocument29 pagesFijadores Externos CompletoJAVIER ARTEAGA100% (13)
- Placa LCP para FracturasDocument28 pagesPlaca LCP para Fracturasniceforo89% (9)
- Biol Biomec de Las Placa LCP AODocument27 pagesBiol Biomec de Las Placa LCP AOMartín Sanchez VasquezPas encore d'évaluation
- Lesiones Del Labrum Glenoideo en Hombro EstableDocument12 pagesLesiones Del Labrum Glenoideo en Hombro Establebarbara liuva chia policarpoPas encore d'évaluation
- Inestabilidad Del Carpo FinalDocument85 pagesInestabilidad Del Carpo FinalRayén Aránguiz Borgeaud100% (8)
- Abordajes de Tobillo y PieDocument126 pagesAbordajes de Tobillo y Pieljaramillo_25100% (1)
- Tecnica Quirurgica Placa Anatomica Distal Medial de Tibia PDFDocument28 pagesTecnica Quirurgica Placa Anatomica Distal Medial de Tibia PDFGabriela Ballestero ContrerasPas encore d'évaluation
- Ortopedia Pediatrica Guias Clinicas INRDocument48 pagesOrtopedia Pediatrica Guias Clinicas INRVictor BarbosaPas encore d'évaluation
- Vias Aborcuo RadDocument15 pagesVias Aborcuo RadWave RunnerPas encore d'évaluation
- Conceptos de Ortopedia y TraumatologìaDocument95 pagesConceptos de Ortopedia y Traumatologìakineunab80% (10)
- Ao InfantilDocument20 pagesAo Infantilfreddydelgado786142Pas encore d'évaluation
- Técnica de Bristow-Latarjet en La Inestabilidad Glenohumeral AnteriorDocument5 pagesTécnica de Bristow-Latarjet en La Inestabilidad Glenohumeral AnteriordrjorgewtorresPas encore d'évaluation
- Artroplastia de Reseccion de Cadera Manejo Con FiDocument7 pagesArtroplastia de Reseccion de Cadera Manejo Con FiGabriela PadillaPas encore d'évaluation
- Complicaciones de FracturasDocument33 pagesComplicaciones de FracturasHector QuillaPas encore d'évaluation
- BIOMECÁNICA DEL CODO CompletoDocument23 pagesBIOMECÁNICA DEL CODO CompletoOvidio VegaPas encore d'évaluation
- Anestesia LocalDocument59 pagesAnestesia LocalMariel RamirezPas encore d'évaluation
- Sistema Nervioso AutonomoDocument33 pagesSistema Nervioso AutonomoJose SilvaPas encore d'évaluation
- AndrologíaDocument6 pagesAndrologíaRocio MoralesPas encore d'évaluation
- Liquidos Annual Update in Intensive Care and Emergency Medicine 2020.af - EsDocument21 pagesLiquidos Annual Update in Intensive Care and Emergency Medicine 2020.af - EsCarolina100% (1)
- Cambios en Tu Hijo Adolescente - Roberto FontanarrosaDocument5 pagesCambios en Tu Hijo Adolescente - Roberto FontanarrosaSebastian CordobaPas encore d'évaluation
- Anatomía VegetalDocument3 pagesAnatomía Vegetalsteven chicaPas encore d'évaluation
- Denise A. Agnew - Corazones OcultosDocument26 pagesDenise A. Agnew - Corazones OcultosMew Rincone100% (1)
- Cadenas CarbonadasDocument10 pagesCadenas Carbonadasfarid elias leónPas encore d'évaluation
- 8-Metabolismo MicrobianoDocument122 pages8-Metabolismo MicrobianoAsagi ShiroyamaPas encore d'évaluation
- GUIA 7mo - CCNN - La CélulaDocument3 pagesGUIA 7mo - CCNN - La CélulaAlejandro CarePas encore d'évaluation
- NEUROTRANSMISORESDocument19 pagesNEUROTRANSMISORESTatiana Pérez83% (6)
- Tubo DigestivoDocument1 pageTubo DigestivoCarolina VillarroelPas encore d'évaluation
- 069 - Fisiología Del GustoDocument8 pages069 - Fisiología Del GustowilliamPas encore d'évaluation
- Vickie Taylor - Eclipse de AmorDocument120 pagesVickie Taylor - Eclipse de AmorryssPas encore d'évaluation
- Guía 2 - Grado Octavo 2015 - 2015 - Organos Receptores (Parte 2)Document8 pagesGuía 2 - Grado Octavo 2015 - 2015 - Organos Receptores (Parte 2)jadg0070scribdPas encore d'évaluation
- Salud Bucal Serums 2017Document32 pagesSalud Bucal Serums 2017Gílmer Manuel Asencio Ortiz50% (2)
- Sistema EndocrinoDocument5 pagesSistema EndocrinoMiguel Angel RamosPas encore d'évaluation
- 6 Consejos para Curar El Mal Aliento: 6 Consejos para Eliminar El Mal AlientoDocument4 pages6 Consejos para Curar El Mal Aliento: 6 Consejos para Eliminar El Mal AlientoeliminarelmalalientoPas encore d'évaluation
- Trabajo Práctico Fisiología RenalDocument4 pagesTrabajo Práctico Fisiología RenalTomas Perez ColmanPas encore d'évaluation
- Semiología Cardiaca PracticaDocument21 pagesSemiología Cardiaca PracticaKarina100% (1)
- Actuación Fisioterápica en El Proceso Educativo Del Deporte BaseDocument6 pagesActuación Fisioterápica en El Proceso Educativo Del Deporte BaseAlejandroPas encore d'évaluation
- Guía de Actividades Teórico - PrácticasDocument60 pagesGuía de Actividades Teórico - PrácticasCami VysinPas encore d'évaluation
- Tejido OseoDocument33 pagesTejido Oseosofia rodriguezPas encore d'évaluation
- Anatomía de Los Tallos y Yemas de La VidDocument4 pagesAnatomía de Los Tallos y Yemas de La VidJerson De La CruzPas encore d'évaluation
- Serie Normas Tecnicas Nro 37Document104 pagesSerie Normas Tecnicas Nro 37Lenin Torres AndradePas encore d'évaluation
- Curso ECG - 6 Infarto Agudo de Miocardio - PpsDocument160 pagesCurso ECG - 6 Infarto Agudo de Miocardio - PpsCesar VargasPas encore d'évaluation