Académique Documents
Professionnel Documents
Culture Documents
Endocarditis Infecciosa
Transféré par
AbelDescription originale:
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Endocarditis Infecciosa
Transféré par
AbelDroits d'auteur :
Formats disponibles
Capítulo 41
Endocarditis infecciosa.
Tratamiento y profilaxis
Carmen Olivera Avezuela
Sección de Cardiología Pediátrica. Hospital Universitario Puerta del Mar. Cádiz
INTRODUCCIÓN
La endocarditis infecciosa (EI) es una enfermedad en la que uno o varios microor-
ganismos infectan el endocardio, las válvulas o las estructuras relacionadas, general-
mente sobre una lesión anterior. Puede ser súbita y aguda, pero más frecuentemente es
subaguda y larvada, lo que puede retrasar el diagnóstico. Rara en la infancia, es mortal
sin tratamiento, y su morbimortalidad sigue siendo importante a pesar de los avances
en antimicrobianos y de la difusión de su profilaxis entre los niños susceptibles.
Crecientes grupos de riesgo son los supervivientes de cirugías cardiacas complejas y
de cuidados intensivos que precisan catéteres intravasculares, especialmente neonatos,
así como los inmunodeprimidos y los adictos a drogas por vía intravenosa (aun sin car-
diopatía previa). La ecocardiografía-Doppler aporta actualmente criterios básicos para
el diagnóstico y seguimiento.
Cabe destacar cambios recientes de actitud ante la enfermedad como una importan-
te restricción en la profilaxis antibiótica junto a un mayor énfasis en la información y
la advertencia clara a la población de riesgo, así como el recurso rápido a la ecogra-
fía (transtorácica y transesofágica) y a la bacteriología en esta población para un trata-
miento precoz, que incluye con más frecuencia la cirugía, incluso en la fase activa.
ETIOLOGÍA
Los agentes etiológicos de la EI son bacterias y, más raramente, hongos, Rickettsias
o Chlamydias.
Las bacterias más frecuentemente aisladas son cocos grampositivos (antiguamen-
te más del 90%):
• Streptococcus grupo viridans (alfa-hemolíticos), el más frecuente tras procedi-
mientos o enfermedades dentales; S. sanguis, mitis, mutans, etc. [32%]), o
581
41.Carmen Olivera Avezuela.indd 581 22/11/10 13:12:58
Endocarditis infecciosa. Tratamiento y profilaxis
• Staphylococcus, más ligados a formas agudas, graves como la EI precoz tras ciru-
gía cardiaca, a toxicómanos por vía venosa, a neonatos y a pacientes con catéteres
vasculares y prótesis (S. aureus [27%], S. epidermidis, S. lugdunensis, S. coagula-
sa-negativos [12%]). Las cepas meticilín-resistentes asociadas a la comunidad están
apareciendo también en el medio hospitalario, y se incrementa la resistencia a la van-
comicina.
• El S. pneumoniae y el S. agalactiae causan raras veces EI en niños, siendo muy
invasivos, especialmente sobre las válvulas mitral y aórtica, y acompañándose a veces
de infección sistémica severa.
• El Enterococcus (4%) es el más encontrado tras procedimientos genitourinarios
o gastroduodenales.
• Un grupo de Streptococcus alfa-hemolíticos requiere L-cisteína o piridoxina para
su crecimiento: son las denominadas Abiotrophia sp., que presentan menor suscepti-
bilidad a los antibióticos betalactámicos.
• Otras bacterias aisladas (4% en otros tiempos; ahora hasta un 17-30% de los
casos) son las pertenecientes al denominado grupo HACEK (Haemophilus parain-
fluenzae, H. aphrophilus, H. paraphrophilus, Actinobacillus actinomycetemcomitans,
Cardiobacterium hominis, Eikenella sp. y Kingella kingae), muy comunes en neona-
tos e inmunodeprimidos.
• La Pseudomonas aeruginosa o Serratia marscenses se encuentran en drogadictos.
• Esporádicamente se describen nuevos agentes bacterianos (Corynbacterium
amycolatum, S. capitis).
• En la EI neonatal se suelen encontrar S. aureus, S. epidermidis, Klebsiella pneu-
moniae, Enterobacter cloacae, E. faecalis y S. sanguis.
La endocarditis micótica es más frecuente en neonatos con infección sistémica,
con cardiopatías congénitas, tras cirugía cardiaca, con antibioterapia y corticote-
rapia de larga duración, o en niños que desarrollan un trombo intracardiaco o daño
valvular por catéter venoso central, sobre todo para nutrición parenteral. Produ-
ce vegetaciones de gran tamaño y embolias severas, siendo de muy mal pronósti-
co. Los causantes son Candida sp. (70%) (predominantemente C. parapsilosis), y
además se han aislado Aspergillus sp., Histoplasma capsulatum, Blastomyces der-
matitidis, Cryptococcus neoformans, Coccidioides immitis, Mucor sp., Torulopsis
glabrata, Trichosporon beigelii, Fusarium sp. y Pseudallescheria boydii.
La endocarditis clínica con hemocultivos persistentemente negativos constituye
el 5-20% de los casos. Se debe a tratamiento antibiótico previo o a microorganismos
difíciles de cultivar (Coxiella burnetii, Brucella, Legionella, Bartonella, Chlamydia).
Un 6% de los casos de fiebre Q por C. burnetii pueden producir endocarditis.
EPIDEMIOLOGÍA
La incidencia de EI es menor en los niños que en los adultos, pero en los últimos
años se observa un incremento debido a la mayor supervivencia de niños interveni-
dos de cardiopatías complejas y al desarrollo de los cuidados intensivos neonatales.
No hay diferencias por sexo o raza. Su incidencia se calcula en 1,9-6,2 casos anua-
582
41.Carmen Olivera Avezuela.indd 582 22/11/10 13:13:03
C. Olivera
les por 100.000 habitantes; 0,5-1 por 1.000 ingresos hospitalarios en niños, excluidas
las postoperatorias. En los países con pocos casos de fiebre reumática, la EI es rara
en la población pediátrica (0,3/100.000 niños/año). Continúa teniendo una mortalidad
aproximada del 20%.
Hasta hace unos 30 años casi la mitad de los niños con EI tenían una cardiopatía
reumática. Sigue presentándose en países pobres y emergentes, algunos próximos al
nuestro, pero actualmente es excepcional en los países desarrollados. Afecta más a
la insuficiencia mitral reumática. En cambio, han aumentado relativamente los casos
asociados a cardiopatías congénitas (75%): todas ellas predisponen a la endocardi-
tis, a excepción de la comunicación interauricular de tipo ostium secundum. La tetra-
logía de Fallot es la más afectada, seguida de la comunicación interventricular (CIV),
la valvulopatía aórtica, el ductus, la transposición de grandes arterias y los cortocircui-
tos sistémico-pulmonares. También es vulnerable el prolapso mitral con insuficiencia
y la miocardiopatía hipertrófica obstructiva.
Cuando no hay defectos residuales, la cirugía correctora elimina el riesgo atribui-
ble a los defectos septales y al ductus después de 6 meses de la intervención. La inci-
dencia acumulada de EI en el seguimiento de otras cardiopatías operadas es, en una
serie importante, de un 1,3% en la tetralogía de Fallot, 2,7% en el defecto septal ven-
tricular aislado, 3,5% en la coartación de aorta, 13,3% en la estenosis valvular aórtica,
2,8% en el defecto septal ostium primum, 4,0% en la transposición de grandes arteria,
1,1% en el canal completo, 5,3% en la atresia pulmonar con septo íntegro, y 6,4% en
la atresia pulmonar con defecto septal ventricular. No se observó ninguna incidencia
en niños con ostium secundum, ductus o estenosis pulmonar.
El 50% de los niños con EI y cardiopatía congénita tienen cirugía previa. Son factores
pronósticos adversos por el tipo de cirugía las fístulas sistémico-pulmonares, las próte-
sis valvulares o el material protésico, los marcapasos y otras intervenciones paliativas de
cardiopatías complejas, así como la menor edad en el momento de la intervención.
El propio acto quirúrgico es un riesgo importante, incluso en las primeras semanas
del postoperatorio, y más si se han empleado válvulas protésicas o conductos valvu-
lados. Ocasionalmente pueden hallarse vegetaciones no sospechadas durante la inter-
vención. Se considera endocarditis nosocomial precoz la que aparece antes de las
8 semanas, y tardía entre las 8 semanas y los 6 meses del alta hospitalaria. Un 0,2% de
todos los pacientes sometidos a cirugía cardiaca mayor desarrollan endocarditis noso-
comial. Según distintas series, suponen entre un 5 y un 29% de todas las EI, con una
mortalidad del 40-56%, generalmente por S. aureus.
En los años noventa, las condiciones con mayor riesgo, según el número de casos
por 100.000 pacientes y año, fueron:
• Reemplazo de prótesis valvular en prótesis previa infectada: 2.160
• Endocarditis previa: 740
• Reemplazo de válvula nativa: 630
• Fiebre reumática: 380-440
• Prótesis valvular mecánica o protésica: 308-383
• Estenosis aórtica congénita: 271
• CIV: 145 (antes del cierre más del doble que después)
583
41.Carmen Olivera Avezuela.indd 583 22/11/10 13:13:06
Endocarditis infecciosa. Tratamiento y profilaxis
• Prolapso mitral: 46-52
• Estenosis pulmonar: 9
En una proporción variable se encuentran otros factores añadidos a la cardiopatía,
especialmente una intervención dental o quirúrgica previa. La falta de higiene dental
conlleva un alto riesgo en los niños con cardiopatías cianóticas. Se han descrito casos
puntuales: tras aborto electivo juvenil, en el posparto, en cardiópatas tras piercings o
tras colonoscopia.
Los cuidados intensivos pediátricos y neonatales han aumentado los casos aso-
ciados a técnicas agresivas, especialmente catéteres venosos centrales, aun en ausen-
cia de cardiopatía congénita. La sepsis relacionada con catéter se asocia con un menor
peso del niño, una permanencia de más de 12 días y recateterización, pero no con el
sitio de inserción. En un 0,24% de las sepsis por catéter el niño puede morir por endo-
carditis. Un 1% de los recién nacidos ingresados en estas unidades desarrolla una can-
didiasis sistémica; de ellos, el 25% presentará una EI micótica. También se aíslan
otros gérmenes atípicos. La EI neonatal tiene alta mortalidad y frecuentemente es un
hallazgo necrópsico.
No se ha referido especial incidencia en niños inmunodeprimidos, aunque se pro-
ducen casos en enfermos trasplantados. Es alta la incidencia y mortalidad en pacientes
quemados. La endocarditis sobre marcapaso no se suele producir en la edad pediátrica.
Un 8-10% de las EI pediátricas, en número creciente, aparecen sin ningún factor
de riesgo identificable.
PATOGENIA
El flujo sanguíneo de alta velocidad que se produce a través de una válvula estenótica
o insuficiente, o a través de una comunicación anormal entre la circulación sistémica
y la pulmonar, o por el efecto Venturi creado en las zonas vecinas de baja presión, o la
presencia de catéteres o material protésico, causa turbulencias que dañan el endotelio.
En este endotelio dañado, potente inductor de trombogénesis, se depositan plaquetas,
fibrina y ocasionalmente hematíes que forman vegetaciones trombóticas no bacteria-
nas, únicas o múltiples. Las bacteriemias transitorias, habitualmente inocuas, pueden
colonizarlas, especialmente los gérmenes con gran adherencia por los endotelios, con
facilidad de producir fibronectina o dextrano, como ciertos estreptococos de la cavi-
dad bucal. Las toxinas bacterianas dañan también al endotelio así como la reacción
autoinmune y la respuesta inmune de citocinas.
El tamaño de las vegetaciones aumenta por depósitos sucesivos. Se suelen loca-
lizar en el lado de baja presión del defecto: las de la estenosis pulmonar, en el duc-
tus o en los cortocircuitos sistémico-pulmonares; las de insuficiencia mitral, en la
superficie auricular de la válvula; las de la insuficiencia aórtica, en la cara ventricu-
lar de la válvula aórtica y las cuerdas tendinosas mitrales; las de la estenosis aórtica,
en la superficie superior de la válvula; o en los lugares de lesión, por chorro direc-
to (CIV, estenosis aórtica). Las bacterias atrapadas en el interior de las vegetacio-
nes están protegidas del sistema inmune del huésped y proliferan llegándose a una
bacteriemia continua.
584
41.Carmen Olivera Avezuela.indd 584 22/11/10 13:13:08
C. Olivera
Todos los focos sépticos pueden lanzar microorganismos a la circulación (absce-
sos, osteomielitis, pielonefritis, etc.). La bacteriemia es frecuente después de ciertos
procedimientos, en particular los dentales y orales, sobre todo en niños con caries o
gingivitis. Si el riesgo de bacteriemia espontánea es menor del 1%, tras la extracción
dental es de un 60%, tras cirugía periodontal, de un 88%, y tras amigdalectomía, de
un 35%. Pero en actividades habituales, como cepillarse los dientes o masticar, tam-
bién se produce, por lo que la causa más frecuente de bacteriemia puede ser masticar
con dientes o encías enfermos.
Secundariamente pueden aparecer otras lesiones que producen a veces insuficien-
cia cardiaca súbita, como valvulitis, ulceración o perforación de las válvulas, rotura
de cuerdas tendinosas con insuficiencia mitral, obstrucción valvular por vegetaciones,
aneurismas y roturas de los senos de Valsalva o ventriculares, abscesos perivalvulares
o miocárdicos, miocarditis tóxica y necrosis miocárdica causante de defectos septales
y shunts intracardiacos. Se puede producir bloqueo aurículo-ventricular por abscesos
que afecten al sistema de conducción, y afectación coronaria por absceso de raíz aór-
tica. Un absceso miocárdico puede fistulizar el pericardio y ocasionar empiema, gene-
ralmente por Staphylococcus.
Las embolias a distancia en niños afectan más frecuentemente al pulmón, y en la
circulación sistémica al cerebro, hígado e intestino. Una embolia coronaria puede cau-
sar infarto de miocardio.
Se produce una hipergammaglobulinemia por acción de antígenos policlonales y
celulares B específicos. Parte de ella se debe al factor reumatoide circulante cuyo
nivel disminuye con la respuesta eficaz al tratamiento. Si la enfermedad se prolonga,
aparecen inmunocomplejos circulantes y autoanticuerpos relacionados con complica-
ciones tardías.
CLÍNICA. COMPLICACIONES
Las manifestaciones de la EI son muy variables. Puede aparecer en forma aguda y gra-
ve, como shock o sepsis, o en forma subaguda e insidiosa, lo que retrasa el diagnós-
tico varias semanas o meses. La mayoría de los pacientes tienen antecedente de un
defecto cardiaco subyacente, a veces ignorado (válvula aórtica bicúspide y otros), o se
encuentran en las situaciones antes mencionadas.
El síntoma más común es la fiebre prolongada durante semanas o meses, excepcio-
nalmente ausente, no muy elevada y sin un patrón específico. Se puede acompañar de
malestar general, anorexia, pérdida de peso, cansancio, palidez, mialgias, cefaleas y
trastornos del sueño. En casi el 25% de los niños hay artralgias o artritis. Con menos
frecuencia hay síntomas digestivos: náuseas, vómitos y dolor abdominal inespecífico.
Puede llegarse a la insuficiencia cardiaca congestiva (en el 30%) o bien a su exa-
cerbación en niños con lesiones congénitas o reumáticas que ya la presentaban y se
encontraban estabilizados con tratamiento. Menos frecuentes son los síntomas de
afectación pericárdica.
Hay complicaciones embólicas hasta en el 50%. Un 20% de los niños tienen alte-
raciones neurológicas por embolias, abscesos cerebrales y hemorragias, más asocia-
585
41.Carmen Olivera Avezuela.indd 585 22/11/10 13:13:10
Endocarditis infecciosa. Tratamiento y profilaxis
das a infecciones estafilocócicas y a defectos del lado izquierdo, como la valvulopatía
aórtica o mitral o las cardiopatías cianóticas, o por aneurismas micóticos, apareciendo
hemiplejia aguda, convulsiones, ataxia, afasia, trastornos focales, pérdida o descenso
de nivel de conciencia, meningismo, síntomas de hipertensión intracraneal y cambios
de conducta. Dichas alteraciones pueden ser la primera manifestación de la enferme-
dad en forma súbita en un niño cardiópata. Pueden quedar secuelas neurológicas tar-
días. Aumentan considerablemente la mortalidad. Los aneurismas micóticos son raros
y pueden asentar en los vasos cerebrales, viscerales o de las extremidades.
El dolor torácico suele deberse a mialgia, pero puede ser secundario a embolis-
mo pulmonar, especialmente si está afectado el corazón derecho, o en pacientes con
CIV, ductus o cortocircuito sistémico-pulmonar, y se presenta en un 10% de los niños
mayores. Las embolias pulmonares masivas no son frecuentes.
Otras complicaciones son meningitis, osteomielitis, artritis, abscesos renales, y
nefritis por inmunocomplejos. Debe sospecharse infarto o absceso esplénico si se ini-
cia dolor en el área. Puede haber hematuria e insuficiencia renal.
La endocarditis derecha, relacionada con catéter o infección intravascular, puede
no tener signos cardiacos sino sólo síntomas o signos pulmonares por embolia sépti-
ca. La drogadicción por vía intravenosa predispone a endocarditis derecha y se debe
tener en cuenta en la adolescencia. En estos casos, sólo coexiste con cardiopatía pre-
via en un tercio de los casos, y afecta preferentemente a la válvula tricúspide. Son fre-
cuentes las complicaciones pulmonares (abscesos, infartos y derrames pleurales) y las
infecciones extracardiacas. Cursa con soplo tricuspídeo y signos de insuficiencia car-
diaca derecha.
En la exploración se ausculta soplo en el 90% de los pacientes. Como la mayoría
de los niños tiene una cardiopatía, el soplo no es relevante para el diagnóstico, ya que
sólo un 25% muestra un soplo nuevo o un cambio en la auscultación, en cuyo caso sí
sería importante. El soplo de una fístula quirúrgica o nativa previa puede no cambiar,
pero puede producirse un descenso de saturación por obstrucción parcial del flujo.
La esplenomegalia se encuentra en un 55-70% de los casos y es usual en la forma
subaguda con activación del sistema inmune. También hay frecuentemente hepato-
megalia. Puede haber roce pleural por derrame y, raras veces, hipocratismo digital sin
cianosis, en casos muy crónicos.
Las lesiones cutáneas son más comunes en los adultos. Las más frecuentes en
niños son las petequias cuando hay un curso prolongado, en la mucosa bucal y conjun-
tival y en la piel de las extremidades. Es rara la púrpura. También son raros las hemo-
rragias “en astilla” (lineales, por debajo de las uñas), los nódulos de Osler (dolorosos,
del tamaño de un guisante, rojos, en los extremos de los dedos de las manos o en los
pies), las lesiones de Janeway (pequeñas zonas hemorrágicas indoloras en las palmas
o en las plantas) y las manchas de Roth retinianas (hemorragias retinianas ovaladas
con centros pálidos situadas cerca de la papila).
En el recién nacido la clínica es más inespecífica: sepsis o insuficiencia cardiaca
sin cardiopatía congénita o con ella, con embolización frecuente causante de osteo-
mielitis, meningitis, alteraciones neurológicas, convulsiones, hemiparesia, apnea,
neumonías, etc. Hay distrés, taquicardia y dificultad en las tomas de alimento. Pue-
586
41.Carmen Olivera Avezuela.indd 586 22/11/10 13:13:12
C. Olivera
den tener cambios auscultatorios e hipotensión. Aparece persistencia de bacteriemia,
coagulopatía y trombocitopenia. Es de difícil diagnóstico clínico y con frecuencia es
hallazgo necrópsico.
EXÁMENES COMPLEMENTARIOS: DATOS DE LABORATORIO
El cultivo de sangre es la técnica diagnóstica más importante para el diagnóstico, por
lo que su realización ha de ser escrupulosa para detectar el germen entre numerosas
posibilidades y excluir la contaminación cutánea.
Las muestras deben ser de un volumen de 1 a 3 mL en lactantes y en niños peque-
ños, y de 5 a 7 mL en niños mayores. Deben obtenerse 3 muestras para cultivo en
diferentes punciones en las primeras 24 horas. Si no crece el germen tras 2 días de
incubación, se realizan 2 más, preparando cuidadosamente el lugar de punción, y sin
importar la fase del ciclo febril, ya que la bacteriemia es continua. Las extracciones
múltiples no siempre son posibles en el neonato o en pacientes muy graves.
El examen bacteriológico e histológico de piezas quirúrgicas es también importan-
te para el diagnóstico. En ellas son útiles los métodos de detección de ADN de agentes
infecciosos por proteína C-reactiva (PCR), especialmente ante hemocultivos reitera-
damente negativos. Si se sospecha infección concomitante, debe realizarse cultivo en
otras muestras (orina, esputo, líquido cefalorraquídeo, líquido sinovial, médula ósea o
ganglios linfáticos), que pueden orientar en caso de fallo del hemocultivo. Puede ser
necesario el diagnóstico serológico.
La antibioterapia puede demorarse 48 horas o más en niños estables con cultivo
inicial negativo y/o antibioterapia previa, para conseguir una muestra fiable.
Si la gravedad es mayor, debe iniciarse antibioterapia empírica tras obtener 3 mues-
tras en un corto periodo. Se realiza con una penicilina semisintética antiestafilocócica
(nafcilina, oxacilina o meticilina) y un aminoglucósido (gentamicina).
Es suficiente la incubación en medio aeróbico, pues no es habitual la endocardi-
tis por bacterias anaerobias. Los dos primeros cultivos son positivos en el 90% de
los casos, aunque el crecimiento puede tardar hasta una semana o más. Si el paciente
había recibido antibióticos, la posibilidad se reduce al 50-64%, y el laboratorio debe
conocerlo para emplear medios más complejos.
Si la infección es micótica, los cultivos son positivos sólo en forma intermitente.
En un 10-15% el hemocultivo será negativo por otros motivos: endocarditis por
Rickettsias, Chlamydias; Haemophilus o Brucella de lento crecimiento; anaerobios;
hongos, en especial Aspergillus; vegetaciones trombóticas no bacterianas; endocarditis
mural; endocarditis derecha; diagnóstico incorrecto; o bien por gérmenes de difícil cul-
tivo. Debe consultarse la epidemiología local por la posibilidad de factores especiales.
Ante cultivo negativo son útiles la serología y las técnicas moleculares. La PCR
y el LBP (polisacárido unido a lipoproteína) suelen estar elevados. Actualmente la
determinación de 16S ADNr PCR es un método eficaz para identificar nuevos pató-
genos, cuya prevalencia difiere en distintas partes del mundo. El diagnóstico de endo-
carditis por Brucella, Bartonella o Chlamydia puede hacerse también por serología y,
en especial, en la fiebre Q por C. burnetii.
587
41.Carmen Olivera Avezuela.indd 587 22/11/10 13:13:14
Endocarditis infecciosa. Tratamiento y profilaxis
La velocidad de sedimentación se eleva en más del 90% de los casos, con hiperga-
mmaglobulinemia y reactantes de fase aguda. Está baja en caso de insuficiencia car-
diaca, enfermedad renal o poliglobulia. Se normaliza con la mejoría clínica y es útil
como monitorización de la eficacia del tratamiento.
El factor reumatoide aumenta en el 25-50% de los niños afectados y puede ayudar
al diagnóstico cuando el cultivo es negativo. Pueden encontrarse inmunocomplejos
circulantes elevados en algunos casos.
La anemia por enfermedad crónica es habitual; puede también ser hemolítica (tam-
bién causada por prótesis). Si el niño tiene una cardiopatía cianótica con poliglobu-
lia, puede tener la hemoglobina normal o ligeramente elevada (anemia relativa). Sue-
le haber leucocitosis, con desviación izquierda, no significativa y leucopenia en casos
muy agudos.
Habrá hematuria con o sin proteinuria si se produce microembolia con infartos
renales o glomerulonefritis por inmunocomplejos.
IMAGEN
Los hallazgos ecocardiográficos forman, junto con los hemocultivos, los pilares bási-
cos en los que se asienta el diagnóstico clínico de endocarditis. Aunque no es correcta
la utilización rutinaria del ecocardiograma en todo niño con fiebre inexplicada, debe
realizarse con urgencia un estudio completo cuando se sospecha la enfermedad.
La ecografía puede determinar el lugar y la extensión de las lesiones, las dimen-
siones de las cámaras cardiacas y la función ventricular, inicial y evolutivamente.
Además de las vegetaciones, detecta la extensión perianular de la infección (abscesos,
pseudoaneurismas, fístulas) y otras complicaciones intracardiacas (rotura de cuerdas,
derrame pericárdico, etc.). Junto con el Doppler, valora la disfunción valvular, nativa
o protésica, antes de su manifestación clínica, así como su repercusión hemodinámi-
ca. Estudia los aspectos morfológicos y dinámicos de la vegetación y su relación con
el embolismo. Todo ello lo hace evolutivamente en el curso de la enfermedad.
Su utilidad no es sólo diagnóstica, sino que también influye en la decisión quirúr-
gica, efectúa la evaluación posquirúrgica del enfermo y proporciona una idea sobre su
pronóstico. Puede ser también necesaria la ecografía intraoperatoria.
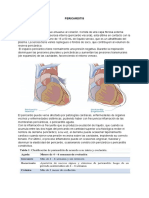
Un criterio diagnóstico mayor de EI es el hallazgo ecográfico de vegetaciones
(masas intracardiacas oscilantes en las válvulas o en las estructuras de soporte, en el
trayecto de los chorros regurgitantes o en un material implantado), abscesos y pseu-
doaneurismas o la detección de una dehiscencia protésica o de una regurgitación val-
vular de nueva aparición (Figura 1).
La sensibilidad de la eco transtorácica para la detección de las vegetaciones es
mayor en la población pediátrica –de un 81% (y hasta del 95%, disminuyendo en
casos de cardiopatías complejas)–, por lo que suele ser suficiente.
La ecografía transesofágica es necesaria en algunos casos. En adultos aumenta la
sensibilidad de un 60% a un 94-100%. En niños se realiza cuando existe:
• Mala “ventana” ecográfica (niños mayores obesos o muy musculosos, pacientes
en postoperatorio cardiaco o con hiperinsuflación pulmonar).
588
41.Carmen Olivera Avezuela.indd 588 22/11/10 13:13:16
C. Olivera
Figura 1. Vegetaciones (verrugas) en imagen ecocardiográfica.
• Patología valvular aórtica o mitral, en que la eco transesofágica es especialmente
útil: vegetaciones en las prótesis valvulares, dehiscencias protésicas, extensión peri-
valvular de la infección.
• Abscesos, pseudoaneurismas y fístulas periaórticas, de la raíz aórtica, del seno de
Valsalva o del infundíbulo ventricular izquierdo, y de la continuidad mitroaórtica.
• Infección de marcapasos y otros catéteres intracavitarios.
• Cambios en las dimensiones de la raíz aórtica en la exploración transtorácica.
• Alta sospecha clínica y eco transtorácica negativa.
• Evolución adversa, falta de respuesta al tratamiento o insuficiencia cardiaca.
Evolutivamente las vegetaciones pueden disminuir e incluso desaparecer, pero
también pueden persistir ya estériles después de un tratamiento efectivo, no influ-
yendo en el pronóstico. Sus imágenes en la ecocardiografía pueden persistir duran-
te meses o años tras la cura bacteriológica. Por el contrario, un aumento de tamaño y
motilidad, la aparición de nuevas vegetaciones, nuevas alteraciones de los flujos o de
la función ventricular junto con persistencia de la bacteriemia indican fracaso del tra-
tamiento y posibilidad de complicaciones embolígenas, de insuficiencia cardiaca y de
necesidad de tratamiento quirúrgico.
Deben conocerse las limitaciones de la ecocardiografía, incluida la transesofágica.
No visualizar las vegetaciones no excluye totalmente su existencia ni la de endocar-
ditis, ya que muchos equipos no permiten la visión de lesiones menores de 2-3 mm,
y pueden pasar por alto abscesos perivalvulares. A veces no aparecen en la fase ini-
cial, o si ya han embolizado, ni en pacientes con cardiopatías congénitas complejas.
Por el contrario, puede haber falsos positivos –masas ecogénicas de trombos estéri-
les, válvula patológica no infectada, material protésico, variantes anatómicas norma-
589
41.Carmen Olivera Avezuela.indd 589 22/11/10 13:13:17
Endocarditis infecciosa. Tratamiento y profilaxis
les o ganancia inadecuada del ecocardiógrafo–, que se confunden a veces con lesiones
infecciosas. Es necesario, por ello, repetir los exámenes cuando existe sospecha de la
enfermedad o cuando tiene una mala evolución clínica.
DIAGNÓSTICO
En ocasiones pueden faltar los síntomas y signos clásicos, lo que dificulta el diagnóstico,
por lo que se han establecido una serie de criterios que reúnan una sensibilidad y especi-
ficidad adecuadas. En todo caso, es de gran importancia un alto grado de sospecha.
Los criterios más actualizados son los de Duke modificados, recomendados por la
American Heart Association (AHA) (Baddour et al., 2005):
• Son criterios mayores: el cultivo positivo en sangre o pieza quirúrgica, la lesión
endocárdica en la ecografía y la aparición de un reflujo valvular nuevo.
• Son criterios menores: predisposición, fiebre, fenómenos vasculares, alteraciones
inmunológicas, evidencia serológica o cultivo positivo sin otros criterios.
El valor predictivo negativo de los criterios de Duke modificados es muy elevado
(se considera superior al 98%, y su especificidad, del 99%), confirmándose la mayor
sensibilidad respecto a los anteriores criterios en todas las edades (Tablas 1 y 2).
Una evaluación consistente permite diferenciar la enfermedad de otros estados de
bacteriemia por Staphylococcus como en el caso de catéteres venosos centrales.
En todo caso, la aplicación de estos criterios debe ir unida a un hábil juicio clínico
de cada caso individual.
PRONÓSTICO
La EI era mortal en casi el 100% de los casos en la era preantibiótica. En la actuali-
dad, la evolución de la EI depende de la gravedad de la cardiopatía previa, de la exis-
tencia de material protésico, del germen causal, de la precocidad del diagnóstico y tra-
tamiento y del grado de compromiso cardiovascular y de otros órganos (respiratorio,
neurológico y renal).
Así, la infección por Streptococcus sensible a penicilina diagnosticada precozmen-
te tiene una curación casi del 100% de los casos, pero si los factores son desfavorables
alcanza una mortalidad elevada (75-90%). La mortalidad media es del 25%.
En la mitad de los niños la morbilidad es grave.
Existe aumento en el riesgo de volver a padecer la enfermedad, tanto por los pre-
disponentes como por los daños residuales. La recurrencia puede ser precoz (en los
3 meses siguientes al fin del tratamiento) o tardía (después de 3-6 meses) y debe sos-
pecharse ante la aparición de fiebre o de otros síntomas. El germen causante no nece-
sariamente ha de ser el mismo.
TRATAMIENTO
La EI se trata con antibióticos bactericidas por vía intravenosa que disminuyen los
fracasos y las recurrencias. La duración del tratamiento es de 4-8 semanas, ya que los
590
41.Carmen Olivera Avezuela.indd 590 22/11/10 13:13:19
C. Olivera
Tabla 1. Criterios mayores y menores para el diagnóstico de EI
Criterios mayores
HEMOCULTIVOS POSITIVOS PARA EI:
A. Microorganismos típicos de EI en 2 hemocultivos separados:
• S. viridans; S. bovis; HACEK;
• S. aureus;
• o Enterococcus adquiridos en la comunidad sin foco primario
1.
B. Hemocultivos persistentemente positivos:
• Al menos 2 hemocultivos extraídos con más de 12 h de separación
• o 3/3 positivos o la mayoría de 4 o más hemocultivos separados
(con 1 h al menos entre el primero y el último)
C. 1 cultivo positivo a C. burnetii o título de anticuerpos IgG anti-fase 1 > 1: 800
ECO POSITIVO: evidencia de afectación endocárdica (recomendado
el transesofágico para válvula protésica, para “posible EI” por criterios clínicos,
o para EI complicada con absceso perivalvular):
A. Masa intracardiaca oscilante o vegetación en válvula o estructuras de
2. soporte, en la ruta de flujo regurgitante, en choque de turbulencia, o en
material protésico sin ninguna explicación anatómica
B. Absceso
C. Nueva dehiscencia parcial de válvula protésica
D. Nueva regurgitación valvular (el soplo no es suficiente)
Criterios menores
1. • Predisposición: cardiopatía predisponente o adicción a droga parenteral
2. • Fiebre > 38 ºC
• Fenómenos vasculares: émbolos en arterias mayores, infartos pulmonares
3. sépticos, aneurismas micóticos, hemorragia intracraneal o conjuntival
y lesiones de Janeway
• Fenómenos inmunológicos: glomerulonefritis, nódulos de Osler, manchas
4.
de Roth y factor reumatoide
5. • Ecocardiograma sugestivo sin hallazgo de criterios mayores
• Hemocultivos positivos que no cumplen criterios mayores, excluyendo un
simple cultivo positivo a Staphylococcus coagulasa-negativo y gérmenes no
6.
asociados a EI
• Serología positiva de infección activa a gérmenes asociados a EI
EI: endocarditis infecciosa; IgG: inmunoglobulina G
gérmenes están en el interior de la matriz de plaquetas y fibrina en grandes concen-
traciones, con tasas de metabolismo y división celular relativamente bajas y, por ello,
con susceptibilidad disminuida a los betalactámicos y a otros antibióticos activos con-
tra la pared celular.
Los días de tratamiento se cuentan desde el primer día con hemocultivo nega-
tivo si fue inicialmente positivo, habiéndose repetido éste cada 24 a 48 horas has-
591
41.Carmen Olivera Avezuela.indd 591 22/11/10 13:13:21
Endocarditis infecciosa. Tratamiento y profilaxis
Tabla 2. Diagnóstico de EI: definición
EI definitiva
Criterios patológicos:
A. Microorganismos en cultivo o histología de vegetación, en émbolo periférico,
1.
o en absceso intracardiaco
B. Vegetación o absceso intracardiaco con endocarditis activa (por histología)
Criterios clínicos:
A: 2 criterios mayores
2.
B: 1 criterio mayor + 3 menores
C: 5 criterios menores
EI posible
A: 1 criterio mayor + 1 criterio menor
B: 3 criterios menores
Rechazo de EI
1. Diagnóstico distinto justificado
2. Cese de la clínica en menos de 4 días de tratamiento antibiótico
Histología negativa tras cirugía o necropsia tras menos de 4 días de tratamiento
3.
antibiótico
4. Ausencia de criterios de posible EI
EI: endocarditis infecciosa
ta entonces. Si se ha precisado cirugía de reemplazo de una válvula nativa, el trata-
miento es el recomendado para la válvula protésica, iniciando un ciclo completo de
antibioterapia si el cultivo del tejido resecado fuera positivo, y completando el ciclo
iniciado antes de la cirugía si fuera negativo. Los antibióticos que se utilizan aso-
ciados deben administrarse al mismo tiempo o muy seguidos, para maximizar sus
efectos sinérgicos.
Generalmente, el tratamiento se inicia una vez conocido el germen responsable y
su antibiograma. Si no es posible, se instaura la antibioterapia empírica, teniendo en
cuenta que las EI sobre válvula nativa con curso agudo generalmente son estafilocóci-
cas, y las de curso subagudo, estreptocócicas, y que las EI precoces sobre prótesis val-
vulares (menos de 12 meses tras cirugía) son producidas generalmente por S. epider-
midis, y las tardías tienen un espectro similar al de las EI sobre válvula nativa.
Tras obtener las muestras para cultivo, se trata con una penicilina semisintética
antiestafilicócica (nafcilina, oxacilina o meticilina) y un aminoglucósido (gentami-
cina), cubriendo así S. viridans, S. aureus y gramnegativos. Puede añadirse penicili-
na para mayor actividad contra el S. viridans. Si se sospecha resistencia a meticilina
o existe alergia a penicilinas, se utiliza la vancomicina en su lugar. Una vez aislado el
microorganismo, con antibiograma, se inicia tratamiento específico.
Las recomendaciones para el tratamiento de la EI en la infancia propuestas por la
AHA y la Academia Americana de Pediatría se muestran en las Tablas 3-5.
592
41.Carmen Olivera Avezuela.indd 592 22/11/10 13:13:23
C. Olivera
La endocarditis por microorganismos gramnegativos del grupo HACEK deben tra-
tarse con ceftriaxona (100 mg/kg/día) o alguna otra cefalosporina de tercera gene-
ración durante 4 semanas. Puede emplearse la ampicilina más gentamicina duran-
te 4 semanas, aunque han adquirido resistencia a la ampicilina con frecuencia. La EI
causada por otras bacterias gramnegativas (como E. coli, Pseudomonas o Serratia) se
trata con piperacilina o ceftazidima junto con gentamicina o tobramicina durante un
periodo mínimo de 6 semanas.
En los casos –poco frecuentes– de EI por S. pneumoniae, el paciente debe recibir
penicilina, cefazolina, cefotaxima o ceftriazona durante 4 semanas según antibiogra-
ma, en ocasiones a altas dosis y asociados a vancomicina y rifampicina, o a carbape-
nem por su alta resistencia.
La EI por fiebre Q se trata con doxiciclina con trimetroprim/sulfametoxazol, rifam-
picina o fluoroquinolona.
La EI micótica tienen mal pronóstico, y la mayoría de los casos precisan tratamien-
to quirúrgico. El tratamiento médico de primera elección es la anfotericina B durante
6 semanas. Este antimicótico no penetra bien en las vegetaciones, por lo que algunos
autores recomiendan añadir 5-fluorocitosina, que actúa sinérgicamente. Se recomien-
da la fórmula lipídica de amfotericina B a 3-5 mg/kg/día, con o sin flucitosina a 25
mg/kg/día 4 veces al día. El fluconazol puede ser útil en el caso de hongos suscepti-
bles. Los nuevos antifúngicos, como la segunda generación de tiazoles y las equino-
candinas, han mejorado el perfil de toxicidad de los anteriores. Las equinocandinas
(caspofungina, micafungina y anidulafungina) pueden actuar sinérgicamente con los
azoles en casos resistentes, habiéndose empleado en niños, aunque no han sido estu-
diados en neonatos. Ante la frecuencia de recaídas con o sin tratamiento quirúrgico,
se recomienda tratamiento de supresión con fluconazol, voriconazol o posaconazol a
muy largo plazo. Todos los azoles alargan el QT y pueden ser arritmogénicos.
Tabla 3. Tratamiento de EI sin/con prótesis por S. viridans, S. bovis
o Enterococcus
Germen Antibiótico Dosis i.v. Semanas
Streptococcus susceptible Penicilina G o 50.000 U/kg/6 h 4
a penicilina (CMI < 0,1 μg/mL) ceftriaxona 100 mg/kg/24 h 4
Alternativa (o prótesis) Penicilina, 4 (6)
ampicilina o 4 (6)
ceftriazona con o 4 (6)
sin gentamicina 2 (2)
Streptococcus relativamente resistente Penicilina G o 50.000 U/kg/4 h 4 (6)
a penicilina (CMI > 0,1-0,5 μg/mL) ceftriaxona más 100 mg/kg/24 h 4 (6)
(prótesis): gentamicina 1 mg/kg/8 h 2 (2)
Enterococcus, S. viridans, Abiotrophia Penicilina G, 50.000 U/kg/4 h 4-6 (6)
sp., Streptococcus resistente ampicilina o
a penicilina (CMI > 0,5 μg/mL) ceftriazona más
(prótesis) gentamicina 1 mg/kg/8 h 4-6 (6)
593
41.Carmen Olivera Avezuela.indd 593 22/11/10 13:13:25
Endocarditis infecciosa. Tratamiento y profilaxis
Tabla 4. Tratamiento de EI por S. viridans, S. bovis o Enterococcus
en pacientes alérgicos a betalactámicos*
Germen Antibiótico Dosis i.v. Semanas
Sin prótesis
Streptococcus Vancomicina 20 mg/kg/12 h 4-6
Enterococcus o Vancomicina más 20 mg/kg/12 h 6
S. abiotrophia gentamicina 1 mg/kg/8 h 6
Materiales protésicos Vancomicina más 20 mg/kg/12 h 6
Streptococcus gentamicina 1 mg/kg/8 h 2
Enterococcus o Vancomicina más 20 mg/kg/12 h 6
S. abiotrophia gentamicina 1 mg/kg/8 h 6
* En casos de Enterococcus resistentes a gentamicina se administra estreptomicina a 20-30 mg/
kg/día i.v. repartidos en 2 dosis
Las endocarditis con cultivo negativo se tratan durante 4-6 semanas con ampicilina
o ceftriaxona más gentamicina, añadiendo nafcilina o vancomicina en caso de sospe-
char una estafilococia. Puede asociarse ciprofloxacina a dosis de 20-30 mg/kg/día i.v.
o por vía oral en 2 tomas. En caso de válvula protésica, se asocian vancomicina, gen-
tamicina (2 semanas), cefepime y rifampicina hasta 6 semanas.
Otros antibióticos que se pueden utilizar son:
• El linezolid: es útil y eficaz en niños frente a Staphylococcus o Enterococcus
resistentes a vancomicina, y activo por vía oral (20-30 mg/kg/día en 3 dosis, no más
de 28 días); como efecto secundario se refiere la trombopenia y la diarrea leve.
Tabla 5. Tratamiento de EI causada por Staphylococcus
Germen Antibiótico Dosis i.v. Tiempo
Sin prótesis
Susceptibles a meticilina Nafcilina u oxacilina 50 mg/kg/6 h 6 semanas
o meticilina
con o sin
gentamicina 1 mg/kg/8 h 3-5 días
Alérgicos a Cefazolina o 100 mg/kg/24 h 6 semanas
betalactámico i.v. en 3 dosis
o resistentes a meticilina vancomicina 20 mg/kg/12 h
con o sin gentamicina 3-5 días
Material protésico Nafcilina u oxacilina 50 mg/kg/6 h i.v. 6 semanas
Sensible a meticilina + rifampicina 7 mg/kg/8 h/oral 6 semanas
+ gentamicina 1 mg/kg/8 h 2 semanas
Resistente a meticilina Vancomicina 20 mg/kg/12 h 6 semanas
+ rifampicina 7 mg/kg/8 h/oral 6 semanas
+ gentamicina 1 mg/kg/8 h 2 semanas
594
41.Carmen Olivera Avezuela.indd 594 22/11/10 13:13:27
C. Olivera
Tabla 6. Indicaciones de tratamiento quirúrgico en la EI
Indicaciones absolutas Indicaciones relativas
• Insuficiencia cardiaca progresiva • Bacteriemia persistente con
• Insuficiencia valvular grave hemocultivo positivo tras 2 semanas de
• Obstrucción valvular tratamiento
• Absceso intracardiaco o recaídas tras tratamiento adecuado
• Pseudoaneurisma • Endocarditis por Candida
• Perforación o dehiscencia valvular • Vegetaciones > 10 mm
• Infección micótica no candidiásica • Fenómenos embólicos significativos,
o por Pseudomonas sobre todo si hay afectación valvular
• Prótesis inestable o con complicaciones mitral y/o aórtica
mayores
• Ruptura del seno de Valsalva
o del tabique interventricular
• La daptomicina tiene rápida actividad bactericida contra S. aureus, S. coagulasa-
negativo, Enterococcus y Streptococcus, utilizándose en la EI, especialmente por Sta-
phylococcus resistente a meticilina a dosis de 6 mg/kg/día.
• La carbamacepina es efectiva contra el S. pneumoniae penicilín-resistente.
Una vez iniciado el tratamiento se debe vigilar diariamente la aparición de sig-
nos de insuficiencia cardiaca, arritmias, bloqueos o fenómenos embólicos. Se repiten
hemocultivos a los 4-6 días del inicio y a las 4 semanas del final.
Se determinan las concentraciones séricas de los fármacos y su posible toxicidad.
En general, debe repetirse la ecocardiografía-Doppler a las 2 y 4 semanas del inicio
del tratamiento, así como al alta y siempre que se precise.
Las complicaciones han de tratarse precozmente. La embolización disminuye con
la antibioterapia precoz y puede precisar trombolisis. La insuficiencia cardiaca requie-
re, en principio, tratamiento médico. Si aparece insuficiencia renal, dependiendo de la
situación clínica: hemofiltración y ajuste de las dosis. Las arritmias indican sepsis o
daño miocárdico (embolia coronaria, absceso) y se tratan específicamente; los trastor-
nos de conducción pueden precisar cirugía. Las recaídas requieren nueva identifica-
ción de germen y antibiograma y tratamiento hasta 6 semanas, y frecuentemente ciru-
gía, especialmente en caso de gérmenes de difícil tratamiento.
No hay eficacia evidente ni se recomienda en principio la anticoagulación ni la
administración de ácido acetilsalicílico en la EI.
Se requiere tratamiento quirúrgico en algunas situaciones. La indicación de ciru-
gía ha de ser cuidadosamente individualizada y valorada en el contexto clínico, dada
la gran disparidad de resultados en los estudios publicados. Un mayor tiempo para
abordar la cirugía parece mejorar la mortalidad, pero debe realizarse precozmente en
los casos expuestos en la Tabla 6.
El activador de plasminógeno tisular recombinante se está usando como tratamiento
coadyuvante al antibiótico en caso de EI con indicación relativa de cirugía en pacien-
tes con alto riesgo quirúrgico.
595
41.Carmen Olivera Avezuela.indd 595 22/11/10 13:13:29
Endocarditis infecciosa. Tratamiento y profilaxis
PROFILAXIS
La realización de procedimientos diagnósticos o terapéuticos que puedan inducir bac-
teriemias aumenta los riesgos de aparición de EI a los niños con enfermedad cardia-
ca, por lo que desde 1955, con la primera Guía de la AHA, se generalizó el uso de la
profilaxis antibiótica. No existen pruebas concluyentes de su efectividad, y su práctica
sigue siendo empírica. Después de otras 8 revisiones, la nueva Guía de Práctica Clíni-
ca de la AHA de 2007 refleja los trabajos de investigación más recientes, que han lle-
vado a reducir la profilaxis antibiótica significativamente.
Según estos trabajos, la alta prevalencia de bacteriemias por actividades coti-
dianas como el cepillado de dientes, uso de hilo dental, palillos, goma de mascar, la
repetida exposición a la flora no oral (micción, defecación, ejercicio físico), etc., que
pueden ser causas más probables, hace que las bacteriemias transitorias comunes en
procedimientos diagnósticos o terapéuticos aislados carezcan de relevancia en el ori-
gen de la EI, no acompañándose de una evidente relación con la enfermedad. Por ello,
con la profilaxis antibiótica sólo pueden ser evitados un número de casos extre-
madamente bajo. La frecuencia, magnitud, duración y especies microbianas de las
bacteriemias son ampliamente variadas según el procedimiento, y no se conocen con
suficiente evidencia. El riesgo absoluto es imposible de medir. La inmensa mayoría
de los pacientes con EI no han sufrido un procedimiento dental en las 2 semanas pre-
vias al inicio, tiempo en que aparecen los síntomas desde la bacteriemia por S. viri-
dans o Enterococcus.
La eficacia de la profilaxis antibiótica sobre la bacteriemia es controvertida y nin-
gún resultado muestra que reduzca el número de casos de endocarditis. Además, los
efectos secundarios, los riesgos individuales de anafilaxia y el peligro de aparición
de resistencias microbianas por la administración de antibióticos muchas veces inne-
cesarios, junto con el estudio de coste-beneficio, han hecho cambiar las recomenda-
ciones ante procedimientos dentales y no dentales: se reducen drásticamente las car-
diopatías en que se recomienda la profilaxis antibiótica, simplificando su aplicación y
reduciendo así la incertidumbre entre los pacientes y los profesionales sanitarios. No
se recomienda la profilaxis basada sólo en un incremento de riesgo de por vida de
adquisición de EI.
En cambio, se insiste en mejorar los cuidados para una buena higiene y salud
bucal, con limpieza adecuada e incluyendo revisión odontológica semestral o anual y
antes de la cirugía cardiaca, y erradicando las enfermedades dentales para reducir la
frecuencia de bacteriemia en las actividades diarias en los niños con predisposición,
ya que la higiene deficitaria, la enfermedad dental y algunos procedimientos se rela-
cionan con alta evidencia con las características de la bacteriemia. Además, se realiza
la advertencia de evitar fuentes de bacteriemia como mascar chicle, piercing, etc.
Puesto que es esencial el reconocimiento y tratamiento precoces de la endocar-
ditis, debe educarse a todos los pacientes con riesgo para que pidan consejo médico
en caso de fiebre o de otros síntomas incipientes, y adviertan y traten las infecciones
localizadas como potenciales puertas de entrada. Sus médicos han de comprender la
importancia de realizar hemocultivos antes de instaurar tratamiento antibiótico para
596
41.Carmen Olivera Avezuela.indd 596 22/11/10 13:13:31
C. Olivera
reducir en lo posible el uso de catéteres. Siempre ha de considerarse y excluirse el
diagnóstico de EI.
En cuanto a la estratificación de riesgos, se distinguen dos escenarios:
• Las enfermedades con más alta predisposición a la endocarditis de por vida.
• Las enfermedades que se asocian a evolución adversa de la enfermedad.
En los estudios recientes, la incidencia de EI en adultos (5-7 casos por 100.000 per-
sonas y año) ha permanecido estable en los últimos años. El descenso en la frecuencia
de fiebre reumática en los países desarrollados convierte el prolapso de la válvula mitral
con regurgitación en la enfermedad más frecuente entre los pacientes susceptibles.
En los años noventa se calculó el riesgo de EI para diversas cardiopatías. No obs-
tante, no se puede asegurar el riesgo específico en cada paciente, dada la variedad de
las situaciones, el amplio espectro –que abarca de mínimas a severas– de cada cardio-
patía y la diversidad de prótesis, injertos y dispositivos empleados en sus tratamientos
quirúrgicos. Sin embargo, la mayoría de los estudios retrospectivos sugiere una mayor
morbimortalidad en los pacientes con lesiones complejas cianóticas y con shunts palia-
tivos, conductos o prótesis, así como en el caso de recién nacidos y lactantes.
Las situaciones que se asocian a una evolución adversa empiezan con la comor-
bilidad (diabetes, enfermedades inmunes). El daño cardiaco o embólico secundario
a endocarditis previa con reemplazo valvular es también un factor pronóstico nega-
tivo. El tratamiento a pacientes con material protésico infectado requiere la mayo-
ría de las veces su extracción quirúrgica, además del tratamiento médico, y conlleva
alta morbimortalidad. En cuanto a las cardiopatías congénitas, los estudios sugieren
que los pacientes que tienen mayor riesgo de por vida de adquirir EI son, además, los
que con mayor frecuencia tienen complicaciones mayores. De ellos, el peor pronós-
tico corresponde a los recién nacidos y a los niños menores de 2 años. Por otra par-
te, algunas cardiopatías congénitas pueden ser reparadas completamente, con lo que
se reduce el riesgo.
Las cardiopatías que se asocian a mayor riesgo de resultados adversos tras una
endocarditis, y en las que por tanto es razonable la profilaxis antibiótica en proce-
dimientos dentales, son:
• Prótesis valvular o material protésico valvular.
• Endocarditis previa.
• Cardiopatía congénita (sólo en los siguientes casos):
– Cardiopatía congénita cianótica no reparada, incluye shunts paliativos y conductos.
– Cardiopatía congénita completamente corregida con material o dispositivo proté-
sico por cirugía o cateterismo, durante los 6 meses siguientes al procedimiento (tiem-
po para la endotelización del material protésico).
– Cardiopatía congénita reparada con defectos residuales en parche o dispositivo
protésicos o adyacentes a ellos (que inhiben la endotelización).
• Receptor de trasplante cardiaco que desarrolla valvulopatía.
No está demostrado que la profilaxis antibiótica prevenga la endocarditis en bac-
teriemias por un procedimiento invasivo, pero no puede excluirse que lo haga en un
pequeñísimo número de casos. Se restringe su administración a los pacientes con el
mayor riesgo de evolución adversa, casos estos en los que se conseguiría un mayor
597
41.Carmen Olivera Avezuela.indd 597 22/11/10 13:13:33
Endocarditis infecciosa. Tratamiento y profilaxis
beneficio con la prevención. En estos pacientes, es razonable la profilaxis antibiótica
ante procedimientos dentales, aunque se desconoce su eficacia real. No se recomien-
da la profilaxis antibiótica para otros tipos de cardiopatías congénitas.
Procedimientos dentales
Sólo es razonable la profilaxis antibiótica en los pacientes con las patologías citadas
que se sometan a un procedimiento dental que conlleve manipulación de los tejidos
gingivales o de la región periapical de un diente o que perfore la mucosa oral, como
biopsia, eliminación de sutura y colocación de bandas de ortodoncia, pero no para
inyección anestésica en tejido no infectado, toma de radiografías dentales, colocación
o ajuste de aparatos de ortodoncia o brackets, pérdida de dientes temporales o san-
grado por trauma de los labios o la mucosa oral.
Administración de la profilaxis antibiótica
En los casos indicados, se administra una sola dosis 1 hora antes del procedimiento.
Si se olvida, puede darse dentro de las 2 horas siguientes. En caso de fiebre, siempre
se ha de considerar la posibilidad de endocarditis y extraer muestras para hemoculti-
vo previas al antibiótico (Tabla 7).
Procedimientos respiratorios
Debe realizarse profilaxis antibiótica a los mismos pacientes y de igual manera que
ante procedimientos dentales, cuando van a someterse a un procedimiento invasivo
del tracto respiratorio que conlleve incisión o biopsia de la mucosa, como adenoidec-
tomía o amigdalectomía. No se recomienda para broncoscopia simple. Si se trata de
un procedimiento terapéutico por una infección estabilizada como el drenaje de un
absceso o empiema, debe administrarse un antibiótico activo contra S. viridans, S. au-
reus, o el germen causal, según su sensibilidad y resistencia.
Procedimientos gastrointestinales o genitourinarios
No se recomienda la administración de profilaxis antibiótica sólo para prevenir
la EI.
Si los cardiópatas del grupo con mayor riesgo tienen infecciones estables de los
tractos gastrointestinal o genitourinario, o reciben antibioterapia para prevenir la
infección de heridas y sepsis asociadas a estos procedimientos, electivos o no, deben
incluir antibióticos activos frente al Enterococcus, único germen de la flora local con
probabilidad de causar EI. Si tienen infección urinaria por Enterococcus, es razona-
ble la antibioterapia para erradicarlo antes de una cistoscopia u otra manipulación del
tracto urinario.
En estos casos se utiliza la amoxicilina o la ampicilina; en caso de alergia, la van-
comicina; en caso de resistencia, la piperacilina o la vancomicina, pudiendo preci-
598
41.Carmen Olivera Avezuela.indd 598 22/11/10 13:13:35
C. Olivera
Tabla 7. Profilaxis antibiótica de EI en los pacientes con el mayor riesgo
de evolución adversa ante procedimientos dentales
Dosis: única dosis,
Situación Antibiótico 30 a 6 minutos antes
Adultos Niños
Oral Amoxicilina 2g 50 mg/kg
Ampicilina o 2 g i.m. o i.v. 50 mg/kg i.m.
Imposibilidad o i.v.
de vía oral Cefazolina o 1 g i.m. o i.v. 50 mg/kg i.m.
ceftriazona o i.v.
Cefalexina o 2g 50 mg/kg
Alérgicos a penicilina clindamicina o 600 mg 20 mg/kg
o ampicilina: oral azitromicina o 500 mg 15 mg/kg
claritromicina
Alérgicos a penicilina Cefazolina o 1 g i.m. o i.v. 50 mg/kg i.m.
o ampicilina ceftriazona o o i.v.
con imposibilidad Clindamicina 600 mg i.m. 20 mg/kg i.m.
de vía oral o i.v. o i.v.
En lugar de la cefalexina, puede utilizarse otra cefalosporina de primera o segunda generación en
dosis equivalentes. En pacientes con historia de anafilaxia, urticaria o angioedema por penicilina
o ampicilina no deben administrarse cefalosporinas
sarse la consulta especializada. No está demostrado que prevengan la endocarditis
enterocócica.
Procedimientos sobre la piel infectada, estructuras de la piel
o tejidos musculoesqueléticos
El tratamiento debe ser activo frente a Staphylococcus y Streptococcus beta-hemo-
lítico, como una penicilina antiestafilocócica o una cefalosporina. A pacientes que no
toleren los betalactámicos, o con sospecha de resistencia a meticilina, se debe admi-
nistrar vancomicina o clindamicina.
Procedimientos en pacientes que ya están bajo antibioterapia
Para los procedimientos y grupos de cardiopatías que requieren profilaxis, si por algu-
na causa está ya instaurada una antibioterapia a largo plazo con los recomendados
para la profilaxis, es mejor seleccionar un antibiótico de otra clase que aumentar la
dosis del que tienen. Deben evitarse las cefalosporinas por la posible resistencia cru-
zada del S. viridans. Ha de retrasarse el procedimiento dental hasta 10 días después
de completar el tratamiento en curso si es posible, para dar tiempo a que se restablez-
ca la flora oral habitual.
599
41.Carmen Olivera Avezuela.indd 599 22/11/10 13:13:37
Endocarditis infecciosa. Tratamiento y profilaxis
Si el procedimiento se va a realizar a un paciente con endocarditis en tratamiento,
debe ajustarse el horario para que reciba una dosis entre 30 y 60 minutos antes.
Otras situaciones
No se requiere profilaxis en los supuestos de las anteriores guías (quitar puntos de
sutura, extracción de primera dentición, eco transesofágica, dispositivo intrauterino,
parto vaginal), ni ante histerectomía ni tatuaje. Se advierte contra el piercing, espe-
cialmente en la mucosa oral aún con escasa evidencia.
Si el paciente tiene medicación anticoagulante, debe evitarse la inyección
intramuscular.
Si el paciente tiene que operarse de corazón, debe pasar previamente una revisión
y tratamiento dental si precisara.
Ante cirugía cardiaca con reemplazo protésico valvular o con material protésico
intracardiaco o intravascular, está recomendada la profilaxis antibiótica perioperato-
ria por la alta morbimortalidad por infección. Se dirige especialmente al S. aureus y
al S. coagulasa-negativo. En general, se realiza con cefalosporina de primera genera-
ción, pero debe elegirse según la sensibilidad de las cepas de cada hospital. Se inicia
inmediatamente antes del procedimiento, repitiéndose si se prolonga y continuándolo
hasta las 48 horas del postoperatorio. Han de tenerse en cuenta los efectos del bypass
cardiopulmonar y la función renal.
Estas nuevas recomendaciones están pendientes de difusión y aceptación por par-
te de los profesionales y pacientes o familiares responsables en la práctica diaria. Es
importante la decisión en cada caso concreto, sopesando la potencial eficacia del
antibiótico, su necesidad y beneficio contra el riesgo de reacciones adversas. Puede
ser conveniente el consenso con otros profesionales y con el propio paciente si fue-
ra necesario, y se han de tener en cuenta las repercusiones médico-legales de no pres-
cribirla. Se acepta que debe mediar un consentimiento informado, incluso en caso de
menores, según la legalidad vigente, en colaboración con sus padres o representantes
legales, en forma adecuada a su madurez y nivel de entendimiento.
REVISIONES
La endocarditis supone el ingreso del paciente en el hospital para su diagnóstico y por
su tratamiento intravenoso, requiriendo en él una vigilancia cardiológica permanente
junto al pediatra. Al finalizar la antibioterapia y antes del alta, debe cumplimentarse la
valoración de las posibles secuelas y de la situación clínica, para continuar el segui-
miento ambulatorio. Deben seguirse las siguientes pautas:
• Retirada precoz de catéteres intravenosos al completar el tratamiento.
• Repetir un examen ecocardiográfico para establecer los datos basales.
• Informar y educar al paciente y su familia sobre los signos de alerta de endocarditis.
• Recomendar la profilaxis ante procedimientos dentales, quirúrgicos o invasivos.
• Recomendar la higiene dental cuidadosa y las revisiones dentales periódicas.
• Dirigir hacia rehabilitación si existiera drogodependencia.
600
41.Carmen Olivera Avezuela.indd 600 22/11/10 13:13:39
C. Olivera
Posteriormente, el seguimiento del niño es el habitual para su cardiopatía, salvo
incidencias. Si se plantea la necesidad de tratamiento quirúrgico, debe derivarse para
ello a cirugía cardiaca infantil, previa estabilización y con transporte adecuado. Si el
niño ya estaba operado con anterioridad, es preferible remitirle al mismo centro en
que se operó. En todo caso, en su seguimiento:
• Ante una nueva fiebre, se extraerán 3 muestras para hemocultivo previas a anti-
bioterapia.
• Se vigilarán y valorarán los signos de insuficiencia cardiaca.
• Se realizará ecocardiograma-Doppler en controles con función valvular y
ventricular.
• Se valorará la toxicidad por los antibióticos.
• La atención a las cardiopatías congénitas del adulto incluye una permanente vigi-
lancia sobre esta enfermedad.
BIBLIOGRAFÍA
Ang JY, Lua JL, Turner DR, Asmar BI. Vancomycin-resistant Enterococcus faecium endocarditis in
a premature infant successfully treated with linezolid. Pediatr Infect Dis J 2003; 22: 1101-3.
Baddour LM, Wilson WR, Bayer AS, et al. Infective endocarditis: diagnosis, antimicrobial therapy
and management of complications: a statement for healthcare professionals from the Committee
oh Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease
in the Young, and the Councils on Clinical Cardiology, Stroke, and Cardiovascular Surgery and
Anesthesia. American Heart Association: endorsed by the Infectious Diseases Society of Amer-
ica. Circulation 2005; 111: e394-e433.
Bayer A, Bolger A, Taubert K, et al. Diagnosis and management of infective endocarditis and its
complications. Circulation 1998; 98: 2936-48.
Berhman RE, Kliegman RM, Jonson HB. Endocarditis infecciosa. En: Nelson. Tratado de Pediatría.
16.ª ed. Madrid: McGraw-Hill-Interamericana; 2001.
Brook MM. Pediatric bacterial endocarditis. Treatment and prophylaxis. Pediatr Clin North Am
1999; 46: 275-87.
Chatzis AC, Saroglou G, Giannopoulos NM, Sarris GE. Subtle infective endocarditis and congenital
cardiac disease. Cardiol Young 2005; 15: 617-20.
Cosgrove SE, Vigliani GA, Campion M, et al. Initial low-dose gentamicin for Staphylococcus aure-
us bacteremia and endocarditis is nephrotoxic. Clin Infect Dis 2009; 48: 713-21.
David W. Denning. Echinocandins: a new class of antifungal. Journal of Antimicrobial Chemo-
therapy 2002; 49: 889-91.
Day MD, Gauvreau K, Shulman S, Newburger JW. Characteristics of children hospitalized with
infective endocarditis. Circulation 2009; 119: 865-70.
Dubnov-Raz G, Scheuerman O, Chodick G, Finkelstein Y, Samra Z, Garty BZ. Invasive Kingella kingae
infections in children: clinical and laboratory characteristics. Pediatrics 2008; 122: 1305-9.
Durack DT. Prevention of infective endocarditis. N Engl J Med 1995; 332: 38-42.
Duval X, Alla F, Hoen B, et al. Estimated risk of endocarditis in adults with predisposing cardiac
conditions undergoing dental procedures with or without antibiotic prophylaxis. Clin Infect Dis
2006; 42: e102-7.
601
41.Carmen Olivera Avezuela.indd 601 22/11/10 13:13:41
Endocarditis infecciosa. Tratamiento y profilaxis
Duval X, Leport C. Prophylaxis of infective endocarditis: current tendencies, continuing controver-
sias. Lancet Infect Dis 2008; 8: 225-32.
Ferrieri P, Gewitz M, Gerber MA, et al. Unique features of infective endocarditis in childhood. Pedi-
atrics 2002; 109: 931-43.
Friedman RA, Starke JR. Infective endocarditis. En: Garson A, Bricker JT, Fisher DJ, Neish SR. The
Science and Practice of Pediatric Cardiology. USA: Williams & Wilkins; 1998.
García-Teresa MA, Casado-Flores J, Delgado Domínguez MA, et al. Spanish Central Venous Cath-
eter Pediatric Study Group. Infectious complications of percutaneous central venous catheter-
ization in pediatric patients: a Spanish multicenter study. Intensive Care Med 2007; 33: 466-76.
Hill EE, Herregods MC, Vanderschueren S, Claus P, Peetermans WE, Herijgers P. Management of
prosthetic valve infective endocarditis. Am J Cardiol 2008; 101: 1174-8.
Ishiwada N, Niwa K, Tateno S, Yoshinaga M, Terai M, Nakazawa M. Pneumococcal endocarditis in
children: a nationwide survey in Japan. Int J Cardiol 2008; 123: 298-301.
Letaief A, Boughzala E, Kaabia N, Ernez S, Abid F, Ben Chaabane T, et al. Epidemiology of infec-
tive endocarditis in Tunisia: a 10-year multicenter retrospective study. Int J Infect Dis 2007; 11:
430-3.
Levitas A, Zucker N, Zalzstein E, Sofer S, Kapelushnik J, Marks KA. Successful treatment of infec-
tive endocarditis with recombinant tissue plasminogen activator. J Pediatr 2003; 143: 649-52.
Milazzo AS Jr, Li JS. Bacterial endocarditis in infants and children. Pediatr Infectious Diseases
Journal 2001; 20: 799-801.
Morris C, Reller MD, Menashe VD. Thirty-year incidence of infective endocarditis after surgery for
congenital heart defect. JAMA 1998; 279: 599-603.
Muñoz P, Rodríguez-Creixems M, Moreno M, Marín M, Ramallo V, Bouza E and the GAME Study
Group. Linezolid therapy for infective endocarditis. Clin Microbiol Infect 2007; 13: 211-5.
Muñoz-Sanz A, Vera A, Rodríguez Vidigal FF. Q fever in Extremadura: an emerging infection.
Enferm Infecc Microbiol Clin 2007; 25: 230-4.
Mylonakis E, Calderwood SB. Infective endocarditis in adults. N Engl J Med 2001; 345: 1318-30.
Oliver R, Roberts GJ, Hooper L, Worthington HV. Antibiotics for the prophylaxis of bacterial endo-
carditis in dentistry. Cochrane Database Syst Rev 2008; (4): CD003813.
Rodriguez D, Almirante B, Park BJ, Cuenca-Estrella M, Planes AM. Candidemia Project Study
Group Pediatr. Candidemia in neonatal intensive care units. Infect Dis J (Barc) 2006; 25:
224-9.
San Miguel LG, Cobo J, Otheo E, et al. Candidemia in pediatric patients with congenital heart dis-
ease. Diagn Microbiol Infect Dis 2006; 55: 203-7.
Sánchez PA. Cardiología pediátrica: clínica y cirugía. Barcelona: Salvat Ed, SA; 1986.
Steckelberg JM, Wilson WR. Risk factors for infective endocarditis. Infect Dis Clin North Am 1993;
7: 9-19.
Stockheim JA, Chadwick EG, Kessler S, et al. Are the Duke criteria superior to Beth Israel criteria
for diagnosis of infective endocarditis in children? Clin Infect Dis 1998; 27: 1451-6.
Sullivan J, Tobias JD. Preliminary experience with the use of oral linezolid in infants for the comple-
tion of antibiotic therapy in the outpatient setting after admission to the pediatric intensive care
unit. Am J Ther 2006; 13: 473-7.
The Task Force on Infective Endocarditis of the European Society of Cardiology. Guidelines on Pre-
vention, Diagnosis and Treatment of Infective Endocarditis. Eur Heart J 2004: 1-37.
602
41.Carmen Olivera Avezuela.indd 602 22/11/10 13:13:43
C. Olivera
Tissieres P, Gervaix A, Beghetti M, Jaeggi ET. Value and limitations of the von Reyn, Duke, and
modified Duke criteria for the diagnosis of infective endocarditis in children. Pediatrics 2003;
112: 467-71.
Tleyjeh IM, Abdel-Latif A, Rahbi H, et al. A systematic review of population-based studies of infec-
tive endocarditis. Chest 2007; 132: 1025-35.
Tleyjeh IM, Ghomrawi HM, Steckelberg JM, et al. The impact of valve surgery on 6-month mortal-
ity in left-sided infective endocarditis. Circulation 2007; 115: 1721-8.
Tleyjeh IM, Steckelberg JM, Georgescu G, et al. The association between the timing of valve sur-
gery and 6-month mortality in left-sided infective endocarditis. Heart 2008; 94: 892-6.
Vallés F, Anguita M, Escribano MP, et al. Guías de práctica clínica de la Sociedad Española de Car-
diología en endocarditis. Rev Esp Cardiol 2000; 53: 1384-96.
Varghese GM, Sobel JD. Fungal endocarditis. Current Infectious Disease Reports 2008, 10: 275-9.
Yoshinaga M, Niwa K, Niwa A, et al. Risk factors for in-hospital mortality during infective endocar-
ditis in patients with congenital heart disease. Am J Cardiol 2008; 101: 114-8.
Westling K, Vondracek M. Actinobacillus (Aggregatibacter) actinomycetemcomitans (HACEK)
identified by PCR/16S rRNA sequence analysis from the heart valve in a patient with blood
culture negative endocarditis. Scand J Infect Dis 2008; 14: 1-3.
Wilson W, Taubert KA, Gewitz M, Lockhart PB, Baddour LM, Levison M, et al. Prevention of
infective endocarditis. Guidelines from the American Heart Association: a Guideline from the
American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee,
Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Coun-
cil on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research
Interdisciplinary Working Group. Circulation 2007; 116: 1736-54.
Wilson W, Taubert KA, Gewitz M, Lockhart PB, Baddour LM, Levison M, et al.; American Heart
Association. Prevention of infective endocarditis: Guidelines from the American Heart Associa-
tion: Interdisciplinary Working Group. J Am Dent Assoc 2008; 139: 3S-24S.
603
41.Carmen Olivera Avezuela.indd 603 22/11/10 13:13:46
41.Carmen Olivera Avezuela.indd 604 22/11/10 13:13:48
Vous aimerez peut-être aussi
- Escala de JefersonDocument1 pageEscala de Jefersonhugo f.cPas encore d'évaluation
- Queratitis ViralDocument16 pagesQueratitis Viralantonio jasm100% (1)
- Sindrome de LI FRAUMENIDocument16 pagesSindrome de LI FRAUMENIErika itzel LimaPas encore d'évaluation
- Fichas DiabetesDocument50 pagesFichas Diabetesmajoseminario44% (16)
- Cardiología 2 - Endocarditis Infecciosa (Texto)Document7 pagesCardiología 2 - Endocarditis Infecciosa (Texto)nonigodoyPas encore d'évaluation
- Sindrome de Morris 2020Document6 pagesSindrome de Morris 2020leslyPas encore d'évaluation
- Toxicologia - Medicina InternaDocument48 pagesToxicologia - Medicina InternaPedro HermosoPas encore d'évaluation
- SINDROME de MORRISDocument1 pageSINDROME de MORRISAnaPas encore d'évaluation
- Cancer Hereditario 3Document4 pagesCancer Hereditario 3Alexia La FuentePas encore d'évaluation
- Alternativas Terapeuticas de FADocument8 pagesAlternativas Terapeuticas de FAYami Aponte TorresPas encore d'évaluation
- Sindrome de MorrisDocument2 pagesSindrome de MorrisJorge OrtizPas encore d'évaluation
- Uveítis 2Document14 pagesUveítis 2vanessaPas encore d'évaluation
- 1 Al 100Document6 pages1 Al 100Kevin Dino Soto RojasPas encore d'évaluation
- Síndromes de Fracaso Medular: Anemia Aplásica, Eritroblastopenias Selectivas y Anemias DiseritropoyéticasDocument7 pagesSíndromes de Fracaso Medular: Anemia Aplásica, Eritroblastopenias Selectivas y Anemias DiseritropoyéticasKurosaki IchigoPas encore d'évaluation
- Apuntes NeumoDocument27 pagesApuntes Neumocerdy2000Pas encore d'évaluation
- Genética Del CáncerDocument2 pagesGenética Del CáncerEixen BastidasPas encore d'évaluation
- Cáncer Hereditario de Ovario y MamaDocument7 pagesCáncer Hereditario de Ovario y MamaOscarAugustoQuintanaBlancasPas encore d'évaluation
- Síndrome de LynchDocument4 pagesSíndrome de LynchMaria Alejandra Espinosa IzaguirrePas encore d'évaluation
- Falla MedularDocument5 pagesFalla MedularMARTHA ISABEL CHUNG REYESPas encore d'évaluation
- Informe Mutacion 20210g-Homocigoto NormalDocument29 pagesInforme Mutacion 20210g-Homocigoto NormalMaría José Roca AvilesPas encore d'évaluation
- Enfermedad de HuntingtonDocument5 pagesEnfermedad de HuntingtonWilly HuallpaPas encore d'évaluation
- Qué Es La GenéticaDocument4 pagesQué Es La GenéticaNico MendozaPas encore d'évaluation
- SDRADocument53 pagesSDRAjohaPas encore d'évaluation
- Fisiopatología Del SNDocument35 pagesFisiopatología Del SNPaul GarciaPas encore d'évaluation
- Qué Es La Genética2Document85 pagesQué Es La Genética2Lilian Andrea Velázquez SantacruzPas encore d'évaluation
- Unidad 45 Semiología Del Sistema NerviosoDocument14 pagesUnidad 45 Semiología Del Sistema NerviosoDhery Prieto RuizPas encore d'évaluation
- Fundamentos de Neurociencia ConductualDocument26 pagesFundamentos de Neurociencia ConductualyiaraPas encore d'évaluation
- Aplasia MedularDocument4 pagesAplasia MedularClemencia Alvarez VillaPas encore d'évaluation
- PericarditisDocument13 pagesPericarditisAndrea gomezPas encore d'évaluation
- Procuración de Órganos 20Document11 pagesProcuración de Órganos 20neuxplxmPas encore d'évaluation
- Transtornos PlaquetariosDocument18 pagesTranstornos PlaquetariosEsthefany HidalgoPas encore d'évaluation
- Síndrome de Li-Fraumeni. SeminarioDocument7 pagesSíndrome de Li-Fraumeni. SeminarioAlbaAlvarez100% (1)
- CUADRO COMPLETO DermDocument20 pagesCUADRO COMPLETO Dermmadai quispePas encore d'évaluation
- SífilisDocument5 pagesSífilisAlbita Aguirre SandinoPas encore d'évaluation
- MAgistral NeumoDocument38 pagesMAgistral NeumoArmando Sánchez FloresPas encore d'évaluation
- Síndrome de BellDocument5 pagesSíndrome de BellCamilo Carné CandilPas encore d'évaluation
- Anemia AplásicaDocument7 pagesAnemia AplásicaMJcvPas encore d'évaluation
- HipersensibilidadDocument13 pagesHipersensibilidadgeobannys cedeñoPas encore d'évaluation
- Sindrome CavitorioDocument5 pagesSindrome CavitorioANDREA DENISE PIZARRO FUENTES100% (1)
- Enfermedades Hereditarias MonogénicasDocument6 pagesEnfermedades Hereditarias MonogénicasFiorella SugastiPas encore d'évaluation
- Seminario (Tetralogía de Fallot)Document19 pagesSeminario (Tetralogía de Fallot)Angie DanielaPas encore d'évaluation
- SDRADocument7 pagesSDRAclaritachan12Pas encore d'évaluation
- Síndrome MarfanDocument22 pagesSíndrome MarfanDaniela PimentelPas encore d'évaluation
- PericarditisDocument3 pagesPericarditisPaulino Vidal Juarez100% (1)
- EPOC Medicine 2018Document11 pagesEPOC Medicine 2018Natalia Valenzuela ValenzuelaPas encore d'évaluation
- Repaso Examen de NeumologíaDocument9 pagesRepaso Examen de NeumologíaArturo CBPas encore d'évaluation
- Eponimos en RadiologiaDocument19 pagesEponimos en RadiologiaAlejandra JañaPas encore d'évaluation
- SEPSISDocument40 pagesSEPSISAnonymous mBuvlYPas encore d'évaluation
- Uveitis. IntroduccionDocument3 pagesUveitis. IntroduccionJose Antonio Fuentes VegaPas encore d'évaluation
- Practica 5 Lesiones Traumáticas Del Antebrazo Vc100389767Document13 pagesPractica 5 Lesiones Traumáticas Del Antebrazo Vc100389767Vianel ColonPas encore d'évaluation
- Tumor de WarthinDocument6 pagesTumor de WarthinAndyRamosLopezPas encore d'évaluation
- Atrofia Muscular EspinalDocument5 pagesAtrofia Muscular Espinalirving castroPas encore d'évaluation
- En Los Ganglios Basales Existe Una Vía Directa Que Activa El Movimiento y Una Vía Indirecta Que Tiende A Inhibir El MovimientoDocument4 pagesEn Los Ganglios Basales Existe Una Vía Directa Que Activa El Movimiento y Una Vía Indirecta Que Tiende A Inhibir El MovimientoZuly PintoPas encore d'évaluation
- Insuficiencia RespiratoriaDocument6 pagesInsuficiencia RespiratoriaDante TorresPas encore d'évaluation
- Tumores de CorazónDocument3 pagesTumores de CorazónRomina de Oliveira SantosPas encore d'évaluation
- NeurologiaDocument12 pagesNeurologiaEdison Huaman MorveliPas encore d'évaluation
- LeberDocument4 pagesLeberDianaEstacaZáratePas encore d'évaluation
- Tratamiento Del Cáncer de PróstataDocument20 pagesTratamiento Del Cáncer de PróstataLeticia Alejandra Chavarry TorresPas encore d'évaluation
- Patologia de TesticuloDocument30 pagesPatologia de TesticuloAnthony JovesPas encore d'évaluation
- Expo Genetica - Neurofibromatosis Tipo 1Document27 pagesExpo Genetica - Neurofibromatosis Tipo 1Nimbe Anahi Gomez CasanovaPas encore d'évaluation
- Síndrome FebrilDocument5 pagesSíndrome FebrilManu CryPas encore d'évaluation
- Manual Operativo Programas de Salud Respiratoria - 2015.04.09Document47 pagesManual Operativo Programas de Salud Respiratoria - 2015.04.09betzabePas encore d'évaluation
- FitomedicamentosDocument2 pagesFitomedicamentosMarcia CVPas encore d'évaluation
- Apendicitis AgudaDocument30 pagesApendicitis AgudaJanethPas encore d'évaluation
- Comite de Farmacia Enero 2019Document7 pagesComite de Farmacia Enero 2019Andrea BarraganPas encore d'évaluation
- Ensayo Oficial 1Document8 pagesEnsayo Oficial 1Alisson AlanguiaPas encore d'évaluation
- CasoDocument9 pagesCasoHector TrianaPas encore d'évaluation
- Extraccion Extracapsular de Catarata y Colocacion de LenteDocument27 pagesExtraccion Extracapsular de Catarata y Colocacion de LenteGamaliel Moreno Mtz100% (1)
- Cuidados Preoperatorios CA MamaDocument4 pagesCuidados Preoperatorios CA MamaRoxana Quesada100% (1)
- Efectos Adversos de Las Cefaloporinas de Segunda GeneraciónDocument3 pagesEfectos Adversos de Las Cefaloporinas de Segunda GeneraciónbetsyPas encore d'évaluation
- Caso Clínico MacarioDocument37 pagesCaso Clínico MacarioRonald Alfredo Llallico EchevarriaPas encore d'évaluation
- Puesta A Tierra de Instalaciones Eléctricas HospitalariasDocument51 pagesPuesta A Tierra de Instalaciones Eléctricas HospitalariasEduard Machado0% (1)
- Nutrición ParenteralDocument24 pagesNutrición ParenteralJesús Noé Ortiz MirandaPas encore d'évaluation
- Ensayo de Fractura de CaderaDocument4 pagesEnsayo de Fractura de CaderaAreliie DeannPas encore d'évaluation
- AntibioticosDocument72 pagesAntibioticosAnderson Clayton da Silva100% (1)
- Electrocardiograma Normal y Su Correcta Tecnica para RealizarloDocument28 pagesElectrocardiograma Normal y Su Correcta Tecnica para RealizarloDani Sola100% (1)
- ARFORMOTEROLDocument3 pagesARFORMOTEROLEdgar CardenasPas encore d'évaluation
- NeumoniaDocument16 pagesNeumoniaEsteban Tarek Bordones ArancibiaPas encore d'évaluation
- Paciente AmputadoDocument7 pagesPaciente AmputadoDiana CarvajalPas encore d'évaluation
- Trastorno BipolarDocument17 pagesTrastorno BipolarNataly OñatePas encore d'évaluation
- Prevención, Tratamiento y Control de La DiabetesDocument30 pagesPrevención, Tratamiento y Control de La DiabetesLewi LopezPas encore d'évaluation
- Infografia de YorgelisDocument2 pagesInfografia de YorgelisEvelyn Maria Diaz BritoPas encore d'évaluation
- Tema 2 Anamnesis PerinatalDocument4 pagesTema 2 Anamnesis PerinatalFelipe Ismael Burgos BecerraPas encore d'évaluation
- Programacion TaoeDocument20 pagesProgramacion TaoeHazel PsPas encore d'évaluation
- Conf I Semiologia y Diagnostico ClinicoDocument39 pagesConf I Semiologia y Diagnostico ClinicoDanny Q. Avilés100% (1)
- Cardiopatías Obstructivas de Salida de Los VentriculosDocument63 pagesCardiopatías Obstructivas de Salida de Los VentriculosAura María Salazar SolartePas encore d'évaluation
- Program ADocument2 pagesProgram AManuelVelascoVaqueroPas encore d'évaluation
- Terminologia de EnfermeriaDocument21 pagesTerminologia de EnfermeriaFelipe MayorgaPas encore d'évaluation
- Reporte Micro 1 Practicas 8 y 9 1Document8 pagesReporte Micro 1 Practicas 8 y 9 1Kevin ZamoraPas encore d'évaluation