Académique Documents
Professionnel Documents
Culture Documents
Osteomielitis PDF
Transféré par
Andres Esteban Quevedo ToquicaTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Osteomielitis PDF
Transféré par
Andres Esteban Quevedo ToquicaDroits d'auteur :
Formats disponibles
ACTUALIZACIÓN
Osteomielitis
E. Múñez Rubioa,*, I. Pintos Pascualb y A. Ramos Martíneza
a
Unidad de Enfermedades Infecciosas. Servicio Medicina Interna. Hospital Universitario Puerta de Hierro. Majadahonda. Madrid. España. bServicio de Medicina Interna.
Hospital Universitario Fundación Jiménez Díaz. Madrid. España.
Palabras Clave: Resumen
- Osteomielitis La osteomielitis es una infección ósea con destrucción de los tejidos causada fundamentalmente por
- Espondilodiscitis bacterias. Puede ocurrir por vía hematógena, por contigüidad o por inoculación directa tras una fractura
abierta o cirugía. El agente etiológico principal es S. aureus. La forma de presentación es subaguda con
- Infección por S. aureus predominio de los síntomas locales de dolor. El diagnóstico definitivo se realiza mediante el cultivo de
- Infección vertebral una muestra histológica del hueso afecto. El retraso en el diagnóstico puede condicionar un peor pronós-
tico incluso con necesidad de amputación. El tratamiento adecuado combina el drenaje o la resección
quirúrgica de la lesión, junto con un tratamiento antibiótico dirigido que debe prolongarse durante 4-6 se-
manas. La espondilodiscitis es la osteomielitis que afecta a las vértebras y al disco intervertebral. Gene-
ralmente son infecciones de origen hematógeno y el microorganismo causal más frecuente es S. aureus.
El tratamiento debe iniciarse una vez obtenido el diagnóstico etiológico y debe ser dirigido. El tratamiento
quirúrgico solo está indicado en caso de compromiso neurológico o mala evolución.
Keywords: Abstract
- Osteomyelitis Osteomyelitis
- Spondylodiscitis Osteomyelitis is a bone infection with tissue destruction essentially caused by bacteria. It can occur by
- Infection by S. aureus haematogenous spread, due to contiguity or due to direct inoculation after an open fracture or surgery.
The principal aetiological agent is S. aureus. It is subacute and local symptoms of pain predominate.
- Vertebral infection Definitive diagnosis is reached through culture of a histological sample of the affected bone. Delayed
diagnosis can result in a worse prognosis and even the need for amputation. Appropriate treatment
combines drainage and surgical resection of the lesion, along with targeted antibiotic treatment over 4-6
weeks. Spondylodiscitis is the form of osteomyelitis that affects the vertebrae and the intervertebral
discs. These infections are generally haematogenous in origin and the most common causative
microorganism is S. aureus. Treatment should commence once the aetiological diagnosis has been
obtained and must be targeted. Surgical treatment is only indicated if there is neurological impairment or
poor outcome.
Introducción Patogenia
La osteomielitis es una infección ósea con destrucción de los La osteomielitis puede ocurrir como resultado de una siem-
tejidos causada fundamentalmente por bacterias, incluyendo bra hematógena, por contigüidad desde un foco en piel o
micobacterias, aunque en ocasiones puede estar producida tejidos blandos y articulaciones adyacentes, o por inocula-
por hongos e incluso virus. ción directa tras una fractura abierta o cirugía1.
La osteomielitis hematógena aparece con más frecuencia
en niños, afectando a menores de 17 años en el 85% de los
casos. En los niños, los huesos largos se ven afectados con
*Correspondencia mayor frecuencia, mientras que en los adultos lo son las vér-
Correo electrónico: elmuru@gmail.com tebras2.
3262 Medicine. 2018;12(55):3262-71
OSTEOMIELITIS
La osteomielitis por contigüidad tiende a ocurrir en in- nismos. En niños mayores de 10 años y adultos sanos, S. au-
dividuos más jóvenes en el contexto de un traumatismo reus es el principal microorganismo y más raramente otros
abierto o cirugía y, en adultos mayores, secundaria a úlceras como bacilos Gram negativos y estreptococos. En caso de
por presión y prótesis infectadas3. La osteomielitis asociada a osteomielitis múltiple, los microorganismos más frecuentes
la insuficiencia vascular es más frecuente en personas con son S. aureus, Salmonella, M. tuberculosis y Cryptococcus.
diabetes mellitus. Los usuarios de drogas por vía parenteral (UDVP) pue-
El factor predisponente más frecuente es un área de hue- den presentar infección en cualquier hueso, incluyendo, cla-
so o tejido circundante dañado, por insuficiencia vascular, vículas y el pubis. En estos pacientes, puede aislarse P. aeru-
alteración nerviosa o edema. ginosa, enterobacterias y Candida.
Las osteomielitis por extensión de un foco séptico con-
tiguo generalmente asientan sobre un hueso con lesión en
Etiología el periostio, traumática, isquémica o de otra índole. El ori-
gen puede ser una úlcera por presión o por isquemia vascu-
La bacteria aislada con mayor frecuencia en la osteomielitis lar. En este caso, pueden sufrir osteítis de los huesos del pie
de cualquier origen y en cualquier grupo de edad es S. aureus con celulitis suprayacente mínima o sin ella. Pueden existir
(tabla 1). erosiones cutáneas traumáticas asociadas a una polineuro-
La osteomielitis hematógena suele ser monomicrobiana. patía diabética. Con frecuencia son infecciones polimicro-
En los niños la segunda causa son los estreptococos, y en los bianas con participación de S. aureus y otros microorganis-
niños menores de 1 año hay que tener en cuenta la infección mos.
por Kingella kingae, microorganismo Gram negativo coloni- Las fracturas abiertas también son frecuentemente po-
zador habitual de la orofarínge que puede invadir la epífisis, limicrobianas, casi siempre con participación de S. aureus
hecho poco frecuente en la infección por otros microorga- (fig. 1).
TABLA 1
Etiología de la osteomielitis en los distintos grupos epidemiológicos
Clasificación
Tipo de osteomielitis Epidemiología Microorganismo Existen dos esquemas principales de
Osteomielitis hematógena Niño < 1 año S. aureus clasificación de la osteomielitis4,5.
S. agalactiae Lew y Waldvogel clasificaron la os-
S. pyogenes teomielitis según la duración de la en-
E. coli fermedad (aguda frente a crónica) y el
Kingella kingae mecanismo de infección (hematógena
Niño de 1-10 años S. aureus o secundaria a un foco de infección
S. pyogenes contiguo). La infección contigua se
Haemophilus influenzae puede subdividir aún más dependiendo
Mycobacterium tuberculosis de si presenta o no insuficiencia vascu-
Bartonella henselae lar. Este esquema es una clasificación
Niños > 10 años y adultos S. aureus
etiológica y no implica una estrategia
Otros microorganismos
terapéutica específica6.
UDVP S. aureus
Cierny y Mader clasificaron la os-
Pseudomonas aeruginosa
teomielitis de huesos largos en función
Enterobacterias
de la porción afectada del hueso, el esta-
Candida
do fisiológico del huésped y el entorno
Anemia de células falciformes S. pneumoniae
Salmonella
local7. Esta clasificación es útil para de-
Osteomielitis por extensión de un foco Úlcera de decúbito o por isquemia Polimicrobiana con S. aureus,
cidir el tratamiento más óptimo y pro-
séptico contiguo o por inoculación vascular enterobacterias, P. aeruginosa, otros nóstico de la osteomielitis. La etapa 1
directa BGN no fermentadores, S. agalactiae,
Enterococcus y bacterias anaerobias (osteomielitis medular) generalmente se
Infección odontógena Eikenella corrodens puede tratar solo con antibióticos, mien-
Bacterias anaerobias en la orofaringe tras que las etapas 2, 3 y 4 (osteomielitis
Actinomyces superficial, localizada y difusa) general-
Herida punzante en la planta del pie Pseudomonas aeruginosa mente requieren desbridamiento agresi-
Fractura abierta Polimicrobiana con S. aureus, vo, terapia antimicrobiana y reconstruc-
enterobacterias, BGN no fermentadores,
Clostridium, Bacillus, Nocardia, ción ortopédica posterior (tabla 2).
Actinomyces
Herida por mordedura Pasteurella multocida (mordedura de
animal), Eikenella corrodens (mordedura
humana) y/o S. aureus o bacterias
anaerobias
Clínica
Osteomielitis múltiple S. aureus, Salmonella, M. tuberculosis,
Cryptococcus La osteomielitis aguda se presenta ge-
BGN: bacilo Gram negativo; UDVP: usuarios de drogas por vía parenteral. neralmente de forma gradual. Los pa-
Medicine. 2018;12(55):3262-71 3263
ENFERMEDADES INFECCIOSAS (VII)
de osteomielitis crónica, particular-
mente cuando tales lesiones se encuen-
tran sobre las prominencias óseas8,9.
Los pacientes diabéticos con osteo-
mielitis crónica pueden presentarse de
forma atípica. Los diabéticos que desa-
rrollan úlceras cutáneas a menudo pre-
sentan osteomielitis antes de que el
hueso esté expuesto8. Un pie diabético
con una úlcera mayor de 2 x 2 cm o
con hueso expuesto, con mucha fre-
cuencia presenta osteomielitis8,10.
El absceso de Brodie es una osteo-
Fig. 1. Osteomielitis tras mordedura de gato. mielitis subaguda o crónica que se pro-
duce en la metáfisis de los huesos lar-
gos, típicamente la tibia distal, pero
cientes refieren dolor inflamatorio en el sitio afecto. Con también en el fémur, peroné, radio y cúbito11. Generalmente
frecuencia se observan signos locales inflamatorios, como ocurre en pacientes menores de 25 años de edad. Por lo ge-
dolor a la palpación, aumento de temperatura, eritema e in- neral, es de origen hematógeno, pero también puede ocurrir
flamación de los tejidos blandos. Sin embargo, cuando la os- en el contexto de un traumatismo. El foco infeccioso consis-
teomielitis afecta a huesos profundos estos están ausentes. te en un absceso confinado dentro de un borde de hueso
Pueden presentar síntomas generales como fiebre y escalo- esclerótico. Los pacientes típicamente presentan la aparición
fríos. La osteomielitis subaguda generalmente se presenta insidiosa de dolor que va de leve a moderado y que dura
con dolor leve durante varias semanas, con mínima fiebre y entre varias semanas a meses en ausencia de traumatismo,
pocos síntomas sistémicas. con o sin elevación perióstica o fiebre. Si el proceso subagu-
La osteomielitis aguda también puede presentarse como do progresa a un absceso óseo localizado crónico, los pacien-
artritis séptica, ya que en la osteomielitis hematógena de tes presentan dolor crónico en ausencia de fiebre. La falta de
huesos largos, el sitio de infección más común está en la me- signos sistémicos como la fiebre a menudo conduce a un
táfisis, que puede romperse a través de la corteza ósea dentro diagnóstico erróneo de tumor óseo maligno12. La radiografía
del espacio capsular de una articulación. Esto es particular- generalmente muestra una única lesión próxima a la metáfi-
mente importante en los lactantes, para quienes la presencia sis (fig. 2).
de vasos sanguíneos transfisarios y una placa de crecimiento
inmaduro permiten la diseminación temprana de las bacte-
rias desde la metáfisis hasta la epífisis del hueso y hacia la
cavidad articular.
La osteomielitis crónica puede presentarse con dolor,
eritema o inflamación de meses de evolución. En ocasiones,
los pacientes presentan un trayecto fistuloso con drenaje in-
termitente de pus, lo que es patognomónico de osteomielitis
crónica. El diagnóstico de osteomielitis crónica es especial-
mente difícil en presencia de material protésico, ulceración
extensa de la piel o de los tejidos blandos o cambios isquémi-
cos debidos a insuficiencia vascular8. Las úlceras profundas o
extensas que no cicatrizan después de varias semanas de cui-
dados adecuados para las úlceras deben despertar la sospecha
TABLA 2
Clasificación-estadificación de Cierny-Mader para la osteomielitis
de huesos largos
Estadio I: osteomielitis medular
Infección confinada a la médula ósea. Osteomielitis hematógena
Estadio II: osteomielitis superficial
Invasión del periostio a partir de una infección contigua
Estadio III: osteomielitis localizada
Secuestro de hueso cortical bien delimitado que puede extraerse sin comprometer la
estabilidad del hueso
Estadio IV: osteomielitis difusa
Infección por la totalidad o la mayor parte de la sección del hueso. El hueso es
inestable por la infección o el amplio desbridamiento necesario para su tratamiento Fig. 2. Absceso de Brodie.
3264 Medicine. 2018;12(55):3262-71
OSTEOMIELITIS
Diagnóstico rióstica o edema (que aparece precozmente) y sombras alre-
dedor de cuerpos extraños (fig. 3). Sin embargo, estos datos
Es importante establecer un diagnóstico precoz de osteomie- también se observan en otros diagnósticos como tumores,
litis, ya que la infección puede requerir una terapia antibió- traumatismos, necrosis avascular y gota. La utilidad de las
tica prolongada y/o una intervención quirúrgica agresiva imágenes bidimensionales tradicionales es limitada para va-
para evitar su progresión. lorar los huesos complejos. En ocasiones es necesario reali-
La evaluación inicial de los pacientes con sospecha de zar estudios radiológicos más complejos como la tomografía
osteomielitis incluye una historia clínica completa y el exa- computadorizada (TC) que ofrece una proyección tridimen-
men físico; se debe investigar la presencia de factores predis- sional de gran utilidad para identificar anomalías y planificar
ponentes como diabetes mellitus subyacente, vasculopatía, el tratamiento quirúrgico. La resonancia magnética (RM)
procedimientos invasivos, uso de drogas inyectables, implan- ofrece imágenes de gran calidad de los tejidos blandos que
tes óseos incluso de años o decenios antes, y otros factores rodean las anomalías óseas. La gammagrafía con tecnecio y
predisponentes. El antecedente de lesión de los tejidos blan- leucocitos marcados ofrece información sobre la actividad de
dos es especialmente importante, incluso en ausencia de sig- la enfermedad y los sitios afectados (fig. 4). Estas pruebas
nos de bacteriemia. de imagen son útiles para evaluar, tomar decisiones y decidir
Se debe sospechar osteomielitis aguda en pacientes con y planificar el desbridamiento quirúrgico.
bacteriemia con clínica compatible sobre vértebras, huesos El diagnóstico de osteomielitis se establece a través del
largos y prótesis de huesos y articulaciones, y en casos de cultivo de bacterias a partir de una biopsia ósea obtenida me-
fracturas abiertas o cirugía ortopédica reciente. La osteomie- diante técnica estéril, junto con hallazgos histológicos de
litis crónica debe sospecharse en pacientes con heridas cró- inflamación y osteonecrosis9.
nicas de partes blandas con retraso de la cicatrización, en el Se debe obtener una biopsia ósea (abierta o percutánea)
contexto de diabetes, neuropatía periférica, úlceras por pre- para la identificación de patógenos y para obtener datos de
sión o en presencia de material protésico subyacente. susceptibilidad siempre que sea factible; la biopsia también
Las pruebas de laboratorio generalmente no son especí- es útil si el diagnóstico de osteomielitis es incierto15-19. Los
ficas. La leucocitosis puede observarse en el contexto de os- cultivos de material de biopsia ósea arrojan resultados posi-
teomielitis aguda, pero es poco probable en el contexto de tivos en hasta el 87% de los casos16. Los cultivos de hisopos
una osteomielitis crónica. La velocidad de sedimentación o material de punción con aguja (por ejemplo, aspiración de
globular (VSG) y/o la proteína C reactiva (PCR) suelen estar material adyacente al periostio en vez de al hueso) no deben
elevadas, pero pueden ser normales13,14. utilizarse para establecer un patógeno responsable de la os-
Los hemocultivos pueden ser positivos en aproximada- teomielitis, ya que la correlación entre el cultivo de biopsia
mente la mitad de los casos de osteomielitis hematógena y ósea y estos especímenes es deficiente19. La interrupción de
raramente en caso de osteomielitis por extensión de un foco los antibióticos 48-72 horas antes de la biopsia ósea puede
séptico contiguo o inoculación directa6. Los hemocultivos aumentar el rendimiento microbiológico, pero a menudo los
positivos pueden evitar la necesidad de realizar pruebas de cultivos óseos son positivos, independientemente de la tera-
diagnóstico invasivas si el microorganismo aislado en la san- pia previa con antibióticos, ya que tales infecciones ocurren
gre es un patógeno típico de este proceso. en áreas de necrosis ósea inducida por la infección.
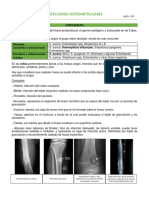
Se deben realizar radiografías simples del área afectada, La biopsia de hueso puede no ser necesaria para pacien-
ya que pueden revelar diversas anomalías. Algunas caracterís- tes con estudios radiográficos compatibles con osteomielitis
ticas de infección son osteopenia, secuestro, elevación pe- con hemocultivos positivos. Si los hemocultivos y los cultivos
Fig. 3. Osteomielitis de tibia. Fig. 4. Gammagrafía ósea en osteomielitis de fémur derecho.
Medicine. 2018;12(55):3262-71 3265
ENFERMEDADES INFECCIOSAS (VII)
de aspirado de aguja son negativos y la sospecha clínica de presencia de cristales de ácido úrico en el líquido articular; la
osteomielitis sigue siendo alta en función de los hallazgos presentación es relativamente aguda, mientras que la presen-
clínicos y radiográficos, se debe repetir la biopsia ósea (ya sea tación de la osteomielitis es más insidiosa
percutánea o abierta). Si esta muestra tampoco es diagnósti-
ca, se debe iniciar un régimen antimicrobiano empírico con-
tra los patógenos bacterianos Gram positivos y Gram nega- Fractura
tivos comunes.
La osteomielitis puede simular la aparición de una fractura
en las imágenes radiográficas; la fractura típicamente se aso-
Diagnóstico diferencial cia con un traumatismo previo. En algunos casos, se puede
requerir una biopsia ósea para distinguir estas dos entidades,
El diagnóstico diferencial de la osteomielitis incluye los as- particularmente en ausencia de cicatrización después de una
pectos tratados a continuación. fractura diagnosticada.
Infección de tejidos blandos Bursitis
La infección de tejidos blandos puede ocurrir sola o junto Tanto la osteomielitis como la bursitis pueden presentarse
con osteomielitis. La biopsia del hueso es suficiente para el con inflamación de la bursa. La osteomielitis implica la infec-
diagnóstico de osteomielitis. En general, en el contexto de ción del hueso subyacente, mientras que la bursitis implica
una infección crónica de tejidos blandos que no mejora con una infección que está confinada a los tejidos blandos. Los
la terapia antibiótica adecuada, es prudente realizar técnicas dos se distinguen por la historia clínica, el examen físico, la
de imagen para evaluar la afectación ósea; esto ocurre más a radiografía y la aspiración de la bursa.
menudo en pacientes diabéticos.
Tumores óseos
Artropatía de Charcot
Tanto la osteomielitis como los tumores pueden presentarse
La neuroartropatía aguda de Charcot puede presentarse con con dolor óseo; los tumores malignos generalmente se dis-
eritema localizado y calor; puede ser difícil determinar si ta- tinguen por imágenes radiográficas y biopsia ósea.
les pacientes tienen artropatía de Charcot u osteomielitis (o
ambas). Además, los pacientes con artropatía de Charcot sue-
len desarrollar ulceraciones cutáneas que a su vez pueden Síndrome SAPHO
conducir a una osteomielitis secundaria. Las exploraciones
óseas, las radiografías simples y los hallazgos de imágenes El síndrome SAPHO (sinovitis, acné, pustulosis, hiperostosis
por RM en pacientes con neuroartropatía aguda o crónica y osteítis) consiste en un amplio espectro de dermatosis neu-
pueden ser indistinguibles de los pacientes con osteomielitis trofílicas asociadas con lesiones asépticas osteoarticulares.
aguda. Sin embargo, la RM con contraste puede ser útil des- Puede simular osteomielitis en pacientes que carecen de los
de el punto de vista diagnóstico si muestra un trayecto fistu- hallazgos característicos de pustulosis y sinovitis. El diagnós-
loso, reemplazo de la grasa del tejido celular subcutáneo, una tico se establece a través de manifestaciones clínicas; el culti-
colección líquida o anormalidades extensas de la médula. La vo óseo es estéril en el contexto de la osteítis.
biopsia ósea puede ser necesaria en las situaciones anteriores
y en casos de supuesta artropatía aguda de Charcot en la cual
la inmovilización y el reposo no mejoran. Complicaciones
La osteomielitis aguda puede asociarse con complicaciones
Necrosis ósea avascular incapacitantes o potencialmente mortales cuando no se trata
de forma adecuada. La infección supurativa puede involucrar
Suele ser relativamente fácil de distinguir de la osteomielitis, estructuras contiguas, como las articulaciones y los tejidos
ya que con frecuencia se identifica una causa precipitante, blandos, pudiendo formarse trayectos fistulosos a la piel con
como el uso de esteroides, radioterapia o bisfosfonatos. La supuración crónica.
osteomielitis asociada puede ocurrir en pacientes con osteo- La presencia de una fístula puede estar asociada con neo-
necrosis mandibular. plasias, especialmente en el caso de infección de larga dura-
ción (rango de 4 a 50 años). El carcinoma de células escamo-
sas es el tumor asociado con más frecuencia a la osteomielitis
Gota crónica; se han notificado otros tumores que incluyen fibro-
sarcoma, mieloma, linfoma, plasmocitoma, angiosarcoma,
Tanto la osteomielitis como la gota pueden presentarse con rabdomiosarcoma e histiocitoma fibroso maligno20,21. La ma-
inflamación de las articulaciones. La gota se distingue por la yoría de los pacientes con neoplasia tienen antecedentes de
3266 Medicine. 2018;12(55):3262-71
OSTEOMIELITIS
intervenciones quirúrgicas repetidas. El desarrollo de un tu- En caso de infección de material protésico, debe retirarse
mor maligno se puede sospechar por la aparición de una y cultivarlo y, si está disponible, utilizar técnicas de sonica-
masa creciente, aumento del dolor, drenaje fétido, hemorra- ción del material para mejorar el rendimiento del cultivo.
gia o evidencia radiográfica de destrucción ósea. Por lo tanto,
ante una infección crónica que no responda a la terapia con-
vencional, se debe realizar una biopsia múltiple para descar- Tratamiento antibiótico
tar malignidad (incluyendo la úlcera si la hubiera, el trayecto
fistuloso y el hueso subyacente). En la osteomielitis aguda es conveniente iniciar el tratamien-
Se han descrito osteólisis y fracturas patológicas, aunque to antibiótico dentro de las primeras 72 horas de evolución
estas complicaciones son extremadamente raras si se realiza clínica, cuando el hueso aún conserva la irrigación. Sin em-
un diagnóstico precoz y un tratamiento adecuado22. En oca- bargo, siempre que sea posible, el tratamiento antibiótico no
siones estos pacientes presentan bacteriemia y sepsis, aunque debe iniciarse, en pacientes estables, hasta que se obtengan
puede ser difícil determinar si la fuente primaria de infección las muestras de cultivo de los tejidos afectos.
es la bacteriemia o el hueso. La terapia antimicrobiana debe adaptarse a los hallaz-
gos del cultivo y susceptibilidad. Si no se pueden obtener
resultados microbiológicos, debe administrarse una terapia
Tratamiento empírica de amplio espectro. El tratamiento antibiótico re-
comendado en las diferentes situaciones está reflejado en la
El tratamiento de la osteomielitis comprende un doble abor- tabla 3.
daje; médico, pues requiere de un tratamiento antibiótico Cuando se reciben los resultados microbiológicos, se
prolongado y dirigido a los microorganismos responsables y debe ajustar el tratamiento al microorganismo aislado. En la
quirúrgico, ya que en muchos casos es necesario realizar un tabla 4 se describen los esquemas terapéuticos recomendados
desbridamiento de la lesión. en función de la etiología.
La estrategia terapéutica debe ser agresiva por las conse- Si la evolución es favorable, el tratamiento puede pasarse
cuencias graves de un tratamiento fallido que puede condu- a vía oral a partir de la primera o segunda semana, ajustado
cir incluso a la amputación. al resultado del antibiograma. En el paciente adulto puede
utilizarse la asociación de levofloxacino 500 mg/24 horas
asociado a rifampicina 600 mg/24 horas, pauta particular-
Desbridamiento mente apropiada si existe material protésico o secuestro
óseo. El tratamiento de la osteomielitis aguda se mantiene
La osteomielitis con frecuencia requiere un tratamiento qui- entre 4 y 6 semanas. Se recomienda monitorizar la respuesta
rúrgico para desbridar el material necrótico, donde el trata- al tratamiento con determinación semanal de PCR y VSG y
miento antibiótico no produce ningún efecto. El desbrida- mantenerlo hasta la normalización de los parámetros, un mí-
miento debe ser lo suficientemente agresivo como para nimo de 4 semanas. En la osteomielitis crónica, la duración
limpiar todo el tejido desvitalizado, pero conservar en la del tratamiento no está bien definida, aunque en general se
medida de lo posible la función del hueso afecto. utilizan pautas de 4-6 meses de duración monitorizando su
Está indicado el tratamiento quirúrgico en las osteomie- respuesta con determinaciones periódicas de reactantes de
litis de huesos largos en estadios II, III o IV, y en el estadio I fase aguda.
si el paciente presenta fiebre persisten-
te tras el tercer o cuarto día de trata- TABLA 3
miento antibiótico o se documenta la Tratamiento antibiótico empírico de la osteomielitis
existencia de un absceso, para drenar el
pus o desbridar el tejido desvitalizado Tipo de infección Tratamiento antibiótico Dosis
(exéresis del secuestro óseo). Poste- OM hematógena o 2ª fractura abierta* Cloxacilina + cefotaxima 2 g/4 h iv + 2 g/8 h iv
riormente hay que llenar el espacio Cloxacilina + ceftriaxona 2 g/4 h iv + 1 g/12 h iv
muerto, inicialmente con cemento, co- OM en UDVP* Cloxacilina + ceftazidima 2 g/ 4 h iv + 2 g/8 h iv
OM 2ª úlcera (por presión o isquémica) Amoxicilina-clavulánico 2-0,2 g/6-8 h iv
lágeno o sustitutos óseos impregnados o a herida por mordedura
Ertapenem 1 g/ 12-24 h iv
con antibióticos y en el plazo de 2-4
Meropenem 0,5-1 g/6 h iv
semanas se reemplazan por un injerto
Piperacilina-tazobactam 4-0,5 g/ 6-8 h iv
de hueso esponjoso. También es nece-
Tigeciclina 100 mg (carga) 50 mg/12 h iv
sario revascularizar el área con colga-
Ceftriaxona + metronidazol 2 g/24 h iv + 500 mg/6-8 h vo
jos musculares o musculocutáneos.
Cefotaxima + metronidazol
En caso de osteomielitis postrau- OM 2ª herida punzante en la planta del Meropenem + tobramicina 1 g/6-8 h iv + 5 mg/kg/día iv o im
mática, es esencial la establilización de pie
Ceftazidima + tobramicina 1 g/8 h iv + 5 mg/kg/día iv o im
la fractura. Si la limpieza quirúrgica Ciprofloxacino + tobramicina 750 mg/12 h vo + 5 mg/kg/día iv o im
de la lesión requiere la resección de un iv: intravenoso; OM: osteomielitis; UDVP: usuario de drogas por vía parenteral; vo: vía oral; SARM: S. aureus resistente a
segmento óseo, el hueso restante debe meticilina.
estabilizarse mediante una fijación ex- Si la prevalencia de SARM en el área es alta, el paciente tiene antecedente de colonizacón por SARM o la infección es
grave, sustituir cloxacilina por linezolid 600 mg/12 horas iv o vo, daptomicina 6-10 mg/kg/día iv o vancomicina 15-20 mg/
terna. kg/8-12 horas.
Medicine. 2018;12(55):3262-71 3267
ENFERMEDADES INFECCIOSAS (VII)
TABLA 4 cientes, por compresión directa de estructuras nerviosas por
Tratamiento antibiótico dirigido al aislamiento microbiológico abscesos.
Los factores de riesgo asociados con mayor frecuencia a
Agente etiológico Tratamiento antibiótico Dosis
la espondilodiscitis de origen hematógeno son la edad avan-
SASM Cloxacilina 2 g/4 h iv zada, la inmunodepresión, el consumo de drogas por vía pa-
Cefazolina 2 g/8 h iv
renteral, ser portador de catéteres venosos centrales o tener
SARM Linezolid 600 mg/12 h iv o vo
una historia reciente de procedimientos invasivos.
Daptomicina 6-10 mg/kg/día iv
Vancomicina 15-20 mg/kg/8-12 h iva
BGN incluyendo Ciprofloxacino 750 mg/12 horas vob
Pseudomonas Etiología
Levofloxacino 750 mg/24 h vo
Ceftazidima 2 g/8 h iv El agente causal más frecuente es S. aureus, aunque los bacilos
Cefepime 2 g/8-12 h iv Gram negativos tienen también una notable incidencia, sobre
BGN: bacilo Gram negativo; iv: intravenoso; SARM: Staphylococcus aureus resistente a todo si el foco de la bacteriemia es urinario. Entre ellos E. coli
meticilina; SASM: Staphylococcus aureus sensible a meticilina; vo: vía oral. aLa dosis de
vancomicina debe ajustarse para mantener una concentración valle entre 15-20 mcg/ml. bSi y otras enterobacterias y también P. aeruginosa. S. epidermidis
se está tratando Pseudomonas aumentar la dosis a 750 mg/8 horas.
suele estar implicado en las infecciones tras procedimientos
quirúrgicos u otros procedimientos invasivos, en este grupo
también hay que incluir Propionibacterium acnes. La infección
Espondilodiscitis infecciosas estreptocócica es rara, aunque está aumentando, sobre todo S.
agalactiae y del grupo viridans. Entre los UDVP, la mayoría de
Introducción los casos son por S. aureus. También en niños y adolescentes,
aunque en estos la espondilodiscitis es muy rara, en este gru-
La espondilodiscitis infecciosa es la colonización del cuerpo po también hay que tener en cuenta Kingella kingae.
vertebral y del disco intervertebral por un microorganismo. La espondilodiscitis tuberculosa también llamada mal de
Su incidencia es variable, pero se estima en torno a 2-3 casos Pott tiene una incidencia inferior a la producida por mi-
por 100.000 habitantes y año. Esta incidencia aumenta en los croorganismos piógenos. Comprenden el 50% de los casos
mayores de 50 años, alcanzando 6,5 casos anuales por de infección tuberculosa articular y generalmente ocurre en
100.000 habitantes23. A pesar de ser una entidad poco fre- pacientes con una inmunodepresión de base.
cuente, es la forma más común de osteomielitis24 hematóge- La localización osteoarticular más frecuente en la infec-
na en los pacientes mayores de 50 años y representan el ción por Brucella es la espondilodiscitis, en el 5-10% de los
3-5% de todas las osteomielitis8. casos.
Tanto la espondilodiscitis tuberculosa como brucelar
debe sospecharse en lugares con infección endémica.
Patogenia Los hongos raramente son el agente responsable, que-
dando limitado casi exclusivamente a Candida. Es más fre-
En la mayoría de los casos, el microorganismo alcanza el cuente en UDVP y en pacientes inmunodeprimidos o some-
cuerpo vertebral por vía hematógena. Tienen especial riesgo tidos a antibioterapia de amplio espectro, o con catéteres
de espondilodiscitis aquellos procesos con elevada inciden- venosos centrales por tiempo prolongado.
cia de bacteriemia como las endocarditis o las infecciones
urinarias. Con menor frecuencia puede adquirirse la infec-
ción por inoculación directa tras una intervención quirúrgica Clínica
o punciones diagnósticas o anestésicas.
En los niños, las arterias forman múltiples anastomosis y La clínica de discitis puede ser muy poco expresiva. Los pa-
penetran en el disco intervertebral. Es poco probable que un cientes se presentan con dolor de espalda de características
émbolo séptico produzca un infarto y la infección con fre- inflamatorias. Suele instaurarse de forma subaguda con un
cuencia se limita al disco. Sin embargo, en el adulto el disco predominio de los síntomas locales y una discreta repercu-
es avascular y a partir de la tercera década de la vida las anas- sión general. Solo la mitad de los pacientes presenta fiebre,
tomosis involucionan y se forman arterias terminales que la mayor parte de los casos en grado de febrícula, además
favorecen el infarto por émbolo séptico. La infección de una puede estar ausente en aquellos pacientes que utilizan fárma-
vértebra puede extenderse al disco intervertebral (discitis), a cos analgésicos con efecto antipirético. En algunos pacientes
diferencia de lo que ocurre con las metástasis neoplásicas. con espondilodiscitis por bacterias piógenas, el cuadro mues-
Inicialmente, los microorganismos alcanzan la región tra un curso agudo con fiebre elevada e importante deterioro
subcondral del cuerpo vertebral, desde donde se extienden al del estado general.
disco intervertebral y a la región subcondral de la vértebra Hay que hacer una exploración física completa para des-
vecina. cartar síntomas de infección urinaria, bacteriemia, infección
A menudo el proceso afecta a estructuras vecinas y partes cutánea o de partes blandas o uso de drogas por vía intrave-
blandas circundantes, pudiéndose formar abscesos paraverte- nosa como fuente de infección hematógena.
brales o epidurales, los cuales son responsables de las altera- Recomendamos realizar una exploración neurológica
ciones neurológicas que aparecen en algunos de estos pa- completa incluyendo exploración de clínica sensitiva, motora
3268 Medicine. 2018;12(55):3262-71
OSTEOMIELITIS
o síntomas de incontinencia urinaria o fecal, en todos los
pacientes con sospecha de espondilodiscitis, ya que el
10-15% de los casos puede asociar sintomatología neuroló-
gica, generalmente compresión radicular pero también, aun-
que con menos frecuencia, paresia o parálisis por compresión
medular, lo que constituye una urgencia quirúrgica.
La región de la columna afectada con mayor frecuencia
es la lumbar, seguida de la dorsal y la cervical. En la explora-
ción física, el paciente presenta una limitación de la movili-
dad del segmento afecto en todos los planos, con una marca-
da contractura de la musculatura paravertebral y dolor con la
presión de las apófisis espinosas.
Diagnóstico
La espondilodiscitis es una entidad grave de difícil diagnós- Fig. 5. Resonancia magnética de espondilodiscitis por S. aureus en L2-L3.
tico, ya que su presentación clínica es muy inespecífica. El
tiempo medio hasta el diagnóstico es de 2-4 meses25. El re-
traso en el diagnóstico puede conducir a un daño medular En aquellos casos en los que hay un diagnóstico clínico,
permanente o al desarrollo de sepsis, con riesgo vital. Por lo de laboratorio y de imagen de espondilodiscitis con hemo-
tanto, es muy importante hacer un apropiado diagnóstico de cultivos positivos para S. aureus, S. lugdunensis o Brucella (in-
sospecha para solicitar pruebas específicas que confirmen el cluyendo serología positiva para Brucella) se puede asumir la
diagnóstico. Se debe sospechar el diagnóstico de espondilo- etiología del cuadro sin necesidad de realizar una biopsia
discitis26 en un paciente con un dolor en la espalda o en el para toma de muestras para cultivo. En el resto de los casos,
cuello de reciente aparición o empeoramiento de uno ya está indicada la realización de una biopsia por punción-aspi-
existente y fiebre, o PCR o VSG elevadas, o que presente ración guiada por imagen. Para aumentar la rentabilidad de
bacteriemia o endocarditis. También se debe considerar este la prueba, se debe realizar antes de iniciar el tratamiento an-
diagnóstico en pacientes que presenten fiebre junto con sín- tibiótico y se recomienda suspenderlo si ya está el paciente
tomas neurológicos asociados o no a dolor de espalda o con tratamiento, preferiblemente entre 1-2 semanas antes.
aquellos con un dolor vertebral que aparece tras un episodio Cuando la biopsia con punción-aspiración no da un diag-
reciente de bacteriemia por S. aureus. nóstico está recomendado repetir la misma o incluso realizar
En todos estos pacientes se debe realizar una analítica una biopsia abierta para la toma de muestras.
completa con reactantes de fase aguda. La combinación de
dolor de espalda y elevación de PCR y VSG, aunque no es
específica, tiene una sensibilidad del 94-100%27,28. El 40% de Tratamiento
los pacientes tienen cifras normales de leucocitos.
Se deben sacar al menos dos tandas de hemocultivos en En aquellos pacientes con compromiso neurológico, sepsis o
todos los pacientes con sospecha de espondilodiscitis, prefe- inestabilidad hemodinámica, se debe iniciar un tratamiento
riblemente durante los picos febriles. antibiótico empírico inmediatamente, junto con la toma de
Es necesaria una evolución de 3-6 semanas desde el ini- muestras para estudio microbiológico.
cio de los síntomas, para que pueda observarse en una radio- En el resto de los casos se recomienda comenzar el tra-
grafía simple la destrucción ósea. La prueba de imagen de tamiento antibiótico de forma dirigida una vez que se ha
elección es la RM29, con una sensibilidad del 97% y una es- establecido el diagnóstico microbiológico. El tratamiento
pecificidad del 93%. La imagen característica es la destruc- antibiótico recomendado en función de los principales mi-
ción de los platillos vertebrales, cuyos bordes son indistin- croorganismos aislados está resumido en la tabla 5.
guibles del disco intervertebral en T1, junto con un aumento El tratamiento antibiótico debe prolongarse durante
de la intensidad de la señal en T2 (fig. 5). En ocasiones pue- 6 semanas por vía intravenosa, aunque puede pasarse a vía
de observarse la extensión del proceso al espacio paraverte- oral si se utilizan antibióticos con buena biodisponibili-
bral ocasionando un absceso epidural o paravertebral30. dad oral (tabla 6).
Cuando no se puede hacer una RM por claustrofobia del
paciente o contraindicación, se puede utilizar para el diag- Tratamiento quirúrgico
nóstico la combinación de gammagrafía ósea con 99mTc y ga- El tratamiento quirúrgico está indicado en pacientes con
lio. También puede realizarse una TC o una tomografía por progresión de la clínica neurológica, mayor deformidad o
emisión de positrones (PET). inestabilidad de la columna. Está recomendado el desbrida-
En los casos de presentación subaguda en zonas endémi- miento quirúrgico con o sin estabilización de la columna en
cas se deben realizar hemocultivos y serología para Brucella, aquellos pacientes con bacteriemia persistente a pesar del
así como la prueba de Mantoux y, si hay sospecha de infec- tratamiento antibiótico o empeoramiento clínico con mayor
ción fúngica, se deben sacar hemocultivos específicos. dolor a pesar de tener un tratamiento médico adecuado.
Medicine. 2018;12(55):3262-71 3269
ENFERMEDADES INFECCIOSAS (VII)
TABLA 5
Tratamiento antibiótico dirigido en la espondilodiscitis
Microorganismo Primera elección Alternativa Comentarios
SASM Cloxacilina 2 g/4 h iv Vancomicina 15-20 mg/kg/12 h iv Duración 6 semanas
o o
Cefazolina 2 g/8 h iv Daptomicina 6-10 mg/kg/día iv
o o
Ceftriaxona 2 g/24 h Linezolid 600 mg/12 h vo
o
Levofloxacino 500-750 mg/24 h vo + rifampicina
600 mg/ 24 h vo
o
Clindamicina 600-900 mg/8 h vo
SARM Vancomicina 15-20 mg/kg/12 h iv Daptomicina 6-10 mg/kg/día iv Duración 6 semanas
o
Linezolid 600 mg/12 h vo
o
Levofloxacino 500-750 mg/24 h vo + rifampicina
600 mg/ 24 h vo
Enterococcus spp. sensible a penicilina Ampicilina 2 g/4 h iv Vancomicina 15-20 mg/kg/12 h iv
o
Daptomicina 6-10 mg/kg/día iv
o
Linezolid 600 mg/12 h vo
Enterococcus spp. resistente a penicilina Vancomicina 15-20 mg/kg/12 h iv Daptomicina 6-10 mg/kg/día iv
o
Linezolid 600 mg/12 h vo
Pseudomonas aeruginosa Cefepime 2 g/8-12 h iv Ciprofloxacino 750 mg/12 h vo Duración 6 semanas
o o Considerar doble cobertura (betalactámico y
Meropenem 1 g/8 h iv Aztreonam 2 g/8 h iv ciprofloxacino o aminoglucósido)
o
Ceftazidima 2 g/8 h iv
Enterobacterias Cefepime 2 g/12 h iv Ciprofloxacino 500-750 mg/12 h vo Duración 6 semanas
o
Ertapenem 1 g/24 h iv
Streptococcus betahemolítico Penicilina G 4 MU/4 h iv Vancomicina 15-20 mg/kg/12 h iv Duración 6 semanas
o
Ceftriaxona 2 g/24 h iv
Propionibacterium acnes Penicilina G 4 MU/4 h iv Clindamicina 600-900 mg/8 h vo Duración 6 semanas
o o
Ceftriaxona 2 g/24 h iv Vancomicina 15-20 mg/kg/12 h iv
Salmonella spp. Ciprofloxacino 500 mg/12 h vo Ceftriaxona 2 g/24 h iv Duración 6-8 semanas
iv: intravenoso; SARM: Staphylococcus aureus resistente a meticilina; SASM: Staphylococcus aureus sensible a meticilina; vo: vía oral.
TABLA 6
Antibióticos con buena biodisponibilidad oral para el tratamiento Sin embargo, no está indicado el tratamiento quirúrgico
de la espondilodiscitis cuando se observa un empeoramiento radiológico a las 4-6
semanas de tratamiento médico, con mejoría clínica y des-
Antibiótico oral Comentarios
censo de los marcadores inflamatorios31.
Metronizol 500 mg/ 6-8 h Espondilodiscitis por anaerobios
Moxifloxacino 400 mg/24 h Espondilodiscitis por enterobacterias u otros
microorganismos Gram negativos
Linezolid 600 mg/12 h Puede utilizarse de inicio en espondilitis por Seguimiento
estafilococos cuando no pueden usarse otros
agentes
Levofloxacino 500-750 mg/24 h No se recomienda su uso en monoterapia en
Se deben utilizar los marcadores inflamatorios como PCR o
infección estafilocócica pero puede usarse en VSG, junto con la respuesta clínica, para monitorizar la res-
infección por enterobacterias u otros
microorganismos Gram negativos puesta al tratamiento a las 4 semanas de iniciar el tratamien-
Ciprofloxacino 500-750 mg/12 h No se recomienda su uso en monoterapia en to antibiótico adecuado. Se considera una respuesta adecua-
infección estafilocócica pero puede usarse en
infección por enterobacterias u otros da cuando estos marcadores disminuyen entre un 25-33%
microorganismos Gram negativos incluyendo P. tras 4 semanas de tratamiento32. Sin embargo no está indica-
aeruginosa y Salmonella spp.
da la utilización de una nueva RM para seguimiento, ya que
Cotrimoxazol 800-160 mg/12 h No se recomienda su uso en monoterapia en
infección estafilocócica pero puede usarse en puede haber una disociación entre la clínica y las imágenes
infección por enterobacterias u otros
microorganismos Gram negativos radiológicas, llevando a un erróneo diagnóstico de fracaso
Clindamicina 300-450 mg/6 h Segunda línea en espondilodiscitis por estafilococos del tratamiento. Sí que es útil para realizar un control evolu-
sensibles tivo en el caso de abscesos paravertebrales o epidurales. Se
Doxiciclina y rifampicina Espondilodiscitis brucelar considera fracaso del tratamiento cuando hay un fracaso mi-
3270 Medicine. 2018;12(55):3262-71
OSTEOMIELITIS
crobiológico, con persistencia de cultivos positivos a pesar 14. Unkila-Kallio L, Kallio MJ, Eskola J, Peltola H. Serum C-reactive pro-
tein, erythrocyte sedimentation rate, and white blood cell count in acute
del tratamiento antibiótico dirigido o cuando el paciente hematogenous osteomyelitis of children. Pediatrics. 1994;93:59.
presenta progresión clínica del cuadro, con empeoramiento 15. White LM, Schweitzer ME, Deely DM, Gannon F. Study of osteomyeli-
tis: utility of combined histologic and microbiologic evaluation of percu-
neurológico. taneous biopsy samples. Radiology. 1995;197:840.
16. Howard CB, Einhorn M, Dagan R, Yagupski P, Porat S. Fine-needle bone
biopsy to diagnose osteomyelitis. J Bone Joint Surg Br. 1994;76:311.
Conflicto de intereses
17. r Mader JT, Ortiz M, Calhoun JH. Update on the diagnosis and
management of osteomyelitis. Clin Podiatr Med Surg. 1996;13:
701.
Los autores declaran no tener ningún conflicto de intereses. ✔
18. Wheat J. Diagnostic strategies in osteomyelitis. Am J Med. 1985;78:218.
19. Senneville E, Melliez H, Beltrand E, Legout L, Valette M, Cazaubiel M,
et al. Culture of percutaneous bone biopsy specimens for diagnosis of
diabetic foot osteomyelitis: concordance with ulcer swab cultures. Clin
Infect Dis. 2006;42:57.
Bibliografía 20. Campanacci M. Carcinomas and sarcomas on chronic osteomyelitis. En:
Bone and soft tissue tumors. Wien: Springer-Verlag; 1990. p. 661.
r Importante rr Muy importante 21. McGrory JE, Pritchard DJ, Unni KK, Ilstrup D, Rowland CM. Malig-
nant lesions arising in chronic osteomyelitis. Clin Orthop Relat Res.
✔ Metaanálisis ✔ Artículo de revisión
1999;(362):181-9.
22. Gelfand MS, Cleveland KO, Heck RK, Goswami R. Pathological fracture
✔ Ensayo clínico controlado ✔ Guía de práctica clínica in acute osteomyelitis of long bones secondary to community-acquired
methicillin-resistant Staphylococcus aureus: two cases and review of the
✔ Epidemiología literature. Am J Med Sci. 2006;332:357.
✔
23. Grammatico L, Baron S, Rusch E, Lepage B, Surer N, Desenclos JC, et
al. Epidemiology of vertebral osteomyelitis (VO) in France: analysis of
✔
1. Lew DP, Waldvogel FA. Osteomyelitis. Lancet. 2004;364:369.
✔
hospital-discharge data 2002-2003. Epidemiol Infect. 2008;136:653-60.
✔
2. David R, Barron BJ, Madewell JE. Osteomyelitis, acute and chronic. Ra-
diol Clin North Am. 1987;25:1171.
24. Jensen AG, Espersen F, Skinhoj P, Rosdahl VT, Frimodt-Moller N. In-
creasing frequency of vertebral osteomyelitis following Staphylococ- cus
✔
3. Waldvogel FA, Medoff G, Swartz MN. Osteomyelitis: a review of clinical
features, therapeutic considerations and unusual aspects. N Engl J Med. ✔r
25.
aureus bacteraemia in Denmark 1980-1990. J Infect. 1997;34:113-8.
Gasbarrini AL, Bertoldi E, Mazzetti M, Fini L, Terzi S, Gonella
1970;282:198. F, et al. Clinical features, diagnostic and therapeutic approaches to
haematogenous vertebral osteomyelitis. Eur Rev Med Pharmacol
4. r Mader JT, Shirtliff M, Calhoun JH. Staging and staging applica-
Sci. 2005;9:53-66.
✔ rr
tion in osteomyelitis. Clin Infect Dis. 1997;25:1303.
✔5. Lew DP, Waldvogel FA. Osteomyelitis. N Engl J Med. 1997;336:999. 26. Berbari EF, Kanj SS, Kowalski TJ, Darouiche RO, Widmer AF,
✔6. Waldvogel FA, Medoff G, Swartz MN. Osteomyelitis: a review of clinical
features, therapeutic considerations and unusual aspects. N Engl J Med.
Schmitt SK, et al. 2015 Infectious Diseases Society of America
(IDSA) Clinical practice guidelines for the diagnosis and treatment
1970;282:198. of native vertebral osteomyelitis in adults. Clin Infect Dis.
7. r Cierny G 3rd, Mader JT, Penninck JJ. A clinical staging system
for adult osteomyelitis. Clin Orthop Relat Res. 2003;(414):7-24.
2015;61(6):e26-46.
27. Siemionow K, Steinmetz M, Bell G, Ilaslan H, McLain RF. Identifying
8. Newman LG, Waller J, Palestro CJ, Schwartz M, Klein MJ, Hermann G, serious causes of back pain: cancer, infection, fracture. Cleve Clin J Med.
et al. Unsuspected osteomyelitis in diabetic foot ulcers. Diagnosis and 2008;75:557-66.
monitoring by leukocyte scanning with indium in 111 oxyquinoline.
JAMA. 1991;266:1246.
✔
28. Jensen AG, Espersen F, Skinhoj P, Frimodt-Moller N. Bacteremic Staphy-
lococcus aureus spondylitis. Arch Intern Med. 1998;158:509-17.
9. Lipsky BA, Berendt AR, Deery HG, Embil JM, Joseph WS, Karchmer
AW, et al. Diagnosis and treatment of diabetic foot infections. Clin Infect
✔
29. Ledermann HP, Schweitzer ME, Morrison WB, Carrino JA. MR imaging
findings in spinal infections: rules or myths? Radiology. 2003; 228:506-
Dis. 2004;39:885. 14.
✔
10. Butalia S, Palda VA, Sargeant RJ, Detsky AS, Mourad O. Does this patient
with diabetes have osteomyelitis of the lower extremity? JAMA.
30. Schinina V, Rizzi EB, Rovighi L, de Carli G, David V, Bibbolino C. Infec-
tious spondylodiscitis: magnetic resonance imaging in HIV-infect- ed and
2008;299:806. HIV-uninfected patients. Clin Imaging. 2001;25:362-7.
11. Buldu H, Bilen FE, Eralp L, Kocaoglu M. Bilateral Brodie’s abscess at the 31. Kowalski TJ, Layton KF, Berbari EF, Steckelberg JM, Huddleston PM,
proximal tibia. Singapore Med J. 2012;53:e159. Wald JT, et al. Follow-up MR imaging in patients with pyogenic spine
12. Gould CF, Ly JQ, Lattin GE Jr, Beall DP, Sutcliffe JB 3rd. Bone tumor infections: lack of correlation with clinical features. AJNR Am J Neuro-
mimics: avoiding misdiagnosis. Curr Probl Diagn Radiol. 2007;36:124. radiol. 2007;28:693-9.
13. Perry M. Erythrocyte sedimentation rate and C reactive protein in the 32. Yoon SH, Chung SK, Kim KJ, Kim HJ, Jin YJ, Kim HB. Pyogenic verte-
assessment of suspected bone infection--are they reliable indices? J R bral osteomyelitis: identification of microorganism and laborato- ry
Coll Surg Edinb. 1996;41:116. markers used to predict clinical outcome. Eur Spine J. 2010;19:575-82.
Medicine. 2018;12(55):3262-71 3271
Vous aimerez peut-être aussi
- Infecciones OsteoarticularDocument12 pagesInfecciones OsteoarticularMARGARITA BRITOPas encore d'évaluation
- Osteomielitis AgudaDocument30 pagesOsteomielitis AgudaEstebanMorales100% (2)
- Que Es La OsteomielitisDocument9 pagesQue Es La OsteomielitiserikalycPas encore d'évaluation
- OsteomielitisDocument9 pagesOsteomielitisDiego OssesPas encore d'évaluation
- Osteomielitis-Hematogena - Copia BDocument5 pagesOsteomielitis-Hematogena - Copia BLILIANA SPOSITOPas encore d'évaluation
- Osteomielitis SeminarioDocument3 pagesOsteomielitis SeminarioOriana RegaladoPas encore d'évaluation
- OsteomielitisDocument22 pagesOsteomielitisJohn Romero Cevallos100% (3)
- n7 316 322 - AlbaRubioDocument8 pagesn7 316 322 - AlbaRubioKlip VentasPas encore d'évaluation
- Definición y clasificación de la osteomielitisDocument15 pagesDefinición y clasificación de la osteomielitisJakeline AvilaPas encore d'évaluation
- Osteomielitis y ArtritisDocument15 pagesOsteomielitis y Artritispatricaji89Pas encore d'évaluation
- 11 OsteomielitisDocument10 pages11 OsteomielitisKlip VentasPas encore d'évaluation
- Monografía OsteomielitisDocument19 pagesMonografía OsteomielitisJessyAle100% (1)
- Pedi AtriaDocument28 pagesPedi AtriaZulay RoaPas encore d'évaluation
- OsteomielitisDocument6 pagesOsteomielitisNancy CifuentesPas encore d'évaluation
- 9.3 OsteomielitisDocument3 pages9.3 OsteomielitisClarissa Rincón ReyesPas encore d'évaluation
- Osteomielitis RadiologiaDocument20 pagesOsteomielitis RadiologiaArturo Mendoza HuamaniPas encore d'évaluation
- Osteomielitis y Pseudoartrosis InfectadaDocument6 pagesOsteomielitis y Pseudoartrosis InfectadaJosePas encore d'évaluation
- Osteomielitis y Artritis InfecciosaDocument13 pagesOsteomielitis y Artritis InfecciosaRicardo MonroyPas encore d'évaluation
- OsteomielitisDocument31 pagesOsteomielitisAngelicaPas encore d'évaluation
- Osteomielitis PDFDocument39 pagesOsteomielitis PDFRuthMorocho100% (2)
- OsteomielitisDocument7 pagesOsteomielitispatricaji89Pas encore d'évaluation
- OSTEOMIELITIS InfoDocument15 pagesOSTEOMIELITIS InfoDayanna Mecías SolórzanoPas encore d'évaluation
- Osteomielitis 2022Document16 pagesOsteomielitis 2022jorge rojasPas encore d'évaluation
- OsteomielitisDocument3 pagesOsteomielitisEsthefany TorrealbaPas encore d'évaluation
- 2011 Osteomielitis Supurativa Crónica de La Mandíbula. Reporte de Un CasoDocument6 pages2011 Osteomielitis Supurativa Crónica de La Mandíbula. Reporte de Un CasokaarlaamendezPas encore d'évaluation
- OsteomielitisDocument7 pagesOsteomielitisISMAEL RAMOS JIMENEZPas encore d'évaluation
- Trabajo Traumatología Osteomielitis Equipo 2Document22 pagesTrabajo Traumatología Osteomielitis Equipo 2andrea duranPas encore d'évaluation
- OSTEOMELITISDocument6 pagesOSTEOMELITISJohannaPas encore d'évaluation
- Osteomelitis ResumenDocument9 pagesOsteomelitis ResumenDaniela Janeth Heredia CordovaPas encore d'évaluation
- Osteítis y Osteomielitis de Los MaxilaresDocument9 pagesOsteítis y Osteomielitis de Los MaxilaresAgusToledoPimentelPas encore d'évaluation
- Osteomielitis - ExpoDocument7 pagesOsteomielitis - ExpoCarlos CedeñoPas encore d'évaluation
- Osteomielitis - Trastornos de Los Tejidos Musculoesquelético y Conectivo - Manual MSD Versión para ProfesionalesDocument4 pagesOsteomielitis - Trastornos de Los Tejidos Musculoesquelético y Conectivo - Manual MSD Versión para ProfesionalesBriseidaPas encore d'évaluation
- OsteomielitisDocument6 pagesOsteomielitisDanny TiradoPas encore d'évaluation
- OSTEOMIELITISDocument8 pagesOSTEOMIELITISJose Igarza JotaPas encore d'évaluation
- Osteomielitis - Trastornos de Los Tejidos Musculoesquelético y Conectivo - Manual MSD Versión para ProfesionalesDocument3 pagesOsteomielitis - Trastornos de Los Tejidos Musculoesquelético y Conectivo - Manual MSD Versión para ProfesionalesJunior Galvez JerezPas encore d'évaluation
- Infecciones OsteoarticularesDocument15 pagesInfecciones Osteoarticularesmatias.gonzalez01Pas encore d'évaluation
- OsteomielitisDocument3 pagesOsteomielitisBriseidaPas encore d'évaluation
- Osteomielitis UnoDocument24 pagesOsteomielitis Unoandrea duranPas encore d'évaluation
- Osteomielitis y Artritis Septica 4Document46 pagesOsteomielitis y Artritis Septica 4Daniel VarelaPas encore d'évaluation
- Osteomielitis, Salmonelosis, Erisipela y CelulitisDocument44 pagesOsteomielitis, Salmonelosis, Erisipela y CelulitisCristian MuñozPas encore d'évaluation
- Staphylococcal Osteomyelitis Disease Progression, Treatment TRADUCIDO PDFDocument15 pagesStaphylococcal Osteomyelitis Disease Progression, Treatment TRADUCIDO PDFsebastian CastillaPas encore d'évaluation
- Osti Omie Lit IsDocument69 pagesOsti Omie Lit IsAna UstaranPas encore d'évaluation
- Osteomielitis - E. ComplementarioDocument16 pagesOsteomielitis - E. ComplementarioAnita AcaroPas encore d'évaluation
- OsteomielitisDocument9 pagesOsteomielitisFrederickManyaTacusiPas encore d'évaluation
- TERCERA SECCION Osteomielitis CronicaDocument15 pagesTERCERA SECCION Osteomielitis CronicaKrebsPas encore d'évaluation
- Infecciones Óseas y ArticularesDocument68 pagesInfecciones Óseas y Articularesjrvg2007@gmail.comPas encore d'évaluation
- OSTEOMIELITISDocument21 pagesOSTEOMIELITISmilenaPas encore d'évaluation
- Osteomielitis en InfantesDocument7 pagesOsteomielitis en InfantesNathaliaPas encore d'évaluation
- Osteomielitis RevisionDocument9 pagesOsteomielitis RevisionJhon A. JoTiPas encore d'évaluation
- Tratamiento Farmacológico de La Osteomielitis: ResumenDocument9 pagesTratamiento Farmacológico de La Osteomielitis: ResumenAAPas encore d'évaluation
- Osteomielitis PresentacionDocument23 pagesOsteomielitis PresentacionJeffry Francisco Campusano TorresPas encore d'évaluation
- Artritis SépticaDocument9 pagesArtritis SépticaDiego OssesPas encore d'évaluation
- OsteomielitisDocument13 pagesOsteomielitisPaola EnriquezPas encore d'évaluation
- Histologia de La Osteomielitis y CelulitisDocument10 pagesHistologia de La Osteomielitis y CelulitisevePas encore d'évaluation
- Resumen Osteomielitis RAE CCL2Document4 pagesResumen Osteomielitis RAE CCL2daniela zaratePas encore d'évaluation
- PD87-Artritis y Osteomielitis Séptica-Dra - SorianoDocument7 pagesPD87-Artritis y Osteomielitis Séptica-Dra - SorianoAdrian VargasPas encore d'évaluation
- Padecimientos reumáticos en el adulto mayorD'EverandPadecimientos reumáticos en el adulto mayorPas encore d'évaluation
- Cirugía ungueal y tumores más frecuentes que afectan a la unidad unguealD'EverandCirugía ungueal y tumores más frecuentes que afectan a la unidad unguealPas encore d'évaluation
- Todo Lo Que Necesitas Saber Sobre La Artritis: Síntomas, causas, tipos y tratamientosD'EverandTodo Lo Que Necesitas Saber Sobre La Artritis: Síntomas, causas, tipos y tratamientosÉvaluation : 5 sur 5 étoiles5/5 (1)
- Mamo-3 y 4Document91 pagesMamo-3 y 4rtertretPas encore d'évaluation
- Trabajo Academico N°2 de Seguridad y Salud Ocupacional en Construcción-Pucallpa-2018116732-GuevaraDocument16 pagesTrabajo Academico N°2 de Seguridad y Salud Ocupacional en Construcción-Pucallpa-2018116732-GuevaraJuly VillalobosPas encore d'évaluation
- Programas de Salud en ChileDocument52 pagesProgramas de Salud en ChileMaricel Mora Gallardo100% (1)
- Aborto terapéutico: ¿realmente existeDocument4 pagesAborto terapéutico: ¿realmente existeLINDA SALOME GRANDA MATUTEPas encore d'évaluation
- Adminpujojs, 08 TRANSICION EPITELIODocument25 pagesAdminpujojs, 08 TRANSICION EPITELIOgg2022073533Pas encore d'évaluation
- Incontinencia 1Document43 pagesIncontinencia 1Maria Xilena Martinez GilPas encore d'évaluation
- Cavitación RF Rostro CuerpoDocument12 pagesCavitación RF Rostro Cuerpoo.moreno100% (1)
- UNIVERSIDAD NACIONAL FinalDocument37 pagesUNIVERSIDAD NACIONAL FinalDiana SantayaPas encore d'évaluation
- Ensayo VPHDocument5 pagesEnsayo VPHIván Mauricio Villamil MoralesPas encore d'évaluation
- Cuidados Del Adulto I FDocument195 pagesCuidados Del Adulto I FCATALINA ISIDORA ALVARADO KEMPPas encore d'évaluation
- 2333-Texto Del Artículo-10166-1-10-20220928Document20 pages2333-Texto Del Artículo-10166-1-10-20220928Maricela CamachoPas encore d'évaluation
- NeoplasiaDocument3 pagesNeoplasiaMatias EscalantePas encore d'évaluation
- Act. Principal - Análisis de Caso-Dilemas ÉticosDocument12 pagesAct. Principal - Análisis de Caso-Dilemas Éticosluisa foreroPas encore d'évaluation
- Cloruro de Magnesio para Cancer, Prostata, Artritis, EtcDocument3 pagesCloruro de Magnesio para Cancer, Prostata, Artritis, Etckoji888100% (1)
- CUIDADOS BASICOS DE LA MUJER Cuestionario Sin RespuestasDocument12 pagesCUIDADOS BASICOS DE LA MUJER Cuestionario Sin RespuestasMilton Bernal Cruz ChoPas encore d'évaluation
- Posicionamiento y estrategias de marketing del yogurt Acti-Bio de Gloria S.ADocument7 pagesPosicionamiento y estrategias de marketing del yogurt Acti-Bio de Gloria S.ANaomi Rousse CruzPas encore d'évaluation
- 3 Cuadernillo ExploradorDocument22 pages3 Cuadernillo Exploradordavis_b_boysPas encore d'évaluation
- Amigos Cien 4 Act PDFDocument80 pagesAmigos Cien 4 Act PDFJenifer RincónPas encore d'évaluation
- Inserto Acon Embarazo en TiraDocument1 pageInserto Acon Embarazo en TiraCinthia Lizaraso VelapatiñoPas encore d'évaluation
- Ensayo Cancer de PulmonDocument10 pagesEnsayo Cancer de PulmonSus AnaPas encore d'évaluation
- Cáncer de TiroidesDocument1 pageCáncer de TiroidesCargadores Originales - CLPas encore d'évaluation
- Analisis de La Película Super Size MeDocument5 pagesAnalisis de La Película Super Size MeWendy Valverde100% (1)
- Esperantra Manual Del Paciente OncologicoDocument29 pagesEsperantra Manual Del Paciente OncologicoJohnny custodioPas encore d'évaluation
- Condicionado Enfermedades CriticasDocument22 pagesCondicionado Enfermedades CriticasJuan Vicente Aguilar Corredor de SegurosPas encore d'évaluation
- M10 T4 FotodermatologíaDocument13 pagesM10 T4 FotodermatologíaCentro Medico Doctor Medina PuyoPas encore d'évaluation
- Fosfatasa AlcalinaDocument27 pagesFosfatasa AlcalinaClaudio RondanPas encore d'évaluation
- Quimioterapia y RadioterapiaDocument20 pagesQuimioterapia y RadioterapiaKRISTOPHER ALEXANDER DUEÑAS LLAMOCAPas encore d'évaluation
- Automatas CelularesDocument6 pagesAutomatas Celularesmonicey1659Pas encore d'évaluation
- Alimentacion y CancerDocument15 pagesAlimentacion y Cancersheyla RiveraPas encore d'évaluation
- DESGLOSES GeneticaDocument3 pagesDESGLOSES GeneticaYolpa Figueroa Porras100% (1)