Académique Documents
Professionnel Documents
Culture Documents
Informe de Cirrosis Hepatica
Transféré par
Gabriel ApazaDescription originale:
Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Informe de Cirrosis Hepatica
Transféré par
Gabriel ApazaDroits d'auteur :
Formats disponibles
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
TABLA DE CONTENIDO:
1.- MARCO TEÓRICO: ............................................................................................................... 3
1.1 DEFINICIÓN: ............................................................................................................... 3
1.2 CONCEPTOS BÁSICOS:............................................................................................. 4
Anatomía de superficie ................................................................................................. 4
Histología ...................................................................................................................... 4
1.3 ETIOLOGÍA: ................................................................................................................ 7
1.4 FISIOPATOGENIA: ................................................................................................ 14
1.5 EPIDEMIOLOGÍA:.................................................................................................. 17
1.6 MANIFESTACIONES CLÍNICAS: ........................................................................ 18
1.7 COMPLICACIONES: .............................................................................................. 31
1.8 DIAGNÓSTICO:....................................................................................................... 35
a. Examen Físico:........................................................................................................... 35
b. Exámenes Complementarios: ................................................................................... 36
1.9 PRONÓSTICO:......................................................................................................... 37
Clasificación de child-pugh: ..................................................................................... 37
Sistema de puntuación Meld: ................................................................................... 38
1.9 TRATAMIENTO: ............................................................................................................. 39
1.10 PREVENCIÓN :........................................................................................................ 40
CONCLUSIONES: ..................................................................................................................... 41
BIBLIOGRAFÍA: ....................................................................................................................... 42
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
1
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
INTRODUCCIÓN:
La cirrosis es el estadio final de todas las enfermedades hepáticas crónicas progresivas.
Es un proceso difuso caracterizado por la pérdida de parénquima hepático, formación de
septos fibrosos y de nódulos de regeneración que causan la distorsión de la arquitectura
y anatomía vascular normal. Actualmente se considera que la cirrosis es una
enfermedad dinámica y potencialmente reversible en estadios iniciales. Hay dos fases,
la cirrosis compensada y la descompensada, cada una de ellas con pronóstico distinto y
diferente supervivencia. La ascitis es la complicación más frecuente, cerca del 60% de
los pacientes con cirrosis compensada acaban desarrollando ascitis en los siguientes 10
años. Dentro de la etapa compensada, los pacientes pueden ser subclasificados en
aquellos sin (estadio 1) o con varices (estadio 2). El punto de corte del gradiente de
presión venosa hepática (GPVH) que predice el desarrollo de varices y la
descompensación es 10 mm Hg (hipertensión portal clínicamente significativa). En el
estadio descompensado, el GPVH es un factor pronóstico, pero otros parámetros que
indican insuficiencia hepática como la puntuación MELD son mejores predictores de
muerte.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
2
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
1.- MARCO TEÓRICO:
1.1 DEFINICIÓN:
La cirrosis se define histopatológicamente como una alteración difusa del parénquima
hepático caracterizada por la conversión de la arquitectura hepática normal en nódulos
estructuralmente anormales, de tamaño variable, denominadas Nódulos de
regeneración.1
Las tres características principales son:
Septos fibrosos en puentes: en forma de bandas finas o cicatrices amplias
alrededor de los múltiples lóbulos adyacentes. La fibrosis de larga duración es,
por lo general, irreversible, aunque puede haber regresión en casos concretos.
Nódulos parenquimatosos: varían desde un tamaño muy pequeño (<3mm de
diámetro, micronódulos) a grande (varios centímetros de diámetro,
macronódulos) que están rodeados de bandas fibróticas. Por lo general, los
nódulos contienen hepatocitos proliferantes, aunque la regeneración no es una
característica necesaria para el diagnóstico de la cirrosis.
Disrupción de toda la arquitectura del hígado: la lesión de las células
parenquimatosas y la fibrosis son difusas, extendiéndose por todo el hígado. La
lesión focal con cicatrización no constituye una cirrosis.2
1
Farreras-Rozman. Medicina interna. Ediciones elsevier. Barcelona, 2008.
2
Cotran, V. Kumar, T Collins. Robbins. Patología Estructural y Funcional. Mc graw hill-interamericana,
madrid, 8va edición.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
3
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
La cirrosis puede ser consecuencia de un gran número de factores etiológicos que
producen inflamación crónica del hígado. En la inmensa mayoría los casos, la cirrosis
hepática es una enfermedad irreversible.
No obstante, se han descrito casos de reversibilidad de la cirrosis hepática en pacientes
con infección crónica por virus de la hepatitis C tras la eliminación del virus mediante
tratamiento antiviral, o cuando se elimina el factor etiológico, como en algunos casos de
pacientes con hemocromatosis o de cirrosis de origen biliar cuando se consigue eliminar
la causa de la obstrucción. La cirrosis hepática es una enfermedad grave que se
acompaña de una alta morbilidad y mortalidad.
1.2 CONCEPTOS BÁSICOS:
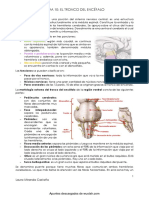
Anatomía de superficie
El hígado normal ocupa el hipocondrio derecho, extendiéndose desde la línea medio-
clavicular del quinto espacio intercostal hasta el reborde costal derecho. Su borde
inferior desciende por debajo del reborde costal durante la inspiración. El peso medio
del hígado es de 1800 g en el v arón y 1400 g en la mujer.
Las superficies superior, anterior y lateral derecha del hígado son lisas y convexas y se
adaptan al diafragma. En la superficie posterior existen muescas para el colon, el riñón
derecho y el duodeno en el lóbulo derecho y para el estómago en el lóbulo izquierdo.
Histología
A. Funciones:
Las funciones exocrinas del hígado, la síntesis y la secreción de bilis, se realizan
a través del sistema de conductos biliares.
Las funciones endocrinas del hígado son la síntesis y la secreción directa de
proteínas plasmáticas, colesterol, lipoproteínas y glucosa al torrente sanguíneo.
Las funciones generales del hígado son la desintoxicación de los fármacos
liposolubles, la degradación de las hormonas esteroideas, el almacenamiento de
glucógeno y la producción de urea.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
4
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
B. Aspectos generales:
El hígado se encuentra encapsulado por la cápsula de Glisson. Los hepatocitos
forman el volumen principal del hígado, y el tejido conectivo es un componente
menor.
Los hepatocitos se ordenan en placas de forma radial alrededor de pequeñas
vénulas llamadas venas centrales, formando así los lobulillos clásicos.
Los lobulillos clásicos son cilindros hexagonales de 2 mm de largo y 1 mm de
ancho.
La tríada portal está formada por ramas, una de la arteria hepática, otra, de la
vena porta (vena interlobular) y una tercera de un conducto biliar (conducto
biliar interlobular).
C. Lobulillo clásico:
En el lobulillo clásico se hace énfasis en la función endocrina del hígado. En el
centro de cada lobulillo se encuentra una vena central con seis tríadas portales.
El concepto de estos lobulillos explica el daño hepático en condiciones tóxicas o
de enfermedades, ya que cambian los constituyentes sanguíneos conforme
fluyen a través del lobulillo.
D. Lóbulo portal:
El lobulillo portal se enfatiza en la función exocrina del hígado. En éste, el
conducto biliar interlobular se encuentra en el centro de un lobulillo triangular
con tres venas centrales en sus ápices.
La bilis fluye desde el canalículo biliar hasta los conductos terminales, el
conducto interlobular y los conductos hepáticos derecho e izquierdo que, al
final, se unen en el conducto vesicular y forman el conducto biliar común.
Los canalículos biliares se forman en las uniones estrechas entre los hepatocitos.
E. Acino hepático :
En los acinos hepáticos, también conocidos como lóbulos de Rappaport, se
enfatizan los gradientes metabólicos y la actividad funcional del hígado. Cada
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
5
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
acino en forma de diamante contiene dos venas centrales y dos tríadas portales,
que forman la esquina de cada acino.
Zonas del acino:
- La zona I, en el centro del acino, recibe sangre primero de la vénula
hepática terminal. Estas células son las últimas que mueren y las
primeras en regenerarse.
- La zona I tiene mayor aporte de oxígeno y nutrientes y la concentración
más elevada de toxinas que las otras dos zonas.
- Después de un alimento, el glucógeno se deposita primero en la zona I.
Ésta es la zona con más actividad mitótica cuando ocurre un daño en el
hígado.
- Las zonas II y III son menos activas y poseen abundante lípido y
pigmentos por la edad, en particular la zona III.
F. Sinusoides del hígado:
Los vasos sanguíneos que se encuentran entre los cordones de hepatocitos, los
recubre una capa endotelial discontinua.
Las células de Kupffer forman parte de la cubierta endotelial o descansan en el
lumen de los sinusoides. Estas células son fagocíticasy se dedican en especial a
eritrocitos viejos.
G. Espacios de Disse:
El espacio de Disse es un espacio extracelular entre los sinusoides y los
hepatocitos.
Este espacio es el sitio de tráfico de materias entre los hepatocitos y el lumen de
los sinusoides.
H. Hepatocitos :
Los hepatocitos son poliédricos y sus superficies están en contacto con los
espacios de Disse, los canalículos biliares y otros hepatocitos adyacentes.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
6
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
El retículo endoplásmico rugoso (RER) de los hepatocitos sintetiza proteínas
plasmáticas y la porción proteica de las lipoproteínas.
El aparato de Golgi, que se encuentra en el polo de la célula, forma los
canalículos biliares.
El retículo endoplásmico liso (REL) tiene seis funciones: la desintoxicación de
fármacos, la degradación de hormonas esteroideas, la conjugación de bilirrubina,
antes de que se secrete en la bilis, la síntesis de colesterol, la conversión
enzimática de la sintetasa del glucógeno a su forma activa, y la síntesis y
almacenamiento de glucógeno.
1.3 ETIOLOGÍA:
a) Infección crónica por virus de la hepatitis:
Hepatitis C
Hepatitis B
Hepatitis D
b) Enfermedades autoinmunes:
Hepatitis autoinmune
Cirrosis biliar primaria
Colangitis esclerosante primaria
Enfermedad del injerto contra el huésped
c) Agentes hepatotóxicos:
Alcohol
Fármacos (p. ej., metotrexato, alfa-metildopa, amiodarona)
Intoxicación por vitamina A
d) Enfermedades metabólicas adquiridas:
Esteatohepatitis no alcohólica
e) Enfermedades vasculares:
Insuficiencia cardíaca congestiva
Enfermedad venooclusiva
f) Enfermedades genéticas:
Enfermedad de Wilson
Hemocromatosis
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
7
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Déficit de a1-antitripsina
Enfermedad por depósito de glucógeno tipo IV
Tirosinemia
g) Otras:
Cirrosis biliar secundaria.
Hepatitis B:
Los estudios longitudinales de pacientes con hepatitis crónica B (HCB) indican que
después del diagnóstico, la incidencia acumulada de desarrollar cirrosis en 5 años oscila
entre 8-20%. En pacientes con cirrosis hepática compensada, la incidencia acumulada
de descompensación en 5 años es de alrededor del 20%, con una probabilidad de
supervivencia a los 5 años aproximadamente del 80-86%. Los pacientes con cirrosis
descompensada tienen un pronóstico pobre, con una probabilidad de supervivencia a los
5 años de 14-35%. Múltiples estudios han demostrado los efectos beneficiosos del
tratamiento antivírico con análogos de los nucleósidos/nucleótidos, tales como tenofovir
o entecavir, suprimiendo la replicación del VHB. Se ha publicado una regresión de la
fibrosis en pacientes que reciben estos fármacos. La incidencia anual de
hepatocarcinoma por el VHB en pacientes con cirrosis hepática oscila entre el 2-5% y
varía según el área geográfica
Hepatitis C:
La cirrosis aparece después de una infección por VHC de larga evolución. El
diagnóstico de cirrosis por VHC se realiza por métodos convencionales junto con la
positividad del anticuerpo contra el virus C (anti-VHC) y el RNA-VHC. La elastografía
hepática es muy útil para el diagnóstico no invasivo de cirrosis en estos pacientes. En
algunos enfermos, la infección crónica por el VHC es desconocida en el momento del
diagnóstico de cirrosis, mientras que en otros se conoce la existencia de una infección
por VHC de larga evolución. Los valores de transaminasas suelen ser ligeramente
elevados o normales. En los pacientes con cirrosis compensada de edad no avanzada y
sin enfermedades graves asociadas debe considerarse el tratamiento antiviral con triple
terapia: interferón-pegilado, ribavirina e inhibidores de la proteasa del VHC, como
telaprevir o boceprevir. La eliminación del virus en pacientes con cirrosis frena la
progresión de la enfermedad y evita la descompensación pero, en cambio, no elimina de
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
8
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
forma completa la probabilidad de desarrollo de carcinoma hepatocelular, por lo que
estos pacientes deben ser vigilados periódicamente con ecografías para el diagnóstico
precoz del cáncer.
Cirrosis por hepatitis autoinmune:
La hepatitis autoinmune es una causa poco frecuente de cirrosis hepática pero que, a
menudo, no es diagnosticada. La cirrosis se produce tras diversos episodios agudos de
inflamación hepática que suelen cursar a lo largo de varios años y muchos de ellos
pueden ser asintomáticos, aunque otros presentan una clínica típica de hepatitis aguda.
El diagnóstico se basa en la combinación de alteraciones analíticas típicas, positividad
de anticuerpos antitisulares, sobre todo antinucleares y antimúsculo liso, y hallazgos
histológicos característicos. El tratamiento consiste en la administración de
glucocorticoides solos o en combinación con azatioprina. Los pacientes con cirrosis
descompensada que no responde a tratamiento inmunodepresor deben ser tratados con
trasplante hepático si no presentan contraindicaciones para este procedimiento.3
Cirrosis biliar primaria:
La cirrosis biliar primaria (CBP) tiene una prevalencia de alrededor de 100-200
pacientes por millón de habitantes, y es más frecuente en mujeres de mediana edad. La
presencia de anticuerpos antimitocondriales (AMA) antiM2 diagnostica la enfermedad
en casi el 90% de los pacientes. El análisis histopatológico de las biopsias hepáticas
muestra 4 estadios de la enfermedad. La lesión inicial se denomina colangitis
destructiva no supurativa crónica, los conductos biliares medianos y pequeños son
infiltrados por linfocitos que motivan su destrucción; conforme la enfermedad
evoluciona se produce fibrosis portal, periportal con expansión fibrosa en puentes y
finalmente el estadio IV de cirrosis hepática.
Colangitis esclerosante primaria:
Debe sospecharse en pacientes con cirrosis que presentan aumento de la fosfatasa
alcalina y de la g-glutamil-transpeptidasa. Es un trastorno colestásico crónico,
caracterizado por fibrosis progresiva y destrucción de los conductos biliares extra
3
Farreras – Rozman. ENFERMEDADES DEL APARATO DIGESTIVO
Gastroenterología y hepatología. 17va edición. Elsevier España, S.L. 2014
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
9
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
hepáticos y los grandes conductos intrahepáticos. En colangiografía se puede observar
un “rosario” del medio de contraste característico en los segmentos afectados del árbol
biliar. Los conductos biliares grandes muestran fibrosis periductal que oblitera la luz,
dejando un cordón solido de cicatriz con escasas células inflamatorias. Tiende a ocurrir
en la tercera o cuarta década de la vida, los varones son más afectados que las mujeres
en proporción de 2:1.
Enfermedad injerto contra huésped:
Raramente se produce en el contexto de un trasplante hepático. Las células linfoides
contenidas en el hígado trasplantado son responsables del ataque inmunológico a los
tejidos del huésped. Dichos linfocitos alcanzan el máximo a la semana postrasplante,
para luego desaparecer de la sangre del receptor. A la coexistencia de ambas
poblaciones celulares se le denomina quimerismo mixto, cuya presencia se ha
relacionado con el desarrollo de EICH.4
Alcohol:
Se considera que la ingesta de alcohol necesaria para desarrollar una cirrosis es de 1 g
de alcohol/kg de peso por día durante períodos prolongados de tiempo. Las mujeres
están más predispuestas a desarrollar enfermedad hepática alcohólica con ingestas
menores de alcohol que los varones. En la mayoría de los casos, el diagnóstico de
cirrosis alcohólica se realiza tras la aparición de complicaciones como ascitis
(complicación inicial más frecuente), hemorragia por varices y encefalopatía. El
diagnóstico de cirrosis alcohólica se realiza por los métodos habituales junto con la
confirmación de consumo elevado de alcohol. La biopsia es útil para confirmar el
diagnóstico etiológico en casos dudosos. Es frecuente la asociación de cirrosis
alcohólica junto con hepatitis alcohólica aguda. El pronóstico es malo en pacientes con
cirrosis descompensada, particularmente si persiste la ingesta de alcohol. En pacientes
abstinentes es frecuente observar que la enfermedad se compensa tras un período de
varios meses de abstinencia y puede mantenerse compensada durante períodos muy
prolongados de tiempo. En todos los pacientes es esencial un abordaje psicológico y
4
Sanz-Bueno J, et al. Enfermedad injerto contra huésped liquenoide tras trasplante hepático con
afectación exclusivamente cutánea. Actas Dermosifiliogaficas. 2013. Disponible en:
http://www.elsevier.es/eop/S0001-7310(13)00208-1.pdf
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
10
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
promover la abstinencia alcohólica mediante un seguimiento psicológico y médico
estrecho.
Fármacos:
Algunos compuestos exógenos favorecen directamente la fibrogenia hepática,
probablemente por sus efectos sobre las células hepáticas no parenquimatosas; las
células estrelladas son el eje central de este proceso.
El metotrexato es una toxina dependiente de la dosis, en dosis altas produce
hepatotoxicidad y es promotor de fibrosis hepática, en particular en personas que
consumen alcohol en exceso o con una hepatopatía preexistente.5
Esteatohepatitis no alcohólica:
Estos pacientes poseen resultados anormales en las pruebas de función hepática y signos
histológicos de hepatitis alcohólica, pero sin antecedentes de abuso de alcohol. Sus
características son hígado graso más inflamación del parénquima con o sin necrosis
focal acompañante, es una forma avanzada de Esteatosis no alcohólica e
histológicamente indistinguible de hepatitis alcohólica.
Insuficiencia cardiaca congestiva:
Una de las consecuencias de la insuficiencia cardíaca es la congestión pasiva del hígado,
que se llena de sangre como una esponja y que, al aumentar de tamaño, puede ser
percibido por el médico al palpar el abdomen; cuanto más rápidamente se haya
establecido la congestión sanguínea, más doloroso será, esta puede en casos
excepcionales evolucionar a cirrosis hepática.
Enfermedad de Wilson:
La cirrosis hepática por enfermedad de Wilson debe sospecharse en adolescentes o
adultos jóvenes con cirrosis en ausencia de alcoholismo y marcadores serológicos de
VHB y VHC o autoinmunidad. La presencia de alteraciones neuropsiquiátricas en
pacientes jóvenes con hepatopatía crónica, así como los antecedentes familiares, una
baja concentración de ceruloplasmina y se confirma por una elevada concentración de
5
Sleisenger y Fordtran. Enfermedades digestivas y hepáticas 8va edición.Elsevier España 2008
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
11
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
cobre en el tejido hepático. El tratamiento específico consiste en la administración de d-
penicilamina o sales de cinc.
Hemocromatosis:
La hemocromatosis es un trastorno hereditario del metabolismo del hierro que produce
un aumento progresivo de hierro en el hígado que motiva fibrogénesis hepática y que
evoluciona a cirrosis y desarrollo de hepatocarcinoma. La prevalencia de
hemocromatosis es elevada, con una susceptibilidad genética que ocurre en uno de cada
250 individuos, pero la frecuencia de cirrosis y las manifestaciones terminales de la
enfermedad son cada vez más bajas. En la hemocromatosis hereditaria es importante
valorar los antecedentes familiares de la enfermedad, así como la presencia de otras
manifestaciones cardíacas, articulares y endocrinológicas de la enfermedad. El
diagnóstico se establece por la determinación de los pará- metros del metabolismo del
hierro, fundamentalmente el índice de saturación de transferrina y la concentración de
ferritina que estarán muy elevados. El estudio de las mutaciones del gen HFE también
desempeña un papel diagnóstico relevante. El tratamiento se realiza con flebotomías
terapéuticas que se realizan con regularidad.
Déficit de alfa 1- antitripsina:
Es la manifestación fundamental de una enfermedad congénita debida a una mutación
del gen que codifica su síntesis, lo que determina que la proteína formada en los
hepatocitos no pueda ser exportada al plasma, con dos consecuencias: 1) la disminución
de su concentración plasmática, que comporta una predisposición a desarrollar enfisema
pulmonar, y 2) la acumulación de AAT en los hepatocitos, que favorece el desarrollo de
daño hepático No se conoce cuál es el mecanismo exacto de la lesión hepática inducida
por alfa-1-antitripsina pero estudios en ratones transgénicos indican un mecanismo de
ganancia de función que hace que la responsable de la hepatotoxicidad sea la retención
de alfa-1-antitripsina en el RE y su acumulación en los hepatocitos.
Enfermedad por depósito de glucógeno tipo IV:
Conocido también como amilopectinosis, el glucógeno y la amilopectina se acumulan
en los hepatocitos dando lugar a hepatomegalia, distensión abdominal y retraso del
crecimiento sobre todo en la lactancia. Existe una forma congénita grave que lleva a
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
12
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
cirrosis hepática, formas leves de hepatopatía no progresiva y un subtipo infantil que se
manifiesta con miocardiopatía y desarrollo neuromuscular anormal.
Existen tres tipos de tirosinemia hereditaria, de las cuales solo la tirosinemia hereditaria
tipo I produce una alteración funcional hepática progresiva, esta también afecta a otros
órganos principalmente a los riñones y a los nervios periféricos. Ocurre una
acumulación de fumarilacetatoacetato y maleilacetatoacetato que son convertidos en
succinilacetatoacetona y succinilcetona que son intermediarios tóxicos.
Aproximadamente el 90% de las causas de cirrosis hepática en países occidentales son
el abuso de alcohol. A escala mundial, la hepatitis crónica por el virus de la hepatitis B
(VHB) y C (VHC) con más de 400 millones de enfermos infectados representa la
etiología más importante.
En el Perú la etiología de cirrosis hepática se puede representar en un estudio realizado
en el hospital Reblagliati: Se incluyeron en el presente estudio 475 pacientes, los que
tuvieron un promedio de hospitalizaciones al año de 1,54 (rango 1-6). El 45,1% de los
pacientes fueron de sexo femenino y el 54,9% de sexo masculino. La edad media fue de
63,4 años (± 12,01) con un rango de 26-93 años.6
6
Características Epidemiológicas y Clínicas de la Cirrosis Hepática en la Unidad de Hígado del
HNERM Es-Salud Rev. gastroenterol. Perú v.27 n.3 Lima jul./set. 2007 Disponible en :
http://www.scielo.org.pe/scielo.php?pid=S1022-51292007000300003&script=sci_arttext
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
13
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
1.4 FISIOPATOGENIA:
El proceso de depósito de fibras colágenas del tejido conectivo o de la membrana basal
caracterizada por un proceso inflamatorio crónico y la aparición de fibrosis hepática
progresiva con lisis de los Hepatocitos y reorganización vascular.
La matriz extracelular tiene una función muy importante en la regulación de las
funciones por tanto las funciones estarían modificadas como el flujo sanguíneo en un
proceso de fibrosis
La fibrosis se presenta en tres situaciones:
1. Respuesta Inmunitaria
2. Proceso de Cicatrización de tejidos
3. Respuesta a agentes que inducen la fibrogénesis.
Activación de las células estrelladas:
Las células estrelladas:
Las células estrelladas tiene función de almacenar vitamina A, síntesis de colágeno y
secreción de Factor de crecimiento del endotelio vascular (VEGF) cuando pierden la
capacidad de almacenar vitamina A empieza la síntesis colágeno de la MEC con un
desarrollo del Retículo Endoplásmico Rugoso. El mecanismo predominante de la
fibrosis es la proliferación de las células hepáticas estrelladas y su activación en
miofibroblastos.
Se produce un incremento de la expresión de receptor del factor β del crecimiento
derivado de plaquetas (PDGFR) a su vez ellas células de kupffer y linfocitos producen
citosinas que producen un incremento de la expresión de los factor FNT-2 actúa sobre
receptores Metaloproteinasas tipo 2 (MMT-2) y Metaloproteinasas tipo 2 y los
inhibidores tisulares de las Metaloproteinasas de tipo 1 y 2, Entre otras citosinas y
quimiocinas.
Las Células Estrelladas son células contráctiles que son estimuladas por Endotelina-1
que permite la contracción con el aumento de presión dela resistencia vascular dentro
del parénquima hepático.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
14
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Los estímulos del a activación del as celular estrelladas tiene diferentes orígenes:
1. Producción de citosinas inflamatorias en procesos crónicos como el
Factor de Necrosis Tumoral (FNT), interleucina 10, productos de
peroxidación lipídica.
2. Producción de citosina y quimiocina con por la células de Kupffer.
3. En respuesta de las alteración del MEC.
4. Por estimulación directa de toxinas a las células estrelladas.
Formación de un tabique Septal:
La secreción de colágeno de tipo de I y III en el espacio de Disse permite la formación
de tabiques, Se modifica la arquitectura vascular se altera por el daño y la cicatrización
del parénquima y la formación de nuevos canales vasculares entre las arterias hepáticas
y venas portas.
Capilarización de los sinusoides con la perdida de función permite el intercambio.
Hipoxia y estimulación de los hepatocitos supervivientes y regeneración en nódulos,
Característico del hígado cirrótico fibrosado, y nodulado que afecta al flujo sanguíneo
en caso que obliteración del conducto biliar ocasionaría ictericia .
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
15
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
16
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
1.5 EPIDEMIOLOGÍA:
Debido a que muchos pacientes con cirrosis son asintomáticos hasta que se produce la
descompensación, la prevalencia y la incidencia en una población son muy difíciles de
valorar. La prevalencia de la hepatopatía crónica o de la cirrosis a nivel mundial se
calcula que puede ser de 100 casos (con un rango comprendido entre 25 y 400) por cada
100.000 personas, aunque varía dentro de amplios márgenes en función del país o
región.
Las tasas de defunción más elevada se registran en Moldavia (91 por 100.000
habitantes) y en Hungría (85 por 100.000), mientras las cifras más bajas, entre 3 y 5 por
100.000 habitantes, corresponden a Irlanda, Colombia, Holanda, Singapur, Israel y
Noruega.
En algunos países de américa latina, como Chile y México, la cirrosis hepática ocupa,
entre el 5° y 6° lugar como causa de muerte general. A nivel mundial las causas
principales de cirrosis hepática son el consumo crónico de alcohol y la enfermedad viral
crónica.
Causas menos frecuentes, son las enfermedades hepáticas autoinmunes (hepatitis
autoinmune, cirrosis biliar primaria y colangitis esclerosante primaria), las
enfermedades metabólicas (deficiencia de alfa-1-antitripsina, enfermedad de Wilson,
hemocromatosis, fibrosis quística) así como la esteatosis hepática no alcohólica
(NASH).
En el Perú, la cirrosis hepática con una tasa de mortalidad de 9,48 por 100,000
habitantes, ocupa el 5° lugar, en orden de magnitud entre las defunciones generales, el
2° lugar entre las enfermedades digestivas y hepatobiliares y es la 2° causa de muerte
entre las defunciones registradas para el grupo etáreo de 20 a 64 años. Además,
constituye actualmente, la primera causa de demanda efectiva de hospitalización.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
17
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
1.6 MANIFESTACIONES CLÍNICAS:
Las manifestaciones clínicas de la cirrosis varían dentro de amplios márgenes,
dependiendo del estadio de la enfermedad, y pueden ir desde cuadros asintomáticos sin
signos de hepatopatía crónica a casos de pacientes con contusión, ictericia, atrofia
muscular y ascitis. La historia natural de la cirrosis se caracteriza por una fase inicial,
llamada de cirrosis compensada, seguida de una fase de progresión rápida en la que se
desarrollan complicaciones de la hipertensión portal o la disfunción hepática (o ambas),
denominada de cirrosis descompensada. En la fase compensada, la presión portal puede
ser normal o mantenerse por debajo del umbral que determina la aparición de varices o
ascitis. A medida que la enfermedad progresa, la presión portal aumenta y la función
hepática se deteriora, con el consiguiente desarrollo de ascitis, hemorragia
gastrointestinal (GI) hipertensiva portal, encefalopatía e ictericia. La presentación de
cualquiera de estas complicaciones caracteriza la transición de la fase compensada a la
descompensada. La progresión a la muerte del paciente puede verse acelerada por el
desarrollo de otras complicaciones, tales como hemorragia GI recurrente, deterioro renal
(ascitis refractaria, síndrome hepatorrenal), síndrome hepatopulmonar y sepsis
(peritonitis bacteriana espontánea). El desarrollo de carcinoma hepatocelular puede
acelerar la evolución de la enfermedad en cualquiera de sus fases. La transición de un
estadio compensado a uno descompensado se da a una velocidad de entre el 5% y el 7%
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
18
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
al año. El tiempo medio de descompensación, o aquel en el que la mitad de los pacientes
con cirrosis compensada pasan a padecer un cuadro descompensado, es de unos 6 años.
1.6.1 Cirrosis compensada:
En esta fase, la cirrosis es en la mayoría de los casos asintomática. Los únicos síntomas
son muchas veces fatiga o trastornos del sueño. En tomo al 40% de los pacientes con
cirrosis compensada presentan varices esofágicas. Las varices gastroesofágicas no
sangrantes son asintomáticas y su presencia (sin hemorragia) no denota
descompensación.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
19
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
1.6.2 Cirrosis descompensada:
En esta fase hay ya signos de descompensación, tales como ascitis, hemorragia varicosa,
ictericia, encefalopatía hepática o cualquier combinación de ellas. La ascitis, que es el
signo más habitual de descompensación, está presente en el 80% de los casos de cirrosis
descompensada. •
HIPERTENSIÓN PORTAL
Se debe al aumento de la resistencia vascular intrahepática. El hígado cirrótico pierde la
característica fisiológica de un circuito de baja presión para el flujo sanguíneo visto en
un hígado normal.
Esta puede derivar de distintas condiciones que incrementan la resistencia al flujo
sanguíneo hepático entre otras, obstrucciones prehepática, poshepática e intrahepática.
- Prehepática: Generan obstrucción de la vena porta antes que ingrese al
hígado, por ejemplo: Trombosis de vena porta, compresión externa por
cáncer o adenomegalia.
- Poshepática: Se refieren a cualquier obstrucción mas allá de los lobulillos
hepáticos ya sea dentro del hígado o en algún punto distal, por ejemplo:
Trombosis de venas hepáticas, enfermedades venooclusivas e insuficiencia
cardiaca derecha grave.
- Intrahepática: Incluyen condiciones que inducen la obstrucción del flujo
sanguíneo dentro del hígado, por ejemplo la fibrosis de la cirrosis alcohólica.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
20
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Hemorragia varicosa:
Las varices gastroesofágicas aparecen en aproximadamente el 50% de los pacientes con
cirrosis de diagnóstico reciente. La prevalencia de las varices se correlacionan con la
gravedad de la enfermedad y oscila entre el 40% de los pacientes cirróticos del grupo A
de Child, y el 85% registrado en los del grupo C de Child.
Tanto el desarrollo de varices como el crecimiento de varices pequeñas se producen a
una velocidad de entre el 7%y el 8% al año La incidencia de una pequeña hemorragia
varicosa en pacientes con varices pequeñas es de cerca del 5% anual, mientras que en
las medianas y grandes la incidencia se aproxima al 15% al año. Las varices grandes, la
hepatopatía grave y b presencia de mareas rojas en bs varices son factores predictivos
independientes de la hemorragia varicosa. La hemorragia por varices gastroesofágicas
puede manifestarse con hematemesis patente o melena (o ambas).
Ascitis y síndrome hepatorrenal:
La ascitis es la causa más frecuente de descompensación de la cirrosis y evoluciona a
una velocidad de entre el 7% y el 10% al año. Los síntomas más frecuentes asociados a
la ascitis son aumento del perímetro abdominal, referido a menudo por el paciente como
presión del cinturón o las prendas de vestir en la cintura, y ganancia de peso reciente.
Cuando está presente en cantidades escasas o moderadas, la ascitis puede identificarse
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
21
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
en la exploración por la presencia de abombamiento y matidez de los costados y
matidez móvil.
El aumento de la presión intraabdominal puede ocasionar la aparición de hernias
inguinales y umbilicales, que pueden producir complicaciones como estrangulación o
perforación. Con frecuencia, la ascitis se acompaña de la presencia de edema, de
predominio en las extremidades inferiores. El derrame pleural, generalmente de
moderada cantidad y localizado en el hemitórax derecho, es también frecuente; en
algunos casos es masivo, resistente al tratamiento y puede ocurrir en ausencia de ascitis
clínicamente detectable. En este último caso se debe a la existencia de anomalías
anatómicas en el diafragma que causan una comunicación entre las cavidades peritoneal
y pleural. Otras manifestaciones clínicas frecuentes en pacientes con ascitis son
anorexia y malnutrición.
El síndrome hepatorrenal es un tipo de patología renal prerrenal que se produce en
pacientes con cirrosis y ascitis. Pueden diferenciarse dos tipos, en función de sus
características clínicas y su pronóstico. El síndrome hepatorrenal de tipo 1 consiste en
una nefropatía aguda en la que se registra una elevación del nivel sérico de creatinina en
un período de dos semanas. El síndrome hepatorrenal de tipo 2 presenta una progresión
más lenta y se asocia a ascitis refractaria a los diuréticos. Los pacientes con síndrome
hepatorrenal suelen presentar una ascitis tensa, que responde mal a los diuréticos,
aunque no hay signos ni síntomas específicos que tipifiquen esta patología.
Peritonitis bacteriana espontánea:
En torno a un tercio de los pacientes cirróticos son ingresados por infecciones
bacterianas, o bien las contraen durante la hospitalización, siendo la más frecuente de
ellas la peritonitis bacteriana espontánea. Los dos factores predictivos más importantes
del desarrollo de una infección bacteriana son la gravedad de la hepatopatía y el ingreso
por hemorragia GI. Las manifestaciones clínicas más usuales de la peritonitis bacteriana
espontánea son fiebre, ictericia y dolor abdominal. En la exploración física es
característica la sensibilidad abdominal, con o sin rebote, el íleo o ambos. No obstante,
los pacientes con peritonitis bacteriana espontánea pueden presentar también sólo
encefalopatía, nefropatía aguda o signos de shock. Hasta un tercio de los pacientes se
mantienen por completo asintomáticos.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
22
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Encefalopatía hepática:
La encefalopatía hepática, que es la manifestación neuropsiquiatría de la cirrosis,
evoluciona a una velocidad del 2% o 3% al año. La encefalopatía hepática asociada a
cirrosis presenta un desarrollo gradual y rara vez es mortal. Desde el punto de vista
clínico se caracteriza por alteraciones de la conciencia y el comportamiento, que pueden
ir desde inversión del patrón sueño/vigilia y olvidos frecuentes (fase 1), a confusión,
comportamiento agresivo y desorientación (fase 2); a letargo y desorientación profunda
(fase 3), o a coma (fase 4). En el examen físico, las primeras fases sólo pueden
percibirse temblores distales, aunque el signo característico de la encefalopatía hepática
es la presencia de asterixis. Por otra parte, los pacientes aquejados de encefalopatía
hepática presentan un olor dulzón característico en el aliento, al que se denomina fetor
hepático.
Complicaciones pulmonares:
El síndrome hepatopulmonar se asocia a disnea del ejercicio, que da lugar en ocasiones
a una extrema debilidad. En el examen físico pueden apreciarse dedos en palillo de
tambor, cianosis y arañas vasculares. El síndrome hepatopulmonar está presente en un
porcentaje de entre el 5% y el 10% delas pacientes que están a Ia espera de un trasplante
d hígado. La hipertensión portopulmonar se manifiesta también con disnea por el
ejercicio, síncope y dolor torácico. En la exploración destacan un segundo ruido
acentuado y un soplo ventricular izquierdo.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
23
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
INFECCIÓN CRÓNICA POR VIRUS DE LA HEPATITIS:
Hepatitis C:
La cirrosis aparece después de una infección por VHC de larga evolución. Factores
como el consumo de alcohol, la obesidad o la coinfección de HIV aceleran la progresión
a cirrosis.
Los hallazgos más frecuentes en los pacientes con cirrosis compensada son
trombocitopenia, hipoalbuminemia e hiperbilirrubinemia. Los valores de transaminasa
suelen estar elevadas o normales. La probabilidad de descompensación suele ser más
elevado en pacientes con plaquetopenia.
Hepatitis B:
Los pacientes con cirrosis por virus B están en riesgo de presentar complicaciones,
particularmente si aún presentan evidencias de replicación activa del virus y más aún si
presentan signos clínicos de descompensación. En estos pacientes el interferón, por su
acción inmunoestimulante, puede incrementar la necrosis de hepatocitos infectados.
ENFERMEDADES AUTOINMUNES:
Hepatitis autoinmune:
La cirrosis se produce tras diversos episodios agudos de inflamación hepática que
cursan a lo largo de varios años en donde pueden ser asintomáticos, aunque otros
presentan una clínica típica de hepatitis aguda.
Cirrosis biliar primaria:
El comienzo de la enfermedad es de suceso insidioso, similar a otras enfermedades
crónicas del hígado. En las formas sintomáticas la manifestación más característica es el
prurito. Inicialmente suele localizarse en palmas de las manos y plantas de los pies, para
extenderse a todo el cuerpo. Cuando el prurito es intenso aparecen lesiones por rascado
y aumento de la pigmentación cutánea en las zonas accesibles. En este sentido, es muy
característico el signo de la mariposa, que consiste en la presencia de una zona de color
más claro en el centro de la espalda.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
24
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
El hallazgo histológico característico es la presencia de granulomas no caseosos
asociados a los conductos biliares menores, con escasez global de conductos biliares en
los tractos portales. La existencia de puentes de fibrosis o cirrosis empeora el
pronóstico.
La exploración física puede mostrar ictericia y otras complicaciones de la hepatopatía
crónica que incluye hepatomegalia, esplenomegalia, ascitis y edema. Otras
manifestaciones incluyen hiperpigmentación, xantelasma y xantoma que guardan
relación con las alteraciones en del metabolismo del colesterol.
Colangitis esclerosante primaria:
Es una enfermedad poco frecuente, caracterizada por una reacción inflamatoria del árbol
biliar asociado a fibrosis obliterativa, que se manifiesta clínicamente por un cuadro de
colestasis crónica. En muchos casos la enfermedad es asintomática. En formas
sintomáticas, la manifestación inicial más frecuente es la ictericia acompañada de
prurito y dolor abdominal esporádico difuso localizado en el hipocondrio derecho. Las
características clínicas presentes son; prurito, hipercolesterolemia, malabsorción y
osteopenia.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
25
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
El hallazgo de laboratorio más frecuente es el nivel elevado de fosfatasa alcalina,
presente en el 90% de los pacientes, con aumento leve de los niveles de
aminotransferasas. El nivel de bilirrubina es inicialmente normal en un 60% de los
pacientes, aunque aumenta con el tiempo y es un importante factor pronóstico.
AGENTES HEPATOTÓXICOS
Alcohol:
La cirrosis hepática alcohólica presenta las mismas manifestaciones clínicas que la
cirrosis de otra etiología. En este sentido son más evidentes los signos de desnutrición e
hipovitaminosis. La hipertrofia parotídea y la retracción palmar de Dupoytren, así como
las manifestaciones extra hepáticas de alcoholismo crónico, como poli neuropatías,
trastornos de conducta o cuadros delirantes de un síndrome de abstinencia.
Fármacos:
Las alteraciones de las pruebas funcionales hepáticas son frecuentes en los pacientes
que toman metotrexato. Las náuseas, el cansancio y el dolor abdominal son reacciones
adversas frecuentes con metotrexato. En pacientes con cirrosis se puede encontrar
trombocitopenia.
ENFERMEDADES METABOLICAS ADQUIRIDAS
Esteatohepatitis No Alcohólica
A menudo es asintomática, en raras ocasiones puede cursar con fatiga y dolor en
hipocondrio derecho. La EHNA es progresiva y puede dar lugar cirrosis e insuficiencia
hepática. La histología hepática empeorará hasta el 20% de los pacientes, y
evolucionara a la cirrosis en 10-15 años. Se cree que la obesidad grave, la edad
avanzada y la diabetes son factores de riesgo de progresión de la enfermedad.
En un 48% - 100% de los pacientes no presentan síntomas, pero tienen hepatomegalia.
En los síntomas infrecuentes presentan dolor difuso en el cuadrante superior derecho,
cansancio y malestar en signos presentan esplenomegalia, eritema palmar, ascitis.7
7
Sleisenger & fordtran: enfermedades digestivas y hepáticas. 8º edición
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
26
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
ENFERMEDADES VASCULARES
Insuficiencia cardiaca congestiva:
Los pacientes con insuficiencia cardiaca congestiva crónica del lado derecho desarrollan
lesiones hepáticas crónicas y cirrosis. Una insuficiencia cardíaca grave puede causar un
aumento de presión en las venas que salen del hígado. La presión acrecentada produce
que el hígado aumente de tamaño, se edematize, fibrosis pericentral y cirrosis.
La sintomatología principalmente presenta signos de insuficiencia cardiaca congestiva,
un hígado firme y hepatomegalia.8
Enfermedad venooclusiva:
Se produce como consecuencia directa de la toxicidad del tratamiento en las células
endoteliales sinusoidales. El hallazgo histológico característico es la pérdida de la
integridad de la pared sinusoidal con la consecuente obstrucción sinusoidal congestiva y
ocasionalmente se asocia a fibrosis perisinusoidal y fibróticas de las venas hepáticas
centrilobulares. Es especialmente frecuente en hígados que tengan una especial
susceptibilidad, como son pacientes con antecedente de hepatitis virales o tóxicas. Las
manifestaciones clásicas son dolor en el hipocondrio derecho, hepatomegalia, ascitis
progresiva o aumento de peso superior al 5% del valor basal y signos de insuficiencia
hepatocelular. No obstante, el cuadro puede ser mucho menos florido y diagnosticarse
en una biopsia hepática practicada en el estudio de una alteración hepática más o menos
grave en el contexto de las situaciones previamente descritas.9
ENFERMEDADES GENÉTICAS
Enfermedad de Wilson:
Aun cuando el defecto está presente desde el nacimiento, los síntomas no suelen
aparecer antes de los 5 años, y en general lo hacen en la edad escolar, en la
adolescencia o en la etapa adulta joven. Es poco frecuente su aparición después de los
40 años, pero se han observado pacientes de más de 70 años.
8
Cecil Y Goldman. Tratado De Medicina Interna - 24ª Edición
9
FARRERAS-ROZMAN. Medicina Interna. Ediciones Elsevier. Barcelona, 2008.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
27
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Generalmente existe una elevación asintomática de las transaminasas, a veces asociada
a astenia, molestias en hipocondrio derecho o cambios en el estado de humor o
descubierta fortuitamente en un niño o muchacho que no presenta ningún signo de
enfermedad. En algunos pacientes el examen clínico demuestra alguna complicación de
hipertensión portal indicadora de cirrosis, como plaquetopenia o esplenomegalia
asintomáticas. A veces la primera manifestación es una complicación de la cirrosis,
especialmente una hemorragia digestiva por rotura de varices esofágicas.
Hemocromatosis:
La hemocromatosis hereditaria es causada muy a menudo por la herencia de un gen
mutante denominado HFE sobre el cromosoma 6p. Los homocigotos para la mutación
tienen mayor riesgo de padecer sobrecarga de hierro y componen entre 80 y 90% de los
casos de hemocromatosis hereditaria. En estos individuos, la presencia de fibrosis
hepática, cirrosis, artropatía o carcinoma hepatocelular constituye una enfermedad
asociada a la sobrecarga de hierro.
Los síntomas iniciales son debilidad, cansancio, pérdida de peso, cambio de coloración
de la piel, dolor abdominal, perdida de la libido y síntomas de diabetes mellitus. La
hepatomegalia, hiperpigmentación, esplenomegalia, artropatía, ascitis, arritmias
cardiacas, insuficiencia cardiaca congestiva, pérdida de vello, atrofia testicular y la
ictericia son signos físicos notorios en la enfermedad avanzada.
El hígado suele ser el primer órgano afectado, y se detecta hepatomegalia en más del
95% de pacientes sintomáticos. Algunas veces la hepatomegalia no produce síntoma
alguno ni altera las pruebas de función hepática. Su frecuencia aumenta con la edad, es
más frecuente en varones y se da casi en forma exclusiva en pacientes cirróticos.
En los individuos con un grado avanzado de la enfermedad se observa
hiperpigmentación cutánea.
El color gris metálico o de pizarra característico a veces se describe como bronceado y
obedece a un mayor depósito de melanina y hierro en la dermis. La pigmentación es
más intensa en la cara, cuello, zonas de extensión de los antebrazos, dorso de las manos,
piernas, genitales y cicatrices.10
10
Harrison Principios de Medicina Interna.McGraw-Hill Interamericana.24º edición,
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
28
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Déficit de a1 – antitripsina:
La deficiencia de a,-antitripsina (a,-AT) se transmite de manera autosómica recesiva y
conduce a un aumento del riesgo de enfermedad pulmonar y hepática.
Una pequeña proporción de pacientes con genotipos de deficiencia homocigota de alfa-
1 antitripsina desarrolla un síndrome de hepatitis neonatal con colestasis. Puede ser
difícil diferenciarla de la atresia biliar extrahepática, sobre todo, en los casos en que
ambas condiciones están presentes, como ya ha sido descrito. La ictericia de la
deficiencia de alfa-1 antitripsina se resuelve en forma espontánea luego de unas pocas
semanas. Los signos clínicos en los recién nacidos no necesariamente se asocian con
enfermedad hepática en el adulto.
Los adultos con genotipos asociados con la deficiencia de alfa-1 antitripsina desarrollan
menos enfermedad hepática que pulmonar. Sin embargo, aclaran los autores, la
deficiencia de alfa-1 antitripsina es una de las razones más frecuentes de cirrosis
hepática, luego de la hepatitis viral, el alcoholismo y la colangitis crónica.
Al principio, los síntomas hepáticos remedan los de la hepatitis, seguida después por
fibrosis o cirrosis (mediante el mecanismo ya explicado más arriba). En la deficiencia
de alfa-1 antitripsina, la progresión de la cirrosis es lenta. Sin embargo, acotan los
investigadores, algunos pacientes desarrollan una enfermedad terminal que crea la
necesidad de un trasplante hepático. La incidencia de carcinoma primario de células
hepáticas es más elevada que en otras hepatopatías. 11
Enfermedad por depósito de glucógeno tipo IV:
La causa de la glucogenosis tipo IV, un síndrome raro también conocido como
amilopectinosis, es una deficiencia de la enzima ramificadora. El glucógeno y la
amilopectina se acumulan en los hepatocitos dando lugar a hepatomegalia, distensión
abdominal y retraso del crecimiento, sobre todo en la lactancia.
11Thomas Köhnlein, TobiasWelte.Deficiencia de alfa-1 antitripsina.( Citado 22 ABR 2008). Disponible
en:http://www.buc.unican.es/formacion/citarbibliografiaestilovancouver
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
29
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Tirosinemia:
Se conocen cuatro enfermedades humanas causadas por deficiencias enzimáticas de la
vía catabólica del aminoácido tirosina: la alcaptonuria y los tipos L II y III de la
tirosinemia hereditaria. Aunque todas las enzimas que intervienen en esta vía se
encuentran en el hígado, sólo la tirosinemia hereditaria de tipo 1 (T H l) produce una
alteración funcional hepática progresiva. Los pacientes con TH1 pueden desarrollar una
insuficiencia hepática de presentación aguda o una hepatopatía crónica con o sin
hepatocarcinoma. En la forma aguda, la alteración hepática se manifiesta en los 6
primeros meses de vida con síntomas de alteración de la función sin tética del hígado
del tipo de hipoglucemia, ascitis, ictericia y diátesis hemorrágica, a los que se añaden
anorexia, vómitos e irritabilidad.
Los pacientes con la forma crónica de la enfermedad tienen síntomas similares, aunque
más leves, que los que desarrollan la forma aguda. Las primeras manifestaciones suelen
aparecer después del primer año de vida y consisten en hepatomegalia, raquitismo,
nefromegalia, hipertensión y retraso del crecimiento.
Las alteraciones histológicas son distintas en las formas aguda y crónica de la
enfermedad. En la primera, el hígado puede estar aumentado de tamaño y mostrar un
patrón n o dular pálido o, por el contrario, puede aparecer retraído, duro y de color
pardo.
OTRAS:
Cirrosis biliar secundaria:
La cirrosis biliar secundaria puede complicar la obstrucción prolongada o intermitente
de las vías biliares, haya o no colangitis recurrente. Aunque esta complicación puede
apreciarse en pacientes con coledocolitiasis, es más frecuente en casos de obstrucción
prolongada por estenosis o neoplasia. Una vez establecida, la cirrosis biliar secundaria
puede seguir avanzando aunque se elimine el proceso obstructivo y su progresión a
cirrosis hepática grave puede originar hipertensión portal o insuficiencia hepática y
muerte. La obstrucción biliar prolongada puede verse complicada también por una
deficiencia clínicamente importante de las vitaminas liposolubles A, D, E y K.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
30
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
1.7 COMPLICACIONES:
a) Hipertensión portal y estado circulatorio hiperdinámico:
En la cirrosis, la hipertensión portal es consecuencia tanto de un aumento de la
resistencia al flujo portal como de un incremento del flujo de entrada venoso portal. El
mecanismo inicial es el aumento de la resistencia vascular sinusoidal secundario a:
1) Depósito de tejido fibroso y subsiguiente compresión por parte de los nódulos
regenerativos (componente fijo).
2) Vasoconstricción activa (componente funcional), que es sensible a la acción de
vasodilatadores como el nitroprusiato y que es causado por una deficiencia en el
óxido nítrico (NO) intrahepático, así como por la actividad intensificada de los
vasoconstrictores.
Al inicio del desarrollo de la hipertensión portal, el bazo aumenta de tamaño y secuestra
plaquetas y otras células sanguíneas, dando lugar al consiguiente hiperesplenismo. Por
otra parte, los vasos que normalmente drenan al sistema portal, como la vena coronaria,
invierten el sentido del flujo y derivan la sangre del sistema portal a la circulación
sistémica.
Estas colaterales portosistémicas son insuficientes para descomprimir el sistema venoso
portal y ofrecen una resistencia adicional al flujo portal a medida que se desarrollan las
ramas colaterales, un aumento del flujo de entrada portal mantiene el estado de
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
31
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
hipertensión portal como consecuencia de la vasodilatación esplácnica, que a su vez es
secundaria aun aumento de la producción de NO. Así pues, la paradoja de la
hipertensión portal consiste en que una deficiencia de NO en la vasculatura
intrahepática da lugar a vasoconstricción y aumento de la resistencia, en tanto que la
sobreproducción de NO en la circulación extra hepática induce vasodilatación e
intensificación del flujo.
Además de la vasodilatación esplácnica, hay también vasodilatación sistémica que, al
causar una reducción efectiva del volumen sanguíneo arterial, desencadena la activación
de sistemas neurohumorales (sistema renina-angiotensina-aldosterona), retención de
sodio, expansión del volumen plasmático y desarrollo de estado circulatorio
hiperdinámico. Dicho estado hiperdinámico mantiene la hipertensión portal, dando
lugar a la formación y crecimiento de varices, y desempeña, además, una función
destacada en el desarrollo de otras complicaciones de la cirrosis.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
32
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
b. Varices y hemorragia varicosa:
La complicación de la cirrosis que es consecuencia más directa de la hipertensión portal
es el desarrollo de colaterales porto sistémicas, las más importantes de las cuales son
aquellas que se establecen por dilatación de las venas coronarias y gástricas, y que
forman varices gastroesofágicas. La formación inicial de las colaterales esofágicas
depende de una presión portal umbral, establecida únicamente por un gradiente de
presión venosa hepática de 10-12 mmHg, por debajo de cual las varices no se originan.
El desarrollo del estado circulatorio hiperdinámico da lugar a posterior dilatación y
crecimiento de varices y, en última instancia, a su ruptura, con la correspondiente
hemorragia varicosa, una de las más temidas complicaciones de la hipertensión portal.
La tensión en una variz determina la posible ruptura de la misma y es directamente
proporcional a su diámetro y a la presión intravaricosa, e inversamente proporcional al
espesor de la pared de la variz.
c. Ascitis y síndrome hepatorrenal:
En la cirrosis, La ascitis es secundaria a hipertensión sinusoidal y retención de sodio. La
cirrosis produce hipertensión sinusoidal por bloqueo del flujo venoso hepático de salida,
tanto anatómicamente, por fibrosis y desarrollo de nódulos regenerativos, como
funcionalmente, por aumento del tono vascular postsinusoidal.
De forma similar a lo que sucede en la formación de las varices gastroesofágicas, es
necesario un umbral de gradiente de presión venosa hepática de 12 mmHg para la
formación de la ascitis. Además, la retención de sodio da lugar a repleción del volumen
intravascular y permite la generación continuada de ascitis. La retención de sodio es
consecuencia de la vasodilatación que es en su mayor parte debida al aumento de la
producción de NO, ya que la inhibición de dicho NO en animales de experimentación
incrementa la excreción urinaria de sodio, reduce los niveles plasmáticos de aldosterona
y reduce la ascitis.
Con la progresión de la cirrosis y la hipertensión portal, la vasodilatación se hace más
pronunciada, con la consiguiente inactivación del sistema renina-angiotensina-
aldosterona y nervioso simpático, lo que da, a su vez, lugar a una mayor retención de
sodio (ascitis refractaria), a retención de agua (hiponatremia) y a vasoconstricción renal
(síndrome hepatorrenal).
d. Peritonitis bacteriana espontánea:
La peritonitis bacteriana espontánea, que es una infección del líquido ascítico, se da en
ausencia de perforación de una víscera hueca o en un foco inflamatorio abdominal,
como sucede en caso de absceso, pancreatitis aguda o colecistitis. La translocación
bacteriana, o migración de las bacterias de la luz intestinal a los ganglios linfáticos
mesentéricos y otras localizaciones extra intestinales, es el principal mecanismo
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
33
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
implicado en la peritonitis bacteriana espontánea. El deterioro de las defensas
inmunitarias locales y sistémicas es un elemento destacado en el favorecimiento de la
translocación bacteriana y, junto con la derivación de la sangre de las células de Kupffer
hepáticas a través de las colaterales porto sistémicas, hace que la bacteriemia transitoria
sea más prolongada, con la consiguiente colonización del líquido ascítico.
La peritonitis bacteriana espontánea se registra en pacientes con mecanismos de defensa
contra la ascitis deteriorada, como sucede en el caso de un bajo nivel de complemento
en el líquido ascítico. Otro factor que promueve la translocación bacteriana en la cirrosis
es el sobre crecimiento bacteriano atribuido a una reducción de Ia motilidad intestinal y
del tiempo de tránsito intestinal Las infecciones, en especial por bacterias
gramnegativos, pueden precipitar una disfunción renal por empeoramiento del estado
circulatorio hiperdinámico.
e. Encefalopatía:
El amoníaco, una toxina que es normalmente eliminada por el hígado, desempeña un
papel clave en la patogenia de la encefalopatía.
En la cirrosis, el amoníaco se acumula en la circulación sistémica por la derivación de
sangre a través de las colaterales porto sistémicas y por la disminución del metabolismo
hepático (es decir, por la insuficiencia hepática). La presencia de grandes cantidades de
amoníaco en el cerebro daña las células cerebrales de soporte, o astrocitos, y origina los
cambios estructurales característicos de la encefalopatía (astrocitosis tipo II del
Alzheimer).
El amoníaco induce una regulación al alza de los receptores benzodiacepínicos de tipo
periférico de los astrocitos, los estimuladores más potentes de la producción de
neuroesteroides. Estos son, por su parte, los principales moduladores de GABA, que
induce depresión cortical y encefalopatía hepática. Otras toxinas, como el manganeso,
también se acumulan en el cerebro, particularmente en el globo pálido, donde causan
deterioro de la función motora. En la patogenia de la encefalopatía también pueden estar
implicadas otras toxinas, aún no descubiertas.
f. Ictericia:
La ictericia en la cirrosis es reflejo de la incapacidad del hígado para excretar
bilirrubina y es por tanto una de las consecuencias de Ia insuficiencia hepática. No
obstante, en enfermedades colestáticas que dan lugar a cirrosis (como la cirrosis biliar
primaria, la colangitis esclerosante o el síndrome del conducto biliar evanescente), la
ictericia se relaciona más probablemente con una lesión de tipo biliar que con
insuficiencia hepática. Otros indicadores de insuficiencia hepática, como el tiempo de
protrombina o la presencia de encefalopatía, ayudan a determinar cuál es el factor causal
más probable de la hiperbilirrubinemia.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
34
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
g. Complicaciones cardiopulmonares:
El estado circulatorio hiperdinámico determina en última instancia una insuficiencia
cardíaca por baja resistencia periférica, con disminución de La utilización periférica de
oxígeno, una complicación que se ha denominado miocardiopatía cirrótica. La
vasodilatación a nivel de la circulación pulmonar produce hipoxemia arterial, el signo
patognomónico del síndrome hepatopulmonar.
Los capilares pulmonares normales presentan un diámetro de 8 μm y los eritrocitos (de
algo menos de 8 pm) pasan a través de ellos célula a célula, facilitando así Ia
oxigenación. En el síndrome hepatopulmonar, los capilares pulmonares se dilatan hasta
un diámetro de 500 µm, por lo que el paso de los eritrocitos por los capilares
pulmonares puede producirse con múltiples células a la vez.
Como consecuencia de ello, numerosos eritrocitos no se oxigenan, lo que es causa del
equivalente a una derivación de izquierda a derecha. Por su parte, la hipertensión
portopulmonar se registra cuando el lecho pulmonar queda expuesto a sustancias
vasoconstrictoras que pueden ser producidas en la circulación esplácnica y derivar al
metabolismo en el hígado. EI resultado de ello es la hipertensión pulmonar reversible.
Sin embargo, dado que estos factores dan lugar a proliferación endotelial,
vasoconstricción, trombosis in situ y obstrucción de los vasos, es posible que el proceso
determine una hipertensión pulmonar irreversible.
1.8 DIAGNÓSTICO:
a. Examen Físico:12
Atrofia muscular bitemporal y de la eminencia de tenar e hipotenar son marcadores de
insuficiencia hepática. Angiomas en araña en tronco, cara y extremidades que son
12
Goodman Cecil, Tratado de Medicina Interna 24° Edición, Página 1007
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
35
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
producto de una vasodilatación por una circulación hiperdinámica; En varones hay una
pérdida de pelo en tórax y abdomen; hipotrofia, ginecomastia e hipotrofia testicular.
Crisis de cirrosis alcohólica se produce la contractura de Dupuytren. Un signo
patognomónico en la exploración abdominal, lóbulo hepático derecho pequeño y un
lóbulo hepático izquierdo palpable, nodular de consistencia.
b. Exámenes Complementarios:13
Pruebas de laboratorio:
- AST (TGO): Elevados pero no superior a 300 U/l, La relación TGO/TGP
es mayor a 1.
- Bilirrubina: En pacientes con cirrosis compensada suele estar
mínimamente elevada, por lo general las dos fracciones (3 mg/dL), si la
fracción no conjugada suele estar elevada posiblemente se trata de una
anemia hemolítica
- Fosfatasa alcalina: Suele estar elevada o un poco más elevada de lo
normal, en cirrosis no biliar; pero un aumento suele sugerir un
hepatocarcinoma celular avanzado o una cirrosis de origen biliar
(Cirrosis biliar primaria secundaria y colangitis esclerosante.
- Gamma-glutamil-transpeptidasa: cuando hay colestasis y consumo
crónico de alcohol.
- Hipergammaglobulinemia policlonal: por estimulación de linfocitos por
estimulación bacteriana debido a la existencia de anastomosis de
portosistémicas.
- Descenso de la tasa de protrombina, hipoalbuminemia, descenso de
colesterol
- Trastorno de coagulación.
- Anemia se manifiesta en cirrosis descompensada en:
Una perdida crónica de sangre, que lleva a una anemia microcítica y hipocrómica,
déficit de ácido fólico, acción toxica del alcohol sobre la medula ósea; hemolisis en
cuyo caso la anemia, aumenta LDH y hiperbilirrubinemia conjugada; hiperesplenismo
acompañado trombocitopenia y leucopenia.
13
Farreras Rozman, Tratado de Medicina Interna 17° Edición, Página 315
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
36
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
Pruebas de Imagen:
- Ecografía y el Dopleer permiten identificar peor los eco estructura con
bordes irregulares, además de ascitis, circulación colateral y
esplenomegalia, se puede ver el flujo hepático mediante que en pacientes
cirróticos son el flujo hepático lento y flujo hepatofugal.
- Contraste permite distinguirla del carcinoma hepatocelular.
- Elastografía, permite ver la tensión del tejido hepático.
Medición de la presión Portal:
- Se realiza por cateterismo de la vena hepática para identificar
indirectamente la presión portal, permite un diagnóstico diferencial a
presiones de (3-5 mmHg) por trombosis venosa porta como causa
prehepática, y intrahepática, como la esquistomiasis, mayor a 6 mmHg
cambios anómalos podrían tener causas como cirrosis o enfermedad
venooclusiva, mayos a 10 predisponen a complicaciones por cirrosis
hepáticas.
1.9 PRONÓSTICO:
El pronóstico de la cirrosis depende de su grado de evolución. Los pacientes con cirrosis
compensada sólo mueren por cirrosis cuando la enfermedad cursa a sus formas
descompensadas. La tasa de supervivencia a 10 años de pacientes que se mantienen en
fase compensada es de en torno al 90%, mientras que la probabilidad de
descompensación a 10 años es del 50%. Estudios iniciales de cohorte en pacientes con
cirrosis compensada muestran una supervivencia media para el total de los pacientes,
incluidos aquellos en los que se desarrolla descompensación con el tiempo, de unos 10
años, mientras que la supervivencia media tras la descompensación es de unos 2 años.
Clasificación de child-pugh:
En los últimos cincuenta años se han desarrollado diversas herramientas clínicas con
este propósito. Una de las más conocidas y utilizadas es la escala de Child-Pugh,
diseñada en 1964 por Child y Turcotte y posteriormente modificada por Pugh. Esta
escala fue diseñada para evaluar la mortalidad asociada a la cirugía de transección de
varices esofágicas, pero con el tiempo se extendió a la evaluación de mortalidad de
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
37
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
pacientes cirróticos a 1-2 años de plazo, sin mediar cirugía. Esta clasificación tiene
limitaciones, como la inclusión de dos variables cuya evaluación puede ser subjetiva.
Sistema de puntuación Meld:
Las características de este índice y su amplio uso en la asignación de órganos para
trasplante hepático han determinado que sea hoy considerada la mejor herramienta para
estimar el pronóstico a corto plazo de pacientes con cirrosis. Mediante un riguroso
análisis estadístico se derivó una fórmula para predecir la mortalidad basada en 3
variables objetivas: bilirrubina (mg/dl), creatinina (mg/dl) y tiempo de protrombina . De
esta forma, se estableció una política de asignación de órganos basada en la gravedad
del paciente y no en la antigüedad en la espera del órgano. Este índice se aplica hoy en
día en muchas unidades de trasplante hepático. El índice MELD ha sido validado en
diversas publicaciones de pacientes cirróticos de diversas etiologías y con diferente
grado de gravedad. Todos los estudios han demostrado que el índice MELD es
reproducible y con una excelente capacidad predictiva de la mortalidad de pacientes
cirróticos ambulatorios y hospitalizados, tanto a los 3 meses como al año. Por otra parte,
en un análisis retrospectivo de pacientes con puntuación de MELD igual o menor a 14
se determinó que éstos presentan una supervivencia sin trasplante igual o superior a su
pronóstico al recibir un órgano. El método terapéutico ideal para mejorar el pronóstico
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
38
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
de los pacientes con cirrosis descompensada es el trasplante hepático. No obstante, este
método no puede utilizarse en los pacientes que presentan contraindicaciones, como
edad muy avanzada, enfermedades asociadas graves o alcoholismo activo, entre otras.
Por otra parte, la desaparición del agente causal (p. ej., abstinencia alcohólica,
tratamiento antiviral efectivo, etc.) puede compensar la cirrosis y, por tanto, mejorar el
pronóstico sin necesidad de trasplante.
[0,957 LN (creatinina en mg/dl) + 0,378 LN (bilirrubina en mg/dl)+1,12 LN(INR)]10
Consideraciones:
Los valores van de 6 a 40
El valor mínimo es 1 para cada una de las variables
Se usa para pacientes mayores de 12 años
Si el paciente ha sido sometido a diálisis durante la semana anterior, el valor de
creatinina a considerar es 4 mg/dL
1.9 TRATAMIENTO:
En este apartado se describe el tratamiento general de la cirrosis compensada. En los
pacientes con varices esofágicas de tamaño medio o grande debe iniciarse profilaxis
primaria de la hemorragia digestiva mediante administración de betabloqueantes no
selectivos (propranolol o nadolol). Los pacientes con intolerancia o contraindicación a
los betabloqueantes deben ser tratados mediante ligadura de varices por vía
endoscópica. El paciente con cirrosis compensada debe seguir una dieta equilibrada,
evitar el sobrepeso y no ingerir bebidas alcohólicas.
El reposo no es necesario y muchos pacientes pueden llevar a cabo una actividad laboral
y social normal. Se recomienda evitar los AINE, por el riesgo de producir ascitis e
insuficiencia renal. Los hipnóticos deben administrarse con precaución por el riesgo de
desencadenar una encefalopatía hepática, en especial en los pacientes con signos
analíticos de insuficiencia hepática. En pacientes alcohólicos puede ser útil la
administración de vitaminas del complejo B y de ácido fólico en caso de anemia
megaloblástica. La diátesis hemorrágica por hipoprotrombinemia no suele responder a
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
39
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
la administración de vitamina K, ya que no se debe a una malabsorción de esta, sino a
un déficit de síntesis de factores de la coagulación debido a la insuficiencia hepática. En
casos de pacientes con cirrosis de origen biliar que se asocian a colestasis crónica se
recomienda la administración de vitaminas liposolubles A, D, E y K.
El trasplante hepático no está indicado para la cirrosis hepática compensada, excepto si
existe un carcinoma hepatocelular. Las indicaciones fundamentales de trasplante
hepático son desarrollo de insuficiencia hepatocelular, complicaciones clínicas (en
especial, ascitis, encefalopatía, hiponatremia dilucional, síndrome hepatorrenal,
infecciones bacterianas graves), así como desarrollo de carcinoma hepatocelular.
1.10 PREVENCIÓN :
El tratamiento de la enfermedad hepática subyacente, antes del desarrollo de la cirrosis,
es una de las principales estrategias de prevención primaria. Debido a que las causas
más habituales de cirrosis se relacionan con pautas de comportamiento de riesgo, tales
como consumo de drogas por vía parenteral, consumo de alcohol o relaciones sexuales
sin protección, los programas de prevención primaria orientados al abandono del
consumo de alcohol, la reducción del riesgo de infección por el virus de la hepatitis o
las campañas de vacunación contra la hepatitis B también son importantes estrategias
preventivas.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
40
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
CONCLUSIONES:
La cirrosis, a pesar de ser una importante causa de mortalidad en la población
mundial, la mayoría de sus causas están dadas por malos hábitos y costumbres.
La supervivencia de los pacientes con cirrosis compensada (enfermos que nunca
han tenido ascitis, hemorragia digestiva o encefalopatía hepática) es
relativamente prolongada.
El pronóstico de vida es malo en un periodo corto de tiempo, una vez que la
cirrosis se ha descompensado.
El tratamiento de esta enfermedad se encuentra dirigido principalmente hacia la
prevención, puesto que una vez que el individuo la padece, la misma es
irreversible y acepta a uno de los órganos, que por su función, es indispensable
para la vida.
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
41
UNIVERSIDAD ANDINA NÉSTOR CÁCERES VELÁSQUEZ - CIENCIAS DE LA SALUD.
BIBLIOGRAFÍA:
Cecil Y Goldman. Tratado De Medicina Interna - 24ª Edición
Cotran, V. Kumar, T Collins. Robbins. Patología estructural y funcional. Mc
Graw Hill-Interamericana, Madrid, 8va edición.
FARRERAS-ROZMAN. Medicina Interna. Ediciones Elsevier. Barcelona,
2008. 17° edición
Sleisenger y Fordtran. Enfermedades digestivas y hepáticas.Elsevier España
2008 8va edición
Harrison Principios de Medicina Interna. McGraw-Hill Interamericana.24º
edición
Stephen J. Mcphee. Fisiopatología de la enfermedad, una introducción a la
medicina clínica. Mc Graw Hill 6ta edición
Thomas Köhnlein, TobiasWelte. Deficiencia de alfa-1 antitripsina. (Citado 22
ABR 2008). Disponible en:
http://www.buc.unican.es/formacion/citarbibliografiaestilovancouver
Sanz-Bueno J, et al. Enfermedad injerto contra huésped liquenoide tras
trasplante hepático con afectación exclusivamente cutánea. Actas
Dermosifiliogaficas. 2013. Disponible en: http://www.elsevier.es/eop/S0001-
7310(13)00208-1.pdf
Características Epidemiológicas y Clínicas de la Cirrosis Hepática en la Unidad
de Hígado del HNERM Es-Salud Rev. gastroenterol.
Perú v.27 n.3 Lima jul./set. 2007 Disponible en
http://www.scielo.org.pe/scielo.php?pid=S1022-
51292007000300003&script=sci_arttext
CAP. MEDICINA HUMANA – FISIOPATOLOGÍA.
42
Vous aimerez peut-être aussi
- Manual QA 1. Clve. 1402Document87 pagesManual QA 1. Clve. 1402samo4567% (3)
- LINEAMIENTOS VERIFICACIÓN H v. 2018Document9 pagesLINEAMIENTOS VERIFICACIÓN H v. 2018Lucyta Gómez SánchezPas encore d'évaluation
- Casos Clinicos de FisiologiaDocument5 pagesCasos Clinicos de FisiologiaAngel GamezPas encore d'évaluation
- PDF Tabla de Bacterias Gram Positivas y Gram Negativas de Importancia Medica 2014Document14 pagesPDF Tabla de Bacterias Gram Positivas y Gram Negativas de Importancia Medica 2014David Llatas100% (1)
- Algunas Propiedades Físicas y Químicas de Los LípidosDocument11 pagesAlgunas Propiedades Físicas y Químicas de Los LípidosCamila Morales100% (1)
- Tema 14. Sistema Calicreína-Cininonego-Cinina MODIFICADODocument6 pagesTema 14. Sistema Calicreína-Cininonego-Cinina MODIFICADOLuis MartinezPas encore d'évaluation
- Guia GeneticaDocument39 pagesGuia Geneticamarcelo ustarezPas encore d'évaluation
- Riñon PoliquisticoDocument7 pagesRiñon PoliquisticoTati M SuxePas encore d'évaluation
- Expresión y Regulación GénicaDocument4 pagesExpresión y Regulación GénicaAngie Flores100% (1)
- Riesgos en MineriaDocument35 pagesRiesgos en Minerialuisr991100% (2)
- Anamnesis (Caso 3)Document10 pagesAnamnesis (Caso 3)Gabriel ApazaPas encore d'évaluation
- Cuaderno MINDFULNESSDocument19 pagesCuaderno MINDFULNESSIsabel Lloret RodríguezPas encore d'évaluation
- Barbit RicosDocument7 pagesBarbit Ricosapi-3697245Pas encore d'évaluation
- Fisiopatología Del CáncerDocument55 pagesFisiopatología Del CáncerAbraham Cuellar Ac100% (1)
- Informe Psicologico Caso 3Document5 pagesInforme Psicologico Caso 3Gabriel ApazaPas encore d'évaluation
- Anamnesis (Caso1)Document8 pagesAnamnesis (Caso1)Gabriel ApazaPas encore d'évaluation
- Cuadro Sinoptico de SNDocument1 pageCuadro Sinoptico de SNAlejandra Rodriguez100% (1)
- Cuestionario de Sistema Endocrino, HistologíaDocument10 pagesCuestionario de Sistema Endocrino, HistologíaDayana IntriagoPas encore d'évaluation
- CalcitoninaDocument2 pagesCalcitoninaRodríguez Lovera Juan CarlosPas encore d'évaluation
- Micro - Primera ExposiciónDocument190 pagesMicro - Primera ExposiciónAndrea GuanoluisaPas encore d'évaluation
- Flujograma Tinciones EspecialesDocument1 pageFlujograma Tinciones EspecialesMichelleSánchez100% (1)
- Capítulo 1. Introducción A La FarmacologíaDocument9 pagesCapítulo 1. Introducción A La FarmacologíaAlexandra ZaratePas encore d'évaluation
- Wuolah-free-Tema 10. Tronco Del EncéfaloDocument7 pagesWuolah-free-Tema 10. Tronco Del EncéfaloangiebenzoPas encore d'évaluation
- Traducción ColágenoDocument26 pagesTraducción ColágenoISABELSSB0% (1)
- LMC "Leucemia Mieloide Cronica"Document32 pagesLMC "Leucemia Mieloide Cronica"PSB100% (4)
- Ejercicios de MétodoDocument5 pagesEjercicios de Métodosamylisgu17Pas encore d'évaluation
- Cuestionario: Acto ReflejoDocument4 pagesCuestionario: Acto ReflejoEliZabeth Coaguila CasoPas encore d'évaluation
- Varon de 56 Años de EdadDocument4 pagesVaron de 56 Años de EdadGarcia Yepez Stephanie GracePas encore d'évaluation
- RENAL FISIOLOGIA DR HAACpptxDocument68 pagesRENAL FISIOLOGIA DR HAACpptxNoemi GonzálezPas encore d'évaluation
- Seminario Bioquimica 1Document14 pagesSeminario Bioquimica 1manuel herradora0% (1)
- Funcion HepaticaDocument11 pagesFuncion HepaticaCarla Ayala AguirrePas encore d'évaluation
- Somatostatin ADocument17 pagesSomatostatin AJesus Smith OrtegaPas encore d'évaluation
- Informe de Pasantias Patología Medica UAMDocument6 pagesInforme de Pasantias Patología Medica UAMYhismeldCardenasPas encore d'évaluation
- Las Tres Capas EmbrionariasDocument28 pagesLas Tres Capas EmbrionariasWilliam Mullins100% (1)
- Imagenologia PedrosaDocument48 pagesImagenologia PedrosaJ CanPas encore d'évaluation
- Acumulaciones IntracelularesDocument2 pagesAcumulaciones IntracelularesRolfyrasdvgjpuweg io p GuzmanPas encore d'évaluation
- InmunologíaDocument28 pagesInmunologíaCesar Alberto Morales Pedroza100% (1)
- Órganos ParaganglionaresDocument5 pagesÓrganos ParaganglionaresSofía Anahìs Oblitas CupènPas encore d'évaluation
- Capítulo 11 Patología RobbinsDocument7 pagesCapítulo 11 Patología RobbinsRené GarcíaPas encore d'évaluation
- Apreciación Del Poder Regulador de Las Soluciones Buffer y El Efecto de La ConcentraciónDocument8 pagesApreciación Del Poder Regulador de Las Soluciones Buffer y El Efecto de La ConcentraciónXochitlPas encore d'évaluation
- Genoma HumanoDocument3 pagesGenoma HumanoViviana NavarroPas encore d'évaluation
- Circulación Pulmonar Fisiología de GuytonDocument5 pagesCirculación Pulmonar Fisiología de Guytonwalton-miguel0% (1)
- Cavidades, Diafragma y MesenterioDocument7 pagesCavidades, Diafragma y MesenterioLuz Moscoso Aguirre100% (1)
- Equipo 1 - Sindrome Coronario Agudo Casi ListoDocument50 pagesEquipo 1 - Sindrome Coronario Agudo Casi ListoFharid Alfredo Vela Ramirez100% (1)
- InventoryDocument807 pagesInventoryCesar ChoquePas encore d'évaluation
- Inmunoglobulinas y Anticuerpos1Document13 pagesInmunoglobulinas y Anticuerpos1Luis Angel Ospina Herrera100% (1)
- Separación Por Gradientes de DensidadDocument2 pagesSeparación Por Gradientes de DensidadJENNIFER KATHERINE VALLEJO RUIZ0% (1)
- Radiologia de Torax - JoséOlgueraDocument28 pagesRadiologia de Torax - JoséOlgueraJosé Olguera FernándezPas encore d'évaluation
- Radiología de Tórax - J Vargas RomeroDocument27 pagesRadiología de Tórax - J Vargas RomeroFelipe ThomasPas encore d'évaluation
- La Historia de La Cardiología en MéxicoDocument2 pagesLa Historia de La Cardiología en MéxicoMarco GonzalezPas encore d'évaluation
- CAPÍTULO 26 - EstómagoDocument118 pagesCAPÍTULO 26 - Estómagodrifter527Pas encore d'évaluation
- PercusionDocument16 pagesPercusionLAlo Santiago MartinezPas encore d'évaluation
- Paramnesia Reduplicativ1fdfdgfdgdDocument11 pagesParamnesia Reduplicativ1fdfdgfdgdMarlonPas encore d'évaluation
- Vasos LinfaticosDocument19 pagesVasos Linfaticosroberto reyesPas encore d'évaluation
- Líquido TisularDocument44 pagesLíquido TisularBryant Manuel Ortiz Aquino100% (1)
- Protozoarios Del Intestino y Cavidades Naturales Del HombreDocument10 pagesProtozoarios Del Intestino y Cavidades Naturales Del Hombremariagus1972100% (1)
- Mapa MentalDocument1 pageMapa MentalAndrea Alejandra ParraPas encore d'évaluation
- Apéndice, Principios y Técnicas de Microscopía.Document33 pagesApéndice, Principios y Técnicas de Microscopía.Sonia Araceli Gallegos GalvezPas encore d'évaluation
- PRACTICA Frecuencia CardiacaDocument7 pagesPRACTICA Frecuencia CardiacaIzanami TamanizPas encore d'évaluation
- Libro Cap 43Document9 pagesLibro Cap 43Dayma SantamariaPas encore d'évaluation
- Practica de FlebotomiaDocument10 pagesPractica de FlebotomiaLuis AlfredoPas encore d'évaluation
- Caso Clínico Pirosis GASTRODocument7 pagesCaso Clínico Pirosis GASTROGelyAlameaCamachoPas encore d'évaluation
- Ganglios CentinelaDocument12 pagesGanglios CentinelaJeisson ApazaPas encore d'évaluation
- Mapa Conceptual (Amebas Comensales)Document2 pagesMapa Conceptual (Amebas Comensales)Nicko Hidalgo0% (2)
- Radiologia Clinica MIDocument6 pagesRadiologia Clinica MIJuan Sebastian Castro SalamancaPas encore d'évaluation
- Grupos de Comparacion en Estudios ExperimentalesDocument3 pagesGrupos de Comparacion en Estudios ExperimentalesEduardo Choisell PraslinPas encore d'évaluation
- Automatismo CardiacoDocument2 pagesAutomatismo CardiacoJerson Joel Romero Llamoga80% (5)
- Triptico Donacion Organos 2008 PDFDocument2 pagesTriptico Donacion Organos 2008 PDFItzanet XochicoatlanPas encore d'évaluation
- Cirrosis Epatica 1.1Document26 pagesCirrosis Epatica 1.1drmxb4fpgsPas encore d'évaluation
- Plan Sindrome de DownDocument12 pagesPlan Sindrome de DownGabriel ApazaPas encore d'évaluation
- Programa de Intervención para El Desarrollo (Caso 2)Document21 pagesPrograma de Intervención para El Desarrollo (Caso 2)Gabriel ApazaPas encore d'évaluation
- Articulo Cientifico - TXT LolDocument10 pagesArticulo Cientifico - TXT LolGabriel ApazaPas encore d'évaluation
- Informe Psicológico GeneralDocument5 pagesInforme Psicológico GeneralGabriel ApazaPas encore d'évaluation
- Facturacion Electonica de FacturasDocument8 pagesFacturacion Electonica de FacturasGabriel ApazaPas encore d'évaluation
- Clark Leonard Hull OFICIALDocument13 pagesClark Leonard Hull OFICIALGabriel ApazaPas encore d'évaluation
- Tecnicas Proyectiva Tarea 2Document6 pagesTecnicas Proyectiva Tarea 2francisco morontaPas encore d'évaluation
- CafeinaDocument9 pagesCafeinaKarla VTPas encore d'évaluation
- Procedimiento - REVISIÓN DIARIA DE VEHÍCULOS AUTOMOTORES Y MAQUINARIA AUTOPROPULSADADocument5 pagesProcedimiento - REVISIÓN DIARIA DE VEHÍCULOS AUTOMOTORES Y MAQUINARIA AUTOPROPULSADAjssimePas encore d'évaluation
- Examen Ordinario de SCF - IIIDocument5 pagesExamen Ordinario de SCF - IIIramon sanchez100% (1)
- VENTILACIONDocument44 pagesVENTILACIONWilman A. CárdenasPas encore d'évaluation
- Temas 10, 11, 12. Fractura, Fatiga, TermofluenciaDocument32 pagesTemas 10, 11, 12. Fractura, Fatiga, TermofluenciaSergio Torrano DíazPas encore d'évaluation
- NUMEROS ORDINALES Achi 1 A 100Document5 pagesNUMEROS ORDINALES Achi 1 A 100Oscar PérezPas encore d'évaluation
- Plan de Modificación de La ConductaDocument5 pagesPlan de Modificación de La ConductaJennifer FranciscoPas encore d'évaluation
- HDS CARBONOX - NCh382 2017Document9 pagesHDS CARBONOX - NCh382 2017jcastroroblesPas encore d'évaluation
- MEIOSISDocument8 pagesMEIOSISJoel Eslemen Loayza FerreyraPas encore d'évaluation
- A11.EquipoNro1. EmprendimientoDocument12 pagesA11.EquipoNro1. EmprendimientoJAHAIRA JULISSA CEDE�O RAMIREZPas encore d'évaluation
- Plan MaestroDocument18 pagesPlan MaestroELVergillasPas encore d'évaluation
- Claudia Eliana SEGUNDO ENTREGABLEDocument15 pagesClaudia Eliana SEGUNDO ENTREGABLEFranciscoAlmendrosGonzálezPas encore d'évaluation
- Trabajo Final de Seminaro de Tesis Psi-Nicole Rodriguez PDFDocument52 pagesTrabajo Final de Seminaro de Tesis Psi-Nicole Rodriguez PDFNicole RodriguezPas encore d'évaluation
- Sensores de ViscosidadDocument14 pagesSensores de ViscosidadAlfredo GallardoPas encore d'évaluation
- Actividad 1 Cartilla Del ManipuladorDocument28 pagesActividad 1 Cartilla Del Manipuladoralejandro pradaPas encore d'évaluation
- Bienestar Animal en Equinos Desnados A SacrificioDocument18 pagesBienestar Animal en Equinos Desnados A SacrificioTommy Spencer Canales AvalosPas encore d'évaluation
- Hojas de Ruta ProcesoDocument21 pagesHojas de Ruta ProcesofranciscoPas encore d'évaluation
- Proctor ModificadoDocument12 pagesProctor ModificadofrankPas encore d'évaluation
- Informe N°1-Introducción Al Estudio Del TrabajoDocument13 pagesInforme N°1-Introducción Al Estudio Del TrabajoAlexandra GaldosPas encore d'évaluation
- Plan de Trabajo YantaloDocument13 pagesPlan de Trabajo YantalosandraPas encore d'évaluation
- Bitacora Extraccion de AdnDocument4 pagesBitacora Extraccion de AdnNathalia PerezPas encore d'évaluation
- RemuneracionesDocument17 pagesRemuneracionesGustavo Arturo Fuentes FloresPas encore d'évaluation
- Catálogo Callebaut 2018-19 PDFDocument64 pagesCatálogo Callebaut 2018-19 PDFDaniele Donello RecinePas encore d'évaluation