Académique Documents
Professionnel Documents
Culture Documents
Edema Agudo de Pulmon
Transféré par
cynthia100%(2)100% ont trouvé ce document utile (2 votes)
277 vues16 pagesedema agudoe pilmon
Copyright
© © All Rights Reserved
Formats disponibles
PPTX, PDF, TXT ou lisez en ligne sur Scribd
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentedema agudoe pilmon
Droits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PPTX, PDF, TXT ou lisez en ligne sur Scribd
100%(2)100% ont trouvé ce document utile (2 votes)
277 vues16 pagesEdema Agudo de Pulmon
Transféré par
cynthiaedema agudoe pilmon
Droits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PPTX, PDF, TXT ou lisez en ligne sur Scribd
Vous êtes sur la page 1sur 16
¿Qué es el Edema agudo de pulmón?
El edema agudo de pulmón es una forma grave y aguda de congestión
pulmonar que se produce como consecuencia de la incapacidad del corazón
de bombear la sangre de forma adecuada.
Es un cuadro clínico secundario casi siempre a insuficiencia cardíaca,
el funcionamiento inadecuado del corazón hace que la sangre se retenga
en las cavidades cardíacas aumentando la presión en las aurículas y de
forma retrógrada en los capilares pulmonares.
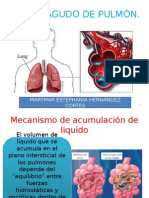
El aumento de presión en los pequeños capilares conduce a la
extravasación de líquido de los vasos al pulmón.
El líquido ocupa inicialmente el tejido pulmonar y al final termina
acumulándose en el espacio aéreo: alvéolos y bronquios, es lo que se
conoce como encharcamiento pulmonar.
CAUSAS DE EDEMA PULMONAR
CARDIOGENICO
Común
Insuficiencia ventricular izquierda
Infarto de miocárdico
Hipertensión arterial
Estenosis aortica
Miocardiopatias
Menos comunes
Enfermedad de la válvula mitral
Cor pulmonar
Trombosis de aurícula izquierda
Mixoma auricular izquierdo
TIPOS Y CAUSAS DE EDEMA AGUDO DE PULMÓN
Se pueden clasificar en dos grandes grupos según el mecanismo por el
que lo producen:
Edema Pulmonar Cardiogénico ó de origen cardiaco
Administración excesiva de líquidos ó síndrome de congestión
venosa (sobrehidratación).
Arritmias (problemas con del ritmo cardíaco)
Miocarditis
Embolismo pulmonar
Infarto Agudo de Miocardio (IAM)
Insuficiencia renal
Insuficiencia ventricular izquierda
Edema pulmonar No Cardiogénico
En este caso el corazón no está dañado.
Aumento en la permeabilidad normal del capilar pulmonar
que deja pasar el líquido desde el interior del vaso
sanguíneo al pulmón:
Inhalación de tóxicos
Toxinas circulantes
Reacciones inmunológicas
Drogas
Infecciones
Neumonitis postirradiación
Uremia
Síndrome de distress respiratorio de adulto
Después de realizar una toracocentesis rápida
SÍNTOMAS DEL EDEMA AGUDO DE PULMÓN
Dificultad respiratoria (sensación de falta de aire) de instauración más o
menos brusca acompañado de aumento de la frecuencia respiratoria y
cardíaca,
Mal estado general con inquietud y marcada angustia,
Frialdad en la piel que se torna azulada sobre todo la de las zonas distales
(manos, pies, etc), y
Sudoración profusa.
Disminución en la cantidad de orina.
Tos con expectoración espuma rosada o sanguinolenta.
El paciente no tolera estar tumbado (se ahoga más) y tiene sensación de
muerte inminente.
DIAGNÓSTICO DEL EDEMA AGUDO DE PULMÓN
Gasometría arterial (para conocer los niveles de oxígeno en la sangre)
Radiografía de tórax: generalmente se observa un patrón radiológico muy
típico, en alas de mariposa
Electrocardiograma de 12 derivaciones
Análisis de sangre
Ecocardiografía en los casos que se precise
También puede se necesario realizar de urgencia en algunos casos pruebas
más invasivas como una coronariografia o una arteriografía pulmonar
según la sospecha diagnóstica.
TRATAMIENTO DEL EDEMA AGUDO DE PULMÓN
Debe iniciarse precozmente, ya que es una urgencia médica.
Una vez llega el paciente al servicio de urgencias se le debe mantener
sentado o semisentado en la cama y si es posible con las piernas colgando.
Debe colocarse sonda vesical para el control de la diuresis (orina que
elimina)
Se debe aportar oxígeno a alto flujo.
Nitroglicerina sublingual: 0,4-0,6 mg. Si tiene la tensión arterial aceptable
se puede administrar por vía intravenosa.
Furosemida 40-80 mg intravenosa. Es el tratamiento de elección.
Morfina que aumenta la capacidad venosa y alivia la ansiedad. Se administra
cuando no hay riesgo de hipotensión. Debe administrarse con cuidado en
aquellos pacientes que presenten insuficiencia pulmonar crónica ó con acidosis
respiratoria ó metabólica, porque deprime el centro respiratorio y puede
empeorar la acidosis.
Cuando el paciente tiene hipotensión arterial, debe administrarse Dobutamina
o Dopamina para elevar el gasto cardiaco. En éstos casos, es preciso
monitorizar al paciente.
Tratamiento de las arritmias: cuando la frecuencia cardiaca sea < 60 lat/min, se
administrará una ampolla de Atropina intravenosa.
En aquellos pacientes que no responden al tratamiento o si presentan acidosis
respiratoria, será necesario la intubación y ventilación mecánica (ingreso en
UCI)
PAE
VALORACIÓN CLÍNICA DE ENFERMERÍA
En la función respiratoria:
Aleteo nasal
Ortopnea
Taquipnea
Respiración ruidosa
Diaforesis
Estertores
Sibilancias
Tos productiva de esputo teñido de sangre y espumoso
Tos persistente
Capacidad vital reducida
Volumen minuto reducido
Cortocircuito intrapulmonar incrementado
Confusión
Agitación.
En la función cardiovascular:
pulso saltón
Gasto cardiaco bajo
Taquicardia
Hipotensión
Edema periférico
Aumento de la presión capilar de oclusión de la arteria pulmonar
de 14 a 20 mmHg en los casos moderados y de 25 a 30 mmHg en
los casos severos .
Aspecto psicosocial:
Temor de asfixia
Muerte
Ansiedad.
Vous aimerez peut-être aussi
- Edema Agudo de PulmónDocument18 pagesEdema Agudo de PulmónChanguis_100% (1)
- Edema Pulmonar Agudo Martes 21Document34 pagesEdema Pulmonar Agudo Martes 21Kathy SalvadorPas encore d'évaluation
- Edema PulmonarDocument23 pagesEdema PulmonarJesus Morales100% (2)
- Edema Agudo de Pulmon CardiogenicoDocument13 pagesEdema Agudo de Pulmon Cardiogenicomaryoris gomez hernandezPas encore d'évaluation
- Dolor ToracicoDocument12 pagesDolor ToracicoCristhian MejiaPas encore d'évaluation
- Edema PulmonarDocument23 pagesEdema PulmonarAlbert TamaiPas encore d'évaluation
- Edema Agudo de PulmonDocument20 pagesEdema Agudo de PulmonFRANCISCOPas encore d'évaluation
- Edema PulmonarDocument17 pagesEdema PulmonarGenessisDazaMendozaPas encore d'évaluation
- Glomerulonefritis PrimariasDocument9 pagesGlomerulonefritis PrimariasViridianaDeSantiagoPas encore d'évaluation
- SDRADocument7 pagesSDRAclaritachan12Pas encore d'évaluation
- Infarto Con Elevación Del STDocument46 pagesInfarto Con Elevación Del STanitaromeroPas encore d'évaluation
- Hipertension RenovascularDocument27 pagesHipertension RenovascularKaren Snape Us100% (1)
- Shock 6ºb FinalDocument112 pagesShock 6ºb FinalMarianiithap Sanchez Hernandez100% (1)
- Infarto Agudo de MiocardioDocument18 pagesInfarto Agudo de MiocardioChristian Altamirano100% (3)
- Insuficiencia Respiratoria Aguda PDFDocument7 pagesInsuficiencia Respiratoria Aguda PDFvaleeeeePas encore d'évaluation
- Neoplasias HematologicasDocument48 pagesNeoplasias HematologicasJimmy J Torres MPas encore d'évaluation
- Sindrome Coronario AgudoDocument19 pagesSindrome Coronario AgudoGeraldinDeLaHozMolinaPas encore d'évaluation
- RCP Avanzado 2019-OfficialDocument68 pagesRCP Avanzado 2019-OfficialFlor Olenka LozaPas encore d'évaluation
- PericarditisDocument47 pagesPericarditisADrii GaRcez100% (2)
- MeningitisDocument47 pagesMeningitisJulio Moreno MatosPas encore d'évaluation
- Derrame Pericárdico y Taponamiento CardíacoDocument8 pagesDerrame Pericárdico y Taponamiento CardíacoEsteban Matus100% (1)
- Cardiopatía Isquemica PDFFDocument52 pagesCardiopatía Isquemica PDFFJorge Perez SalasPas encore d'évaluation
- Tromboembolia PulmonarDocument41 pagesTromboembolia PulmonarIvon Melisa100% (2)
- Edema Agudo PulmonarDocument34 pagesEdema Agudo PulmonarPedro Orbe100% (1)
- Edema Agudo de PulmonDocument17 pagesEdema Agudo de PulmonEliiZiita LoopeezPas encore d'évaluation
- Derrame PleuralDocument53 pagesDerrame PleuralGonzalo Velasquez100% (4)
- Empiema PleuralDocument3 pagesEmpiema PleuralErik RiosPas encore d'évaluation
- Sindrome Nefrítico PLUS MEDIC ADocument9 pagesSindrome Nefrítico PLUS MEDIC ARoxana Vasquez MontenegroPas encore d'évaluation
- Angina de PechoDocument18 pagesAngina de PechobocuidaPas encore d'évaluation
- Edema CerebralDocument23 pagesEdema CerebralRafael Mayorca100% (3)
- Sindrome Coronario AgudoDocument40 pagesSindrome Coronario AgudoSofíaBejaranoIngarPas encore d'évaluation
- Soluciones GlucosadasDocument22 pagesSoluciones GlucosadasXiao ChavarríaPas encore d'évaluation
- HIPERPOTASEMIADocument9 pagesHIPERPOTASEMIAMishell Rodriguez GaiborPas encore d'évaluation
- Farmacología Del Sistema CardiovascularDocument12 pagesFarmacología Del Sistema CardiovascularFernanda P'GonzálezPas encore d'évaluation
- Insuficiencia Renal AgudaDocument35 pagesInsuficiencia Renal AgudaJulio Cervantes100% (1)
- Insuficiencia CardiacaDocument34 pagesInsuficiencia CardiacaOzkkarZoza100% (4)
- Hipertensión PulmonarDocument22 pagesHipertensión PulmonarJuly Monserrate100% (1)
- Sindrome de Insuficiencia CardiacaDocument26 pagesSindrome de Insuficiencia CardiacaMarian Alejandra Gutiérrez PoncedeLeónPas encore d'évaluation
- Disnea FisiopatologiaDocument21 pagesDisnea FisiopatologiaJuan Carlos Talledo Alonso100% (1)
- Síndromes HemorragiparoDocument31 pagesSíndromes Hemorragiparousuario2340Pas encore d'évaluation
- VALVULOPATIASDocument5 pagesVALVULOPATIASZori PelayoPas encore d'évaluation
- Derrame PleuralDocument4 pagesDerrame PleuralKatherin Ynga Carranza100% (1)
- Edema Pulmonar AgudoDocument7 pagesEdema Pulmonar AgudoGianna Giampietri100% (4)
- Anatomía y Fisiología CardiacaDocument49 pagesAnatomía y Fisiología CardiacaRicardo Poveda Jaramillo100% (1)
- Infarto Agudo de MiocardioDocument40 pagesInfarto Agudo de Miocardioozkrefrain100% (3)
- Midazolam 2Document3 pagesMidazolam 2Pamela Cardenas CernaPas encore d'évaluation
- SX Uremico y EncefalopatiaDocument27 pagesSX Uremico y EncefalopatiaIrlanda Rabago OlveraPas encore d'évaluation
- Infarto Agudo de MiocardioDocument4 pagesInfarto Agudo de MiocardioJEANNIE GUERREROPas encore d'évaluation
- NeumotoraxDocument6 pagesNeumotoraxMarina NakamatsuPas encore d'évaluation
- Arritmias Cardiacas y Su InterpretaciónDocument48 pagesArritmias Cardiacas y Su InterpretaciónGabo AguirrePas encore d'évaluation
- Insuficiencia CardiacaDocument12 pagesInsuficiencia CardiacaPierina Angelica Burbano IPas encore d'évaluation
- Embolia PulmonarDocument7 pagesEmbolia PulmonarPedro GadictoPas encore d'évaluation
- Nefropatías Glomerulares PrimariasDocument35 pagesNefropatías Glomerulares PrimariasLuis ReinosoPas encore d'évaluation
- Insuficiencia CardíacaDocument9 pagesInsuficiencia CardíacaJavier Valenzuela100% (3)
- Derrame PleuralDocument19 pagesDerrame PleuralMichael Cevallos BriceñoPas encore d'évaluation
- Edema Agudo de PulmonDocument30 pagesEdema Agudo de PulmonRoberth Ivan Ch VPas encore d'évaluation
- Edema Pulmonar 10Document27 pagesEdema Pulmonar 10Ana Maria Eljatib0% (1)
- EapDocument33 pagesEapsofistanleyPas encore d'évaluation
- Edema Pulmonar y Tromboembolismo PulmonarDocument6 pagesEdema Pulmonar y Tromboembolismo PulmonarM Valentina MartinezPas encore d'évaluation
- Declaratoria de Incapacidad NuevaDocument10 pagesDeclaratoria de Incapacidad NuevaJacky CorOnadoPas encore d'évaluation
- Practica 6 EspermatogramaDocument5 pagesPractica 6 EspermatogramaPatsy HvPas encore d'évaluation
- Sistemas de Explotación Avicolas 1Document8 pagesSistemas de Explotación Avicolas 1luisverenzuela65Pas encore d'évaluation
- Hernias Da Parede Ab 559694 Downloadable 1525367Document29 pagesHernias Da Parede Ab 559694 Downloadable 1525367Alexandra EspinozaPas encore d'évaluation
- Adaptación Curricular IndividualizadaDocument4 pagesAdaptación Curricular IndividualizadaPao LescanoPas encore d'évaluation
- Evaluación Parcial (Equipo 3 - Ruth Huarcaya)Document5 pagesEvaluación Parcial (Equipo 3 - Ruth Huarcaya)Bryan Huaricapcha AriasPas encore d'évaluation
- UntitledDocument106 pagesUntitledBatatus guichardoPas encore d'évaluation
- Hospital AmigoDocument18 pagesHospital AmigoAbigail LopezPas encore d'évaluation
- Recomendaciones TEiDocument3 pagesRecomendaciones TEidaviq23Pas encore d'évaluation
- Clasificación General de Las Heridas y UlcerasDocument2 pagesClasificación General de Las Heridas y UlcerasADVA VIAZOPas encore d'évaluation
- Quechua - Trabajo de Hipertension ArterialDocument4 pagesQuechua - Trabajo de Hipertension ArterialKatiAriasPas encore d'évaluation
- CPO EpidemiologíaDocument5 pagesCPO EpidemiologíaFannyPas encore d'évaluation
- Abdomen AgudoDocument10 pagesAbdomen AgudoTono LunaPas encore d'évaluation
- Historia de La Psiquiatría Hugo MarietánDocument14 pagesHistoria de La Psiquiatría Hugo MarietánMarina GuzzettiPas encore d'évaluation
- Trabajo Practico Practicas ProfesionalizantesDocument9 pagesTrabajo Practico Practicas Profesionalizanteslorena ruizPas encore d'évaluation
- EL AlcoholismoDocument22 pagesEL AlcoholismoAngel ChuraPas encore d'évaluation
- Preparación ConductosDocument6 pagesPreparación ConductosVictor VargasPas encore d'évaluation
- Informe 02 Identificación de Microorganismos CelulolíticosDocument10 pagesInforme 02 Identificación de Microorganismos Celulolíticosnmguayana100% (1)
- Aplicaciones en El Diagnóstico Molecular de Los RFLPDocument5 pagesAplicaciones en El Diagnóstico Molecular de Los RFLPGresia CervantesPas encore d'évaluation
- CanelaDocument3 pagesCanelaindie4wildPas encore d'évaluation
- Tarea 3.3Document6 pagesTarea 3.3alvaro hiraldoPas encore d'évaluation
- Concentración y Dilución de OrinaDocument8 pagesConcentración y Dilución de OrinaJosue Montilla100% (2)
- Norma de VacunacionDocument19 pagesNorma de VacunacionEdith GarciaPas encore d'évaluation
- Atencion PrenatalDocument7 pagesAtencion PrenatalDeysy Liliana Gonzalez BonolisPas encore d'évaluation
- Recomendaciones Ahogamientos Traumatismos Piscinas 2014 PDFDocument2 pagesRecomendaciones Ahogamientos Traumatismos Piscinas 2014 PDFMiguel Rojo GomezPas encore d'évaluation
- Plagas Que Afectan El PastoDocument20 pagesPlagas Que Afectan El PastoDenis PulidoPas encore d'évaluation
- Shock AnafilacticoDocument9 pagesShock AnafilacticoMaría Raquel100% (8)
- Diseño Experimental Reproduccion Animal 29-06-2019 PDFDocument204 pagesDiseño Experimental Reproduccion Animal 29-06-2019 PDFCarolina RamosPas encore d'évaluation
- Tarea 3 Analisis - Diplomado de Profundización en Salud PublicaDocument9 pagesTarea 3 Analisis - Diplomado de Profundización en Salud PublicasofiaPas encore d'évaluation
- Toxicocinetica y ToxicodinamicaDocument22 pagesToxicocinetica y ToxicodinamicaFranKoliee AGPas encore d'évaluation