Académique Documents
Professionnel Documents
Culture Documents
3a p2 Ue7 Cours 12 Physiologie en Gynécologie Ronéo PDF
Transféré par
Abaidi Sihem2108Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
3a p2 Ue7 Cours 12 Physiologie en Gynécologie Ronéo PDF
Transféré par
Abaidi Sihem2108Droits d'auteur :
Formats disponibles
UE7 Gynécologie – Endocrinologie
Pr Olivier Sibony
Le 31/10/2016 à 15h30
Ronéotypeur : Sacha Aubert
Ronéoficheur : Ana Antilogus
Cours numéro 12 :
Physiologie en gynécologie
Ronéo n°6 Page 1 sur 14
Sommaire
Introduction
I. Le cycle menstruel
1. Les éléments du cycle menstruel
a. Le couple hormones
b. Les ovaires
2. La régulation du cycle ovarien
a. Ovaire
b. Complexe hypothalamo-hypophysaire
3. Le déroulement du cycle menstruel
II. La flore vaginale
1. Protection de l’appareil génital féminin
a. pH acide
b. Glaire cervicale
2. Infections
a. Appareil génital
b. Bactérie
c. Facteurs contaminants
Le cours devait initialement être dispensé par le Professeur Olivier Sibony, mais ce dernier a été
remplacé. Néanmoins, il a donné son adresse mail pour le contacter : olivier.sibony@rbd.aphp.fr
Certaines images utilisées dans la ronéo ne sont pas visibles sur les diapos accessibles par Moodle,
elles sont tirées des diapos utilisées lors du cours (qui sont sensiblement les mêmes). Ce diaporama
sera sur le Weebly.
Ronéo n°6 Page 2 sur 14
- Introduction
Il existe plusieurs phénomènes physiologiques en gynécologie :
- Le cycle menstruel
- La flore vaginale
- La continence urinaire
- La mécanique obstétricale
- L’équilibre acido-basique fœtal
- La lactation
- Le rapport sexuel
Dans ce cours nous traiterons uniquement le cycle menstruel ainsi que la flore vaginale
I. Le cycle menstruel
1. Les éléments du cycle menstruel
a. Le couple hormones-endomètre
Endomètre :
La muqueuse utérine (endomètre) est un tissu qui n'a d'existence fonctionnelle réelle que par
les hormones sexuelles. En dehors de toute activité génitale c.à.d. sans hormones sexuelles (avant la
puberté, après la ménopause ou chez la femme castrée) la muqueuse utérine est quasiment inexistante,
elle fait 1 ou 2 dixièmes de mm d’épaisseur et est composée de quelques glandes éparses dans un
stroma de cellules allongées et sans mitoses.
Tout au long de la vie génitale, l'endomètre va évoluer constamment sous l'action des
estrogènes et de la progestérone.
Les deux hormones exercent des effets très différents sur la muqueuse utérine, par
l'intermédiaire de récepteurs hormonaux spécifiques.
La quantité des récepteurs varie tout au long du cycle menstruel selon les sécrétions
ovariennes.
Avant l’ovulation, la
muqueuse et les sécrétions
ovariennes sont surtout sous
l’influence de l’œstrogène
tandis qu’après l’ovulation
c’est la progestérone qui
prédomine.
Ces sécrétions vont influer sur la quantité des récepteurs. En effet, le nombre de sites récepteurs au
17βestradiol (œstrogène) et à la progestérone :
- Augmente progressivement pendant la phase préovulatoire sous l'influence du 17βestradiol
ovarien.
- Diminue progressivement au cours de la phase postovulatoire sous l'action de la progestérone
secrétée par le corps jaune.
Ronéo n°6 Page 3 sur 14
Les estrogènes :
Le 17βestradiol induit ses propres récepteurs. De plus, c’est une hormone de prolifération de la
muqueuse :
- Prolifération des tubes glandulaires
- Prolifération au niveau du stroma
- Stimulation de la prolifération et de la différenciation des capillaires
L'intensité de ces phénomènes ainsi que le stade final atteint sont, dans une certaine mesure,
fonction de la quantité des estrogènes circulants
La progestérone :
Elle n’a aucun effet sur une muqueuse au repos. Elle arrive seulement sur une muqueuse qui a déjà
été préparée par les œstrogènes (nécessité de la phase de prolifération de l’œstrogène pour que la
progestérone puisse agir).
Les récepteurs à la progestérone sont induits par l’17βestradiol.
La progestérone diminue les récepteurs des estrogènes et de la progestérone.
La progestérone à une action double :
- Action anti estrogènes :
! Action antiproliférative, par diminution des sites récepteurs au 17bestradiol
- Action spécifique :
! Glandulaire : apparition de phénomènes sécrétoires au niveau des glandes
! Stroma : œdème, décidualisation
! Vasculaire : la paroi des artérioles s’épaissit et prennent une disposition en hélice :
artérioles spiralées
La progestérone va avoir surtout une action de différenciation de la muqueuse. Par exemple,
comme vu ci dessus, elle va permettre aux glandes (créées sous l’action de l’œstrogène) de secréter.
Le cycle menstruel est composé de deux phases :
- La première phase s’appelle la
phase folliculaire et
correspond à la phase de
prolifération.
- La deuxième phase c’est la
phase lutéale qui correspond à
la phase de différenciation
sous l’effet de la progestérone.
On peut observer pendant
cette phase les artères spirales
qui sont développées. S’il n’y
a pas durant cette phase,
l’implantation d’un embryon,
alors il y aura une desquamation de l’endomètre.
Les estrogènes étant également sécrétés pendant la phase lutéale, l'action de la progestérone sur
l'endomètre est en réalité le résultat d'une action combinée, estro-progestative.
L’imprégnation estro-progestative permet les modifications utérines suivantes :
- Capacité à nider un embryon
- En l’absence de fécondation, préparer la muqueuse à une desquamation correcte
- Hémorragie menstruelle
Ronéo n°6 Page 4 sur 14
b. Les ovaires
Les ovaires ont deux fonctions principales :
- Une fonction exocrine avec l’élaboration de l’ovocyte
- Une fonction endocrine avec la sécrétion d’hormones tributaires l’une de l’autre (qui
dépendent l’une de l’autre)
Les unités fondamentales des ovaires sont les follicules primordiaux. Chaque follicule est
constitué d’une cellule germinale : l’ovogonie
Le follicule est entouré de deux couches cellulaires :
- La couche folliculaire qui forme une
assise de cellules cubiques autour de
l'ovogonie
- La couche cellulaire appelée thèque,
venant d'une différenciation du stroma
autour de la couche folliculaire.
Cette thèque est elle-même histologiquement
et fonctionnellement divisée :
- En thèque interne, au contact de la couche
folliculaire,
- Et thèque externe qui se continue
insensiblement avec le stroma dont elle ne représente qu'un simple épaississement.
Dans la vie embryonnaire, les cellules germinales vont se multiplier, on va donc avoir un nombre
très important de cellules : environ 6 -7 millions de follicules primordiaux. Cependant il va y avoir une
dégénérescence massive chez le nouveau né qui se poursuit pendant l’enfance ce qui entraine une
perte importante des cellules puisqu’à la puberté seulement 300 à 500 cellules germinales subsistent.
Cette dégénérescence va être permanente et 400 à 450 cellules subiront un développement complet
jusqu’à l’ovulation, tous les autres évoluant donc vers l’atrésie. La dégénérescence est donc la destinée
habituelle du follicule. L’évolution vers un follicule mûr pré ovulatoire et l’ovulation doit être
considéré comme une exception.
Fonction exocrine de l’ovaire :
Pour arriver à l’ovulation, tous les follicules qui ont été créés pendant la vie embryonnaire
subissent une maturation, la folliculogenèse, qui va aboutir à l’émission de la cellule germinale en vue
de la fécondation.
La folliculogenèse se déroule en deux étapes :
- 1re phase : la croissance basale: Le
follicule primaire devient un follicule
secondaire (période qui dure 120 jours).
Ensuite le follicule secondaire va
devenir le follicule antrum, ou follicule
tertiaire (période qui dure 70 jours). Ce
sont des périodes pendant lesquelles les
follicules grandissent. Il faut bien
retenir que cette phase n’est pas sous
l’influence des hormones
- 2ème phase qui se passe pendant le
cycle menstruel est la croissance
terminale qui dure 15 jours: le follicule
Ronéo n°6 Page 5 sur 14
tertiaire devient un follicule de De Graaf (follicule pré ovulatoire). Cette 2ème phase fait
intervenir des hormones. Il y a plusieurs phases pendant la croissance terminale : le
recrutement, la sélection, la dominance du follicule, pour aboutir à l’ovulation et au corps
jaune.
• Le recrutement folliculaire :
Certains des follicules tertiaires vont être recrutés (2 à 5 par ovaire) et vont pouvoir se développer
jusqu’au follicule pré ovulatoire. Ces follicules (de 2 à 5 millimètres) vont êtres recrutés à la fin de la
phase lutéale du cycle précédent (J25-J28).
• La sélection :
Cependant parmi les 2 à 5 follicules qui vont pouvoir se développer, il n’y en aura qu’un seul qui
va se démarquer par rapport aux autres. Cette sélection se déroule dés le début de la phase folliculaire
du cycle menstruel : de J1 à J5.
Les follicules vont commencer à sécréter des œstrogènes. Ces œstrogènes vont induire, avec le
dialogue hypothalamo-hypophysaire, une baisse de la sécrétion de la FSH qui va entrainer l’atrésie des
follicules qui commençaient à se différencier. Un seul follicule va survivre à cette baisse de la FSH, le
follicule le plus développé, celui qui à la meilleure capacité stéroidogène.
• La dominance (phase de J-6 à J10) :
Le follicule qui survit est le follicule dominant. C’est le seul capable de poursuivre son
développement en présence de taux décroissant de FSH. Ce follicule est, de plus, équipé de récepteurs
à la LH : effet FSH like de la LH. C’est donc le seul follicule qui va pouvoir devenir un follicule pré
ovulatoire. A la fin de la maturation le follicule a une taille de 2cm environ et fait saillie à la surface
de l’ovaire. Le liquide folliculaire va mettre le follicule sous tension. En effet, la croissance
folliculaire se fait au dépends de la couche folliculaire. Celle-ci va se transformer en granulosa qui va
sécréter le liquide folliculaire (et permettre l’expulsion de l’ovocyte).
• Ovulation :
Le follicule mûr se rompt (37 à 40 heures) après la décharge pré ovulatoire de LH (vu plus tard
dans le cours) et libère l’ovocyte entouré des cellules de la corona radiata. L’ovocyte au moment de
l’expulsion reprend sa méiose (bloquée depuis la phase embryonnaire). La méiose s’arrête en
métaphase de deuxième division méiotique équationnelle et reprendra après pénétration du
spermatozoïde dans l’ovocyte.
• Corps jaune :
Après l’ovulation, le follicule subit des remaniements importants. Il va se différencier et se
transformer en corps jaune (= lutéinisation des cellules de la granulosa) pour permettre la sécrétion de
progestérone. La lutéinisation commence avant l’ovulation et la durée de vie du corps jaune est de 14
jours.
Fonction endocrine de l’ovaire :
C’est la sécrétion des hormones
sexuelles : les œstrogènes, la progestérone et
les androgènes.
Les estrogènes : Estradiol et estrone sont
sécrétés par la thèque interne et le granulosa du
follicule dominant puis du corps jaune.
Dans le follicule, sous l’action de la LH, le
cholestérol va se transformer en Androgène (au
niveau de la thèque), qui va se diffuser dans les
cellules de la granulosa et va être aromatisé en
œstrogène sous l’action de la FSH.
Ronéo n°6 Page 6 sur 14
La progestérone : Est sécrétée par le corps jaune, uniquement en cas d’ovulation et après l’ovulation
grâce à la LH.
Les androgènes sont sécrétés par le stroma ovarien.
2. La régulation du cycle ovarien
Il y a une interaction complexe entre :
- L’ovaire
- Le système hypothalamo-hypophysaire
a. Ovaire
La régulation de l’ovaire se fait par des substances qui ont des actions autocrine et paracrine
(la plupart du temps).
La régulation paracrine s’exerce au sein de l’ovaire et module la réponse folliculaire à l’action
des gonadotrophines. La régulation autocrine s’exerce au niveau de la même cellule, une substance
modulant la synthèse d’une autre substance
Les principaux processus soumis à cette double régulation sont :
- L’inhibition de la synthèse des estrogènes
- La maturation ovocytaire
- La rupture ovulatoire de la paroi folliculaire
- La régulation de la durée de vie du corps jaune
• Inhibition de la synthèse des œstrogènes :
Pendant le développement folliculaire, la FSH va permettre la sécrétion des œstrogènes par
transformation de l’androgène en œstrogène (cf plus haut). Mais comme la sécrétion d’œstrogène est
très importante pendant la phase folliculaire, par rétrocontrôle la FSH va avoir tendance à diminuer. Il
y aura donc une accumulation d’androgènes ce qui conduira à l’atrésie folliculaire (sauf pour follicule
dominant)
• Maturation ovocytaire :
L’ovocyte bloqué en méiose reprend spontanément sa maturation dès la décharge de LH
• Rupture ovulatoire de la paroi folliculaire :
Processus mécanique induit par la décharge pré ovulatoire de LH. Délai de 8 à 10 heures car
intervention, sous l’action de la LH, de médiateurs tels que des prostaglandines qui sont eux-mêmes
responsables de l’activation d’enzymes protéolytiques au niveau de la cellule de la granulosa,
responsable de la dégradation secondaire de l’apex du follicule et de sa rupture.
• Durée de vie du corps jaune :
La durée de vie du corps jaune est programmée. Son involution ne peut être évitée que par
l’administration à doses exponentielles d’HCG (comme c’est le cas en début de grossesse)
b. Système hypothalamo-hypophysaire
Hypophyse
Le fonctionnement de l’ovaire est tributaire de l’hypophyse antérieure. Elle sécrète des
gonadotrophines : la LH et la FSH.
- FSH : hormone folliculo stimulante, qui contrôle le développement des follicules ovariens par
l’intermédiaire de récepteurs spécifiques à FSH des cellules de la granulosa. Elle permet aussi
aux cellules de la granulosa de se développer et de sécréter des œstrogènes.
Ronéo n°6 Page 7 sur 14
- LH (intervient plutôt dans la deuxième partie du cycle) : hormone luteo stimulante, qui
contrôle la sécrétion des stéroïdes ovariens par l’intermédiaire de récepteurs spécifiques de la
thèque interne, de la granulosa puis du corps jaune. Les récepteurs à LH apparaissent sous
l’action de la FSH.
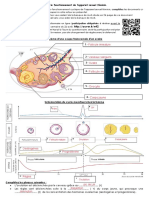
Dans ce schéma on peut
observer, que la première phase du
cycle est plutôt menée par la FSH.
On peut observer au niveau du pic
ovulatoire autour de J14, une
domination de la LH. Après ce pic,
on a progressivement une
diminution de la sécrétion de ces deux hormones.
La FSH et la LH sont toutes deux constituées de 2 sous-unités différentes alpha et bêta, chacune
formée d’une séquence polypeptidique porteuse d’une ou plusieurs chaînes polysaccharidiques. La
sous-unité alpha est commune à toutes les hormones glycoprotéiques de l’espèce (LH, FSH ainsi que
la TSH et HCG) alors que la sous unité bêta est spécifique de chaque hormone (glycosylation
différente)
La LH et la FSH sont sous la dépendance de la gonadoréline (= GnRH = LH-RH produite par
l’hypothalamus). Leur taux plasmatique de base est le résultat de la sécrétion pulsatile à intervalles
réguliers. La fréquence et l’impulsion sont modulées par les stéroïdes gonadiques (œstrogène et
progestérone).
L’hypothalamus (forme avec l’hypophyse le complexe hypothalamo-hypophysaire)
L’hypothalamus est une région minuscule au niveau
du troisième ventricule. Il contient des neurones (situé au
niveau du noyau arqué) capables de neurosécrétion : les
neurones à GnRH, qui vont permettre la sécrétion de GnRH
(c’est un neurosecretat) qui va être capable de stimuler la
libération hypophysaire de FSH et de LH.
Comme le montre le schéma ci-contre, le neurone
GnRH libère la GnRH au niveau d’un système porte et va
jusqu'à l’hypophyse. La GnRH au contact de l’hypophyse
permet la sécrétion de LH et FSH.
La sécrétion de la GnRH est une sécrétion pulsatile, si
on n’a pas cette pulsatilité le système ne marche plus.
Ce schéma montre qu’un pic de GnRH entraine un pic de LH et FSH.
La GnRH est un décapeptide dont la
structure est commune à tous les mammifères. La
variation de fréquence de la pulsatilité de la
sécrétion de GnRH fait varier le rapport LH/FSH :
un pic de GnRH entraîne un pic de LH, et aussi de
FSH mais à moindre mesure.
Ce caractère pulsatile de la sécrétion de
GnRH est très important et nécessaire à une
réponse hypotalamique normale. En effet,
l’administration de façon continue de LH-RH
aboutit à une interruption du fonctionnement du système par blocage des canaux calciques, et ensuite
par diminution du nombre de récepteurs.
Ronéo n°6 Page 8 sur 14
La sécrétion épisodique des LH-RH suppose l’existence d’une décharge synchrone des neurones à
LH-RH déclenchée par un « pacemaker ».
Régulation de l’hypothalamus
La régulation l’hypothalamus est mal connue. On sait néanmoins qu’il peut s’agir d’un
phénomène de feed back ou d’une action du système nerveux central.
• Phénomène de bio feed back
Les stéroïdes sexuels qui sont sécrétés dans la circulation vont agir sur l’hypothalamus et
l’hypophyse vont moduler la sécrétion de GnRH, LH et FSH.
La LH et la FSH ont un système de régulation bien distinct.
Le taux de LH est surtout régulé par les stéroïdes circulants (œstrogène et progestérone) :
- La progestérone diminue la fréquence des pulsations de LH et augmente leur amplitude,
aboutissant à une diminution du taux de LH plasmatique. Il semble que la fréquence et
l’amplitude aient des régulations séparées aux niveaux hypophysaires et hypothalamiques.
- L’estradiol agit au niveau de l’hypothalamus en modifiant la sécrétion GnRH, pour ainsi
modifier la sécrétion de LH. Il agit aussi par modification de la sensibilité hypophysaire au
décapeptide (GnRH).
Le taux de FSH est régulé par l’inhibine A qui est sécrétée par les cellules de la granulosa.
L’inhibine agit au niveau de la cellule hypophysaire gonadotrope en se fixant des récepteurs
spécifiques, différents de ceux de la LHRH, ce qui entraine en 6 heures une diminution importante de
l’ARN codant pour la synthèse de la sous-unité bêta de la FSH. Elle ne modifie pas la sécrétion des
autres hormones hypophysaires, son action est spécifique à la FSH.
On observe une variation cyclique du contenu en inhibine du liquide folliculaire, ainsi que du taux
d’inhibine circulante. En effet, durant la période folliculaire, il y a une augmentation progressive de la
sécrétion d’inhibine jusqu’à la période préovulatoire où se dessine un premier pic ; après une
diminution postovulatoire, le taux plasmatique d’inhibine présente un deuxième pic en phase lutéale
moyenne, et diminue en période prémenstruelle. Son profil est donc très voisin de celui du taux
plasmatique d‘estradiol.
• Action du SNC
Les neurones à GnRH sont aussi régulés par le SNC : il y a d’autres neurones et
neuromédiateurs qui peuvent influencer l’action des neurones à GnRH. L’hypothalamus est
pratiquement connecté à tout le système nerveux dont il reçoit des informations.
En effet, on commence à découvrir le rôle de certains agents (dopamine, prostaglandines,
endorphines, GABA, NO) dans la régulation de la fonction de reproduction, notamment par la
modulation de la pulsatilité de la GnRH. Par exemple, la dopamine et la sérotonine qui ont plutôt une
action inhibitrice sur ces neurones. La quantité de LHRH libérée dans les vaisseaux portes est corrélée
au niveau d’action de la norépinéphrine dans l’hypothalamus antérieur.
Il y alors un rôle du stress, des perturbations psychologique, des maladies psychiatriques et
même des médications psychotropes dans les perturbations du cycle menstruel (modifié chez des
patientes déprimées, par exemple).
3. Le déroulement du cycle menstruel
Ce cycle de 28 jours inclus différents protagonistes : le noyau arqué de l’hypothalamus, les
gonadotrophines et les ovaires
Ronéo n°6 Page 9 sur 14
a. Phase folliculaire
Le noyau arqué est l’élément central de contrôle du système, il fournit un signal toutes les 1 à
2 heures qui entraîne la décharge d’une quantité de GnRH (= LH-RH) dans la circulation porte
hypophysaire.
Les cellules gonadotropes hypophysaires captent ce signal de LH-RH et vont commencer à
sécréter la FSH et la LH, de façon pulsatile aussi.
Les follicules ovariens immatures réagissent à cette stimulation gonadotrope en augmentant de
taille et en sécrétant des quantités croissantes de stéroïdes, notamment l’estradiol qui atteint un pic
circulant vers le milieu du cycle. Ce processus dure environ 14 jours.
L’importance de la réponse pituitaire à chaque pulsation de LH-RH est contrôlée par
l’estradiol qui agit directement sur les cellules gonadotropes hypophysaires.
Lorsque le taux d’estradiol est bas, en début de cycle, l’effet feed back négatif. Lorsqu’au
contraire, l’estradiol dépasse un seuil de 200 pg/ml pendant au moins 2 jours, ce feed back négatif est
interrompu. L’effet de l’estradiol devient facilitant et provoque la décharge préovulatoire des
gonadotrophines sans qu’une augmentation de LH-RH hypotalamique ne soit indispensable, en
augmentant la sensibilité hypophysaire et le nombre de récepteurs à la GnRH.
Après le pic de LH :
- Achèvement de la maturation folliculaire
- Sécrétion massive d’estradiol
- Rupture folliculaire
- Formation du corps jaune
- Sécrétion de progestérone
b. Phase lutéale
Une sécrétion continue résiduelle de FSH et de LH se poursuit pour permettre au corps jaune
de continuer à produire de la progestérone, qui va inhiber le développement folliculaire
supplémentaire. Le corps jaune à une durée de vie de 14 jours.
Pendant la phase préovulatoire, en parallèle de la prolifération des follicules, la muqueuse
croit régulièrement. Au moment de la rupture folliculaire et de l’ovulation, il y a une diminution des
œstrogènes, relayés par la progestérone. Cela va aboutir à une différenciation de l’endomètre qui
obtient une activité sécrétoire, et qui peut potentiellement accueillir un embryon.
Si l’ovule est fécondé et l’embryon implanté, le trophoblaste va sécréter de l’HCG (Human
Chorionic Gonadotrophin) qui a des effets comparables à ceux de la LH (ils ont tous deux la même
sous-unité alpha). En effet, l’HCG va permettre au corps jaune d’être « sauvé » de la lutéolyse et de
sécréter des quantités croissantes d’estrogènes et de progestérones. L’endomètre et l’embryon sont
alors maintenus en place par ces stéroïdes.
Au bout du deuxième mois de grossesse, l’HCG diminue et la sécrétion de progestérone est relayée
par le placenta.
S’il n’y a pas l’implantation au bout de 14 jours, il y a une involution du corps jaune. Cette
lutéolyse entraine une chute brutale des taux d’estrogène et de progestérone. L’endomètre ne peut
alors plus persister : stade vasculaire, vasoconstriction, nécrose et enfin hémorragie.
Ronéo n°6 Page 10 sur 14
Hémorragie
L’endomètre préparé par une action estroprogestative desquame assez rapidement. Une
activité fibrinolytique importante permet à l’hémorragie d’éliminer toute la muqueuse qui s’était créée
pendant le cycle. La coagulation redevient ensuite normale et l’hémorragie se tarit.
L’endomètre, toujours actif, va ensuite se ré épithélialisé sous l’action du VEGF (Vascular
Endothelial Growth Factor), et va pouvoir recommencer son cycle.
II. La flore vaginale
La flore normale contient
- des polynucléaires non altérés et en petit nombre
- une flore de Doderlein abondante (lactobacillus : bacille Gram +)
- quelques levures
- quelques germes communs sans prédominance
1. Protection de l’appareil génital féminin
a. pH acide
Le pH est acide dans le vagin, contenu entre 3.8 et 4.6. Cette acidité joue un rôle protecteur
contre beaucoup de bactéries, mais pas contre les mycoses.
Cette acidité est liée à la transformation en acide lactique du glycogène accumulé dans les
cellules épithéliales sous l’action du bacille de Döderlein (lactobacille). Les estrogènes permettent de
réguler la charge en glycogène et donc réguler la flore vaginale.
b. Glaire cervicale
La glaire cervicale est sécrétée par l’épithélial
cylindrique au niveau de l’endocol utérin. Elle est translucide,
avec une consistance de blanc d’œuf cru et se cristallise en
« feuille de fougère »
Elle est très abondante du 8ème au 15ème jour du cycle,
soit pendant la période préovulatoire et ovulatoire. Elle
protège les spermatozoïdes et leur permet de passer.
C’est aussi une barrière qui permet à l’utérus de rester stérile.
2. Infections
3 facteurs entrent en jeu lors d’une infection génitale :
- l’appareil génital avec ses propres moyens de défense
- les bactéries
- les facteurs contaminants
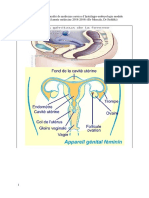
a. Appareil génital
L’appareil génital féminin bas regroupe la vulve, le vagin et l’exocol (accessible à l’examen
par speculum. Il est en contact étroit avec la peau et l’anus (et donc avec les flores d’origine intestinale
et cutanée), l’orifice vulvaire est ouvert de façon permanente, donc toutes les bactéries qui se situent
dans cette zone peuvent facilement rentrer en contact avec la flore vaginale. Cette flore banale est
transitoire et varie avec les conditions locales.
Ronéo n°6 Page 11 sur 14
Le haut appareil génital comprend la cavité utérine, les trompes et les ovaires. Il est
normalement stérile, séparé du milieu extérieur par la glaire cervicale.
Ces 2 appareils sont séparés par l’endocol qui sécrète en permanence la glaire cervicale,
facteur essentiel de défense contre l’ascension bactérienne par une action mécanique (orifice réduit et
écoulement permanent de l’utérus vers le vagin) et par une action chimique et immunologique.
La flore bactérienne retrouvée dans des vagins cliniquement normaux contient :
- staphylocoques coagulases - (63 %)
- streptocoque du groupe B (49 %) : recherché systématiquement à la fin de la grossesse
- Escherichia Coli (32 %)
- staphylococcus aureus (16 %)
- streptocoques du groupe A (21 %)
- bacilles gram - devers proteus (29 %)
Le vagin est défendu par un pH acide (acide lactique, glycogène, Döderlein) et le transsudat à
propriété antibactérienne.
b. Bactéries et agents infectieux divers
Les infections vaginales basses qu’on retrouve le plus souvent :
- Trichomonas
- Gonocoques
- Levures
- Gardnerella vaginalis
- BK
- Trépomène pale
- Bacille de Ducrey
- Chlamydiae
La plupart de ses infections restent localisées au niveau du vagin, elles ne vont pas envahir
l’utérus ou les trompes. En revanche, certaines d’entre elles, comme le Chlamydiae ou le Gonocoque,
sont responsables d’infections génitales hautes, plus graves.
Il existe aussi des infections génitales à d’autres germes non spécifiques de la flore vaginale :
staphylocoques, streptocoques, entérocoques, corynébactéries, listéria…
c. Facteurs de contamination
Le (ou les) partenaires sexuels peuvent être source de contamination (tréponème, gonocoques,
chlamydiae). Le médecin aussi peut provoquer une infection lors de l’examen (rare quand même) ou à
l’occasion de la pose d’un dispositif intra utérin (stérilet).
Enfin, la patiente elle-même peut avoir des facteurs favorisant d’infections génitales :
- Atrophie des muqueuses post ménopause
- Diabète
- Carence en estrogènes, carences immunitaires
- Cancer, tumeur bénigne
- Malformations
Ronéo n°6 Page 12 sur 14
L’infection peut se propager par :
Ronéo n°6 Page 13 sur 14
Dédicace :
- Au limbagowww de l’ambiance que j’aime et que je chéris plus que tout
- A Alex qui verra cette dédicace l’année prochaine <3
- A Johanna du limbagow pour qui ces pages seront très utiles à la fin de l’année pour se
réchauffer autour d’un feu ;)
- Et surtout je dédicace Nour car je l’aim…. Non va te faire voir je te dédicace pas.
- A Ma Reine Lemoine, princesse de mes pensées
- A Louis XIV
- A la Corse
- A Griezmann
- A la Bobyne
- Au très très tchatcheur
Ronéo n°6 Page 14 sur 14
Vous aimerez peut-être aussi
- Procréation: Les Grands Articles d'UniversalisD'EverandProcréation: Les Grands Articles d'UniversalisPas encore d'évaluation
- Appareil Genital de La Femme 2024 - 1Document8 pagesAppareil Genital de La Femme 2024 - 1KobePas encore d'évaluation
- (Chapitre 2 Organisation Fonctionnelle Des Systèmes Reproducteurs) PDFDocument14 pages(Chapitre 2 Organisation Fonctionnelle Des Systèmes Reproducteurs) PDFSamra LadjelPas encore d'évaluation
- 3 APPAREIL GENITAL FEMININ WordDocument13 pages3 APPAREIL GENITAL FEMININ WordFaïsole Adimou Ola100% (2)
- 3 Appareil Genital Feminin WordDocument13 pages3 Appareil Genital Feminin WordBourama KoumarePas encore d'évaluation
- Ovogenese Et Folliculogenese FinaleDocument62 pagesOvogenese Et Folliculogenese Finalemaryam.gynoPas encore d'évaluation
- Chap 2 Appareil Génital FémininDocument10 pagesChap 2 Appareil Génital Fémininabdoul djalil soumanaPas encore d'évaluation
- Curs 5 - Gametogeneza La FemeiDocument60 pagesCurs 5 - Gametogeneza La FemeiAnca ToaderPas encore d'évaluation
- FolliculogeneseDocument36 pagesFolliculogeneseFaculté De Médecine BécharPas encore d'évaluation
- 5 OvulationDocument6 pages5 OvulationAkram ChetouanePas encore d'évaluation
- Ovogénèse Cours WordDocument15 pagesOvogénèse Cours WordNadjib A. NedjarPas encore d'évaluation
- Embryo LogieDocument29 pagesEmbryo LogiegatepolPas encore d'évaluation
- Resumé Reproduction Par AnouarDocument5 pagesResumé Reproduction Par Anouaran_angel_from_the_hell100% (1)
- OvogeneseDocument4 pagesOvogenesedyhp2pswsrPas encore d'évaluation
- 5-Physiologie Des GonadesDocument17 pages5-Physiologie Des GonadesNateche NassiraPas encore d'évaluation
- 10 - Ovogenèse Et FolliculogénèseDocument18 pages10 - Ovogenèse Et Folliculogénèsedjamila benaissaPas encore d'évaluation
- Cours 3 - Format 2Document15 pagesCours 3 - Format 2Nãřímäñ KŁayPas encore d'évaluation
- 4 - Ovogenese Cours 2023Document3 pages4 - Ovogenese Cours 2023Amira AmirPas encore d'évaluation
- Embryo23 04-Ovulation Cycle MenstruelDocument5 pagesEmbryo23 04-Ovulation Cycle MenstruelChouaib MeraoumiaPas encore d'évaluation
- Reproduction Chez La FemmeDocument15 pagesReproduction Chez La FemmeRihane FarahPas encore d'évaluation
- Chapitre II OvogeneseDocument42 pagesChapitre II OvogeneseBalayira BakaryPas encore d'évaluation
- Chapitre II OvogenèseDocument4 pagesChapitre II OvogenèseDel HadPas encore d'évaluation
- G FolliculogeneseDocument36 pagesG FolliculogeneseTChe AHakPas encore d'évaluation
- 1.Fécondation nidation placentationDocument7 pages1.Fécondation nidation placentationAmihaf AmihafPas encore d'évaluation
- SYSTEME REPRODUCTEUR Bon - 102716Document13 pagesSYSTEME REPRODUCTEUR Bon - 102716Jude AgbodjiPas encore d'évaluation
- U1-Chapitre 2 1bac-LDocument14 pagesU1-Chapitre 2 1bac-LEl Baz LahcenPas encore d'évaluation
- ReproductionDocument14 pagesReproductionjamalPas encore d'évaluation
- La Reproduction de L'homme Et L'éducation À La Sexualité CM2Document18 pagesLa Reproduction de L'homme Et L'éducation À La Sexualité CM2lezardkingPas encore d'évaluation
- Cours 3 - Gamétognèse Femelle - Ovogenèse - Format 1Document38 pagesCours 3 - Gamétognèse Femelle - Ovogenèse - Format 1Nãřímäñ KŁayPas encore d'évaluation
- Physiologie Des GonadesDocument10 pagesPhysiologie Des GonadesSaken667Pas encore d'évaluation
- 15.03.a.cycle OvarienDocument29 pages15.03.a.cycle OvarienMamadou SyPas encore d'évaluation
- Cycle MenstruelDocument76 pagesCycle MenstruelMahamat Barkadei HangataPas encore d'évaluation
- Femme2 Adoc PDFDocument5 pagesFemme2 Adoc PDFsonilolaPas encore d'évaluation
- Physiologie de La FonctionDocument12 pagesPhysiologie de La FonctionhicamPas encore d'évaluation
- Physiologie de La Reproduction Cycle Menstruel Ovulation F+®condation Et Nidation.Document31 pagesPhysiologie de La Reproduction Cycle Menstruel Ovulation F+®condation Et Nidation.abdelilah OPas encore d'évaluation
- SVT Ghediri - Bac Sciences Reproduction Humaine Chez La Femme-ConvertiDocument10 pagesSVT Ghediri - Bac Sciences Reproduction Humaine Chez La Femme-ConvertiRihane FarahPas encore d'évaluation
- L Ovogenese PDFDocument18 pagesL Ovogenese PDFSahar Mekki100% (1)
- Histologie Des OvairesDocument5 pagesHistologie Des OvairesDel Had100% (1)
- OvogeneseDocument28 pagesOvogeneselydouche0805Pas encore d'évaluation
- MENSTRUATIONS - DR KABOUBDocument13 pagesMENSTRUATIONS - DR KABOUBSourou LmsPas encore d'évaluation
- Fonction Ovarienne Physiologie Et ExplorationDocument12 pagesFonction Ovarienne Physiologie Et ExplorationAlina Topor Psi-MedicalPas encore d'évaluation
- Partie 2 OstetriqueDocument59 pagesPartie 2 Ostetriquebeatricekasongo465Pas encore d'évaluation
- 65259be0931e5 - Note - La Fonction Reproductrice Chez La Femme Partie - 1 Et 2Document17 pages65259be0931e5 - Note - La Fonction Reproductrice Chez La Femme Partie - 1 Et 2sijel ArfaouiPas encore d'évaluation
- L - Ovaire - 2019 2020Document12 pagesL - Ovaire - 2019 2020aacer3976Pas encore d'évaluation
- Embryo23 05-2mois Devellopement PDFDocument30 pagesEmbryo23 05-2mois Devellopement PDFChouaib MeraoumiaPas encore d'évaluation
- Physiologie de la reproduction ILHK Séance(1)Document95 pagesPhysiologie de la reproduction ILHK Séance(1)dhiadhayoutadhayouPas encore d'évaluation
- PHYSIOLOGIE DU CYCLE MENSTRUEL - Copie-ConvertiDocument11 pagesPHYSIOLOGIE DU CYCLE MENSTRUEL - Copie-ConvertiTissi NzonouPas encore d'évaluation
- Imagerie MédicaleDocument18 pagesImagerie MédicaleabdoulePas encore d'évaluation
- Cycle MenstruelDocument8 pagesCycle MenstruelBadr Abou AliaPas encore d'évaluation
- 2 - App Genital Fem en 10 PageDocument10 pages2 - App Genital Fem en 10 PageYo miPas encore d'évaluation
- Histologie2an-Appareil Genital FemininDocument59 pagesHistologie2an-Appareil Genital FemininLeonel TamaPas encore d'évaluation
- 612756d3d8477la Reproduction Chez Les Mammiferes SVT TerminaleDocument6 pages612756d3d8477la Reproduction Chez Les Mammiferes SVT TerminaleAmour ConfiancePas encore d'évaluation
- La Reproduction Humaine-OVOGENESEDocument10 pagesLa Reproduction Humaine-OVOGENESEPrincicø Law leungPas encore d'évaluation
- Cours D'obstetrique DiapoDocument170 pagesCours D'obstetrique Diapojuniorebinda93% (14)
- ReprotoxicitéDocument83 pagesReprotoxicitéKhaoula Kouloughli100% (3)
- Physiologie de La MenstruationDocument5 pagesPhysiologie de La MenstruationYa-Dioubane GuèyePas encore d'évaluation
- Appareil ReproducteurDocument9 pagesAppareil ReproducteurAntonella GiulianiPas encore d'évaluation
- H E Ovulation Fichier - Produit - 1587Document10 pagesH E Ovulation Fichier - Produit - 1587ZoulkiffiPas encore d'évaluation
- Biologie - La Reproduction - Les cycles sexuels et la régulation de la sécrétion des hormones sexuelles_1600814336114Document7 pagesBiologie - La Reproduction - Les cycles sexuels et la régulation de la sécrétion des hormones sexuelles_1600814336114ousmanekangama2Pas encore d'évaluation
- Devoir Corrigé de Synthèse N°1 - SVT Reproduction Et Génétique - Bac Sciences eDocument8 pagesDevoir Corrigé de Synthèse N°1 - SVT Reproduction Et Génétique - Bac Sciences emohamed niambele100% (1)
- Dosage GNRHDocument38 pagesDosage GNRHdjamila benaissaPas encore d'évaluation
- Schéma Cycle Reproducteur Femme SVTDocument2 pagesSchéma Cycle Reproducteur Femme SVTPyngPong100% (1)
- Bilan Hormonal Féminin Et StérilitéDocument7 pagesBilan Hormonal Féminin Et Stérilitéblk fatimaPas encore d'évaluation
- Axe Gonadotrope Partie 01 DR MEZHOUDDocument105 pagesAxe Gonadotrope Partie 01 DR MEZHOUDmalakzerizer2005Pas encore d'évaluation
- Femme2 Adoc PDFDocument5 pagesFemme2 Adoc PDFsonilolaPas encore d'évaluation
- Reproduction Chienne CycleDocument49 pagesReproduction Chienne Cycleactivite ruzhPas encore d'évaluation
- Exercece Reproduction Chez L Homme 2 Ac LahcenDocument1 pageExercece Reproduction Chez L Homme 2 Ac Lahcensaharnou saharnouPas encore d'évaluation
- Procréation ExerciceDocument2 pagesProcréation Exerciceridha ben aliPas encore d'évaluation
- Exo Follicule 2Document1 pageExo Follicule 2NiangPas encore d'évaluation
- Reproduction KobDocument19 pagesReproduction Kobngoma dachyPas encore d'évaluation
- SVT Ghediri - Bac Sciences Reproduction Humaine Chez La Femme-ConvertiDocument10 pagesSVT Ghediri - Bac Sciences Reproduction Humaine Chez La Femme-ConvertiRihane FarahPas encore d'évaluation
- Femme PDFDocument8 pagesFemme PDFNourhene AbidPas encore d'évaluation
- Correction de Principale 2014Document4 pagesCorrection de Principale 2014Hà DirPas encore d'évaluation
- Chapitre II OvogenèseDocument4 pagesChapitre II OvogenèseDel HadPas encore d'évaluation
- Fonction Ovarienne Physiologie Et ExplorationDocument12 pagesFonction Ovarienne Physiologie Et ExplorationAlina Topor Psi-MedicalPas encore d'évaluation
- Cours Folliculogénèse-Lovulation-CJ-Fécondation-2011. Actualisé en Janvier 2020-Lecture SeuleDocument11 pagesCours Folliculogénèse-Lovulation-CJ-Fécondation-2011. Actualisé en Janvier 2020-Lecture SeuleMSDPas encore d'évaluation
- 9.fonctions Gonadiques FémininesDocument51 pages9.fonctions Gonadiques FémininesAmmar ChaouiPas encore d'évaluation
- Protocole Minimal Dans La Stimulation Ovarienne (HUG)Document23 pagesProtocole Minimal Dans La Stimulation Ovarienne (HUG)houssein.hajj.mdPas encore d'évaluation
- 4 L'ovogéneseDocument2 pages4 L'ovogéneseahlemmPas encore d'évaluation
- Ovogenese Et FolliculogeneseDocument92 pagesOvogenese Et Folliculogeneseyassin elharrarPas encore d'évaluation
- Série N°2 Avec Correction - La Fonction Reproductrice Féminine - Bac ScienceDocument21 pagesSérie N°2 Avec Correction - La Fonction Reproductrice Féminine - Bac Sciencemohbio_869948847Pas encore d'évaluation
- DST DU 03-12-2018 1ère A CYCLES SEXUELSDocument4 pagesDST DU 03-12-2018 1ère A CYCLES SEXUELSsilueemmanuel203Pas encore d'évaluation
- Axe HypothalmoDocument43 pagesAxe HypothalmoDoc BelhadjPas encore d'évaluation
- CAHIER DE N 3O 2004. Exploration de La Fonction de Reproduction Versant FémininDocument202 pagesCAHIER DE N 3O 2004. Exploration de La Fonction de Reproduction Versant Fémininaya prodigePas encore d'évaluation
- Devoir de Contrôle N°1 (Corrigé) - SVT - 4ème SC Exp (2008-2009) MR Kordoghli MohamedDocument5 pagesDevoir de Contrôle N°1 (Corrigé) - SVT - 4ème SC Exp (2008-2009) MR Kordoghli MohamedMahdi Achbar100% (1)
- Regulation Endocrine Et Paracrine Des Fonctions Ovariennes PDFDocument8 pagesRegulation Endocrine Et Paracrine Des Fonctions Ovariennes PDFEliePas encore d'évaluation
- 02 Ovogenese - Ovulation 2020Document20 pages02 Ovogenese - Ovulation 2020Djihene MegharbiPas encore d'évaluation
- Correction DMDocument4 pagesCorrection DMHazem AlbaPas encore d'évaluation
- Connaissance Du Cycle Menstruel Et Attitude Pratique de La Planification Familiale Des Étudiantes de La FmosDocument118 pagesConnaissance Du Cycle Menstruel Et Attitude Pratique de La Planification Familiale Des Étudiantes de La FmosHamoudi BenPas encore d'évaluation
- Régime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursD'EverandRégime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursPas encore d'évaluation
- Troubles Bipolaires: Mieux les connaître pour mieux se débarrasser de ces souffrancesD'EverandTroubles Bipolaires: Mieux les connaître pour mieux se débarrasser de ces souffrancesÉvaluation : 4.5 sur 5 étoiles4.5/5 (3)
- L'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertD'EverandL'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertPas encore d'évaluation
- Le TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.D'EverandLe TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.Pas encore d'évaluation
- Les Graines d'Abricot - Remède de Cancer avec de la Vitamine B17 ?: La Médecine Antique Que l'Industrie Pharmaceutique Moderne CacheD'EverandLes Graines d'Abricot - Remède de Cancer avec de la Vitamine B17 ?: La Médecine Antique Que l'Industrie Pharmaceutique Moderne CachePas encore d'évaluation
- Les 10 Secrets pour une Vie Plus Heureuse avec la Maladie de ParkinsonD'EverandLes 10 Secrets pour une Vie Plus Heureuse avec la Maladie de ParkinsonPas encore d'évaluation
- Diagnostics différentiels des psychoses endogènes, des troubles de la personnalité et des névrosesD'EverandDiagnostics différentiels des psychoses endogènes, des troubles de la personnalité et des névrosesÉvaluation : 4.5 sur 5 étoiles4.5/5 (2)
- Quelle alimentation pour moi ?: Régime sans cholestérol, sans gluten, femme enceinte...D'EverandQuelle alimentation pour moi ?: Régime sans cholestérol, sans gluten, femme enceinte...Pas encore d'évaluation
- Tout va bien: Guérissez votre corps par la médecine, les affirmations et l’intuitionD'EverandTout va bien: Guérissez votre corps par la médecine, les affirmations et l’intuitionPas encore d'évaluation
- Microbiologie médicale I: agents pathogènes et microbiome humainD'EverandMicrobiologie médicale I: agents pathogènes et microbiome humainÉvaluation : 5 sur 5 étoiles5/5 (1)
- Huiles Essentielles : Mes Petites Recettes Aux Huiles Essentielles!D'EverandHuiles Essentielles : Mes Petites Recettes Aux Huiles Essentielles!Pas encore d'évaluation
- Régime Cétogène: Le Guide Ultime Pour Maîtriser Une Perte De Poids Saine (Recettes De Régime Céto)D'EverandRégime Cétogène: Le Guide Ultime Pour Maîtriser Une Perte De Poids Saine (Recettes De Régime Céto)Pas encore d'évaluation
- Autisme - La boîte à outils: Stratégies et techniques pour accompagner un enfant autisteD'EverandAutisme - La boîte à outils: Stratégies et techniques pour accompagner un enfant autistePas encore d'évaluation
- La physiologie féminine dans tous ses états: Manuel a l’usage des femmes …et des hommesD'EverandLa physiologie féminine dans tous ses états: Manuel a l’usage des femmes …et des hommesÉvaluation : 3.5 sur 5 étoiles3.5/5 (2)
- Comment j'ai vaincu le syndrome des jambes sans reposD'EverandComment j'ai vaincu le syndrome des jambes sans reposPas encore d'évaluation
- Nouvelle Approche de la Thérapie Comportementale et Cognitve des troubles de la personnalité: Méthode de Len SperryD'EverandNouvelle Approche de la Thérapie Comportementale et Cognitve des troubles de la personnalité: Méthode de Len SperryPas encore d'évaluation
- Le secret des cellules immunitaires - Théorie bouleversant l'Immunologie: The secrecy of immune cells - Theory upsetting ImmunologyD'EverandLe secret des cellules immunitaires - Théorie bouleversant l'Immunologie: The secrecy of immune cells - Theory upsetting ImmunologyÉvaluation : 1.5 sur 5 étoiles1.5/5 (2)
- Vivre, enfin...: Nutrition, mode de vie : les nouvelles voies vers la pleine santéD'EverandVivre, enfin...: Nutrition, mode de vie : les nouvelles voies vers la pleine santéPas encore d'évaluation
- Traitement diététique de la maladie de reflux gastro-oesophagienD'EverandTraitement diététique de la maladie de reflux gastro-oesophagienÉvaluation : 5 sur 5 étoiles5/5 (1)
- Surdité, acouphènes et troubles de l'audition - Maladies et traitementsD'EverandSurdité, acouphènes et troubles de l'audition - Maladies et traitementsPas encore d'évaluation
- Mon Ventre, ce Bedon pas Bidon!: Guide diététique pour un ventre apaisé et un meilleur moralD'EverandMon Ventre, ce Bedon pas Bidon!: Guide diététique pour un ventre apaisé et un meilleur moralPas encore d'évaluation
- Comment j’ai perdu 20 kilos en 1 an ? 80 habitudes à prendre pour ne jamais regrossirD'EverandComment j’ai perdu 20 kilos en 1 an ? 80 habitudes à prendre pour ne jamais regrossirPas encore d'évaluation
- Comment atténuer ses crises d’angoisse et son anxiété puis s’en affranchirD'EverandComment atténuer ses crises d’angoisse et son anxiété puis s’en affranchirPas encore d'évaluation