Académique Documents
Professionnel Documents
Culture Documents
Physio Reproduction
Transféré par
Eric Charles HadjiTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Physio Reproduction
Transféré par
Eric Charles HadjiDroits d'auteur :
Formats disponibles
Cours de Physiologie ENAM/ENSF-KARA
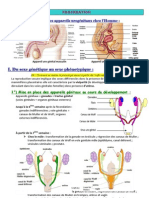
LA FONCTION DE REPRODUCTION
I - INTRODUCTION
Les gonades mâles et femelles exercent une influence décisive sur la vie et le
comportement de l’être vivant aux différentes étapes de l’existence : infantile, pubertaire, adulte
puis ménopause /vieillesse.
Par l’élaboration des gamètes, les glandes génitales assurent la pérennité de l’espèce.
Les fonctions des gonades apparaissent à la puberté avec la fonction endocrine pour la
production des hormones et la fonction exocrine pour la production des gamètes responsables de
la fécondation.
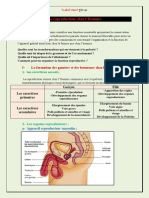
II - LE TESTICULE
Le testicule constitue la glande mâle et présente 2 types de fonction :
- fonction exocrine : élaboration des gamètes
- fonction endocrine : élaboration de l’hormone androgène.
A- FONCTION ENDOCRINE
Le testicule est une glande mixte formée de tubes séminifères où a lieu la spermatogenèse et
d’un tissu interstitiel, lieu de synthèse et de sécrétion des hormones sexuelles mâles (ou
androgènes) dont la principale est la Testostérone.
Pendant la vie fœtale, la testostérone est indispensable dans la détermination du sexe masculin.
De plus, les testicules sécrètent une substance anti müllerienne qui provoque la disparition des
canaux de Müller qui sont des structures spécifiques au sexe féminin.
La testostérone est sécrétée par les cellules de LEYDIG du tissu interstitiel.
Le testicule est une glande hypophyso-dépendante donc dont la régulation obéit un mécanisme de
feed–back.
L’action physiologique de la testostérone se situe à 2 niveaux :
Docteur Simon-Pierre ASSANE 1
Cours de Physiologie ENAM/ENSF-KARA
a- Action sur la croissance et les caractères sexuels.
Sur la sphère génitale : Elle agit sur les caractères sexuels primaires : développement de la
verge, de la prostate, du scrotum, des vésicules séminales et agit sur l’érection.
Sur la sphère extragénitale : Elle assure le développement des caractères sexuels
secondaires : gravité de la voix, pilosité de type androïde, barbe, morphologie de type androïde,
ainsi que sur le psychisme, le comportement et le type musculaire.
b- Action sur la spermatogenèse
Elle se fait en synergie avec l’hormone de croissance (STH) et l’hormone thyroïdienne.
B- FONCTION EXOCRINE : LA SPERMATOGENESE
C’est la fonction d’élaboration des spermatozoïdes qui sont les gamètes mâles qui est assurée
par les cellules de SERTOLI.
1- Phase embryonnaire
Un homme produit au cours de sa vie plusieurs milliards de spermatozoïdes à partir de 1000 à
2000 cellules germinales.
La production continue de spermatozoïdes commence dès la puberté sous l’influence des 2
gonadostimulines hypophysaires : LH / FSH .Une spermatogonie souche donne 2 cellules filles :
1 des cellules reste dans un état léthargique pendant un certain temps pour assurer la continuité
de l’activité gamétogénésique.
L’autre se divise plusieurs fois pour donner des spermatocytes primaires à 2n chromosomes.
Après la division réductionnelle ou méiose, on obtient les spermatocytes secondaires à n
chromosomes.
Au cours de la méiose, un chromosome sexuel se retrouve dans chaque cellule à n
chromosomes.
L’un des spermatocytes secondaires est porteur du chromosome X et l’autre du chromosome Y.
La durée totale de la spermatogenèse est de 74 jours.
Au bout de 74 jours on a des spermatozoïdes adultes mais encore immatures.
Chez l’homme, le rôle de la LH est de stimuler les cellules de LEYDIG, la FSH agit sur les
cellules de SERTOLI.
La FSH a une action morphogène et agit en synergie avec les androgènes, la STH, et les
hormones thyroïdiennes.
Docteur Simon-Pierre ASSANE 2
Cours de Physiologie ENAM/ENSF-KARA
2- Phase de maturation
Les spermatozoïdes formés au contact des cellules de SERTOLI sont libérés dans la lumière
du tube séminifère et vont se collecter dans l’épididyme. Là, ils vont subir des modifications pour
devenir mûrs.
Avant l’arrivée dans l’épididyme, les spermatozoïdes sont encore immobiles. C’est en
traversant l’épididyme qu’ils acquièrent leur mobilité.
L’environnement testiculaire exercerait une influence inhibitrice sur l’acquisition de cette
mobilité.
Les spermatozoïdes atteignent leur degré supérieur de mobilité dans l’épididyme. Les
spermatozoïdes de la tête de l’épididyme qui sont donc proches des tubes séminifères sont moins
mobiles que les spermatozoïdes de la queue.
3- le sperme
Lorsque les spermatozoïdes sont déversés dans l’urètre au cours de l’éjaculation, ils sont
mélangés aux sécrétions de l’épididyme, des vésicules séminales et de la prostate.
L’ensemble de ces sécrétions constitue le sperme qui sert de véhicule pour le transport des
spermatozoïdes dans le canal vaginal.
Un homme émet 2 – 4 ml de sperme par éjaculation.
Le 1/5e de ce volume provient du canal déférent et constitue le 1 er jet de l’éjaculation et est très
riche en spermatozoïdes.
Le sperme humain est liquide visqueux, opalin, d’odeur caractéristique dite odeur suis generis.
Cette odeur est due à la présence d’une base organique appelée spermine.
4- Le spermogramme normal
- volume : 2-4 ml
- composition : 1er jet riche ; dernier jet pauvre en spermatozoïdes mais riche en éléments
nutritifs
- PH : neutre, légèrement alcalin : 7 – 7,5.
- Viscosité : coagulum
- nombre de spermatozoïdes : 60 – 120 millions/ml
- mobilité : 60% mobiles 4 heures après éjaculation, 40% après 8 heures, 15% après 24 heures
- morphologie : 3 parties
Docteur Simon-Pierre ASSANE 3
Cours de Physiologie ENAM/ENSF-KARA
* tête
* pièce intermédiaire
* queue
Docteur Simon-Pierre ASSANE 4
Cours de Physiologie ENAM/ENSF-KARA
4- Pouvoir fécondant
Pour qu’un sperme soit fécondant, il faut avoir :
- moins de 20% de formes anormales
- plus de 20 millions / ml
- une bonne mobilité
5- Les anomalies du sperme
- asthénospermie : peu de formes mobiles
- oligospermie : moins de 20 millions de spermatozoïdes/ml
- azoospermie : absence de spermatozoïdes
- Nécrospermie : tous les spermatozoïdes sont immobiles.
- Theratospermie : plus de 20% de formes anormales (macro, microcéphalie, biflagellés).
III- PHYSIOLOGIE DE L’OVAIRE
A- FONCTION ENDOCRINE
1- Les hormones ovariennes
L’ovaire sécrète essentiellement 2 types d’hormones sexuelles :
- les œstrogènes
- la progestérone
Il sécrète également de petites quantités de stéroïdes mâles (androgènes).
a) Les œstrogènes
Il y a 3 types d’œstrogènes :
- œstrone
- œstradiol
- oestriol
Ils sont préférentiellement synthétisés par les cellules de la thèque interne des follicules ovariens
mûrs. Mais on les trouve aussi au niveau du testicule, de la corticosurrénale (réticulée) et au
niveau du placenta pendant la grossesse.
Docteur Simon-Pierre ASSANE 5
Cours de Physiologie ENAM/ENSF-KARA
L’oestrone et surtout l’œstradiol sont sécrétés par la thèque interne et par le corpus luteum ou
corps jaune. Ils proviennent des thèques internes de tous les follicules y compris les follicules qui
s’atrésient dont le rôle physiologique n’est perçu que par leurs sécrétions.
Les follicules atrésiés donnent lieu à des formations résiduelles appelées « corpus candidans ».
b) La progestérone
C’est l’hormone du corps jaune. Elle est indispensable à la préparation de l’endomètre
pour l’implantation de l’œuf et l’évolution de la grossesse. La source principale étant le corps
jaune, sa sécrétion est cyclique :
- La 1ère phase, phase follinique donne des taux de sécrétion faibles.
- La 2è phase, phase ovulatoire, donne des taux élevés avec un pic au 21 e jour.
- La 3e phase, phase post – ovulatoire, varie selon l’avenir de l’ovule pondu :
- au cas où il n’y a pas fécondation, donc en absence de grossesse, le taux diminue.
- au cas où il y a grossesse, le taux s’élève autour 7 – 8 mg/l puis augmente pour
atteindre 25 mg/l en fin de grossesse.
c)- Les androgènes ovariens
Les androgènes, chez la femme, sont essentiellement sécrétés par le stroma ovarien et
accessoirement par les cellules de BERGER du hile ovarien. Ces cellules ressemblent aux
cellules de Leydig du testicule.
2- Transport des hormones ovariennes dans le sang
Une partie des œstrogènes est transportée par l’albumine et une partie plus
spécifiquement par la SSBG.
La progestérone est liée à plusieurs protéines dont l’albumine et surtout la transcortine, qui
malgré son nom, lie plus fortement la progestérone que le cortisol.
3- Régulation de la sécrétion ovarienne
Elle est sous la dépendance de la FSH et de la LH.
La FSH, anciennement appelé Prolan A, contrôle essentiellement le développement des follicules
ovariens.
La LH, Prolan B, contrôle la sécrétion des stéroïdes ovariens.
Docteur Simon-Pierre ASSANE 6
Cours de Physiologie ENAM/ENSF-KARA
4- Actions physiologiques des Hormones Ovariennes
a- Les oestrogènes
a1- sur la sphère génitale
vagin : les oestrogènes provoquent le développement des grandes et petites lèvres et des
muqueuses.
Utérus : - augmentent la contractilité du myomètre déjà préparé à l’action
de l’ocytocine.
- provoquent la prolifération des glandes au niveau de l’endomètre mais sans
sécrétion ni vascularisation.
- col : sécrétion de la glaire cervicale qui devient fluide et filante.
- trompes : assurent la contractilité qui favorise la progression de l’ovule vers la cavité utérine.
- Ovaires : les oestrogènes sont responsables de la croissance des follicules. A dose
physiologique, ils renforcent l’action de la FSH. Mais à forte dose, ils bloquent l’ovaire d’où leur
utilisation comme contraceptif.
- Glandes mammaires : multiplication des canaux galactophores.
a2- Sur la sphère extragénitale
sur l’axe hypothalamo-hypophysaire
Les oestrogènes exercent un effet dépressif sur la sécrétion de FSH, tout en stimulant celle de la
LH.
A faible dose, ils stimulent la sécrétion de la LH – RH et à forte dose, ils bloquent la FSH et
libère la LH.
A très forte dose, ils bloquent la sécrétion de LH – RH par mécanisme de feed – back.
Sur la thyroïde
Les oestrogènes exercent un antagonisme
L’ovariectomie provoque une sécrétion de la FSH.
L’augmentation de FSH bloque la sécrétion ovarienne et entraîne une insuffisance ovarienne.
sur la température centrale les oestrogènes entraînent une hypothermie
sur le métabolisme :
Les oestrogènes sont hypocalcémiants et favorisent la fixation du Ca 2+ sur l’os. Ils stimulent
l’anabolisme protidique et la croissance du cartilage de conjugaison par maturation rapide d’où
Docteur Simon-Pierre ASSANE 7
Cours de Physiologie ENAM/ENSF-KARA
l’arrêt de la croissance dans la puberté précoce. Ils stimulent également le métabolisme des
glucides et lipides en favorisant la répartition gynoïde des graisses.
Autres actions :
- hypercoagulabilité sanguine pendant la grossesse.
- vasodilatation artérielle.
b- La progestérone
La progestérone est l’hormone indispensable à la préparation de l’endomètre pour
l’implantation et l’évolution de la grossesse. Son action est prépondérante lors de la phase lutéale
du cycle menstruel.
sur la sphère génitale
- ovaires : la progestérone, à faible dose, maintient l’endomètre en phase sécrétoire et inhibe
l’ovulation. C’est la propriété anti-oestrogénique de la progestérone utilisée pour le maintien de
la grossesse.
A forte dose, elle bloque la maturation des follicules et l’apparition du corps jaune.
- Utérus :- inhibition de la contraction du myomètre.
- favorise la phase proliférative de l’endomètre préparé par les oestrogènes. C’est la
synergie de succession.
- La Progestérone agit en 2 eme phase en association avec les oestrogènes : c’est la
synergie de simultanéité. Elle donne à l’endomètre la 1 ère activité sécrétoire et stimule le
développement vasculaire en dentelle.
- col utérus : la Progestérone rend la glaire visqueuse, coagulant sans cristallisation. C’est la
phase de tarissement.
Elle ferme l’orifice interne du col.
- Trompes : la Progestérone diminue la tonicité et l’excitabilité
- glandes mammaires : Prolifération des acini.
Ces différentes actions exigent un rapport Oestrogènes/ Progestérone optimale.
sur la sphère extragénitale
Docteur Simon-Pierre ASSANE 8
Cours de Physiologie ENAM/ENSF-KARA
- axe hypothalamo-hypophysaire : la Progestérone exerce un feed –back négatif et freine la
libération de LH – RH.
- sur la température centrale : hyperthermie
- sur la symphyse pubienne : La Progestérone provoque le relâchement des articulations et dilate
le diamètre en fin de grossesse et surtout au moment de l’accouchement.
Le rôle de la progestérone est d’assurer la survie de l’œuf et le maintien de la grossesse par la
distension de l’utérus ; ce qui facilite le développement de l’embryon et de ses annexes.
- sur le métabolisme : la Progestérone, surtout la 17 - α – hydroxyprogestérone, a une action
anabolisante sur le métabolisme hydro-carboné et une action catabolisante sur le métabolisme
des protides et ceci à dose physiologique.
B - FONCTION EXOCRINE : OVOGENESE
C’est la production de l’ovule. Elle se déroule en plusieurs phases.
1- Phase embryonnaire
Les ovocytes sont formés dès la naissance. De la naissance à l’âge de l’ovulation ces cellules
contiennent 2 n chromosomes.
La division réductionnelle commence avant l’ovulation. Au stade de prophase, les ovocytes sont
bloqués à l’état de diplotène. Figés à ce stade, et entourés d’une couche de cellules folliculaires,
ils forment les follicules primordiaux dont la plupart sont destinés à dégénérescence spontanée
ou atrésie folliculaire. ce qui conduit peu à peu à l’épuisement des ovocytes ; ce phénomène se
poursuit jusqu’à la ménopause.
2- Phase de maturation folliculaire
A l’approche de la puberté, quelques follicules commencent à se développer par étapes
successives.
Les follicules primordiaux se transforment en follicules primaires avec apparition de zone
pellucide qui se développe entre l’ovocyte et les cellules folliculaires.
Puis, on aboutit aux follicules cavitaires qui évoluent pour donner les follicules de De GRAAF.
Docteur Simon-Pierre ASSANE 9
Cours de Physiologie ENAM/ENSF-KARA
Le follicule mûr se dégage à travers le cortex et apparaît à la surface de l’ovaire.
La paroi du follicule est entourée de 2 couches de cellules appelées thèques.
la thèque interne, réellement vascularisée, est tapissée d’une autre couche appelée
granulosa.
L’ovocyte se trouve au milieu d’une masse compacte, composée des cellules de la granulosa :
c’est le cumulus oophorus.
La maturation du follicule est sous la dépendance des FSH et LH.
Les oestrogènes sécrétées par les cellules de la thèque interne prédominent à la phase ovulatoire
du cycle.
Leur concentration sanguine augmente pour atteindre un pic vers le 13 e jour du cycle. Ce qui
provoque une hypersécrétion brutale des gonadotrophines, FSH surtout de LH , qui déclenche
l’ovulation dans les 24 heures.
Après l’ovulation, le follicule se transforme en corps jaune qui est une glande active sécrétant
surtout la progestérone.
- S’il n’ y a pas fécondation, le corps jaune se transforme en corps fibreux. Sa sécrétion
baisse, stimulant ainsi la sécrétion des gonadotrophines puis survient la menstruation.
- En cas de fécondation, le corps jaune progestatif, continue à sécréter la progestérone
jusqu’au moment où le relais sera assuré par le placenta.
3- Processus de l’ovulation
Il se déroule en 3 étapes :
Ponte ovulaire (rupture du follicule).
Au moment de la décharge des gonadotrophines, le follicule mûr mesure moins de 10 mm de
diamètre. L’augmentation du liquide folliculaire par apport d’eau, amincit la paroi folliculaire et
sous l’effet de la décharge FSH – LH, les cellules de la granulosa du cumulus oophorus, se
dissocient et se séparent du reste de la granulosa. L’ovule se libère : C’est l’ovulation.
Une couronne de cellules granulosaires entoure l’œuf : c’est la corona radiata.
Maturation de l’ovule pondu
Au moment de la ponte ovulaire, l’ovule a toujours un nombre diploïde de chromosomes. La
division méiotique amorcée au niveau de l’ovocyte avant la naissance reste inachevée. Dès que
l’ovulation commence, la division reprend après une pause de plusieurs années.
Docteur Simon-Pierre ASSANE 10
Cours de Physiologie ENAM/ENSF-KARA
La pause est induite par un facteur granulosaire qui inhibe la maturation de l’ovocyte. Au cours
de la méiose, on a 2 cellules de taille inégale : un ovocyte à 23 chromosomes et une cellule
minuscule appelée premier globule polaire.
La division équationnelle débute aussitôt mais reste bloquée en métaphase. Elle s’achèvera
lorsqu’il y aura fécondation.
phase de luteinisation
Après l’ovulation, le follicule se referme et se cicatrise . Les cellules de la granulosa se
multiplient et se disposent en travées rayonnantes.
Le massif cellulaire ainsi formé constitue le corps jaune qui sécrète les oestrogènes et la
progestérone.
Cette phase de luteinisation s’achève 12 – 13 jours plus tard soit 1 à 2 jours avant la
menstruation suivante lorsqu’il n’y a pas fécondation.
5- Le cycle menstruel
La menstruation est un phénomène spécifique à la femme. Le cycle menstruel dure en
moyenne 28 jours et se divise en 3 phases :
a) Phase follinique ou folliculinique :
C’est la phase pré ovulatoire qui débute le 1er jour des règles du cycle précédente et dure 14
jours.
Au cours de cette phase, la sécrétion de FSH augmente sous l’influence de la diminution du taux
des oestrogènes. Sous l’action de cette FSH, les follicules se développent et sécrètent les
oestrogènes qui entraînent la prolifération de la muqueuse utérine.
b) Phase ovulatoire
Au 13è – 14è jours, il se produit une décharge de FSH – LH sous l’influence hypothalamique (par
sécrétion de LH – RH). Le pic de FSH et surtout de LH prélude à la ponte ovulaire.
Elle est suivie de la réduction momentanée des capacités sécrétoires du follicule et donc, d’une
baisse sensible du taux des oestrogènes.
c) Phase lutéale :
C’est la phase post ovulatoire.
Docteur Simon-Pierre ASSANE 11
Cours de Physiologie ENAM/ENSF-KARA
Après la ponte ovulaire, il y a formation du corps jaune qui devient une glande sécrétant la
progestérone dont le taux s’accroît du 15e au 21ème jour.
Le taux des oestrogènes remonte également expliquant le 2 e pic œstrogénique (plus faible).
La synergie œstrogène – Progestérone modifie l’endomètre de façon caractéristique et on
observe :
- un arrêt de la prolifération des muqueuses
- une disparition des contractions du myomètre
- apparition de phénomènes sécrétoires au niveau des glandes.
- modification du stroma qui s’accentue dans le temps.
A partir de ce moment, le sort de l’endomètre se trouve lié à l’implantation de l’œuf. Le corps
jaune gestatif s’atrophie progressivement, en l’absence de fécondation, et entraîne la chute du
taux des oestrogènes et de la progestérone. Cette privation hormonale provoque une
vasoconstriction des artérioles spiralées entraînant des infarctus successifs et nécroses ; il
apparaît ensuite un phénomène hémorragique au 28e jour ; ce sont les règles ou menstruations.
Le saignement dure 3- 6 jours et s’arrête spontanément
Abondance 50- 100 g.
Cet écoulement contient :
- des globules rouges
- du liquide d’œdème
- des fragments d’endomètre
- pas de fibrine
- pas de thrombine (Il ne se forme pas de caillots)
Un nouveau cycle recommence après le nettoyage.
Si l’ovule pondu a été fécondé ; il s’implante et son trophoblaste secrète une hormone
appelée Human chorionic gonadotrophin (HCG) qui a les mêmes effets biologiques que la LH.
C’est cette hormone qui est dosée dans le test de grossesse. Elle agit sur le corps jaune progestatif
qu’elle transforme en corps jaune gestatif qui sécrète une quantité suffisante d’oestrogènes et de
progestérone. Ce qui maintient l’endomètre et l’embryon dans les conditions favorables au
développement du fœtus.
Docteur Simon-Pierre ASSANE 12
Cours de Physiologie ENAM/ENSF-KARA
Docteur Simon-Pierre ASSANE 13
Cours de Physiologie ENAM/ENSF-KARA
d) Variation du cycle menstruel
Les variations portent toujours sur la première partie du cycle, la 2 e partie ayant toujours une
durée de 14 jours.
- pour les cycles courts, la 1ère partie peut durer 12 jours :cycle de 26 jours.
- pour les cycles longs, elle peut atteindre 18 jours : cycle de 32 jours.
Docteur Simon-Pierre ASSANE 14
Cours de Physiologie ENAM/ENSF-KARA
e) Troubles de règles
On a :
- aménorrhée : absence des règles (primaire ou secondaire)
- spanioménorrhée : rareté des règles
- hypoménorrhée : règles peu abondantes
- hyperménorrhée : règles durant beaucoup plus que normalement
- oligoménorrhée : règles de durée plus courte que normalement
- polyménorrhée : règles de durée normale mais très abondantes.
- Ménorragies : règles de longue durée et très abondantes
- Métrorragies : règles souvenant plusieurs fois au cours d’un même cycle
- Ménométrorragies.
Docteur Simon-Pierre ASSANE 15
Cours de Physiologie ENAM/ENSF-KARA
Docteur Simon-Pierre ASSANE 16
Vous aimerez peut-être aussi
- Sexualisation en biologie: Les Grands Articles d'UniversalisD'EverandSexualisation en biologie: Les Grands Articles d'UniversalisPas encore d'évaluation
- BIOLOGIEDocument24 pagesBIOLOGIEMohamed KonatePas encore d'évaluation
- 4 APPAREIL GENITAL MASCULIN WordDocument10 pages4 APPAREIL GENITAL MASCULIN WordFaïsole Adimou OlaPas encore d'évaluation
- Syst ReprodDocument28 pagesSyst ReprodGregory GebertPas encore d'évaluation
- Cours de Tle D - Séquence 3Document13 pagesCours de Tle D - Séquence 3Tite DembelePas encore d'évaluation
- Appareil ReproducteurDocument9 pagesAppareil ReproducteurAntonella GiulianiPas encore d'évaluation
- A5 Sexualité Et Contraception Seconde Bac PSE ReformeDocument17 pagesA5 Sexualité Et Contraception Seconde Bac PSE Reforme46hw9qr89dPas encore d'évaluation
- Cours Complet ReproductionpdfDocument16 pagesCours Complet ReproductionpdfjosePas encore d'évaluation
- Physiologie Du Système Reproducteur 2018-2019-COURS ENTIER-Pr WATCHODocument49 pagesPhysiologie Du Système Reproducteur 2018-2019-COURS ENTIER-Pr WATCHOlucienntakobajira1Pas encore d'évaluation
- La Régulation de La Fonction Reproductrice - Réviser - Concours Paramédicaux - Sanitaire Et Social - Cap ConcoursDocument4 pagesLa Régulation de La Fonction Reproductrice - Réviser - Concours Paramédicaux - Sanitaire Et Social - Cap ConcoursKhaled JberiPas encore d'évaluation
- ReproductionDocument55 pagesReproductionNoura Azaouag100% (1)
- Cours SVTDocument8 pagesCours SVTKukukovaNicolasPas encore d'évaluation
- Chapitre 2 Organes ReproducteursDocument7 pagesChapitre 2 Organes ReproducteursSelmi MelekPas encore d'évaluation
- Assistance Médicale À La ProcréationDocument2 pagesAssistance Médicale À La Procréationamelamrani1918Pas encore d'évaluation
- ReproductionDocument14 pagesReproductionjamalPas encore d'évaluation
- 3-Fonctionnement Des Appareils Reproducteurs de L'homme Et de La FemmesDocument1 page3-Fonctionnement Des Appareils Reproducteurs de L'homme Et de La Femmesgalliente17Pas encore d'évaluation
- Les Gonades2Document26 pagesLes Gonades2titounanoPas encore d'évaluation
- App Genital MasculinDocument10 pagesApp Genital MasculinLolo KawtchiPas encore d'évaluation
- Quelles Sont Les Étapes de La Reproduction HumaineDocument30 pagesQuelles Sont Les Étapes de La Reproduction HumaineAlhassane BahPas encore d'évaluation
- SpermatozoïdeDocument23 pagesSpermatozoïdeElja MohcinePas encore d'évaluation
- L2S2 - PHY4 - Appareil ReproducteurDocument7 pagesL2S2 - PHY4 - Appareil ReproducteurMariaPas encore d'évaluation
- FICHE D'EXERCICE Sur La Reproduction Chez Les MammifèreDocument2 pagesFICHE D'EXERCICE Sur La Reproduction Chez Les Mammifèrethiernoibrahimadiallo054Pas encore d'évaluation
- Cours Bnouham Partiei 2014 2015Document94 pagesCours Bnouham Partiei 2014 2015againPas encore d'évaluation
- 2122 Genita 1Document2 pages2122 Genita 1Yacouba sanda HadizaPas encore d'évaluation
- SYSTEME REPRODUCTEUR Bon - 102716Document13 pagesSYSTEME REPRODUCTEUR Bon - 102716Jude AgbodjiPas encore d'évaluation
- Cours TS 5 ProcreationDocument8 pagesCours TS 5 Procreationbeebac2009100% (6)
- Document de ?EMinent SF DR Aldo?????Document45 pagesDocument de ?EMinent SF DR Aldo?????jeantyronaldo20Pas encore d'évaluation
- La Reproduction HumaineDocument5 pagesLa Reproduction HumaineAhmed Hamada100% (1)
- Hormone 991Document28 pagesHormone 991steve memgbaPas encore d'évaluation
- Embryologie GénéraleDocument44 pagesEmbryologie GénéraleMariem Nejima100% (1)
- Resumé Du Cours Et Corrigé Bac 22Document195 pagesResumé Du Cours Et Corrigé Bac 22Rcd Degage DegagePas encore d'évaluation
- Physiologie Sexuelle MasculinefDocument30 pagesPhysiologie Sexuelle Masculinefsteel gamPas encore d'évaluation
- Chapitre 1 Devenir Homme Ou FemmeDocument7 pagesChapitre 1 Devenir Homme Ou FemmeAlexandre Chopuis100% (1)
- Retenir Seq 5 Part 3Document6 pagesRetenir Seq 5 Part 3Julia NicolettiPas encore d'évaluation
- Intérêt de La Biochimie Du Plasma Séminal Dans L'exploration de L'infertilité Masculine: Revue NarrativeDocument11 pagesIntérêt de La Biochimie Du Plasma Séminal Dans L'exploration de L'infertilité Masculine: Revue Narrativeamalaoumrani15Pas encore d'évaluation
- La Reproduction Humaine Corriges D ExercicesDocument3 pagesLa Reproduction Humaine Corriges D ExercicesFilston DjourgonbéPas encore d'évaluation
- Developpement Embryonnaire Chez L'humain Nouvelle VersionDocument55 pagesDeveloppement Embryonnaire Chez L'humain Nouvelle VersionMeguerouni Ghania100% (1)
- Cours 3Document50 pagesCours 3Tahiri AbdelilahPas encore d'évaluation
- L Appreil Reproducteur de L HommeDocument88 pagesL Appreil Reproducteur de L HommeFouzia ChouliPas encore d'évaluation
- La Reproduction HumaineDocument6 pagesLa Reproduction HumaineFatima EL AROUSSIPas encore d'évaluation
- Biologie - La Reproduction - Les Cycles Sexuels Et La Régulation de La Sécrétion Des Hormones Sexuelles - 1600814336114Document7 pagesBiologie - La Reproduction - Les Cycles Sexuels Et La Régulation de La Sécrétion Des Hormones Sexuelles - 1600814336114ousmanekangama2Pas encore d'évaluation
- Chapitre I Les Premieres Cellules Du DeveloppementDocument13 pagesChapitre I Les Premieres Cellules Du DeveloppementŽdn ÂśšiaPas encore d'évaluation
- LA REPRODUCTION CHEZ L'HOMME Cours TotalDocument11 pagesLA REPRODUCTION CHEZ L'HOMME Cours TotalMohamed OUENJLI MATHBOUTPas encore d'évaluation
- Appareil GénitalDocument23 pagesAppareil GénitalJoël MampirodoPas encore d'évaluation
- Embryologie A1Chapitre1Gamétogénèse PDFDocument24 pagesEmbryologie A1Chapitre1Gamétogénèse PDFVéto SamPas encore d'évaluation
- 01 - Support Du Cours de Tle D PDFDocument126 pages01 - Support Du Cours de Tle D PDFAimero Le biochimiste.100% (3)
- Hormones Stéroides 2ème PartieDocument90 pagesHormones Stéroides 2ème PartieRezagui ImadPas encore d'évaluation
- La Reproduction Humaine Cours SVT 2ACDocument7 pagesLa Reproduction Humaine Cours SVT 2ACSalah Eddine BelmouffeqPas encore d'évaluation
- 2nde SVT de La Fecondation A La PuberteDocument5 pages2nde SVT de La Fecondation A La PuberteAli ChouayaPas encore d'évaluation
- THEME 3 Chapitre 1Document5 pagesTHEME 3 Chapitre 1MeitePas encore d'évaluation
- TP 2 1 Biologie AnimaleDocument7 pagesTP 2 1 Biologie Animaleazertyiashmy1234Pas encore d'évaluation
- Embryologie Humaine Polycopie PDF 1Document111 pagesEmbryologie Humaine Polycopie PDF 1LAFAYPas encore d'évaluation
- Chapitre 5: Devenir Homme Ou Femme: 1. Les Phénotypes SexuelsDocument9 pagesChapitre 5: Devenir Homme Ou Femme: 1. Les Phénotypes Sexuelsaxelkws0Pas encore d'évaluation
- S8 - Anatomie Pathologique Spéciale-DZVET360-Cours-veterinairesDocument597 pagesS8 - Anatomie Pathologique Spéciale-DZVET360-Cours-veterinairesDZVET 360 ديزاد فات100% (7)
- Feminin, MasculinDocument37 pagesFeminin, MasculinAurélie Malgouyres ComtePas encore d'évaluation
- SVT Chapitre 4Document1 pageSVT Chapitre 4quillent.eleaPas encore d'évaluation
- Embryo23 03-GametogeneseDocument9 pagesEmbryo23 03-GametogeneseChouaib MeraoumiaPas encore d'évaluation
- La Fecondation: Classe:3 C ProfesseurDocument6 pagesLa Fecondation: Classe:3 C Professeurepiphane diogoye mbenguePas encore d'évaluation
- Ffallou SyllaDocument13 pagesFfallou Syllatalibealmodo4Pas encore d'évaluation
- Femme2 Adoc PDFDocument5 pagesFemme2 Adoc PDFsonilolaPas encore d'évaluation
- Chap 8 PHYSIOLOGIE DU TRONC CEREBRALDocument10 pagesChap 8 PHYSIOLOGIE DU TRONC CEREBRALEric Charles HadjiPas encore d'évaluation
- Physio EndocrinoDocument36 pagesPhysio EndocrinoEric Charles HadjiPas encore d'évaluation
- Physio. DigDocument34 pagesPhysio. DigEric Charles HadjiPas encore d'évaluation
- Physio RespirationDocument40 pagesPhysio RespirationEric Charles HadjiPas encore d'évaluation
- Estomac Et Ses VaisseauxDocument6 pagesEstomac Et Ses VaisseauxEric Charles HadjiPas encore d'évaluation
- FécondationDocument47 pagesFécondationEric Charles HadjiPas encore d'évaluation
- Colon Et Ses Vaisseaux InternatDocument7 pagesColon Et Ses Vaisseaux InternatEric Charles HadjiPas encore d'évaluation
- Corrige Serie 1 Procreation 2324Document4 pagesCorrige Serie 1 Procreation 2324Lena FettahiPas encore d'évaluation
- VidasDocument2 pagesVidasattallah.sara31Pas encore d'évaluation
- AnatomieDocument10 pagesAnatomie1469Pas encore d'évaluation
- Creme Solaire Spray 30Document1 pageCreme Solaire Spray 30janki bronPas encore d'évaluation
- 8 MénopauseDocument16 pages8 MénopauseDouniaPas encore d'évaluation
- Devoir Corrigé de Contrôle N°1 - SVT - Bac Sciences Exp (2013-2014) MR Mzid Mourad PDFDocument4 pagesDevoir Corrigé de Contrôle N°1 - SVT - Bac Sciences Exp (2013-2014) MR Mzid Mourad PDFMohamed Saidi100% (1)
- Physiopathologie Des DiabètesDocument4 pagesPhysiopathologie Des Diabètesamar94290Pas encore d'évaluation
- Les Testicules Et Les Voies Spermatiques 1Document2 pagesLes Testicules Et Les Voies Spermatiques 1Sunset Shimmer100% (1)
- Brochure Diabete Hug VFDocument28 pagesBrochure Diabete Hug VFYahia BobPas encore d'évaluation
- Le Diabéte en OdontologieDocument43 pagesLe Diabéte en OdontologieUnreal DoctorPas encore d'évaluation
- 2011-La Cellule de SertoliDocument8 pages2011-La Cellule de SertolianaluludwigPas encore d'évaluation
- Fiche Pédagogique 1ere D 2022-2023Document120 pagesFiche Pédagogique 1ere D 2022-2023sopoude valentinPas encore d'évaluation
- Le PotassiumDocument3 pagesLe PotassiumanasPas encore d'évaluation
- Activité 2 Declenchement de La Puberté 4 ÈmeDocument4 pagesActivité 2 Declenchement de La Puberté 4 Èmebatmat 1492100% (1)
- Spermatogenese 2017Document39 pagesSpermatogenese 2017Sophie LecoantPas encore d'évaluation
- Anatomie Et Physiologie de Appareil Genital FémininlDocument44 pagesAnatomie Et Physiologie de Appareil Genital Fémininleddy grantPas encore d'évaluation
- SC Dev Cont 11 PDFDocument5 pagesSC Dev Cont 11 PDFMohamed SaidiPas encore d'évaluation
- Reproduction Humaine Fiche RevisionDocument2 pagesReproduction Humaine Fiche Revisionrayene chelly100% (1)
- 9.fonctions Gonadiques FémininesDocument51 pages9.fonctions Gonadiques FémininesAmmar ChaouiPas encore d'évaluation
- Histologie Appareil UrinaireDocument48 pagesHistologie Appareil UrinaireKim SeokjinPas encore d'évaluation
- 02 OvogeneseDocument35 pages02 Ovogenesedjamila benaissaPas encore d'évaluation
- BILAN HORMONAL DE LA GROSSESSE Résumé 2017Document3 pagesBILAN HORMONAL DE LA GROSSESSE Résumé 2017kimoPas encore d'évaluation
- Le Système EndocrinienDocument30 pagesLe Système EndocrinienMoni RethPas encore d'évaluation
- QCM Corrigé en Embryologie 2004-2005 - Coursdemedecine - Free-HDocument14 pagesQCM Corrigé en Embryologie 2004-2005 - Coursdemedecine - Free-Hdeadbysunrisee100% (13)
- Fss 1998 Oue ParDocument135 pagesFss 1998 Oue ParJosé TAONSAPas encore d'évaluation
- Le Cycle Sexuel Chez La Femme TCDocument9 pagesLe Cycle Sexuel Chez La Femme TCSarah DiomandePas encore d'évaluation
- Histologie de Lappareil Génital de L'hommeDocument50 pagesHistologie de Lappareil Génital de L'hommeDenisco NkemgnePas encore d'évaluation
- 10 1684@bdc 2011 1482Document13 pages10 1684@bdc 2011 1482baha25Pas encore d'évaluation
- L'insuffisance Surrénalienne: Une Entité SérieuseDocument5 pagesL'insuffisance Surrénalienne: Une Entité SérieusesimonchikPas encore d'évaluation
- L'insuffisance Ovarienne Prématurée Et La Diminution de La Réserve Ovarienne: Quelles Sont Les Différences ?Document7 pagesL'insuffisance Ovarienne Prématurée Et La Diminution de La Réserve Ovarienne: Quelles Sont Les Différences ?yolene mumbaPas encore d'évaluation