Académique Documents
Professionnel Documents
Culture Documents
01 - App Génital Masculin2017
Transféré par
aacer3976Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
01 - App Génital Masculin2017
Transféré par
aacer3976Droits d'auteur :
Formats disponibles
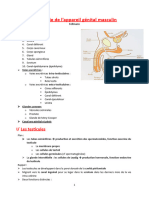
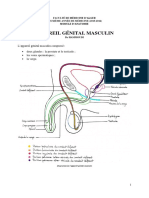
Cours :1 L’APPAREIL GÉNITAL MASCULIN
-L'appareil génital masculin est l'organe de la reproduction, il assure la production des
gamètes mâles ou spermatozoïdes, leur transport, leur nutrition, leur stockage dans les
voies génitales masculines ainsi que leur expulsion dans les voies génitales féminines lors
de la copulation.
-L'appareil génital masculin comprend :
-Deux testicules: produisant les spermatozoïdes (fonction exocrine) et sécrétant des
hormones sexuelles (fonction endocrine).
- Tractus génital: formé par :
Les voies spermatiques intra-testiculaires (tubes droits et Rete testis)
Les voies spermatiques extra-testiculaires, système de canaux pairs (canaux
ou cônes efférents, épididyme, canal déférent, canal éjaculateur) assurant le
transport des spermatozoïdes
-Glandes annexes: comprenant les vésicules séminales, la prostate et les glandes bulbo-
urétrales; ces glandes exocrines sécrètent le liquide de transport et de nutrition des
spermatozoïdes constituant avec ces derniers le sperme.
-Tractus uro-génital: représenté par l'urètre, organe commun avec l'appareil urinaire,
s'ouvrant à l'extérieur par le méat urinaire.
-les organes génitaux externes: Scrotum et pénis.
Cours :2 LES TESTICULES
1.GENERALITES:
-Les testicules sont des organes génitaux pairs, logés dans une poche revêtue de peau
appelée :scrotum
-Se développent dans la paroi dorsale de la cavité péritonéale.
-Migrent vers le canal inguinal pour se loger dans le scrotum entre le 5e et 6e mois de la vie
intra utérine.
-Le testicule est ovoïde et mesure, chez l'adulte 4,5 cm de long, 3 cm de large et 2,5 cm
d'épaisseur
-Son bord postéro-supérieur est coiffé par l'épididyme.
-Les testicules sont des glandes génitales qui ont une double fonction:
Exocrine : production des spermatozoïdes.
Endocrine : synthèse d’hormones sexuelles
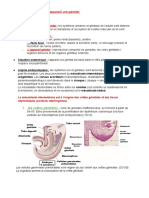
2.STRUCTURE HISTOLOGIQUE:
-Chaque testicule est entouré par l'albuginée. C’est une capsule conjonctive épaisse et
inextensible du fait de sa richesse en fibres de collagènes.
-A la partie supérieure, l'albuginée s'épaissit pour former: le corps d’ Highmore perforé par
des canaux : Rete testis.
-Du corps d'Highmore partent des cloisons conjonctives interlobulaires, délimitant
200 à 300 lobules testiculaires, contenant plusieurs tubes séminifères.
2.1-lobule testiculaire:
-Chaque lobule renferme 2 à 4 tubes séminifères ( 1000 tubes par testicule).
-Les tubes d'un lobule s'ouvrent dans un tube droit (TD) qui se jette dans le réseau
du Rete testis (RT).
-Entre les tubes séminifères, on retrouve un tissu conjonctif riche en vaisseaux sanguins et
lymphatiques. Il renferme de petits îlots de cellules endocrines, les cellules de Leydig, dont
l'ensemble forme la glande interstitielle du testicule
2.2-Les tubes séminifères:
-Les tubes séminifères sont les structures exocrines du testicule.
-Ils sont très longs et flexueux : 30cm -1m de long, 150-300μm de diamètre.
-Chaque tube est limité par la gaine péritubulaire ou membrane propre entourant
l’épithélium séminal.
2.2.1- La membrane propre:
C’est une membrane stratifiée organisée en trois plans, avec de dedans en dehors :
-Une lame basale interne.
-Un plan de cellules myoïépithéliales (semblables à des cellules musculaires lisses)
enchevêtrées avec des fibres de collagènes.
-Une fine couche de fibroblastes.
Rôle:
-Cette membrane est un intermédiaire obligatoire entre les capillaires péritubulaire et
l'épithélium séminal.
-Elle participe à la "barrière hémato-séminale" et joue un rôle actif dans les échanges
métaboliques.
2.2.2-L’épithélium séminal:
Apparait stratifié, reposant sur la membrane basale, il est constitué par :
-les cellules de la ligne germinale.
-les cellules somatiques : cellules de Sertoli.
2.2.2.1- les cellules germinales:
-C’est l’ensemble des éléments qui, à partir d’une cellule souche ou spermatogonie
aboutit au gamète mâle ou spermatozoïde.
-Une spermatogonie -> 16 spermatides -> 16 spermatozoïdes.
-Leur multiplication et leur maturation se font dans l'épaisseur de l'épithélium.
LA SPERMATOGENESE :
- C’ est l'ensemble des phénomènes qui, des spermatogonies, cellules diploïdes (2n
chromosomes), aboutissent aux spermatozoïdes, gamètes masculins haploïdes (n
chromosomes).
-Elle dure chez l’homme 74 jours.
Cellules de la phase de multiplication : spermatogonies
-Sont situées en périphérie des tubes .Cellules de petite taille.
-Trois catégories :
Spermatogonies Ad (dark) à noyau dense ,cellules souches de réserve.
Spermatogonies Ap (pale) à noyau clair.
Spermatogonies B : chromatine en amas.
Cellules de la phase de méiose : spermatocytes
-Issus des spermatogonies B -> spermatocytes I (1er ordre)
-1ère division de la méiose: spermatocytes I -> spermatocytes II (2e ordre)
-2ème division de la méiose: spermatocytes II -> spermatides
Cellules de la phase de maturation : spermatides
-1 spermatide -> 1 spermatozoïde : SPERMIOGENESE
- cellule de petite taille, ovoïde à noyau rond et clair, avec un appareil de Golgi
Juxta-nucléaire.
-maturation du spermatide en spermatozoïde:
taille du noyau diminue avec densification de la chromatine.
formation de l’acrosome -> appareil de Golgi.
Développement du flagelle à partir du centriole distal.
Modification du cytoplasme.
Spermatozoïde :
-Cellule arrivée à la maturation et est libérée dans la lumière du tube séminifère.
-Ils sont transportés par le liquide séminal à travers les tubes droits et le rete testis puis
dans les voies excrétrices.
-Aspect cytologique : cellule allongée de 60 μm
-composée de trois parties : la tête, le col et la queue ou flagelle
Les étapes de la spermiogénése :
2.2.2.2-Cellule de Sertoli:
- Grande cellule reposant sur la lame basale et dont le pôle apical est au niveau de la
lumière du tube séminifère.
-Contour irrégulier avec prolongements cytoplasmiques entre les cellules germinales.
-Cytoplasme riche en organites.
-Système de jonction entre cellules de Sertoli et cellules germinales
Fonctions :
Support, protection et nutrition des cellules germinales:
- cohésion entre les composants de la lignée germinale et déplacement des cellules
germinales vers la lumière.
-protection contre les agressions immunologiques.
-échanges métaboliques cellules germinales / cellules de Sertoli (épithélium séminal
. non vascularisé)
Sécrétion d’un liquide qui circule dans les voies génitales (transport des spzs)
synthèse de protéines:
-ABP (androgen binding protein) ->transport testostérone
- Inhibine (->rétrocontrôle de la sécrétion FSH)
2.3- La glande interstitielle : les cellules de Leydig
Entre les tubes séminifères : un tissu conjonctif lâche très vascularisés au sein duquel
sont différenciées des cellules endocrines : les cellules de Leydig.
Cellules polyédriques a noyau arrondi.
Possèdent les caractéristiques des cellules élaborant des hormones stéroïdes :
mitochrondries à crêtes tubulaires, REL, inclusions lipidiques.
Elaborent les androgènes testiculaires (testostérone) -> maintien et intégrité de la
lignée germinale. Son activité est sous le contrôle de la LH antéhypophysaire.
3-HISTOPHYSIOLOGIE:
Les testicules assurent deux rôles essentiels:
- fonction exocrine: la formation des spermatozoïdes.
- fonction endocrine: la sécrétion d'hormones stéroïdes (androgènes, essentiellement la
testostérone)
Régulation des fonctions testiculaires:
-Elle est assurée par les deux hormones hypophysaires(FSH,LH) qui contrôlent
à la fois la fonction exocrine et la fonction endocrine du testicule.
-LH stimule les cellules de Leydig : la production d'androgènes.
-Les androgènes stimulent la spermatogenèse.
-FSH en synergie avec la testostérone, stimule l'activité des cellules de Sertoli
et la spermatogenèse.
4-APPLICATION CLINIQUE :
-Cryptorchidie (testicule ectopique) : au cours du développement, le testicule reste
dans la cavité abdominale ou le canal inguinal, la température corporelle normale (37 à
38°C) inhibe la spermatogenèse. La cryptorchidie non traitée augmente fortement le
risque de tumeurs testiculaires
-Les oreillons : infection virale systémique au cours de laquelle on observe dans 20 à
30 % des cas, une orchite aigue.
-Varicocèle : due à une dilatation anormale des veines du cordon spermatique, c’est
l’une des conséquences est la diminution de la production des spermatozoïdes.
Vous aimerez peut-être aussi
- Histologie - Tubes Séminifère Et SpermatogéneseDocument7 pagesHistologie - Tubes Séminifère Et Spermatogéneseaacer3976Pas encore d'évaluation
- Morphologie Fonctionnelle Des Organes Du Système Génital MasculinDocument8 pagesMorphologie Fonctionnelle Des Organes Du Système Génital MasculinanouarPas encore d'évaluation
- 1 La Spermatogenese CoursDocument11 pages1 La Spermatogenese CoursNoahPas encore d'évaluation
- 4 - BDR - Physiologie, Régulation Et Signalisation de L'axe Gonadotrope Masculin (Partie 1)Document26 pages4 - BDR - Physiologie, Régulation Et Signalisation de L'axe Gonadotrope Masculin (Partie 1)Hay LinPas encore d'évaluation
- MI5 Genetique Reproduction Developpement Histologie de L Appareil Genital Pellestor2Document10 pagesMI5 Genetique Reproduction Developpement Histologie de L Appareil Genital Pellestor2Djallal HassaniPas encore d'évaluation
- App Genital MasculinDocument10 pagesApp Genital MasculinLolo KawtchiPas encore d'évaluation
- Biologie Complet S2Document104 pagesBiologie Complet S2K Walid100% (1)
- UE Spé 12 Histologie de L'appareil Génital Masculin FellmannDocument21 pagesUE Spé 12 Histologie de L'appareil Génital Masculin Fellmannbilelsta97Pas encore d'évaluation
- CoursDocument15 pagesCoursDaniel TeyouPas encore d'évaluation
- COURS D'embryologie-ConvertiDocument24 pagesCOURS D'embryologie-ConvertiAnas IsmailPas encore d'évaluation
- La Spermatogenèse CoursDocument11 pagesLa Spermatogenèse CoursNadjib A. NedjarPas encore d'évaluation
- Embryo23 03-GametogeneseDocument9 pagesEmbryo23 03-GametogeneseChouaib MeraoumiaPas encore d'évaluation
- 2Document62 pages2Sofiane BousifePas encore d'évaluation
- Chapitre 2 Anatomie Des GonadesDocument3 pagesChapitre 2 Anatomie Des GonadesSidnooma ZONGOPas encore d'évaluation
- L2S2 - PHY4 - Appareil ReproducteurDocument7 pagesL2S2 - PHY4 - Appareil ReproducteurMariaPas encore d'évaluation
- Embryologie 1 - Les GametesDocument5 pagesEmbryologie 1 - Les GametesAmirou Baby MixicoPas encore d'évaluation
- EmbryologieDocument4 pagesEmbryologieWissem La TlemcenienePas encore d'évaluation
- Fichier Produit 2164Document20 pagesFichier Produit 2164boh jeanPas encore d'évaluation
- Biologie Animale GametogeneseDocument23 pagesBiologie Animale GametogeneseRodo KoulPas encore d'évaluation
- Appareil Génital Masculin - Anatomie Et PhysiologieDocument7 pagesAppareil Génital Masculin - Anatomie Et Physiologieۥٰۥٰۥٰ ۥٰۥٰۥٰPas encore d'évaluation
- EmbryologieDocument10 pagesEmbryologienada hajjiPas encore d'évaluation
- L Appreil Reproducteur de L HommeDocument88 pagesL Appreil Reproducteur de L HommeFouzia ChouliPas encore d'évaluation
- Embryologie A1Chapitre1Gamétogénèse PDFDocument24 pagesEmbryologie A1Chapitre1Gamétogénèse PDFVéto SamPas encore d'évaluation
- CHAPITRE 2.1. La Spermatogenèse 2017Document12 pagesCHAPITRE 2.1. La Spermatogenèse 2017chahinda lakroutPas encore d'évaluation
- Biologie Animale GénéraleDocument41 pagesBiologie Animale GénéraleredPas encore d'évaluation
- 4 APPAREIL GENITAL MASCULIN WordDocument10 pages4 APPAREIL GENITAL MASCULIN WordFaïsole Adimou OlaPas encore d'évaluation
- Chapitre I Les Premieres Cellules Du DeveloppementDocument13 pagesChapitre I Les Premieres Cellules Du DeveloppementŽdn ÂśšiaPas encore d'évaluation
- TP BIOS 3096 - Séance 2 - 2022Document13 pagesTP BIOS 3096 - Séance 2 - 2022Juan BlackspiritPas encore d'évaluation
- Les Organes Genitaux PowerPointDocument97 pagesLes Organes Genitaux PowerPointDiadie FofanaPas encore d'évaluation
- 1 Fonction Genitale MaleDocument16 pages1 Fonction Genitale Malegeorge.guergourPas encore d'évaluation
- Appareil Génital MasculinDocument4 pagesAppareil Génital MasculinSam DelsiPas encore d'évaluation
- TP D'histologie N 1Document3 pagesTP D'histologie N 1Aya MedkouriPas encore d'évaluation
- Travail, Système Génital MasculinDocument37 pagesTravail, Système Génital MasculinLouange Prisca IRIHOPas encore d'évaluation
- SpermatogénèseDocument13 pagesSpermatogénèseLGGPRONEPas encore d'évaluation
- 01-La Spermatogenèse CoursDocument8 pages01-La Spermatogenèse CoursBook Hunter100% (1)
- Gamétogenèse HFDocument138 pagesGamétogenèse HFmkdqhp8rwdPas encore d'évaluation
- TD 1 Biologie Animale 2Document6 pagesTD 1 Biologie Animale 2naada5434Pas encore d'évaluation
- Chapitre II SpermatogenèseDocument6 pagesChapitre II SpermatogenèseDel HadPas encore d'évaluation
- Physiologie Sexuelle MasculinefDocument30 pagesPhysiologie Sexuelle Masculinefsteel gamPas encore d'évaluation
- 1 Eléments Sexuels (France)Document23 pages1 Eléments Sexuels (France)MACON824Pas encore d'évaluation
- Gaméto FécondDocument46 pagesGaméto FécondHASNA BENBARKAPas encore d'évaluation
- Cours de Biologie Animale 2021Document31 pagesCours de Biologie Animale 2021Nãřímäñ KŁayPas encore d'évaluation
- CoursDocument13 pagesCoursHachem BelhouchetPas encore d'évaluation
- 1-Appareil Génital Masculin PDFDocument20 pages1-Appareil Génital Masculin PDFahlemmPas encore d'évaluation
- CM 2 Maturations Post TesticulairesDocument19 pagesCM 2 Maturations Post Testiculairesdonduciel842Pas encore d'évaluation
- Résumé - GamétogénèseDocument3 pagesRésumé - GamétogénèseRafaPas encore d'évaluation
- Les Systèmes Reproducteurs SynthèseDocument7 pagesLes Systèmes Reproducteurs SynthèseSabah MaliatiPas encore d'évaluation
- Histologie de Lappareil Génital de L'hommeDocument50 pagesHistologie de Lappareil Génital de L'hommeDenisco NkemgnePas encore d'évaluation
- Resumé Du Cours Et Corrigé Bac 22Document195 pagesResumé Du Cours Et Corrigé Bac 22Rcd Degage DegagePas encore d'évaluation
- Embryologie GénéraleDocument44 pagesEmbryologie GénéraleMariem Nejima100% (1)
- Anatomie Et Physiologie Du Système Reproducteur de L'hommeDocument75 pagesAnatomie Et Physiologie Du Système Reproducteur de L'hommeMeryeme AbddaouiPas encore d'évaluation
- Cours Bnouham Partiei 2014 2015Document94 pagesCours Bnouham Partiei 2014 2015againPas encore d'évaluation
- Appareil Génital FémininDocument4 pagesAppareil Génital FémininSam DelsiPas encore d'évaluation
- AZ EmbryologieDocument15 pagesAZ Embryologietim SssPas encore d'évaluation
- L - Ovaire - 2019 2020Document12 pagesL - Ovaire - 2019 2020aacer3976Pas encore d'évaluation
- EMBRYOLOGIE NOTES Final PDFDocument32 pagesEMBRYOLOGIE NOTES Final PDFmadaulePas encore d'évaluation
- Embryologie Humaine Polycopie PDF 1Document111 pagesEmbryologie Humaine Polycopie PDF 1LAFAYPas encore d'évaluation
- Chapitre I.1docxDocument8 pagesChapitre I.1docxa.itatahinePas encore d'évaluation
- Hormones: Les Grands Articles d'UniversalisD'EverandHormones: Les Grands Articles d'UniversalisPas encore d'évaluation
- Sexualisation en biologie: Les Grands Articles d'UniversalisD'EverandSexualisation en biologie: Les Grands Articles d'UniversalisPas encore d'évaluation
- 5 - Grosses BoursesDocument24 pages5 - Grosses Boursesanaischauvin12Pas encore d'évaluation
- Comment Traiter La Prostate ? Savoir Vivre Spiritualité PDFDocument4 pagesComment Traiter La Prostate ? Savoir Vivre Spiritualité PDFHadji BienfaiteurPas encore d'évaluation
- Cryptorchidie, Chirurgie Du Testicule Non DescenduDocument9 pagesCryptorchidie, Chirurgie Du Testicule Non DescenduMarcky EverHard Pagniez100% (2)
- Ectopie TesticulaireDocument3 pagesEctopie TesticulaireTreycia PamboPas encore d'évaluation
- La Récolte de L'étalonDocument40 pagesLa Récolte de L'étalonAntoine ozenne (Titouane)Pas encore d'évaluation
- Anatomie de L'appareil Genital MasculinDocument11 pagesAnatomie de L'appareil Genital MasculinBah LandryPas encore d'évaluation
- Anatomie de l'URETREDocument10 pagesAnatomie de l'URETRESaad AnnattahPas encore d'évaluation
- App Genital MasculinDocument90 pagesApp Genital MasculinAbdul Koudouss KonePas encore d'évaluation
- 5 16 1 PBDocument5 pages5 16 1 PBOum BanatPas encore d'évaluation
- Physio2an13 Iii4 Appareil Genital MasculinDocument7 pagesPhysio2an13 Iii4 Appareil Genital MasculinPierre Ralph Claude MATHURINPas encore d'évaluation
- CryptorchidieDocument18 pagesCryptorchidieTreycia PamboPas encore d'évaluation
- Controler Ejaculation - Répéter À Bon Escient Avec Les Conseils Sur L'ejaculation Precoce Que Vous Pouvez UtiliserDocument2 pagesControler Ejaculation - Répéter À Bon Escient Avec Les Conseils Sur L'ejaculation Precoce Que Vous Pouvez Utilisernurse0sunPas encore d'évaluation
- Segmentation Conduit Déférent - CopieDocument8 pagesSegmentation Conduit Déférent - CopieMARWA RAHOUHIPas encore d'évaluation
- Reproduction Masculine Bil Falle9i - WWW - Bac.org - TNDocument3 pagesReproduction Masculine Bil Falle9i - WWW - Bac.org - TNIssamJridikPas encore d'évaluation
- SpermatogénèseDocument13 pagesSpermatogénèseLGGPRONEPas encore d'évaluation
- Azoo SpermieDocument4 pagesAzoo SpermiealmnaouarPas encore d'évaluation
- Grosses Bourses PDFDocument10 pagesGrosses Bourses PDFjoe rosé100% (1)
- Comment Traiter La Stérilité Masculine L'azoospermie, L'oligospermie ? Savoir Vivre Spiritualité PDFDocument5 pagesComment Traiter La Stérilité Masculine L'azoospermie, L'oligospermie ? Savoir Vivre Spiritualité PDFHadji BienfaiteurPas encore d'évaluation
- Fichir Article 3124Document6 pagesFichir Article 3124Oum BanatPas encore d'évaluation
- Malform Ations Congenitales Du GarconDocument56 pagesMalform Ations Congenitales Du Garconwooden latexPas encore d'évaluation
- Série N°1 Avec Correction - La Fonction Reproductrice Masculine - Bac ScienceDocument30 pagesSérie N°1 Avec Correction - La Fonction Reproductrice Masculine - Bac ScienceAmina Ben AbdallahPas encore d'évaluation
- Pfeffer RGODocument6 pagesPfeffer RGOdjasmi mohamedPas encore d'évaluation
- PCEM1 2008 Cours 8 UrogenitalDocument28 pagesPCEM1 2008 Cours 8 UrogenitalphilippefrPas encore d'évaluation
- RP 177 Dos PeycelonDocument4 pagesRP 177 Dos PeycelonMamadou Lamarana SowPas encore d'évaluation
- Scrotum Et TesticuleDocument36 pagesScrotum Et Testiculevaryvira6677Pas encore d'évaluation
- RECOLTE de LA SEMENCE de CHAT (Felis Catus) PAR Electroejaculation Et Par Dissection de L'epididymeDocument100 pagesRECOLTE de LA SEMENCE de CHAT (Felis Catus) PAR Electroejaculation Et Par Dissection de L'epididymeNechifor CristianPas encore d'évaluation
- Andrologie Blesses MedllairesDocument53 pagesAndrologie Blesses MedllairesRGDES SantePas encore d'évaluation
- Correction de Principale 2014Document4 pagesCorrection de Principale 2014Hà DirPas encore d'évaluation
- Anatomie Physiologie MasculDocument32 pagesAnatomie Physiologie MasculChristian NgalaPas encore d'évaluation