Académique Documents
Professionnel Documents
Culture Documents
Le Placenta
Transféré par
chachawichoublidia20010 évaluation0% ont trouvé ce document utile (0 vote)
10 vues2 pagesCopyright
© © All Rights Reserved
Formats disponibles
DOCX, PDF, TXT ou lisez en ligne sur Scribd
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme DOCX, PDF, TXT ou lisez en ligne sur Scribd
0 évaluation0% ont trouvé ce document utile (0 vote)
10 vues2 pagesLe Placenta
Transféré par
chachawichoublidia2001Droits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme DOCX, PDF, TXT ou lisez en ligne sur Scribd
Vous êtes sur la page 1sur 2
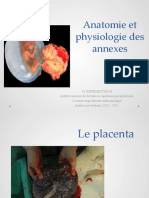
Le placenta
Le placenta est une structure extra-embryonnaire dérivée du zygote. Le placenta est un organe
transitoire indispensable au maintien de la gestation. Il se développe à l'interface entre la mère et le
fœtus .Il est constitué de tissus maternels (les caduques) et de tissus fœtaux (le chorion placentaire). Il
a des fonctions nutritive, respiratoire, excrétrice, endocrine et immunologique.
Le placenta est villeux, décidual et hémochorial.
Le chorion placentaire est constitué de
1- mésenchyme extra-embryonnaire
2- cytotrophoblaste,
3- syncitiotrophoblaste.
La plaque basale est constituée de :
1-syncitiotrophoblaste
2- cytotrophoblaste
3-Couche basilaire
1)MISE EN PLACE DES VILLOSITES
Le cytotrophoblaste est entouré par le syncitiotrophoblaste. Dans le syncitiotrophoblaste vont
apparaître des cavités (=lacunes).le syncitiotrophoblaste continu à éroder l’endomètre (couche
fonctionnelle=caduque). Des vaisseaux sont érodés et le sang va se répandre dans ces lacunes.
1) Mise en place des villosités
a/ les villosités trophoblastiques primaires J13-J15.
Au pourtour de l'embryon des travées radiaires cytotrophoblastiques apparaissent entourées de
syncitiotrophoblaste entre les lacunes : ce sont les VILLOSITES TROPHOBLASTIQUES PRIMAIRES.
b/ villosités trophoblastiques secondaires J15-J18
Le volume des lacunes augmente et forment les chambres intervilleuses remplies de sang maternel.
L'axe des villosités primaires est envahi par le mésenchyme extra-embryonnaire de la cavité choriale
pour former les VILLOSITES CHORIALES SECONDAIRES
c/ villosités trophoblastiques tertiaires J19-J21 les vaisseaux apparaissent dans l’axe des villosités
secondaires choriales. les vaisseaux se trouvant dans les villosités choriales vont se raccorder aux
vaisseaux ombilicaux-allantoïdiens.
L’extrémité de la villosité va percer le SyncytioT permettant au CytoT de s’étendre au contact de la
muqueuse utérine pour former une coque cytotrophoblastique complète entourant totalement
l’embryon.
2) LE DEVELOPPEMENT DES VILLOSITES PLACENTAIRES
La prolifération des villosités choriales va se faire de deux manières :
- par ramification et arborisation des villosités
- et par bourgeonnement direct de la paroi villositaire. Il existe 2 types de villosités, les villosités
flottantes ou libres et les villosités crampons.
Certains troncs de 3ème ordre vont jusqu’à la plaque basale et forment les villosités crampons.
Des cloisons incomplètes ou septa apparaissent par le plissement de la plaque basale qui remonte
mais n’atteint pas la plaque choriale (au 4eme mois).
Chaque chambre intervilleuse contient 1 à 3 troncs villositaires . l’ensemble des 2 structures (septa +
chambre) forme le cotylédon. Il y a environ 15 à 25 cotylédons dans le placenta humain.
.
3)MISE EN PLACE DES CADUQUES
A l’implantation la muqueuse utérine va se transformer. Les cellules conjonctives deviennent des
cellules déciduales. Cet endomètre modifié prend alors le nom de CADUQUE ou DECIDUALE. On
distingue 3 caduques ou 3 déciduales :
1-Caduque basilaire : située entre l’embryon et le myomètre (muscle utérin) correspond à la partie
maternelle du placenta
2-Caduque réfléchie ou ovulaire : entre l’embryon et la lumière de la cavité utérine. Entre la 8e et la
12e semaine les villosités choriales caduque réfléchie régressent laissent place à un chorion lisse
3-Caduque pariétale : entre le myomètre et la lumière utérine
LA CIRCULATION PLACENTAIRE
1/La circulation fœtale :
Les capillaires des villosités sont reliés aux vaisseaux ombilicaux. Le sang fœtal arrive par les deux
artères ombilicales dans les villosités et le retour par l’unique veine ombilicale.
2/La circulation placentaire maternelle :
Les artères spiralées, désormais dites utéro-placentaires se sont ouvertes dans la chambre
intervilleuse à la fin de la 2ème semaine. Le sang maternel est projeté dans la chambre intervilleuse de
façon intermittente et se dirige de la région choriale vers les abouchements des veines utéro
placentaires localisés sur l'étendue de la plaque basale
3/ Les échanges fœto-maternels
La barrière placentaire sépare le sang maternel du sang embryonnaire-fœtal. elle est formée au 1er
trimestre par le syncytiotrophoblaste, le cytotrophoblaste , le mésenchyme des villosités et la paroi
des capillaires sanguins fœtaux.Au 4eme le cytotrophoblaste disparait
Du sang maternel vers le sang fœtal : échanges d'O2 , d'eau et électrolytes, glucides, lipides et
protides, vitamines. Le transport à travers la barrière placentaire s’opère par différents moyens :
- Diffusion passive, par exemple O2, CO2, H2O et stéroïdes ;
-Diffusion facilitée par transporteurs d’ions et molécules organique (glucose, acides aminés) ;
-Transport actif d’ions, utilisant de l’énergie (ATP);
-Endocytose directe avec dégradation des molécules et indirecte, sans dégradation, grâ ce à des
récepteurs.
Le placenta est capable de synthétiser de nombreuses hormones protéiques voisines des hormones
hypophysaires et hypothalamiques.Parmi lesquelles :
Gonadotrophine chorionique humaine (HCG) agoniste de la LH. Elle est secrétée à partir du J7 par le
synciotrophoblaste .La progestérone et Les œstrogènes….
A TERME
Le placenta à terme se présente comme un disque de 18 à 20 cm de diamètre de 4 à 5 cm d'épaisseur.
Une face fœtale ou choriale lisse, luisante. Elle est tapissée par l'amnios sur elle s'insère le cordon
ombilical.
Une face maternelle qui est recouverte par la caduque basale
LES PRINCIPALES PATHOLOGIES DU PLACENTA:
1- Infarctus placentaires : Hématomes rétro placentaires ils correspondent à des collections de sang
entre le placenta et l'utérus secondaires à la rupture d'une artère utéro-placentaire.
2-Mô le hydatiforme : tumeur placentaire à potentiel malin. La mô le est constituée de villosités
kystiques avasculaires. Il existe une hyperplasie du cytotrophoblaste et du syncitiotrophoblaste. Il n'y
a pas structure embryonnaire..
3-Placenta accreta : il comporte des villosités qui s'implantent directement sur le myomètre.
4-Placenta prævia : il résulte d'une implantation trop basse dans l’utérus.
Vous aimerez peut-être aussi
- Procréation: Les Grands Articles d'UniversalisD'EverandProcréation: Les Grands Articles d'UniversalisPas encore d'évaluation
- Sexualisation en biologie: Les Grands Articles d'UniversalisD'EverandSexualisation en biologie: Les Grands Articles d'UniversalisPas encore d'évaluation
- Le Placenta: DR AdjouriDocument42 pagesLe Placenta: DR AdjouriSofiane BousifePas encore d'évaluation
- PlacentaDocument8 pagesPlacentaHayet DegboudjPas encore d'évaluation
- 8 - PlacentaDocument12 pages8 - Placentalakeabdellah122.mPas encore d'évaluation
- Demande DUOPHARMDocument3 pagesDemande DUOPHARMDjily MbayePas encore d'évaluation
- Annexes EmbryonnairesDocument14 pagesAnnexes EmbryonnairesDrissPas encore d'évaluation
- Embryologie.annexes Embryonnaires( Facultatif)Document21 pagesEmbryologie.annexes Embryonnaires( Facultatif)Sah RkmPas encore d'évaluation
- PlacentaDocument35 pagesPlacentafatoutraore2345Pas encore d'évaluation
- Chapitre 8 Annexes Embryonnaires-FinalDocument9 pagesChapitre 8 Annexes Embryonnaires-FinalVéto SamPas encore d'évaluation
- Développement Placentaire - Cours Maïeutique JOGUET P1 03-2011 - UE8 - UE11Document4 pagesDéveloppement Placentaire - Cours Maïeutique JOGUET P1 03-2011 - UE8 - UE11Université des AntillesPas encore d'évaluation
- Les Annexes Embryonnaires: 1. L'AmniosDocument40 pagesLes Annexes Embryonnaires: 1. L'AmniosSofiane BousifePas encore d'évaluation
- Chap9 Circulation FoetoDocument6 pagesChap9 Circulation FoetoLydie SikumbiliPas encore d'évaluation
- Cours de Périnatalité 2023Document21 pagesCours de Périnatalité 2023rb8jzgsbqhPas encore d'évaluation
- 09 - Annexes Et Placenta.Document32 pages09 - Annexes Et Placenta.7d4bww52jtPas encore d'évaluation
- Annexes FoetalesDocument45 pagesAnnexes FoetalesStéphanie AGOSSADOUPas encore d'évaluation
- Les Annexes Des Mammifères: Entre Le Fœtus Et L'utérus de La MèreDocument11 pagesLes Annexes Des Mammifères: Entre Le Fœtus Et L'utérus de La MèreHyerin ParkPas encore d'évaluation
- PlacentaDocument34 pagesPlacentaMohamedBahmedPas encore d'évaluation
- Unité FoetoplacentaireDocument10 pagesUnité FoetoplacentaireLydie SikumbiliPas encore d'évaluation
- 2 Fonction Génitale FemelleDocument15 pages2 Fonction Génitale Femellegeorge.guergourPas encore d'évaluation
- Cours 3 M.aknoun SailDocument9 pagesCours 3 M.aknoun Sailabderrahmanecherchour510Pas encore d'évaluation
- Cours D'obstetrique DiapoDocument170 pagesCours D'obstetrique Diapojuniorebinda93% (14)
- Chapitre 2.1 - Placenta Et Membranes Amniotiques PDFDocument52 pagesChapitre 2.1 - Placenta Et Membranes Amniotiques PDFayoubPas encore d'évaluation
- 10 - Les Annexes EmbryonnairesDocument9 pages10 - Les Annexes EmbryonnairesmiloudininjaPas encore d'évaluation
- Anatomie app geni fem et masc MED 1 UKMDocument36 pagesAnatomie app geni fem et masc MED 1 UKMminaciss90Pas encore d'évaluation
- Deuxieme Semaine Du Developpement Humain L1S2 21 Mai 2021Document30 pagesDeuxieme Semaine Du Developpement Humain L1S2 21 Mai 2021nanemafabricewilliamPas encore d'évaluation
- Embryo23 05-2mois Devellopement PDFDocument30 pagesEmbryo23 05-2mois Devellopement PDFChouaib MeraoumiaPas encore d'évaluation
- La Troisième Semaine Du Dével OKDocument8 pagesLa Troisième Semaine Du Dével OKEdna windiam LaubouetPas encore d'évaluation
- Cours ReproductionDocument7 pagesCours ReproductionBen MabPas encore d'évaluation
- Chap 5Document14 pagesChap 5Mamadou lamine DiattaPas encore d'évaluation
- PlaceDocument31 pagesPlaceSam AkdaderPas encore d'évaluation
- Annexes EmbryonnairesDocument74 pagesAnnexes EmbryonnairesYacouba DialloPas encore d'évaluation
- Le Disque Embryonnaire DidermiqueDocument22 pagesLe Disque Embryonnaire DidermiqueNã DāPas encore d'évaluation
- Formation de L'appareil DigestifDocument8 pagesFormation de L'appareil DigestifSunset ShimmerPas encore d'évaluation
- Vie IntrautérineDocument4 pagesVie IntrautérineTchamtiouo CarestPas encore d'évaluation
- L - Ovaire - 2019 2020Document12 pagesL - Ovaire - 2019 2020aacer3976Pas encore d'évaluation
- Physiologie Du Placenta (DR Kemfang) M1 2015Document46 pagesPhysiologie Du Placenta (DR Kemfang) M1 2015Serge TresorPas encore d'évaluation
- Le Placenta PDFDocument60 pagesLe Placenta PDFKhoudia Sy CamaraPas encore d'évaluation
- Partager 4 - 6012414105082662921Document32 pagesPartager 4 - 6012414105082662921rachamalakrizkPas encore d'évaluation
- EmbryologieDocument14 pagesEmbryologiedanica2009Pas encore d'évaluation
- Annexes Embryonnaires PDFDocument4 pagesAnnexes Embryonnaires PDFCissé DjibrilPas encore d'évaluation
- La Segmentation Chez L'oiseauDocument11 pagesLa Segmentation Chez L'oiseauUMagis Itsfx-Itsa AntadyPas encore d'évaluation
- Annexes Du FoetusDocument16 pagesAnnexes Du FoetusAMI ChanPas encore d'évaluation
- 2eme Semaine de EmbryologieDocument29 pages2eme Semaine de EmbryologieMira AmiraPas encore d'évaluation
- 2 - Appareil Génital FémininDocument24 pages2 - Appareil Génital FémininYo miPas encore d'évaluation
- Résumé Des 4 Semaines - La Chronologie Du Développement EmbryonnaireDocument4 pagesRésumé Des 4 Semaines - La Chronologie Du Développement Embryonnairenacim fethy halesPas encore d'évaluation
- A. Copie de 4ème Semaine deDocument3 pagesA. Copie de 4ème Semaine deILHEM RAMDA100% (1)
- Deuxieme SemaineDocument5 pagesDeuxieme SemaineLysongo OruPas encore d'évaluation
- 2e Sem DVPT EmbryDocument9 pages2e Sem DVPT Embryroger kinaPas encore d'évaluation
- Fichier Produit 2176Document26 pagesFichier Produit 2176falida compaorePas encore d'évaluation
- 10 - Ovogenèse Et FolliculogénèseDocument18 pages10 - Ovogenèse Et Folliculogénèsedjamila benaissaPas encore d'évaluation
- Fecondation Et EmbriologieDocument22 pagesFecondation Et EmbriologieDjily MbayePas encore d'évaluation
- Embryogenèse Et Developpement Foetal 2024Document14 pagesEmbryogenèse Et Developpement Foetal 2024KobePas encore d'évaluation
- 2 - BDR - Axe Femme Partie 1Document14 pages2 - BDR - Axe Femme Partie 1Hay LinPas encore d'évaluation
- Appareil GenitalDocument9 pagesAppareil GenitalYoucef HoualefPas encore d'évaluation
- Anatomie Et Physiologie Des AnnexesDocument34 pagesAnatomie Et Physiologie Des AnnexesBlaack LotusPas encore d'évaluation
- Appareil Genital de La Femme 2024 - 1Document8 pagesAppareil Genital de La Femme 2024 - 1KobePas encore d'évaluation
- Histologie de L'ovaireDocument25 pagesHistologie de L'ovairemalakzerizer2005Pas encore d'évaluation
- Histologie Des OvairesDocument5 pagesHistologie Des OvairesDel Had100% (1)
- A. 2 - 2eme Semaine Du deDocument25 pagesA. 2 - 2eme Semaine Du deILHEM RAMDAPas encore d'évaluation
- TD N°3 S.AlimentairesDocument45 pagesTD N°3 S.AlimentairesSagacious IvejutenPas encore d'évaluation
- Corrigé Oulala A1 - Association FPADocument16 pagesCorrigé Oulala A1 - Association FPAespoirPas encore d'évaluation
- 14 Systeme Éducatif Algérien PDFDocument19 pages14 Systeme Éducatif Algérien PDFZeyneb Enseignante0% (1)
- Guide RDocument797 pagesGuide RKamel KamelPas encore d'évaluation
- Firestone (Kygo)Document3 pagesFirestone (Kygo)bengt_berglundPas encore d'évaluation
- Dell Emc Poweredge r650xs Technical Guide FRDocument61 pagesDell Emc Poweredge r650xs Technical Guide FRImen Makhlouf Ben AyedPas encore d'évaluation
- Série N°4 Gestion Comptable Des Stocks Bac 2022-2023Document4 pagesSérie N°4 Gestion Comptable Des Stocks Bac 2022-2023maaloulfarah8Pas encore d'évaluation
- Les Pratiques Funéraires Néolithiques Avant 3500 Av J-C en France Et Dans Les Régions LimitrophesDocument310 pagesLes Pratiques Funéraires Néolithiques Avant 3500 Av J-C en France Et Dans Les Régions LimitrophesGerardo Gómez RuizPas encore d'évaluation
- Eolienne CorrigeDocument6 pagesEolienne CorrigeJad AyaPas encore d'évaluation
- Liste Principale Des Candidats Admis Au Concours D'accès Au Master GMPMDocument1 pageListe Principale Des Candidats Admis Au Concours D'accès Au Master GMPMOutmane KachachPas encore d'évaluation
- Rapport PFE VFDocument82 pagesRapport PFE VFrarzi12100% (1)
- CGV SANIFER-Juillet 2022Document5 pagesCGV SANIFER-Juillet 2022Cyanno Michael RANDRIAMIADANARISOAPas encore d'évaluation
- Liste Dépicerie VégétarienneDocument2 pagesListe Dépicerie Végétariennesandrinemode100% (1)
- Statuts Renault Sa Ag 15.06.17Document20 pagesStatuts Renault Sa Ag 15.06.17aminata aboudramanePas encore d'évaluation
- Assainissement Lit Filtrant (SOTRALENTZ) Fiche-UtilisateurPLASTEPURDocument64 pagesAssainissement Lit Filtrant (SOTRALENTZ) Fiche-UtilisateurPLASTEPURValcenyPas encore d'évaluation
- Guide D Accompagnement - Le Petit PoucetDocument15 pagesGuide D Accompagnement - Le Petit Poucetآلبرت خلیلPas encore d'évaluation
- Presentation SoutenanceDocument25 pagesPresentation Soutenancemorris DUKULYPas encore d'évaluation
- Lettre de Motivation NACHAT OssamaDocument1 pageLettre de Motivation NACHAT OssamaOssama NachatPas encore d'évaluation
- Chapitre 2 Integration NumériqueDocument18 pagesChapitre 2 Integration NumériqueSarah BardiPas encore d'évaluation
- Normes Comptables InternationalesDocument10 pagesNormes Comptables InternationalesAbdou Diatta100% (1)
- Chap 1Document53 pagesChap 1hamid kamalPas encore d'évaluation
- 0 PDFDocument3 pages0 PDFДжалала ХілаліPas encore d'évaluation
- Exposé Durée Du Travail KASSOU FinalDocument27 pagesExposé Durée Du Travail KASSOU FinalAya BaroudiPas encore d'évaluation
- Bilan Hydrique Des Sols Et Recharge de La Nappe Profonde de La Plaine Du Gharb (Maroc) PDFDocument7 pagesBilan Hydrique Des Sols Et Recharge de La Nappe Profonde de La Plaine Du Gharb (Maroc) PDFBck RymPas encore d'évaluation
- Cloud ComputingDocument25 pagesCloud ComputinghalimPas encore d'évaluation
- EN 1090-2 01-07-2010 Cle783afcDocument20 pagesEN 1090-2 01-07-2010 Cle783afcfontainePas encore d'évaluation
- Marketing Comportement Consommateur DistributionDocument83 pagesMarketing Comportement Consommateur Distributionnguyen100% (2)
- Memoire FirewallDocument97 pagesMemoire FirewallLou LoulouPas encore d'évaluation
- Exercice Compta KchiriDocument9 pagesExercice Compta KchiriTàHàà ZRPas encore d'évaluation
- 07 Exos Prod Scalaire Geo RepereeDocument10 pages07 Exos Prod Scalaire Geo RepereeVitaliy BushuevPas encore d'évaluation