Académique Documents
Professionnel Documents
Culture Documents
PHYSIOLOGE DE L'AXE HYPOTHALAMO HYPOPHYSAIRE Poly
Transféré par
Fatima zahra Naciri0 évaluation0% ont trouvé ce document utile (0 vote)
5 vues4 pagesTitre original
PHYSIOLOGE DE L’AXE HYPOTHALAMO HYPOPHYSAIRE Poly
Copyright
© © All Rights Reserved
Formats disponibles
PDF, TXT ou lisez en ligne sur Scribd
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PDF, TXT ou lisez en ligne sur Scribd
0 évaluation0% ont trouvé ce document utile (0 vote)
5 vues4 pagesPHYSIOLOGE DE L'AXE HYPOTHALAMO HYPOPHYSAIRE Poly
Transféré par
Fatima zahra NaciriDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PDF, TXT ou lisez en ligne sur Scribd
Vous êtes sur la page 1sur 4
UNIVERSITE CONSTANTINE 3 Constantine, le 06/04/2021
FACULTE DE MEDECINE
SERVICE DE PHYSIOLOGIE
Pr. KHELIFI 2ière Année Médecine
PHYSIOLOGIE DE L’AXE HYPOTHALAMO HYPOPHYSAIRE
I- GENERALITES
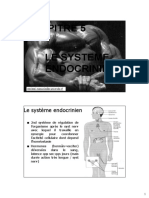
Le système endocrinien est constitué de l’ensemble des glandes endocrines, c’est le second système de régulation
de l’organisme, il fonctionne en synergie avec le SN. Il agit sur les cellules de l’organisme par l’intermédiaire
des hormones. La réponse des cellules cibles survient après un temps de latence de quelque seconde à plusieurs
jours. Il comprend le cerveau, les glandes endocrines, les hormones qu’elles sécrètent et les récepteurs
hormonaux
Il permet de réguler la croissance et le développement à tous les âges de la vie (de la croissance fœtale au
vieillissement), et permet à l’organisme de s’adapter aux différentes situations physiologique et pathologique,
garantissant ainsi l’homéostasie de l’individu.
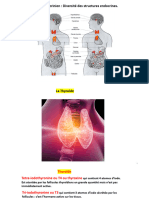
Les principales glandes endocrines sont : l’hypothalamus, qui fait partie intégrante du système nerveux mais qui
sécrète aussi des hormones, l’hypophyse, la thyroïde, les parathyroïdes, les surrénales, le pancréas (insuline et
glucagon) et les gonades.
II- ANATOMIE FONCTIONNELLE
L’hypothalamus, situé à la base de l’encéphale dans le plancher du troisième ventricule, est un centre nerveux
intégrateur très important qui présente une fonction endocrine. Il est sous le contrôle des centres supérieurs du
cerveau. C’est le principal organe d’intégration pour la régulation des milieux intérieurs, du rythme veille-
sommeil, ainsi que de la croissance, du développement corporel et mental et de la reproduction de l’espèce.
L’hypophyse est une glande endocrine appelée également glande pituitaire, elle est présente dans le cerveau de
tous les vertébrés, elle peut être considérée comme l’une des glandes endocrines les plus importantes par le
nombre des hormones qu’elle sécrète et par la variété des activités biologiques qu’elle contrôle. Elle se loge dans
la selle turcique juste au dessous de l’hypothalamus auquel elle est reliée par une tige appelée infundibulum ou
tige pituitaire contenant des fibres nerveuses et de petits vaisseaux sanguins. Elle est composée de 2 parties
morphologiquement et embryologiquement distinctes: l’adéno-hypophyse ou antéhypophyse, et la neuro-
hypophyse ou posthypophyse.
La posthypophyse est le lieu de stockage et de sécrétion d’hormones synthétisées par l’hypothalamus
Les relations entre l’hypothalamus et l’hypophyse sont de 2 types :
Relations d'ordre vasculaire avec l'antéhypophyse
Relation de continuité d'ordre nerveux avec la posthypophyse
L’axe hypothalamo-hypophysaire désigne l'ensemble des relations qui s'établissent entre l'hypothalamus et
l'hypophyse.
L'hypothalamus contrôle l'ensemble des fonctions hypophysaires et subit un rétrocontrôle hypophysaire ou des
organes cibles de l'hypophyse.
III- LES HORMONES HYPOTHALAMIQUE
Les neurones hypothalamiques sécrètent des neuromédiateurs activateurs ou inhibiteurs de la sécrétion des
hormones hypophysaires appelés Releasing Factors ou Facteurs de libération hormonale qui sont acheminés
d'abord le long des axones puis déversés dans le réseau vasculaire hypophysaire, qui les conduit jusqu'aux
cellules antéhypophysaires
Les liaisons avec la posthypophyse étant nerveuses, les hormones hypothalamiques sont acheminées le long des
axones jusqu'au lobe postérieur de l'hypophyse où elles sont stockées
A- LES FACTEURS DE LIBERATION HORMONALE
De nature polypeptidique
TRH (thyrotropin releasing hormone). CRH (Corticotropin Releasing Hormone)
Gn-RH ou LH-RH (Luteotropin Releasing Hormone).
GH-RH (Growth Hormone Releasing Hormone).
GHIH ou SRIF (Somatotropin Release Inhibiting Factor) ou Somatostatine
PIF (Prolactin Inhibiting Factor). PRH (Prolactin Releasing Factor)
B- LES HORMONES POSTHYPOPHYSAIRES
Elles sont fabriquées par l’hypothalamus mais stockées puis libérées par la posthypophyse.
2 hormones l’ADH et l’ocytocine qui présentent de grandes analogies structurales.
1- ARGININE VASOPRESSINE : HORMONE ANTIDIURETIQUE (ADH)
De nature peptidique, synthétisée dans le noyau supra-optique sous forme de préprohormone. Après clivage
l’ADH est stockée dans des granules neurosécrétoires qui sont transportés par les neurophysines II le long d’un
axone dans la posthypophyse, où elles sont stockées. L’ADH est libérée selon les besoins, en réponse à
l’hyperosomolalité ou à l’hypovolémie. Sa demie vie est très courte (quelques mn)
a- Stimulation de la sécrétion de l’ADH
- Stimulation osmotique : Les osmorécepteurs hypothalamiques sont très sensibles à des faibles variations (1-
2%) de l’osmolalité plasmatique. Une fois stimulés ils envoient des signaux aux cellules post hypophysaires qui
sécrètent alors rapidement de petite quantité d’ADH. On appelle set point le seuil d’osmolalité plasmatique à
partir duquel la sécrétion d’ADH commence. Ce set point varie d’un individu à l’autre entre 280 et 290
mOsmol/kg d’eau
Le seuil osmotique physiologique de sécrétion d’ADH correspond en moyenne à une osmolalité extracellulaire
de 280 mOsm/kg d’H2O. En dessous de ce seuil, la concentration d’ADH circulante est indétectable. Au-dessus
de ce seuil, la relation entre la sécrétion d’ADH et l’osmolalité plasmatique est linéaire, une augmentation de 1
mOsmole/Kg d’eau augmente de 0,5 pg/mL la concentration d’ADH circulante.
- stimulation volémique : Toute diminution du volume sanguin ou toute diminution de la pression artérielle
stimule la sécrétion d’ADH. Les récepteurs qui interviennent sont les barorécepteurs aortiques et carotidiens et
les volorécepteurs de l’oreillette droite. Ils sont sensibles à des variations de 15% de la volémie, l’hypophyse
répond à cette stimulation par la libération de grande quantité d’ADH.
b- Les récepteurs de l’ADH : trois types de récepteurs
Les récepteurs V1 : présents au niveau vasculaire et confèrent à l’ADH une action vasoconstrictive.
Les récepteurs V2 : situés à la membrane basolatérale des cellules du canal collecteur rénal et sont impliqués
dans la fonction de réabsorption d’eau par l’ADH
Les récepteurs V3 : situés au niveau des cellules corticotropes de l’antéhypophhyse.
c- Effets biologiques
- EFFETS SUR LE REIN : L’ADH a pour principal rôle
d’augmenter la perméabilité à l’eau du tube collecteur, en se
fixant au récepteur V2. Ce récepteur est couplé à une protéine G,
le second messager est l’AMPc.
La réponse cellulaire étant l’ouverture des aquaporine 2.
- Effets sur les vaisseaux : A forte concentration l’ADH agit
sur les récepteurs V1 des muscles lisses des artérioles, par
la voie de la phospholipase C et les IPP qui augmentent la concentration du Ca++ intracellulaire (Second
messager). Il en résulte une vasoconstriction et élévation de la PA. La vasoconstriction concerne les territoires
suivants: Peau, muscle squelettique, tissu adipeux, pancréas, thyroïde, artères mésentériques, coronaires et
cérébrales
- Effet sur l’antéhypophyse : elle stimule la sécrétion de l’ACTH par action sur le récepteur V1b ou V3 via la
voie de la phospholipase C, IPP, IP, le second messager étant le Ca++.
d- Régulation de la sécrétion
La sécrétion d’ADH est favorisée par l’hyperosmolarité, l’hypovolémie , l’angiotensine II, l’aldostérone et le
SNC. Cependant elle est inhibée par le froid et l’alcool
2- OCYTOCINE
C’est une hormone peptidique synthétisée par les noyaux para ventriculaire de l'hypothalamus et sécrétée par
l'hypophyse postérieure, agit principalement sur les muscles lisses de l'utérus et des glandes mammaires.
a- Effets biologiques
- L’ocytocine est une hormone utérotonique, elle entraîne la contraction du muscle lisse utérin et joue un rôle
important, dans l’initiation et le déroulement du travail au terme de la gestation. Dans l'utérus, le nombre de
récepteurs à l'ocytocine augmente en fin de grossesse, rendant toute stimulation de plus en plus efficace.
- Au niveau des seins, elle stimule les contractions des cellules myoépithéliales des lobules mammaires
permettant ainsi l’éjection de lait
L’ocytocine agit sur des récepteurs couplés à la protéine G présents sur la membrane des cellules musculaires
lisse de l’utérus et du sein, le mécanisme se fait pat la voie de la phospholipase C. Le second messager : Ca++
b- Régulation de la sécrétion
La dilation du col utérin pendant le travail stimule l’hypothalamus libérant ainsi l’ocytocine en grande quantité.
Les mouvements fœtaux et la pression sur le col utérin provoquent un stimulus nerveux vers l'hypothalamus.
La succion du mamelon permet une sécrétion de l’ocytocine au bout de 30 – 60s par voie reflexe.
Il existe un mécanisme de rétroaction positive (réflexe de Fergusson) : les contractions utérines stimulent la
libération de l’ocytocine par la posthypophyse. Le stress émotionnel et l’alcool inhibent la libération de
l’hormone
IV- HORMONES ANTEHYPOPHYSAIRES
On trouve dans la glande antéhypophysaire au moins 5 types de cellules. Ces cellules n’ont pas une activité
continue. Elles libèrent leurs produits de sécrétion par période ± longue.
On distingue :
Les cellules lactotropes : sécrétant la prolactine qui agit sur les glandes mammaires.
Les cellules somatotropes : sécrétant l’hormone de croissance qui agit sur l’os, le muscle, le tissu adipeux
et le foie.
Les cellules corticotropes : sécrètent l’ACTH qui agit sur le cortex surrénalien.
Les cellules thyréotropes : sécrétant la TSH qui agit sur la thyroïde.
Les cellules gonadotropes : sécrétant les gonadotrophines LH et FSH qui agissent sur les ovaires et les
testicules
A- HORMONE DE CROISSANCE GH
Appelé aussi somatotropine (STH), Hormone peptidique, présente une grande spécificité zoologique. Les cellules
somatotropes représentent 50 % des cellules hypophysaires
1- LIBERATION
La libération de la GH s’effectue par exocytose. Elle apparaît au cours de la vie fœtale après 70 jours de
gestation. Chez l’enfant, la sécrétion de GH au cours du nycthémère est intermittente. Des pulses surviennent
toutes les 3 à 4 heures et les pulses les plus importantes sont observées 2 heures après le début du sommeil
profond. Sa sécrétion augmente de façon importante pendant la phase pré-pubertaire.
Dans le sang, la GH se trouve à l’état libre. Sa demi-vie est très courte.
2- EFFETS BIOLOGIQUE
Les effets biologiques de la GH sont multiples. Elles s’exercent sur presque tous les tissus principalement osseux
et musculaire et tous les viscères à l’exception du cerveau.
La GH n’agit pas toujours directement sur les cellules cibles. Elle permet parfois la synthèse et l’action d’un
ensemble de facteurs d’origine hépatique :
Les somatomédines ou insulin-like Growth-factor IGFs : Ce sont des intermédiaires de la majorité des actions
de la GH sur la croissance et la synthèse protéique. IGFI et IGFII sont des peptides de la famille de l’insuline
synthétisés dans la majorité des tissus mais principalement dans le foie. Le rôle L’IGFI dans la croissance est
prédominant, alors que le rôle physiologique de l’IGFII qui est indépendante de la GH n’est pas encore connu.
La synthèse et la sécrétion l’IGFI, sont stimulées par la GH et transporté par les binding-protein (IGF-BP).
On distingue donc des effets directs de la GH et des effets indirects via les somatomédines.
- Augmente le rythme de croissance du squelette et des muscles squelettiques pendant l'enfance et
l'adolescence par la formation du cartilage de conjugaison (qui sépare les épiphyses des diaphyses) qui
permet la croissance en longueur des os longs, dont dépendra la taille définitive de l’adulte.
- Assure le développement harmonieux du corps
- Effet anabolisant majeur : synthèse des protéines et prolifération cellulaire qui permet la croissance
structurale. les organes s’hypertrophient.
- Effets métaboliques (c’est un effet diabétogène) : une résistance à l’insuline au niveau des tissus et une
lipolyse au niveau du tissu adipeux
- Elle stimulerait également la libération par les cellules hépatiques de glucose dans le sang
- Chez l’adulte, contribue au maintien des masses musculaire et osseuse, et favorise la cicatrisation et la
réparation des tissus
3- REGULATION DE LA SECRETION
1- Le GHRH (Growth Releasing Hormon ou somatocrinine) hypothalamique se lie à des récepteurs spécifiques
sur les cellules somatotropes et stimule la synthèse de la GH. La libération de GHRH est tributaire d’un contrôle
multifactoriel.
2- La somatostatine GHIH secrétée par l’hypothalamus, le SN central et périphérique ainsi que d’autres organes
comme le pancréas et le tractus gastro-intestinal. Elle a un pouvoir inhibiteur sur la sécrétion de GH. La sécrétion
spontanée de somatostatine est cyclique.
Le rythme de la sécrétion de GH est donc contrôlé par l’interaction complexe des deux hormones
hypothalamiques, l’une inhibitrice, l’autre stimulatrice.
La synthèse et la sécrétion de somatostatine sont stimulées par une élévation des taux sériques de GH et de
somatomédine.
3- La ghrèline synthétisée dans le noyau arqué et l’estomac stimule la libération de la GH
B- LA PROLACTINE
Hormone polypeptidique, synthétisée et sécrétée par les cellules lactotropes de l’antéhypophyse. Sa sécrétion est
sensible au stress, sa demi-vie est de l'ordre de 30 min, son taux plasmatique de l'ordre de 20 ng/mL chez la
femme et inférieur de 15 ng/mL chez l'homme.
Pendant la grossesse : la prolactine s’élève progressivement durant toute la grossesse, à partir de la 8ème semaine
elle est sécrétée à une concentration de 100 ng/mL. Le taux à terme est autour de 200ng/ml
1- EFFETS BIOLOGIQUES
Effet mammotrope : permet en synergie avec la progestérone et les œstrogènes le développement des glandes
mammaires.
Effet lactogénique : - permet la monté laiteuse et l’entretient de la lactation après l’accouchement
- Élaboration du lait par les cellules acineuses puis leur sécrétion dans la lumière des acini.
Pendant la grossesse le taux de prolactine s’élève et participe au développement de la glande mammaire mais les
œstrogènes bloquent les effets de la prolactine sur la lactation. Après l’accouchement, la chute des estrogènes et
de la progestérone permet l’initiation de la lactation.
L'action de la prolactine est facilitée par diverses hormones notamment le cortisol, la thyroxine, l’insuline,
l’IGFI, l’œstrogène et la progestérone …
A concentration élevée, la prolactine bloque la synthèse de GnRH et inhibe l'ovulation chez la femme.
2- REGULATION DE LA SECRETION DE PROLACTINE
La PRF (Prolactin Releasing Factor) stimule la libération de prolactine
La TRH (Thyreotropin Releasing Hormone) est un puissant stimulateur de la sécrétion de Prolactine.
La PIF (Prolactin Inhibiting Factor) inhibe la libération de la prolactine. Cette hormone a été identifiée plus tard
comme étant la dopamine.
Les œstrogènes augmentent le taux de prolactine en diminuant la sécrétion de dopamine et en agissant
directement sur l'hypophyse. La succion entraîne une stimulation du complexe aréolo-mammaire, qui lui-même
stimule le complexe hypothalamo-hypophysaire. Le reflexe de succion envoie des signaux par la voie nerveuse
afférente pour inhiber la sécrétion de la dopamine par l’hypothalamus. La levée de l’inhibition, augmente la
sécrétion de la prolactine à chaque tétée et augmente la lactogenèse.
Après sevrage, la lactation diminue progressivement pour s’interrompre dans 2 semaines et la sécrétion de la
prolactine diminue. Il en résulte une atrophie mécanique des cellules épithéliales et destruction des cellules
alvéolaires, les débris sont nettoyés par les macrophages.
Vous aimerez peut-être aussi
- 02-PHYSIOLOGE DE L'AXE HYPOTHALAMO HYPOPHYSAIRE Poly-1Document3 pages02-PHYSIOLOGE DE L'AXE HYPOTHALAMO HYPOPHYSAIRE Poly-1alimkettouchePas encore d'évaluation
- Régulation Physiologique Du Complexe Hypothalamo - HypophysaireDocument15 pagesRégulation Physiologique Du Complexe Hypothalamo - HypophysaireRyanPas encore d'évaluation
- MNE CM3bis Physiologie Axe Hypothalamo HypophysaireDocument13 pagesMNE CM3bis Physiologie Axe Hypothalamo HypophysaireSoheib RahrahPas encore d'évaluation
- Cours - 3 Les Régulation Hormonale de La MétabolismeDocument9 pagesCours - 3 Les Régulation Hormonale de La Métabolismemiss anthropocenePas encore d'évaluation
- Ahh M2decineDocument22 pagesAhh M2decinemalakzerizer2005Pas encore d'évaluation
- Physio Endocrino23-01glandes EndocrinesDocument4 pagesPhysio Endocrino23-01glandes EndocrinesVictorin FANDREBOPas encore d'évaluation
- Physiologie Du Complexe Hypothalamo-HypophysaireDocument5 pagesPhysiologie Du Complexe Hypothalamo-HypophysaireZied Bouabene100% (1)
- Le Système EndocrinienDocument23 pagesLe Système Endocrinienchadi ouechtatiPas encore d'évaluation
- Hypophys e 4Document32 pagesHypophys e 4trx100% (1)
- 3-Cours Endocrinologie Et Régulation Des Systèmes Chapitre 2 M1 TOXICOLOGIE 2020-2021 BOUBEKRIDocument32 pages3-Cours Endocrinologie Et Régulation Des Systèmes Chapitre 2 M1 TOXICOLOGIE 2020-2021 BOUBEKRIBERDJOUH YoucefPas encore d'évaluation
- Notions D'endocrinoDocument119 pagesNotions D'endocrinoyaya camaraPas encore d'évaluation
- Axe Hypothalamo HypophysaireDocument4 pagesAxe Hypothalamo HypophysaireAbderahmene GhodbanePas encore d'évaluation
- Principes Des Systemes de Controle HormonalDocument2 pagesPrincipes Des Systemes de Controle Hormonalfafoufa133Pas encore d'évaluation
- Les Neurohormones Chez HommeDocument17 pagesLes Neurohormones Chez HommeNisrine 2112Pas encore d'évaluation
- QE de Physiologie EndocrinoDocument12 pagesQE de Physiologie EndocrinoN.Pas encore d'évaluation
- Fichier Produit 2218Document5 pagesFichier Produit 2218Alycia SafaPas encore d'évaluation
- P Fonctions Du Système Endocrinien - (L. Bayer) - 23.04.21Document8 pagesP Fonctions Du Système Endocrinien - (L. Bayer) - 23.04.21nasten16fhPas encore d'évaluation
- Le Systeme EndocrinienDocument13 pagesLe Systeme EndocrinienAlexiPas encore d'évaluation
- 2 Relations Hypothalamus Hypophyse BDocument27 pages2 Relations Hypothalamus Hypophyse BOXGAMINGXOPas encore d'évaluation
- UE8 TC Physio Cours 2 - Régulation Endocrinienne Tutorat 2013-2014Document10 pagesUE8 TC Physio Cours 2 - Régulation Endocrinienne Tutorat 2013-2014Ali EL Kihel100% (1)
- Chapitre V MineDocument19 pagesChapitre V MineMer IemPas encore d'évaluation
- Le Systeme Endocrinien WDocument9 pagesLe Systeme Endocrinien WsafemindPas encore d'évaluation
- 01-Principes Des Systemes de Controle HormonalDocument2 pages01-Principes Des Systemes de Controle HormonalLem AhPas encore d'évaluation
- GYNECO Prof MBUYAMBA - 090159Document189 pagesGYNECO Prof MBUYAMBA - 090159reneddymutombo22Pas encore d'évaluation
- 2-Physiologie Hypothalamo-HypophysaireDocument11 pages2-Physiologie Hypothalamo-HypophysaireNateche NassiraPas encore d'évaluation
- Cours Axe Hypothalamo HypophysaireDocument51 pagesCours Axe Hypothalamo HypophysaireSamar OmraniPas encore d'évaluation
- Système Endocrinien DR BouraimaDocument34 pagesSystème Endocrinien DR Bouraimaaba djibaPas encore d'évaluation
- 4 Système HormonalDocument18 pages4 Système HormonalbilynadoPas encore d'évaluation
- 2014 7 Le Systeme EndocrinienDocument15 pages2014 7 Le Systeme EndocrinienSamira MBasskarPas encore d'évaluation
- 2-Axehthp M1bse EtudiantsDocument50 pages2-Axehthp M1bse EtudiantsHq sishPas encore d'évaluation
- 02-Les Hormones Hypothalamo-Hypophysaires (Séance 1+2)Document14 pages02-Les Hormones Hypothalamo-Hypophysaires (Séance 1+2)alimkettouchePas encore d'évaluation
- Cours Endocrinologie de La ReproductionDocument49 pagesCours Endocrinologie de La ReproductionLukusa MauricePas encore d'évaluation
- 1-Generalites en Endocrinologie PDFDocument21 pages1-Generalites en Endocrinologie PDFthierno amadou bahPas encore d'évaluation
- Cours N°1d'endocrinologie S4 2020Document32 pagesCours N°1d'endocrinologie S4 2020Younes Masoud100% (1)
- 7 Le Systeme EndocrineDocument9 pages7 Le Systeme EndocrineRym YakhlifiPas encore d'évaluation
- Le Système Endocrinien-1Document2 pagesLe Système Endocrinien-1Saîda SalahPas encore d'évaluation
- Le Système EndocrinienDocument7 pagesLe Système Endocrinienbendifmr94Pas encore d'évaluation
- l3 Endocrino td1Document3 pagesl3 Endocrino td1Med MahmoudPas encore d'évaluation
- Cours EM Fusionné 2020Document99 pagesCours EM Fusionné 2020Serge Mbainoudji TendoPas encore d'évaluation
- Chap Iv Systeme EndocrinienDocument56 pagesChap Iv Systeme Endocrinienbaazizitopo mohamedPas encore d'évaluation
- Révisions 2.2Document16 pagesRévisions 2.2lenapaquiePas encore d'évaluation
- Version ImprimableDocument22 pagesVersion ImprimableSylvain GravelaisPas encore d'évaluation
- Ronéo N°3Document16 pagesRonéo N°3Djallal HassaniPas encore d'évaluation
- 1.système EndocrinienDocument31 pages1.système EndocrinienSid ahmed Zerrouki sbaPas encore d'évaluation
- Document de L'hypothalamus, Fiche MedecineDocument1 pageDocument de L'hypothalamus, Fiche Medecine00mohamedjbeli00Pas encore d'évaluation
- Physiologie Endocrinienne m1023Document71 pagesPhysiologie Endocrinienne m1023liliahadjali57Pas encore d'évaluation
- TD1 Regulation SABRINA.2019Document5 pagesTD1 Regulation SABRINA.2019axelPas encore d'évaluation
- Endocrinologie 23 1 2022Document53 pagesEndocrinologie 23 1 2022DA4OUR ytPas encore d'évaluation
- Cours 6Document27 pagesCours 6BouabidiPas encore d'évaluation
- 2-Complexe Hypothalamo-Hypophysaire PDFDocument26 pages2-Complexe Hypothalamo-Hypophysaire PDFthierno amadou bahPas encore d'évaluation
- 01 - Axe HypothalamoDocument10 pages01 - Axe Hypothalamokilo Romeo23Pas encore d'évaluation
- Le Systeme EndocrinienDocument12 pagesLe Systeme EndocrinienRihab MaachouPas encore d'évaluation
- Cours 3Document16 pagesCours 3azizhseck2Pas encore d'évaluation
- MNE2 Histologie de L Axe Hypotalamo Hypophysaire - + - Epiphyse - + - PancréasDocument10 pagesMNE2 Histologie de L Axe Hypotalamo Hypophysaire - + - Epiphyse - + - PancréasSoheib RahrahPas encore d'évaluation
- Chapitre1 Physiologie AnimaleDocument8 pagesChapitre1 Physiologie AnimaleMounir MarhlifiPas encore d'évaluation
- SE Cours 3OSDocument22 pagesSE Cours 3OSLara FarquharsonPas encore d'évaluation
- 5.0 Endocrinologie NaassilaDocument62 pages5.0 Endocrinologie NaassilaMohamed AraouchiPas encore d'évaluation
- Relation Hypothalamo-HypophysaireDocument8 pagesRelation Hypothalamo-HypophysaireAsla AsmaPas encore d'évaluation
- 1-Physiologie Endocrinienne Generalites en EndocrinologieDocument102 pages1-Physiologie Endocrinienne Generalites en EndocrinologieAfdal BiosicaPas encore d'évaluation
- Hormones: Les Grands Articles d'UniversalisD'EverandHormones: Les Grands Articles d'UniversalisPas encore d'évaluation
- TD histologie 23 24Document40 pagesTD histologie 23 24Fatima zahra NaciriPas encore d'évaluation
- Utilisation Des Enzymes Antioxydants Dans La Production Des Produits CapillairesDocument8 pagesUtilisation Des Enzymes Antioxydants Dans La Production Des Produits CapillairesFatima zahra NaciriPas encore d'évaluation
- Electrophorese2 - LcABCQ - 071220Document82 pagesElectrophorese2 - LcABCQ - 071220Fatima zahra NaciriPas encore d'évaluation
- 6 Muscle Sem1 22 23Document27 pages6 Muscle Sem1 22 23Fatima zahra NaciriPas encore d'évaluation
- RAPPORTDocument7 pagesRAPPORTFatima zahra NaciriPas encore d'évaluation
- QualiteDocument4 pagesQualiteFatima zahra NaciriPas encore d'évaluation
- Ishikawa Derniere VersionDocument1 pageIshikawa Derniere VersionFatima zahra NaciriPas encore d'évaluation
- MicrobioteDocument14 pagesMicrobioteFatima zahra NaciriPas encore d'évaluation
- Les Causes Du Retard Des ÉtudiantsDocument3 pagesLes Causes Du Retard Des ÉtudiantsFatima zahra NaciriPas encore d'évaluation
- Dit MNH Sein AtteintDocument126 pagesDit MNH Sein AtteintÎmę NęPas encore d'évaluation
- Bienfaits Des Dattes Pendant La GrossesseDocument14 pagesBienfaits Des Dattes Pendant La GrossesseMahama KaborePas encore d'évaluation
- Cours AllaitementDocument157 pagesCours AllaitementN'driPas encore d'évaluation
- Votre Santé Sans Risque - DR Frédéric Saldmann (2017) (PDF)Document211 pagesVotre Santé Sans Risque - DR Frédéric Saldmann (2017) (PDF)isidorePas encore d'évaluation
- Il Mord Souvent Les AutresDocument3 pagesIl Mord Souvent Les AutreslaptitegalipettePas encore d'évaluation
- Bébé EmpathieDocument2 pagesBébé EmpathiefoudilPas encore d'évaluation
- 04 LactationDocument80 pages04 LactationMoussa SaboPas encore d'évaluation
- Rapport de Stage de Gynécologie DéfinitifDocument55 pagesRapport de Stage de Gynécologie DéfinitifTarik86% (7)
- Les UtérotoniquesDocument17 pagesLes UtérotoniquesMidnightPas encore d'évaluation
- Endocrinologie s6 Dahbi.-1Document9 pagesEndocrinologie s6 Dahbi.-1Zineb DahmaniPas encore d'évaluation
- Allaitement Maternel Exclusif A Six Mois - 220610 - 172204Document27 pagesAllaitement Maternel Exclusif A Six Mois - 220610 - 172204amédée junior wawaPas encore d'évaluation
- Science Du BonheurDocument3 pagesScience Du BonheurЯна СвинцоваPas encore d'évaluation
- Vous Êtes Nés Pour Réussir VOUS ETES NE POUR REUSSIR (NUM) (Benoît Tanguay)Document106 pagesVous Êtes Nés Pour Réussir VOUS ETES NE POUR REUSSIR (NUM) (Benoît Tanguay)Gueroda BlingPas encore d'évaluation
- Les UterotoniquesDocument1 pageLes UterotoniquesSimohamed KadiriPas encore d'évaluation
- Exercices Sur Les Hormones Humaines - CorrigéDocument5 pagesExercices Sur Les Hormones Humaines - CorrigéMarie-Pier FournierPas encore d'évaluation
- Vii. Lactation: A. Fonctionnement de La MamelleDocument7 pagesVii. Lactation: A. Fonctionnement de La Mamellerayane ouzmihPas encore d'évaluation
- Physiologie Du Complexe Hypothalamo-HypophysaireDocument5 pagesPhysiologie Du Complexe Hypothalamo-HypophysaireZied Bouabene100% (1)
- 02 Medicaments Du Systeme Endocrine Axe Hypothalamo HypophysaireDocument16 pages02 Medicaments Du Systeme Endocrine Axe Hypothalamo HypophysaireAnou KalengaPas encore d'évaluation
- Anatomie Et Physiologie de La Lactation Humaine: DossierDocument4 pagesAnatomie Et Physiologie de La Lactation Humaine: DossierMç DåïşhikąñPas encore d'évaluation
- Anatomie PhysioDocument30 pagesAnatomie PhysioEmmanuelleLizéPas encore d'évaluation
- Oxycotina PDFDocument6 pagesOxycotina PDFBill Jhonson Vaca BautistaPas encore d'évaluation
- Le Pouvoir Rend-Il Fou - Erwan Devèze PDFDocument221 pagesLe Pouvoir Rend-Il Fou - Erwan Devèze PDFPlume vivante100% (3)
- Habits of Happy Brain PDFDocument15 pagesHabits of Happy Brain PDFGhislain BERE100% (1)
- 06 Lart de La Tendresse by Véronique AïacheDocument88 pages06 Lart de La Tendresse by Véronique AïacheMAKAN DIALLOPas encore d'évaluation
- Introduction Au Corps HumainDocument22 pagesIntroduction Au Corps HumainInas Hassanat100% (1)
- Physiologie Du SeinDocument12 pagesPhysiologie Du SeinAdam MorokanPas encore d'évaluation
- Rapport de Stage de Gynecologie DefinitifDocument56 pagesRapport de Stage de Gynecologie DefinitifDi BenamoPas encore d'évaluation
- Phyiologie de L'accouchement - 221025 - 210706Document7 pagesPhyiologie de L'accouchement - 221025 - 210706Ani TrghwiPas encore d'évaluation
- Epreuve Svteehb 1ère D Janv 2024Document5 pagesEpreuve Svteehb 1ère D Janv 2024Dry SmartPas encore d'évaluation