Académique Documents
Professionnel Documents
Culture Documents
UAA7 La Procréation Humaine Prof-2
Transféré par
bassem braikiTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
UAA7 La Procréation Humaine Prof-2
Transféré par
bassem braikiDroits d'auteur :
Formats disponibles
UAA 7
LA PROCREATION HUMAINE
LES OBJECTIFS DE L’UAA 7 SONT :
✓ Décrire les mécanismes principaux qui permettent la transmission
de la vie chez l’être humain
✓ Expliquer les principaux moyens qui permettent de maitriser la
procréation
Mme Draoui Cours de Biologie 2019-2020
CONNAITRE
❖ Comparer l’ovogenèse et la spermatogenèse ;
❖ Décrire de manière simple le fonctionnement du testicule et sa régulation hormonale ;
❖ Mettre en parallèle les cycles utérins et ovariens au cours du temps et expliquer le
mécanisme de leur régulation hormonale ;
❖ Décrire le mécanisme de la fécondation, à partir de l’observation de documents (SG) ;
❖ À partir de documents, mettre en évidence les principales étapes du développement
embryonnaire, de la nidation et du développement foetal (SG) ;
❖ Décrire de manière simple les différentes étapes d’une grossesse et son suivi (test de
grossesse, échographie, choriocentèse, amniocentèse) ;
❖ Expliquer le rôle du placenta et de l’amnios (SG)
APPLIQUER
❖ À partir de documents, comparer le mécanisme d’action de quelques méthodes
contraceptives (pilule, pilule du lendemain, préservatif, …) ;
❖ Sur base d’un calendrier pluri mensuel et des connaissances sur la régulation hormonale,
établir les périodes de fécondité d’une femme (SG) ;
❖ À partir des connaissances sur la régulation des hormones sexuelles chez l’homme et la
femme, et de documents, schématiser les méthodes de procréation assistée (Fivete, ICSI, …)
(SG) ;
❖ Sur base de documents, expliquer les facteurs déclenchant la parturition (SG) ;
APPLIQUER
❖ À partir de données hormonales, décrire l’état physiologique d’une femme (par exemple :
enceinte, sous contraceptifs hormonaux, ménopausée, …) (SG);
❖ Lors d’un débat éthique ou à partir d’un document sur un sujet lié à l’usage des méthodes de
procréation médicalement assistée (exemples de sujet : statut de l’embryon, clonage
reproductif, recherche sur les embryons congelés, …), distinguer les considérations
scientifiques des autres ;
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
TABLE DES MATIÈRES
I. Introduction
II. Rappels
2.1 La méiose
III. La différenciation sexuelle
3.1 Situation-problème
3.2 La détermination du sexe
3.3 Retour à la situation-problème
IV. Le développement sexuel de l’homme
4.1 Situation-problème
4.2 Présentation anatomique de l’appareil génital masculin
4.3 La spermatogénèse
4.4 La cryptorchidie
4.5 Le spermatozoïde
4.5.1 La constitution du sperme
4.5.2 Le spermatozoïde
4.6 Les rôles de la testostérone
4.7 La régulation du système hormonal masculin
4.7.1 Rappel
4.7.2 Le contrôle hormonal de l’appareil génital de l’homme
4.8 Le mécanisme de l’érection
4.9 Retour à la situation-problème
4.10 Exercices
4.11 Pour en savoir plus… Les femmes ont-elles de la testostérone ?
4.12 Synthèse
V. Le développement sexuel de la femme
5.1 Situation-problème
5.2 Présentation anatomique de l’appareil génital féminin
5.3 Le cycle sexuel
5.4 L’ovogénèse
5.5 Le cycle ovarien
5.6 Le cycle utérin
5.7 Le synchronisme des cycles ovarien et utérin
5.8 Le cycle de la glaire cervicale
5.9 La ménopause
5.10 La régulation du système hormonal féminin
5.11 Retour à la situation-problème
5.12 Exercices
5.13 Synthèse 3
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
I. INTRODUCTION
L’une des caractéristiques du vivant, c'est de pouvoir se perpétuer.
Dans cette partie, les élèves comprendront comment les gamètes se rencontrent et fusionnent
pour former une cellule-oeuf, à partir de laquelle se développera un nouvel individu.
Les mécanismes de régulations hormonales seront expliqués. Les méthodes contraceptives et
contragestives ainsi que les divers moyens de procréation médicalement assistée seront
abordés, de même que les problèmes éthiques associés.
II. RAPPELS
2.1 LA MÉIOSE
Quelle est la différence entre
le caryotype d’une femme et
celui d’un homme ?
Indique les différences entre le caryotype d’une cellule somatique et celui d’une cellule
sexuelle dans le tableau :
Cellule Cellule
somatique sexuelle
2n = 46 n = 23
chromosomes chromosomes
Chromosomes Pas de
homologues chromosomes
4
homologues
2 1
chromosomes chromosome
sexuels sexuel
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Quelles sont les
caractéristiques des phases
haploïde et diploïde ?
Que se passerait-il si les
gamètes restaient diploïdes ?
le nombre de chromosomes
doublerait, passant alors de 46
à 92. En fait, il doublerait à
chaque génération.
Explique le principe de la méiose en t’aidant du graphique de la variation de la quantité d’ADN
au cours de la méiose.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La méiose est un processus qui permet de produire quatre cellules où la quantité d’ADN est
réduite de moitié par rapport à la cellule de départ. Ce mode de multiplication cellulaire permet
ainsi de produire, à partir d’une cellule diploïde (cellule possédant 23 paires de chromosomes),
quatre cellules haploïdes (cellules possédant 23 chromosomes, c’est-à-dire, un seul exemplaire
de chromosome de chaque paire).
Donne le nom des différentes phases de la méiose et indique les deux types de divisions
(réductionnelle et équationnelle):
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La variabilité chromosomique des gamètes :
Dans le document ci-dessus sont représentés les schémas d’une méiose pour une cellule
diploïde ne présentant que 2 paires de chromosomes, c’est-à-dire 2n=4.
a) Combien de cellules différentes pourrait-on former par méiose si la cellule de départ était
2n=4 ?
22 = 4 cellules différentes
b) Parmi les cellules produites après méiose, combien de combinaisons chromosomiques sont
possibles si la cellule de départ était 2n=6 ?
2³ = 8 7
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
c) Parmi les cellules produites après méiose, combien de combinaisons chromosomiques sont
possibles si la cellule de départ était 2n=46 ?
2²³ = 8 388 608. Chaque humain pourrait donc fabriquer 8 388 608 gamètes différents
d) Quelles seraient les combinaisons possibles entre deux cellules issues de ce type de division
si les cellules comportaient 2n=46 ?
2²³ x 2²³= 70 368 744 177 664, qui correspond au nombre de possibilités de cellules œufs pour
un couple.
Si ces deux cellules se rencontraient, le zygote se développerait-il en un individu masculin ou
féminin? Justifie
Le zygote serait un homme, car il aurait deux chromosomes 23 différents. Un X et un Y
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
III. LA DIFFÉRENCIATION SEXUELLE
3.1 SITUATION-PROBLÈME
L’hermaphrodisme est commun dans le monde végétal. Un hermaphrodite est un individu qui
possède des organes reproducteurs mâle et femelle. En effet, beaucoup de fleurs portent les
organes mâle et femelle comme nous pouvons l’observer sur cette fleur de pommier. Dans le
monde animal, l’hermaphrodisme est plus rare, mais on peut citer comme exemple les
escargots. Dans ces deux cas, il s’agit du mode de reproduction normal de ces espèces. Ce qui
n’est, évidemment, pas le cas chez l’humain. Chez nous, il existe aussi de rares cas
d’hermaphrodisme. On estime que cela concerne un cas sur 100 000 naissances.
Mais comment est-ce possible ?
3.2 LA DÉTERMINATION DU SEXE
DOCUMENT 1
Dans les années 50, Alfred Jost réalise l’expérience suivante :
Il prend des fœtus de lapin, pour lesquels on ne peut pas encore savoir si ce sont des mâles ou
des femmes/ Il ouvre les fœtus de lapin et retire les ébauches gonadiques observées (testicules
ou ovaires). Il constate que, quel que soit le type de gonade retirée, le lapin adulte présentera
des organes sexuels femelles.
Conclusion : Dans tous les cas expérimentés, l’appareil génital de ces lapins se différencie en
appareil génital femelle.
Que nous apprend cette expérience ?
Les testicules (en fait, les hormones produites par les testicules) sont responsables de la
différenciation de l’appareil génital en appareil génital mâle. Le sexe femelle est donc le sexe
par défaut
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Analyse les documents suivants et réponds aux questions :
DOCUMENT 2
Depuis les années soixante, on connait l’importance du chromosome Y chez l’humain grâce à
l’étude d’individus possédant des anomalies chromosomiques. Par exemple, pour le syndrome
de Turner, dont l’individu ne possède pas de testicules et est d’apprence féminine, ou le
syndrome de Klinefelter, dont l’individu possède des testicules et est d’apparence masculine,
on observe les caryotypes suivants :
Syndrome de Klinefelter Syndrome de Turner
10
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 3
En 1991, des chercheurs ont démontré qu’un seul gène, situé sur le bras court du
chromosome Y, suffisait à induire la différenciation sexuelle mâle : après avoir reçu ce
gène avant la différenciation du tissu gonadique, des embryons de souris femelles XX ont
développé des testicules, des glandes mâles annexes et un pénis. Ce gène, appelé SRY
(pour Sex-determining Region of Y) a été identifié chez tous les mammifères. Le gène
SRY s’exprime dans la gonade indifférenciée et l’oriente vers un destin testiculaire. En
son absence, la gonade indifférenciée évolue en ovaire.
Source : https://www.lelivrescolaire.fr
11
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 4
Chez l’humain, la différenciation de l’appareil génital se déroule comme sur le schéma ci-
dessous. Si l’individu possède le chromosome Y, l’appareil suivra le développement comme la
gauche du schéma. Dans le cas contraire, l’appareil reproducteur suivra le développement
comme sur la droite du schéma.
Différenciation des organes sexuels primaires
12
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 5 : DES CAS CLINIQUES SURPRENANTS
Des analyses fines de l’ADN de Monsieur X, possédant les chromosomes sexuels XX, ont
montré que un de ses 2 chromosomes X porte une petite partie du chromosome Y. Des analyses
fines de l’ADN de Madame Y, possédant les chromosomes sexuels XY, ont montré qu’il
manque un petit fragment sur son chromosome Y.
Que nous apprennent les cas cliniques du document 2 ?
Le chromosome Y est responsable de la différenciation des gonades en testicules (du phénotype
masculin). En effet, le chromosome Y porte le gène SRY, gène principal responsable de la
masculinisation des organes sexuels primaires. Notons que les chromosomes sexuels portent
également de nombreux gènes sans rapport avec le sexe de l'individu
Rédige un texte qui résume la formation des appareils génitaux masculin et féminin
A la fécondation, le sexe génétique est déterminé : l’embryon sera XY ou XX. Lors du
développement embryonnaire, les gonades se différencient en testicules si l’individu est porteur
du gène SRY fonctionnel, présent sur le chromosome Y. Les testicules vont libérer des
hormones qui influenceront le développement de l’appareil génital. Si le testicule est présent,
alors l’appareil génital se différenciera en appareil mâle. Chez les embryons XX, les gonades
indifférenciées deviennent des ovaires.
Comment expliquer les cas cliniques du document 5 ?
Monsieur X a un sexe génétique XX mais un de ses chromosomes X porte le gène SRY ce qui
entraine une masculinisation de son appareil génital. Madame Y a un sexe génétique XY mais
13
son chromosome Y a perdu le gène SRY ce qui entraine la mise en place d’un appareil génital
de type féminin.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 6 : LA PUBERTÉ
Les caractères sexuels secondaires sont des caractères qui sont inhérents à un sexe en particulier
et qui apparaissent secondairement. Ils ne sont donc pas visibles à la naissance, contrairement
aux caractères sexuels primaires qui dont les différents organes sexuels (testicules, pénis, etc
chez l’homme et ovaires, vulve etc. chez la femme). Les caractères sexuels secondaires
apparaissent durant une période appelée « puberté ».
Sur les graphiques ci-dessous, les sécrétions hormonales provenant des organes reproducteurs
(ovaires et testicules) sont exprimés en unités arbitraires (UA).
Sécrétion de testostérone par les testicules et apparition Sécrétion d'oestrogènes par les ovaires et apparition des
des caractères sexuels secondaires chez un jeune garçon caractères secondaires chez une jeune fille au cours de la
au cours de la puberté puberté
14
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Complète le tableau ci-dessous. Que peux-tu en conclure quant à l’influence des hormones sur
les modifications corporelles observées pendant la puberté ?
Garçon Fille
Changement de voix (+
basse). Élargissement des
épaules. Développement des Développement des seins
poils pubiens, de la barbe et Développement des poils
Caractères sexuels
de la moustache, des poils pubiens et des poils sous les
secondaires
sous les aisselles et aisselles. Accélération de la
éventuellement sur le torse et courbe de croissance.
le dos. Accélération de la
courbe de croissance
Variation hormonale
Testostérone Œstrogènes
principale
Chez le jeune homme, l’augmentation de la concentration de testostérone dans le sang aura un
impact sur le développement des caractères sexuels secondaires. Chez la jeune fille, c'est la
variation des œstrogènes qui sera responsable de ce développement
3.3 RETOUR À LA SITUATION-PROBLÈME
Il existe différents cas d’hermaphrodisme chez l’humain provenant de causes différentes. Grâce
à ce module, nous pouvons expliquer le cas où l’individu possède bien les chromosomes 15
sexuels XY mais il lui manque le gène SRY sur son chromosome Y (suite à une mutation
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
génétique). Dans ce cas, il est chromosomiquement un mâle mais, anatomiquement, il ne
possède pas de testicule et donc pas d’appareil reproducteur mâle
IV. LE DÉVELOPPEMENT SEXUEL DE L’HOMME
4.1 SITUATION-PROBLÈME
Après le viol d'une adolescente de 14 ans début avril 2016, le gouvernement indonésien a pris
une mesure radicale pour faire baisser les délits sexuels. Le président indonésien a menacé les
violeurs et les pédophiles d’être punis par « castration chimique ». Suri vit en Indonésie. Il
vient d’être accusé de viol sur mineure et le juge le menace d’être puni non pas par une peine
d’emprisonnement, mais par castration chimique. Suri se pose plein de questions : Que signifie
ce terme ? Cette castration chimique sera-t-elle efficace ? Ce moyen de correction est-il
réversible ?
4. 2 PRÉSENTATION ANATOMIQUE DE L’APPAREIL GÉNITAL MASCULIN
En t’aidant du texte, légende les schémas de l’appareil reproducteur masculin vu de face et de
profil et représente par des flèches, sur ce dernier, le trajet des spermatozoïdes, de leur lieu de
production jusqu’à leur lieu d’émission.
Les gonades mâles sont les deux testicules situés à l’extérieur de la cavité abdominale dans un
sac appelé le scrotum. Ces deux gonades, en plus de l’élaboration d’hormones qui contrôlent le
développement des caractères sexuels secondaires sont le siège de la gamétogénèse c’est-à-dire
de la production des cellules sexuelles ou gamètes. Dans le cas des testicules, elle sera appelée
spermatogénèse car ceux-ci produisent les spermatozoïdes.
Chaque testicule est constitué de nombreux canaux pelotonnés, les tubes séminifères où sont
produits les spermatozoïdes, qui forment à la sortie du testicule un réseau de tubes enchevêtrés
appelé épididyme. Celui-ci est formé d’un conduit sinueux de 6m de long que les
spermatozoïdes parcourent en 20 jours environ. Les spermatozoïdes, pratiquement immobiles
au départ, y acquièrent leur mobilité. 16
Les spermatozoïdes empruntent le canal déférent qui reçoit ensuite les sécrétions de la
prostate et des vésicules séminales. Ces sécrétions assurent le maintien en vie des
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
spermatozoïdes (pH normal, apport de substances nutritives) ; l'ensemble des spermatozoïdes et
des sécrétions portent le nom de sperme. Le sperme parcourt alors l'urètre et quitte le corps
humain par l'orifice urogénital. La vessie est une poche membraneuse dont le rôle est de
collecter l’urine
élaborée au niveau des
reins.
Appareil reproducteur masculin (vue de face)
17
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Appareil reproducteur masculin (vue de profil))
4.3 LA
SPERMATOGÉNÈSE
On estime à plus de mille milliards les spermatozoïdes pouvant être produits au cours de la vie
de l’homme ! La production débute avec la puberté et se poursuit jusqu’à un âge très avancé.
La spermatogénèse est ainsi un processus continu. Néanmoins il existe une andropause qui est
principalement liée à la diminution de la production de testostérone chez l’homme.
En t’aidant des schémas ci-dessous, décris la structure du testicule et donnes-en le rôle ;
Observation au microscope électronique de quelques
tubes séminifères, ils ont quasi 1m de long. Il y en a
environ 500 à 1000 par testicule.
18
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Tubes séminifères en coupe transversale ( Grossissement MET x150)
Coupe transversale d’un tube séminifère avec mise en évidence des spermatozoïdes
Le
testicule
est
composé
de
quelques
centaines à
un millier
de petits
tubes
19
Spermatozoïde
pelotonnés, appelés tubes séminifères, qui se rassemblent au niveau de
l'épididyme.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Lorsque l'on réalise une coupe transversale de tubes séminifères, on distingue un cercle avec
une lumière centrale contenant les flagelles des spermatozoïdes.
On distingue dans les tubes séminifères des cellules de Sertoli et entre les tubes séminifères des
cellules de Leydig. Le rôle du testicule et plus précisément des tubes séminifères est de
produire les spermatozoïdes par spermatogénèse (méiose) qui permet de passer d'une cellule
diploïde (2n = 46 chromosomes) à des spermatozoïdes haploïdes (n = 23 chromosomes).
Que peut-on déduire quant au sens (direction) de la spermatogénèse ?
On peut déduire que la spermatogenèse se réalise dans les tubes séminifères de manière
centripète (du bord du tube vers le centre).
Cherche le rôle des types cellulaires observés autres que les spermatozoïdes.
Cellule de Sertoli : elles entourent les cellules germinales à leurs différents stades de
maturation. Ces cellules contrôlent l’évolution de la spermatogénèse et jouent un rôle nourricier
et protecteur pour le spermatozoïde en maturation.
Les cellules de Leydig ou cellules interstitielles produisent l’hormone masculine, la
testostérone.
Sur base du document ci-dessous, décris les différentes étapes de la spermatogénèse :
La spermatogenèse débute à la périphérie des tubes séminifères avec :
1) Présence de cellules souches diploïdes appelées « spermatogonies » qui se multiplient par
20
mitoses successives.
2) Chaque spermatogonie croit légèrement pour devenir un spermatocyte I qui entame la
méiose (1ère division).
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
3) Chaque spermatocyte I donne naissance à 2 spermatocytes II haploïdes (fin de méiose I).
4) Les spermatocytes II subissent la deuxième division de méiose pour donner 4 spermatides
(fin de méiose II).
5) Chaque spermatide se différencie en spermatozoïde.
La dernière étape c’est-à-dire la différenciation des spermatides en spermatozoïdes est appelée
spermiogénèse. Une spermatogonie donnera quatre spermatozoïdes en 72 jours !
4.4 LA CRYPTORCHIDIE
Vidéo : https://www.youtube.com/watch?v=sNUFwXYmjQI&feature=youtu.be
Certains bébés de sexe masculin naissent avec un ou deux testicules qui ne sont pas placés
normalement dans le scrotum (4% des naissances à terme, 20 à 30 % des naissances
prématurées). Les testicules se sont développés au cours de la vie embryonnaire, mais leur
descente naturelle dans le scrotum ayant été bloquée, ils sont restés à l »intérieur de la cavité
abdominale. On parle alors de cryptorchidie.
Les causes sont variées : causes génétiques (syndrome de Klinefelter (XXY)), obstacles
anatomiques, malformations, déficit en hormones, facteurs agissant sur le fœtus in utero
(perturbateurs endocriniens, diabète gestationnel ; alcoolisation maternelle).
Le traitement habituel consiste à donner au patient de la testostérone par voie nasale ce qui
stimulera la descente du ou des testicules(s). Si le traitement est inefficace, il faut procéder à
une intervention chirurgicale avant l’âge de deux ans.
La cryptorchidie est asymptomatique. Cependant, si elle n’est pas remarquée à temps ni traitée,
elle peut entrainer une infertilité. En effet, un bébé atteint de cryptorchidie présente 60% de
risques de plus que les autres de devenir stérile à l’âge adulte. La spermatogénèse, pour se faire
correctement, nécessite une température de 34°C (c’est pour cette raison que les testicules sont
normalement extra-abdominaux). La température des testicules d’un individu cryptorchide est
un peu trop élevée (37 °C) pour que la spermatogénèse puisse se faire correctement. La
cryptorchidie augmente également le risque de cancer du testicule à l’âge adulte.
21
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Réalise un tableau permettant de comparer l’aspect histologique des tubes séminifères
d’un individu sain (à gauche) et d’un individu atteint de cryptorchidie (à droite).
Ce tableau devra comporter les critères suivants : Paroi du tube séminifère - Lumière du
tube - Cellules entre les tubes séminifères
Que peux-tu en conclure sur l’état de fertilité de l’individu atteint ?
22
Il est stérile, il ne possède aucun spermatozoïde dans la lumière de ses tubes séminifères.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Un individu cryptorchide présente-t-il des caractères sexuels secondaires normaux à la
puberté ? Justifie ta réponse.
Oui, car les cellules de Leydig produisant la testostérone se situent en dehors des tubes
séminifères. On observe dans les coupes histologiques que cette zone du testicule présente un
aspect normal. La production de testostérone est dès lors correcte ; puisque la testostérone est
responsable des caractères sexuels secondaires de l’individu masculin, un individu
cryptorchide présente un aspect masculin tout à fait normal.
4.5 LE SPERMATOZOÏDE
4.5.1 LA CONSTITUTION DU SPERME
Il a été donné le nom de « sperme » au produit de l’éjaculation constitué de spermatozoïdes et
du liquide séminal provenant des vésicules séminales, de la prostate et de la glande de Cowper.
Lors de l’éjaculation (3 à 4 ml de sperme), 1 ml de sperme contient environ 100 millions de
spermatozoïdes!
4.5.2 LE SPERMATOZOÏDE
La première observation de spermatozoïde a été réalisée en 1677 par
Leeuwenhoek, l’inventeur du microscope.
Un spermatozoïde est une cellule très petite ; elle est formée d’une tête et
d’un long flagelle fait de microtubules. A la base de ce flagelle se trouve
une pièce intermédiaire légèrement renflée qui renferme de nombreuses
mitochondries. Elles assureront la fourniture d’énergie nécessaire aux mouvements des
spermatozoïdes.
Le sommet du spermatozoïde est assez épais dénotant la présence d’une structure entre le
noyau et la membrane appelée acrosome. Cette vésicule est le lieu de synthèse et de stockage
d’enzymes puissantes synthétisées durant la spermiogénèse et qui permettront au
spermatozoïde de pénétrer dans le gamète femelle. Enfin, le reste des organites et du
23
cytoplasme se résorbe autour du noyau.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Source : © a. isch/univ. of chicago - s. ramirez/x. liu/mit -
greg retallack/univ. of oregon Spermatozoïdes entourant
l’ovocyte. MO x 6850, coloration artificielle
Réalise un dessin correctement légendé du spermatozoïde.
Réalise un tableau donnant la fonction des principales structures du spermatozoïde.
24
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
4.6 LES RÔLES DE LA TESTOSTÉRONE
Détaille le moment de production de la testostérone au cours de la vie d’un homme et donne à
chaque grande période de la vie le rôle de la testostérone.
Concentration plasmatique de testostérone en fonction de l’âge
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
25
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
Sur base des documents, donne les autres rôles de la testostérone.
………………………………………
………………………………………
…………………….…………………
………………………………………
………………………………………
……………………………………… 26
………………………………………
…………………….…………………
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
………………………………………………………………………………
4.7 LA RÉGULATION DU SYSTÈME HORMONAL MASCULIN
4.7.1 RAPPEL
L’observation microscopique d’une coupe transversale de testicules montre qu’entre les tubes
séminifères constitués de cellules germinales et de cellules de Sertoli, se trouve le tissu
interstitiel constitué de cellules endocrines appelées cellule de Leydig et de vaisseaux sanguins.
Rôle des cellules de Leydig : ..........................................................................................................
Rôle des cellules de Sertoli : ..........................................................................................................
4.7.2 LE CONTRÔLE HORMONAL DE L’APPAREIL GÉNITAL DE L’HOMME
Sur base des documents suivants, réponds aux questions :
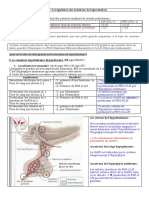
DOCUMENT 1 : LE COMPLEXE HYPOTHALAMO-HYPOPHYSAIRE
Le fonctionnement du testicule dépend de deux structures situées
dans le système nerveux central : l’hypothalamus et l’hypophyse.
Les neurones sécrétoires de l’hypothalamus sécrètent des
neurohormones (GnRH) qui agissent sur l’hypophyse et induisent
la sécrétion d’hormones hypophysaires (GH, TSH, ACTH, LH,
FSH,
LTH). Ces hormones transitent par
27
voie sanguine et vont agir sur une
glande ou un autre organe cibles,
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
qui possèdent des récepteurs à cette hormone.
Dans le cas d’une glande cible, l’effet sera d’induire la sécrétion d’une autre hormone et dans le
cas d’un organe cible, l’effet sera direct et précis.
DOCUMENT 2 : EXPÉRIENCE D'HYPOPHYSECTOMIE (ABLATION DE L'HYPOPHYSE) CHEZ UN RAT
MÂLE
a : appareil génital d’un rat mâle pubère normal
b : appareil génital d’un rat mâle pubère hypophysectomisé
c :vésicules séminales et prostate d’un rat mâle hypohysectomisé puis traité
par la testostérone
DOCUMENT 3 : CONSÉQUENCES DE L’HYPOPHYSECTOMIE SUR LA SPERMATOGÉNÈSE
28
Coupe transversale de testicule de rat normal Coupe transversale de testicule de rat
(MO), (poids : 1600 mg) hypophysectomisé (MO) (poids : 65 mg)
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 4 : RÔLE DE L’HORMONE HYPOPHYSAIRE FSH (FOLLICLE STIMULATING HORMONE
Dans certains cas cliniques, la
FSH est déficiente. Les sujets sont
atteints d’azoospermie (absence
totale de spermatozoïdes) mais ont
une puberté normale.
Données cliniques
Coupe transversale de testicule de rat hypophysectomisé
et traité par FSH (MO) (poids : 520 mg)
DOCUMENT 5: RÔLE DE L’HORMONE HYPOPHYSAIRE LH (LUTEINIZING HORMONE)SUR LE
FONCTIONNEMENT DE L’APPAREIL GÉNITAL MASCULIN
Un individu, âgé de 17 ans, normalement masculinisé, présentait un retard pubertaire
net : testicules et pénis de type infantile, prostate peu développée et caractères sexuels
secondaires peu prononcés. Son analyse sanguine a révélé une concentration de
testostérone très basse, une concentration de FSH identique à celle d’un individu pubère
et la présence d’une LH dont on a montré par la suite qu’elle n’était pas fonctionnelle
(mutation du gène codant pour LH).
Données cliniques
29
Traitement : injection de LH fonctionnelle chez un
homme déficient en LH.
Un traitement prolongé avec cette LH a assuré une
fonctionnalité complète de l’appareil génital et le
développement des caractères sexuels secondaires chez
cet homme. L’arrêt du traitement
UAA 7| aLaétéprocréation humaine
suivi par une
régression de la masse des testicules et de la prostate. Les
caractères sexuels secondaires restant stables.
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 6 : LA RÉGULATION DE LA TESTOSTÉRONE
La quantité d’hormones sécrétées peut être régulée par le complexe hypothalamo-
hypophysaire.
C’est la quantité de l’hormone produite par la glande cible ou l’effet exercé sur l’organe cible
qui va constituer l’ordre de modification. Cet ordre est exercé par voie nerveuse sur
l’hypothalamus et/ou l’hypophyse, qui y répondra en augmentant ou en diminuant leur
sécrétion. Ce « rétrocontrôle » assure l’équilibre de l’organisme.
Voici le schéma du complexe hypothalamo-hypophysaire assurant la régulation de la
testostérone.(vidéo :https://www.youtube.com/watch?v=tSn93LBt7KY&feature=yo
utu.be)
L’hypophyse sécrète deux
hormones, la LH et la FSH,
qui agissent sur diverses
cellules du testicule.
La FSH agit sur les cellules
de Sertoli en provoquant la
synthèse d’une protéine,
l’ABP (protéine liant la
testostérone). De cette
façon, la testostérone peut
être transportée par les
cellules de Sertoli dans la 30
lumière centrale du tube
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
séminifère et y être concentrée.
La testostérone est essentielle pour la spermatogénèse, car elle est indispensable à la
différenciation finale des spermatides en spermatozoïdes (spermiogénèse).
La LH agit sur les cellules de Leydig en provoquant la synthèse de la testostérone.
Comment les observations liées à l’ablation de l’hypophyse chez les rats mâles montrent-elles
l’importance de cette glande chez l’homme ?
Cette expérience démontre l’importance de l’hypophyse car celle-ci stimule grâce à des
hormones , la production de testostérone par le testicule ce qui permet le développement de
l’appareil génital masculin (glandes annexes, prostate, vésicules séminales…).
De plus, sans hypophyse, la spermatogénèse ne se déroule correctement (lumière trop
importante, pas bcp de spz…).
Quels sont les rôles respectifs de la FSH et de la LH sur le fonctionnement de l’appareil génital
mâle ?
FSH = agit sur les cellules de Sertoli et stimule la production d’une protéine qui permet le
transport de la testostérone vers la lumière du tube séminifère
LH= agit sur les cellules de Leydig et stimule la production de testostérone
Explique en quelques phrases le fonctionnement du système de régulation du testicule.
L'hypothalamus sécrète une hormone appelée Gonadotropin releasing hormon (GnRH), qui agit
sur l'hypophyse. Sous l'action de cette hormone, l'hypophyse sécrète deux hormones : la FSH et
la LH. Ces hormones agissent sur une glande cible (= qui possède des récepteurs pour ces
hormones) : le testicule.
La FSH agit sur les cellules de Sertoli et stimule la spermatogenèse puisque les cellules de
Sertoli jouent un rôle dans le développement des cellules de la spermatogenèse.
La LH agit sur les cellules de Leydig en augmentant la production de testostérone,
indispensable à la dernière étape de la spermatogenèse, la transformation de la spermatide en 31
spermatozoïde.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La testostérone va moduler sa propre sécrétion en exerçant un rétrocontrôle sur l'axe
hypothalamus/hypophyse : quand la quantité de testostérone devient trop forte, un ordre de
ralentissement est envoyé à l'hypothalamus et à l'hypophyse, qui diminuent leurs sécrétions
hormonales, ce qui induit une diminution de testostérone. On appelle cela un rétrocontrôle
négatif car le fonctionnement de l'axe hypothalamus/hypophyse est inhibé.
Quand la diminution de testostérone est suffisante, le rétrocontrôle négatif sur l'hypothalamus
diminue ; ce qui va permettre à l'hypothalamus de recommencer à produire de la GnRH et de
relancer le cycle.
Ces rétroactions se produisent de nombreuses fois par jour, maintenant le taux de testostérone à
un niveau à peu près constant
En t’aidant du document 6, explique comment le dopage à la testostérone peut influencer la
physiologie de l’appareil reproducteur.
32
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
4.8 LE MÉCANISME DE L’ÉRECTION
À l’aide du document expliquant le mécanisme de l’érection, émettez des hypothèses sur les
causes possibles de l’impuissance
Différentes stimulations peuvent être à
l’origine d’une érection : stimulation
physique, stimulation psychique,
stimulation sensorielle….
L’érection peut également être spontanée
(érections nocturnes pendant le sommeil
paradoxal, érections au réveil).
Dans le pénis se trouvent 3 cylindres : 2
corps caverneux et 1 corps spongieux.
Le corps spongieux régule le diamètre de
l’urètre ce qui laisse passer plus ou moins d’urine ou de sperme.
Traversés par les artères profondes du pénis, les deux corps caverneux sont des structures
spongieuses formées de fibres musculaires capables de se « gorger « de sang ce qui assure la
rigidité de l’érection.
Schéma du pénis : A: sans érection; B: avec érection 33
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Lorsque le pénis est stimulé, un influx nerveux sensitif arrive au cerveau où le réseau neuronal
du désir sexuel s’active. Les influx arrivent ensuite au centre nerveux de l’érection situé dans la
moelle épinière d’où partira l’influx moteur via les nerfs du système nerveux autonome
parasympathique jusqu’au pénis, ce qui provoque l’érection. L’influx provoque le relâchement
des muscles situés dans les corps caverneux, ce qui remplit de sang les corps caverneux. Le
pénis augment alors de volume, mais pour obtenir une érection, la pression doit encore
augmenter.
Pour augmenter la pression, il faut empêcher le sang de quitter le pénis, ceci est assuré par la
compression des veines périphériques (plus le volume du pénis augmente, plus ces veines sont
comprimées et moins le sang peut quitter le pénis qui reste donc rempli). Le pénis est alors en
érection. Lors de l’éjaculation, le phénomène s’inverse : les muscles lisses se contractent de
nouveau et le pénis retourne à l’état flaccide (mou).
L'impuissance est un trouble de l'érection qui peut avoir différentes causes :
• un problème de neurotransmetteur qui fait que les perceptions stimulatives n'induisent pas
l'influx moteur réflexe ;
• un problème nerveux au niveau des nerfs moteurs du système parasympathique (nerfs lésés
après intervention chirurgicale) ;
• un problème au niveau des artères des corps caverneux et/ou spongieux du pénis (maladies
qui "abiment" les artères :
le diabète, l'athérosclérose, l'hypertension, le tabac...) ;
• un problème psychologique ;
• un problème hormonal au niveau de l'axe hypothalamo-hypophysaire, un manque de
testostérone.
4.9 RETOUR À LA SITUATION-PROBLÈME
Suri étant obsédé par des pulsions sexuelles, la castration chimique consistera à lui administrer
un traitement qui va réduire sa libido. Il s'agira donc de lui donner quotidiennement par voie
orale ou par injection une hormone antagoniste (= à effet opposé) de la testostérone ou un
médicament qui bloque la production de testostérone. La castration chimique n'a aucun
34
caractère définitif et l'appétence sexuelle revient dès l'arrêt du traitement.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
4.10 EXERCICES
Replace les différentes phases (haploïde/diploïde) et les noms des grandes divisions cellulaires.
35
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Légende les quatre flèches et les quatre numéros indiqués sur ce schéma.
36
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
4.11 POUR EN SAVOIR PLUS… LES FEMMES ONT-ELLES DE LA TESTOSTÉRONE ?
Oui, chez la femme, la testostérone est produite par les glandes surrénales et les ovaires mais le
taux est très faible.
A quoi sert la testostérone chez la femme ?
- Elle contribue au bon développement des muscles squelettiques et cardiaques
(protection du cœur contre les risques d’infarctus et d’AVC).
- Elle assure le maintien d’une bonne densité osseuse ;
- Elle intervient dans les processus de mémorisation ;
- Elle a un impact sur le désir sexuel féminin.
Lorsque la ménopause survient, les glandes surrénales restent les seules à produire de la
testostérone.
Le manque de testostérone se fera sentir via :
- La perte de densité osseuse avec risque de fractures plus important ou d’ostéoporose
- La perte de tissus et de tonicité musculaire (ex : les muscles des bras qui pendent) ;
- L’augmentation des risques cardiovasculaires ;
- La baisse de libido.
37
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
4.12 SYNTHESE
L’appareil génital masculin
L’appareil génital masculin est localisé au niveau de l’abdomen. Certains de ses organes sont
externes, d’autres sont internes à la cavité abdomino-pelvienne. Il est composé de deux
testicules, des voies génitales, des glandes annexes (vésicules séminales, glande de Cowper,
prostate) et du pénis.
Les testicules sont deux organes localisés dans un sac cutané externe, le scrotum. Ils produisent
des cellules sexuelles mâles : les spermatozoïdes et l’hormone sexuelle : la testostérone. Les
voies génitales sont formées par des canaux, qui collectent les spermatozoïdes et les sécrétions
des glandes annexes. Elles assurent la maturation et le transport des spermatozoïdes vers
l’extérieur.
Les glandes annexes produisent différentes substances indispensables à la viabilité des
spermatozoïdes. L’ensemble constitué par les spermatozoïdes et les sécrétions des glandes
annexes constitue le sperme.
Le pénis assure le dépôt du sperme dans les voies génitales féminines. Sa structure comporte
des tissus érectiles qui facilitent les rapports sexuels. Le pénis constitue, avec le scrotum, les
organes génitaux externes.
La spermatogénèse
C’est à l’intérieur des tubes séminifères du testicule que se déroule de manière continue la
production de spermatozoïdes. Cette production commence à la puberté et se prolonge jusqu’à
la fin de la vie. Par ailleurs, il n’existe pas chez l’homme de cycles sexuels comparables à ceux
de la femme. On distingue trois étapes dans la spermatogenèse : 38
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
- la multiplication des spermatogonies par mitoses qui permet à la fois de conserver le capital
de cellules germinales souches et de produire une famille de spermatocytes qui vont subir la
spermatogenèse,
- la méiose qui se déroule sans pause et produit quatre spermatides,
- la différenciation des spermatides en spermatozoïdes (lors de la spermiogénèse).
Le spermatozoïde
Les spermatozoïdes, cellules très différenciées, de 75 µm,
immobiles à la sortie du testicule, acquièrent leur mobilité en
traversant l’épididyme. Ils s’accumulent dans l’ampoule du canal
déférent entre deux éjaculations. Dans sa tête se trouve le noyau
(ADN). L’acrosome est un organite dont la membrane recouvre
partiellement le noyau. Il contient des enzymes permettant aux
spermatozoïdes de passer à travers la membrane de l’ovocyte.
39
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La régulation hormonale
L’hypothalamus sécrète une hormone, la GnRH,
qui agit sur l’hypophyse. L’hypophyse sécrète dès
lors deux autres hormones : la FSH et la LH. Ces
hormones agissent sur les testicules en se liant à
des récepteurs spécifiques.
La FSH agit sur les cellules de Sertoli, stimulant
chaque jour la production de plusieurs millions de
spermatozoïdes au sein des tubes séminifères.
La LH agit sur les cellules interstitielles de Leydig
qui sécrètent de manière continue la testostérone.
La testostérone agit aussi sur d’autres organes
cibles et est responsable du développement ainsi
que du maintien des caractères sexuels
secondaires (poils pubiens, poils de la barbe, poils
axillaires, mue de la voie…). Elle intervient
également dans le comportement (niveau
d’agressivité et de libido) .
La testostérone module sa propre sécrétion en exerçant un rétrocontrôle négatif sur le complexe
hypothalamo-hypophysaire : quand la quantité de testostérone devient trop forte, un ordre de
ralentissement est envoyé à l’hypothalamus et à l’hypophyse qui diminuent leurs sécrétions
hormonales ce qui induit une diminution de testostérone.
40
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
V. LE DÉVELOPPEMENT SEXUEL DE LA FEMME
5.1 SITUATION-PROBLÈME
La décision est prise ! Émilie et Jordi désirent avoir un enfant ! Émilie a donc arrêté sa
contraception. En outre, elle utilise une application sur son smartphone qui lui permet de
connaitre sa période de fécondité. Après quelques mois, Émilie présente un retard de règles de
10 jours et ressent des douleurs au niveau de la poitrine. Après un test de grossesse, le résultat
est sans appel : Émilie est enceinte de 3 semaines ! Qu’est-ce que la période de fécondité
d’une femme ? De quoi dépend-elle ? Comment expliquer la disparition des règles signalant
une grossesse chez Émilie ? Quelle différence y a-t-il avec l’absence de règles chez une
femme ménopausée ?
5.2 PRÉSENTATION ANATOMIQUE DE L’APPAREIL GÉNITAL FÉMININ
Contrairement à la reproduction masculine, le fonctionnement des organes génitaux de la
femme est caractérisé par une activité cyclique nécessaire à l’implantation puis au
développement du fœtus.
Légende le schéma en t’aidant des informations ci-dessous
Les ovaires de la femme au nombre de deux, sont situés dans la cavité abdominale. Ils mesurent
environ 3cm de longueur et 1,5cm de largeur.
Le rôle des trompes de Fallope sera de recueillir les ovules produits par les ovaires et de là les
ovules progresseront le long des oviductes grâce aux contractions des muscles de la paroi et des 41
cils vibratiles qui la tapissent.
Les oviductes sont des conduits qui établissent la connexion entre l’ovaire et une cavité appelée
utérus où aura lieu l’implantation éventuelle d’un embryon. Il n’y a jamais qu’un seul ovule qui
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
est produit à la fois par un des deux ovaires et ce sont les mouvements des pavillons de la
trompe de Fallope correspondante qui l’attirent vers l’oviducte.
L’utérus est une poche prévue pour accueillir un embryon et favoriser son développement. La
partie la plus interne de la paroi porte le nom d’endomètre. Le vagin, localisé entre la vessie et
l’anus, permet la sortie du bébé au moment de l’accouchement, évacue le sang lors des règles et
reçoit le pénis au cours des rapports sexuels. Les organes génitaux externes sont constitués du
clitoris, de deux paires de lèvres, situées de part et d’autre du clitoris et de l’ouverture du vagin.
Schéma vue de face de l'appareil génital féminin
42
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Indique sur les deux schémas, par une flèche, le trajet d’un « ovule » dans les voies génitales de
la femme. Schéma vue de face de l'appareil génital féminin
Comment se déplace un ovule dans les voies génitales féminines ?
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
Le conduit urinaire est-il distinct du conduit reproducteur chez la femme ? En est-il de même
chez l’homme ?
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
…………………………………………………………………………………………………….
5.3 LE CYCLE SEXUEL
Logiciel : http://svt.ac-rouen.fr/biologie/uterus/uterus.htm
Le cycle sexuel de la femme dure généralement 28 jours, cependant, cette durée peut varier et
s’étendre de 23 à 35 jours. Ces durées sont considérées comme parfaitement normales si celles-
ci restent plus ou moins constantes d’un cycle à l’autre. Des écoulements de sang appelés
« règles » ou « menstruations » (du latin menstruus = mensuel) déterminent toujours le début
d’un cycle. Ainsi, le premier jour des règles correspondra au premier jour du cycle chez la
femme.
A partir de la puberté, le fonctionnement cyclique de l’appareil reproducteur féminin se
manifeste au niveau de 2 organes reproducteurs :
- Les ovaires : cycle ovarien lors duquel a lieu l’ovulation.
- La muqueuse utérine ou endomètre : cycle utérin qui commence par l’apparition des
règles, s’il n y a pas eu de fécondation. 43
Les transformations qui surviennent au cours de la puberté ont pour but de préparer le corps de
la femme à une éventuelle grossesse.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La période de fécondité correspond à la période du cycle de la femme au cours de laquelle un
rapport sexuel non protégé peut mener à une fécondation entre un spermatozoïde et l’ovocyte
libéré de l’ovulation.
Pour connaitre sa période de fécondité, la femme doit indiquer dans un calendrier ses jours de
règles mais aussi prendre en compte la durée de vie des cellules sexuelles.
Sachant que la durée de vie d’un spermatozoïde est de 3 à 5 jours dans les voies génitales
féminines et que celle de l’ovocyte est de 1 à 2 jours maximum après l’ovulation, la période de
fécondité s’étend ainsi du 9ème jour au 16ème jour du cycle (de 28 jours).
Chez toutes les femmes, les règles surviennent toujours 14 jours après l’ovulation.
Période de fécondité de la femme sur un cycle de 28 jours
Pourquoi peut-on parler de « cycle sexuel » chez la femme ?
Le cycle sexuel est une suite de phénomènes répétitifs qui se manifeste au niveau de 2 organes :
les ovaires (cycle ovarien) et la muqueuse utérine (cycle menstruel) qui s’étend sur une période
comprise entre le premier jour des règles jusqu'au premier jour des règles suivantes. Les règles,
qui surviennent tous les mois, sont la manifestation la plus visible de l'existence d'un cycle. Le
mot « règle » trouve d’ailleurs son origine dans la régularité du phénomène.
44
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Ouvre le logiciel « Reproduction » (http://svt.ac-rouen.fr/biologie/uterus/uterus.htm) et clique
sur l’onglet « Rapports sexuels ». À partir du cycle sexuel de 30 jours, réponds aux questions
suivantes, puis vérifie tes réponses en cliquant sur les jours du cycle sexuel.
1. Donne le jour d’ovulation. Le jour 17 correspond au jour d’ovulation.
2. Établis la période de fécondité de ce cycle. La période de fécondité s’étend du 11e au 17e
jour
N.B. : Dans ce logiciel, la durée de vie de l’ovocyte est estimée à un seul jour
Soit un cycle de 33 jours s’étendant du 18 mars au 19 avril, précisez la date d’ovulation et la
période de fécondité de ce cycle.
La date d’ovulation est le 5 avril et la période de fécondité s’étend du 31 mars au 7 avril.
45
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.4 L’OVOGÉNÈSE
L’une des fonctions primordiale des ovaires est la formation des gamètes femelles ou
ovogénèse. Mais contrairement à la spermatogénèse, il s’agit d’un processus discontinu qui ne
permet la formation que d’un nombre réduit de gamètes : il commence durant la vie
embryonnaire, se poursuit à partir de la puberté et s’arrête définitivement à la ménopause.
Elle comprend plusieurs phases présentées de façon schématique sur les dessins ci-dessous :
46
Biologie, Campbell, 2012
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Dès la 8ème semaine de la vie embryonnaire, les ovaires apparaissent. Vers 4 à 6 mois,
apparaissent dans les ovaires des cellules souches, les ovogonies. La multiplication par mitoses
successives produit un stock limité d’ovogonies.
Celles-ci commencent à grossir, notamment par l’accumulation de réserves nutritives ou
vitellus et deviennent des ovocytes I. Les ovocytes I vont alors entamer la méiose mais après
avoir accompli la prophase, ils restent bloqués en cours de division. Ils s’entourent alors d’un
autre type de cellules (qui les protègeront et les nourriront) : il s’est ainsi formé un « follicule
ovarien ».
C’est sous la forme d’ovocytes I que ces cellules vont attendre un éventuel réveil lors de la
vie reproductive, à l’occasion d’un cycle menstruel donné. Cette attente peut durer, dans le
meilleur des cas, entre 10 et 50 ans ! Cependant beaucoup d’ovocytes ne se réveillent pas mais
dégénèrent, soit lors de la vie fœtale, soit après la naissance. Ainsi, à partir des millions
d’ovocytes embryonnaires créés, chaque petite fille ne possède à sa naissance, puis à sa
puberté, qu’un stock non renouvelable de quelques 400 000 ovocytes répartis entre ses deux
47
ovaires. Comme en général, un seul ovocyte est libéré par les ovaires à chaque cycle menstruel
et que la vie reproductive d’une femme dure entre 30 et 40 ans, le nombre total d’ovocytes
libérés est d’environ 450. Tous les autres sont éliminés.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
A la puberté, à chaque cycle menstruel ovarien, la méiose ne reprendra son cours normal
qu’une vingtaine d’heures avant l’ovulation. La première division méiotique se termine environ
6 heures avant l’ovulation et aboutit à la formation de deux cellules de tailles très inégales.
L’une d’elles, l’ovocyte II conserve la plus grande partie du cytoplasme de l’ovocyte I
(accumulation de réserves qui après la fécondation serviront à assurer les premiers jours du
développement embryonnaire); l’autre, très petite pratiquement réduite à son noyau, est une
cellule abortive appelée globule polaire.
La deuxième division méiotique débute alors immédiatement mais s’arrête de nouveau en
métaphase II.
La ponte ovulaire (ovulation): le follicule mûr est éclaté pour expulser l’ovocyte II (ovule) le
14ème jour du cycle menstruel marquant la fin de la phase folliculaire et le début de la phase
lutéinique caractérisée par l’ accumulation de lipides et de pigments jaunes dans le « follicule
éclaté » formant le corps jaune.
Si, et seulement si il y a fécondation, l’entrée du spermatozoïde provoque l’achevement de la
méiose. La fin de la méiose équationnelle aboutit à la formation de l’ovule proprement dit et à
l’expulsion du deuxième globule polaire. La cellule fécondée possède à ce stade deux petits
noyaux haploïdes (l’un mâle, l’autre femme) qui fusionnent 15 à 20 h après la fécondation.
Quelles sont les différences remarquables entre la spermatogénèse et l’ovogénèse ?
La spermatogenèse diffère de l’ovogenèse par trois aspects importants.
1) Au cours de la spermatogenèse, les quatre cellules filles issues de la méiose deviennent des
spermatozoïdes matures, tandis que durant l’ovogenèse la cytocinèse de la méiose est inégale,
de sorte que presque tout le cytoplasme se retrouve dans une seule des cellules filles, l’ovocyte
de deuxième ordre. Cette grosse cellule pourra devenir un ovule, alors que les trois cellules plus
petites, appelées globules polaires, vont dégénérer.
2) La spermatogenèse commence à l’adolescence et se poursuit tout au long de l’âge adulte ;
par comparaison, les mitoses de l’ovogenèse sont vraisemblablement déjà terminées à la
naissance. La fillette naît avec son capital de cellules reproductrices.
3) la spermatogenèse produit des spermatozoïdes matures sans interruption à partir des
spermatogonies, tandis que l’ovogenèse traverse de longues périodes de dormance.
L'ovogenèse est « en attente » entre la naissance et la puberté. Elle reprend de manière cyclique 48
à partir de la puberté pour s'arrêter de manière brutale à la ménopause (aux alentours de 50
ans).
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Pourquoi le terme ovulation est mal choisi ? Quel terme serait plus approprié ?
Lors de l’ovulation, c’est un ovocyte II qui est libéré. Nous pourrions nommer cet évènement
une ovocytation.
Généralement, on dit qu’une femme libère un ovule à chaque cycle, mais est-ce vraiment le
cas? Toutes les femmes pubères ont-elles déjà libéré un ovule ? Quelles sont les femmes qui en
ont déjà libéré un ?
Non, ce n’est pas le cas. Il s’agit d’un ovocyte, il faut une fécondation pour que la deuxième
division de méiose se termine et qu’une des cellules formées se nomme ovule. Les femmes qui
ont déjà libéré un ovule sont celles qui ont déjà eu au moins un enfant ou au moins celles chez
qui il y a eu une fécondation.
49
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.5 LE CYCLE OVARIEN
Vidéo : https://www.youtube.com/watch?v=9wK8G60rDZA&feature=youtu.be
Les ovaires possèdent un nombre important d’ovocytes, chacun entouré de cellules formant un
follicule primordial. Le nombre de follicules primordiaux diminue de 6 à 7 millions au cours de
la vie intra-utérine à environ 400 000 au début de la puberté.
Au cours d’un cycle ovarien, un ovocyte est expulsé chaque mois par l’un des deux ovaires.
Le schéma ci-contre
représente les phases
successives en simultané et
dans l’ordre. Dans la
réalité, ces phases ne se
déroulent pas en même
temps lors du cycle
ovarien, mais du 1er au
28ème jour.
Schéma d'un ovaire et les phases du cycle ovarien (durée de 28 jours)
50
Cycle ovarien d'une durée de 28 jours
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La durée d’un cycle peut être très variable chez la femme, et aussi d’une femme à l’autre.
Le cycle ovarien comprend trois grandes phases :
1) La phase folliculaire ou préovulatoire (J1 à J13) : Présence de plusieurs follicules dits
primordiaux car ils débutent une maturation mais un seul continuera de grossir en inhibant les
autres, jusqu’à arriver à maturation. Il sera appelé follicule de De Graaf.
2) La phase ovulatoire ou ovulation (Jour 14) : le follicule de De Graaf et la paroi de l’ovaire
se rompent pour libérer l’ovocyte II.
3) La phase lutéale ou postovulatoire (Jour 14 à 28): Formation du corps jaune (corpus
luteum ; luteum = jaune) à partir des cellules folliculaires qui restent à la surface de l’ovaire.
S’il n’y a pas fécondation, le corps jaune dégénère avant le début d’un nouveau cycle. Cette
dernière phase est toujours égale à 14 jours, quelque soit la durée du cycle.
Quels sont les évènements caractéristiques de la phase folliculaire d’une part, de la phase
lutéale d’autre part ? Justifie le nom de ces deux phases.
Phase folliculaire = phase de maturation d’un follicule → croissance d’un follicule
Phase lutéale = (luteus = jaune), le follicule se transforme en corps jaune, phase durant laquelle
il y a sécrétion de progestérone
Au cours de la vie d’une femme, parmi les centaines de milliers de follicules
primordiaux, seulement un faible pourcentage atteint le stade de follicule de De Graaf. Lors
de la phase folliculaire, que deviennent les follicules ayant commencé à croitre mais qui n’ont
pas atteint ce stade ?
Au cours d’un cycle, plusieurs follicules primordiaux commencent à croitre. Cependant, la
plupart du temps, un seul follicule continue de grossir et arrive à maturité. Les autres
dégénèrent et « s'atrophient » à divers stades avant la fin de la maturation folliculaire.
Note pour le professeur : les grands follicules laissent une cicatrice dans la zone corticale, les
petits disparaissent sans laisser de traces
51
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.6 LE CYCLE UTÉRIN
Tout comme les ovaires, la muqueuse utérine ou endomètre traverse également une série de
changements cycliques qui la préparent à l’éventuelle implantation d’un embryon. Ces
changements se déroulent au cours d’un cycle, également de durée variable, appelé cycle
utérin.
Le cycle utérin comporte également trois grandes phases :
1) La phase menstruelle qui commence le premier jour des règles : la muqueuse qui tapisse
l’utérus perd les 4/5 ème de son épaisseur (5mm) au cours de la menstruation. Les saignements
sont provoqués par l’élimination de la couche superficielle de l’endomètre si la fécondation n’a
pas lieu.
2) La phase proliférative : La couche superficielle de l’endomètre s’épaissit et repasse de
1mm à 5mm environ vers le 21ème jour. Elle se vascularise et des glandes apparaissent.
3) La phase sécrétoire : La couche superficielle de l’endomètre continue de s’épaissir et prend
l’aspect d’une « dentelle utérine ». Les glandes qu’elle contient se développent et sécrètent un
liquide nourricier, riche en glycogène.
Evolution de la muqueuse utérine au cours du cycle menstruel 52
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Cycle de la muqueuse utérine
L’évènement le plus visible du fonctionnement cyclique de l’appareil génital féminin est la
menstruation. Quelle est l’origine de cet écoulement sanguin qui apparait au niveau de la vulve
et quelle en est la signification ?
Quelle est l’importance des changements de la muqueuse utérine après l’ovulation ?
53
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.7 LE SYNCHRONISME DES CYCLES OVARIEN ET UTÉRIN
En te basant sur les documents suivants, réponds aux questions.
DOCUMENT 1 : EXPÉRIENCES SUR DES SOURIS AFIN DE COMPRENDRE LA NATURE DES
RELATIONS ENTRE LES OVAIRES ET L’UTÉRUS
Expériences réalisées sur des lots de souris et les résultats fournis par l'observation de l'utérus au
cours des jours suivants
DOCUMENT 2 : LES PRINCIPALES ACTIONS DES HORMONES OVARIENNES
Tous les 28 jours, les ovaires expulsent à tour de rôle un ovocyte et libèrent des hormones
ovariennes dans le sang : les œstrogènes et la progestérone.
S’il y a fécondation, le corps jaune subsiste et continue de sécréter de la progestérone (+/- 80
%) et des œstrogènes (+/- 20 %) durant le premier trimestre de la grossesse. Les règles
disparaissent car ces hormones permettent le maintien de la couche superficielle de l’endomètre
pour l’implantation d’un embryon.
54
Tableau de comparaison des hormones ovariennes (œstrogène et progestérone)
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 3 : SCHÉMA METTANT EN PARALLÈLE LES CYCLES OVARIEN ET UTÉRIN SUR UNE
DURÉE DE 28 JOURS.
Le graphique indique les variations plasmatiques des taux d'oestrogènes et de progestérone au corus de ces cycles
55
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Quelle conclusion peut-on dégager de ces documents ?
Les hormones ovariennes, l’œstrogène et la progestérone, sont responsables de la
synchronisation entre le cycle ovarien et le cycle utérin. Les ovaires commandent le cycle de
l’utérus c’est-à dire le développement de la muqueuse utérine.
Comment peut-on expliquer ce synchronisme entre les deux cycles ?
Ce synchronisme permet à l'endomètre utérin d'être prêt pour recevoir un hypothétique
embryon suite à une fécondation de l'ovocyte dans les trompes.
Pourquoi dit-on que les ovaires possèdent une double fonction ?
Les ovaires ont deux fonctions :
1) La production d’un ovocyte (cellule reproductrice féminine).
2) La production d’hormones féminines : les œstrogènes, sécrétés par les cellules entourant les
follicules puis le corps jaune, et la progestérone sécrétée par le corps jaune
Pourquoi la progestérone n’est sécrétée qu’après l’ovulation ?
La progestérone est une hormone ovarienne produite seulement par le corps jaune. Hors celui
n’apparait qu’après l’ovulation, il est le résultat de la dégénérescence du follicule.
Identifie et justifie l’événement à l’origine du déclenchement des règles
En absence de grossesse, le corps jaune dégénère ce qui provoque une chute des taux
d'œstrogènes mais surtout de progestérone. Cette hormone permet le maintien de la couche
superficielle de l’endomètre.
Lorsque la concentration en progestérone diminue, l’utérus se contracte et provoque alors le
décollement de cette couche superficielle de l’endomètre.
L’ablation des ovaires est parfois nécessaire chez une femme enceinte présentant un ou
plusieurs kystes ovariens. Expliquer pourquoi cette ablation entraine la perte du fœtus (ou de
l’embryon) si elle est pratiquée pendant les trois premiers mois de la grossesse
Pendant les trois premiers mois de la grossesse, le corps jaune sécrète de la progestérone,
56
responsable du maintien de la muqueuse utérine (dans laquelle s’est implanté l’embryon). Passé
le troisième mois, c’est le placenta qui prend le relai, les ovaires ne sont dès lors plus
nécessaires au maintien de l’endomètre dans lequel l’embryon est implanté.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Résume sous forme de tableau les événements se déroulant pendant un cycle sexuel de 28
jours.
Phase…………..... Phase…………...... Phase ……………. Début de la
Phases du phase…………….
cycle ovarien du cycle suivant
Jour 1 à 13 Jour 14 Jour 14 à 28 Jour 1 à 13
Modifications
ovariennes
Quantités
d’hormones
ovariennes
Œstrogènes
Progestérone
Phases du Phase …………. Phase………….. Phase…………. Phase……………
cycle utérin Jour 1 à 5 Jour 5 à14 Jour 14 à 28 Jour 1 à 5
Modifications 57
utérines
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
58
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
À l’aide de ton tableau résumé, explique comment les cycles ovarien et utérin sont
synchronisés ;
Quelques petits follicules appelés follicules primordiaux entament un début de développement
au cours duquel ils libèrent de faibles quantités d'œstrogènes. Parmi eux un seul follicule
arrivera à maturité, c'est le follicule de De Graaf qui libérera des quantités de plus en plus
importantes d'œstrogènes au cours de sa maturation. Cela provoquera l’épaississement de la
couche superficielle de l’endomètre (phase proliférative).
Lors de la phase lutéale, le corps jaune libère des œstrogènes et surtout de la progestérone qui
permet à l’endomètre de sécréter un liquide nourricier (par ses glandes). L’endomètre prend
l’aspect de dentelle utérine (phase sécrétoire).
59
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.8 LE CYCLE DE LA GLAIRE CERVICALE
Au moment de l’éjaculation, le sperme déposé au fond du vagin contient 300 à 400 millions de
spermatozoïdes. On estime que quelques dizaines d’entre eux seulement atteignent l’ovocyte II.
Pourquoi ?
UNE ÉVOLUTION CYCLIQUE DE LA GLAIRE CERVICALE
8ème jour du cycle période ovulatoire 24ème jour du cycle
Les glandes de l’endomètre du col utérin sécrètent un liquide visqueux : la glaire cervicale,
constituée d’un réseau de filaments protéiques. L’examen au microscope électronique de cette glaire
montre d’importantes modifications de sa structure au cours du cycle. En période ovulatoire, le
maillage lâche (15 à 25 µm) permet le passage des spermatozoïdes. En dehors de cette période, le
maillage est serré (2 à 6 µm).
En quoi consiste le cycle de la glaire cervicale ?
Phase menstruelle : La glaire cervicale située au niveau du col de l’utérus est épaisse, empêchant
le passage des spermatozoïdes
Phase proliférative : La glaire cervicale devient de plus en plus filante permettant le passage des
spermatozoïdes.
Phase sécrétoire : En fin de cycle, la glaire cervicale redevient épaisse.
60
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Les spermatozoïdes doivent franchir le mucus. A quel moment du cycle féminin, le cheminement
des spermatozoïdes vers l’ovule est-il le plus facile ? Pourquoi ?
En te basant sur les documents ci-dessous, précise l’importance des sécrétions des voies
génitales féminines dans le « voyage » des spermatozoïdes :
DOCUMENT 1 : LA SÉLECTION PAR LA GLAIRE CERVICALE
La glaire cervicale est à l’origine de 10% des stérilités féminines. Parmi les causes possibles,
citons une quantité insuffisante de glaire. Ce type de stérilité d’origine endocrinienne peut être
61
traité par des injections d’œstrogènes.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 2
L’enregistrement microcinématographique montre que dans le sperme, il n’y a pas
d’orientation particulière des déplacements des
spermatozoïdes.
Un même examen pratiqué dans un tube de
verre contenant de la glaire cervicale montre
au contraire une orientation privilégiée et une
vitesse plus grande que dans le liquide
séminal. Des spermatozoïdes humains observés au microscope. Dr Joyce
Harper, UCL, Wellcome Images.
5.9 LA MÉNOPAUSE
La ménopause est la période de la vie d’une femme marquée par la disparition des règles. En
moyenne, les femmes atteignent la ménopause entre 46 et 54 ans. Cependant, il n’est pas
toujours aisé de déterminer cet instant puisqu’une ou plusieurs menstruations peuvent encore
survenir après une période d’aménorrhée (absence de menstruations) de quelques mois. Il est
théoriquement nécessaire d’attendre 12 mois d’aménorrhée pour parler de ménopause.
D’autres signes s’associent à cette aménorrhée : Bouffées de chaleur, crises de sueurs
nocturnes, sécheresse vaginale, troubles du sommeil, douleurs articulaires, prise de poids.
62
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.10 LA RÉGULATION DU SYSTÈME HORMONAL FÉMININ
Vidéo : https://www.youtube.com/watch?v=n4VNqiixAAc&feature=youtu.be
Le complexe hypothalamo-hypophysaire
contrôle le cycle ovarien et par conséquent,
le cycle utérin qui dépend des hormones
ovariennes. Comme chez l’homme,
l’hypothalamus produit de la GnRH qui
déclenche la libération de LH et de FSH
par l’hypophyse. Cependant, les taux
Le complexe hypothalamo-hypophysaire sanguins de ces hormones hypophysaires
varient de façon cyclique chez la femme.
La FSH ou hormone folliculo-stimulante, comme son nom l’indique, stimule la croissance des
follicules ovariens lors de la phase folliculaire ;
La LH ou hormone lutéinisante stimule la formation du corps jaune (corpus luteum) lors de la
phase lutéale mais aussi l’ovulation au 14ème jour du cycle (pic de LH).
Afin de déterminer le rôle des hormones hypophysaires dans le fonctionnement du cycle
ovarien, on réalise les expériences suivantes d’ablation de l’hypophyse chez des rates.
63
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Donne tes interprétations pour chacune des expériences réalisées.
Expérience 1 : l’absence de l’hypophyse est accompagnée par une disparition du
fonctionnement du cycle ovarien. L’hypophyse est nécessaire à la réalisation d’un cycle
ovarien.
Expérience 2 : l’injection de l’hormone FSH en l’absence de l’hypophyse stimule la croissance
et la maturation des follicules ovariens. La FSH est responsable de la croissance et de la
maturation des follicules ovariens lors de la phase folliculaire.
Expérience 3 : l'injection de l’hormone LH en l’absence de l’hypophyse stimule
successivement l'ovulation, la formation et le développement du corps jaune (-> libération
d’œstrogènes et de progestérone dans le sang). La LH est responsable de l'ovulation, du
développement du corps jaune et permet la libération d’œstrogènes et de progestérone par le
corps jaune.
Expérience 4 : l'injection de FSH et de LH en l’absence de l’hypophyse restitue la fonction
perdue. Les hormones fabriquées par l'hypophyse stimulent l'ovaire et sont responsables du
cycle ovarien et de la production d’œstrogènes et de la progestérone par l’ovaire
À partir de tes interprétations et du graphique ci-dessous, explique le contrôle des hormones
hypophysaires sur le fonctionnement des ovaires lors des trois phases du cycle ovarien.
64
Schéma mettant en parallèle les cycles ovarien et utérin sur une durée de 28 jours. Le graphique montre les
variations des taux plasmatiques d'hormones ovariennes et hypohysaires au cours de ces cycles.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Pendant la phase folliculaire : la faible concentration de FSH provoque la croissance des
follicules qui sécrètent des œstrogènes.
N. B. Plus précisément, ce sont les cellules folliculaires qui sécrètent des œstrogènes.
Pendant la phase ovulatoire : la concentration de LH augmente brusquement ; c’est le pic de
LH qui provoque la maturation finale du follicule (follicule de De Graaf) et l’ovulation.
Pendant la phase lutéale : la LH déclenche la transformation des tissus folliculaires en corps
jaune qui sécrète des œstrogènes et de la progestérone.
A l’aide de toutes les informations, complète ces 3 schémas fonctionnels (un pour chaque phase
du cycle ovarien) montrant le lien entre les hormones libérées et les éléments suivants :
Hypothalamus – Hypophyse – Ovaire – Utérus.
Phase folliculaire Phase ovulatoire Phase lutéale
65
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
A l’aide des documents suivants, réponds aux questions et explique l’effet des rétrocontrôles
des hormones ovariennes sur le complexe hypothalamo-hypophysaire.
DOCUMENT 1
Les hormones ovariennes exercent, elles aussi,
en retour un contrôle sur le complexe
hypothalamo-hypophysaire, ce sont les
rétrocontrôles ou rétroactions.
Le rétrocontrôle négatif s’observe lorsque la
quantité d’une ou plusieurs hormones
(oestrogènes, progestérone) inhibe l’activité du
complexe hypothalamo-hypophysaire.
Le rétrocontrôle positif s’observe lorsque la
quantité d’une ou plusieurs hormones 66
(oestrogènes, progestérone) stimule l’activité
du complexe hypothalamo-hypophysaire.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 2 : EXPÉRIENCES D’ABLATION DES OVAIRES CHEZ DES RATES
Donne tes interprétations pour chacune des expériences réalisées.
Expérience 1 : Les ovaires sont responsables de la production d’œstrogènes et de progestérone.
L’absence des ovaires conduit à un développement important de l’hypophyse (hypertrophie)
qui produit en grandes quantités la FSH et la LH. Les œstrogènes et la progestérone permettent
de réguler les concentrations de FSH et de LH libérées par l’hypophyse.
Expérience 2 : Les œstrogènes produits en faibles quantités par les ovaires inhibent le
fonctionnement de l'hypophyse qui diminue sa libération de LH et de FSH. Rétrocontrôle
négatif puisque cette quantité d’œstrogènes (faible) inhibe les sécrétions de FSH et de LH.
Expérience 3 : Les œstrogènes produits en grandes quantités par les ovaires stimulent le
fonctionnement de l'hypophyse, qui augmente sa libération de LH et de FSH. Rétrocontrôle
positif puisque cette quantité d’œstrogènes (forte) stimule les sécrétions de FSH et de LH.
Expérience 4 : La progestérone produite par les ovaires inhibe le fonctionnement de
l'hypophyse, qui diminue sa libération de LH et de FSH. Rétrocontrôle négatif exercé par la
67
progestérone.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
À partir de tes interprétations et du graphique de la page 64, explique les trois rétrocontrôles
des hormones ovariennes sur le fonctionnement du complexe hypothalamo-hypophysaire.
Le premier rétrocontrôle négatif a lieu pendant la phase folliculaire : la faible concentration
d’œstrogènes produits par les follicules en croissance inhibe la libération de GnRH, de LH et de
FSH par le complexe hypothalamo-hypohysaire. C'est grâce à ce type de rétrocontrôle qu’un
seul follicule parvient à aller au bout de son développement à chaque cycle. Le rétrocontrôle
positif a lieu avant la phase ovulatoire : les fortes concentrations d’œstrogènes produits par le
follicule en croissance stimulent le complexe hypothalamo-hypophysaire, donc la libération de
grandes quantités de FSH, mais surtout de LH (pic de LH qui induit l’ovulation). Le deuxième
rétrocontrôle négatif a lieu pendant la phase lutéale : la progestérone (et les œstrogènes)
produite par le corps jaune inhibe la libération de GnRH, de LH et de FSH par le complexe
hypothalamo-hypophysaire. N.B. Vers la fin de la phase lutéale, les sécrétions de LH et de FSH
cessent, ce qui provoque la dégénérescence du corps jaune. Par conséquent, les concentrations
d’œstrogènes et de progestérone diminuent fortement. Cela libère le complexe hypothalamo-
hypophysaire du rétrocontrôle négatif. L’hypophyse se met alors à sécréter une quantité
suffisante de FSH pour déclencher la croissance de nouveaux follicules dans l’ovaire. Cela
marque le début de la phase folliculaire du cycle suivant
Complète tes schémas fonctionnels (page 65) en rajoutant les rétrocontrôles exercés par les
hormones ovariennes sur le complexe hypothalamo-hypophysaire.
68
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.11 RETOUR À LA SITUATION-PROBLÈME
La période de fécondité est la période du cycle de la femme au cours de laquelle un rapport
sexuel non protégé peut mener à une fécondation. Elle dépend de la durée de vie des
spermatozoïdes (3 à 5 jours maximum) dans les voies génitales de la femme et de la durée de
vie de l’ovocyte II après l’ovulation (1 à 2 jours maximum)
Lorsqu’il y a fécondation, le corps jaune se maintient et continue de sécréter de la progestérone
et des œstrogènes. Ces hormones permettent à la muqueuse utérine de se maintenir pour
l’accueil d’un embryon, ce qui explique la disparition des règles.
5.12 EXERCICES
1) Un bilan hormonal se réalise grâce à une prise de sang et permet d’analyser des taux
hormonaux dans le but de diagnostiquer l’état physiologique de la personne ou encore
d’éventuels dysfonctionnements des glandes sécrétrices telles que les ovaires, les testicules,
l’hypophyse, la thyroïde etc.
Voici le résultat des bilans hormonaux (oestradiol et progestérone) d’Aubane et de Perrine.
À partir des données hormonales présentées dans les tableaux :
a) Compare les résultats d’Aubane et de Perrine par rapport aux valeurs de référence.
b) Identifie et justifie les états physiologiques chez chacune d’elles :
Par rapport aux valeurs de référence, Aubane présente des taux élevés d’œstradiol et de 69
progestérone. Par rapport aux valeurs de référence, Perrine présente de très faibles taux
d’œstradiol et de progestérone. 2. Aubane est enceinte, car elle présente des taux élevés
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
d’œstradiol et de progestérone. Les œstrogènes (et donc l’œstradiol) mais surtout la
progestérone sont sécrétés par le corps jaune. S’il y a fécondation, le corps jaune ne dégénère
pas et continue de libérer de la progestérone (pendant les trois premiers mois de grossesse, puis
le relai est pris par le placenta). La progestérone joue un rôle important dans la préservation de
l’endomètre nécessaire à l’implantation d’un embryon. Perrine est en ménopause, car elle
présente des taux relativement faibles d’œstradiol et de progestérone. La ménopause est causée
par une modification du fonctionnement des ovaires, entrainant l’arrêt définitif des règles. Ces
modifications se caractérisent par une diminution importante de la sécrétion d’œstrogènes (et
donc d’œstradiol) et de progestérone
2) Annote ces 2 graphiques (A, B et C représentent des phases) et justifie. Explique le lien
existant entre les variations des hormones ovariennes et celles des hormones hypophysaires.
Évolution de la concentration plasmatique des hormones hypophysaires et ovariennes au cours du
temps (en jours).
A : Phase folliculaire (Production d’œstrogènes par les cellules folliculaires)
B : Phase ovulatoire (induite par le pic de LH)
C : Phase lutéale (Production d'œstrogènes et de progestérone par le corps jaune)
1. LH : On observe un pic de LH qui induit l’ovulation –
2. FSH : sa libération est plus importante au début de la phase folliculaire
3. Œstrogènes : leurs quantités augmentent lors de la phase folliculaire car elles sont produites
par les follicules en croissance (elles augmentent aussi lors de la phase lutéale car elles sont 70
produites, pendant cette phase, par le corps jaune)
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
4. Progestérone : sa quantité augmente lors de la phase lutéale, elle est produite par le corps
jaune.
Au début de la phase folliculaire, la FSH est sécrétée par l’hypophyse (sous l’action de la
GnRH libérée par l’hypothalamus). La FSH stimule la croissance des follicules et la libération
de faibles quantités d’œstrogènes par les cellules folliculaires. Ces faibles quantités
d’œstrogènes inhibent le complexe hypothalamo-hypophysaire et induit de faibles
concentrations de FSH. C’est le premier rétrocontrôle négatif exercé par les faibles
concentrations en œstrogènes.
Vers le 13e jour, la quantité d’œstrogènes augmente brusquement, ce qui stimule le complexe
hypothalamohypophysaire à libérer, entre autres, une grande quantité de LH (pic). C’est le
rétrocontrôle positif exercé par la forte concentration en œstrogènes. Le pic de LH survenant au
14e jour, soit peu de temps après l’augmentation d’œstrogènes, induit l’ovulation.
Après l’ovulation, lors de la phase lutéale, la LH stimule la formation du corps jaune. Le corps
jaune se met à sécréter des œstrogènes et de la progestérone. Ces deux hormones inhibent le
complexe hypothalamo-hypophysaire induisant une diminution des sécrétions de LH et de FSH
libérées. C’est le deuxième rétrocontrôle négatif exercé par la progestérone et les œstrogènes
3) La régulation de la sécrétion de LH
Expérience 1 :
Chez une femelle macaque
ovariectomisée depuis 26 jours, on
introduit sous la peau un implant
d’oestradiol qui libère en continu cette
hormone dans le sang : la
concentration plasmatique d’oestradiol
est ainsi maintenue pendant plusieurs
jours à un taux voisin de celui qu
existe normalement au début de la
phase folliculaire du cycle menstruel.
Seize jours après la mise en place de l’implant, on injecte une dose massive d’oestradiol (600
71
pg/ml). Le graphique montre l’évolution de la concentration plasmatique de LH au cours de
cette expérience.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Expérience 2 :
Une autre femelle subit le même
traitement c’est-à-dire la castration,
pose d’un implant d’oestradiol puis
injection d’une forte dose d’oestradiol
mais, en outre, on maintient, dès la
castration, un taux élevé de
progestérone dans le sang. On dose la
concentration plasmatique de LH au
cours de cette deuxième expérience.
a) Dans la première expérience, quelles sont les conséquences de la mise en place de l’implant
puis de l’injection d’oestradiol sur le taux plasmatique de LH ? En utilisant tes connaissances,
quelle remarque peux-tu faire concernant cette valeur avant la pose de l’implant ?
La pose de l’implant abaisse nettement la concentration de LH : en 10 jours, elle est
pratiquement divisée par 3. → l’ovariectomie a supprimé la rétroaction négative exercée par
l’ovaire (les oestrogènes) ce qui a fait augmenter le taux plasmatique de LH. Le taux de LH
avant le 25 ème jour n’est pas la valeur normale. L’oestradiol sécrété par l’implant freine la
sécrétion de GnRH et le taux de LH à 40 jour est proche du taux normal.
b) Quelle relation peux-tu établir entre ces résultats expérimentaux et l’évolution du taux de LH
au cours de la phase folliculaire d’un cycle menstruel normal ? Dans l’ovaire, quel est le
résultat de cette évolution en fin de phase folliculaire ?
L’injection d’une dose massive d’oestradiol déclenche un pic de LH. Cette expérience
reproduit une situation normale : au cours de la phase folliculaire, l’augmentation progressive
du taux sanguin d’oestradiol freine la sécrétion de LH, du moins tant que ce taux ne dépasse la
valeur seuil. Au-delà, la rétroaction devient positive et la décharge de LH se fait ce qui
déclenche l’ovulation cad l’éclatement du follicule mûr et la libération de l’ovocyte II.
72
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
c) Quels sont les effets de la progestérone sur la sécrétion de LH montrés par la deuxième
expérience ? A quelle période du cycle un tel effet peut-il se manifester ?
Les effets sont annulés en présence d’un taux élevé de progestérone. La progestérone exerce
une rétroaction négative sur le complexe hypothalamo-hypophysaire. Cet effet est semblable à
ce qui s’observe lors de la phase lutéale pendant toute la durée d’activité du corps jaune. Il
cesse en fin de cycle et est maintenu en cas de grossesse.
4) Surprise ! Marie attend un heureux
évènement ! Elle qui ne s’attendait pas à
tomber enceinte aussi rapidement après
l’arrêt de sa pilule se demande à quelle date
a eu lieu la fécondation. Contrairement à son
compagnon Romain, Marie est presque sûre
que la fécondation à l’origine de sa
grossesse a eu lieu lors du premier rapport
sexuel sans pilule contraceptive (le 21
octobre). Romain, quant à lui, pense que la
fécondation a eu lieu plus tard, lors du mois
de novembre.
Marie a noté sur un calendrier ses jours de
règles, les mois lors desquels elle était sous
contraception ainsi que les dates de leurs
rapports sexuels.
1. Détermine la durée des cycles de Marie et
la date à laquelle auraient dû se dérouler ses
prochaines règles.
2. Détermine la date d’ovulation de Marie.
3. Définis puis détermine la période de fécondité. Justifie ton choix.
4. Identifie le rapport sexuel ayant mené à une fécondation. Justifie ton choix pour départager
les deux parents. 73
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
1. Les cycles de Marie sont réguliers et ont une durée de 30 jours. Les règles suivantes auraient
dû apparaitre du 13 au 17 novembre.
2. La date d’ovulation de Marie correspond au 29 octobre.
3. La période de fécondité est la période du cycle de la femme au cours de laquelle un rapport
sexuel non protégé peut mener à une fécondation. La période de fécondité de Marie s’étend du
24 au 31 octobre, car les spermatozoïdes ont une durée de vie de maximum 5 jours dans les
voies génitales, alors que l’ovocyte meurt 2 jours maximum après l’ovulation.
4. Le rapport sexuel ayant mené à la fécondation est celui du 26 octobre, car certains
spermatozoïdes étaient toujours vivants lors de l’ovulation qui a eu lieu le 29 octobre et l’un
d’eux a pu féconder l’ovocyte. Le rapport sexuel du 21 octobre n’a pas pu aboutir à une
fécondation, car la durée de vie des spermatozoïdes n’était pas suffisante pour permettre une
rencontre avec l’ovule. Les rapports sexuels du mois de novembre n’ont pas pu aboutir à une
fécondation, car la durée de vie de l’ovule était dépassée (plus de 2 jours après l’ovulation).
74
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
5.13 SYNTHESE
L’ovogénèse
L’ovogenèse comprend plusieurs stades :
a) Un stade de multiplication des ovogonies qui a lieu dans l’ovaire embryonnaire.
b) Un stade d’augmentation de taille des ovocytes (accumulation des réserves).
c) Un stade de maturation du noyau ou méiose qui est discontinue chez la femme (elle débute
au cours de la vie embryonnaire et s’achève, pour un gamète donné, au cours d’un cycle
sexuel).
75
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Le cycle sexuel féminin
L’appareil génital de la femme est caractérisé par un fonctionnement cyclique qui débute à la
puberté et s’achève à la ménopause. Le début d’un cycle (+/- 28 jours) est marqué par la
menstruation (d’où le nom de cycle menstruel).
Le cycle ovarien correspond d’une part à l’évolution d’un follicule qui, après l’ovulation, se
transforme en corps jaune, et d’autre part à la sécrétion périodique d’hormones ovariennes :
œstrogènes en phase folliculaire, puis œstrogènes et progestérone en phase lutéale. Il comprend
3 phases :
a) la phase folliculaire ou préovulatoire : au cours de cette phase, un follicule dont le
développement était bloqué depuis la vie fœtale, achève son évolution et libère des quantités
croissantes d’oestrogènes. C’est le follicule de De Graaf.
b) la phase ovulatoire : libération de l’ovocyte II
c) la phase lutéale ou postovulatoire : caractérisée par la présence du corps jaune qui se forme
après l’ovulation à partir du follicule éclaté. Celui libère de l’œstrogène et de la progestérone.
Vers la fin du cycle, le corps jaune régresse rapidement en laissant place à un nodule
blanchâtre.
Lorsque la production d’œstrogènes par les ovaires s’arrête, la femme entre en ménopause, qui
se manifeste par la disparition des règles.
Le cycle de l’utérus correspond à une évolution périodique de la muqueuse utérine ou
endomètre qui, après chaque ovulation, est prête à accueillir un nouvel embryon ou qui, sans
76
fécondation, est détruite en début de chaque cycle : ce sont les règles ou menstruations. Il
comprend 3 phases : la phase menstruelle, la phase proliférative et la phase sécrétoire.
Les cycles ovariens et utérin sont synchronisés.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
La régulation hormonale chez la femme
La
Synchronisation du cycle ovarien et du cycle utérin et action des hormones sur le cycle de la femme
77
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Deux situations possibles lors des cycles sexuels :
78
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Deux situations possibles lors des cycles sexuels :
5.14 POUR EN SAVOIR PLUS… L’ORIGINE DE LA NAISSANCE DE FAUX JUMEAUX
5.15 POUR EN SAVOIR PLUS… DES OVOCYTES HUMAINS OBTENUS EN
LABORATOIRE : UNE GRANDE PREMIÈRE
79
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
VI. DE LA FECONDATION À L’ACCOUCHEMENT
6.1 INTRODUCTION
A regarder : https://www.youtube.com/watch?v=lqWvZSZBTy8#action=share
Lydia Fairchild s’est séparée de son conjoint durant la grossesse de son troisième enfant. En
2002, suite à sa demande de pension alimentaire, elle s’est vue obligée de réaliser un test
génétique pour prouver que son compagnon était bien le père de ses enfants. L’homme était
bien le père de ses enfants, mais elle… n’en était pas la mère !
Il s’agit d’un cas intéressant mais rare. Dans la majorité des cas, les choses sont plus simples…
Dans ce chapitre, nous décrirons les mécanismes classiques qui permettent la formation d’un
nouvel être.
6.2 SITUATION-PROBLÈME
Marie a 40 ans. Elle a toujours voulu être maman. Malgré cela, après s’être entretenue avec son
gynécologue, elle décide de mettre fin à sa grossesse. En effet, le gynécologue lui a annoncé
une mauvaise nouvelle : son fœtus est lourdement handicapé. Mais comment le gynécologue
peut-il le savoir ?
80
6.3 LA FÉCONDATION ET LES PREMIERS INSTANTS DE LA VIE
A regarder : https://www.youtube.com/watch?v=4kpgBLphTdU
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Sur base du document suivant, réponds aux questions :
L’un des premiers signes de grossesse est l’absence de règles. Mais cela ne suffit pas pour
confirmer un début de grossesse. En effet, les cycles ne sont pas toujours réguliers, il est
possible qu’un léger dérèglement hormonal les modifie. D’autres symptômes apparaissent : des
seins douloureux, de la fatigue, des nausées ou des besoins fréquents d’uriner.
Néanmoins il est possible que tous les symptômes n’apparaissent pas et certains d’entre eux
peuvent être également causés par des facteurs hormonaux ou environnementaux.
Pour être certaine de la grossesse, la femme doit faire un test de grossesse qui s’achète en
pharmacie et qui se base sur la détection dans les urines d’une hormone particulière : l’hormone
chorionique gonadotrope ou hCG. Celle-ci est produite par les cellules de l’embryon qui
deviendront par la suite la partie embryonnaire du futur placenta. Il existe deux sortes de tests :
le premier indique par une barre si la personne contient l’hCG dans ses urines et par deux
barres si elle en a. Depuis peu, il est possible d’obtenir un autre test qui révèle la présence de
l’hCG mais aussi depuis combien de temps la personne est enceinte.
Schéma de la blastula
a) Définis le mot « fécondation » :
b) Rappelle-toi le chapitre précédent : comment le corps jaune influence-t-il l’épaisseur de
l’endomètre ?
81
Le corps jaune produit de la progestérone et des œstrogènes. Ces hormones sont responsables
de l'épaississement et du maintien de l'endomètre.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
c) Pourquoi peut-on dire que l’embryon « prépare » lui-même son nid ?
Le trophoblaste embryonnaire libère de l’hCG, une hormone qui permet qui permet le maintien
du corps jaune, lequel permet à son tour le maintien de l’endomètre. Donc, il influence
indirectement le maintien de l’endomètre dans lequel il va se fixer
Après avoir visionné l’animation et lu les documents suivants, réponds aux questions :
A regarder : http://www.biologieenflash.net/animation.php?ref=bio-0066-3
Source: Campbell 2012
82
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
a) Où à lieu la
Ovulation-Fécondation-Nidation
fécondation ?
b) L’embryon commence son développement. Qu’observe-t-on 30 heures après la fécondation ?
Et 2 jours après ?
c) Où l’embryon s’implante-t-il ? Combien de temps après la fécondation ?
d) Décris les différents évènements représentés sur le schéma de la page précédente en
commençant par l’ovocyte II.
Les spermatozoïdes rencontrent l’ovocyte. Un seul va pénétrer, c’est la fécondation. L’ovocyte
secondaire va terminer sa méiose II, ensuite les deux noyaux des gamètes vont fusionner. La
cellule résultante porte alors le nom de zygote. Le zygote commence ses divisions cellulaires,
appelées mitoses. Les divisions se succèdent : le zygote, qui était une cellule unique, se divise
ainsi en deux, puis quatre, puis 8 cellules, etc. Lorsque le nombre de cellules dépasse le nombre
de 64, l’embryon prend le nom de morula, car il ressemble à une petite mure (provient du latin
« morum », qui signifie mure). Celle-ci va se creuser et porte alors le nom de blastula. Cette
blastula arrive dans l’utérus et va se fixer à l’endomètre, c’est la nidation.
e) Le zygote qui entre en division ne grandit pas pendant les premières divisions, c’est la 83
période de segmentation. Quel est l’effet de cette segmentation sur la taille des cellules qui
composent le zygote ?
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Au fur et à mesure des multiplications cellulaires, les cellules deviennent de plus en plus
petites.
f) Si l’on considère qu’une femme n’est enceinte qu’à partir du moment où le test de grossesse
est positif, quel évènement lui confère son statut de « femme enceinte » ? Justifiez votre
réponse.
C’est la nidation, car les cellules qui proviennent du trophoblaste de l’embryon suite à
l’évènement de nidation commencent à produire de l’hCG.
g) Prends de la plasticine, forme quatre boules de dimensions équivalentes. Place-les les unes à côté
des autres. La première est le zygote composé d’une cellule. La deuxième est le zygote juste après la
première division. Sépare donc ta boule en deux. La troisième représente l’embryon après la seconde
division cellulaire. Sépare ta boule en quatre. La quatrième représente l’embryon après la troisième
division. Enfin, sépare-la en huit. Représente ci-dessous les plans de divisions des cellules.
6.3 DÉVELOPPEMENT ET CROISSANCE DE L’EMBRYON
A regarder : https://www.youtube.com/watch?v=4kpgBLphTdU#action=share
Après avoir réalisé le test de grossesse, la « future »
maman se rend chez son gynécologue. Il est alors
possible d’obtenir un premier cliché de l’embryon lors
d’une échographie.
84
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
85
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
86
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
L’échographie est une technique d’imagerie médicale. Elle est non invasive et permet d’obtenir
des informations sur la qualité des tissus organiques qui composent un organe. Elle est utilisée
lors d’un suivi de grossesse mais elle permet aussi de détecter certaines lésions comme des
87
tendinites ou des déchirements musculaires, etc.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Elle consiste à appliquer une sonde qui émet des ultrasons contre la peau. Les ultrasons
traversent les tissus puis sont renvoyés sous la forme d’un écho. Ce signal est alors analysé par
un système informatique qui transmet une image sur un écran vidéo.
L’échographie de la 12ème semaine est couplée à une prise de sang dans laquelle on cherche
une perturbation hormonale chez la mère qui pourrait faire penser à une trisomie fœtale
(présence de 3 chromosomes à la place de deux au sein d’une paire). S’il y a suspicion de
trisomie, un examen supplémentaire est proposé aux parents, appelé
l’amniocentèse. L’amniocentèse étant risqué pour le fœtus, il ne sera réalisé que dans le cas où
l’échographie et la prise de sang révèlent un risque élevé de malformation. En effet, ce test peut
provoquer une fausse couche, des fuites de liquide amniotique, une naissance prématurée…
En quoi consiste l’amniocentèse ?
Il s’agit d’une ponction suivie d’une analyse du liquide amniotique. Elle se réalise la plupart du
temps sous anesthésie locale. On isole ensuite les cellules du « bébé » et on réalise un
caryotype à l’aide duquel on peut facilement identifier une éventuelle trisomie.
Dans un certain nombre de cas, l’échographie révèle qu’il n y a pas assez de liquide amniotique
pour permettre une ponction de celui-ci. Le gynécologue peut alors réaliser une choriocentèse
qui consiste en un prélèvement des cellules du trophoblaste, structure du début de grossesse qui
deviendra à la fin du 1er trimestre le placenta. L’avantage de la choriocentèse est qu’elle peut se
réaliser à la 12ème semaine contrairement à l’amniocentèse qui peut se faire entre le 14ème et la
20ème semaine. L’inconvénient est qu’elle présente un peu plus de risques pour le fœtus.
Quels événements importants marquent le passage du stade embryonnaire au stade fœtal ?
Stade embryonnaire (8 semaines) : le stade commence à la division de la cellule œuf (zygote)
jusqu’à ce que tous les principaux organes soient formés. Stade foetal (de la fin de la 8e
semaine à la naissance) : le stade est compris entre le stade embryonnaire et la naissance. Les
organes mis en place lors de la phase embryonnaire poursuivent leur croissance et terminent
leur développement. Le fœtus ressemble à un être humain car il possède une tête avec des yeux.
Il réalise quelques mouvements
88
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.4 LES CONDITIONS DE VIE DU FŒTUS ET LES ÉCHANGES AVEC LA MÈRE
Pendant 9 mois de vie à l’intérieur de l’utérus, l’embryon puis le fœtus doit recevoir les
nutriments et l’oxygène dont il a besoin pour se construire. Il doit aussi rejeter le dioxyde de
carbone lié à son activité.
6.4.1 L’AMNIOS
Lis les documents et réponds aux questions
DOCUMENT : L’AMNIOS… ET EN AVANT POUR LA CONQUETE DU MONDE (TERRESTRE) !!!
La vie est apparue sur Terre il y a au moins 3,8 milliard d’années. En réalité, la vie est bien
apparue sur la planète Terre, mais elle est apparue dans l’eau. Puis, suite à des mutations,
certains groupes d’espèces ont obtenu des innovations leur permettant de coloniser les
terres émergées. Ces innovations sont d’abord apparues chez les végétaux, puis chez les
arthropodes.
Il y a 380 millions d’années, les vertébrés ont également bénéficié d’innovations leur
permettant de coloniser les terres. Les innovations évidentes sont des organes permettant la
respiration aérienne (des poumons) et des organes permettant la locomotion sur terre, mais
il en existe d’autres, auxquelles on pense moins souvent. C’est le cas d’un organe annexe
embryonnaire qui permet aux individus de protéger leurs embryons des coups, mais surtout
de la dessiccation (déshydratation) : l’amnios. En effet, avant cette innovation majeure, les
vertébrés pondaient leurs œufs dans un milieu aquatique. Ils étaient alors immergés en
permanence.
Cette innovation est apparue il y a 320 millions d’années (date estimée). Elle est présente
chez la majorité des vertébrés (mammifères, oiseaux…) indépendamment du mode de
reproduction.
Voici un arbre phylogénétique extrêmement simplifié montrant l’innovation évolutive
permettant l’affranchissement au milieu aquatique.
89
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
a) Réalise une recherche sur les structures qui sont apparues chez les amniotes et qui existent
encore aujourd’hui pour s’adapter à la reproduction en milieu sec. Vérifie si certains amniotes
vivent dans un milieu aquatique. Si c’est le cas, possèdent-ils toujours une cavité amniotique
(cavité remplie de liquide amniotique) ?
Les oeufs à coquille des Oiseaux et des autres Reptiles ainsi que de quelques Mammifères
(monotrèmes) ; et (2) l’utérus des Mammifères marsupiaux et euthériens (placentaires). À
l’intérieur de la coquille ou de l’utérus, l’embryon de ces animaux baigne dans du liquide
contenu dans un sac constitué d’une membrane appelée amnios.
C’est le cas des cétacés et des siréniens. Ils possèdent une cavité amniotique malgré leur mode
de vie aquatique (cependant, ils respirent dans le milieu aérien ce qui trahit leur lien de parenté)
b) Réalise un schéma légendé de la photo ci-dessous :
Il faut que les structures suivantes soient représentées sur le schéma : fœtus ; cordon ombilical
qui s'insère dans le placenta d'une part et au niveau du nombril du fœtus de l'autre ; placenta qui
doit être prolongé par la cavité amniotique ; liquide à l'intérieur de la cavité et liquide
amniotique. Le schéma doit être légendé
Embryon de 14 semaines qui vit dans une poche
contenant le liquide amniotique qui l'isole et le
protège du monde extérieur.
90
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.4.2 LE PLACENTA
A regarder : https://www.youtube.com/watch?v=9JKS0L7c-70#action=share
DOCUMENT : LE PLACENTA, UNE SURFACE D’ÉCHANGE REMARQUABLE
Des l’implantation et jusqu’à la naissance, tous les « matériaux de construction » sont fournis
par la mère à l’embryon puis au fœtus. Dès le 3ème mois de gestation, une zone d’échange
extrêmement efficace s’établit entre la mère et son enfant : le placenta, relié au fœtus par le
cordon ombilical. Mais le placenta assure aussi la production des hormones indispensables à la
grossesse et à l’accouchement.
Quelques caractéristiques du placenta :
Suite à la nidation, le corps de l’embryon se dégage progressivement de l’ancien trophoblaste
auquel il restera relié par le cordon ombilical. Parallèlement, l’amnios entoure l’embryon et
place ce dernier dans une poche remplie de liquide amniotique.
La partie maternelle : Quant au trophoblaste, il s’intègre totalement à l’endomètre formant une
chambre placentaire envahie par le sang maternel.
La partie fœtale : De multiples replis d’origine embryonnaire baignent dans cette chambre, dont
l’ensemble représente une surface de 10 à 14 m2. Ils contiennent un réseau sanguin capillaire 91
très important (50 km), raccordé à l’appareil circulatoire de l’embryon, via le cordon ombilical
(dont la longueur atteindra 50 cm à terme).
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Le placenta permet à l’oxygène et aux nutriments de diffuser du sang maternel vers le sang
fœtal et au CO2 ainsi qu’aux déchets de diffuser en sens inverse. Il stocke certains nutriments
comme le glucose, des protéines, du calcium ou du fer qu’il libère à la demande dans la
circulation fœtale.
Imperméable à certaines substances chimiques et à la majorité des microorganismes, le
placenta laisse néanmoins passer certains protozoaires (toxoplasma gondii, plasmodium
falciparum..), de nombreux virus (rubéole, herpès, hépatite…) et certaines bactéries
(syphillis…), l’alcool, la nicotine, les drogues, de nombreux médicaments (antibiotiques…).
Les anticorps maternels peuvent également franchir la barrière placentaire et assurent une
protection du fœtus contre les infections en attendant que son propre système immunitaire soit
plus performant. C’est pour cela que l’on conseille aux femmes enceintes de faire très attention
à leur mode de vie durant leur grossesse.
Le sang maternel et le sang fœtal sont-ils en contact direct ?
Non, ils sont séparés par la barrière placentaire qui permet un échange de certaines substances
entre la mère et le foetus.
Représente sur un schéma simple les échanges qui se réalisent au niveau d’une villosité
choriale
Quels sont les rôles assurés par le placenta ?
a) rôle de nutrition (apport des nutriments ) b) rôle de
filtration (déchets métaboliques)
c) échanges gazeux (apport O2 et élimination CO2) d) rôle de protection (passage des
anticorps maternels et imperméabilité à la plupart des microorganismes
Quelles sont les caractéristiques du placenta qui favorisent ses diverses fonctions ?
92
Villosités très ramifiées → grande surface d’échange
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.5 L’ACCOUCHEMENT
6.5.1 LES FAUSSES COUCHES
A regarder https://www.journaldesfemmes.fr/maman/grossesse/2388798-fausses-couches/
Une interruption de grossesse spontanée (non volontaire) est appelée « fausse couche ». On dit
souvent aux femmes enceintes de ne pas annoncer à tout le monde la grossesse avant le 3eme
mois. En effet, 10 à 15 % des femmes vont subir une fausse couche au cours de leur grossesse.
Une grossesse sur 10 s’interrompt spontanément durant les 3 premiers mois.
Les causes peuvent être soit :
- D’origine fœtale : certaines malformations du fœtus ( chromosomiques par exemple)
empêchent l’embryon ou le fœtus de poursuivre son développement ;
- D’origine maternelle : des insuffisances hormonales, des infections (toxoplasmose,
listériose, etc.) ou certaines anomalies de l’utérus ou du col de l’utérus ne permettant
pas le développement du fœtus jusqu’à terme peuvent provoquer une interruption
spontanée de grossesse.
6.5.2 LE DÉCLENCHEMENT HORMONAL DE L’ACCOUCHEMENT
DOCUMENT 1: LES SÉCRÉTIONS HORMONALES DU PLACENTA.
Le placenta sécrète des oestrogènes après la 3ème semaine de grossesse et de la progestérone
vers la 6ème semaine. Ces hormones sont sécrétées en quantités croissantes jusque peu avant la
naissance. Vers le 4ème mois, les hormones placentaires prennent le relais des hormones
ovariennes. Les œstrogènes et la progestérone assurent :
- Le maintien et la croissance du placenta
- L’inhibition des contractions naturelles du myomètre (progestérone)
- Le maitien d’une température constante supérieure à 37°C (progestérone)
- La maturation des glandes mammaires en collaboration avec l’hormone lactogène
placentaire
- Le rétrocontrôle négatif sur l’hypophyse qui inhibe la libération de FSH et de LH, 93
empêchant ainsi l’ovulation et la sécrétion de prolactine.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 2: L’ACCOUCHEMENT EST LA CONSÉQUENCE DE NOMBREUX BOULEVERSEMENTS
HORMONAUX.
En fin de grossesse, le taux des œstrogènes est maximal. Ils ont alors deux effets : stimuler la
formation de récepteurs de l’ocytocine sur le myomètre et diminuer le taux de progestérone qui
jusque-là bloquait l’activité contractile naturelle du muscle utérin.
Les contractions irrégulières et peu
importantes du myomètre qui se déclenchent
alors ainsi que la pression exercée par le
fœtus sur le col de l’utérus sont ressenties par
le système nerveux. La neurohypophyse
libère de l’ocytocine ce qui renforce les
contractions utérines. Par ailleurs, le placenta
gravide, stimulé par l’ocytocine, synthétise
des prostaglandines qui accentuent la
puissance et la fréquence des contractions : le
travail commence ! Un rétrocontrôle positif de l’ocytocine sur l’hypothalamus permet une
accentuation des contractions jusqu’à l’expulsion du bébé.
Comment le placenta prend-il le relais des ovaires pour assurer la fin de la gestation et
l’accouchement ?
94
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.5.3 LA PARTURITION OU L’ACCOUCHEMENT NATUREL
L’accouchement ou parturition permet d’expulser le fœtus qui s’y est préparé en sen plaçant la
tête en bas, vers le col de l’utérus. L’accouchement se déroule en trois étapes :
- le travail : contractions de plus en plus intenses et rapprochées des muscles utérins et
effacement puis dilatation du col de l’utérus ( de 0,1 mm à 10 cm de diamètre). Le sac
amniotique (poche des eaux) est rompu. Cette phase dure de 6 à 12 heures, parfois plus.
- l’expulsion du fœtus : elle se réalise grâce à des contractions rapprochées de grande
amplitude. Elle dure entre 20 minutes et une heure.
- La délivrance : elle assure le décollement et l’expulsion du placenta grâce à une reprise
des contractions utérines 15 à 20 minutes après la naissance.
6.6 RETOUR À LA SITUATION PROBLÈME
Le médecin a pu le déceler soit lors de l’échographie soit lors d’une prise de sang et demander
95
des tests supplémentaires, par exemple une amniocentèse ou une choriocentèse. Le résultat de
ces tests a pu montrer un handicap important.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.7 EXERCICES
1) Donne un titre à ce schéma et décris les différentes étapes représentées.
Titre : De la fécondation à la nidation
1 : L'ovocyte est libéré dans la trompe de Fallope.
2 : Les spermatozoïdes rencontrent l’ovocyte. Un seul va pénétrer, c’est la fécondation.
L’ovocyte secondaire va terminer sa méiose II.
3 : Les deux noyaux des gamètes fusionnent.
4 : La cellule résultante porte le nom de zygote.
5 : Le zygote commence ses divisions cellulaires. Ces divisions sont des mitoses. Elles se
succèdent : c'est la segmentation.
6 : D'une cellule unique, on passe à 2 cellules.
7 : Puis quatre.
8 : Puis 8.
9 : Après un grand nombre de divisions par mitose, le zygote devient une « morula » (provient
du latin « morum » qui signifie mure.).
10 : Celle-ci va se creuser et portera alors le nom de blastula. 11 : Cette blastula arrive dans
l’utérus et va se fixer à l’endomètre, c’est la nidation
2) Effectue des recherches sur le clonage reproductif et réalise un tableau mettant en évidence
ses avantages et ses inconvénients. Prends soin de distinguer les considérations scientifiques
des autres.
Il est à noter que les avantages sont principalement des arguments scientifiques utilitaristes : ils 96
apportent un bonheur aux individus intéressés. Pour les inconvénients, on peut remarquer que c'est
plus l’éthique et la morale de chacun qui induit ces inconvénients.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
3) Réalise une recherche sur les grossesses gémellaires (faux jumeaux et vrais jumeaux). Décris
les différents types de grossesses dans le cas de vrais jumeaux.
97
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.8 POUR EN SAVOIR PLUS… JUMEAU PARASITE
En Inde, un bébé est né « enceint » de son frère. Plus précisément, un radiologue a découvert,
lors d’un contrôle prénatal de routine d’une jeune Indienne de 19 ans, un fœtus dans le ventre
de son enfant à naitre, rapporte le journal britannique The Independent mardi 1er août. Il s’agit
en réalité de son « jumeau parasite ».
Aussi appelé « fœtus in foetu », cette malformation est due à un fœtus qui se développe à
l’intérieur d’un autre lorsqu’il est absorbé par son jumeau. Dans ce cas précis, le jumeau
mesurait 7 centimètres, possédait des jambes, un bras et un cerveau mais n’avait pas de boîte
crânienne. Très vite identifié, il a pu être retiré à la naissance de l’enfant. Mais comme
l’explique le site Slate, ce n’est toujours pas le cas.
Le jumeau parasite d’une britannique, par exemple, n’a été détecté qu’à ses 45 ans, en 2015,
après qu’elle s’est plainte de vives douleurs abdominales. Long de 10 centimètres, il était situé
au niveau de son ovaire gauche et, plus surprenant, avait un visage, un œil, une dent et de longs
cheveux noirs. « C’est très difficile d’exprimer ce que j’ai ressenti sur le coup, a-t-elle réagi
auprès du Telegraph. C’est comme si un alien était en moi ».
Grâce aux contrôles réalisés durant la grossesse, le jumeau parasite est souvent repéré très tôt et
peut être retiré pour permette à l’autre fœtus de survivre, même s’il est possible de vivre
plusieurs années avec. Une étude publiée dans le Hong Kong Médical révèle que la
malformation congénitale ne se produit qu’une fois toutes les 500 000 naissances et que moins
de 200 cas ont été recensés dans le monde.
Source : D’après Julie Bernichan, LCI, 3/08/2017, www.lci.fr, Jumeau parasite : un bébé naît
avec le fœtus de son frère dans le ventre
98
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
6.9 SYNTHÈSE
De la fécondation à la période embryonnaire
De la période embryonnaire à l’accouchement
On parle d’embryon de la 3ème à la 8ème semaine après la fécondation. Les principaux organes
se forment.
On parle de fœtus de la 8ème semaine jusqu’à l’accouchement. Les organes poursuivent leur
croissance et terminent leur développement.
Les signes annonciateurs de l’accouchement sont : 99
- Des contractions utérines intenses et rapprochées (<10 minutes environ)
- La rupture de la poche des eaux
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Pendant le travail, le col de l’utérus se dilate progressivement afin de permettre la sortie du
bébé. Après l’expulsion du fœtus, quelques contractions utérines permettent l’expulsion du
placenta, c’est la délivrance.
Le nombril ou ombilic est la cicatrice laissée par le cordon ombilical sectionné dès la naissance
du bébé.
100
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
VII. LES MÉTHODES DE PROCRÉATION MÉDICALEMENT ASSISTÉE
7.1 INTRODUCTION
Un couple qui ne peut procréer naturellement dispose aujourd’hui de plusieurs techniques
palliatives. Chaque situation appelle une réponse adaptée dont la mise en œuvre est plus ou moins
lourde. Quels sont chez l’homme et chez la femme, les principales causes d’infertilité ?
Dans quelles situations peut-on recourir aux techniques d’assistance médicale à la
procréation ?
7.2 SITUATION PROBLÈME
Noémie et Sébastien ont respectivement 32 et 34 ans ; cela fait 4 ans qu’ils essaient d’avoir un
enfant et de nombreux tests pour mesurer leur fertilité ont déjà été réalisés. Sébastien présente
un spermogramme avec oligospermie (c’est-à-dire une quantité trop faible de spermatozoïdes)
et tératospermie (c’est-à-dire avec moins de 4% de spermatozoïdes de forme normale alors que
le pourcentage normal est de 30%). Noémie a des cycles assez irréguliers mais ne présente pas
d’autre problème. Quelle technique de PMA pourrais-tu proposer à ce couple?
7.3 LES DIFFÉRENTES CAUSES DE STÉRILITÉ
Par groupe de 2, répertorie, en utilisant les connaissances acquises tout au long des modules
précédents, les différentes causes de stérilité masculine et féminine.
…………………………………………………………………………………………………….
Visionne la vidéo https://www.youtube.com/watch?v=hDWZYTYT6Lc#action=share et
compare tes réponses avec le contenu de la vidéo.
A l’aide des documents ci-dessous et de tes recherches, complète les tableaux reprenant les
principales causes d’infertilité masculine et féminine. 101
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 1: L’INFERTILITE MASCULINE ET FEMININE
Environ 14 % des couples consultent un jour un médecin parce qu’ils ne parviennent pas à
obtenir une grossesse. Des explorations permettent de diagnostiquer les causes de cette
infertilité. Dans la pratique, c’est en général au terme d’une année après l’arrêt de toute
contraception qu’un bilan et un traitement éventuel sont envisagés.
DOCUMENT 2: PRINCIPALES CAUSES DE L’INFERTILITE MASCULINE
Les facteurs d’infertilité masculine se situent à trois niveaux : endocrinien, testiculaire et
spermatique.
Pour analyser les causes liées au sperme, on réalisera un spermogramme qui permettra
d’évaluer la concentration, la mobilité, la morphologie et la vitalité des spermatozoïdes.
Paramètres normaux d'un spermogramme
Une fois l’analyse du spermogramme effectuée, les anomalies sont détaillées par le
médecin.
(Spermogramme : https://www.youtube.com/watch?v=Rz1vnlzU2B4#action=share )
Dans le cas d’une infertilité, on peut faire face à :
- une oligospermie : nombre insuffisant de spermatozoïdes.
- une azoospermie : absente de spermatozoïdes dans le sperme. Il peut s’agir d’une absence
de production par les testicules ou d’une obturation des canaux permettant l’acheminement
des spermatozoïdes.
- une asthénospermie : défaut de mobilité des spermatozoïdes
- une tératospermie : taux anormalement élevé de spermatozoïdes anormaux. Les anomalies 102
peuvent concerner toutes les parties du spermatozoïde (tête, flagelle…).
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 3 : PRINCIPALES CAUSES DE L’INFERTILITE FEMININE
Les facteurs d’infertilité féminine se situent à plusieurs niveaux : endocrinien, organique
(ovaires, trompes, utérus (endomètre, glaire du col de l’utérus)) et ovocytaire.
Un bilan de stérilité féminine commence par une courbe de température établie sur 3 à 4
cycles. En effet, la température s’élève de quelques dixièmes de degré au moment de la
sécrétion de progestérone, c’est-à-dire à partir de l’ovulation, ce qui permet de détecter
cette dernière. Les troubles de l’ovulation (20 à 35% des cas) pourront être précisés en
réalisant une échographie des ovaires et leur origine sera recherchée en effectuant un bilan
hormonal. Des dosages hormonaux plus précis peuvent être effectués à divers moments du
cycle (s’ils sont normaux, ils permettront d’éliminer les causes hormonales).
Le médecin peut poursuivre son bilan par une échographie des trompes et de l’utérus, ainsi
qu’une analyse de la glaire cervicale.
En effet, l’obturation ou l’altération des trompes utérines représente 25 à 40 % des causes de
stérilité féminine. Ces anomalies sont très souvent consécutives à des infections génitales (MST
par ex).
Les troubles de la réceptivité au sperme (10 à 15% des cas) sont évalués en étudiant différents 103
paramètres de la glaire cervicale et de la mobilité des spermatozoïdes en présence de cette
glaire.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 4 : LE TEST POSTCOÏTAL
.
https://www.youtube.com/watch?v=I7bBV1BcapY#action=share
Un test postcoïtal peut être réalisé : pratiqué endéans les 8 heures après un rapport sexuel ayant
eu lieu au moment de la période d’ovulation (24 heures avant/après maximum), il permet au
médecin d’analyser l’état de la glaire cervicale, la mobilité et le nombre de spermatozoïdes
présents. Pour réaliser ce test, la glaire cervicale est placée sur une lame, puis examinée au
microscope (grossissement 400 x). En ce qui concerne le nombre et la mobilité des
spermatozoîdes, le test est considéré comme normal s’il y a plus de 5 spermatozoïdes mobiles
dans chaque champ d’observation au grossissement 400x (au moins 10 champs observés).
Infertilité masculine
Causes endocriniennes Causes testiculaires Causes spermatiques (au
niveau du sperme)
104
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Infertilité féminine
Causes endocriniennes Causes organiques Causes ovocytaires
7.4 LES DIFFÉRENTES TECHNIQUES DE PROCRÉATION MÉDICALEMENT ASSISTÉE
Par groupe de 2, analyse les différents documents ci-dessous, choisis une méthode PMA que tu
vas présenter au reste de la classe. Tu vas devoir décrire le fonctionnement de la méthode
PMA et à quelles causes de stérilité peut-elle répondre.
DOCUMENT 1 : LA FECONDATION IN VITRO (FIVETE)
La fécondation in vitro et transfert d’embryon (FIVETE) est la technique PMA la plus connue
lorsqu’il existe un obstacle à la rencontre des gamètes. La femme ne produisant qu’un seul
ovocyte par mois, il sera nécessaire de stimuler l’ovaire afin de provoquer le développement
de nombreux follicules. Pour ce faire, une injection d’hormones telles que la FSH permettra la
croissance folliculaire. DU 2ème au 8ème /10ème jour du cycle, les femmes commencent leur
traitement à domicile. C’est seulement ensuite que débutent des contrôles pratiqués par
l’équipe médicale.
Au 10ème/11ème jour du cycle, la patiente subira à l’hôpital un double contrôle : une prise de
sang pour un dosage d’oestrogènes produits par ses follicules et une échographie pour
déterminer le nombre de follicules. Si les follicules ne sont pas encore à maturité, on poursuit 105
le traitement de stimulation encore un jour ou deux. Si les follicules sont arrivés à maturité,
on déclenchera l’ovulation 37 à 40 h après. Avant que l’ovulation ne se produise, on
ponctionnera les follicules pour prélever les ovocytes.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Les ovocytes recueillis sont mis en culture avec les spermatozoïdes récoltés chez le conjoint
après que ceux-ci aient été « contrôlés » (numération, mobilité, pourcentage de spermatozoïdes
de forme anormale). On laisse la fécondation avoir lieu in vitro et l’embryon se développe
jusqu’au stade de 4 à 8 cellules. Il est ensuite réinjecté dans l’utérus de la femme où il peut
s’accrocher et permettre ainsi à celle-ci de mener une grossesse.
Actuellement, en Belgique, seuls deux embryons sont réinjectés. S’il y a des embryons
excédentaires, ils sont congelés pour une tentative ultérieure ou utilisés à des fins
expérimentales avec l’accord du couple ou détruits.
DOCUMENT 2 : LA MATURATION IN VITRO (MIV)
La MIV consiste à ponctionner, sous contrôle échographique et via le vagin, de petits
follicules dans les ovaires, puis de recueillir les ovocytes immatures qu’ils contiennent et de
les laisser venir à maturité un vitro, c’est-à-dire dans un milieu de culture spécifique, pendant
24 à 48 h. Dès qu’ils sont matures, ils peuvent être fécondés avec le sperme du partenaire ou
d’un donneur.
DOCUMENT 3 : L’INSEMINATION ARTIFICIELLE
Lorsque le sperme du conjoint contient peu de spermatozoïdes normaux, il est possible de les
sélectionner pour obtenir une concentration normale. La femme subit un traitement hormonal
visant à produire un ou plusieurs follicules ovariens. La maturation des follicules est suivie à 106
l’aide d’échographie et de prises de sang. Lorsque les follicules sont arrivés à maturité, en
ovulatoire, le sperme du partenaire est déposé dans la cavité utérine de la femme ce qui permet
d’éviter le trajet « normal » des spermatozoïdes à travers le col de l’utérus.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 3 : L’INSEMINATION ARTIFICIELLE (2)
Cette technique peut s’avérer efficace si les conditions suivantes sont remplies : les trompes
fonctionnent correctement, le sperme est de bonne qualité (concentration et mobilité des
spermatozoïdes correctes) et la femme a moins de 36 ans : celle-ci doit en outre avoir une
bonne fonction ovarienne et des ovulations régulières. Elle pourrait recevoir un traitement
hormonal léger afin de contrôler l’ovulation et améliorer ainsi les chances de grossesse.
Deux modalités possibles :
- L’insémination artificielle avec le sperme du conjoint (IAC) : Le sperme sera injecté
après avoir été recueilli, lavé et filtré (pour augmenter sa capacité fécondante) et trié
(les formes anormales de spermatozoïdes seront éliminées). L’IAC est utilisée en cas
d’oligospermie ou d’anomalies du sperme (nombre, mobilité, volume). Elle est
également adaptée à toute éjaculation anormale ou à l’impuissance.
- L’insémination artificielle avec sperme du donneur (IAD). Le sperme du donneur
provient d’une banque de sperme et le don est anonyme. Cette technique peut être
utilisée en cas de maladies génétiques héréditaires, de maladie infectieuse,
d’azoospermie ou de grave oligospermie.
DOCUMENT 4 : DON DE SPERME ET DON D’OVOCYTE
Le don de sperme est réglementé par la loi. Il est anonyme et bénévole. Le donneur doit être
âgé de moins de 45 ans. Les donneurs peuvent être:
- Soit des donneurs anonymes volontaires qui souhaitent pouvoir aider un autre couple à
concevoir. Le don est altruiste et les donneurs ne sont pas rémunérés. Ils reçoivent seulement
une petite compensation pour la perte de salaire engendrée par le temps nécessaire au don.
- Soit des donneurs directs : il s'agit le plus souvent d'un ami proche du couple qui va donner
du sperme directement à une femme ou à un couple, ce qui permettra à l'enfant plus tard
d'avoir accès à ses origines.
Si une femme ne produit pas d’ovocytes ou s’ils sont atteints d’anomalies génétiques et ne
peuvent être utilisés, il faut avoir recours à ce qu’on appelle une donneuse d’ovocytes.
Le partenaire fournit ses spermatozoïdes qui seront inséminés par ICSI (injection 107
intracytoplasmique d’un spermatozoïde) dans les ovocytes de la donneuse. Si la fécondation
in vitro réussit, on réimplantera un ou deux embryons dans l’utérus de la femme.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 5 : LA MERE PORTEUSE
Lorsqu’un couple homosexuel masculin désire fonder une famille, une mère porteuse peut être
un des moyens pour y parvenir. Il existe deux types de mères porteuses :
- La mère porteuse gestationnelle qui reçoit par insémination artificielle le sperme du père
« commanditaire ». Dans ces cas de figure, ce sont les ovocytes de la mère porteuse qui
sont fécondés. Elle est donc la mère biologique de l’enfant.
- La mère porteuse gestationnelle à laquelle on réimplante un embryon fécondé issu d’une
autre femme. Cette mère n’a donc aucun lien génétique avec l’enfant à venir.
DOCUMENT 6 : L’ICSI
Il arrive que la fécondation ne se fasse spontanément pas in vitro après mise en présence des
gamètes.
Pour la facilité, on préfère parfois injecter directement un spermatozoïde dans l’ovocyte, d’où
le nom de « injection intra cytoplasmique de spermatozoïdes » (ICSI).
Cette technique est également proposée lorsqu’il faut absolument choisir et utiliser un
spermatozoïde particulier, exempt, par exemple, d’anomalie génétique ou lorsque l’homme ne
libère pas de spermatozoïde dans les canaux déférents et qu’il y a obligation d’aller les récolter
dans les testicules.
DOCUMENT 7 : L’IMSI
L’IMSI (ou injection intracytoplasmique de spermatozoïdes « magnifiés ») est une technique
qui se différencie de l’ICSI par le fait que les spermatozoïdes sont observés au microscope et
grossis jusqu’à 10 000 fois. Il est alors possible d’observer des détails (structure de la tête,
flagelle) qui ne seraient pas visibles autrement.
108
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 7 : NOUVELLES TECHNIQUES DE PMA PROMETTEUSES ENCORE A L’ETUDE
- Une meilleure sélection de l’embryon grâce à l’analyse génétique : mucoviscidose et
trisomie 21 peuvent être détectées grâce à cette analyse. Attention aux dérives
eugéniques, les comités d’éthique sont présents pour veiller au strict respect de la
loi : en Belgique, le diagnostic préimplantatoire est autorisé à titre exceptionnel
lorsque le couple a une forte probabilité de donner naissance à un enfant atteint
d’une maladie génétique incurable ;
- La greffe d’utérus, qui reste une technique prometteuse pour els femmes nées sans
utérus, ou qui ont subi une chimiothérapie ou une hystérectomie postpartum.
- L’autoconservation des ovocytes. La vitrification (congélation ultra-rapide) des
ovocytes est autorisée pour les femmes qui doivent subir un traitement contre le
cancer ou une chirurgie des ovaires. Mais aujourd’hui, elle représente un grand
espoir pour les femmes qui n’ont pas encore rencontré le futur père de leur enfant.
Ici aussi, le rôle des comités d’éthique est de s’assurer qu’il n’y ait pas d’abus.
- Isolation et utilisation de cellules souches :
➔ Replacées dans le testicule, ces spermatogonies seraient une technique en
réponse à l’azoospermie.
➔ Replacées dans l’ovaire, ces ovogonies se transformeraient en ovocytes ou
pourraient sécréter des facteurs de croissance pouvant augmenter la réserve
ovocytaire (ménopauses précoces).
-
7.5 ASPECTS ÉTHIQUES
Grâce à l’insémination artificielle, de nombreux couples ont pu satisfaire leur « désir
d’enfant ». Cependant, certains médecins soulignent le danger d’une trop grande précipitation à
cataloguer un couple comme stérile et à lui proposer une procréation médicalement assistée :
ces techniques sont lourdes, non dénuées de danger, coûteuses et posent des problèmes
éthiques. Il faut donc prendre conscience que tout recours à une technique de PMA doit être
précédé d’une réflexion par les couples ; ils doivent au préalable être conscients des enjeux
auxquels ils seront confrontés et avoir réfléchi sur le bienfondé de leur démarche. Pour les 109
aider, les comités d’éthique sont présents.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
En t’aidant des documents, réponds aux questions :
110
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
111
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
1) Discute des différents problèmes rencontrés par l’insémination artificielle.
112
2) Cherche des renseignements sur ce sujet dans la législation belge.
3) Comment éviter les dérives du recours aux mères porteuses ?
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
113
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
114
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
115
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
1) Une femme pourrait-elle accoucher de sa sœur biologique ? Explique pourquoi la notion de
temps biologique liée à l’espacement des générations se trouve ébranlée par la fécondation in
vitro.
2) La FIVETE ne fait pas que résoudre certains problèmes d’infertilité, elle en crée de
nouveaux : lesquels ?
3) Le diagnostic pré-implantatoire est une technique contestée. Pourquoi ? Comment est-elle
réglementée ?
116
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
7.6 EXERCICES
1) Complète le schéma suivant en associant à chacune des situations de stérilité proposées la
technique de PMA qui serait la plus efficace.
2) Décris ce qui se passe dans cette capture de vidéo ci-dessous et indiquez la technique de
PMA utilisée.
On observe une grosse cellule qui ne peut être qu'un gamète féminin vu sa taille. Cet ovocyte II
a été ponctionné chez une femme (peu avant l'ovulation, après que celle-ci a été sous
stimulation hormonale) et a été placé dans une éprouvette. On injecte un spermatozoïde avec
une pipette directement dans le cytoplasme de l'ovocyte. C'est une ICSI.Remarque : on voit un
globule polaire présent au pôle supérieur de l'ovocyte II
3) Vous êtes médecin, votre tâche consiste à expliquer aux intervenants dans la conception de
l’enfant ce qu’on doit réaliser pour que la PMA réussisse. Deux cas vous sont proposés : 1) un
couple hétérosexuel qui consulte pour une FIVETE 2) un couple homosexuel masculin, dont
l’un voudrait être le père biologique.
117
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
1) un couple hétérosexuel qui consulte pour une FIVETE
Madame, Monsieur : on fera une FIVETE classique. On va stimuler chez vous le
développement de plusieurs ovocytes avec une hormone adéquate. On contrôlera sous
échographie le développement des ovocytes. On injectera de la LH pour provoquer l'ovulation,
et juste avant que celle-ci ne se fasse naturellement, on va ponctionner les ovocytes murs dans
les différents follicules. On synchronisera cet acte avec le prélèvement du sperme de votre
partenaire. On placera les spermatozoïdes et vos ovocytes dans une éprouvette et on replacera
l'embryon éventuellement obtenu dans votre utérus au stade 8 cellules. On ne vous replacera
que 2 embryons ; s'il y en a plus, on les congèlera pour une prochaine fois.
2) un couple homosexuel masculin, dont l’un voudrait être le père biologique
Information pour l'enseignant : Premier bébé né d'une FIV : Louise Brown née le 25 juillet
1978 (Angleterre) ; premier bébé éprouvette belge, né le 23 juin 1983.
Messieurs, vous souhaitez qu'un des deux partenaires de votre couple soit le père biologique.
On va donc faire appel à un don d'ovocyte et à une mère porteuse. On ponctionne l'ovocyte de
la donneuse lorsque celui-ci est mûr, ce qu'on aura vérifié par contrôle échographique. On
synchronise cet acte avec la récolte du sperme. On doit également synchroniser cet acte avec
l'état utérin de la mère porteuse dont l'utérus doit être prêt à la nidation. On aura donc bloqué
son ovulation naturelle et épaissi son endomètre en lui ayant injecté une hormone dont c'est le
rôle normal (la progestérone). On réalise la FIV et on replace dans l'utérus de la mère porteuse
l'embryon de 8 cellules où il poursuivra, espérons-le, son développement. Information pour
l'enseignant : L'histoire de Samuel http://www.lalibre.be/actu/belgique/samuel-2-ans-loin-de-
ses-papas-51b8ce1fe4b0de6db9bffdeb https://www.rtbf.be/info/societe/detail_happy-end-pour-
le-couple-gay-qui-a-recupere-son-fils-adoptif-bloque-en-ukraine?id=5683543
7.7 RETOUR À LA SITUATION PROBLÈME
Pour ce couple, vu que le partenaire masculin présente trop peu de spermatozoïdes et
beaucoup de spermatozoïdes de forme anormale, il faut concentrer plusieurs éjaculats et trier
ensuite les spermatozoïdes pour choisir ceux qui ne présentent pas d’anormalités. Noémie
présente des cycles irréguliers : on pourrait donc contrôler l’évolution de son follicule de De
Graaf et choisir le bon moment pour injecter les spermatozoïdes par insémination artificielle.
On peut imaginer, si cela ne fonctionne pas, induire à un moment précis l’ovulation en injectant
à Noémie de la LH : elle sera suivie 36h après par l’ovulation ; à ce moment, on injectera les
spermatozoïdes choisis après tri
118
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
119
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
7.8 SYNTHÈSE
Diverses techniques de procréation médicalement assistée (PMA) sont proposées à ce jour.
La FIVETE
La FIVETE est une technique de fécondation in vitro suivie du transfert d’embryon.
1 : Prélèvement des ovocytes après stimulation
ovarienne et obtention des spermatozoïdes.
2 : Fécondation in vitro : ovocytes et
spermatozoïdes sont mis en contact à 37°C pendant 24
h.
3 : Sélection et transfert des embryons
4 : Implantation de maximul 3 embryons, selon 120
l’âge de la femme.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Les autres techniques de PMA
121
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
VIII. LES MOYENS DE CONTRACEPTION
8.1 INTRODUCTION
La durée de la phase folliculaire du cycle menstruel est souvent inconstante. L’ovulation ayant
lieu 14 jours avant la fin du cycle, la date de cette ovulation n’est donc connue qu’ « après
coup », lorsque le cycle est fini. Le seul moyen pour éviter une grossesse non désirée tout en
ayant une vie sexuelle active est donc d’utiliser une contraception efficace.
8.2 SITUATION PROBLÈME
L’amie de Julie présente un retard de règles de 8 jours. Elles se rendent toutes les deux dans
un planning familial afin d’effectuer un test de grossesse, suivi d’une échographie. Le
résultat est sans appel, l’amie de Julie est bien enceinte de 3 semaines. Le gynécologue lui
explique que, si elle avait pris une contraception d’urgence (la pilule du lendemain), elle
aurait peut-être pu éviter cette situation. L’amie de Julie désire interrompre sa grossesse et
se demande comment cette interruption va se dérouler. Julie, quant à elle se demande en
quoi consiste une contraception d’urgence. Quelle est la différence avec la pilule
hormonale qu’elle prend ? Aurait-elle pu « dépanner » son amie ? Pourquoi ?
8.3 CONTRACEPTION OU CONTRAGESTION ?
Que permet la contraception ? Donne des exemples :
Éviter une éventuelle grossesse. Préservatif, pilule, etc.
Existe-t-elle depuis longtemps ?
Oui, elle remonte avant même l’Antiquité où les hommes utilisaient des intestins ou des vessies
d’animaux en guise de préservatif.
122
NE PAS DONNER LES REPONSES
Afin de t’aider à répondre aux questions, visionne la vidéo
https://www.gynandco.be/fr/histoire-de-la-contraception/
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Bien évidemment, il existe d’autres méthodes différentes pour empêcher une éventuelle
grossesse. Pour les découvrir, lis le document suivant. Relève les mots-clés qui permettent de
découvrir la différence entre un contraceptif et un contragestif.
DOCUMENT : UN PEU D’HISTOIRE…
Le terme « contraception » provient du latin « contraconceptio » signifiant « contre la
conception ». La contraception regroupe un ensemble de méthodes réversibles et
temporaires agissant avant la conception. Les moyens contraceptifs empêchent donc
une fécondation menant à la formation d’un embryon.
Le terme « contragestion » est une fusion des termes « contra » et « gestation », du
latin gestatio signifiant « mission de porter un enfant ». La contragestion regroupe un
ensemble de méthodes réversibles et temporaires agissant après la conception et donc
la fécondation. Les moyens contragestifs empêchent la nidation (ou implantation) de
l’embryon dans l’endomètre.
Pour que les méthodes contraceptives et contragestives voient le jour, il a fallu que
l’être humain découvre le lien qui existe entre l’acte sexuel et la grossesse.
La découverte des méthodes pour empêcher une grossesse remonte avant même
l’Antiquité où les hommes utilisaient des intestins ou des vessies d’animaux en guise
de préservatif. Au 17 ème siècle, le préservatif était fabriqué par les bouchers et baptisé
« gant de Vénus » par Shakespeare en référence à la déesse de l’amour.
D’autres moyens firent leur apparition tels que des dispositifs appelés pessaires,
destinés à être introduits dans le vagin dans le but d’empêcher la progression des
spermatozoïdes. Ces pessaires, notamment utilisés en Mésopotamie, étaient de
composition variée comme l’ouate, des morceaux d’acacias, des éponges poreuses ou
encore des boules de bronze. L’efficacité de ces moyens est loin d’avoir été démontrée.
Des spermicides, substances capables de détruire les spermatozoïdes, étaient également
utilisés. Par exemple, en Egypte, un tampon vaginal était imbibé d’un spermicide
préparé à base d’un mélange d’acacia, de pulpe de caroube et de dattes écrasées dans
du miel.
Aujourd’hui, les moyens de contraception et de contragestion sont variés et peuvent
123
être destinées à la femme comme à l’homme. Une méthode idéale doit être efficace,
sans effets secondaires indésirables, et réversible.
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Donne la différence entre la contraception et la contragestion.
La contraception empêche la fécondation et donc la formation d’un embryon, tandis que la
contragestion empêche l’implantation de l’embryon dans l’endomètre (nidation).
Les méthodes présentées dans le document sont-elles contraceptives ou contragestives ? Justifie
Ce sont des méthodes contraceptives car elles empêchent la rencontre des spermatozoïdes avec
un ovule et donc une fécondation menant à la formation d’un embryon.
Dans certains cas, l’homme ou la femme peut avoir recours à une stérilisation telle que la
ligature des trompes chez la femme ou la vasectomie (ligature des canaux déférents) chez
l’homme. Les réparations chirurgicales de cette stérilisation ne permettent pas encore un retour
garanti à la fécondité. Déterminez et justifiez si la stérilisation est une méthode contraceptive
ou contragestive.
Elle n’est ni une méthode contraceptive ni une méthode contragestive car ces deux méthodes
doivent être réversibles et permettre un retour à la fécondité. Or, la stérilisation est une
intervention considérée comme quasi irréversible.
124
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Lis les documents suivants et réponds aux questions :
DOCUMENT 1 : LE PRESERVATIF MASCULIN
DOCUMENT 2: LE PRESERVATIF FEMININ
125
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 3 : LE DIAPHRAGME
DOCUMENT 4 : LE STERILET MECANIQUE
126
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 5 : LA PILULE COMBINEE OU OESTROPROGESTATIVE
127
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 6 : LA PILULE MICRODOSEE OU PROGESTATIVE
128
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 7 : LA PILULE SEQUENTIELLE
129
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 8: LA PILULE DU LENDEMAIN
130
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 9 : L’ANNEAU VAGINAL
DOCUMENT 10 : LE PATCH HORMONAL
131
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
DOCUMENT 11 : LE STERILET HORMONAL
DOCUMENT 12 : L’IMPLANT HORMONAL
132
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Réalise trois tableaux comparatifs reprenant les différents moyens empêchant une grossesse. -
Tableau pour les barrières mécaniques (Docs 1-4) - Tableau pour les pilules hormonales (à
utilisation régulière) (Docs 5-8) - Tableau pour les autres méthodes hormonales (Docs 9-12)
Ces tableaux devront comporter les critères suivants : Hormones libérées – Mécanismes
d’action – Obtention – Prise – Conditions d’utilisation – Avantages – Inconvénients –
Protection contre les IST
133
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
134
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
135
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Sur la base du graphique, explique le mécanisme d’action de la pilule combinée sur la sécrétion
des hormones hypophysaires et ovariennes. Rédigez une conclusion sur l’effet de la pilule
combinée sur le fonctionnement du complexe hypothalamo-hypophysaire et sur le
fonctionnement des ovaires.
Les hormones de synthèse apportées en faibles quantités par la pilule œstroprogestative
empêchent l’évolution des taux d’hormones hypophysaires (LH et FSH). Ainsi, ces hormones
de synthèse inhibent le complexe hypothalamo-hypophysaire qui ne sécrète plus de grandes
quantités de FSH et de LH (pic de LH). L’ovaire reste donc au repos : il n’y a pas de
maturation folliculaire ni d’ovulation (car le follicule n’est pas mature et il n’y a pas de pic de
LH). Puisqu’il n’y a plus de maturation folliculaire, ni même d’ovulation, le corps jaune ne se
forme pas. Ainsi, l’absence de corps jaune induit une absence des sécrétions d’hormones
ovariennes (œstrogènes et progestérone), ce qui empêche une bonne maturation de la muqueuse
utérine. La pilule combinée inhibe le fonctionnement du complexe hypothalamo-hypophysaire,
et donc « endort » l’ovaire (qui est contrôlé par ce complexe).
Quels sont les effets de la pilule microdosée sur la vitesse de progression des spermatozoïdes
dans la glaire cervicale ? Expliquez-en la cause.
Lors de la prise d’une pilule microdosée, la vitesse des spermatozoïdes dans la glaire cervicale
est réduite à presque 0. Les spermatozoïdes ne peuvent donc plus passer dans la glaire
cervicale. Cela s’explique par l’effet de la pilule microdosée sur la modification de la glaire
cervicale, qui devient acide, mais également épaisse (maillage serré), ce qui empêche le
passage des spermatozoïdes.
Sur la base du graphique, explique le mécanisme d’action de la pilule du lendemain sur
l’ovulation. Rédigez une conclusion sur l’effet de la pilule du lendemain sur le fonctionnement
du complexe hypothalamo-hypophysaire et sur le fonctionnement de l’ovaire.
La pilule du lendemain empêche la libération de LH, plus précisément le pic de LH qui induit
l’ovulation. Ainsi, la disparition du pic de LH lors d’une prise de la pilule du lendemain induit
l’arrêt de l’ovulation. Conclusion : Les doses importantes de progestatif contenues dans la
pilule du lendemain inhibent le complexe hypothalamo-hypophysaire, qui ne sécrètent plus de
LH (pic de LH), ce qui empêche l’ovulation. Puisque l’ovulation n’a pas lieu, le corps jaune ne
se forme pas. Les œstrogènes et la progestérone ne seront donc plus sécrétés, ce qui empêche
une bonne maturation de la muqueuse utérine
La pilule du lendemain peut-elle être une alternative à la pilule abortive ? Justifiez en vous 136
basant sur les mécanismes d’action de ces deux pilules
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
Il ne faut surtout pas confondre la pilule du lendemain avec la pilule abortive : • La pilule du
lendemain ou contraception d’urgence (prise exceptionnelle) intervient avant la nidation ou
l’ovulation et permet d’éviter une éventuelle grossesse. En aucun cas, elle ne peut interrompre
une grossesse. Grâce à de fortes doses d'un progestatif de synthèse : o Elle retarde ou empêche
l'ovulation ; o Elle modifie l'endomètre de l'utérus pour empêcher la nidation. • La pilule
abortive intervient après la nidation et permet d’interrompre une grossesse (allant jusqu’à 7
semaines) grâce à deux mécanismes. o Le premier est le blocage de l’action de la progestérone
qui maintient l’endomètre lors de la grossesse (mifépristone) ; o Le deuxième est le
déclenchement des contractions utérines provoquant l’expulsion du contenu de l’utérus
(misoprostol).
Information pour l'enseignant : Le progestatif de synthèse utilisé dans la pilule du lendemain
s'appelle le Lévonorgestrel, dont l’action est mal connue. Il agirait en bloquant l’ovulation, si le
rapport sexuel a eu lieu avant l’ovulation (effet contraceptif ), et en empêchant la nidation, si le
rapport sexuel a eu lieu en période féconde (effet contragestif ).
137
UAA 7| La procréation humaine
Mme Draoui Cours de Biologie 2019-2020
138
UAA 7| La procréation humaine
Vous aimerez peut-être aussi
- Procréation: Les Grands Articles d'UniversalisD'EverandProcréation: Les Grands Articles d'UniversalisPas encore d'évaluation
- Activités - Chapitre 3 - La Transmission de L'information Génétique Au Cours de La Reproduction SexuéeDocument6 pagesActivités - Chapitre 3 - La Transmission de L'information Génétique Au Cours de La Reproduction SexuéeRachid GhanPas encore d'évaluation
- UAA6 ElectromagnétismeDocument72 pagesUAA6 Electromagnétismefabiochierchia07Pas encore d'évaluation
- 6SB. Biologie. L'évolution.Document49 pages6SB. Biologie. L'évolution.Anaïs BauduinPas encore d'évaluation
- Adn Mitose Meiose Genetique Version Mars 2021Document56 pagesAdn Mitose Meiose Genetique Version Mars 2021FrancisPas encore d'évaluation
- Utérus Artificiel: L'ère de l'utérus artificiel est sur le point et le monde de la matrice a commencéD'EverandUtérus Artificiel: L'ère de l'utérus artificiel est sur le point et le monde de la matrice a commencéPas encore d'évaluation
- Chapitre 6, PhotosynthèseDocument22 pagesChapitre 6, PhotosynthèseAbdou BayePas encore d'évaluation
- Embryologie Generale HumaineDocument10 pagesEmbryologie Generale Humainedjaouad bourouaisPas encore d'évaluation
- TP N°1 (1ère ES)Document1 pageTP N°1 (1ère ES)sandra.le.du100% (3)
- UE1 Chimie Chapitre 1 Paces Atomistiquement ANNEE 2015Document15 pagesUE1 Chimie Chapitre 1 Paces Atomistiquement ANNEE 2015Theo WanPas encore d'évaluation
- Cellules - Metabolisme Cellules - Photosynthese - Respiration - Seconde SVT 2023Document9 pagesCellules - Metabolisme Cellules - Photosynthese - Respiration - Seconde SVT 2023tototomato 17Pas encore d'évaluation
- Cours SystematiqueDocument99 pagesCours SystematiquemokermiPas encore d'évaluation
- Bio CellDocument105 pagesBio CellGogoPas encore d'évaluation
- 1 Cours Prote Ine PDFDocument3 pages1 Cours Prote Ine PDFMuhamedMouslimPas encore d'évaluation
- Serie Dexercices de Levolution Biologique Du Bac Sciences TunisieDocument2 pagesSerie Dexercices de Levolution Biologique Du Bac Sciences Tunisiejiminin7 jikook100% (1)
- La Biologie1Document14 pagesLa Biologie1Silviu RautaPas encore d'évaluation
- UAA13 - Notes de CoursDocument46 pagesUAA13 - Notes de CoursPatrick HenryPas encore d'évaluation
- TD ProteinesDocument30 pagesTD ProteinesSoufiane MboutayebPas encore d'évaluation
- Métal Amorphe: Le verre métallique mince du futur ressemble à du papier d'aluminium, mais essayez de le déchirer, ou voyez si vous pouvez le couper, de toute votre puissance, pas de chanceD'EverandMétal Amorphe: Le verre métallique mince du futur ressemble à du papier d'aluminium, mais essayez de le déchirer, ou voyez si vous pouvez le couper, de toute votre puissance, pas de chancePas encore d'évaluation
- Sn02te0 Sequence 03 PDFDocument34 pagesSn02te0 Sequence 03 PDFsalamboxPas encore d'évaluation
- Bio CellulaireDocument44 pagesBio CellulaireTouri Na100% (1)
- Bio 4 Pour Tous M 76339 p.001-032Document32 pagesBio 4 Pour Tous M 76339 p.001-032louis.p.bernaertPas encore d'évaluation
- Dossier Pour La Science N°13 - 1996-10..12 - Noyaux Atomiques Et RadioactivitéDocument160 pagesDossier Pour La Science N°13 - 1996-10..12 - Noyaux Atomiques Et RadioactivitéDaniel CaillouxgratosPas encore d'évaluation
- Modélisation Moléculaire Cours 2021Document120 pagesModélisation Moléculaire Cours 2021CHEIKH ABDOUL AZIZ H'MEIDYPas encore d'évaluation
- Ecologie GénéraleDocument23 pagesEcologie GénéraleNabil holmesPas encore d'évaluation
- Viedeclasse 3eDocument70 pagesViedeclasse 3eBossPas encore d'évaluation
- Cours Gisement Solaire 1ere Année Master Partie 2 PDFDocument18 pagesCours Gisement Solaire 1ere Année Master Partie 2 PDFFateh Moha100% (1)
- L'évolution Du Vivant Expliquée À Ma BoulangèreDocument126 pagesL'évolution Du Vivant Expliquée À Ma BoulangèreCaroline BaillezPas encore d'évaluation
- Cycle CellulaireDocument37 pagesCycle CellulairegigiPas encore d'évaluation
- Examen 15 - 3AC FR 2019 - 2020Document2 pagesExamen 15 - 3AC FR 2019 - 2020abdoPas encore d'évaluation
- La Cellule EucaryoteDocument9 pagesLa Cellule Eucaryoteherrere64Pas encore d'évaluation
- Attention: ExpérimenteDocument4 pagesAttention: ExpérimenteOlfa KhelilPas encore d'évaluation
- BDR - FICHE - Cours 1 Mitose Et MéioseDocument15 pagesBDR - FICHE - Cours 1 Mitose Et Méiosesurgeon forgeronPas encore d'évaluation
- Bepc Blanc Juin 2018 Epreuve de S.V.T.: Density Lipoproteins), Ont Essentiellement Un RôleDocument2 pagesBepc Blanc Juin 2018 Epreuve de S.V.T.: Density Lipoproteins), Ont Essentiellement Un RôleJohn Polo100% (1)
- Photo Synth È SeDocument22 pagesPhoto Synth È Sehappy nef100% (1)
- Représentation MoléculaireDocument7 pagesReprésentation MoléculaireMalek abidiPas encore d'évaluation
- Thème1. Chap2. Le Métabolisme Des Cellules ÉlèveDocument10 pagesThème1. Chap2. Le Métabolisme Des Cellules ÉlèveKamelia ZegharPas encore d'évaluation
- Cellules Procaryotes Et Cellules EucaryotesDocument10 pagesCellules Procaryotes Et Cellules EucaryotesalmnaouarPas encore d'évaluation
- Chapitre 2 Les Constituants Chimiques de La Cellule PDFDocument10 pagesChapitre 2 Les Constituants Chimiques de La Cellule PDFAziiz BelhajPas encore d'évaluation
- ST2S Biologie-PhysiopathologieDocument9 pagesST2S Biologie-PhysiopathologieLetudiant.frPas encore d'évaluation
- SciencesDocument7 pagesSciencesNantenainaTojoRakotondrafaraPas encore d'évaluation
- Cours APC 4èmeDocument43 pagesCours APC 4èmeSonia DimoPas encore d'évaluation
- Cours No 04-Le NoyauDocument15 pagesCours No 04-Le NoyauFeriel Feriel100% (1)
- PC 3ème - L2 - Les ForcesDocument11 pagesPC 3ème - L2 - Les ForcesGedion DouaPas encore d'évaluation
- CH2 LaligneehumaineDocument4 pagesCH2 LaligneehumaineKendor94100% (3)
- UE1 BCH1 03 Chap 2 Config Electronique PDFDocument29 pagesUE1 BCH1 03 Chap 2 Config Electronique PDFHamza BadrPas encore d'évaluation
- À La Découverte D Un Milieu NaturelDocument5 pagesÀ La Découverte D Un Milieu Naturelal mounir alaouiPas encore d'évaluation
- Bio Cell Chap 1+2 + 3Document49 pagesBio Cell Chap 1+2 + 3ManarPas encore d'évaluation
- Effet de La Temperature Sur La Photosynthese-3Document53 pagesEffet de La Temperature Sur La Photosynthese-3Aliona UrechePas encore d'évaluation
- PC Ondes EM PlasmaDocument11 pagesPC Ondes EM PlasmaAaaPas encore d'évaluation
- C1 VirologieDocument18 pagesC1 VirologieSABRINA AYOUZPas encore d'évaluation
- Livret SVT TsDocument140 pagesLivret SVT Tsmamadoukamara2005Pas encore d'évaluation
- 2 Les Epitheliums Glandulaires 2020Document12 pages2 Les Epitheliums Glandulaires 2020randomPas encore d'évaluation
- Ds Chimie OrganiqueDocument2 pagesDs Chimie Organique[AE]Pas encore d'évaluation
- Phylogenie Protozoaires2016Document22 pagesPhylogenie Protozoaires2016Jerom BellPas encore d'évaluation
- Entomologie Cours 02Document11 pagesEntomologie Cours 02Mamoudou Bouba JokerPas encore d'évaluation
- Brevet Blanc Session Mars 22Document4 pagesBrevet Blanc Session Mars 22zidan Ben larbiPas encore d'évaluation
- Transformation Physique Chimique ExercicesDocument5 pagesTransformation Physique Chimique ExercicesAraqi100% (1)
- 612756d3d8477la Reproduction Chez Les Mammiferes SVT TerminaleDocument6 pages612756d3d8477la Reproduction Chez Les Mammiferes SVT TerminaleAmour ConfiancePas encore d'évaluation
- Oestroguide 2.0Document24 pagesOestroguide 2.0artagenPas encore d'évaluation
- Hypogonadisme FémininDocument4 pagesHypogonadisme FémininSoumaya SanhajiPas encore d'évaluation
- QCMs Physiologie (Q35) (I1)Document18 pagesQCMs Physiologie (Q35) (I1)Horn RatanaPas encore d'évaluation
- 1 La Spermatogenese CoursDocument11 pages1 La Spermatogenese CoursNoahPas encore d'évaluation
- La Reproduction-WPS OfficeDocument14 pagesLa Reproduction-WPS OfficeFelix AssemanPas encore d'évaluation
- Cours ModifphysioDocument46 pagesCours ModifphysioPierre DIONOUPas encore d'évaluation
- HF Cours 4 1Document5 pagesHF Cours 4 1Pathe ThionganePas encore d'évaluation
- QCM 5Document15 pagesQCM 5ayissiPas encore d'évaluation
- Chap 1 QCM 2Document10 pagesChap 1 QCM 2Makram BouzidiPas encore d'évaluation
- Thèse 2Document25 pagesThèse 2Julie BrachetPas encore d'évaluation
- 2011 PSPM Kedah Biologi 2 W AnsDocument39 pages2011 PSPM Kedah Biologi 2 W Ansjee2kk50% (2)
- Coccinelle SVT Bac SC SXP OcrDocument225 pagesCoccinelle SVT Bac SC SXP OcrOmar KandePas encore d'évaluation
- Leçon 11, Regulation Hormonale Du Fonctionnement DesDocument7 pagesLeçon 11, Regulation Hormonale Du Fonctionnement DesDertPas encore d'évaluation
- Adénomes Hypophysaires GonadotropesDocument11 pagesAdénomes Hypophysaires GonadotropesyaalaPas encore d'évaluation
- 08.09 Regulation Hormones Sexuelles Mã LesDocument2 pages08.09 Regulation Hormones Sexuelles Mã LesRyan BoucettaPas encore d'évaluation
- Qu'est-Ce Que L'hormone Folliculostimulante (FSH) ?Document2 pagesQu'est-Ce Que L'hormone Folliculostimulante (FSH) ?cou couPas encore d'évaluation
- TD Embryologie Organes Genitaux Masculins Et SpermatogeneseDocument3 pagesTD Embryologie Organes Genitaux Masculins Et Spermatogenesejulien KoudouPas encore d'évaluation
- 2.. - Cours Rep Masc Eleves CopieDocument13 pages2.. - Cours Rep Masc Eleves CopieAbderahmen Haj DahmenPas encore d'évaluation
- Embryogenese Humaine DR MONZANGO Livre À Imprimer 2022 OKDocument154 pagesEmbryogenese Humaine DR MONZANGO Livre À Imprimer 2022 OKJosué FanguPas encore d'évaluation
- Adnomes Hypophysaires Ou Tumeurs Neuroendocrines Hypophysaires - Actualits Et ConsensusDocument17 pagesAdnomes Hypophysaires Ou Tumeurs Neuroendocrines Hypophysaires - Actualits Et ConsensusBOUBAKER BENTOUMIPas encore d'évaluation
- Biologie Animale GametogeneseDocument23 pagesBiologie Animale GametogeneseRodo KoulPas encore d'évaluation
- Cours - 3 Les Régulation Hormonale de La MétabolismeDocument9 pagesCours - 3 Les Régulation Hormonale de La Métabolismemiss anthropocenePas encore d'évaluation