Académique Documents
Professionnel Documents
Culture Documents
Cours_de_splanchno_2021
Transféré par
samyktg44Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Cours_de_splanchno_2021
Transféré par
samyktg44Droits d'auteur :
Formats disponibles
COURS D’ANATOMIE SPLANCHNOLOGIE
La splanchnologie est une partie de l’anatomie qui étudie les viscères, principalement thoraco-
abdominaux. On y retrouve aussi les viscères de la face, faisant partie du viscérocrâne ainsi que les
viscères du cou. Pour des raisons didactiques, elle se subdivise en plusieurs parties : la partie
digestive, la partie uro-génitale, la partie respiratoire, la partie cardiovasculaire étudiant
principalement le cœur et les gros vaisseaux, les organes de sens, la glande thyroïde et le thymus, la
rate.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 1
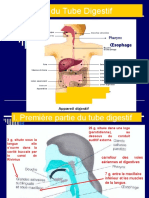
Ière Partie : L’APPAREIL DIGESTIF
1. GENERALITES
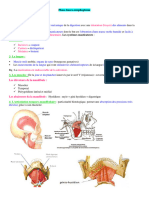
L’appareil digestif comprend le tube digestif et les glandes annexes. Le tube digestif se subdivise en
plusieurs segments notamment : la cavité orale, le pharynx ou plus exactement l’oropharynx,
l’œsophage, l’estomac, l’intestin grêle, le colon, le rectum et l’anus. Elle comprend aussi les
glandes annexes notamment les glandes salivaires, le foie, le pancréas (fig. 1). La rate qui n’est pas
à proprement parlé un organe digestif mais sera étudiée dans ce chapitre vu ses rapports intimes
avec les organes digestifs et ce pour des raisons purement didactiques.
Fig. 1 : schéma de la disposition des organes de l’appareil digestif
i. Processus digestif
L’appareil digestif a pour fonction d’emprunter au monde extérieur les substances alimentaires, de
les rendre assimilables par l’organisme, d’en absorber la plus grande partie et d’expulser la portion
inutilisée. La nourriture joue un rôle vital dans l’organisme parce qu’elle est source d’énergie de
toutes les réactions chimiques des cellules et qu’elle fournit les matériaux nécessaires à la formation
de nouveaux tissus corporels et à la réparation des tissus lésés. Cependant, cette nourriture telle
qu’elle est ingérée, ne peut pas être utilisée comme source d’énergie par les cellules. Elle doit
d’abord être dégradée en molécules suffisamment petites pour pouvoir traverser les membranes
plasmiques. La dégradation de grosses molécules alimentaires en molécules plus petites, capables
d’entrer dans les cellules est appelée digestion ; les organes qui accomplissent collectivement cette
fonction forment le système digestif, qui remplit essentiellement cinq rôles :
L’ingestion ou l’introduction des aliments par la bouche
Les mouvements péristaltiques qui propulsent la nourriture le long du tube digestif
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 2
La digestion ou transformation de la nourriture par des processus chimiques et mécaniques
en molécules assimilables pour les cellules
L’absorption ou le passage de la nourriture digérée du tube digestif vers le système
cardiovasculaire et lymphatique en vue de la distribution aux cellules
La défécation ou expulsion de la fraction non assimilée du bol alimentaire vers l’extérieur
du tube digestif.
ii. L’histologie générale du tube digestif
L’organisation des tissus qui forment la paroi du tube digestif depuis l’œsophage jusqu’au canal
anal est fondamentalement la même. Les quatre couches tissulaires ou tuniques du tube digestif, de
l’intérieur vers l’extérieur sont :
La muqueuse ou revêtement interne du tube digestif est une membrane qui est composée
d’un épithélium de revêtement cylindrique simple, chargé de la sécrétion et de l’absorption ;
du chorion ou tissu conjonctif de soutien et de la muscularis mucosae ou mince couche de
cellule lisse.
La sous-muqueuse est un tissu conjonctif intermédiaire
La musculeuse formée de muscles squelettiques pour la bouche, le pharynx et la partie
proximale de l’œsophage, et de muscles lisses disposés en deux couches, circulaire interne
et longitudinale externe dans le reste du tube digestif
(fig. 13 B : couches histologiques de l’œsophage)
La séreuse est la couche externe formée de tissu conjonctif et de l’épithélium ; dans la cavité
abdominale, la séreuse est aussi appelée péritoine viscéral
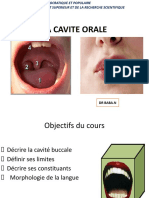
2. LA CAVITE ORALE
La bouche est située à la partie inférieure de la face, entre les fosses nasales et la région sus-
hyoïdienne. Elle est ovale, à grand axe antéropostérieur. Son diamètre transversal est de 50 à 65 mm
et son diamètre antéropostérieur est de 70 à 75mm.
La région orale comprend la cavité orale (cavité buccale, bouche), les dents, les gencives, la langue,
le palais et la région des tonsilles (amygdales) palatines. La cavité orale permet l'ingestion des
aliments et la préparation de leur digestion ultérieure dans l'estomac et l'intestin. La cavité orale est
divisée par les arcades dentaires en deux parties, le vestibule oral et la cavité orale
proprement dite :
Le vestibule oral est un espace curviligne virtuel tapissé par la muqueuse buccale et comprenant
deux gouttières vestibulaires, supérieure et inférieure. Le vestibule oral est une fente qui s'interpose
entre les dents et les gencives buccales, d'une part, les lèvres et les joues, d'autre part. Le vestibule
communique avec la cavité propre de la bouche par les espaces inter dentaires, et par un large
espace rétro-molaire. Le vestibule communique avec l'extérieur par la bouche. Les dimensions de la
fente orale (ouverture orale) sont contrôlées par les muscles qui l'entourent, notamment les muscles
orbiculaires de la bouche (le sphincter de la fente orale), buccinateurs, risorius ainsi que les muscles
abaisseurs et releveurs des lèvres (dilatateurs de la fente orale).
La cavité orale proprement dite est l'espace délimité par les arcades dentaires supérieure et
inférieure (arcades alvéolaires maxillaire et mandibulaire avec les dents qu'elles portent). Elle est
bordée en avant et sur les côtés par les arcades alvéolaires maxillaire et mandibulaire qui hébergent
les dents. Le palais en constitue le toit, tandis que vers l'arrière, la cavité orale communique avec
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 3
l'oropharynx (partie orale du pharynx). Lorsque la bouche est fermée et au repos, la cavité orale est
tout entière occupée par la langue.
i. Lèvres, joues et gencives
a) Lèvres et joues
Les lèvres sont des replis mobiles musculo-membraneux et mobiles limitant la fente orale. Elles
sont unies à leur extrémité par les commissures labiales. Elles jouent le rôle de valves de la fente
orale et contiennent le sphincter (m. orbiculaire de la bouche) qui contrôle l'entrée et la sortie de la
cavité orale ainsi que de la partie supérieure des tractus digestif et respiratoire. Les lèvres ont pour
fonction de prélever les aliments, de sucer les liquides, d'évacuer la nourriture du vestibule oral,
d'articuler la parole et d'embrasser (baiser).
Sur la face externe, la lèvre supérieure est séparée de la joue par le sillon naso-labial. Elle
présente un sillon médian vertical, le philtrum, limité, en bas, parle tubercule de la lèvre
supérieure. La lèvre inférieure est séparée du menton par le sillon mento-labial. Chaque lèvre
présente une ligne de transition cutanéo-muqueuse propre à l'homme, le vermillon (limbus
labial). Elle est rose sur les peaux claires, et habituellement brunâtres sur les peaux noires.
La face interne de chaque lèvre répond au vestibule. Elle est unie à la gencive correspondante
par un repli muqueux médian, le frein labial.
Constitution : Elles sont formées du muscle orbiculaire de la bouche recouvert de la peau et
d'une muqueuse glandulaire, sur sa face interne.
Fig. 2. Bouche fermée
1. lèvre sup. 6. philtrum
2. commissure 7. tubercule
labiale labial
3. vermillon 8. Fente orale
4. lèvre inf. 9. Sillon mento-
labial
5. Sillon naso- 10. menton
labial
Les joues constituent les parois latérales molles et mobiles de la bouche. Elles ont pratiquement la
même structure que les lèvres avec lesquelles elles sont en continuité. Anatomiquement, la face
externe des joues correspond à la région buccale, limitée en avant par les régions orale et
mentonnière (lèvres et menton), en haut par la région zygomatique, en arrière par la région
parotidienne et en bas par le bord inférieur de la mandibule Chaque joue est constituée
principalement par le muscle buccinateur recouvert du fascia bucco-pharyngien. Sur ce fascia
repose le corps adipeux de la joue (boule graisseuse de Bichat plus volumineuses chez le
nourrisson), les vaisseaux et nerfs faciaux. Dans sa couche sous-cutanée, se situent les muscles
élévateurs de l'angle de la bouche, élévateur de la lèvre supérieure, petit et grand zygomatiques,
risorius, platysma et abaisseur de l'angle de la bouche. Sa face interne est recouverte de la
muqueuse buccale.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 4
Vascularisation, innervation et drainage lymphatique des lèvres et des joues
Les artères labiales supérieures et inférieures sont des branches de l'artère faciale et irriguent les
lèvres supérieure et inférieure ; Les veines labiales se drainent dans la veine faciale. Les
lymphatiques labiaux rejoignent les nœuds lymphatiques mandibulaires et submentaux.
Les nerfs moteurs émanent du nerf facial, et les nerfs sensitifs, du nerf trijumeau.
Les joues sont irriguées par les branches buccales de l'artère maxillaire et innervées par les branches
buccales du nerf mandibulaire.
b) Gencives
Les gencives correspondent à la muqueuse épaisse et résistante qui recouvre les processus
alvéolaires et se fixe au collet des dents (partie fixe). Le contact avec l'émail (partie libre) délimite
le sillon gingival. Elle est constituée d'un tissu conjonctif dense et riche en fibres
multidirectionnelles. Le chorion, adhérent au périoste, est en continuité avec le périodonte
d'insertion des dents. Son épithélium pavimenteux stratifié se continue avec les muqueuses labiales.
Les gencives, partie du périodonte, assurent la protection et le maintien des dents.
ii. Les dents
La denture, ensemble des dents de la cavité orale, comprend la denture déciduale chez l’enfant, et la
denture permanente chez l'adulte. Les dents sont enchâssées dans les alvéoles dentaires et
interviennent dans la mastication et l'articulation de la parole.
NOMBRE ET NOMENCLATURE
1) La nomenclature anatomique
La denture déciduale comprend 20 dents déciduales: 8 incisives (4 centrales et 4 latérales), 4
canines, 8 molaires (Fig. 3). La denture permanente comprend 32 dents permanentes: 8 incisives, 4
canines, 8 prémolaires et 12 molaires (dont les 3e sont appelées dents de sagesses).
Pour identifier ou décrire une dent, il faut reconnaître s'il s'agit d'une dent déciduale (dent
temporaire, primitive ou de lait) ou permanente (dent définitive, secondaire ou de remplacement), il
faut reconnaître le type de dent dont il s'agit et sa position par rapport à la ligne médiane ou la partie
antérieure de la bouche.
2) La nomenclature internationale de l'OMS
C'est la plus utilisée actuellement en dentisterie. Chaque dent porte deux chiffres arabes: le premier
désigne l'hémi-arcade dentaire et le deuxième sa situation sur l'hémi-arcade. La numérotation des
hémi-arcades dentaires se fait dans le sens horaire en partant de l'hémi-arcade maxillaire droite.
• Pour la denture permanente, l'hémi-maxillaire droit porte le numéro l, l'hémi-maxillaire gauche, le
numéro 2, l'hémi-mandibule gauche, le numéro 3 et l'hémi-mandibule droite, le numéro 4.
Pour la denture déciduale, l’hémi-maxillaire droit porte le numéro 5, l'hémi-maxillaire gauche, le
numéro 6, l'hémi-mandibule gauche, le numéro 7 et l’hémi-mandibule droite, le numéro 8.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 5
Fig. 3. Arcades dentaires: nomenclature anatomique
A. Enfant : Hémi maxillaire gauche et son hémi D. adulte: hémi mandibule droite el son
arcade dentaire hémi arcade dentaire
B. Enfant : hémi mandibule droite et son hémi 1 et 2. dents incisives
arcade dentaire 3. dents canines
C. adulte: hémi maxillaire droit et son hémi arcade 4 et 5. dents prémolaires
dentaire 6 et 7. dents molaires
8. dents de sagesse
La numérotation des dents commence par l'incisive centrale, ainsi: 1. désigne l'incisive centrale, 2.
désigne l'incisive latérale, 3. désigne la canine, 4. désigne la 1ère prémolaire permanente et la 1ère
molaire déciduale, 5. désigne la 2e prémolaire permanente et la 2e molaire déciduale, 6. désigne la 1e
molaire permanente, 7. désigne la 2e molaire permanente, 8. désigne la 3e molaire permanente
MORPHOLOGIE OU CONFIGURATION EXTERNE
Chaque dent est paire et asymétrique, à l'examen minutieux. Cette asymétrie affecte toutes les
parties de la dent. Les dents présentent cinq faces: deux faces de contact, une face vestibulaire, une
face linguale et une face occlusale
Les faces de contact : Elles sont verticales et comprennent: la face mésiale, qui regarde vers la ligne
médiane de l'arcade et la face distale, qui regarde vers l'extrémité de l'arcade. Les aires de contact
sont les surfaces mésiale et distale des couronnes cliniques qui se touchent.
La face vestibulaire : Elle est en contact avec les lèvres (face labiale) ou les joues (face buccale).
La face linguale : Elle est en regard de la langue
La face occlusale (ou masticatrice) : Elle regarde l'arcade dentaire opposée.
Les types de dents sont identifiés selon leurs caractères distinctifs : les incisives ont un bord mince
et tranchant ; les canines ont une seule cuspide conique et saillante ; les prémolaires ont deux
cuspides et sont donc bicuspides ; les molaires ont trois cuspides ou plus.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 6
Fig. 4. Dents permanentes A. Il existe sur ce spécimen une dent surnuméraire médiane (*) (mésodonte). B.
Mâchoires supérieure et inférieure d'un enfant pendant la période de dentition secondaire. Les processus
alvéolaires ont été rabotés pour montrer les racines dentaires et les bourgeons dentaires.
Tableau 1. Première (dents déciduales) et seconde dentitions
a) Constituants et structure des dents
Chaque dent possède une couronne, un collet et une racine (Fig. 5). La couronne émerge des
gencives. Le collet est la partie plus ou moins rétrécie, qui s'interpose entre la couronne et la racine.
La racine est fixée dans l'alvéole par le périodonte ; le nombre de racines varie selon les types de
dents.
Figure 5.
Coupes
longitudinales
de deux dents.
A. Incisive. B.
Molaire
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 7
La majeure partie de la dent se compose de dentine (L. dentinium, ivoire) ; celle-ci est recouverte
d'émail au niveau de la couronne et de cément (L. cementum) au niveau de la racine. La cavité
pulpaire (chambre pulpaire) renferme du tissu conjonctif, des vaisseaux sanguins et des nerfs. Le
canal de la racine (canal radiculaire, canal pulpaire) permet aux vaisseaux et aux nerfs de pénétrer
dans la cavité pulpaire ou d'en sortir en passant par le foramen apical.
Articulation alvéolo-dentaire : Les alvéoles dentaires sont creusés dans les processus alvéolaires
des maxillaires et de la mandibule ; C'est une articulation fibreuse de type gomphose (syndesmose
alvéolo-dentaire), c'est-à-dire semblable à une cheville ; la dent étant fixée dans une cavité, l'alvéole
dentaire. Les structures de fixité sont le périodonte et la jonction gingivo-dentaire.
Le périodonte (membrane périodontale ou ligament alvéolo-dentaire), est un complexe fonctionnel,
très important, qui maintient la racine de la dent. Il comprend l'os alvéolaire, le cément et le
ligament périodontal (ou desmodonte). Il se constitue de fibres collagènes unissant le cément de la
racine au périoste de l'alvéole. Il contient de nombreuses terminaisons nerveuses tactiles et
baroréceptrices, des capillaires lymphatiques et des vaisseaux sanguins glomérulaires.
Les alvéoles adjacents sont séparés les uns des autres par des septums inter alvéolaires ; à l'intérieur
de l'alvéole, les racines des dents à racines multiples sont séparées par des septums inter
radiculaires. La paroi osseuse des alvéoles est formée d'une mince couche d'os cortical séparée du
cortex labial ou lingual adjacent par une quantité variable d'os spongieux.
b) Vascularisation et innervation des dents
Chaque dent reçoit une branche artérielle dentaire qui pénètre la racine par le foramen apical pour
se terminer dans la pulpe dentaire en un riche réseau capillaire.
Les dents maxillaires et mandibulaires sont irriguées respectivement par les artères alvéolaires
supérieures et inférieures, branches de l'artère maxillaire (Fig. 6). Des veines alvéolaires de même
nom et de même distribution accompagnent les artères. Les vaisseaux lymphatiques en provenance
des dents se dirigent principalement vers les nœuds lymphatiques submandibulaires.
Figure 6. Vascularisation
des maxillaires sup et inf
Les nerfs qui innervent les dents sont illustrés sur la Figure 7. Les branches répertoriées des nerfs
alvéolaires supérieur (NC V2) et inférieur (NC V3) donnent naissance aux plexus dentaires qui se
distribuent aux dents maxillaires et mandibulaires. Le nerf lingual entre en relation étroite avec la
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 8
face médiale des 3e molaires ; il convient donc de faire attention à ne pas léser ce nerf lors de leur
extraction.
Figure 7. Innervation des maxillaires sup, inf et des dents
c) Le palais
Le palais forme à la fois la voûte arquée de la bouche et le plancher des cavités nasales (Fig. 8). II
sépare la cavité orale des cavités nasales et du nasopharynx, la partie du pharynx sus-jacente au
voile du palais. La face supérieure (nasale) du palais est revêtue d'une muqueuse respiratoire ; sa
face inférieure (orale) est tapissée par la muqueuse orale, densément pourvue de formations
glandulaires. Le palais se compose de deux parties : le palais dur, en avant, et le palais mou ou voile
du palais, en arrière.
Figure 8. Vue de la cavité orale et du pharynx (a. coupe sagittale, b. vue frontale)
Palais dur
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 9
Figure 9. Squelette du palais
Le palais dur (palais osseux) forme une voûte concave dans laquelle vient se loger la langue
lorsqu'elle est au repos (Fig. 8). Les deux tiers antérieurs du palais possèdent un squelette osseux
formé par les processus palatins des maxillaires et les lames horizontales des os palatins
Palais mou (voile du palais)
Le voile du palais forme le tiers postérieur et mobile du palais; il est suspendu au bord postérieur du
palais dur. Dépourvu de squelette osseux, le palais mou ou voile du palais comprend une partie
aponévrotique antérieure, l'aponévrose palatine, qui se fixe sur le bord postérieur du palais osseux,
et une partie musculaire, postérieure (Fig. 8). Le voile du palais s'étend vers le bas et vers l'arrière
jusqu'à son bord libre incurvé, du milieu duquel se détache un processus conique, l'uvule palatine ou
luette. Le palais mou est renforcé par l'aponévrose palatine, formée par les tendons étalés des
muscles tenseurs du voile du palais. Cette aponévrose est épaisse antérieurement et s'amincit vers
l'arrière.
Lors de la déglutition, le voile du palais est tout d'abord tendu pour permettre à la langue de presser
dessus tout en refoulant le bol alimentaire vers la partie postérieure de la cavité orale. Il se déplace
ensuite vers le haut et l'arrière et prend contact avec la paroi du pharynx, empêchant ainsi le
passage d'aliments dans les cavités nasales.
Latéralement, le voile du palais entre en continuité avec la paroi du pharynx ; il est uni à la langue
par l'arc palato-glosse (pilier antérieur du voile du palais) et au pharynx par l'arc palato-pharyngien
(pilier postérieur du voile du palais). Quelques bourgeons du goût sont présents dans l'épithélium
qui revêt la face orale du voile du palais, la paroi postérieure de l'oropharynx et l'épiglotte.
Le gosier (la gorge) permet à la cavité orale de communiquer avec le pharynx. Il est limité en haut
par le voile du palais, en bas par la racine (base) de la langue et latéralement, par les piliers du
gosier, à savoir les arcs palato-glosses et palato-pharyngiens (Fig. 8). L'isthme du gosier correspond
à l'entrée rétrécie de l'oropharynx qui établit la connexion entre la cavité orale proprement dite et
l'oropharynx. Il est délimité en avant par les arcs palato-glosses et en arrière par les arcs palato-
pharyngiens.
Les tonsilles palatines (amygdales palatines), souvent simplement désignées « tonsilles »
(amygdales), sont des amas de tissu lymphoïde situés sur les faces latérales de l'oropharynx. Chaque
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 10
tonsilles est située dans une fosse tonsillaire (lit tonsillaire, fossette amygdalienne) délimitée en
avant par l'arc palato-glosse, en arrière par l'arc palato-pharyngien et en bas par la langue.
Caractéristiques superficielles du palais
La muqueuse du palais dur adhère fermement à l'os sous-jacent. La gencive linguale, celle qui
tapisse la face linguale des dents et du processus alvéolaire, entre en continuité avec la muqueuse
palatine ; c'est la raison pour laquelle l'injection d'un agent anesthésique dans la gencive d'une dent
anesthésie également la muqueuse palatine adjacente. Les glandes palatines, qui sécrètent du
mucus, se trouvent à la face profonde de la muqueuse. Les orifices de leurs conduits excréteurs
confèrent à la muqueuse un aspect piqueté ou « pelure d'orange». La papille incisive (tubercule
palatin) est un relief de la muqueuse situé sur la ligne médiane, derrière les incisives maxillaires et
juste en avant de la fosse incisive sous- jacente du palais dur. Les foramina incisifs sont les
ouvertures des canaux incisifs qui livrent passage aux vaisseaux et nerfs naso-palatins.
Plusieurs plis palatins transverses (crêtes palatines) ou rides parallèles irradient latéralement à partir
de la papille incisive. Ils contribuent à mobiliser les aliments au cours de la mastication. Le raphé
palatin apparaît comme une étroite ligne blanchâtre qui parcourt la ligne médiane du palais en
arrière de la papille incisive. Il peut prendre l'aspect d'une crête antérieurement et celui d'un sillon
postérieurement. Le raphé palatin correspond au site de fusion des procès palatins ou crêtes
palatines embryonnaires (Moore et Persaud, 2003). Les plis palatins transverses et le raphé palatin
sont perceptibles avec la langue.
Muscles du voile du palais
Les cinq muscles du voile du palais prennent leurs origines sur la base du crâne et descendent vers
le palais. Le voile du palais peut être soulevé jusqu'à ce qu'il entre en contact avec la paroi
postérieure du pharynx. Ceci ferme l'isthme du pharynx et oblige à respirer par la bouche. Le voile
du palais peut également s'abaisser et prendre contact avec la partie postérieure de la langue. Ceci
ferme l'isthme du gosier et fait passer l'air expiré par le nez (même si la bouche est ouverte) tout en
empêchant les substances présentes dans la bouche de passer dans le pharynx. La tension du voile
du palais le place dans une position intermédiaire dans laquelle la langue peut pousser contre lui
tout en comprimant et propulsant les aliments mastiqués dans le pharynx pour y être déglutis.
Tableau 2 illustre les muscles du voile du palais
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 11
Ce tableau résume leurs insertions, leur innervation et les actions. À noter que la direction de
traction exercée par le corps charnu du muscle tenseur du voile du palais est réorientée d'environ
90° car son tendon se réfléchit sur l'hamulus ptérygoïdien (crochet de l'aile interne de l'apophyse
ptérygoïde) qui lui sert de poulie ; la traction s'exerce donc horizontalement sur l'aponévrose du
muscle.
Vascularisation et innervation du palais
Le palais est richement irrigué. Elles proviennent essentiellement de l'artère grande palatine et
accessoirement des artères petite palatine et sphénopalatine. Les veines du palais sont tributaires du
plexus veineux ptérygoïdien. Elles sont homologues des artères.
Les lymphatiques du palais dur se drainent dans les nœuds submandibulaires et ceux du palais mou,
dans les nœuds rétropharyngiens.
Les nerfs sensitifs du palais sont des branches du nerf maxillaire (NC V2). Le nerf grand palatin (n.
palatin antérieur) innerve les gencives, la muqueuse et les glandes de la majeure partie du palais
dur. Le nerf naso-palatin innerve la muqueuse de la partie antérieure du palais dur. Les nerfs petits
palatins (nn. palatins moyen et postérieur) innervent le palais mou. Les nerfs palatins
accompagnent les artères, respectivement dans le grand foramen et les petits foramens palatins. À
l'exception du muscle tenseur du voile du palais, innervé par le NC V3, tous les muscles du voile
du palais sont innervés par les nerfs du plexus pharyngien.
d) Langue
La langue (L. lingua ; G. glossa) est un organe musculaire et mobile qui peut prendre diverses
formes et positions. Elle est située en partie dans la cavité orale et en partie dans l'oropharynx. La
langue est impliquée dans la mastication, le goût, la déglutition, l'articulation de la parole et le
nettoyage oral ; toutefois, ses fonctions principales sont la formation des mots dans le langage parlé
et la propulsion des aliments dans l'oropharynx lors de la déglutition.
Subdivisions et faces de la langue
La langue possède une racine (base), un corps, un apex (pointe), une face dorsale incurvée et une
face inférieure. La racine (base) de la langue est la partie de la langue qui repose sur le plancher de
la bouche. On considère habituellement que la racine correspond au tiers postérieur de la langue. Le
corps de la langue correspond donc aux deux tiers antérieurs de l'organe.
L'apex (pointe) de la langue est la partie antérieure du corps, celle qui repose sur les dents incisives.
Le corps et l'apex de la langue sont extrêmement mobiles.
Le dos (face dorsale) de la langue correspond à sa face postéro-supérieure située partiellement dans
la cavité orale et partiellement dans l'oropharynx. Il se caractérise par la présence d'un sillon en
forme de « V », le sillon terminal (L. sulcus terminalis). Le sillon terminal divise le dos de la langue
en une partie antérieure (orale) située dans la cavité orale proprement dite et une partie postérieure
(pharyngienne) située dans l'oropharynx. Le bord de la langue est en relation de chaque côté avec
les gencives linguales et les dents latérales. La muqueuse de la partie antérieure de la langue est
rêche car elle porte de nombreuses petites papilles linguales :
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 12
1. • Les papilles circumvallées (caliciformes) : Volumineuses et aplaties sur leur sommet, elles
se trouvent juste en avant du sillon terminal et forment donc une rangée en forme de « V ».
Chacune est entourée d'un profond sillon circulaire en forme de douve dont les parois sont
parsemées de bourgeons du goût. Les conduits des glandes séreuses (glandes de von Ebner)
de la langue s'ouvrent au fond de ce sillon.
• Les papilles foliées : Ce sont de petits plis latéraux de la muqueuse linguale. Elles sont peu
développées dans l'espèce humaine.
• Les papilles filiformes : Nombreuses et allongées, elles contiennent des terminaisons nerveuses
afférentes sensibles au toucher. Ces projections squameuses et coniques ont une teinte gris rosâtre ;
elles sont disposées en rangées en forme de « V » parallèles au sillon terminal, sauf au niveau de
l'apex de la langue où elles ont plutôt tendance à se disposer transversalement.
• Les papilles fungiformes : En forme de champignon, elles apparaissent comme de petites taches
rouges ou rosées ; elles sont disséminées parmi les papilles Filiformes, mais leur nombre prédomine
au niveau de l'apex et sur les côtés de la langue.
Les papilles circumvallées et foliées ainsi que la plupart des papilles fungiformes portent des
récepteurs gustatifs situés dans les bourgeons du goût.
La muqueuse qui revêt la partie antérieure du dos de la langue est mince et adhère fermement au
muscle sous-jacent. Cette face dorsale est divisée en moitiés droite et gauche par un sillon peu
profond, le sillon médian de la langue. Il indique le site de coalescence des bourgeons latéraux
(distaux) de l'ébauche linguale embryonnaire (Moore et Persaud, 2003).
Figure 10. Aspects particuliers du dos de la langue.
La muqueuse de la partie postérieure de la langue est épaisse et librement mobilisable. Elle ne
possède pas de papilles linguales, mais les nodules lymphoïdes sous-jacents confèrent à cette partie
de la langue un aspect irrégulièrement bosselé. Dans leur ensemble, ces nodules lymphoïdes
forment la tonsille linguale (amygdale linguale). La partie pharyngienne de la langue forme la paroi
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 13
antérieure de l'oropharynx et ne peut être observée qu'à l'aide d'un miroir ou en exerçant sur la
langue une pression vers le bas au moyen d'un abaisse-langue.
La face inférieure de la langue (face sublinguale) est revêtue d'une muqueuse mince et transparente
qui laisse apercevoir les veines sous-jacentes. Cette face est reliée au plancher de la bouche par un
pli médian appelé le frein de la langue. Le frein permet à la partie antérieure de la langue de se
mobiliser librement. De chaque côté du frein, une veine linguale profonde transparaît au travers du
mince revêtement muqueux. Une caroncule sublinguale (papille) est présente de chaque côté de la
base du frein de la langue ; sa surface porte l’ouverture du conduit submandibulaire (canal de
Wharton), en provenance de la glande salivaire du même nom.
Muscles de la langue
La langue est avant tout une masse de muscles qui, dans sa majeure partie, est revêtue par une
muqueuse. Les muscles de la langue n'agissent pas isolément et certains participent à de multiples
actions. On peut dire que les muscles extrinsèques modifient la position de la langue, tandis que les
muscles intrinsèques modifient sa forme. Chaque moitié de la langue contient quatre muscles
intrinsèques et quatre muscles extrinsèques ; les deux moitiés sont séparées par une cloison fibreuse
médiane, le septum lingual, qui se confond postérieurement avec l'aponévrose de la langue.
Tableau 3. Muscles de la langue
Muscles extrinsèques de la langue.
Les muscles extrinsèques (génioglosses, hyoglosses, styloglosses et palatoglosses) prennent leurs
origines en dehors de la langue et s'insèrent sur elle. Ils contribuent surtout à mobiliser la langue,
mais ils peuvent également en modifier la forme. Tableau 4.
Muscles intrinsèques de la langue.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 14
Les muscles longitudinaux supérieur et inférieur, transverse et vertical sont confinés dans la langue.
Ils prennent leurs origines et s'insèrent dans la langue et n'ont aucune insertion osseuse. Ces muscles
sont illustrés dans le Tableau 4 qui résume également leur forme, leur position, leurs insertions et
leurs actions principales. Lorsqu'ils agissent ensemble, les muscles longitudinaux supérieur et
inférieur raccourcissent et épaississent la langue et participent à la rétraction de la langue en
protrusion. Les muscles transverse et vertical agissent en synergie pour allonger et rétrécir la
langue, ce qui peut avoir pour effet de pousser la langue contre les incisives ou bien de provoquer
son antépulsion (protraction) hors de la bouche ouverte (spécialement lorsqu'ils agissent en même
temps que la partie postéro-inférieure des muscles génioglosses).
Vascularisation de la langue
Les artères de la langue sont issues de l'artère linguale, branche de l’artère carotide externe.
Lorsqu'elle pénètre dans la langue, l'artère linguale s'insinue à la face profonde du muscle
hyoglosse. Les artères dorsales de la langue se distribuent à la partie postérieure (racine) de la
langue ; l'artère profonde de la langue (a. ranine) irrigue la partie antérieure de la langue. Les artères
profondes de la langue droite et gauche s'anastomosent entre elles près de l'apex de la langue (arc
ranin). Le septum lingual ne permet pas aux artères dorsales de la langue des deux côtés de
s'anastomoser.
Les veines de la langue sont les veines dorsales de la langue, qui accompagnent l'artère linguale, et
les veines profondes de la langue (w. ranines), qui se forment au niveau de l'apex et se dirigent
postérieurement, sur les côtés du frein de la langue, pour rejoindre les veines sublinguales. Toutes
ces veines linguales se terminent directement ou indirectement dans la veine jugulaire interne.
Le drainage lymphatique de la langue est exceptionnel. La plupart des vaisseaux lymphatiques
convergent vers le système veineux et accompagnent les veines ; toutefois, ceux qui sont originaires
de la pointe de la langue, du frein et de la partie centrale de la lèvre inférieure empruntent un trajet
indépendant. Le drainage lymphatique de la langue emprunte quatre voies différentes :
1. La lymphe provenant du tiers postérieur rejoint les nœuds lymphatiques cervicaux profonds
supérieurs.
2. La lymphe provenant de la partie médiale des deux tiers antérieurs aboutit directement aux nœuds
lymphatiques cervicaux profonds inférieurs.
3. La lymphe provenant des parties latérales des deux tiers antérieurs aboutit aux nœuds
lymphatiques submandibulaires.
4. La lymphe provenant de l’apex et du frein aboutit aux nœuds lymphatiques submentaux.
La lymphe en provenance du tiers postérieur et de la partie médiale des deux tiers antérieurs est
drainée bilatéralement.
Innervation de la langue
A l'exception du muscle palatoglosse (qui est en réalité un muscle du palais innervé par le plexus
pharyngien), tous les muscles de la langue reçoivent leur innervation motrice du nerf hypoglosse
(NC XII). La sensibilité générale (toucher et température) de la muqueuse des deux tiers antérieurs
de la langue est recueillie par le nerf lingual, une branche du NC V3. Hormis celle des papilles
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 15
circumvallées, la sensibilité spéciale (goût) de cette partie de la langue est recueillie par la corde du
tympan, une branche du NC VII. La corde du tympan se joint au nerf lingual et chemine vers l'avant
au sein de sa gaine. La muqueuse du tiers postérieur de la langue ainsi que les papilles
circumvallées sont innervées par la branche linguale du nerf glosso-pharyngien (NC IX), tant en ce
qui concerne la sensibilité générale que spéciale. Quelques filets du nerf laryngé interne, une
branche du nerf vague (NC X), se distribuent à un petit territoire lingual situé juste en avant de
l'épiglotte ; ils contiennent surtout des fibres de la sensibilité générale, mais aussi quelques fibres
gustatives. Ces nerfs en majeure partie sensitifs transportent également des fibres sécréto-motrices
parasympathiques pour les glandes séreuses de la langue.
D'autres fibres parasympathiques provenant de la corde du tympan accompagnent le nerf lingual en
direction des glandes submandibulaire et sublinguale. Leurs relais synaptiques se font au sein du
ganglion submandibulaire qui est suspendu au nerf lingual.
Il existe quatre saveurs gustatives de base : sucrée, salée, acide et amère. La saveur sucrée est
perçue au niveau de l'apex (pointe), la saveur salée sur les bords latéraux et les saveurs acide et
amère dans la partie postérieure de la langue. Tous les autres « goûts » dont parlent les gourmets
sont de nature olfactive (odeurs et arômes).
3. GLANDES SALIVAIRES
Fig. 11. Glandes salivaires
1. papille parotidienne 4. ostium du conduit 8. conduit submandibulaire 12. glande parotide
2. Langue submandibulaire 9. n. lingual et ganglion et conduit
3. caroncule sublinguale 5. glande sublinguale submandibulaire parotidien
et ostiums des conduits 6. m. mylo-hyoïdien 10. glande submandibulaire 13. m. masséter
sublinguaux 7. m. digastrique 11. rr. du n. facial
14. corps adipeux
de la bouche
15. m. buccinateur
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 16
Les glandes salivaires sont les glandes parotides, submandibulaires et sublinguales. Claire, insipide,
inodore et visqueuse, la salive est sécrétée par ces glandes et par les glandes muqueuses de la cavité
orale ; ses fonctions sont les suivantes :
Maintenir la muqueuse de la bouche humide.
Lubrifier les aliments pendant la mastication.
Commencer la digestion des féculents (amidon).
Jouer le rôle d'un « lave-bouche » intrinsèque.
Jouer divers rôles importants dans la prévention de la carie dentaire et dans les
aptitudes gustatives.
Outre les glandes salivaires principales, de petites glandes salivaires accessoires sont disséminées
sur le palais, les lèvres, les joues, les tonsilles et la langue.
i. Glande parotide
La glande parotide est la plus volumineuse des trois glandes salivaires paires. La glande parotide est
incluse dans une capsule formée par un épais fascia, le fascia parotidien, dérivé de la couche
enveloppante du fascia cervical profond (Fig. 11). La glande parotide possède une forme irrégulière
qui se moule sur les parois de la région qu'elle occupe ; la loge parotidienne se trouve en avant et en
dessous du méat acoustique externe et elle s'enfonce comme un coin entre la branche de la
mandibule et le processus mastoïde. La présence de tissu graisseux entre les lobes de la glande lui
confère la flexibilité nécessaire pour s'adapter aux mouvements de la mandibule. L'apex de la
glande parotide se trouve derrière l'angle de la mandibule et sa base entre en rapport avec l'arcade
zygomatique. La face latérale de la glande est presque plane et sous-cutanée. Le conduit parotidien
(canal de STENON) se détache du bord antérieur de la glande et se dirige horizontalement vers
l'avant. Lorsqu'il atteint le bord antérieur du muscle masséter, il s'infléchit vers la profondeur
(médialement), traverse le muscle buccinateur et s'ouvre dans la cavité orale par un petit orifice
situé en regard de la 2e molaire supérieure. De la surface vers la profondeur, les éléments suivants
sont enrobés dans le parenchyme de la glande parotide : le plexus parotidien du nerf facial (NC VII)
et ses branches (Fig. 11), la veine rétro-mandibulaire et l’artère carotide externe. Sur le fascia
parotidien et à l'intérieur de la glande se trouvent des nœuds lymphatiques parotidiens
Innervation de la glande parotide et des structures associées
Bien que le plexus parotidien du NC VII soit enrobé dans la glande parotide, ce n'est pas le nerf
facial qui innerve cette glande. Le nerf auriculo-temporal, une branche du nerf V3, est en rapport
étroit avec la glande parotide ; il poursuit son trajet au-dessus de la glande en compagnie des
vaisseaux temporaux superficiels. Le nerf grand auriculaire, une branche du plexus cervical
comprenant des fibres des nerfs spinaux C2 et C3, innerve le fascia parotidien ainsi que la peau
sus-jacente. La composante parasympathique du nerf glosso-pharyngien (NC IX) fournit les fibres
sécréto-motrices présynaptiques au ganglion otique. Les fibres parasympathiques postsynaptiques
originaires du ganglion otique atteignent la glande par l'intermédiaire du nerf auriculo-temporal. La
stimulation de ces fibres assure la production d'une salive fluide et aqueuse. Les fibres
sympathiques originaires des ganglions cervicaux parviennent à la glande parotide par
l'intermédiaire du plexus nerveux carotidien externe qui accompagne l'artère carotide externe.
L'activité vasomotrice de ces fibres peut réduire la sécrétion glandulaire. Des fibres sensitives en
provenance de la glande accompagnent les nerfs grands auriculaires et auriculo-temporal.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 17
ii. Glandes submandibulaires
Chacune des deux glandes submandibulaires (glandes sous-maxillaires) siège le long du corps de la
mandibule, en partie au-dessus et en partie en dessous de sa moitié postérieure, partiellement à la
surface et partiellement à la face profonde du muscle mylo-hyoïdien. Le conduit submandibulaire
(canal de Wharton), dont la longueur atteint environ 5 cm, naît de la portion de la glande
interposée entre les muscles mylo-hyoïdien et hyoglosse. Dans son trajet latéro-médial en direction
de la langue, le nerf lingual décrit une boucle qui croise la face inférieure du conduit
submandibulaire ; celui-ci se dirige vers l'avant et s'ouvre par un à trois orifices sur une petite
papille (caroncule) sublinguale située sur le côté de la racine du frein de la langue. Les orifices des
conduits submandibulaires sont visibles et on peut souvent voir de la salive s'en écouler (ou en
jaillir lors d'un bâillement).
Les artères de la glande submandibulaire sont issues de l'artère submentale. Les veines sont
satellites des artères. La glande submandibulaire est innervée par des fibres sécréto-motrices
parasympatiques présynaptiques qui passent du nerf facial dans le nerf lingual par l'intermédiaire de
la corde du tympan ; leurs connexions avec les neurones postsynaptiques se font au sein du
ganglion submandibulaire.
Les fibres postsynaptiques atteignent la glande en compagnie des artères et de fibres sympathiques
postsynaptiques vasoconstrictrices originaires du ganglion cervical supérieur. Les vaisseaux
lymphatiques de la glande submandibulaire aboutissent dans les nœuds lymphatiques cervicaux
profonds, notamment dans le nœud jugulo-omo-hyoïdien.
iii. Glandes sublinguales
Les glandes sublinguales sont les glandes salivaires les plus petites et les plus profondément situées
(Fig. 11). Avec la forme d'une amande, chacune d'elles repose sur le plancher de la bouche, entre la
mandibule et le muscle génioglosse. Les glandes sublinguales gauche et droite s'unissent en fer à
cheval autour du noyau de tissu conjonctif du frein de la langue. De nombreux petits conduits
sublinguaux (canaux de Rivinus et de Walther) s'ouvrent au plancher de la bouche le long des plis
sublinguaux (éminences sublinguales).
Les artères de la glande sublinguale sont originaires des artères sublinguale et submentale, elles-
mêmes issues respectivement de l'artère linguale et de l'artère faciale. Les nerfs de la glande
accompagnent ceux de la glande submandibulaire. Les fibres sécréto-motrices parasympathiques
présynaptiques sont acheminées par le nerf facial, la corde du tympan et le nerf lingual et font relais
dans le ganglion submandibulaire.
4. LE PHARYNX
Le pharynx est la partie supérieure dilatée du système digestif, située derrière les cavités nasales et
orale et il se prolonge inférieurement jusqu'au-delà du larynx (Fig. 12). Le pharynx s'étend de la
base du crâne jusqu'au bord inférieur du cartilage cricoïde, en avant, et jusqu'au bord inférieur de la
vertèbre C6, en arrière. Il est le plus large en regard de l'os hyoïde (environ 5 cm) et le plus étroit
(environ 1,5 cm) au niveau de son extrémité inférieure où il se prolonge par l'œsophage. La paroi
postérieure du pharynx, plane, est appliquée sur la lame prévertébrale du fascia cervical profond
(aponévrose cervicale profonde).
Dans la configuration interne du pharynx, il est subdivisé en trois parties (Fig. 12) :
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 18
• Le nasopharynx, derrière les cavités nasales et au-dessus du voile du palais.
• L'oropharynx, derrière la cavité orale.
• Le laryngopharynx, derrière le larynx.
Le nasopharynx a une fonction respiratoire. Il se trouve au-dessus du voile du palais (palais mou)
et peut être considéré comme une extension postérieure des cavités nasales. Celles-ci s'ouvrent dans
le nasopharynx par deux ouvertures symétriques, les choanes. Le toit et la paroi postérieure du
nasopharynx forment une surface continue adjacente au corps de l'os sphénoïde et à la partie
basilaire de l'os occipital (Fig. 12).
L'abondant tissu lymphoïde du pharynx forme un anneau tonsillaire incomplet, l’anneau de
Waldeyer, autour de la partie supérieure du pharynx. Ce tissu se concentre en certaines régions
pour former des amas dénommés tonsilles (amygdales). La tonsille pharyngienne (ou plus
communément, les « végétations adénoïdes ») se trouve dans la muqueuse du toit et de la paroi
postérieure du nasopharynx. Le pli salpingo-pharyngien est un pli vertical de la muqueuse qui
s'étend inférieurement, à partir de l'extrémité médiale de la trompe auditive. Il est soulevé par le
muscle salpingo-pharyngien qui ouvre l'ostium pharyngien de la trompe auditive lors de la
déglutition. Une accumulation de tissu lymphoïde dans la sous-muqueuse pharyngienne voisine de
cet ostium forme la tonsille tubaire. Derrière le tonus de la trompe pharyngo-tympanique (bourrelet
de la trompe d'Eustache) et le pli salpingo- pharyngien, se trouve un prolongement latéral du
pharynx en forme de fente, le récessus pharyngien (fossette de Rosenmùller) qui s'étend
latéralement et vers l'arrière.
L'oropharynx (buccopharynx) a une fonction digestive. Il est limité en haut par le voile du palais,
en bas, par la base de la langue et, latéralement, par les arcs palato-glosses (piliers antérieurs du
voile du palais) et palato-pharyngiens (piliers postérieurs du voile du palais) (Fig.8). Il s'étend du
voile du palais jusqu'au bord supérieur de l'épiglotte.
La déglutition comprend trois phases :
• Phase 1 : volontaire ; le bol est pressé contre le palais et refoulé de la bouche dans l'oropharynx,
surtout grâce aux mouvements produits par les muscles de la langue et du voile du palais
• Phase 2 : rapide et involontaire ; le voile du palais est relevé, ce qui ferme la communication entre
le nasopharynx, d'une part, l'oro- et le laryngopharynx, d'autre part. La contraction des muscles
supra-hyoïdiens et longitudinaux du pharynx soulève le larynx et, en même temps, élargit et
raccourcit le pharynx qui peut ainsi recevoir le bol alimentaire.
• Phase 3 : également involontaire ; la contraction séquentielle de trois muscles constricteurs force
le bol alimentaire à descendre dans l'œsophage
Les tonsilles palatines sont des amas de tissu lymphoïde situés de chaque côté de l'oropharynx,
entre les arcs palato-glosse et palato-pharyngien. Chez l'adulte, les tonsilles ne remplissent pas
complètement la fosse tonsillaire délimitée par ces deux arcs. Le lit tonsillaire, dans lequel repose la
tonsille palatine, correspond au fond de la fosse tonsillaire. Il est donc lui aussi situé entre l'arc
palato-glosse (pilier antérieur du voile du palais) et l'arc palato-pharyngien (pilier postérieur du
voile du palais) et il est occupé par le muscle constricteur supérieur du pharynx et par la mince
nappe fibreuse du fascia pharyngo-basilaire (aponévrose intrapharyngienne). Ce fascia forme la
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 19
partie supérieure de la paroi pharyngienne et se confond en haut avec le périoste de la base du
crâne.
Le laryngopharynx (hypopharynx) se trouve derrière le larynx (Fig. 12) ; il s'étend depuis le bord
supérieur de l'épiglotte et les plis pharyngo-épiglottiques jusqu'au bord inférieur du cartilage
cricoïde, où il se rétrécit et entre en continuité avec l'œsophage. Postérieurement, le laryngopharynx
entre en rapport avec les corps des vertèbres C4 à C6. Ses parois latérales et postérieure sont
constituées par les muscles constricteurs moyens et inférieurs (Fig. 13) ; sur sa face interne, ses
parois sont tapissées par les muscles palato-pharyngiens et stylo-pharyngiens. Le laryngopharynx
communique avec le larynx par l’entrée du larynx (aditus laryngé), située sur sa paroi antérieure.
Le récessus (fosse) piriforme (sinus piriforme, gouttière pharyngo-laryngée) est une petite
dépression de la cavité laryngopharyngée située de part et d'autre de l'entrée du larynx. Tapissé par
la muqueuse, ce récessus est séparé de l'entrée du larynx par le pli ary-épiglottique. Latéralement, il
est bordé par la face médiale du cartilage thyroïde et par la membrane thyro-hyoïdienne. Des
branches des nerfs laryngés interne et récurrent cheminent sous la muqueuse du récessus piriforme
; ils risquent d'être lésés lorsqu'un corps étranger va se loger dans le récessus.
Figure 12. Paroi antérieure du pharynx. Dans cette dissection, la paroi postérieure a été incisée sur
la ligne médiane et écartée. Les ouvertures dans la paroi antérieure communiquent avec les cavités
nasales, orale et laryngée. De chaque côté de l'entrée du larynx, séparé de celle-ci par le pli
aryténo-épiglottique, une fosse (récessus) piriforme est formée par la protrusion du larynx dans la
paroi antérieure du laryngopharynx.
Muscles du pharynx.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 20
À l'inverse de toutes les autres parties du canal alimentaire, la paroi du pharynx se distingue par une
disposition exceptionnelle de ses couches musculaires, composées uniquement de muscles
volontaires, disposés principalement en une couche circulaire externe et une couche longitudinale
interne. Dans la plus grande partie du tractus digestif, la couche musculaire est lisse et disposée
inversement. La couche circulaire externe des muscles pharyngiens comprend, de chaque côté, trois
muscles constricteurs : supérieur, moyen et inférieur. Essentiellement longitudinale, la couche
interne est formée par les muscles palato-pharyngiens, stylo-pharyngiens et salpingo-pharyngiens.
Ces muscles soulèvent le larynx et raccourcissent le pharynx lors de la déglutition et de la parole.
Les insertions, l'innervation et les actions des muscles du pharynx sont décrites dans le Tableau 4.
Les muscles constricteurs du pharynx possèdent un épais fascia de revêtement interne, le fascia
pharyngo-basilaire (aponévrose intrapharyngienne) et un mince fascia de revêtement externe, le
fascia bucco-pharyngien (aponévrose buccinato- pharyngienne, aponévrose péripharyngienne).
Inférieurement, le fascia bucco-pharyngien se confond avec la couche prétrachéale du fascia
cervical profond. Les muscles constricteurs du pharynx se contractent involontairement ; leur
contraction progresse de façon séquentielle, depuis l'extrémité supérieure jusqu'à l'extrémité
inférieure du pharynx, assurant ainsi la propulsion des aliments vers l'œsophage. Les trois muscles
constricteurs sont innervés par le plexus pharyngien, constitué par des fibres des nerfs vagues (NC
X) et glosso-pharyngiens (NC IX) et par des fibres sympathiques issues de chaque côté du ganglion
cervical supérieur. Le plexus pharyngien se trouve sur la paroi latérale du pharynx, principalement à
la surface du muscle constricteur moyen.
Tableau 4. Les muscles du Pharynx
Vaisseaux du pharynx.
L'artère tonsillaire (a. amygdalienne), une branche de l'artère faciale, traverse le muscle constricteur
supérieur et pénètre dans le pôle supérieur de la tonsille (amygdale) palatine. La tonsille reçoit
également des ramifications des artères palatine ascendante, linguale, palatine descendante et
pharyngienne ascendante. La grosse veine palatine externe (veine paratonsillaire) (v. palatine
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 21
inférieure) descend depuis le voile du palais, passe à proximité de la face latérale de la tonsille
palatine puis se joint au plexus veineux pharyngien.
Figure 13. Pharynx et nerfs crâniens.
Les vaisseaux lymphatiques tonsillaires se dirigent inféro- latéralement vers les nœuds
lymphatiques voisins de l'angle de la mandibule et vers le nœud jugulo-digastrique, souvent appelé
« nœud tonsillaire » en raison de son hypertrophie fréquente lors des inflammations de la tonsille
palatine (amygdalite). Les tonsilles palatines, tubaires, linguale et pharyngienne forment un anneau
tonsillaire (anneau de Waldeyer) dessinant un cercle incomplet de tissu lymphoïde autour de la
partie supérieure du pharynx. La partie antéro-inférieure de cet anneau est représentée par la tonsille
linguale, une accumulation de tissu lymphoïde dans la partie postérieure de la langue. Les parties
latérales de l'anneau correspondent aux tonsilles palatines et tubaires tandis que ses parties
postérieure et supérieure correspondent à la tonsille pharyngienne.
Nerfs du pharynx. L'innervation motrice et la majeure partie de l'innervation sensitive du pharynx
proviennent du plexus nerveux pharyngien (Fig. 13). Les fibres motrices du plexus sont originaires
du nerf vague (NC X) via sa ou ses branches pharyngiennes et se distribuent à tous les muscles du
pharynx et du voile du palais, à l'exception des muscles stylo-pharyngien (innervé par le NC IX) et
tenseur du voile du palais (innervé par le NC V3). Le muscle constricteur inférieur du pharynx
reçoit également quelques fibres motrices des nerfs laryngés externe et récurrent, branches du nerf
vague. Les fibres sensitives du plexus rejoignent le nerf glosso-pharyngien. Elles innervent la
majeure partie de la muqueuse des trois étages du pharynx. L'innervation sensitive de la muqueuse
des parties antérieure et supérieure du nasopharynx est principalement tributaire des nerfs
maxillaires (NC V2). Les nerfs tonsillaires sont issus d'un plexus tonsillaire rassemblant des
branches des nerfs glosso-pharyngien et vague. D'autres branches sont dérivées des nerfs du plexus
pharyngien.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 22
5. L’ŒSOPHAGE
a) Morphologie de l’œsophage
L'œsophage est un conduit musculaire ou musculomembraneux souple, en continuité avec le
laryngopharynx à la jonction pharyngo-œsophagienne. C’est un tube musculaire (d'environ 25 cm
de longueur et d'un diamètre moyen de 2 cm) qui conduit les aliments du pharynx à l'estomac.
L'œsophage commence dans le plan médian, immédiatement en arrière du bord inférieur du
cartilage cricoïde et au niveau de la vertèbre C6. À l'extérieur, la jonction pharyngo-œsophagienne
apparaît comme une constriction produite par la partie crico-pharyngienne du muscle constricteur
inférieur (le sphincter supérieur de l'œsophage) ; c'est la partie la plus étroite de l'œsophage.
L'œsophage cervical descend en s'infléchissant légèrement vers la gauche. Il poursuit son trajet
descendant dans le médiastin supérieur et devient l'œsophage thoracique. Sa limite inférieur
appelée cardia, se trouve dans la partie supérieure de l’estomac, à la hauteur de la 10 e et 11e
vertèbre dorsale. En forme de trompette, d'une longueur approximative de 1,25 cm, la portion
abdominale de l'œsophage s’étend du hiatus œsophagien dans le pilier droit du diaphragme
jusqu’à l'orifice cardial de l'estomac ; il descend vers l'avant et la gauche et s'élargit en
s'approchant du cardia. Sa face antérieure est recouverte par le péritoine de la grande cavité en
continuité avec celui de la face antérieure de l'estomac. 11 s'adapte à un sillon de la face
postérieure (viscérale) du foie. La face postérieure de l'œsophage est tapissée par le péritoine de la
bourse omentale qui se continue sur la face postérieure de l'estomac. Le bord droit de l'œsophage
abdominal se prolonge par la petite courbure de l'estomac. En, revanche, son bord gauche est
séparé du fundus (grosse tubérosité) de l'estomac par l'incisure cardiale (angle de His).
Dans son étendue, il occupe tour à tour le cou, le thorax, l’épaisseur du diaphragme et la partie
supérieure de l’abdomen. Il traverse également le diaphragme par une ouverture appelée le hiatus
œsophagien.
L’œsophage nous offre à considérer deux surfaces l’une intérieure et l’autre extérieure et deux
extrémités.
La surface intérieure du conduit œsophagien est blanchâtre et, à l’état de vacuité, sillonnée
de plis muqueux qui s’effacent à la distension.
La surface externe est lisse, unie et recouverte de l’adventice péri-œsophagien d’épaisseur
variable suivant les points considérés.
Ainsi, l'œsophage montre normalement trois rétrécissements déterminés par les empreintes des
structures adjacentes :
Rétrécissement cervical : à son début, à la jonction pharyngo-œsophagienne, à 15 cm
environ des incisives ; il correspond au muscle crico-pharyngien, cliniquement considéré comme le
sphincter supérieur de l'œsophage.
Rétrécissement thoracique (broncho-aortique) : une constriction composite où l'œsophage
est croisé par l'arc (crosse) aortique ; il se situe à 22,5 cm des incisives ; il est ensuite croisé par la
bronche principale gauche, à 27,5 cm des incisives. Le premier se voit sur une vue
antéropostérieure, le second, sur une vue de profil.
Rétrécissement diaphragmatique : à l'endroit où l'œsophage franchit le hiatus œsophagien du
diaphragme, à environ 40 cm des incisives.
c) Structure de l’œsophage
L’œsophage est formé de 4 tuniques ou couches superposées qui sont :
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 23
La muqueuse de l’œsophage, formée par un épithélium pavimenteux stratifié non
kératinisé, par un chorion et une musculaire muqueuse. A proximité de l’estomac, la muqueuse
œsophagienne renferme des glandes muqueuses qui, sécrètent du mucus pour faciliter le transport
des aliments. Ce mucus ne contient pas d’enzymes digestives et ne joue aucun rôle dans
l’absorption.
La sous-muqueuse contient du tissu conjonctif, des vaisseaux et des glandes muqueuses.
La musculeuse comprend deux types de fibres :
Des fibres externes longitudinales, dont la plupart se détachent de la face postérieure du larynx pour
diverger en éventail et s’étaler sur les faces du conduit œsophagien. Dans le tiers supérieur, la
couche externe est formée de muscle strié volontaire ; le tiers inférieur est constitué de muscle lisse
et le tiers moyen comprend les deux types de muscles.
Des fibres internes ou circulaires horizontales qui se continuent en haut avec les fibres
transversales du constricteur inférieur du pharynx en bas avec les fibres circulaires de l’estomac.
La musculature œsophagienne assure le passage rapide des aliments grâce à son activité
péristaltique, aidé mais pas dépendant de la pesanteur (il est encore possible de déglutir en
position inversée)
La tunique externe appelée adventice et non séreuse, parce que son tissu conjonctif
aréolaire n’est pas recouvert d’épithélium et qu’il se mêle au tissu conjonctif des structures
adjacentes ou voisines.
d) Rapports de l’œsophage
L'œsophage cervical se trouve entre la trachée et la colonne cervicale. Les nerfs laryngés
récurrents cheminent dans les sillons trachéo-œsophagiens, de chaque côté de l'œsophage.
De chaque côté, l'œsophage entre en rapport avec les lobes de la glande thyroïde (à droite comme à
gauche) et avec la gaine carotidienne et son contenu. À la base du cou, l'œsophage est également au
contact de la plèvre cervicale droite.
L’œsophage thoracique est en rapport latéralement avec les nerfs vagues droit et gauche. On
lui décrit trois segments :
Dans le segment supérieur, il est en avant du rachis, en arrière de la trachée et longé à gauche par
le canal thoracique et l’artère subclavière gauche ;
Dans le segment moyen (à partir de Th4), il est entre la crosse aortique à gauche et celle de
l’azygos à droite, puis en arrière de la bifurcation trachéale et du pédicule pulmonaire gauche ;
Dans le segment inférieur (sous les veines pulmonaires), il est en avant du rachis et en arrière de
l’atrium gauche (oreillette gauche).
Au niveau diaphragmatique, l’œsophage est entouré des fibres du diaphragme qui lui
servent de sphincter. L'œsophage est relié aux bords de l'hiatus œsophagien du diaphragme par le
ligament phrénico-œsophagien (membrane de Laimer), une extension du fascia diaphragmatique
inférieur. Grâce à ce ligament, le diaphragme et l'œsophage peuvent se mobiliser indépendamment
l'un de l'autre au cours de la respiration et de la déglutition.
Au niveau abdominal : L’œsophage abdominal est en arrière du lobe gauche du foie, en avant du
pilier gauche du diaphragme et de l’aorte abdominale. Son bord gauche est en rapport avec le
ligament triangulaire gauche du foie, et le bord droit avec le petit épiploon. Au contact de la
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 24
musculeuse se trouvent le nerf vague gauche en avant et le nerf vague droit en arrière. Dans sa
portion abdominale, il descend obliquement en bas et à gauche sur 3 cm et rejoint la jonction
œsogastrique ou cardia. Le hiatus œsophagien est le siège d’un système anti reflux formé
d’éléments anatomiques et physiologiques
La portion abdominale est rétro péritonéale, mais elle est revêtue de péritoine sur ses faces
antérieures et latérales.
Figure 14. L'œsophage et ses rapports topographiques.
Vascularisation de l’œsophage
Les vaisseaux de l’œsophage ont diverses origines suivant la partie considérée. Ainsi, les artères de
l'œsophage cervical sont des branches des artères thyroïdiennes inférieures. Chaque artère donne
naissance à des branches ascendantes et descendantes qui s'anastomosent entre elles et avec celles
du côté opposé. Les veines de l'œsophage cervical se jettent dans les veines thyroïdiennes
inférieures. Les vaisseaux lymphatiques de la partie cervicale de l'œsophage aboutissent aux nœuds
lymphatiques paratrachéaux (ganglions des chaînes latéro-trachéales) et cervicaux profonds
inférieurs (ganglions inférieurs des chaînes jugulaires internes). Le segment thoracique de
l’œsophage reste irrigué par des branches des artères bronchiques, de
l’aorte et des artères intercostales et le drainage veineux est parallèle à la vascularisation artérielle.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 25
Le drainage de l'œsophage thoracique se fait en haut vers les ganglions intertrachéo-bronchiques
et en bas vers les vaisseaux de la région cœliaque. L'irrigation artérielle de l'œsophage abdominal
est assurée par l'artère gastrique gauche (coronaire stomachique), une branche du tronc cœliaque,
ainsi que par l'artère phrénique inférieure gauche (diaphragmatique inférieure gauche). Le drainage
veineux des veines sous-muqueuses de cette partie de l'œsophage s'effectue en direction du système
veineux porte via la veine gastrique gauche (coronaire stomachique) ainsi que vers le système
veineux systémique par l'intermédiaire de veines œsophagiennes qui se jettent dans la veine azygos.
Le drainage lymphatique de l'œsophage abdominal achemine la lymphe vers les nœuds
lymphatiques gastriques gauches (ganglions de la chaîne coronaire stomachique) ; au
départ de ces nœuds, les principaux collecteurs efférents rejoignent les nœuds lymphatiques
cœliaques.
Nerfs de l'œsophage cervical.
L'innervation de la moitié supérieure de l'œsophage est branchio-motrice et viscéro-afférente ; celle
de sa moitié inférieure est parasympathique (vagale), sympathique et viscéro-afférente. L'œsophage
cervical reçoit ses fibres branchio-efférentes par l'intermédiaire de branches des nerfs
laryngés récurrents et ses fibres vasomotrices sont issues des troncs sympathiques cervicaux via
les plexus périartériels des artères thyroïdiennes inférieures.
L'innervation de l'œsophage abdominal est assurée par le plexus nerveux œsophagien constitué
par les troncs vagaux (qui deviendront les branches gastriques antérieure et postérieure) et par les
troncs sympathiques thoraciques, via les nerfs grands splanchniques et les plexus nerveux qui
accompagnent les artères gastrique gauche et phrénique inférieure gauche.
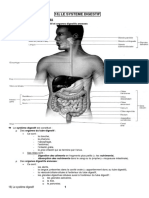
6. LA CAVITE ABDOMINALE
L’abdomen est la partie du tronc comprise entre le thorax et le bassin (Fig 14). C'est un réceptacle
flexible, dynamique qui abrite les organes du système digestif et des parties du système urogénital.
Le réservoir de la cavité abdominale et son contenu est limité, antéro-latéralement, par une paroi
musculo-aponévrotique, par le diaphragme, en haut, par les muscles du bassin, en bas ; ces
formations sont suspendues et supportées par deux anneaux osseux (le bord inférieur du thorax,
en haut, et la ceinture pelvienne, en bas), réunis par la colonne vertébrale lombaire semi-rigide,
située dans la paroi abdominale postérieure. L'abdomen est donc capable d'entourer et de protéger
son contenu tout en permettant une flexibilité entre le thorax et le bassin plus rigides, situation
requise pour la respiration, la locomotion et la posture. Par la contraction volontaire ou réflexe de
ses parois musculaires supérieure, antéro-latérales et inférieure, la pression interne (intra
abdominale) peut augmenter et aider à l'expulsion hors de la cavité abdomino-pelvienne et de la
cavité thoracique adjacente, de l'air contenu dans celle-ci (poumons et bronches) ou du liquide (par
ex., l'urine ou les vomissures), les flatulences, les fèces ou le fœtus.
Les parois de l'abdomen, musculo-aponévrotiques, dynamiques, ne se contractent pas seulement
pour augmenter la pression intra-abdominale mais elles se relâchent également considérablement,
pour accommoder la cavité à l'augmentation de son contenu à la suite de l'alimentation, d'une
grossesse, de l'accumulation de graisse ou d'une pathologie. Les parois antéro-latérales et plusieurs
organes situés contre la paroi abdominale postérieure sont tapissés, sur leur versant intérieur, par
une membrane séreuse ou péritoine (séreuse) qui se réfléchit (se tourne brusquement et se
continue) sur les viscères abdominaux, comme l'estomac, les intestins, le foie et la rate. Par
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 26
conséquent, une bourse séreuse ou un espace potentiel (la cavité péritonéale) est formée entre les
parois et les viscères ; elle contient normalement assez de liquide extracellulaire pour lubrifier la
membrane qui recouvre la plupart des surfaces des structures qui forment ou occupent la cavité
abdominale. Les mouvements des viscères associés à la digestion s'opèrent librement et les
réflexions du double feuillet péritonéal, entre les parois et les viscères, fournissent un passage pour
les vaisseaux sanguins, les lymphatiques et les nerfs. Des quantités variables de graisse peuvent
également se déposer entre les parois, les viscères et le péritoine qui les recouvre.
Figure 15. Vue d'ensemble des viscères in situ du thorax et de l'abdomen.
La cavité abdominale constitue la partie supérieure et la plus vaste de la cavité abdominopelvienne,
la cavité continue qui s'étend depuis le diaphragme thoracique jusqu'au diaphragme
pelvien. La cavité abdominale n'a pas de plancher propre ; elle se continue avec la cavité
pelvienne. Le plan de l’entrée pelvienne (ouverture supérieure du bassin) sépare de façon
arbitraire, mais pas de façon physique, les cavités abdominale et pelvienne. Vers le haut, la cavité
abdominale s'étend dans la cage thoracique ostéo-cartilagineuse, jusqu'au 4e espace intercostal.
Par conséquent, les organes abdominaux situés le plus haut (rate, foie, une partie des reins et
l'estomac) sont protégés par la cage thoracique. Le grand bassin (partie large du bassin, située au-
dessus de l'entrée pelvienne) soutient et protège en partie les viscères abdominaux situés en bas
(une partie de l'iléon, le cæcum et le côlon sigmoïde).
i. Péritoine et cavité péritonéale
Le péritoine est une membrane séreuse continue, lisse et transparente qui borde la cavité
abdomino-pelvienne et entoure les viscères. Le péritoine comprend deux feuillets en continuité
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 27
l'un avec l'autre : 1e péritoine pariétal, qui revêt la face profonde de la paroi abdomino-pelvienne,
et le péritoine viscéral, qui tapisse les viscères, tels que l'estomac ou les intestins. Ces deux
feuillets péritonéaux sont constitués d'un mésothélium, une couche simple de cellules épithéliales
squameuses.
L'irrigation et l'innervation du péritoine pariétal sont les mêmes que celles de la paroi qu'il revêt.
Comme la peau, le péritoine qui borde l'intérieur de la paroi du corps est sensible à la pression, à
la douleur, au chaud et au froid ainsi qu'à la lacération. La douleur au niveau du péritoine pariétal
est généralement bien localisée.
De même, le péritoine viscéral et les organes qu'il tapisse partagent la même innervation et la
même vascularisation sanguine et lymphatique. Le péritoine viscéral est insensible au toucher, au
chaud et au froid ainsi qu'à la lacération ; il est stimulé principalement par l'étirement et les
irritants chimiques. La douleur produite est mal localisée, étant projetée sur les dermatomes des
ganglions spinaux fournissant les fibres sensitives, en particulier, les portions moyennes de ces
dermatomes. Par conséquent, les douleurs provenant des dérivés de l'intestin antérieur sont
généralement ressenties dans la région épigastrique, celles des dérivés de l'intestin moyen se
projettent dans la région ombilicale et celles des dérivés de l'intestin postérieur, dans la région
pubienne.
Le péritoine et les viscères se trouvent dans la cavité abdomino-pelvienne. La relation des
viscères avec le péritoine peut être résumée de la façon suivante :
Les organes intra péritonéaux sont presque complètement investis par le péritoine
viscéral (par ex. l'estomac ou la rate). Dans ce cas, le terme « intra péritonéal » ne signifie pas à
l'intérieur de la cavité péritonéale (bien qu'en clinique ce terme puisse qualifier une
substance injectée dans la cavité). La situation se présente en fait comme si les organes
intra péritonéaux s'étaient invaginés dans un sac clos.
Les organes extra péritonéaux, rétro péritonéaux ou sous-péritonéaux sont également
situés hors de la cavité péritonéale – à l'extérieur, en arrière ou en dessous du péritoine pariétal - et
ils ne sont que partiellement tapissés de péritoine (généralement sur l'une de leurs faces seulement).
Des organes comme les reins se trouvent entre le péritoine pariétal et la paroi abdominale
postérieure et le péritoine ne recouvre que leur face antérieure (sauf si il y a de la graisse qui
s'interpose entre les deux). De même, la vessie urinaire a un péritoine pariétal uniquement sur sa
face supérieure.
La cavité péritonéale se trouve dans la cavité abdominale et celle-ci est en continuité, vers le bas,
avec la cavité pelvienne. La cavité péritonéale est un espace virtuel d'une minceur capillaire, entre
les feuillets pariétal et viscéral du péritoine. Elle ne renferme aucun organe, mais seulement un
mince film de liquide péritonéal qui est composé d'eau, d'électrolytes et d'autres substances
dérivées du liquide interstitiel des tissus adjacents. Le liquide péritonéal lubrifie les surfaces
péritonéales, ce qui permet aux viscères de se déplacer sans frottement les uns sur les autres et de
faciliter ainsi les mouvements liés à la digestion. En plus de ses propriétés lubrifiantes, le liquide
péritonéal contient des leucocytes et des anticorps qui lui permettent de résister aux infections.
Ce liquide est résorbé par les vaisseaux lymphatiques situés à la face inférieure du diaphragme,
constamment en mouvement ce qui favorise l'absorption du liquide. Chez l'homme, la cavité
péritonéale est complètement close ; chez la femme, les trompes utérines, l'utérus et le vagin
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 28
constituent des voies de communication entre la cavité péritonéale et le milieu extérieur ; il s'agit
d'une voie de pénétration potentielle d'agents infectieux.
Figure 16. Coupe transversale dans l'abdomen à hauteur de la bourse omentale.
ii. Formations péritonéales
La cavité péritonéale a une forme complexe. Certains faits en rapport avec cette situation
comprennent :
La cavité péritonéale abrite une longueur étendue du tube digestif dont la plus grande
partie est recouverte de péritoine.
Des continuités importantes sont requises entre le péritoine pariétal et le péritoine viscéral
pour assurer la distribution neurovasculaire nécessaire depuis la paroi du corps jusqu'aux
viscères.
Bien que le volume de la cavité abdominale ne soit qu'une fraction de celui du corps, le
péritoine pariétal et viscéral qui borde la cavité péritonéale a une plus grande surface que
celle du corps (peau) ; de ce fait, le péritoine doit être fortement pelotonné.
Différents termes sont utilisés pour décrire les parties du péritoine qui relient les organes entre
eux ou à la paroi abdominale ainsi que les compartiments et récessus qui se forment en
conséquence.
1) Un méso est un double feuillet péritonéal résultant de l'invagination du péritoine par un
organe ; il établit une continuité entre le péritoine viscéral et le péritoine pariétal et permet une
communication neurovasculaire entre l'organe concerné et la paroi corporelle. Un méso connecte
un organe intra péritonéal avec la paroi du corps, habituellement la paroi postérieure (par ex. le
mésentère de l'intestin grêle). Le méso est un terme utilisé pour d'autres parties spécifiques du
tractus digestif, par exemple, les mésocôlons transverse et sigmoïde du gros intestin, le méso-
œsophage, le mésogastre et le méso-appendice. Les deux feuillets d'un méso sont séparés par un
axe de tissu conjonctif qui renferme des vaisseaux sanguins et lymphatiques, des nerfs, des nœuds
lymphatiques et de la graisse.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 29
2) Un omentum (épiploon) est un pli double ou une extension du péritoine à deux feuillets qui relie
l'estomac et la portion proximale du duodénum à des organes abdominaux adjacents ou à la paroi
abdominale.
Le grand épiploon (grand omentum) est un important repli péritonéal suspendu comme un
tablier à la grande courbure de l'estomac et à la partie proximale du duodénum. Après être
descendu, il se replie vers l'arrière pour s'attacher à la face antérieure du côlon et du
mésocôlon transverses.
Le petit épiploon (petit omentum) relie la petite courbure de l'estomac et la partie
proximale du duodénum au foie. Il unit également l'estomac à une triade de structures qui
cheminent, au niveau de son bord libre, entre le duodénum et le foie.
3) Un ligament péritonéal est un double feuillet péritonéal qui unit un organe à un autre ou à la
paroi abdominale (ex. les ligaments falciforme du foie, phenico-gastrique, gastro-splenique…)
Figure 17. Principales formations du péritoine.
Bien que les organes intrapéritonéaux soient généralement entièrement tapissés par le péritoine
viscéral, chacun d'eux doit avoir une surface qui n'est pas recouverte afin de permettre l'entrée ou la
sortie des structures neurovasculaires. De telles régions sont appelées aires nues ; elles sont en
relation avec les insertions des formations péritonéales sur les organes, y compris les mésos, les
omenta et les ligaments qui contiennent les structures neurovasculaires.
4) Un pli péritonéal est une réflexion du péritoine soulevée par des structures sous-jacentes de la
paroi du corps, comme des vaisseaux sanguins, des conduits ou des vaisseaux fœtaux oblitérés (par
ex. les plis ombilicaux médian, médiaux et à la face profonde de la paroi abdominale antéro-
latérale). Certains plis péritonéaux contiennent donc des vaisseaux sanguins et peuvent saigner
lorsqu'on les sectionne ; c'est le cas des plis ombilicaux latéraux qui renferment les vaisseaux
épigastriques inférieurs.
5) Un récessus péritonéal ou fosse péritonéale est une poche délimitée par un pli péritonéal, comme
par ex., le récessus inférieur de la bourse omentale [arrière-cavité des épiploons] entre les
feuillets du grand épiploon, ou encore les fosses supravésicale [fossette inguinale interne] et
inguinale médiale [fossette inguinale moyenne] entre les plis ombilicaux.
iii. Subdivisions de la cavité péritonéale
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 30
Après la rotation et le développement de la grande courbure de l'estomac, au cours du
développement, la cavité péritonéale est divisée en deux compartiments, la grande et la petite
cavité péritonéale. La grande cavité péritonéale représente le principal et le plus vaste des deux
compartiments. Une incision pratiquée dans la paroi abdominale antéro-latérale donne accès à la
grande cavité péritonéale. La bourse omentale (petite cavité péritonéale) (arrière-cavité du grand
épiploon) se trouve en arrière de l'estomac et du petit omentum.
Le mésocôlon transverse (mésentère du côlon transverse) subdivise la cavité abdominale en deux
parties : un étage supracolique (loge sus-mésocolique) qui contient l'estomac, le foie et la rate, et un
étage infra-colique (loge sous-mésocolique) qui contient l'intestin grêle ainsi que les côlons
ascendant et descendant. Recouvert antérieurement par le grand omentum (grand épiploon), l'étage
infra-colique est lui-même subdivisé en espaces infra-coliques droit et gauche (loges
paramésentériques droite et gauche) par le mésentère (méso de l'intestin grêle). Ces espaces
communiquent librement avec les gouttières paracoliques (gouttières latéro-coliques) droite et
gauche situées entre la face latérale des côlons ascendants et descendant et la paroi abdominale
postéro-latérale.
La bourse omentale (arrière-cavité du grand épiploon) est une vaste cavité située derrière
l'estomac, le petit épiploon et les structures adjacentes
NB. Fonctions du grand épiploon : Le grand épiploon, large et chargé de graisse empêche
l'adhérence du péritoine viscéral au péritoine pariétal. Il a une mobilité considérable et se déplace
autour de la cavité péritonéale avec les mouvements péristaltiques des viscères. Il forme souvent
des adhérences dans les régions adjacentes à un organe enflammé, comme l'appendice, les
emmurant, parfois, et protégeant ainsi les organes voisins. Par conséquent, il est fréquent lorsqu'on
entre dans la cavité abdominale, soit à la dissection soit en chirurgie, de trouver un épiploon
déplacé de manière nette par rapport à la position « normale » des illustrations anatomiques.
Le grand épiploon est aussi une sorte de coussin pour les organes abdominaux, les protégeant d'un
traumatisme et leur offrant un isolant contre la perte de chaleur.
7. L’ESTOMAC
L'estomac est la portion dilatée du tractus digestif entre l'œsophage et l'intestin grêle. Il est
spécialisé dans l'accumulation des aliments ingérés qui y sont préparés chimiquement et
mécaniquement à la digestion et au passage dans le duodénum. L'estomac malaxe et stocke les
aliments, mais sa fonction principale est la digestion enzymatique. Le suc gastrique transforme
graduellement la nourriture en une bouillie semi-liquide, le chyme (G. jus) qui passe assez
rapidement dans le duodénum.
Situation
L’estomac est l’organe principal de la loge sous phrénique gauche. Son extrémité supérieure (le
cardia) se situe à gauche, à la hauteur de la T10 et son extrémité inférieure (le pylore) se situe à
droite, au niveau de L1. Le lit de l'estomac, sur lequel l'estomac repose en position couchée,
comprend les constituants de la paroi postérieure de la bourse omentale. De haut en bas, le lit de
l'estomac est formé par la coupole gauche du diaphragme, la rate, le rein et la glande surrénale
gauches, l'artère splénique, le pancréas, le mésocôlon et le côlon transverses et en dedans, la région
cœliaque de LUSHKA.
Configuration externe
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 31
L’estomac a ± la forme de la lettre J, chez la plupart des individus ; tout autant que sa position, la
forme de l'estomac varie cependant d'une personne à l'autre et ces deux paramètres sont également
sujets à variation chez un même individu selon les mouvements du diaphragme, au cours de la
respiration, en fonction du contenu gastrique ou encore selon que le sujet est debout ou couché. Il
présente une direction oblique de haut en bas et de la gauche vers la droite. Il mesure ± 25cm de
longueur, 12 cm de largeur et 8 cm de profondeur. Ainsi, vide, l'estomac n'est que légèrement plus
large que le gros intestin ; il est cependant capable de se dilater considérablement et peut contenir 2
à 3 litres d'aliments.
L'estomac comprend quatre parties.
Le cardia : est la partie de l'estomac qui entoure l'orifice du cardia, à sa jonction avec
l’oesophage
Le fundus : (ou poche à air des radiologues) est la portion supérieure, dilatée de l'estomac,
en rapport avec la coupole gauche du diaphragme ; sa limite inférieure correspond à un plan
horizontal passant par l'orifice du cardia. Le sommet du fundus atteint le niveau du 5e espace
intercostal. Séparé de l'œsophage par l'incisure cardiale (angle de His), le fundus peut être dilaté par
du gaz, du liquide, des aliments ou par un mélange de ces éléments.
Le corps : est la partie centrale de l'estomac comprise entre le fundus et l'antre pylorique.
La partie pylorique : conformée en entonnoir, elle se compose d'une portion élargie, l'antre
pylorique, qui débouche dans une portion rétrécie, le canal pylorique. Le pylore (G. portier)
correspond à la région sphinctérienne, distale de la partie pylorique ; sa paroi épaissie forme le
sphincter pylorique, une couche de muscle lisse, qui contrôle le passage du contenu de l'estomac
vers le duodénum, par l'orifice pylorique.
L'estomac présente également deux courbures :
La petite courbure : bord concave, le plus court de l'estomac ; l'incisure angulaire est
l'indentation profonde, aux environs des deux tiers de sa longueur, qui marque la jonction entre le
corps et la partie pylorique de l'estomac.
La grande courbure : forme le long bord convexe de l'estomac.
Configuration interne de l'estomac
Chez le vivant, la surface lisse de la muqueuse gastrique présente une coloration brun-rougeâtre,
sauf dans la partie pylorique où elle est rose. Pendant la vie, elle est recouverte d'une couche
continue de mucus qui protège sa surface de l'acide gastrique que les glandes gastriques sécrètent.
Lorsqu'elle se contracte, la muqueuse de l'estomac forme des plis longitudinaux, les plis gastriques
ou rides gastriques ; ils sont les plus marqués à l'approche de la partie pylorique ainsi que le long
de la grande courbure. Les plis gastriques diminuent et disparaissent lorsque
l'estomac est distendu (rempli).
Structure histologique
L’estomac est formé de la superficie, à la profondeur par les 4 couches histologiques du tube
digestif :
La séreuse : elle est mince et luisante et correspond au péritoine viscéral
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 32
La musculeuse : constituée des fibres musculaires lisses, elle est particulièrement
développée en raison du rôle de l’estomac dans la trituration et le concassage des aliments. Elle
présente une couche superficielle constituée des fibres longitudinales plus denses au niveau de la
petite courbure ; un plan moyen constitué des circulaires qui continuent celles de l’œsophage et qui
s’épaississent au niveau du pylore ; un plan profond, constitué des fibres obliques qui irradient en
éventail de l’angle de His aux deux courbures gastriques.
La sous muqueuse : elle est très lâche et parcourue par des nombreux vaisseaux et nerfs.
La muqueuse : elle est épaisse. Elle est parcourue des fins sillons qui circonscrivent des
mamelons servant de débouché aux tubes glandulaires elle présente des plis parallèles qui
disparaissent lorsque l’estomac se distend. Deux zones de secrétions peuvent être distinguées au
niveau de l’estomac, réparties de la manière suivante :
o La zone acide qui correspond à la partie verticale dont le fundus et le corps
o La zone alcaline qui correspond à la partie horizontale dont la petite tubérosité et l’antre
pylorique
Rapports de l'estomac
L'estomac est tapissé par le péritoine, sauf en deux endroits : le long de ses courbures parcourues
par des vaisseaux sanguins et dans une petite zone située en arrière de l'orifice du cardia.
Les deux feuillets du petit omentum (petit épiploon) se séparent pour envelopper l'estomac et se
rejoignent à nouveau le long de la grande courbure pour former deux des quatre feuillets du grand
omentum (grand épiploon). En avant, l'estomac entre en rapport avec le diaphragme, le lobe
gauche du foie et la paroi abdominale antérieure. En arrière, il est en relation avec la bourse
omentale (cavité du grand épiploon) et le pancréas ; en fait, la face postérieure de l'estomac forme
la plus grande partie de la paroi antérieure de la bourse omentale.
Moyens de fixités
En dehors de sa continuité avec l’œsophage d’une part et le duodénum d’autre part, l’estomac est
fixé dans sa loge gastrique par 3 sortes de moyens d’attaches :
Le ligament gastro-phrénique qui le solidarise au diaphragme ;
Les épiploons qui le relie aux organes voisins, parmi lesquels nous citons : le petit épiploon
ou épiploon gastro-hépatique ; le grand épiploon ou épiploon gastro-colique et l’épiploon gastro-
splénique
Les faux vasculaires qui sont des replis péritonéaux soulevés par l’A. coronaire stomachique
et l’A. hépatique et qui relient la petite courbure et le duodénum à la paroi postérieure. Parmi ceux-
ci nous citons : la faux de la coronaire ou ligament gastro-pancréatique et la faux de l’hépatique ou
ligament duodeno-pancréatique.
Vascularisation et innervation de l’estomac
Vaisseaux et nerfs de l'estomac :
L'estomac possède une très riche irrigation artérielle en provenance du tronc cœliaque et de ses
branches. La plus grande partie du sang provient d'anastomoses qui se forment le long de la petite
courbure, entre les artères gastriques droite et gauche et le long de la grande courbure, entre les
artères gastro-épiploïques droite et gauche. Le fundus et la partie supérieure du corps reçoivent du
sang des artères gastriques postérieures et courtes.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 33
Les veines gastriques sont satellites des artères gastriques. Les veines gastriques gauche (v.
coronaire stomachique) et droite (v. pylorique) se jettent dans la veine porte ; les veines gastriques
courtes et gastro-épiploïque gauche sont des affluents de la veine splénique ; celle-ci rejoint la
veine mésentérique supérieure (VMS) pour former la veine porte. La veine gastro-épiploïque droite
s'ouvre dans la VMS.
Figure 18. Apport artériel et drainage veineux de l’estomac
Les vaisseaux lymphatiques de l'estomac accompagnent les artères le long des petite et grande
courbures. Ils drainent la lymphe en provenance des faces antérieure et postérieure de l'estomac et
rejoignent les nœuds lymphatiques gastriques et gastro-épiploïques dispersés le long des
courbures. De là, les collecteurs efférents accompagnent les principales artères pour aboutir aux
nœuds lymphatiques cœliaques. Le drainage lymphatique de l'estomac peut être résumé de la
façon suivante :
La lymphe des deux tiers supérieurs de l'estomac est drainée le long des artères gastrique
droite (pylorique) et gastrique gauche (coronaire stomachique) vers les nœuds lymphatiques
gastriques ;
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 34
La lymphe du fundus et de la partie supérieure du corps de l'estomac est également drainée
le long des artères gastriques courtes et gastro-épiploïque gauche vers les nœuds pancréatico-
spléniques (ganglions de la chaîne splénique).
La lymphe des deux tiers droits du tiers inférieur de l'estomac est drainée le long de l'artère
gastro-épiploïque droite vers les nœuds pyloriques (ganglions sous-duodéno-pyloriques).
La lymphe en provenance du tiers gauche de la grande courbure est drainée le long des
artères gastriques courtes et splénique vers les nœuds pancréatico-duodénaux (ganglions de la
chaîne splénique).
L'innervation parasympathique de l'estomac est tributaire des troncs vagaux antérieur et postérieur
et de leurs ramifications ;
L'innervation sympathique de l'estomac est tributaire des segments T6 à T9 de la moelle épinière ;
les fibres se rendent au plexus cœliaque par le nerf grand splanchnique et se distribuent par les
plexus périartériels accompagnant les artères gastriques (pylorique et coronaire stomachique) et
gastro-épiploïques.
8. L’INTESTIN GRELE
Il est le site primaire de l'absorption des nutriments à partir du matériel ingéré. Il s'étend du pylore
jusqu'à la jonction iléo-caecale où l'ileum débouche dans le cæcum, la première partie du gros
intestin au niveau de la valvule iléocæcale de BAUHIN.
Chez l’homme, la longueur de l’intestin grêle est d’environ 8 mètres ; son diamètre décroit de haut
en bas de 30 à 15 mm.
Configuration externe
L’intestin grêle est divisé en 3 segments qui sont les suivants : La première portion fixe : le
duodénum ; La deuxième portion flottante moyenne : le jéjunum et la troisième portion flottante
terminale : l’iléon (ileum).
Structure histologique du grêle
Le grêle est formé de 4 couches suivantes, de l’extérieur à l’intérieur :
Une séreuse superficielle qui n’est guère que le feuillet viscéral du péritoine
Une musculeuse comportant 2 couches de fibres : les fibres longitudinales pour la couche
superficielle et les fibres circulaires pour la couche profonde
Une sous-muqueuse épaisse, résistante au niveau du duodénum ; lâche et fine au niveau du
jéjuno-iléon.
Une muqueuse qui par ses fonctions constitue la partie essentielle de l’intestin grêle. De
coloration rose grisâtre, de type glandulaire, elle contient des formations qui lui sont
particulières et qui sont les suivantes :
1. Les villosités intestinales : ce sont des saillies coniques, minuscules, répandues en très grand
nombre sur toute la surface de l’intestin, donnant à la muqueuse un aspect velouté ;
2. Les valvules conniventes ; ce sont des replis circulaires de la muqueuse. Leur présence a
pour rôle d’amplifier la surface absorbante de l’intestin ;
3. Les orifices glandulaires pour les glandes de BRUNNER et de LIBERKHUN ;
4. Les plaques de PEYER qui sont des amas de follicules lymphoïdes
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 35
Figure 19. Structure histologique de l’intestin grèle
Moyens de fixité du grêle
Le duodénum, première portion du grêle, constitue un segment remarquablement fixe, du fait de sa
péritonisation, de ses rapport intimes avec la tête et le corps du pancréas ainsi que les voies
pancréatico-biliaires.
Le fascia de Treitz fixe la majeure partie du duodénum aux structures de la paroi abdominale
postérieure. Le ligament hépato-duodénal (une partie du petit épiploon) se fixe sur le bord supérieur
de sa portion proximale tandis que le grand épiploon se détache de son bord inférieur.
L’angle de Treitz est fixé par le muscle suspenseur du duodénum (muscle de Treitz)
En dehors de ses fixations aux extrémités par la jonction duodéno-jéjunale au niveau de l’angle de
Treitz et iléo-caecale, le jejuno-iléon reste fixé à la paroi abdominale postérieure par son méso, le
mésentère. Il est très mobilisable.
Duodénum
Le duodénum (L. long de 12 doigts), la première et la plus courte portion de l'intestin grêle, est
aussi la plus large et la plus fixe. Le duodénum est enroulé autour de la tête du pancréas et son trajet
dessine donc une lettre C. Il fait suite au pylore, à droite du plan médian, et se termine du côté
gauche à la jonction duodéno-jéjunale en pénétrant dans le mésentère où il se continue avec le
jéjunum. Celle-ci se trouve généralement située au niveau de la vertèbre L2, à 2 ou 3 cm à gauche
de la ligne médiane ; elle est marquée par un angle aigu : la courbure duodéno-jéjunale (angle
duodéno-jéjunal de Treitz). Une fusion péritonéale (fascia de Treitz) fixe la majeure partie du
duodénum aux structures de la paroi abdominale postérieure ; c'est la raison pour laquelle il est
généralement considéré comme un organe partiellement rétropéritonéal (Note du traducteur :
Embryologiquement bien entendu, le duodénum est intrapéritonéal, mais la majeure partie de sa
paroi postérieure et de son méso dorsal fusionnent avec le péritoine pariétal pour former le fascia de
Treitz). Le duodénum peut être subdivisé en quatre parties (fig. 20) :
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 36
Une partie supérieure (première portion), courte (environ 5 cm), occupe une position antéro-
latérale par rapport au corps de la vertèbre Ll. Il se termine en formant avec le segment suivant un
angle aigu dit le génu supérius. Elle commence au niveau du pylore et se dirige vers le haut. Hormis
au niveau de l'ampoule (bulbe duodénal), c'est-à-dire de la courte portion (2 cm) qui fait suite au
pylore, la première partie du duodénum n'est revêtue par le péritoine que sur sa face antérieure.
Une partie descendante (deuxième portion), la plus longue (7 à 10 cm), descend le long du
flanc droit des vertèbres Ll à L3-L4. C’est dans sa paroi interne que s’abouchent les canaux biliaires
et pancréatiques, au sommet d'une petite éminence de la muqueuse occupant une position postéro-
médiale dans la partie descendante du duodénum, appelée la papille duodénale majeure (grande
caroncule). Il se termine en formant avec le segment suivant un angle droit dit le génu inférius.
Cette partie du duodénum se dirige vers le bas et s'incurve autour de la tête du pancréas (Fig. 20).
Elle s'étend à droite parallèlement à la VCI. La partie descendante du duodénum est entièrement «
rétro péritonéale» ; les tiers distal et proximal de sa face antérieure sont couverts de péritoine, mais
celui-ci se réfléchit sur le tiers moyen pour former le mésocôlon transverse, le méso à deux feuillets
du côlon transverse.
Une partie horizontale (troisième portion), longue de 6 à 8 cm, se dirige transversalement de
droite à gauche et croise la vertèbre L3 ainsi que le pédicule mésentérique supérieur sur sa face
antérieure.
Une partie ascendante (quatrième portion), courte (5 cm), commence à gauche de la vertèbre
L3 et remonte jusqu'au bord supérieur de la vertèbre L2 où il se termine. A ce niveau il se continue
avec l’anse jéjunale qui redescend obliquement en bas et à droite, formant ainsi l’angle duodéno-
jéjunal. Cette jonction se présente sous la forme d'un angle aigu, la courbure duodéno-jéjunale
(angle de Treitz), fixé par le muscle suspenseur du duodénum (muscle de Treitz). Ce muscle est
constitué par un faisceau de muscle squelettique originaire du diaphragme associé à une lame fibro-
musculaire de muscle lisse appartenant aux troisième et quatrième parties du duodénum.
Sa contraction élargit l'angle de la courbure duodéno-jéjunale, ce qui facilite la progression du
contenu intestinal. Le muscle suspenseur s'insinue en arrière du pancréas et de la veine splénique et
entre en rapport avec la face antérieure de la veine rénale gauche.
Sur les deux premiers centimètres de sa partie supérieure, juste au-delà du pylore, le duodénum
possède un méso ventral et est donc mobile. Cette portion libre est nommée ampoule (bulbe
duodénal) ; son apparence radiologique, après l'ingestion d'un produit de contraste, la distingue des
autres parties du duodénum. La portion distale (3 cm) de la partie supérieure de même que les trois
autres parties du duodénum sont dépourvues de méso ventral et sont donc immobiles car «
rétropéritonéales ».
Les rapports principaux du duodénum sont détaillés la Figure 20.
Vascularisation du Duodénum
Les artères du duodénum sont issues du tronc cœliaque et de l'artère mésentérique supérieure
(AMS). La partie proximale du duodénum située au-dessus de l'abouchement du conduit
cholédoque (dans la partie descendante) est irriguée par l'artère pancréatico-duodénale supérieure,
branche de l'artère gastro-duodénale, elle-même originaire de l'artère hépatique et donc du tronc
cœliaque. L'artère pancréatico-duodénale inférieure, branche de l'AMS, se distribue à la partie plus
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 37
distale du duodénum, au-delà de l'abouchement du conduit cholédoque. Les artères pancréatico-
duodénales cheminent dans le sillon incurvé séparant le duodénum et le pancréas et se distribuent à
ces deux structures. Les artères pancréatico-duodénales supérieure et inférieure s'anastomosent
entre elles, aux environs de l'abouchement du conduit cholédoque réalisant une connexion entre le
tronc cœliaque et l'artère mésentérique supérieure.
Figure 20. Rapports topographiques du Duodénum
Les veines du duodénum suivent le même trajet que les artères et drainent le sang vers la veine
porte, certaines directement et d'autres indirectement, par l'intermédiaire des veines splénique et
mésentérique supérieure.
Les vaisseaux lymphatiques du duodénum sont, eux aussi, satellites des artères. Les vaisseaux
lymphatiques duodénaux antérieurs aboutissent aux nœuds lymphatiques pancréatico-duodénaux
disséminés le long des artères pancréatico-duodénales supérieure et inférieure, ainsi qu'aux nœuds
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 38
lymphatiques pyloriques (ganglions sous-duodéno-pyloriques), situés le long de l'artère gastro-
duodénale (Fig. 2.36). Les collecteurs lymphatiques postérieurs passent derrière la tête du pancréas
et aboutissent aux nœuds lymphatiques mésentériques supérieurs. Tous les vaisseaux lymphatiques
efférents des nœuds duodénaux aboutissent aux nœuds lymphatiques cœliaques.
Les nerfs du duodénum sont issus du nerf vague et des nerfs grands et petits splanchniques
(abdomino-pelviens), par l'intermédiaire des plexus cœliaque et mésentérique supérieur à partir
desquels ils atteignent le duodénum par les plexus périartériels qui entourent les artères pancréatico-
duodénales.
Jéjunum et ileum
La seconde partie de l'intestin grêle, le jéjunum commence au niveau de l'angle duodéno-jéjunal
(angle de Treitz) où le tractus alimentaire reprend son trajet intrapéritonéal. La troisième partie de
l'intestin grêle, l'ileum (iléon), se termine à la jonction iléo-caecale, l'union de l'ileum terminal au
caecum. Ensemble, le jéjunum et l'ileum ont une longueur de 6 à 7 mètres, dont environ deux
cinquièmes pour le jéjunum et trois cinquièmes pour l'ileum. La majeure partie du jéjunum se
trouve dans le quadrant supérieur gauche de l'étage infracolique alors que la majeure partie de
l'ileum occupe le quadrant inférieur droit. L'ileum terminal est le plus souvent situé dans le pelvis
dont il remonte pour s'aboucher sur la face médiale du caecum. Bien qu'il n'existe aucune ligne de
démarcation précise entre le jéjunum et l'ileum, ces deux parties de l'intestin grêle présentent des
caractères distinctifs qui sont importants en chirurgie (Tableau VI).
Tableau 5. caractères distinctifs entre le jéjunum et l’iléon
Rapports du jéjuno-iléon
Dans son ensemble, le jéjuno-iléon est placé dans la partie gauche de la cavité abdominale et dans le
pelvis. Il est en rapport avec les organes suivants : En arrière, le rachis lombaire et le mésocolon
droit et gauche ; en haut, le colon transverse et son méso ; en bas, le colon pelvien sigmoïde, le
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 39
rectum et les organes génito-urinaires ; à droite, le cæcum et le colon droit ; à gauche, le colon
gauche et en avant, le grand épiploon
Le mésentère, un repli péritonéal conformé en éventail, relie le jéjunum et l'ileum à la paroi
abdominale postérieure. D'une longueur approximative de 15 cm, la racine du mésentère est
obliquement orientée vers le bas et la droite. Elle s'étend depuis l'angle duodéno-jéjunal, sur le
flanc gauche de la vertèbre L2, jusqu'à la jonction iléo-colique au niveau de l'articulation
sacroiliaque droite. De sa racine jusqu'à son bord intestinal, le mésentère présente une largeur
moyenne de 20 cm. De haut en bas, la racine du mésentère croise (successivement), les parties
ascendante et horizontale du duodénum, l'aorte abdominale, la VCI, l'uretère droit, le muscle grand
psoas droit et les vaisseaux testiculaires (spermatiques) ou ovariques droits. Entre les deux feuillets
du mésentère, se trouvent les vaisseaux mésentériques supérieurs, des nœuds lymphatiques, une
quantité variable de graisse et des nerfs du système nerveux autonome.
L'artère mésentérique supérieure (AMS) irrigue le jéjunum et l'ileum (Fig. 21). Elle prend naissance
sur l'aorte abdominale au niveau de la vertèbre Ll, environ 1 cm en dessous du tronc cœliaque,
chemine entre les feuillets du mésentère en abandonnant 15 à 18 branches pour le jéjunum et
l'ileum. Ces artères s'unissent pour former des arcades, les arcades artérielles, qui donnent naissance
à des artères droites, les vasa recta. La veine mésentérique supérieure (VMS) récolte le sang
veineux du jéjunum et de l'ileum. Dans la racine du mésentère, elle chemine en avant et à droite de
l'AMS.
La VMS se termine derrière le col du pancréas en s'unissant à la veine splénique pour former la
veine porte (Fig. 21). Les villosités intestinales (petites projections de la muqueuse) renferment des
capillaires lymphatiques spécialisés dans la résorption des graisses émulsionnées ; ils sont dits
lactéaux. Ils déversent leur contenu laiteux dans les plexus lymphatiques de la paroi du jéjunum et
de l'iléon. Les lactéaux sont drainés par de nombreux collecteurs circulant entre les feuillets du
mésentère, les chylifères. Dans le mésentère, la lymphe passe successivement par trois groupes de
nœuds lymphatiques :
Les nœuds lymphatiques juxta-intestinaux : près de la paroi intestinale.
Les nœuds lymphatiques mésentériques : sont dispersés parmi les arcades artérielles.
Les nœuds supérieurs centraux : sont localisés le long de la partie proximale de l'AMS.
Les vaisseaux efférents des nœuds lymphatiques mésentériques aboutissent aux nœuds
lymphatiques mésentériques supérieurs. Ceux qui proviennent de l'ileum terminal suivent la
branche iléale de l'artère iléo-colique pour aboutir dans les nœuds lymphatiques iléo-coliques.
L'AMS et ses branches sont entourées par un plexus nerveux périvasculaire qui permet aux fibres
nerveuses d'atteindre toutes les parties de l'intestin que ces artères irriguent. Les fibres
sympathiques destinées au jéjunum et à l'ileum sont originaires des segments T8 à T10 de la
moelle épinière ; elles arrivent au plexus nerveux mésentérique supérieur par les troncs
sympathiques et par les nerfs splanchniques abdomino-pelviens thoraciques (grands et petits
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 40
splanchniques). Les fibres parasympathiques présynaptiques destinées au jéjunum et à l'ileum sont
issues des troncs vagaux postérieurs. Leurs relais synaptiques se font avec les neurones
parasympathiques postsynaptiques des plexus myentérique (plexus d'Auerbach) et sous-muqueux
(plexus de Meissner) de la paroi intestinale En général, la stimulation sympathique réduit la motilité
et les sécrétions de l'intestin et joue un rôle vasoconstricteur, ce qui réduit ou arrête la digestion. La
stimulation parasympathique augmente la motilité et les sécrétions intestinales et restaure donc
l'activité digestive après une réaction sympathique. L'intestin grêle contient aussi des fibres
sensitives (viscéro-afférentes) ; il est toutefois insensible à la plupart des stimuli douloureux, y
compris la section et la brûlure ; il est par contre sensible à la distension qui est perçue comme une
colique (douleur abdominale spasmodique)
Figure 21. Apport artériel et drainage veineux du tractus GI. A. Apport artériel. B. Drainage veineux
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 41
9. GROS INTESTIN
Le gros intestin est le segment où l'eau est absorbée à partir des résidus indigestes du chyme
liquide, le convertissant en excréments semi-solides ou fèces qui sont stockées temporairement
jusqu'à ce que la défécation se produise.
Disposition générale et dimensions
Le gros intestin comprend le cæcum, l'appendice, les côlons ascendant, transverse, descendant et
sigmoïde, le rectum et le canal anal. Les dimensions du colon sont les suivantes :
o La longueur est de 1.45 à 1.65m, variable selon la taille de l’individu
o Le calibre ou diamètre qui diminue progressivement à partir du cæcum au sygmoïde est de
70 à 30 mm
o L’excès de longueur est appelé dolichocôlon
o L’excès de calibre est appelé mégacôlon
Figure 22. Dispositions générales du gros intestin
Configuration externe
Le côlon présente sur sa surface externe les caractéristiques distinctifs suivantes, le différenciant
du grêle :
o Les appendices épiploïques (franges épiploïques), petites excroissances graisseuses du
péritoine. Elles sont plus développées sur le colon gauche
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 42
o Les trois bandelettes ou ténias du côlon (1) mésocolique à laquelle les mésocôlons
transverse et sigmoïde sont Fixés ; (2) omentale, où les appendices épiploïques sont attachés
; et (3) libre où ni les mésocôlons, ni les appendices épiploïques ne s'attachent.
o Les haustrations, dilatations sacculaires du côlon entre les ténias.
o Les diverticules, ce sont des extensions ou des hernies de la muqueuse colique à l’intérieure
d’un appendice épiploïque. Ils sont plus développés chez le vieillard surtout sur le colon
sigmoïde
o Son calibre ; le diamètre interne du côlon est nettement plus large que celui de l'intestin
grêle.
Les ténias du côlon (épaisses bandes de tissu musculaire lisse représentant la plus grande partie de
la couche longitudinale) débutent à la base de l'appendice, où l'épaisse musculature longitudinale de
l'appendice et qui se clive pour former trois bandes. Les ténias cheminent sur toute la longueur
du gros intestin, fusionnant à nouveau à la jonction recto-sigmoïdienne en une couche continue,
longitudinale, autour du rectum. Du fait que les ténias sont plus courts que l'intestin, le côlon
prend un aspect sacculaire entre les ténias sous la forme de haustrations.
Configuration interne
Elle est le reflet de la surface extérieure du colon
Structure histologique
La paroi colique est formée de la superficie à la profondeur par 4 couches qui sont les
suivantes :
o la séreuse ou péritoine viscéral
o La musculeuse avec deux plans de fibres : les fibres longitudinales au niveau des bandelettes
et les fibres circulaires profondes
o La sous muqueuse, constituée d’un tissu conjonctif lâche
o La muqueuse : elle est épaisse, soulevée par des crêtes transversales. Ele ne
contient ni valvules conniventes, ni villosités. Elle est formée d’un épithélium
cylindrique simple contenant de nombreuses cellules caliciformes qui secrètent du
mucus.
Division anatomo-chirurgicale
La division classique basée sur les segments mobiles et fixes et sur les changements d’orientation
du cadre colique ne correspond ni aux affections du colon, ni surtout aux exérèses opératoires,
conditionnées par les territoires vasculaires. C’est pourquoi la chirurgie subdivise le colon en deux
parties qui sont :
o Le colon droit irrigué par les vaisseaux mésentériques supérieurs et qui comprend le
cæcum et l’appendice, le colon ascendant et la moitié du colon transverse
o Le colon gauche, irrigué par les vaisseaux mésentériques inférieurs, comprenant la moitié
gauche du colon transverse, le colon descendant et le colon sigmoïde
Cæcum et appendice
Formant la première partie du gros intestin et prolongé par le côlon ascendant, le cæcum offre
l'aspect d'une poche intestinale aveugle (cul-de-sac) dont la longueur et la largeur atteignent
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 43
environ 7,5 cm ; il est situé dans le quadrant inférieur droit et, plus précisément, il repose dans la
fosse iliaque en dessous de sa jonction avec l'ileum terminal (Fig. 20). Distant d'environ 2.5 cm du
ligament inguinal (arcade crurale), le caecum est presque entièrement revêtu de péritoine et peut
être soulevé librement ; toutefois, le caecum n'a pas de méso. Grâce à sa relative mobilité, le
caecum peut en général être déplacé hors de la fosse iliaque, mais il est souvent fixé à la paroi
abdominale latérale par un ou plusieurs plis caecaux du péritoine. L'ileum terminal
pénètre dans le caecum obliquement tout en s'y invaginant partiellement.
L'appendice (traditionnellement, appendice vermiforme [vermiculaire] ; L. vermis, ver) est un
diverticule intestinal borgne (d'une longueur de 6 à 10 cm), qui contient des amas de tissu
lymphoïde. Il se détache de la face postéro-médiale du caecum, en dessous de la jonction
iléocæcale. Il possède un court méso triangulaire, le méso-appendice, dérivé de la face postérieure
du mésentère de l'ileum terminal. Le méso-appendice se fixe sur le caecum et sur la partie
proximale de l'appendice. La position de l'appendice est variable, mais en général elle est latéro-
caecale. Sa lumière s’ouvre dans le cæcum par un orifice muni parfois d’un repli muqueux (valve de
Gerlach)
Vascularisation et innervation du caecum.
Le cæcum est irrigué par l'artère iléo-colique, branche terminale du l'AMS (fig. 21). L'appendice
dépend pour sa part de l'artère appendiculaire, une branche de l'artère iléo-colique. La veine iléo-
colique, un affluent de la VMS, récolte le sang du caecum et de l'appendice. Les vaisseaux
lymphatiques du caecum et de l'appendice rejoignent des nœuds lymphatiques présents dans le méso
appendice et ensuite se dirigent vers les nœuds lymphatiques iléo-coliques disposés le long de
l'artère du même nom. Leurs vaisseaux efférents aboutissent aux nœuds lymphatiques
mésentériques supérieurs. L'innervation du caecum et de l'appendice est assurée par des fibres
sympathiques et parasympathiques issues du plexus mésentérique supérieur. Les fibres nerveuses
sympathiques prennent leur origine dans la partie thoracique basse de la moelle épinière ; les fibres
parasympathiques proviennent des nerfs vagues. Les fibres afférentes en provenance de l'appendice
accompagnent les nerfs sympathiques jusqu'au segment T10 de la moelle
Côlon
Le côlon est décrit comme ayant quatre parties - ascendante, transverse, descendante et sigmoïde -
qui se succèdent et dessinent une arcade ou « cadre colique » (Fig. 22). Le côlon se trouve d'abord
à droite de l'intestin grêle puis, successivement, au-dessus, en avant, à gauche et finalement en
dessous de lui.
Le côlon ascendant est la deuxième partie du gros intestin. Il monte dans la partie droite de la cavité
abdominale, du caecum jusqu'au lobe droit du foie puis il se coude vers la gauche au niveau de
l'angle colique droit (courbure ou angle hépatique). Plus étroit que le caecum, le côlon
ascendant occupe une position rétropéritonéale, sur le côté droit de la paroi abdominale
postérieure. Il est revêtu de péritoine sur ses faces antérieure, latérale et médiale ; toutefois, chez
environ 25 % des individus, il possède un court méso. Le côlon ascendant est séparé de la paroi
abdominale antéro-latérale par le grand omentum (grand épiploon). Un sillon vertical, profond,
bordé par le péritoine pariétal, la gouttière paracolique droite, se trouve entre la paroi latérale du
côlon ascendant et la paroi abdominale adjacente.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 44
Les artères du côlon ascendant et de l'angle colique droit (angle hépatique) sont des branches de
l'AMS ; ce sont les artères iléo-colique (colique droite inférieure ou iléo-caeco-appendiculaire) et
colique droite (colique droite supérieure). En général, ces artères s'anastomosent entre elles et avec
la branche droite de l'artère colique moyenne, la première d'une série d'arcades anastomotiques
continuées par les artères coliques gauches et sigmoïdiennes pour former un chenal artériel continu,
l'artère marginale (artère juxtacolique), qui court parallèlement, sur toute la longueur du côlon, près
de son bord mésentérique.
Le drainage veineux du côlon ascendant est assuré par les veines iléo-colique (colique droite
inférieure ou iléo-caeco-appendiculaire) et colique droite (colique droite supérieure), tributaires de
la VMS. Les vaisseaux lymphatiques aboutissent successivement dans les nœuds lymphatiques
épicoliques et paracoliques, à côté des nœuds iléo-coliques, coliques droits intermédiaires et, de là,
dans les nœuds mésentériques supérieurs. Les nerfs du côlon ascendant sont issus du plexus
nerveux mésentérique supérieur.
Le côlon transverse (environ 45 cm de longueur) est la troisième partie, la plus longue et la plus
mobile du gros intestin. Il traverse l'abdomen de l'angle colique droit (angle hépatique) à l'angle
colique gauche (angle splénique) où il se coude vers le bas pour se prolonger par le côlon
descendant.
L'angle colique gauche (courbure ou angle splénique du côlon) est généralement plus haut situé,
plus aigu et moins mobile que l'angle colique droit (angle hépatique). Il occupe l'avant de la partie
inférieure du rein gauche et est fixé au diaphragme par le ligament phrénico-colique gauche. Le
méso du côlon transverse, le mésocôlon transverse, descend souvent plus bas que le niveau des
crêtes iliaques ; il adhère ou est fusionné à la paroi postérieure de la bourse omentale (cavité du
grand épiploon). La racine du mésocôlon transverse longe le bord inférieur du pancréas et entre
postérieurement en continuité avec le péritoine pariétal. Suspendu à son méso et librement
mobilisable, le côlon transverse descend d'habitude jusqu'à l'ombilic (vertèbre L3); sa position
peut cependant varier, notamment chez les personnes minces et de grande taille où il peut plonger
jusque dans le bassin.
L'irrigation artérielle du côlon transverse est principalement sous la dépendance de l'artère colique
moyenne, une branche de l'AMS ; toutefois, les artères coliques droite et gauche peuvent
également participer à cette irrigation via des anastomoses, faisant partie des arcades
anastomotiques qui sont à l'origine de l’artère marginale (artère juxtacolique). Le drainage veineux
du côlon transverse est tributaire de la VMS.
Le drainage lymphatique du côlon transverse aboutit aux nœuds lymphatiques coliques moyens
(ganglions du côlon transverse) qui, à leur tour, sont drainés vers les nœuds lymphatiques
mésentériques supérieurs.
Les nerfs du côlon transverse sont principalement issus du plexus nerveux mésentérique supérieur
et accompagnent les artères coliques droite et moyenne (Fig. 21). Ces nerfs contiennent des
fibres sympathiques et parasympathiques (vagales) et les afférences viscérales
Le côlon descendant occupe secondairement une position rétropéritonéale, depuis l'angle colique
gauche (angle splénique) jusqu'à la fosse iliaque gauche, où il se prolonge par le côlon sigmoïde
(Fig. 22). Le péritoine revêt ses faces antérieure, médiale et latérale et le fixe sur la paroi
abdominale postérieure. Bien qu'il soit rétropéritonéal, le côlon descendant présente un court méso
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 45
qui s'observe surtout dans la fosse iliaque, chez environ 33 % des individus ; toutefois, ce méso n'est
cependant pas suffisamment long pour permettre un volvulus du côlon. Le côlon descendant entre
en rapport avec le bord latéral du rein gauche et, en avant, il est séparé de la paroi abdominale
antérolatérale par les anses de l'intestin grêle.
Comme pour le côlon ascendant, le côlon descendant a une gouttière paracolique (gauche) le long
de son bord latéral.
Le côlon sigmoïde caractérisé par sa courbure en forme de « S », de longueur variable (environ 40
cm) réunit le côlon descendant au rectum (Fig. 20). Le côlon sigmoïde s'étend de la fosse iliaque
gauche jusqu'au niveau de la 3e vertèbre sacrale où il s'unit au rectum. Située à 15 cm environ de
l'anus, la jonction recto-sigmoïdienne correspond à la fin des bandelettes musculaires (ténias du
côlon). La présence d'un méso, généralement assez long, confère au côlon sigmoïde une liberté
considérable de mouvement, surtout dans sa partie moyenne. La racine du mésocôlon sigmoïde est
conformée en « V » inversé ; elle s'étend d'abord vers le haut et médialement en suivant les
vaisseaux iliaques externes puis elle s'infléchit en bas et médialement, depuis la bifurcation des
vaisseaux iliaques communs jusqu'à la face antérieure du sacrum. L'apex de la racine du
mésocôlon sigmoïde est en rapport dans le plan rétropéritonéal avec l’uretère gauche et la
bifurcation de l'artère iliaque commune gauche. Des appendices épiploïques très développés sont
présents sur le côlon sigmoïde, mais ils disparaissent là où le mésocôlon sigmoïde se termine. Les
ténias du côlon s'estompent eux aussi à mesure que la musculature longitudinale s'étale pour former
une couche continue autour du rectum.
L'irrigation des côlons descendant et sigmoïde est assurée par les artères colique gauche (colique
gauche supérieure) et sigmoïdiennes (colique gauche inférieure), branches de l'artère mésentérique
inférieure. Par conséquent, à peu près au niveau de l'angle colique gauche, une seconde transition
se produit dans la vascularisation de la partie abdominale du tractus digestif : l'AMS se distribue à
la partie proximale par rapport à l'angle colique gauche (intestin moyen embryonnaire) et l'artère
mésentérique inférieure fournit le sang à la partie distale par rapport à cet angle (intestin
embryonnaire postérieur). Les artères sigmoïdiennes descendent obliquement vers la gauche et se
divisent en branches ascendantes et descendantes. La branche la plus élevée de l'artère
sigmoïdienne supérieure s'anastomose avec la branche descendante de l'artère colique gauche,
formant ainsi une partie de l’artère marginale du côlon. Le sang veineux des côlons descendant et
sigmoïde est acheminé par la veine mésentérique inférieure vers la veine splénique puis vers le
foie par la veine porte.
Les collecteurs lymphatiques des côlons descendant et sigmoïde transportent la lymphe vers les
nœuds épicoliques et paracoliques puis vers les nœuds coliques intermédiaires, disséminés le long
de l'artère colique gauche. De là, la lymphe passe dans les nœuds lymphatiques mésentériques
inférieurs, échelonnés le long de l'artère homonyme. Toutefois, la lymphe en provenance de
l'angle colique gauche (angle splénique) peut aussi rejoindre les nœuds mésentériques supérieurs.
Les Fibres sympathiques et parasympathiques des côlons proximaux à l'angle colique gauche
cheminent ensemble dans les plexus de l'aorte abdominale via ceux qui entourent les branches
artérielles de la partie abdominale du tractus digestif ; toutefois, au-delà de l'angle colique, elles
suivent des chemins séparés. Les nerfs sympathiques pour les côlons descendant et sigmoïde
proviennent de la partie lombaire du tronc sympathique via les nerfs splanchniques
(abdominopelviens), du plexus mésentérique supérieur et des plexus périartériels qui suivent l'artère
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 46
mésentérique inférieure et ses branches. L'innervation parasympathique est assurée par les nerfs
splanchniques pelviens, via le plexus et les nerfs du plexus hypogastrique inférieur (pelvien) qui
remontent rétropéritonéalement des plexus indépendamment des artères destinées à cette partie du
tube digestif.
10. RECTUM ET CANAL ANAL
Portion terminale fixe du gros intestin, le rectum (en majeure partie et primitivement
rétropéritonéal et sous-péritonéal) entre en continuité avec le côlon sigmoïde au niveau de la
vertèbre S3. Cette jonction se situe à l'extrémité inférieure du mésocôlon sigmoïde (Fig 20).
Inférieurement, le rectum se prolonge par le canal anal.
Rectum
Le rectum (L. rectus, droit) est la partie pelvienne du tractus alimentaire qui établit la continuité
entre le côlon sigmoïde et le canal anal. La jonction recto-sigmoïdienne se situe en avant de la
troisième vertèbre sacrale. À ce niveau, les ténias (bandelettes musculaires longitudinales) du côlon
sigmoïde s'étalent pour former une couche musculaire lisse continue tandis que les appendices
(franges) épiploïques disparaissent (voir Fig. 22).
Morphologie
La courbure sacrale du rectum suit la courbure du sacrum et du coccyx. Le rectum se termine en
avant et en dessous de la pointe du coccyx en se coudant brusquement vers l'arrière et le bas
(courbure ano-rectale du canal anal) tout en franchissant le diaphragme pelvien (mm. élévateurs de
l'anus) pour se prolonger par le canal anal. La courbure ano-rectale joue un rôle important dans la
continence fécale ; Observé de profil, compte tenu des courbures caractérisant les jonctions recto-
sigmoïdienne et ano-rectale, le rectum apparaît conformé en « S ». En vue antérieure, le rectum
présente trois courbures latérales (supérieure, moyenne et inférieure) déterminées par trois replis
internes, les plis transverses du rectum (valvules semi-lunaires,valvules de Houston) : deux du côté
gauche et un du côté droit. Ces replis sont soulevés par des portions épaissies de la couche
musculeuse circulaire de la paroi rectale.
A environ 12 cm au-dessus de la marge anale, se trouve une valvule en forme de croissant qui
marque la transition entre le rectum et le bas sigmoïde. C’est la valvule rectosigmoîdienne.
L'ampoule rectale forme la portion terminale dilatée du rectum qui se trouve juste au-dessus du
diaphragme pelvien (mm. élévateurs de l'anus) et du ligament ano-coccygien. L'ampoule
reçoit et retient la masse croissante de matière fécale jusqu'à ce qu'elle soit expulsée lors de la
défécation. La propriété de l'ampoule de se relâcher pour s'adapter constamment à son contenu est
un autre facteur essentiel qui contribue à la continence fécale. Le péritoine revêt la face antérieure et
les faces latérales du tiers supérieur du rectum ; il ne recouvre que la face antérieure de son tiers
moyen, tandis que le tiers inférieur sous-péritonéal est dépourvu de revêtement de péritoine. Chez
l'homme, le péritoine se réfléchit pour passer du rectum sur la face supérieure de la vessie urinaire
en formant le cul-de-sac recto-vésical. Chez la femme, il passe du rectum sur le fornix postérieur du
vagin pour former le cul-de-sac recto-utérin (cul-de-sac vagino-rectal de Douglas). Chez les
individus des deux sexes, les réflexions latérales du péritoine tapissant le tiers supérieur du rectum
forment les culs-de-sac pararectaux qui permettent au rectum de se distendre à mesure qu'il
accumule des matières fécales. La face postérieure du rectum entre en rapport avec les trois
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 47
dernières vertèbres sacrales, le coccyx, le ligament (raphé) ano- coccygien, les vaisseaux sacraux
médians et les extrémités inférieures des troncs sympathiques et des plexus sacraux.
Structure histologique
Le rectum est constitué de 4 tuniques qui sont :
o La séreuse, formée du péritoine viscéral qui n’existe qu’à la partie supérieure de l’organe
o La musculeuse, formée d’une couche superficielle de fibres longitudinales devéloppées qui
se mêlent aux fibres du releveur dans la traversée du plancher pelvien ; et d’une couche profonde de
fibre circulaires qui s’épaissi plus bas au niveau du canal anal pour former le sphincter interne de
l’anus.
o La sous-muqueuse formée de tissu cellulaire lâche permettant le glissement de la muqueuse
sur la musculeuse
o La muqueuse de type intestinal glandulaire
Rapports du rectum
Chez l'homme, le rectum est en rapport en avant avec le fond de la vessie, la partie terminale des
uretères, les conduits déférents, les vésicules séminales et la prostate. Le septum recto-vésical
(aponévrose prostato-péritonéale Denonvillers) s'interpose entre le fond de la vessie et l'ampoule
rectale ; il est étroitement associé aux vésicules séminales et à la prostate.
Chez la femme, le rectum est en rapport en avant avec le vagin et est séparé de son fornix postérieur
par le cul-de-sac recto-utérin (cul-de sac vagino-rectal de Douglas). En dessous de ce cul-de-sac, un
mince septum recto-vaginal sépare le rectum de la moitié supérieure de la paroi postérieure du
vagin.
Vascularisation et innervation du rectum
L'artère rectale supérieure, qui prolonge l'artère mésentérique inférieure, irrigue la partie proximale
du rectum ; elle se divise en branches droite et gauche (aa. hémorroïdales supérieures).
Les deux artères rectales moyennes (aa. hémorroïdales moyennes), habituellement originaires des
artères vésicales inférieures, irriguent les parties moyenne et inférieure du rectum.
Les artères rectales inférieures (aa. hémorroïdales inférieures), branches des artères honteuses
internes, se distribuent à la jonction ano-rectale et au canal anal. Les anastomoses qui unissent
toutes ces artères représentent une voie circulatoire collatérale potentielle.
Drainage veineux et lymphatique du rectum Le sang du rectum est recueilli par les veines rectales
(hémorroïdales) supérieure, moyennes et inférieures. La paroi du canal anal renferme des réseaux
anastomotiques réunissant les systèmes porte et systémique ; ces réseaux constituent un site
important d'anastomose porto-cave. Le réseau veineux sous-muqueux du rectum communique
chez l'homme avec les plexus veineux vésicaux et chez la femme avec les plexus veineux utéro-
vaginaux. Le plexus veineux rectal comprend deux parties : le plexus veineux rectal interne
localisé dans la sous-muqueuse de la jonction ano-rectale et le plexus veineux rectal externe sous-
cutané situé en dehors de la paroi musculaire du rectum. Bien que ces plexus s'appellent rectaux, ils
sont surtout anaux en ce qui concerne leur localisation, leur fonction et leur signification
clinique.
Les collecteurs lymphatiques originaires de la moitié supérieure du rectum passent par les nœuds
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 48
lymphatiques pararectaux (situés au contact de la paroi musculaire du rectum) puis ils montent en
direction des nœuds lymphatiques mésentériques inférieurs soit par l'intermédiaire des nœuds
lymphatiques pararectaux soit plus directement en suivant les vaisseaux rectaux supérieurs. Les
collecteurs des nœuds mésentériques inférieurs aboutissent aux nœuds lymphatiques lombaires
(lombo-aortiques) (ganglions des chaînes abdomino-aortiques). Les collecteurs lymphatiques de la
moitié inférieure du rectum rejoignent directement les nœuds lymphatiques sacraux ou bien
accompagnent les vaisseaux rectaux moyens pour aboutir aux nœuds lymphatiques iliaques
internes ; cette dernière voie est surtout empruntée par les collecteurs issus de la partie distale de
l'ampoule rectale.
Innervation du rectum
Les nerfs du rectum renferment des fibres sympathiques et parasympathiques. Les fibres
sympathiques sont issues de la portion lombaire de la moelle épinière ; elles empruntent soit les
nerfs splanchniques lombaires et le complexe des plexus hypogastriques et pelviens, soit les
plexus périartériels qui longent l'artère mésentérique inférieure puis l'artère rectale supérieure. Les
fibres parasympathiques proviennent des niveaux S2 à S4 de la moelle épinière ; elles empruntent
les nerfs splanchniques pelviens puis les plexus hypogastriques inférieurs droit et gauche et les
plexus rectaux (pelviens). Le rectum étant sous-jacent à la ligne de la douleur du bassin, toutes ses
fibres viscéro-afférentes accompagnent en sens inverse les fibres parasympathiques pour rejoindre
les ganglions spinaux sensitifs S2 à S4.
Canal anal
(ou rectum périnéal), situé à la partie médiane du périnée postérieur, au-dessous du plancher des
releveurs, entre les deux fosses ischiorectales, le canal anal s’étend en court trajet depuis le
diaphragme pelvien en haut jusqu’à l’orifice anal en bas. C’est le segment le plus fixe et le plus
étroit du rectum
Morphologie
Dimensions : le canal anal est de forme cylindrique, sa longueur est de 3 cm et son calibre de 2 cm.
Au repos, c’est une cavité virtuelle
Configuration interne
Le canal anal peut facilement être étudié par anuscopie.
A sa partie inférieure, le canal anal s’ouvre par l’anus ou orifice anal au centre du périnée,
sur la ligne médiane, au fond du sillon inter fessier. De forme circulaire lorsqu’il est dilaté,
l’orifice anal présente au repos l’aspect d’une fente entourée d’une peau fine, glabre,
pigmentée et humide, constituant la marge de l’anus sur laquelle se trouvent les plis radiés
de l’anus
Plus haut, le revêtement du canal est constitué par un épithélium dermopapillaire lisse non
kératinisant, qui est une zone intermédiaire entre le revêtement cutané de l’anus et la
muqueuse rectale de type intestinale. C’est la muqueuse de HERMANN occupant la zone
dite du pecten (zone pectinée).
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 49
A sa limite supérieure, la paroi interne du canal anal a la couleur rouge foncée et elle est
tapissée par une muqueuse de type rectale qui présente des plis verticaux formant les
colonnes de MORGANI et les valvules semi lunaires.
Moyens de fixité
Segment le plus fixe du rectum, le canal anal tire sa fixité essentiellement de sa solidarité avec les
muscles releveurs de l’anus. Cette fixité du canal anal explique que la muqueuse du rectum sus-
jacent puisse se prolaber à travers l’anus qui reste fixe au cours des prolapsus rectaux.
Structure histologique
Comme le rectum auquel il fait suite, le canal anal est constitué de 3 tuniques :
la muqueuse qui présente u aspect différent suivant le niveau considéré. On peut ainsi la
repartir en 3 segments qui sont : le segment inférieur d’aspect cutané ; le segment moye, le pecten,
revêtu de la muqueuse de Herman et le segment supérieur où la muqueuse devient progressivement
de type rectal.
la sous-muqueuse qui continue celle du rectum, elle est riche en plexus veineux
la musculeuse est la plus complexe. Elle est formée de deux couches musculaires
superposées de fibres lisses renforcées par le muscle sphincter externe strié de l’anus.
o La couche profonde des fibres circulaires se renforce et s’épaissit dans la partie inférieure
du canal anal pour former le sphincter interne ou sphincter lisse.
o La couche superficielle de fibres longitudinales est renforcée par les fibres striées venues
des muscles releveurs de l’anus
Le sphincter externe ou sphincter strié de l’anus est un muscle strié formé des fibres
circulaires concentriques constituant un anneau. Il joue un rôle essentiel dans le mécanisme de la
défécation.
Vascularisation et innervation
La vascularisation artérielle du canal anal est assurée par les artères hémorroïdales inférieures
Le drainage veineux est particulièrement riche et forme le plexus hémorroïdal subdivisé en 2
parties : le plexus interne et le plexus externe. Ces plexus se drainent à la fois dans le système porte
par les veines hémorroïdales supérieures et dans le système cave par les veines hémorroïdales
moyennes et inférieures. Ils établissent ainsi une anastomose porto-cave qui peut se développer en
cas d’hypertension portale. Le développement anormal de ces plexus est à l’origine des
hémorroïdes.
Les lymphatiques gagnent essentiellement les ganglions inguinaux internes
L’innervation est assurée par le plexus hypogastrique et par le nerf anal, rameau du plexus honteux
11. RATE
La rate est une masse charnue, ovoïde, habituellement violacée, de la taille et de la forme d'un
poing. Elle est relativement délicate et constitue l'organe abdominal le plus vulnérable. La rate,
intrapéritonéale, se localise dans le quadrant abdominal supérieur gauche ou hypochondre, où elle
est protégée par la cage thoracique inférieure. Organe lymphatique le plus volumineux, elle
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 50
participe au système de défense du corps en tant que site de prolifération des lymphocytes (globules
blancs) et de surveillance de la réponse immunitaire.
Avant la naissance, elle constitue un organe hématopoïétique (formateur de sang) mais, après la
naissance, elle est impliquée principalement dans l'identification, la suppression et la destruction
des globules rouges (GR) usés ainsi que des plaquettes, dans le recyclage du fer et de la globine.
Elle sert de réservoir de sang, stockant les GR et les plaquettes, et, dans une certaine mesure, elle
permet une sorte « d'autotransfusion », en réponse à un stress imposé par une hémorragie. Malgré
sa dimension et les nombreuses fonctions utiles et importantes qu'elle accomplit, elle n'est pas un
organe vital (pas nécessaire au maintien de la vie).
Morphologie
La rate est une masse de couleur rouge violacée, de consistance ferme mais extrêmement friable,
vasculaire (sinusoïdale), entourée d’une capsule fibro-élastique délicate, entièrement revêtue de
péritoine, sauf au niveau du hile, lieu de pénétration ou de sortie des branches des artère et veine
spléniques. Elle a une forme ovale et présente :
Une face externe, arrondie, lisse et convexe
Une face interne ou hilaire qui présente à sa partie moyenne un cratère par où arrive le
pédicule
splénique. C’est le hile splénique
Un bord antérieur caractérisé par son aspect crénelé, reliquat de la lobulation primitive de la
rate.
Un bord postérieur vertical, mousse, arrondi ; un pôle supérieur, peu marqué et un pôle
inférieur, souvent élargi et triangulaire
Dimensions
Normalement la rate présente 12 cm de hauteur, 8 cm de largeur, 5 cm d’épaisseur et 250
grammes de poids. La rate est capable d'expansion marquée ainsi que d'une contraction
relativement rapide. C'est un organe mobile bien que, normalement, elle ne descend pas au-delà du
rebord costal ; elle repose sur l'angle colique gauche.
Rapports :
Les rapports sont les suivants : en avant : l'estomac ; en arrière : la partie gauche du diaphragme qui
la sépare de la plèvre, du poumon et des côtes 9 à 11 ; en bas : l'angle colique gauche (angle
splénique) et médialement : le rein gauche.
Structure
La rate est enveloppée d’une capsule fibreuse périphérique recouverte d’une membrane séreuse
péritonéale et qui envoie vers la profondeur des cloisons conjonctives et élastiques contenant des
fibres musculaires lisses, permettant la contractilité de cet organe ;
La capsule, les travées, les fibres réticulées et les fibroblastes constituent le STROMA de
la rate
Le parenchyme de la rate est formé de deux différents types de tissu qui sont la pulpe
blanche et la pulpe rouge.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 51
La pulpe blanche : elle est composée essentiellement de tissu lymphoïde, formé principalement de
lymphocytes, qui entoure des artères appelées artères centrales
La pulpe rouge : elle est formée de sinus veineux remplis de sang et de cordons de tissu splénique
appelés cordons spléniques ou cordon de Billroth qui sont constitués de globules rouges, de
macrophages, de lymphocytes, de plasmocytes et de granulocytes.
A l’intérieur de cet ensemble se ramifie le très riche réseau des vaisseaux spléniques provenant de
l’artère et veine splénique ainsi que des vaisseaux lymphatiques.
Situation
La rate est située dans l’espace sous-phrénique gauche au contact de la face inférieure de la
coupole diaphragmatique gauche ; dans l’étage sus-méso-colique en arrière et en dehors de la
grande courbure gastrique à laquelle elle est unie par l’épiploon gastro-splénique ; elle se trouve en
avant du rein gauche et de la queue du pancréas à laquelle elle est réunie par l’épiploon
pancréatico-splénique, au-dessus de l’angle colique gauche.
Sa projection abdominale et squelettique s’effectue au niveau de l’hypochondre gauche en allant
de la 9e, 10e et 11e côtes gauches.
Moyens de fixité
Entièrement péritonisée, la rate est un organe mobile, fixée essentiellement par son pédicule
vasculaire au niveau du hile splénique, et par deux replis péritonéaux qui sont l’épiploon
gastro-splénique et pancréatico-splénique. De façon inconstante, la rate peut également être
rattachée au diaphragme par le ligament phréno-splénique, et au colon transverse par le ligament
spléno-mésocolique.
Variations
En dehors des variations de volume et de fixité, il existe des variations de forme. Il faut aussi
signaler l’existence des rates surnuméraires ou accessoires qui peuvent se former à côté du hile de
la rate ; elles peuvent être partiellement ou totalement incluses dans la queue du pancréas, les
feuillets du ligament gastro-splénique, dans la loge infracolique du mésentère.
Vascularisation
L'artère splénique, la plus grosse branche du tronc cœliaque, suit un trajet sinueux le long du bord
supérieur du pancréas, en arrière de la bourse omentale et en avant du rein gauche (Fig. 21.A).
Lorsqu'elle s'insinue entre les feuillets du ligament spléno-rénal (épiploon pancréatico-splénique),
elle se divise en 5 branches ou davantage qui pénètrent dans le hile. Les différentes artères de la rate
ne s'anastomosent pas entre elles, de sorte que la rate est subdivisée en un certain nombre de
segments vasculaires : deux dans 84 % des cas et trois dans les autres, avec des plans avasculaires
entre eux, rendant possible une splénectomie subtotale.
Plusieurs veines émergent du hile de la rate et se rassemblent pour former la veine splénique (Fig.
21.B). Dans la majeure partie de son trajet, celle-ci chemine en arrière de la queue puis du corps du
pancréas ; elle est rejointe par la veine mésentérique inférieure. Derrière le col du pancréas, la veine
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 52
splénique (qui forme le plus souvent à ce niveau un tronc spléno-mésentérique) s'unit à la veine
mésentérique supérieure pour former la veine porte.
Après avoir franchi les nœuds lymphatiques du hile, les vaisseaux lymphatiques de la rate
cheminent en compagnie des vaisseaux spléniques vers les nœuds lymphatiques pancréatico
spléniques (ganglions de la chaîne splénique).
Les nerfs de la rate sont issus du plexus cœliaque et la plupart atteignent leur cible en suivant les
branches de l'artère splénique ; leur fonction est essentiellement vasomotrice.
Figure 23. Apport artériel et drainage veineux du pancréas
12. PANCREAS
Le pancréas est une glande digestive mixte, allongée, disposée transversalement sur la paroi
abdominale postérieure dans le plan rétro péritonéal ; situé derrière l'estomac, le pancréas s'étend
depuis le duodénum, du côté droit, jusqu'à la rate, du côté gauche (Fig. 23 & 24). Le mésocôlon
transverse se fixe à son bord antérieur.
Morphologie générale
Le pancréas est une glande de couleur blanc rosé, d’aspect lobulé semblable à celui des glandes
salivaires. Il est richement vascularisé, il est de consistance ferme mais friable. Il a la forme
triangulaire à base droite et à sommet gauche, allongé dans le sens transversal, aplati d’avant en
arrière. La majeure partie de la face postérieure du pancréas est accolée à la paroi abdominale
postérieure et aux structures rétro péritonéales par le fascia de Treitz. Classiquement on le
subdivise en 4 parties qui sont : la tête, le col, le corps et la queue du pancréas.
La tête du pancréas, portion élargie de la glande, est entourée par le cadre duodénal, à droite des
vaisseaux mésentériques supérieurs. Elle adhère fermement à la face médiale des parties
descendante et horizontale du duodénum. Le processus uncinatus ou unciné (crochet du pancréas),
un prolongement de la partie inférieure de la tête, s'étend médialement vers la gauche, en arrière
de l'AMS.
Le col du pancréas (ou isthme) est court (1,5 à 2 cm) et il recouvre les vaisseaux mésentériques
supérieurs qui creusent une gouttière sur sa face postérieure et relie la tête au corps
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 53
Le corps du pancréas prolonge le col à gauche des vaisseaux mésentériques supérieurs ; il s'étend en
avant de l'aorte et de la vertèbre L2, en arrière de la bourse omentale (cavité du grand
épiploon). Revêtue de péritoine, la face antérieure du corps du pancréas repose au plancher de la
bourse omentale et forme une partie du lit de l'estomac. En revanche, la face postérieure du corps
du pancréas est dépourvue de péritoine.
La queue du pancréas ou extrémité gauche revêt une forme variable, soit aplatie et mince, soit
arrondie et renflée.
Dimensions
Le pancréas a environ 18-20cm de long pour une hauteur de 4-5 cm au niveau du corps et une
épaisseur de 2 cm. Son poids est d’environ 80 grammes
Situation et direction
Le pancréas est profondément situé contre le plan vertébral où il se projette sur la face antérieure
des 1e et 2e vertèbres lombaires sur lesquelles il se moule en décrivant une courbe concave en
arrière. Accolé au plan postérieur par le fascia de Treitz et le mésogastre postérieur, le pancréas est
tapissé en avant par le péritoine pariétal postérieur. Sur la paroi abdominale antérieure, le pancréas
se projette en pleine région épigastrique, au-dessus de l’ombilic, son extrémité gauche vient se
projeter sur les dernières côtes gauches.
Structure
Le pancréas est formé de petits groupes de cellules épithéliales glandulaires séparées par du tissu
conjonctif. Environ 1%de ces cellules forment des masses appelées îlots de LANGERHANS qui
constitue la partie endocrine du pancréas ; ces cellules secrètent le glucagon, l’insuline, la
somatostatine et les polypeptides pancréatiques qui sont déversées dans le flux sanguin. Les 99%
des cellules restantes sont regroupées en amas appelées acinis qui se groupent en lobules
pancréatiques. Les cellules des acinis forment la partie exocrine du pancréas et sécrètent un
mélange de liquide et d’enzymes digestives appelé suc pancréatique. Le suc pancréatique quitte le
pancréas par les voies exocrines du parenchyme exocrine; ces dernières sont constituées des
canaux intralobulaires et des canalicules qui se déversent dans lexs deux canaux excréteurs
principaux qui sont le canal de Wirsung et le canal de Santorini.
Le canal de Wirsung ou canal principal (Ductus Pancréaticus) parcourt toute la longueur
du pancréas, placé dans l’axe de la glande. Au niveau de la tête, il décrit une courbure et
devient vertical pour s’accoler au canal cholédoque en provenance du foie et de la vésicule
biliaire. Ainsi réunis, le canal de Wirsung et le canal cholédoque pénètrent dans le
duodénum et s’ouvrent dans l’ampoule de Vater qui à son tour s’ouvre dans la lumière
duodénale sur une éminence de la muqueuse appelée papille duodénale majeure (grande
caroncule). Dans au moins 25 % des cas, les conduits s'ouvrent séparément dans le
duodénum. Le sphincter du conduit pancréatique (autour de la partie terminale du conduit
pancréatique), le sphincter du conduit cholédoque (autour de la partie terminale du conduit
cholédoque) et le sphincter hépato-pancréatique (sphincter d'Oddi) - qui entoure l'ampoule
du même nom (ampoule de Vater) - sont des sphincters de muscle lisse qui contrôlent les
flux de bile et de suc pancréatique dans le duodénum.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 54
Le canal de Santorini (Ductus Pancréaticus Accessorius) ou conduit accessoire, il est de
calibre plus réduit, situé uniquement dans la tête du pancréas. Il prend naissance ou se
détache du canal de Wirsung. Il traverse horizontalement la tête et vient s’ouvrir au-dessus
de l’ampoule de Vater, au niveau de la petite caroncule duodénale ou la caroncule mineure
Moyens de fixité
Le pancréas est un organe profond, retro péritonéal et remarquablement fixe. Cette fixité est
assurée par :
Ses connexions duodénales et biliaires
La terminaison des canaux pancréatiques dans le duodénum
Les amarres vasculaires qui le rattachent à l’artère gastroduodénale, l’artère splénique, à
l’artère mésentérique supérieure, à la veine splénique et à la veine porte
A sa péritonisation : le pancréas est accolé au plan postérieur par le fascia de Treitz à
droite, le mésogastre postérieur à gauche et il est revêtu en avant par le péritoine pariétal
postérieur.
Les connexions duodéno-pancréatiques
Le duodénum contracte avec la partie du pancréas des connexions si étroites que les deux organes
peuvent être considérés comme solidaires :
Le duodénum et le pancréas ont entre eux des rapports de contiguïté extrêmement étroits. En
effet, le D1, D2, D3 adhèrent intimement au parenchyme pancréatique
Le duodénum et le pancréas ont des rapports de contiguïté puisque les canaux
pancréatiques puisque les canaux excréteurs s’abouchent dans la paroi interne de la D2
Le duodénum et le pancréas sont situés dans la même loge retro péritonéale
Le duodénum et le pancréas ont en partie une vascularisation commune assurée par les
arcades pancréatico-duodénales
Rapports
Par sa face postérieure, la tête du pancréas entre en contact avec la VCI, l'artère et la veine rénales
droites, la veine rénale gauche. Dans son trajet vers son abouchement dans la partie descendante
du duodénum, le conduit cholédoque repose dans une gouttière sur la face postéro-supérieure de la
tête du pancréas ; parfois il est complètement enrobé par le tissu pancréatique.
Recouverte de péritoine, la face antérieure du col est adjacente au pylore de l'estomac. La VMS
s'unit à la veine splénique en arrière du col du pancréas pour constituer la veine porte.
Le corps entre en contact avec l'aorte, l'AMS, la glande surrénale gauche, le rein gauche et les
vaisseaux rénaux.
La queue du pancréas se trouve en avant du rein gauche où elle est en relation étroite avec le hile
de la rate et l'angle colique gauche (angle splénique du côlon). Relativement mobile, la queue du
pancréas s'engage avec les vaisseaux spléniques entre les feuillets du ligament spléno-rénal
(épiploon pancréatico-splénique).
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 55
Figure 24. Pancréas, voies biliaires et rate
Vascularisation
Jusqu'à 10 branches de l'artère splénique irriguent le corps et la queue du pancréas. La tête est
irriguée par les artères pancréatico-duodénales supérieures antérieure et postérieure, branches de
l'artère gastroduodénale, et par les artères pancréatico-duodénales inférieures antérieure et
postérieure, branches de l'AMS.
Les veines pancréatiques correspondantes sont tributaires de la veine porte par l'intermédiaire des
veines splénique et mésentérique supérieure ; à noter cependant que la plupart d'entre elles se jettent
dans la veine splénique. Fig. 23
Les collecteurs lymphatiques du pancréas suivent les vaisseaux sanguins. La plupart se terminent
dans les nœuds lymphatiques pancréatico-spléniques (ganglions de la chaîne splénique) qui sont
situés le long de l'artère splénique, mais certains autres rejoignent les nœuds lymphatiques
pyloriques (ganglions sous-duodéno-pyloriques). Les vaisseaux efférents de ces différents nœuds
aboutissent aux nœuds lymphatiques mésentériques supérieurs ou cœliaques, via les nœuds
lymphatiques hépatiques.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 56
Les nerfs du pancréas sont issus des nerfs vagues et splanchniques abdomino-pelviens qui
franchissent le diaphragme. Les fibres sympathiques et parasympathiques quittent les plexus
cœliaque et mésentérique supérieur et atteignent le pancréas en cheminant le long des artères. En
plus des fibres sympathiques destinées aux vaisseaux, des fibres sympathiques et
parasympathiques se distribuent aux cellules acineuses et aux îlots. Les fibres parasympathiques
sont sécrétomotrices, mais la sécrétion pancréatique est principalement sous la dépendance de la
sécrétine et de la cholécystokinine, des hormones synthétisées par les cellules épithéliales du
duodénum et de la muqueuse de l'intestin supérieur, sous la stimulation du contenu acide de
l'estomac
13. FOIE
Le foie est un organe volumineux situé à la partie supérieure et droite de la cavité abdominale dans
l’étage sus-mésocolique, sous la coupole diaphragmatique droite. C’est la plus importante des
glandes annexes du tube digestif, doué des fonctions métaboliques complexes et indispensables à la
vie. À l'exception de la graisse, tous les nutriments absorbés à partir du tractus gastro-intestinal
sont d'abord acheminés au foie par le système veineux porte. En plus de ses nombreuses fonctions
métaboliques, le foie entrepose du glycogène et sécrète la bile.
Une de ses principales particularités est sa vascularisation très riche du côté artériel par
l’intermédiaire des artères hépatiques et du côté veineux par l’intermédiaire de la veine porte qui lui
apporte tout le sang veineux en provenance du tube digestif. Le foie contient en plus un réseau de
capillaires veineux interposés entre les branches de la veine porte et la veine cave inférieur. C’est le
système porte hépatique. Il possède aussi son propre appareil excréteur formé par les canaux
biliaires, donnant naissance aux voies biliaires extra-hépatiques par l’intermédiaire desquelles la
bile se déverse dans le duodénum. Le foie possède 2 principaux pédicules qui sont :
Le pédicule sus hépatique, purement veineux et efférent, il est formé des veines sus
hépatiques qui s’abouchent dans la veine cave inférieure
Le pédicule sous hépatique qui regroupe la veine porte, les artères hépatiques, les voies
biliaires extra-hépatiques ainsi que les lymphatiques et les nerfs.
Morphologie générale
La forme générale du foie est comparable à celle de la moitié supérieure d’un ovoïde horizontal à
grosse extrémité droite, allongée sous le diaphragme. De coloration rouge brun, de consistance
ferme, son parenchyme est friable et entouré d’une mince capsule fibreuse, c’est la capsule de
Glisson.
Le foie est la plus volumineuse glande du corps et, après la peau, l'organe simple le plus lourd. Il
pèse approximativement 2500 grammes chez le vivant et intervient pour environ 2,5 % du poids
corporel, chez l'adulte. À la fin de la vie fœtale, au cours de laquelle il est également un organe
hématopoïétique, il est proportionnellement deux fois plus volumineux (5 % du poids du corps).
Chez l’adulte, il mesure environ 28 cm de long, 15 cm de large et 8 cm d’épaisseur au niveau de la
partie droite.
Situation
Le foie est situé à la partie supérieure de l’abdomen sous la coupole diaphragmatique droite, il
occupe la majeure partie de l’hypochondre droite, de l’épigastre et peut déborder la ligne médiane
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 57
vers l’hypochondre gauche, il se retrouve au-dessus de l’estomac, du mésocolon transverse et des
masses intestinales.
Morphologie extérieure
Le foie présente une face supérieure, une face inférieure, une face postérieure ; un bord antérieur,
un bord postéro-supérieur, un bord postéro inférieur, l’extrémité gauche et l’extrémité droite
La face supérieure ou diaphragmatique : (face antéro-supérieure) elle est lisse et conformée
en dôme là où elle s'adapte à la concavité de la face inférieure du diaphragme. La face
diaphragmatique du foie est revêtue de péritoine viscéral (capsule de Laënnec), sauf en arrière au
niveau de l'area nuda, une surface dénudée entrant directement en contact avec le diaphragme. Elle
présente à l’union de 2/3 droit et du 1/3 gauche, l’insertion du ligament FALCIFORME ou ligament
suspenseur qui part du foie vers le diaphragme et vers la paroi abdominale antérieure.
La face inférieure : Elle a une forme trapézoïdale à grande base droite. Elle est surtout
marquée par la présence d’un sillon en forme de « H » constitué par un sillon transversal
correspondant au hile hépatique siège des éléments du pédicule sous-hépatique et deux sillons
antéro-postérieurs, l’un à droite, l’autre à gauche :
o Le sillon antéro-postérieur droit, c’est le sillon de la vésicule biliaire à sa partie antérieure
et de la veine cave inférieure à sa partie postérieure
o Le sillon antéro-postérieur gauche au niveau antérieur, c’est le sillon ombilical ou de la
veine ombilicale oblitérée, devenue un cordon fibreux dit ligament rond ; au niveau
postérieur, c’est le sillon d’Arantius ou du canal veineux.
Les sillons précédents divisent la face inférieure du foie en 4 lobes qui sont :
o Le lobe droit du foie qui comprend toute la portion de la face inférieure située à la partie
droite du sillon de la vésicule et de la veine cave inférieure
o Le lobe gauche comprend la partie triangulaire et concave située à gauche du sillon de la
veine ombilicale et du sillon d’Arantius.
o Le lobe carré limité par le sillon ombilical à gauche, le sillon de la vésicule biliaire à droite
et le hile hépatique en arrière
o Le lobe de SPIGEL limité à gauche par le sillon ombilical et le sillon d’Arantius, à droite
par le sillon de la vésicule biliaire et de la veine cave inférieure et en avant par le hile
hépatique
La face postérieure : C’est la plus étroite et de forme triangulaire. Elle est caractérisée par la
présence de 2 sillons qui sont :
o Le sillon vertical droit ou gouttière de la veine cave inférieure
o Le sillon vertical gauche situé à 4cm du précédent, prolongeant le sillon d’Arantius
Le bord antérieur : Mince et tranchant, se projette sur la paroi abdominale antérieure sous
laquelle il est perceptible à la palpation quand le foie est hypertrophié. Il présente 2 échancrures :
o L’une voisine de la ligne médiane, correspond à l’insertion du ligament suspenseur et du
ligament rond
o L’autre situé à droite, est occupée par la vésicule biliaire
Le bord supérieur : Mal délimité, arrondi, il forme la jonction entre la face diaphragmatique
et la face postérieure
Le bord inférieur : Il est dans son ensemble épais et mousse
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 58
L’extrémité droite : Volumineuse, convexe, lisse, elle correspond à l’insertion du ligament
triangulaire droit qui le fixe au diaphragme
L’extrémité gauche : Mince, aplatie, elle s’étale sur la grosse tubérosité de l’estomac. Elle
est fixée au diaphragme par le ligament triangulaire gauche.
Replis péritonéaux et rapports topographiques du foie
La face diaphragmatique du foie est largement séparée du diaphragme par les récessus
subphréniques, extensions supérieures de la cavité péritonéale (grande cavité), situés entre le
diaphragme et les parties antérieure et supérieure de la face diaphragmatique du foie. Ils sont
séparés en récessus droit et gauche par le ligament falciforme compris entre le foie et la paroi
antérieure de l'abdomen. La portion de l'étage supracolique de la cavité péritonéale immédiatement
inférieure au foie est l'espace subhépatique. Le récessus hépato-rénal (récessus ou poche de
Morisson) est l'extension postéro-supérieure de l'espace subhépatique située entre la
partie droite de la face viscérale du foie et le rein et la glande surrénale droites. Ce récessus est une
partie de la cavité péritonéale soumise à l'influence de la gravité : en décubitus, c'est à son niveau
que s'accumule un liquide qui s'échapperait de la bourse omentale (cavité du grand épiploon).
Antérieurement, le récessus hépato-rénal communique avec le récessus subphrénique droit.
La veine cave inférieure chemine dans un profond sillon de la veine cave, au niveau de l'area nuda
du foie.
La face viscérale du foie (face inférieure) est revêtue de péritoine, sauf au niveau de la fosse de la
vésicule biliaire (fossette cystique) et de la porte du foie (sillon transverse ou hile du foie).
Le petit épiploon, contenant la triade porte (cholédoque, artère hépatique et veine porte) va du
foie à la petite courbure de l'estomac et aux 2 premiers cm de la partie supérieure du duodénum.
L'épais bord libre du petit épiploon s'étend entre la porte du foie et le duodénum (le ligament
hépato-duodénal) ; il contient les structures qui passent par la porte du foie. Le reste du petit
épiploon, à l'aspect d'un drap, le ligament hépato-gastrique, est compris entre le sillon du ligament
veineux du foie et la petite courbure de l'estomac. En plus des fissures, la face viscérale du foie
présente des empreintes (aires) qui reflètent les rapports avec les organes voisins :
À gauche, la face antérieure de l'estomac, les empreintes gastrique et pylorique.
La partie supérieure (première portion) du duodénum (l'empreinte duodénale).
Le petit épiploon qui s'étend dans la fissure du ligament veineux.
La vésicule biliaire dans la fosse de la vésicule biliaire.
L'angle colique droit (angle hépatique du côlon) et la partie droite du côlon transverse
(l'empreinte colique).
Le rein droit et la glande surrénale droite (les empreintes rénale et surrénale)
Lobes anatomiques du foie
Extérieurement, le foie est divisé en deux lobes topographiques (anatomiques) et en deux lobes
accessoires, par la réflexion du péritoine sur sa surface, les fissures en rapport avec ces réflexions,
et par les vaisseaux se distribuant au foie et à la vésicule biliaire. Ces « lobes » superficiels ne sont
pas de vrais lobes au sens généralement admis pour parler des glandes et sont uniquement en
rapport secondairement avec l'architecture interne du foie. Le plan médian, essentiellement défini
par l'insertion du ligament falciforme et la fissure sagittale gauche sépare un large lobe droit d'un
lobe gauche, beaucoup plus petit. Sur la face viscérale inclinée, les fissures sagittales droite et
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 59
gauche entourent et démarquent, par la porte hépatique transversale, deux lobes accessoires (parties
du lobe droit): le lobe carré, antérieur et inférieur, du lobe caudé (lobe de Spiegel), supérieur et
postérieur. Le lobe caudé est ainsi appelé non pas parce qu'il se trouve dans une position caudale (ce
qui n'est pas le cas) mais parce qu'il est muni d'une queue, un prolongement allongé, le processus
papillaire (Fig. 25). Un processus caudé s'étend vers la droite, entre la veine cave inférieure et la
porte du foie, unissant les lobes caudé et droit (Fig. 25).
Figure 25. Lobes et rapports péritonéaux du foie
Subdivision fonctionnelle du foie
Bien qu'il ne soit pas démarqué intérieurement, où son parenchyme apparaît continu, le foie est
constitué de deux parties ou lobes portes, les foies droit et gauche, fonctionnellement indépendants
qui sont de dimensions plus semblables que ses lobes anatomiques ; toutefois, le foie droit est un
peu plus volumineux que le gauche. Chacune de ces parties possède son propre réseau de drainage
biliaire et surtout sa propre branche primaire tant en ce qui concerne l'apport artériel par l'artère
hépatique que l'apport veineux par la veine porte. Le lobe caudé peut, en fait, être considéré
comme un troisième foie : sa vascularisation est indépendante de la bifurcation de la triade porte
(il reçoit des vaisseaux des deux faisceaux) et est drainé par une ou deux petites veines hépatiques
qui s'ouvrent directement dans la VCI, distalement aux veines hépatiques principales. Le foie peut
ensuite est partagé en quatre divisions et ensuite en huit segments hépatiques, réséquables
chirurgicalement, chacun étant muni d'une manière indépendante d'une branche secondaire ou
tertiaire de la triade porte.
Le foie est composé d’éléments glandulaires élémentaires, dont chacun est un foie minuscule.
C’est le lobule hépatique qui est la véritable unité fonctionnelle. Un lobule est formé des cellules
épithéliales spécialisées dites cellules hépatiques ou hépatocytes qui sont disposées en plaques
irrégulières autour d’une veine centrale dite veine intra-lobulaire. Les lobules se tassent les uns à
côtés des autres et délimitent un espace prismatique à l’endroit où trois lobules sont en contact :
c’est l’espace porte. Le lobule hépatique lui-même est limité par des cloisons conjonctives
provenant de la capsule de GLISSON, à l’intérieur desquelles on rencontre une branche de la
veine porte, une branche de l’artère hépatique et un canalicule biliaire. C’est la triade porte.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 60
Figure 26. Circulation du sang et de la bile dans le foie
Vascularisation et innervation du foie
Le foie, comme les poumons, a deux circulations sanguines (vaisseaux afférents) : une source
veineuse dominante et une source artérielle, moins importante. La veine porte fournit 75 à 80 % du
sang au foie. Le sang porte, contenant environ 40 % d'oxygène de plus que le sang qui retourne
au cœur par le circuit systémique, alimente le parenchyme hépatique (cellules du foie ou
hépatocytes). Le sang porte transporte pratiquement tous les nutriments absorbés par le tractus
digestif aux sinusoïdes du foie (Fig. 25) (excepté les graisses qui évitent le foie en passant par le
système lymphatique). Le sang artériel, circulant dans l’artère hépatique, n'intervenant que pour
20 à 25 % du sang reçu par le foie, est d'abord distribué aux structures non-parenchymateuses,
particulièrement aux conduits intra-hépatiques.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 61
La veine porte, courte mais large, naît de la réunion de la veine mésentérique supérieure avec la
veine splénique, au côté postérieur du col du pancréas. Elle monte au-devant de la VCI, comme
constituant de la triade porte, dans le ligament hépato-duodénal. L'artère hépatique, une branche
du tronc cœliaque, peut être subdivisée en artère hépatique commune, venant du tronc cœliaque
jusqu'à l'origine de l'artère gastro-duodénale, et en artère hépatique propre, de l'origine de la
gastro-duodénale jusqu'à la bifurcation de l'artère hépatique. À la porte du foie ou près de celle-ci,
l'artère hépatique et la veine porte se terminent en se divisant en branches droite et gauche ; ces
troncs primaires sont destinés aux foies droit et gauche. Dans chacun d'eux, la ramification
secondaire de la veine porte et de l'artère hépatique (pédicules portes) est suffisamment
développée pour se distribuer aux parties latérales et médiales des lobes droit et gauche du foie,
avec trois des quatre branches secondaires qui subissent une ramification supplémentaire (tertiaire)
pour se distribuer, de manière indépendante, à sept des huit segments hépatiques (Fig. 24). Entre
ceux-ci se trouvent les veines hépatiques droite, intermédiaire (moyenne) et gauche, qui sont
intersegmentaires dans leur distribution et dans leur fonction, drainant les parties des segments
adjacents. Les veines hépatiques, formées par l'union des veines collectrices, drainent, à leur tour,
les veines centrales du parenchyme hépatique (Fig. 25) et s'ouvrent dans la VCI juste en dessous
du diaphragme. La connexion de ces veines à la VCI contribue à maintenir le foie en place.
Drainage lymphatique et innervation du foie
Le foie est un important organe producteur de lymphe : 25 à 50 % de la lymphe drainée par le
conduit thoracique provient du foie. Les vaisseaux lymphatiques du foie comprennent des
lymphatiques superficiels, situés sous la capsule fibreuse sous-péritonéale (capsule de Glisson) qui
revêt la face externe du foie, et des lymphatiques profonds, localisés dans le tissu conjonctif
entourant les ramifications de la triade porte et des veines (sus-) hépatiques (Fig. 25A). La plus
grande partie de la lymphe est formée dans les espaces périsinusoïdaux et est recueillie par les
lymphatiques profonds dans les triades portes intralobulaires environnantes. Les lymphatiques
superficiels et les lymphatiques profonds accompagnant la triade porte convergent vers le hile du
foie et se terminent dans les nœuds lymphatiques hépatiques (ganglions de la chaîne hépatique),
disséminés le long des vaisseaux et conduits hépatiques dans le petit épiploon.
Les collecteurs efférents des nœuds hépatiques aboutissent aux nœuds lymphatiques cœliaques
qui, à leur tour, sont drainés vers la citerne du chyle (citerne de Pecquet). Les lymphatiques
superficiels originaires de la partie postérieure des faces diaphragmatique et viscérale du foie,
acheminent la lymphe en direction de l'area nuda puis vers les nœuds lymphatiques phréniques,
soit vers les nœuds lymphatiques médiastinaux postérieurs.
Certains, originaires de la face postérieure du lobe gauche, se terminent dans les nœuds
lymphatiques gastriques gauches (ganglions de la chaîne coronaire stomachique).
D'autres, provenant de la partie centrale antérieure de la face diaphragmatique, aboutissent
aux nœuds lymphatiques parasternaux (ganglions des chaînes mammaires internes).
D'autres encore cheminent le long du ligament rond du foie pour rejoindre, au niveau de
l'ombilic, les lymphatiques de la paroi abdominale antérieure.
Les nerfs du foie sont issus du plexus nerveux hépatique, le plus grand plexus dérivé du plexus
cœliaque. Pour atteindre le foie, le plexus hépatique accompagne les branches de l'artère hépatique
et de la veine porte. Il comprend des fibres sympathiques originaires du plexus cœliaque et des
fibres parasympathiques, issues des troncs vagaux antérieur et postérieur. À l'intérieur du foie, les
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 62
fibres nerveuses accompagnent les vaisseaux et conduits biliaires de la triade porte. À part la
vasoconstriction, leur fonction reste mal connue.
Les voies biliaires et vésicule biliaire
Les voies biliaires conduisent la bile du foie au duodénum. La bile est produite de manière
continue par le foie; toutefois, entre les repas, elle est stockée et accumulée dans la vésicule
biliaire où elle se concentre par réabsorption de l'eau et de certains sels. Lorsque le bol alimentaire
arrive dans le duodénum, la vésicule biliaire propulse la bile concentrée vers le duodénum par
l'intermédiaire des conduits cystique et cholédoque. La bile émulsionne la graisse de sorte qu'elle
puisse être absorbée dans l'intestin distal. Comme le conduit biliaire n'occupe pas une position
centrale, le lobule hépatique ne représente pas non plus une unité fonctionnelle semblable aux acini
des autres tissus glandulaires. Le lobule hépatique correspond pourtant à un concept fermement
établi et il est utile à la description. Les hépatocytes sécrètent la bile dans les canalicules biliaires
formés entre eux. Les canalicules sont drainés par de petits conduits biliaires interlobulaires et ceux-
ci rejoignent les plus gros conduits biliaires des triades portes (dans les espaces de Kiernan) ; ces
derniers s'assemblent progressivement pour constituer les conduits hépatiques droit et gauche (Fig.
25). Les conduits hépatiques droit et gauche récoltent respectivement la bile des lobes droit et
gauche du foie. Ils franchissent le hile du foie et, après un cout trajet, se réunissent en un conduit
hépatique commun. Ce dernier est rejoint du côté droit par le conduit cystique pour devenir alors le
conduit cholédoque (l'un des éléments de la triade porte du petit omentum) qui conduit la bile
jusqu'au duodénum.
Conduit cholédoque
Le conduit cholédoque se constitue dans le bord libre du petit épiploon par la réunion du conduit
cystique et du conduit hépatique commun (Fig. 25). Sa longueur varie de 5 à 15 cm selon l'endroit
où le conduit cystique rejoint le conduit hépatique commun. Le conduit cholédoque descend
derrière la partie supérieure (première portion) du duodénum et creuse une gouttière sur la face
postérieure de la tête du pancréas. Arrivé à gauche de la partie descendante (deuxième portion) du
duodénum, le conduit cholédoque entre en contact avec le conduit pancréatique principal (canal de
Wirsung). Les deux conduits pénètrent obliquement dans la paroi duodénale où ils s'unissent pour
former l’ampoule hépato-pancréatique (ampoule de Vater) qui est une dilatation à l'intérieur de la
papille duodénale majeure (grande caroncule). La partie distale de l'ampoule s'ouvre dans le
duodénum par la papille duodénale majeure (Fig. 22). La musculature circulaire qui entoure
l'extrémité distale du conduit cholédoque s'épaissit pour former le sphincter du conduit
cholédoque (sphincter cholédocien). Lorsqu'il se contracte, la bile ne peut plus passer dans
l'ampoule, ni dans le duodénum ; elle reflue alors dans le cholédoque et passe via le conduit
cystique dans la vésicule biliaire où elle est concentrée et entreposée.
Les artères du conduit cholédoque tirent leurs origines de : l'artère cystique, pour la partie
proximale du conduit, l'artère hépatique droite, pour la partie moyenne du conduit, l'artère
pancréatico-duodénale postéro-supérieure et l'artère gastro-duodénale, pour la portion
rétroduodénale du conduit.
Les veines de la partie proximale du conduit cholédoque et des conduits hépatiques pénètrent
directement dans le foie. La veine pancréatico-duodénale postéro-supérieure draine la partie
distale du conduit cholédoque et se jette dans la veine porte ou dans l'un de ses affluents.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 63
Les vaisseaux lymphatiques du conduit cholédoque se dirigent vers les nœuds lymphatiques
cystiques, voisins du col de la vésicule biliaire, le nœud du foramen épiploïque et les nœuds
hépatiques. Leurs vaisseaux efférents aboutissent aux nœuds lymphatiques cœliaques.
Vésicule biliaire
La vésicule biliaire (longue de 7 à 10 cm) repose dans la fosse de la vésicule biliaire (fossette
cystique) sur la face viscérale (inférieure) du foie. Cette fosse peu profonde se trouve à la jonction
des lobes droit et gauche du foie. Inférieurement, la vésicule biliaire contracte des rapports intimes
avec le duodénum. Du fait que le foie et la vésicule biliaire doivent être réclinés vers le haut pour
exposer la vésicule biliaire, au cours d'une approche antérieure (les atlas la décrivent souvent dans
cette position), il est facile d'oublier que sa position naturelle dans le corps est antérieure au
duodénum ; son col et le conduit cystique se trouvent immédiatement au-dessus du duodénum.
Conformée en poire, la vésicule biliaire a une capacité qui peut atteindre 50 ml de bile. Le
péritoine applique le corps et le col de la vésicule sur le foie, mais il entoure complètement son
fond. La face hépatique de la vésicule biliaire est fixée au foie par le tissu conjonctif de la capsule
fibreuse du foie (capsule de Glisson). La vésicule biliaire comprend trois parties:
Le fond : son extrémité élargie apparaît sous le bord inférieur du foie et siège généralement
sur la LMC à l'extrémité du 9e cartilage costal droit.
Le corps : entre en rapport avec la face viscérale du foie, le côlon transverse et la partie
supérieure (première portion) du duodénum.
Le col : étroit, effilé et dirigé vers la porte (hile) du foie ; il se coude en forme de « S » avant
de se prolonger par le conduit cystique.
Le conduit cystique (long de 3 à 4 cm) établit la connexion entre le col vésiculaire et le conduit
hépatique commun (Fig 25). La muqueuse du col présente un repli spiral (valvule spirale de
Heister. Le conduit cystique chemine entre les feuillets du petit épiploon, en général parallèlement
au conduit hépatique commun, puis il se joint à lui pour former le conduit cholédoque.
L'artère cystique irrigue à la fois la vésicule biliaire et le conduit cystique ; elle naît généralement
sur l’artère hépatique droite, dans l'angle ménagé par les conduits cystique et hépatique commun
(triangle cystico-hépatique). L'artère cystique est fréquemment sujette à des variations de son
origine et de son trajet.
Les veines cystiques, qui drainent le sang des conduits biliaires et du conduit cystique, pénètrent
directement dans le foie ou s'ouvrent dans la veine porte ou encore s'unissent aux veines qui
drainent les conduits hépatiques et la partie supérieure du conduit cholédoque. Les veines du fond
et du corps de la vésicule traversent directement la face viscérale du foie et se drainent dans les
sinusoïdes hépatiques. Il constitue un système porte supplémentaire (parallèle).
Les collecteurs lymphatiques de la vésicule biliaire aboutissent aux nœuds lymphatiques
hépatiques, le plus souvent après avoir franchi les nœuds lymphatiques cystiques voisins du col de
la vésicule. Les vaisseaux efférents de ces différents nœuds se dirigent vers les nœuds
lymphatiques cœliaques.
Les nerfs de la vésicule biliaire et du conduit cystique cheminent le long de l'artère cystique en
provenance du plexus cœliaque (fibres sympathiques et afférentes viscérales [douleur)), du nerf
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 64
vague (parasympathique) et du nerf phrénique droit (véritables fibres somatiques sensitives). La
stimulation parasympathique provoque des contractions de la vésicule biliaire et le relâchement
des sphincters de l'ampoule hépato-pancréatique (Vater). Toutefois, ces réponses sont
généralement stimulées par l'hormone cholécystokinine (CCK) produite par la paroi du duodénum
(en réponse à l'arrivée d'un repas riche en graisses) et circulant dans le courant sanguin.
Veine porte et anastomoses porto-systémiques
La veine porte est le vaisseau principal du système veineux porte. Elle se forme au-devant de la
VCI, postérieurement au col du pancréas (près du niveau de la vertèbre Ll et du plan
transpylorique), par l'union des veines mésentérique supérieure et splénique. Bien qu'il s'agisse
d'un vaisseau large, elle a un trajet court (7 à 8 cm), essentiellement situé dans le ligament hépato-
duodénal (petit épiploon). À l'approche du hile du foie, elle se divise en branches droite et gauche.
Les anastomoses porto-systémiques par lesquelles le système porte communique avec le système
veineux systémique, se forment dans la sous-muqueuse de l'œsophage inférieur, dans la sous-
muqueuse du canal anal, dans la région para-ombilicale et dans les régions postérieures (area nuda)
du foie. Lorsque la circulation porte à travers le foie est réduite ou obstruée à la suite d'une
maladie hépatique ou d'une compression physique par une tumeur, par exemple, le sang du tractus
digestif peut encore gagner la partie droite du cœur par la VCI grâce à ces voies collatérales. Ces
voies alternatives sont disponibles parce que la veine porte et ses branches collatérales n'ont pas de
valvules ; de ce fait le sang peut couler dans une direction inverse, vers la VCI.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 65
IIème Partie : L’APPAREIL RESPIRATOIRE
1. LE NEZ ET LES CAVITES NASALES
Le nez et les cavités nasales (fosses nasales) représentent la partie du tractus respiratoire supérieur
sus-jacente au palais dur ; les cavités nasales incluent les organes périphériques de l'olfaction
(odorat). Le nez et les cavités nasales sont divisés en cavités droite et gauche par le septum nasal.
Leurs fonctions sont l'olfaction, la respiration, la filtration des poussières, l'humidification de l'air
inspiré, la réception et l'élimination des sécrétions provenant des sinus paranasaux et des conduits
lacrymo-nasaux.
i. L’appendice nasal
L'appendice nasal (nez) est une partie saillante du visage ; son squelette est surtout cartilagineux.
Volumineuse, impaire et médiane qui se dispose à la manière d’un auvent au-dessus de l’entrée
des fosses nasale. La taille et la forme du nez varient considérablement, surtout en raison de
différences dans la morphologie des cartilages. Considéré dans une vue antérieure, le nez présente :
La racine : c’est l’attache supérieure du nez
L’apex : c’est la pointe du nez
Le dos du nez : c’est le bord antérieur arrondi, ralliant la racine et l’apex ; de profil, il peut
être droit, convexe, concave ou ondulé.
La narine externe : c’est l’ouverture externe du nez
L’arrête, c’est la partie supérieure du dos du nez recouvrant les os du nez
Morphologie
Configuration externe
Le nez a la forme d’une pyramide triangulaire à base inférieure. Il présente 3 faces, trois bords, un
sommet et une base.
Les faces : deux faces latérales et une postérieure. Les faces latérales sont planes,
triangulaires, inclinées vers les régions des joues. Fixes dans leurs moitiés supérieures,
elles sont mobiles dans leurs moitiés inférieures (ailes du nez). La face postérieure est
représentée par deux gouttières qui se confondent avec les deux fosses nasales.
Les bords : deux latéraux et un antérieur. Les bords latéraux forment avec les parties
avoisinantes de la face un sillon longitudinal qui prend successivement les noms de
nasopalpébral, nasogénien, nasolabial. Le bord antérieur ou dos du nez est représenté par
une ligne qui s’incline en avant et se termine par une saillie arrondie appelée lobule de nez
le dos du nez peut suivant le cas être rectiligne (nez droit), concave (nez retroussé),
convexe (nez aquilin).
Le sommet, il constitue l’espace inter sourcilier. On appelle nez grec, celui dont le bord
antérieur se continue directement avec la ligne du front sans former une dépression.
La base : elle nous présente une cloison médiane, (la sous cloison) et de chaque côté les
orifices des narines.
Structure anatomique du nez
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 66
Le nez se compose : d’un squelette, d’une couche musculaire, d’un revêtement extérieur et d’un
revêtement intérieur
Figure 27. Pyramide nasale.
1. Le squelette du nez comprend des os, des cartilages et une membrane fibreuse
Les os : sont composés des os propres du nez, de la branche montante du maxillaire
supérieure et la branche antérieure de son apophyse palatine.
Les cartilages : ils sont composés de 3 cartilages principaux dont le cartilage de la
cloison, les cartilages latéraux et le cartilage de l’aile du nez.
La membrane fibreuse comble tous les espaces laissés libres par les cartilages
précités.
2. La couche musculeuse comprend le muscle pyramidal, le muscle triangulaire du nez, le
muscle myrtiforme, le muscle dilatateur propre des narines, le muscle releveur commun de
l’aile du nez et de la lèvre supérieure
3. Le revêtement extérieur est représenté par la peau. Elle est doublée par une couche de tissu
cellulo-adipeux riche en glandes sébacées (tirer le vers du nez).
4. Le revêtement intérieur est représenté : en bas et en avant par la peau des narines, en haut
et en arrière par la muqueuse pituitaire ou muqueuse nasale, muqueuse olfactive qui revêt
sans s’interrompre les parois des fosses nasales
5. Les fosses nasales : au nombre de 2, l’une à droite et l’autre à gauche, représentent deux
long couloirs dirigés d’avant en arrière. On les subdivise en trois parties qui sont :
Les narines encore appelées ventricules des fosses nasales, occupent la partie
antérieure de ces cavités. Leur revêtement interne est formé par la peau et non la muqueuse
Les fosses nasales proprement dites, recouvertes par la muqueuse pituitaire
L’arrière cavité des fosses nasales ou narines internes ou choanes fait partie de la
portion supérieure du pharynx dite rhinopharynx
Les structures internes du nez pont 3 fonctions spécialisées. Elles réchauffent, humidifient et filtrent
l’air inspiré ; elles reçoivent les stimuli olfactif et elles constituent des caisses de résonnances
grandes et creuses qui modifient le timbre de la voix.
ii. Septum nasal
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 67
En partie osseux et en partie cartilagineux, le septum nasal divise le nez et la chambre du nez en
deux cavités nasales. Les constituants principaux du septum nasal sont la lame perpendiculaire de
l'os ethmoïde, le vomer et le cartilage du septum. La mince lame perpendiculaire de l'os ethmoïde
forme la partie supérieure du septum nasal ; y contribuent également quelque peu les crêtes
nasales des maxillaires et des os palatins.
Le cartilage du septum nasal (cartilage de la cloison) s'articule avec les bords du septum osseux à la
façon d'un assemblage à rainure et languette.
iii. Cavités nasales
Les cavités nasales (fosses nasales) droite et gauche sont séparées par le septum nasal. En avant,
elles s'ouvrent à l'extérieur par les narines. En arrière, elles s'ouvrent dans le nasopharynx par les
choanes. Les cavités nasales sont revêtues d'une muqueuse, sauf au niveau du vestibule du nez qui
possède un revêtement cutané.
La muqueuse nasale est solidement fixée au périoste et au périchondre du squelette nasal. Le
revêtement muqueux se prolonge dans toutes les cavités qui communiquent avec les cavités
nasales : le nasopharynx en arrière, les sinus para nasaux, en haut et latéralement, le sac lacrymal
et la conjonctive, vers le haut. Les deux tiers inférieurs de la muqueuse nasale tapissent la zone
respiratoire, tandis que son tiers supérieur tapisse la zone olfactive de la cavité nasale. L'air qui
passe dans la zone respiratoire est réchauffé et humidifié avant de poursuivre son trajet dans le
tractus respiratoire en direction des poumons. La zone olfactive contient l'organe périphérique de
l'odorat ; l'air y accède par le reniflement.
Parois de la cavité nasale
La cavité nasale possède un toit, un plancher et des parois médiale et latérale.
Le toit de la cavité nasale est étroit et incurvé, sauf au niveau de son extrémité postérieure ;
on peut le subdiviser en trois parties (fronto-nasale, ethmoïdale et sphénoïdale) selon les os qui le
constituent.
Le plancher de la cavité nasale, plus large que le toit, est formé par le processus palatin du
maxillaire et par la lame horizontale de l'os palatin.
La paroi médiale de la cavité nasale est représentée par le septum nasal.
La paroi latérale de la cavité nasale est irrégulière en raison de la présence de trois
excroissances incurvées, les cornets nasaux, se projetant vers le bas comme des rouleaux.
Caractéristiques de la cavité nasale
En s'incurvant avec une convexité inféro-médiale, les cornets nasaux (supérieur, moyen et
inférieur) sont suspendus comme des petits rideaux. Les cornets (L. coquilles) sont des structures
très circonvoluées ressemblant à des rouleaux ; leur grande surface permet des échanges de chaleur.
Chaque cornet osseux délimite latéralement un récessus ou méat (simple ou multiple) formant une
voie de passage dans la cavité nasale. La cavité nasale est donc divisée en cinq passages : l'un
postéro-supérieur, le récessus sphéno-ethmoïdal, trois situés latéralement, les méats nasaux
(supérieur, moyen et inférieur) et un cinquième situé médialement, le méat nasal commun, dans
lequel s'ouvrent les quatre autres. Le cornet inférieur est le plus long et le plus large des cornets
nasaux ; il est constitué d'un os indépendant (de même nom, le cornet inférieur) revêtu d'une
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 68
muqueuse qui contient de gros espaces vasculaires pouvant se dilater pour contrôler le calibre de la
cavité nasale. En cas d'infection ou d'irritation, la muqueuse peut se congestionner rapidement et «
boucher le nez » de ce côté.
Le récessus sphéno-ethmoïdal est situé au-dessus et en arrière du cornet supérieur ; c'est un espace
dans lequel s'ouvre le sinus sphénoïdal. Le méat nasal supérieur est un passage étroit entre les
cornets supérieur et moyen ; on y observe un ou plusieurs orifices de cellules ethmoïdales
postérieures. Le méat nasal moyen est plus long et plus profond que le supérieur.
Le méat nasal inférieur forme un passage horizontal situé en dessous et latéralement par rapport au
cornet nasal inférieur. Le conduit lacrymo-nasal qui draine les sécrétions lacrymales à partir du sac
lacrymal s'ouvre dans la partie antérieure de ce méat. Le méat nasal commun correspond à la
partie médiale de la cavité nasale située entre les cornets et le septum nasal ; le récessus
sphénoethmoïdal et les trois méats s'y ouvrent.
iv. Vascularisation et innervation du nez et des cavités nasales
Les artères des parois médiale et latérale de la cavité nasale ont cinq sources pour origine :
l’artère ethmoïdale antérieure (branche de l'artère ophtalmique).
L'artère ethmoïdale postérieure (branche de l'artère ophtalmique).
L'artère sphéno-palatine (branche de l'artère maxillaire).
L'artère grande palatine (branche de l'artère maxillaire).
La branche septale de l'artère labiale supérieure (branche de l'artère faciale).
Un riche plexus veineux sous-muqueux occupe la partie profonde de la muqueuse nasale ; il est
drainé vers les veines sphéno-palatine, faciale et ophtalmiques. Ce plexus est l'un des éléments
importants du système thermorégulateur du corps ; il permet des échanges caloriques et réchauffe
l'air avant qu'il n'entre dans les poumons. Le sang veineux de l'appendice nasal est principalement
drainé vers la veine faciale par l'intermédiaire des veines angulaire et nasales latérales.
En ce qui concerne son innervation, la muqueuse nasale peut être divisée en deux portions,
postéro-inférieure et antéro-supérieure, par une ligne oblique passant approximativement par la
pointe du nez et le récessus sphéno-ethmoïdal.
L'innervation de la partie postéro-inférieure est principalement assurée par le nerf
maxillaire, par l'intermédiaire du nerf naso-palatin pour le septum nasal et des branches
nasales latérales postérosupérieure et inférieure du nerf grand palatin, pour la paroi latérale.
L'innervation de la partie antéro-supérieure est assurée par le nerf ophtalmique (NC V1) par
l'intermédiaire des nerfs ethmoïdaux antérieur et postérieur, branches du nerf naso-ciliaire.
La majeure partie de l'appendice nasal (dos et pointe) est également innervée par le NC V1,
mais les ailes du nez sont innervées par les branches nasales du nerf infra-orbitaire (NC V2).
Uniquement impliqués dans l'odorat, les nerfs olfactifs prennent leur origine dans les cellules
neurosensorielles de l'épithélium olfactif tapissant la partie supérieure des parois septale et latérale
de la cavité nasale. Les prolongements centraux de ces cellules (qui forment le nerf olfactif)
traversent la lame criblée et se terminent dans le bulbe olfactif.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 69
2. LES SINUS PARANASAUX
Les sinus para nasaux sont des extensions remplies d'air de la partie respiratoire des cavités nasales
dans les os du crâne adjacents : l'os frontal, l'os ethmoïde, l'os sphénoïde et les maxillaires. Leurs
noms correspondent à l'os dans lequel ils se trouvent.
i. Sinus frontaux
Les sinus frontaux se situent entre les lames (tables) externe et interne de l'os frontal, en arrière
des arcades sourcilières et de la racine du nez. On décèle habituellement leur présence chez
l'enfant dès l'âge de 7 ans. Chaque sinus frontal se prolonge inférieurement par un conduit fronto-
nasal qui débouche dans l’infundibulum ethmoïdal ; celui-ci s'ouvre dans le méat nasal moyen.
Les sinus frontaux sont innervés par des branches des nerfs supra-orbitaires (NC V1).
ii. Cellules ethmoïdales
Les cellules ethmoïdales (sinus ethmoidal) sont de petites invaginations de la muqueuse des méats
nasaux moyen et supérieur dans l'os ethmoïde, entre la cavité nasale et l'orbite. Les cellules
ethmoïdales antérieures s'ouvrent directement ou indirectement dans l'infundibulum du méat
moyen. Les cellules ethmoïdales moyennes s'ouvrent directement dans le méat moyen ; elles sont
parfois dénommées « cellules bullaires » car ce sont elles qui forment la bulle ethmoïdale, un
renflement qui longe le bord supérieur de l'hiatus semi-lunaire. Les cellules ethmoïdales
postérieures s'ouvrent directement dans le méat supérieur. Les cellules ethmoïdales sont innervées
par les branches ethmoïdales antérieure et postérieure du nerf naso-ciliaire (NCV1).
iii. Sinus sphénoïdaux
Situés dans le corps de l'os sphénoïde, les sinus sphénoïdaux peuvent s'étendre dans les ailes de cet
os. Ils sont séparés de manière asymétrique par un septum Cette importante pneumatisation est
responsable de la fragilité de l'os sphénoïde. En outre, les sinus ne sont séparés d'importantes
structures avoisinantes que par de minces parois osseuses ; c'est notamment le cas pour les nerfs
optiques, le chiasma optique, l'hypophyse, les artères carotides internes et les sinus caverneux.
Chez certaines personnes, plusieurs cellules ethmoïdales envahissent l'os sphénoïde, ce qui donne
naissance à des sinus sphénoïdaux multiples qui s'ouvrent séparément dans le récessus
sphénoethmoïdal. Les sinus sphénoïdaux sont irrigués par les artères ethmoïdales postérieures et
innervés par les nerfs ethmoïdaux postérieurs.
iv. Sinus maxillaires
Les sinus maxillaires sont les plus volumineux sinus para nasaux. Ils occupent les corps des
maxillaires et communiquent de chaque côté avec le méat nasal moyen.
L'apex du sinus maxillaire s'étend en direction de l'os zygomatique dans lequel il pénètre
même assez souvent.
La base du sinus maxillaire forme la partie inférieure de la paroi latérale de la cavité nasale.
Le toit du sinus maxillaire est formé par le plancher de l'orbite.
Le plancher du sinus maxillaire est formé par la partie alvéolaire du maxillaire. Il est
fréquent de voir les racines des dents maxillaires, en particulier celles des deux premières molaires,
déterminer des saillies coniques sur le plancher du sinus.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 70
Chaque sinus maxillaire présente une ou plusieurs ouvertures, l'ostium (ou les ostiums)
maxillaire(s), dans l'hiatus semi-lunaire du méat moyen de la cavité nasale.
Les artères du sinus maxillaire proviennent principalement des branches alvéolaires supérieures de
l'artère maxillaire ; toutefois, le plancher du sinus est irrigué par des branches des artères palatine
descendante et grande palatine. L'innervation du sinus maxillaire est assurée par les nerfs
alvéolaires supérieurs antérieur, moyen et postérieur, branches du nerf maxillaire.
3. LE PHARYNX (voir partie digestive)
4. LE LARYNX
Le larynx est un court passage reliant le pharynx à la trachée. Partie supérieure hautement
différenciée du tube aérifère, le larynx est l’organe essentiel de la phonation. Il est situé à la partie
antérieure et médiane du cou, en avant des 4e, 5e, et 6e vertèbres cervicales. Il est constitué par un
ensemble complexe des cartilages, des ligaments et des muscles revêtus sur leurs faces profondes
par une muqueuse qui continue les muqueuses buccales et pharyngées.
Généralités
Situation
Organe impair et médian, le larynx est situé à la partie moyenne de la gaine viscérale du cou, au
voisinage des organes suivants : au-dessus de la trachée qu’il surmonte, en avant du pharynx, dans
la cavité duquel il bombe et avec lequel il communique, en arrière du corps thyroïde et au-dessous
de l’os hyoïde et de la base de la langue
Constitution anatomique
Le larynx est un organe complexe formé par les éléments suivants :
Un squelette cartilagineux
Une série des ligaments et articulations qui réunissent entre elles les pièces cartilagineuses
Des muscles assurant la mobilité de certains cartilages
Une muqueuse qui tapisse intérieurement la cavité laryngée
Le squelette cartilagineux
La paroi du larynx est soutenue par 9 pièces de cartilages. 3 sont pairs et 3 sont impairs.
Les trois pièces impaires sont le cartilage thyroïde, le cartilage cricoïde et l’épiglotte. Les trois
cartilages pairs sont les cartilages aryténoïdes, les cartilages corniculés et les cartilages
cunéiformes. De ces derniers, les cartilages aryténoïdes sont les plus importants car ils influencent
la position et la tension des cordes vocales.
Le cartilage thyroïde
Plus volumineux, il forme sous les téguments, une saillie plus nette chez l’homme que chez la
femme, dite « pomme d’Adam ». il comprend deux plaques soudées de cartilage hyalin qui
forment la paroi antérieure du larynx et qui lui, donnent sa forme triangulaire.
Le cartilage cricoïde
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 71
C’est un anneau des cartilages qui forment la paroi inférieure du larynx. Il est attaché au premier
anneau des cartilages de la trachée. Sur le plan clinique, on l’utilise comme point de repère pour
réaliser une ouverture trachéale dans le cas d’urgence. C’est la trachéotomie.
Figure 28. Squelette du larynx
L’épiglotte
C’est une grosse pièce de cartilage élastique en forme de feuille. La « tige de l’épiglotte » est
attachée au bord antérieur du cartilage thyroïde, mais la feuille elle-même n’est pas attachée et
peut se déplacer de haut en bas comme une trappe, un couvercle. Durant la déglutition, le larynx
se soulève. La partie libre de l’épiglotte se rabat sur la glotte et la ferme. La glotte est formée
d’une paire de replis, les plis vocaux ou vraies cordes vocales et d’un espace dit fente de la glotte,
située entre les cordes vocales. De cette façon, le larynx peut se fermer et les aliments solides et
liquides qui sont dirigés vers l’œsophage, ne peuvent pas pénétrer dans le larynx et la trachée.
Lorsqu’un corps étranger alimentaire ou non pénètre dans le larynx, un réflexe de toux se
manifeste afin de l’expulser.
Les cartilages aryténoïdes
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 72
En forme de pyramides constituées de cartilages hyalins, ils sont situés au niveau du bord
supérieur et postérieur du cartilage cricoïde. Il s’attache aux cordes vocales et aux muscles
pharyngiens intrinsèques et peuvent par leurs actions entrainer les mouvements des cordes vocales.
Les cartilages corniculés
Ce sont des pièces de cartilages élastiques en forme de cornes. Ils sont situés à la pointe de chaque
cartilage aryténoïde
Les cartilages cunéiformes
Ce sont des pièces de cartilages élastiques en forme de massue ou de nodules enchaînées dans les
replis aryténo-épiglottiques, en avant des cartilages corniculés. Ils sont inconstants et de très
petites dimensions.
Les articulations du larynx
Les différentes pièces cartilagineuses du squelette laryngé sont unie entre elles et aux autres
formations voisines par 3 types d’éléments : les articulations intrinsèques, les ligaments
intrinsèques et les ligaments extrinsèques.
Les articulations intrinsèques du larynx
Elles sont au nombre de 3 : les articulations crico-thyroïdiènnes, les articulations
cricoaryténoïdiènnes et les articulations ary-corniculées.
Les ligaments intrinsèques
Ils comprennent la membrane crico-thyroïdienne, le ligament thyro-épiglottique, le ligament jugal
et la membrane élastique du larynx différenciée en ligament thyro-aryténoïdien et en ligament
aryténo-épiglottique.
Les ligaments extrinsèques
Ils relient le squelette cartilagineux du larynx à l’os hyoïde et la trachée. Ils comprennent
essentiellement la membrane crico-trachéale, la membrane thyro-hyoïdiènne et la membrane hyo-
épiglottique.
Les muscles du larynx
Nous ne citons que les muscles intrinsèques qui prennent toutes leurs insertions sur les cartilages du
larynx. Ils sont au nombre de 11 dont 5 muscles pairs et 1 muscle impair.
Les muscles pairs sont : le crico-thyroïdien, le crico-aryténoïdien postérieur, le
cricoaryténoïdien latéral, le thyro-aryténoïdien et l’aryténo-épiglottique.
Le muscle impair est l’interaryténoïdien
Configuration interne du larynx
La muqueuse laryngée
Elle tapisse toute la partie du larynx située dans la concavité du cartilage thyroïde ; elle se
continue en bas avec la muqueuse trachéale, en arrière avec la muqueuse linguale. L’épithélium
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 73
qui tapisse le larynx sous les cordes vocales est un épithélium cylindrique pseudo stratifié cilié. Il
comprend des cellules cylindriques ciliées, des cellules caliciformes et des cellules basale ; son
revêtement à mucus assure l’humidification permanente de la muqueuse et aide à retenir les
poussières qui n’ont pas été éliminées par les voies respiratoires supérieures ; les cils balaient le
mucus et les poussières engluées vers le haut
La cavité laryngée
Vu intérieurement, le larynx nous présente une zone moyenne rétrécie, la glotte, avec deux zones
plus spacieuses, l’une sus glottique et l’autre sous glottique.
1. L’étage sus-glottique :
Appelé vestibule laryngé, il est délimité par 4 parois qui sont :
La paroi antérieure concave, formée par la glotte
Les parois latérales formées par les replis aryténo-épiglottiques ou plis vestibulaires et
par les cordes vocales supérieures ou fausses cordes vocales
La paroi postérieure est formée par les aryténoïdes et l’espace inter aryténoïdien
2. L’étage glottique
Le plus complexe, assurent l’essentiel de la fonction phonatoire du larynx ; il présente d’abord une
fente sagittale, la GLOTTE, limitée latéralement par les cordes vocales. Les cordes vocales sont de
chaque côté au nombre de deux : l’une supérieure, l’autre inférieure
Les cordes vocales supérieures
Encore appelées fausses cordes vocales ou plis vestibulaires, ce sont des bandelettes
membraneuses revêtue de muqueuse qui adhère en avant au cartilage thyroïde et en arrière au
cartilage aryténoïde et latéralement au repli aryténo-épiglottique. Elle s’écartent l’une de l’autre en
arrière pour délimiter un triangle à sommet antérieur
Les cordes vocales inférieures
Encore appelées cordes vocales vraie, elles sont située environ 3mm au-dessous des précédentes.
Elles sont tendues de l’angle antérieur du cartilage thyroïde dit concavité laryngé, à la paroi
postérieure, au niveau de l’apophyse vocale des aryténoïdes. Elles sont épaisses, prismatiques et
jouent un rôle important dans la phonation.
La glotte
Fente médiane, située à la partie moyenne du larynx, elle est limitée par le bord libre des cordes
vocales inférieures et la face interne des aryténoïdes.
3. L’étage sous glottique
Il est formé en bas par l’anneau du cricoïde et en haut par la face inférieure des cordes vocales
inférieures
Vascularisation et innervation
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 74
Artères du larynx. Le larynx est irrigué par les artères laryngées, branches des artères
thyroïdiennes supérieures et inférieures. L'artère laryngée supérieure accompagne la branche interne
du nerf laryngé supérieur et traverse avec lui la membrane thyro-hyoïdienne pour se
distribuer à la face interne du larynx. L'artère crico-thyroïdienne, une petite branche de l'artère
thyroïdienne supérieure, irrigue le muscle crico-thyroïdien. L'artère laryngée inférieure, une
branche de l'artère thyroïdienne inférieure, accompagne le nerf laryngé inférieur (partie terminale
du nerf laryngé récurrent) et se distribue à la muqueuse et aux muscles de la partie inférieure du
larynx.
Veines du larynx. Les veines laryngées accompagnent les artères homonymes. Habituellement, la
veine laryngée supérieure est un affluent de la veine thyroïdienne supérieure qui elle-même se
jette dans la VJI. La veine laryngée inférieure rejoint soit la veine thyroïdienne inférieure, soit le
plexus des veines thyroïdiennes qui se trouve sur la face antérieure de la trachée et est drainé par
la veine brachio-céphalique gauche.
Lymphatiques du larynx. Les vaisseaux lymphatiques laryngés qui drainent le territoire sus-jacent
aux plis vocaux (étage sus-glottique) accompagnent l'artère laryngée supérieure à travers la
membrane thyro-hyoïdienne et aboutissent aux nœuds lymphatiques cervicaux profonds
supérieurs (ganglions supérieurs de la chaîne jugulaire interne). Les collecteurs qui drainent le
territoire sous-jacent aux plis vocaux (étage sous-glottique) rejoignent les nœuds lymphatiques
prétrachéaux ou paratrachéaux dont les vaisseaux efférents aboutissent aux nœuds lymphatiques
cervicaux profonds inférieurs.
Nerfs du larynx. Les nerfs du larynx sont, de chaque côté, les nerfs laryngés supérieur et inférieur,
issus du nerf vague (NC X).
Le nerf laryngé supérieur naît du ganglion vagal inférieur. Le nerf se divise, au sein de la gaine
carotidienne, en deux branches terminales : le nerf laryngé interne (sensitif et autonome) et le nerf
laryngé externe (moteur).
Le nerf laryngé inférieur est la continuation du nerf laryngé récurrent, une branche du nerf vague.
Il se divise en branches antérieure et postérieure qui accompagnent l'artère laryngée inférieure
dans le larynx. Il innerve tous les muscles intrinsèques du larynx, à l'exception du crico-thyroïdien
et est le principal nerf moteur du larynx. Toutefois, il fournit également des fibres sensitives à la
muqueuse de la cavité infraglottique.
Chaque nerf laryngé inférieur est anastomosé avec le nerf laryngé interne par l'intermédiaire de
l'anse de Galien.
Complément : la phonation
Lorsque les muscles intrinsèques du larynx se contractent, ils exercent une traction sur les
ligaments élastiques et étirent les cordes vocales dans les voies respiratoires. La glotte se retrouve
donc rétrécie. Lorsque l’air provenant de la trachée entre en contact avec les cordes vocales vraies,
celles-ci vibrent et produisent des, ondes sonores qui se propagent vers le pharynx, le nez et la
bouche. Plus la pression de l’air est forte, plus le son est intense. La hauteur du son est donc réglée
par la tension des cordes vocales. Le son est produit par la vibration des cordes vocales ; toutefois
d’autres structures sont nécessaires pour que le son soit transformé en paroles. Le pharynx, la
bouche, les cavités nasales et les sinus paranasaux, jouent tous le rôle de caisses de résonnance et
donnent à la voix humaine ses caractéristiques individuelles
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 75
5. LA TRACHEE ET LES BRONCHES
La voie respiratoire sous-laryngée forme l'arbre trachéo-bronchique. Le conduit trachéobronchique
comprend deux segments : la trachée et les bronches
a. LA TRACHEE
Généralités
Elle est appelée trachée artère et constitue un conduit résistant qui est à la fois fibro-musculaire et
cartilagineux et qui est compris entre le larynx et l’origine des bronches. Elle achemine l'air de et
vers les poumons et son épithélium assure la propulsion vers le pharynx des débris enrobés de
mucus pour être expulsés par la bouche.
Morphologie
Extérieurement, la trachée se présente sous la forme d’un conduit cylindrique semi rigide, aplati
sur sa face postérieur et l’aspect annelé. Elle apparaît constituée par la superposition d’anneau
cartilagineux incomplet, ouvert en arrière et réunis entre eux par une membrane fibreuse, qui en
arrière forme entièrement la paroi. La couche cartilagineuse comprend 16 à 20 anneaux
incomplets de cartilages hyalins ressemblant à la lettre « C ». Ces anneaux sont empilés les uns sur
les autres. La partie ouverte « C » fait face à l’œsophage et permet à celui-ci de s’étendre dans la
trachée durant la déglutition. La forme et le volume de la trachée est modifiée au cours des
mouvements respiratoires. Normalement la membrane postérieure est invaginée à l’intérieure de la
lumière du conduit où elle forme un bourrelet, les extrémités libres de chaque anneau viennent
presque au contact l’une de l’autre en expiration forcée ou au cours de la toux, la trachée se dilate,
la membrane postérieure se déplisse et le conduit prend alors sa forme classique en demi cylindre,
à face postérieure plane.
limites
Elle s’étend de la C6 à la T5. Elle occupe tour à tour le cou et le thorax. Légèrement oblique
d’avant en arrière, presque rectiligne, la trachée est extensible, élastique et mobile
Dimensions
En moyenne, la longueur est de plus ou moins 12 cm, le diamètre est de 2.5 cm
Situations et moyens de fixités
Elles varient suivant qu’il s’agit de son segment cervical ou de son segment thoracique
Le segment cervical : la trachée cervicale est contenue dans la gaine viscérale du cou ; elle a une
situation relativement superficielle dans la partie antérieure et inférieure du cou. C’est un organe
impair, situé légèrement à droite de la ligne médiane, elle est lacée immédiatement en avant de
l’œsophage, dans la concavité du corps thyroïde en arrière des muscles sous hyoïdiens.
Comme moyens de fixité, ce segment de la trachée est maintenu en place avant tout par sa
continuité avec le larynx, ensuite par son adhérence à l’œsophage et au corps thyroïde et enfin par
les extensions de la gaine viscérale du cou à l’aponévrose pré vertébrale.
Le segment thoracique : La trachée thoracique est contenue dans le médiastin moyen. Elle fait
suite au segment cervical au niveau de l’orifice supérieur du thorax, à la hauteur du bord supérieur
du sternum. Ces moyens de fixités sont représentés d’abord par sa continuité avec la trachée
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 76
cervicale et le pharynx, par son adhérence à l’œsophage et à la crosse aortique et par le ligament
triangulaire.
Structure
La trachée est constituée par une armature cartilagineuse formée d’anneaux incomplets ouverts en
arrière. Ces anneaux sont contenus dans un dédoublement d’une lame fibreuse tubulaire qui à la
face postérieure forme la lame trachéale et qui sur le reste de la circonférence trachéale, réuni les
différents anneaux en forme de ligament inter annulaire. Au niveau de la face postérieure, en avant
de la membrane trachéale se trouve des fibres musculaires lisses qui constituent le muscle trachéal.
L’ensemble de cette armature est revêtue sur sa surface superficielle par un adventice très mince,
sur sa face profonde par une muqueuse très mince, lisse de type respiratoire à cellules ciliées,
contenant de très nombreuses glandes séreuses ou séro-muqueuses.
Les rapports de la trachée
Ils varient aussi suivant qu’il s’agit de la trachée cervicale ou de la trachée thoracique. La trachée
cervicale est en rapport avec les organes suivants :
En avant : l’isthme de la thyroïde, les veines et les artères thyroïdiennes, les muscles
sternothyroïdiens et sternohyoïdiens et avec le tronc veineux brachiocéphalique gauche.
En arrière : avec l’œsophage
Latéralement ou sur les côtés avec les lobes latéraux de la thyroïde, les nerfs récurrents et
avec le paquet vasculo-nerveux du cou
La trachée thoracique est en rapport avec les organes suivants :
En avant : avec le tronc veineux brachiocéphalique gauche, les muscles sternothyroïdien et
le sternum, en bas avec la crosse aortique et les troncs qui s’en détachent
En arrière avec l’œsophage
Sur le côté gauche : avec la plèvre médiastinale gauche, le nerf récurent gauche et la crosse
aortique
Sur le côté droit : avec la plèvre médiastinale droite, la veine cave supérieure, la grande
veine azygos
Au niveau de sa bifurcation, la trachée entre en contact avec la face postérieure de l’artère
pulmonaire
Un traumatisme de la trachée affecte souvent l'œsophage qui lui adhère intimement.
Vascularisation et innervation
Les artères de la trachée proviennent des artères thyroïdiennes, thymiques et bronchiques gauche.
Les veines de la trachée aboutissent par l’intermédiaire de troncs collecteurs aux veines
œsophagiennes et thyroïdiennes
Les lymphatiques constituent 2 réseaux muqueux et sous-muqueux et aboutissent aux ganglions
périoesophagiens
Les nerfs issus du vague et du sympathique, se distribuent à la muqueuse, aux muscles et aux
glandes.
b. LES BRONCHES
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 77
La trachée se divise, à l’angle sternal, en bronches souche droite, qui se rend vers le poumon droit
et en bronche souche gauche qui se dirige vers le poumon gauche
Morphologie
Tout comme la trachée, les bronches souches contiennent des anneaux cartilagineux incomplets et
elles sont tapissées d’une muqueuse formée par un épithélium cylindrique pseudostratifié cilié.
La bifurcation trachéale a une disposition asymétrique. En effet, la bronche souche droite a une
direction presque verticale, elle est plus courte et plus large que la bronche souche gauche qui est
au contraire presque horizontale et de calibre plus réduit. En plus, la bifurcation est déviée du côté
droit par la présence de la crosse aortique. Par conséquent la bronche souche droite se trouve
presque dans le prolongement de l’axe trachéal, ce qui explique qu’elle soit le siège d’élection des
corps étrangers aspirés dans les voies respiratoires inférieurs
Subdivision
La bronche souche droite s’étend depuis la bifurcation trachéale en dedans jusqu’à l’origine de sa
première collatérale lobaire supérieure droite en dehors. Elle donne également naissance à la
bronche lobaire moyenne et à la bronche lobaire inférieure. La bronche souche gauche s’étend
depuis la bifurcation trachéale jusqu’à l’origine de sa première collatérale, la bronche lobaire
supérieure gauche. Elle donne naissance également à la bronche lobaire inferieure gauche
Ainsi donc, à l’endroit où elles pénètrent dans le poumon, les bronches souches se divisent pour
former les bronches plus petites : les bronches lobaires ou secondaires, une pour chaque lobe
pulmonaire (le poumon droit possède trois lobes et le poumon gauche deux). Les bronches
lobaires se ramifient à leur tour et forment les bronches encore plus petites, les bronches
segmentaires ou tertiaires qui se divisent successivement et il existe vingt à vingt-cinq
subdivisions de l'arbre bronchique pour aboutir aux bronchioles. Les bronchioles se ramifient et
forment les bronchioles terminales. Chaque bronchiole terminale donne naissance à plusieurs
générations de bronchioles respiratoires et chaque bronchiole respiratoire est à l'origine de 2 à 11
canaux alvéolaires ; ceux-ci donnent naissance à 5 ou 6 sacs alvéolaires bordés d'alvéoles. Ce
réseau de ramification en provenance de la trachée ressemble aux branches d’un arbre ; on
l’appelle souvent l’arbre bronchique. Les subdivisions ou ramifications bronchiques entrainent
plusieurs changements structuraux:
1) l’épithélium cylindrique pseudo stratifié cilié se transforme en épithélium cubique pseudo
stratifié non cilié dans les bronchioles terminales.
2) Les anneaux de cartilages incomplets des bronches souches sont progressivement remplacés
par des plaques de cartilages qui finissent par disparaître dans les bronchioles
3) Les anneaux et les plaques de cartilage disparaissent alors que la quantité de muscle lisse
augmente. Les muscles lisses encerclent la lumière des bronchioles respiratoires et sa
contraction est commandée par le système le SNA et diverses substances chimiques.
L’histamine provoque la constriction des bronchioles, l’adrénaline et les β-mimétiques en
général, entrainent leur dilatation. Ainsi, Dans la crise d’asthme, les muscles lisses des
bronchioles se contractent, entrainant la réduction du diamètre de voies aériennes
supérieures, le spasmeet même leur fermeture.
6. LES VISCERES RESPIRATOIRES DE LA CAVITE THORACIQUE
Ce sont les poumons avec leurs cavités pleurales.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 78
GENERALITES
A l’intérieur du thorax, les parties latérales situées de chaque côté du médiastin forment les deux
cavités pleuro-pulmonaires, tapissées par la plèvre et occupée par les poumons. A droite comme à
gauche, les cavités pleuro-pulmonaires sont limitées :
En bas par la face supérieure convexe du diaphragme
En avant, en arrière et latéralement par la face profonde des côtes et les espaces
intercostaux, tapissés par le fascia endothoracique
En dedans par les organes médiatisnaux d’où partent le pédicule pulmonaire
Au niveau de l’orifice supérieure du thorax, la cavité pleuro-pulmonaire dépasse les limites
de la cage thoracique et vient former au-dessus de la première côte le dôme pleural qui
constitue le plancher de la région sus claviculaire ; à cet endroit, on trouve un
épaississement du tissus cellulaire médiastinale et du fascia endothoracique qui constitue le
diaphragme cervico-thoracique de BOURGERY. Les cavités pleurales sont revêtues d’une séreuse
appelée la plèvre qui comprend deux feuillets, l’un viscéral et l’autre pariétal :
Le feuillet pariétal se fixe contre les parois du thorax dont il est séparé par une couche de
tissu cellulaire épais dit fascia endothoracique
Le feuillet viscéral adhère intimement au poumon dont il est séparé par une fine couche
celluleuse sous pleurale.
Les feuillets pariétaux et viscéraux se poursuivent l’un en face de l’autre de façon continue. Les
deux feuillets pleuraux délimitent une cavité dite cavité pleurale qui est normalement virtuelle et
qui contient une mince couche liquidienne lubrifiante. La cavité pleurale n’apparaît réellement que
lors de la pénétration accidentelle, pathologique ou thérapeutique d’air ou de liquide entre ses
deux feuillets : exemple en cas de pneumothorax, pleurésie, hémothorax. Les deux poumons
occupent chacun l’une des deux cavités pleurales. Ils constituent des organes pairs mais
asymétriques, destinées à assurer l’hématose et rattachés au médiastin par les éléments du pédicule
pulmonaire. Ils sont divisés en lobes ; 3 pour le poumon droit et 2 pour le poumon gauche. Les
lobes sont subdivisés en segments broncho-pulmonaires dont on trouve 10 dans chaque poumon.
Chaque segment broncho-pulmonaire est à son tour subdivisé en un grand nombre de lobules. Le
lobule présente l’unité anatomique et fonctionnelle de base du poumon.
a. LES PLEVRES
Au nombre de deux, l’une à droite, l’autre à gauche, les plèvres sont des séreuses à double feuillet
qui tapissent la face profonde des parties latérales de la cage thoracique et enveloppe chacun des
deux poumons. Comme toute séreuse, chacune des plèvres présente deux feuillets, l’un viscéral et
l’autre pariétal.
1) La plèvre viscérale
Elle tapisse toute la surface du poumon sauf une partie de sa face médiastinale où elle recouvre le
hile pulmonaire et s’étend sur les éléments du pédicule pulmonaire pour devenir plèvre pariétale.
La plèvre viscérale tapisse également le fond des scissures pulmonaires qui séparent entre eux les
différents lobes du poumon. La plèvre viscérale est unie au parenchyme pulmonaire par une mince
couche de tissu cellulaire sous pleurale.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 79
2) La plèvre pariétale
Elle tapisse quasi entièrement la face profonde des parties latérales, extra médiastinales de la
cavité thoracique. Elle s’unit à la paroi par l’intermédiaire d’une couche cellulaire épaisse dite
fascia endothoracique. En raison de la forme de la cage thoracique, on divise la plèvre pariétale en
4 segments qui sont : La plèvre costale, la plèvre diaphragmatique, la plèvre médiastinale et la
plèvre cervicale.
La plèvre cervicale ou dôme pleural : en haut la plèvre pariétale est unie au fascia
endothoracique qui se densifie de façon considérable au-dessus de l’orifice supérieur du
thorax et constitue le diaphragme cervico-thoracique de BOURGERY qui bombe audessus du plan
de la première côte pour former le dôme pleural, plancher de la région sus
claviculaire.
La plèvre costale : elle tapisse la face profonde du sternum, des côtes et des espaces
intercostaux jusqu’aux articulations costo-vertébrales dont elle est séparée par une couche
épaisse de fascia endothoracique
La plèvre diaphragmatique : plus mince que la plèvre costale, elle est adhérente à la face
supérieure des coupoles diaphragmatiques. A gauche, elle laisse libre la partie du
diaphragme destinée à l’insertion du péricarde. A droite, elle reste en dehors de l’orifice de
la VCI. A droite comme à gauche, elle se réfléchi en dedans pour devenir plèvre
médiastinale et en dehors pour devenir plèvre costale dans les sinus costodiaphragmatiques où elle
constitue le cul de sac costo-diaphragmatique.
La plèvre médiastinale : plus mince que la plèvre costale, elle tapisse les faces latérales du
médiastin et elle forme un manchon séreux autour des éléments du pédicule pulmonaire.
Au-dessus des pédicules pulmonaires, la plèvre s’étend sans interruption, de la colonne
vertébrale dorsale au sternum. Au-dessous du pédicule pulmonaire, la plèvre s’adosse à elle-
même pour constituer le ligament triangulaire du poumon. Elle entre en rapport avec les
organes suivants :
A droite avec l’œsophage, le tronc artériel brachiocéphalique, la trachée, la VCS, la grande
veine azygos, le péricarde et le nerf phrénique droit
A gauche avec l’œsophage, l’aorte, le péricarde et le nerf phrénique gauche.
3) Les culs de sac pleuraux
Les différents segments, costales, diaphragmatiques et médiastinales de la plèvre pariétale
forment en se réunissant entre eux un certain nombre des culs de sacs qui sont de chaque côté :
Le cul de sac latéro-vertébral qui suit une direction verticale le long des gouttières costo-
vertébrale
Le cul de sac médiastino-costal antérieur ou cul de sac retrosternal qui s’étend en hauteur
de l’articulation sternoclaviculaire jusqu’au 7e cartilage costal
Le cul de sac médiastino-diaphragmatique qui s’étend de la face postéro-inférieure du
sternum jusqu’au 11e espace intercostal
Le cul de sac inférieur ou costo-diaphragmatique qui s’étend du cartilage de la 7e côte en
avant jusqu’au col de la 12e côte en arrière. Il suit le sinus costo-diaphragmatique
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 80
4) La ligne de réflexion de la plèvre et le ligament triangulaire
La ligne de réflexion est formée par la jonction de la plèvre viscérale et de la plèvre pariétale, au
niveau de la face médiastinale du poumon.
b. LES POUMONS
Organes pairs et dissymétriques, situés à, l’intérieur de chacune des deux cavités pleurales, les
poumons sont les éléments essentiels de l’appareil respiratoire et ils sont les sièges des
importantes fonctions destinées à assurer l’hématose. Ils sont séparés l’un de l’autre par le cœur et
d’autres structures du médiastin
CARACTERES GENERAUX DE DEUX POUMONS
Situation
Les poumons sont situés dans la partie latérale de la cavité thoracique de la part et d’autre du
médiastin auquel ; ils sont reliés par les différents éléments du pédicule pulmonaire. Ils sont
enveloppés par le feuillet viscéral de la plèvre qui est séparé de son feuillet pariétal par la cavité
pleurale virtuelle. Leurs faces inférieures s’appuient sur le diaphragme, leurs face externes sont en
contact du plan costal et intercostal, leurs faces interne sont en rapport avec le médiastin ; leur
sommets ou apex, déborde en haut le plan de l’orifice supérieur du thorax et viennent bomber dans
le creux sus claviculaire en formant le support des dômes pleuraux
Morphologie générale
Forme extérieure
Figure 29. Face costale des poumons.
Dans l’ensemble, chacun des deux poumons a la forme d’une pyramide irrégulière à base
inférieure diaphragmatique légèrement concave, fortement inclinée en bas et en arrière dans le
sens antéropostérieur :
Le sommet supérieur ou apex, de forme arrondie, dépasse en haut le plan de l’orifice
supérieur du thorax
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 81
La face externe arrondie et convexe, se moule sur la face interne de la cage thoracique
La face interne plus ou moins plane et légèrement concave, présente à sa partie moyenne
une dépression cratériforme ; c’est le hile pulmonaire au niveau duquel les éléments du
pédicule pulmonaire abordent ou quittent le parenchyme pulmonaire
La face inférieure, elle répond à la convexité diaphragmatique
Aspect extérieur
Vu extérieurement, le poumon apparait comme un organe de surface lisse brillante, de coloration
rose pâle chez l’enfant, alors que chez l’adulte il est parsemé de trainées noirâtres dues à
l’empoussièrement et qui sont aggravées par le tabagisme ; Il est de consistance spongieuse et
élastique
Structure
De façon schématique, le poumon est constitué des éléments suivants :
Par une charpente fibreuse qui forme la trame ou interstitium pulmonaire ; Elle est formée
de tissu conjonctivo-élastique ; elle constitue du point de vue fonctionnel, un système élastique de
tension qui transmet les tractions de formations auxquelles elle est rattachée. Elle est également le
lieu de passage des vaisseaux et des nerfs pulmonaires
Par un ensemble de conduits aérifères : Elles comprennent les différentes ramifications de
l’arbre bronchiques qui se poursuivent à la périphérie par les canaux alvéolaires et les alvéoles ;
dans cet ensemble de canaux aérifères se ramifient les vaisseaux fonctionnels du poumon ; les
conduits aérifères peuvent être divisés en deux catégories :
1) Les voies aériennes qui sont les bronches lobaires, segmentaires, sous segmentaires et les
bronchioles terminales
2) les espaces respiratoires qui sont formés par les alvéoles ; ces alvéoles se regroupent en
lobules pulmonaires dont chacun est appendu à la bronchiole terminale
Le lobule pulmonaire :
Chaque segment broncho-pulmonaire est divisé en plusieurs lobules dont chacun constitue l’unité
anatomique et physiologique de base du poumon. Chaque lobule est entouré de tissu conjonctif
élastique provenant de la trame pulmonaire ; il contient un vaisseau lymphatique, une artériole, une
veinule et une branche d’une bronchiole terminale. Les bronchioles terminales se divisent en
branche microscopiques dite bronchioles respiratoires. Les bronchioles respiratoires, à leur tour se
ramifient en quelques canaux alvéolaires ; des nombreux alvéoles et sac alvéolaires sont disposés
autour des canaux alvéolaires. Un alvéole est un sac en forme de coupe, tapissé d’un épithélium et
soutenu par une mince membrane basale élastique. Les sacs alvéolaires sont constitués de deux ou
plusieurs alvéoles qui partagent une même ouverture ou canal alvéolaires. Les parois alvéolaires
sont constituées de deux principaux types de cellules épithéliales qui sont :
les pneumocytes de type I ou cellules pavimenteuses pulmonaires qui forment un
revêtement continu sur la paroi alvéolaire.
les pneumocytes de type II qui produisent le liquide alvéolaire destiné à maintenir
l’humidité des cellules alvéolaires et qui contient le surfactant. Le surfactant
contribue à réduire le risque d’affaissement ou d’accolement de la paroi des
alvéoles.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 82
la paroi des alvéoles contient également des cellules macrophages alvéolaires dites
cellules à poussières qui éliminent les particules de poussière et les autres déchets
des espaces alvéolaires.
Le segment broncho pulmonaire :
Correspond à un territoire intra lobaire de forme plus ou moins pyramidale dont le sommet est
dirigé vers la racine (pédicule) du poumon et dont la base apparaît sur la surface pleurale. C’est la
subdivision la plus volumineuse d'un lobe. Il est séparé des segments adjacents par des cloisons
(septa) de tissu conjonctif. Il est tributaire d'une bronche segmentaire (tertiaire) et d'une branche
segmentaire de l'artère pulmonaire. Il porte le même nom que la bronche segmentaire dont il est
tributaire. Il est drainé par des branches inter segmentaires des veines pulmonaires qui cheminent
dans le tissu conjonctif inter segmentaire et qui drainent les segments adjacents. Il peut être
réséqué chirurgicalement.
Figure 30. Structure et organisation internes des poumons.
La membrane alvéolo-capillaire ou membrane respiratoire
Les échanges gazeux entre les poumons et le sang s’effectuent par diffusion à travers les parois des
alvéoles et des capillaires sanguins. L’ensemble des couches tissulaires à travers lesquelles diffusent
les gaz respiratoires, constitue la membrane alvéolo-capillaire. Elle comprend les éléments
suivants :
1) Une couche de pneumocytes de type I et de type II accompagnés de macrophages
alvéolaires qui constituent la paroi alvéolaire
2) Une membrane basale épithéliale située sous la paroi alvéolaire
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 83
3) Une membrane basale capillaire qui est souvent fusionnée à la membrane basale épithéliale
4) Les cellules endothéliales du capillaire
N.B : Même si la membrane alvéolo-capillaire contient plusieurs couches, son épaisseur est très
mince. La minceur de cette membrane permet une diffusion rapide des gaz respiratoires. De plus,
les poumons contiennent environ 300 millions d’alvéoles qui fournissent une énorme surface d’à
peu près 70 m3 destinée aux échanges gazeux.
Vascularisation des poumons et des plèvres
La circulation fonctionnelle de chaque poumon est assurée par une grosse artère pulmonaire qui
amène le sang au poumon et par deux veines pulmonaires qui le drainent.
Figure 31.
Circulation
pulmonaire.
Les artères pulmonaires droite et gauche sont issues de la division du tronc pulmonaire qui se situe à
la même hauteur que l’angle sternal ; elles véhiculent du sang faiblement oxygéné (sang «veineux»)
qui se rechargera en oxygène dans les poumons. Chaque artère pulmonaire s'engage dans la racine
(pédicule) du poumon correspondant et abandonne sa première branche destinée au lobe supérieur
avant de pénétrer dans le hile. Au sein du poumon, chacune des artères pulmonaires descend
latéralement et en arrière de la bronche principale et se divise en artères lobaires et segmentaires.
Chaque lobe comme chaque segment broncho-pulmonaire reçoit donc une branche artérielle et
celle-ci chemine en général en avant de la bronche correspondante. À l'intérieur du poumon, artères
et bronches sont satellites : elles se divisent simultanément et suivent des trajets parallèles.
Au nombre de deux de chaque côté, les veines pulmonaires transportent du sang enrichi en oxygène
(« artérialisé ») depuis les poumons jusqu'à l'oreillette gauche du cœur. Après avoir recueilli le sang
des capillaires pulmonaires, les veines pulmonaires s'unissent pour former des vaisseaux de plus en
plus gros. Les veines pulmonaires cheminent indépendamment des artères et des bronches ; elles ont
un trajet intersegmentaire et se dirigent vers le hile en drainant plusieurs segments adjacents. Les
veines de la plèvre viscérale se jettent dans les veines pulmonaires tandis que celles de la plèvre
pariétale rejoignent les veines systémiques des régions adjacentes de la paroi thoracique.
Les artères bronchiques assurent la vascularisation nutritive des constituants des racines des
poumons, du tissu de soutien des poumons et de la plèvre viscérale. Les ramifications les plus
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 84
distales des artères bronchiques s'anastomosent avec des ramifications des artères pulmonaires
dans la paroi des bronchioles et au niveau de la plèvre viscérale. La plèvre pariétale est irriguée par
des artères qui se distribuent à la paroi thoracique.
Les veines bronchiques ne recueillent qu'une partie du sang en provenance des structures
pulmonaires irriguées par les artères bronchiques, en particulier celui qui provient de la partie
proximale des racines des poumons et de son voisinage ; l'autre partie est drainée par les veines
pulmonaires, notamment en provenance de la plèvre viscérale, des régions les plus périphériques
ainsi que de la partie distale de la racine des poumons.
Les plexus lymphatiques pulmonaires communiquent librement entre eux. Situé à la face profonde
de la plèvre viscérale, le plexus lymphatique superficiel (subpleural) draine celle-ci ainsi que le
parenchyme (tissu) pulmonaire. Ses collecteurs rejoignent les nœuds lymphatiques broncho-
pulmonaires (ganglions hilaires) logés dans le hile du poumon. Le plexus lymphatique profond se
trouve dans la sous-muqueuse des bronches et dans le tissu conjonctif péri bronchique.
Nerfs des poumons et des plèvres
Les nerfs des poumons et de la plèvre viscérale sont issus des plexus pulmonaires situés en avant et
(surtout) en arrière des racines pulmonaires. Ces réseaux nerveux contiennent des fibres
parasympathiques originaires des nerfs vagues (NC X) et des fibres sympathiques originaires des
troncs sympathiques.
Les fibres parasympathiques issues des nerfs vagues assurent l'innervation motrice de la
musculature lisse de l'arbre bronchique (broncho-constriction), elles inhibent la musculature lisse
des vaisseaux pulmonaires (vasodilatation) et stimulent la sécrétion des glandes de la muqueuse
bronchique (sécrétomotricité). Les fibres afférentes du NC X se distribuent :
À la muqueuse bronchique et sont probablement impliquées dans le réflexe de toux.
Aux muscles bronchiques dont elles recueillent la sensibilité à l'étirement.
Au tissu conjonctif interalvéolaire où elles sont impliquées dans les réflexes de Hering-
Breuer, un mécanisme qui tend à limiter la course des mouvements respiratoires.
Aux artères pulmonaires où elles recueillent les influx émanant des barorécepteurs
(récepteurs sensibles à la pression sanguine).
Aux veines pulmonaires où elles recueillent les influx émanant des chémorécepteurs
(récepteurs sensibles à la concentration des gaz dans le sang).
Les fibres sympathiques inhibent la musculature bronchique (broncho dilatation), transmettent les
influx moteurs aux vaisseaux pulmonaires (vasoconstriction) et inhibent la sécrétion des glandes
alvéolaires de l'arbre bronchique - cellules épithéliales sécrétoires de type II des alvéoles
Les nerfs de la plèvre pariétale sont originaires des nerfs intercostaux et des nerfs phréniques. La
plèvre costale et la partie périphérique de la plèvre diaphragmatique sont innervées par les nerfs
intercostaux. Ils transmettent la sensibilité au toucher et à la douleur. La partie centrale de la
plèvre diaphragmatique ainsi que la plèvre médiastinale sont innervées par les nerfs phréniques
LE POUMON DROIT
C’est le plus volumineux des deux poumons, il est divisé en trois lobes : supérieur, inferieur et
moyen.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 85
A. Morphologie et rapports
Le poumon droit a la forme d’un demi cône dont la hauteur est de 18 à 20 cm, le diamètre
transversal est de 10 cm, le poids est de 650 gr chez l’adulte contre 600gr pour le poumon gauche. Il
présente trois faces et trois bords et le sommet : la face externe ou costale, la face inferieure ou
diaphragmatique, la face interne ou médiastinale, le sommet du poumon ou apex, le bord antérieur
du poumon, le bord postérieur du poumon et le bord inferieur ou circonférentiel qui délimite la base
du poumon
B. Les divisions du poumon droit
Le poumon est divisé par deux scissures en trois lobes comprenant chacun un certain nombre de
segments.
1) Les scissures du poumon droit : sont des échancrures profondes, séparant les différents lobes
qui s’étendent depuis la surface extérieure périphérique du poumon jusqu’au niveau du hile. Le
poumon droit présente normalement deux scissures qui sont :
La grande scissure ou scissure oblique qui sépare d’une part le lobe supérieur et le lobe
moyen en haut et en avant et d’autre part le lobe inferieur en bas et en arrière.
La petite scissure ou scissure horizontale qui sépare le lobe supérieur du lobe moyen.
2) Les lobes du poumon droit :
Le lobe supérieur droit : Il occupe la partie supérieure de l’hémothorax droit. Il a la forme
d’un demi-cône. Il est séparé du lobe inferieur par la grande scissure oblique et du lobe moyen par
la petite scissure horizontale.
Le lobe inferieur droit : c’est le plus volumineux de tous les lobes pulmonaires il occupe
la partie postéro inferieure de l’hémothorax droit. Il a dans son ensemble la forme d’une
pyramide à base diaphragmatique.
Le lobe moyen droit : c’est le plus petit de tous les lobes, il n’existe que du côté droit et il
a la forme d’un coin arrondi à base antérieure et à sommet postéro supérieur. Il est séparé
du lobe supérieur par la petite scissure horizontale et du lobe inferieur par la partie
antérieure de la grande scissure oblique.
3) Les segments du poumon droit : chaque lobe du poumon droit est divisé en plusieurs
segments :
le lobe supérieur droit comprend trois segments : apical, dorsal et ventral
le lobe moyen droit comprend deux segments : latéral externe et médial interne
le lobe inferieur droit comprend cinq segments : le segment apical inferieur ou sommet de
Fowler, la pyramide basale divisée en 4 segments (antéro basale, latéro basale, postéro
basale, et médial ou para cardiaque).
C. Le pédicule du poumon droit et sa distribution
les éléments fonctionnels qui participent directement à l’hématose sont représentés par la
bronche souche droite, l’artère pulmonaire droite et les deux veines pulmonaires droites
les éléments nourriciers constitués par les artères, les veines, les nerfs et les lymphatiques
bronchiques.
Arrivés au niveau du hile, les différents éléments du pédicule pulmonaire droit se ramifient pour
se distribuer aux divers territoires pulmonaires qui sont les lobes, les segments, les sous segments
et les lobules.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 86
Figure 32. Face médiastinale et hile du poumon droit
LE POUMON GAUCHE
Il est moins volumineux que le poumon droit et il comprend seulement deux lobes, l’un
supérieur et l’autre inferieur.
A. Morphologie et rapports :
Sa forme est très voisine à celle du poumon droit, il a, lui aussi, l’aspect d’un cône à base
inferieure diaphragmatique concave, à, sommet arrondi débordant en haut l’orifice supérieur du
thorax son poids est de grammes chez l’adulte : il présente 3 faces et 3 bords ainsi que le sommet :
la face externe costale, la face inférieure diaphragmatique, la face interne médiastinale, le sommet
du poumon gauche ou apex, le bord antérieur, le bord postérieur et le bord inférieur
B. Les divisions du poumon gauche
La scissure du poumon gauche
Le poumon gauche possède une seule scissure, la scissure oblique, équivalente de la grande
scissure droite, qui le divise en 2 lobes : le lobe supérieur et le lobe inférieur. Chaque lobe
comprend plusieurs segments. Il arrive assez exceptionnellement que le poumon gauche présente
une scissure surnuméraire qui sépare le segment inférieur de la lingula.
Le lobe supérieur gauche
Il est plus volumineux que le lobe supérieur droit. Il est en effet l’homologue du lobe supérieur et du
lobe moyen droit. Son sommet ou apex bombe dans le creux sus claviculaire gauche, en se projetant
en arrière de la clavicule.
Le lobe inférieur gauche
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 87
Il est symétrique au lobe inférieur droit mails il est dans son ensemble moins volumineux que ce
dernier.
Les segments du poumon gauche
Chaque lobe du poumon est également subdivisé en plusieurs segments broncho pulmonaires. Le
lobe supérieur gauche comprend 5 segments repartis en 2 groupes :
Le groupe supérieur ou culmen (sommet) comprend 3 segments : apical, dorsal, ventral
Le groupe postérieur ou lingula (petite langue) comprend 2 segments : l’un supérieur,
l’autre inférieur
Le lobe inférieur gauche comprend aussi 5 segments repartis en 2 groupes :
Un groupe supérieur formé par le seul segment apical inférieur ou sommet de Fowler
Un groupe inférieur ou pyramide basale subdivisée en 4 segments médiobasal,
l’antérobasal, le latérobasal et le postérobasal.
Figure 33. Face médiastinale et hile du poumon gauche
C. Le pédicule du poumon gauche et sa distribution
Comme son homologue droit, le pédicule pulmonaire gauche comprend des éléments fonctionnels
et des éléments nourriciers qui se disposent en 3 groupes :
Un groupe postérieur, bronchique, formé par la bronche souche gauche, accompagnée par
les vaisseaux et les nerfs bronchiques
Un groupe antérieur vasculaire, formé par l’artère pulmonaire gauche et la veine
pulmonaire supérieure gauche
Un groupe inférieur formé par la seule veine pulmonaire gauche.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 88
7. LE MEDIASTIN
Le médiastin (L. mod. septum médian) - région occupée par une masse tissulaire interposée entre
les deux loges pulmonaires - est le compartiment central de la cavité thoracique. Il est recouvert de
chaque côté par la plèvre médiastinale et renferme tous les viscères et structures thoraciques, à
l'exception des poumons. Le médiastin s'étend verticalement de l'ouverture supérieure du thorax
jusqu'au diaphragme et d'avant en arrière du plastron sterno-costal (sternum et cartilages costaux)
aux corps vertébraux de la colonne thoracique. Contrairement à la rigidité qui le caractérise sur le
cadavre embaumé, le médiastin est sur le vivant une région très mobile. Il est en effet
principalement constitué de structures viscérales creuses (remplies de liquide ou d'air) unies par du
tissu conjonctif lâche et souvent infiltré de graisse. De plus, les principaux constituants du
médiastin sont entourés de vaisseaux sanguins et lymphatiques, de nœuds lymphatiques, de nerfs
et de tissu adipeux.
La laxité du tissu conjonctif ainsi que l'élasticité des poumons et des plèvres pariétales confèrent
au médiastin la faculté de s'adapter aux mouvements et aux modifications de volume et de
pression de la cavité thoracique ; plus précisément, songeons aux mouvements du diaphragme, de
la paroi thoracique et de l'arbre bronchique associés à la respiration, aux contractions (battements)
cardiaques, aux pulsations des grosses artères et au passage des aliments dans l'œsophage. Avec
l'âge, le tissu conjonctif du médiastin devient plus fibreux et plus rigide ; en conséquence, les
structures médiastinales perdent de leur mobilité. Pour les besoins de la description, le médiastin est
artificiellement divisé en parties supérieure et inférieure. Le médiastin supérieur s’étend de
l'ouverture supérieure du thorax jusqu'au plan horizontal qui passe en avant par l'angle sternal et en
arrière approximativement par le disque intervertébral T4/T5 ; ce plan est souvent dénommé plan
thoracique transversal. Le médiastin inférieur s'étend pour sa part du plan thoracique transversal
jusqu'au diaphragme ; il est lui-même compartimenté par le péricarde en portions antérieure,
moyenne et postérieure. Le péricarde et son contenu (cœur et racine des gros vaisseaux) forment le
médiastin moyen. Certaines structures, comme par exemple l'œsophage, traversent verticalement le
médiastin et apparaissent donc dans plus qu'un seul compartiment
. Figure 34. Glande thyroïde et ses
vaisseaux (vue antérieure)
1. n. laryngé sup. 11. conduit thoracique
2. a. carotide ext. 12. n. récurrent laryngé
3. v. jugulaire int. gauche
4. r. int. du n. laryngé 13. v.
sup. brachktocéphaLique
5. r. ex\:. du n. laryngé gauche
sup., 14. m, sterno-hyoïdien
a. thyroïdienne sup. 15. m. thyro-hyoïdien
6. lobe pyramidal 16. m. sterno-
7. n. phrénique gauche thyroïdien
8. lobe gauche 17. m, crico-thyroïdien
9. a. thyroïdienne inf. 18. bord ant. du m.
10. a. carotide sternocléïldo-
commune et mastoïdien
n. vague gauches 19. n. récurrent laryngé
droit
20. n. phrénique droit
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 89
IIIème Partie : LES VISCERES DU COU
Les viscères du cou sont disposés en trois plans. De la surface vers la profondeur, nous
distinguerons :
Un plan viscéral endocrinien : glande thyroïde et parathyroïdes.
Un plan viscéral respiratoire : larynx et trachée.
Un plan viscéral digestif : pharynx et œsophage.
Couche endocrine des viscères du cou
Les organes cervicaux situés dans le plan endocrinien font partie du système des glandes
endocrines productrices d'hormones et dépourvues de conduit excréteur. La glande thyroïde, très
richement vascularisée par les artères thyroïdiennes inférieures et supérieures, est la plus
volumineuse glande endocrine du corps. Elle produit l’hormone thyroïdienne, qui contrôle le niveau
du métabolisme, et la calcitonine, une hormone régulant le métabolisme du calcium. La glande
thyroïde exerce son action dans toutes les régions du corps, sauf sur elle-même, la rate, les testicules
et l'utérus. L'hormone produite par les glandes parathyroïdes, la parathormone (PTH), contrôle le
métabolisme du phosphore et du calcium dans le sang. Les glandes parathyroïdes ont pour cibles le
squelette, les reins et l'intestin.
1. LA GLANDE THYROÏDE
La glande thyroïde est une glande endocrine impaire, médiane et symétrique, appliquée sur la partie
antérieure du conduit laryngo-trachéal. Située dans la loge thyroïdienne, elle est maintenue par les
adhérences de son fascia à la trachée et à la gaine vasculaire.
A. FORME - DIMENSION
C'est un anneau concave en arrière, présentant une partie médiane mince et étroite, l'isthme, et deux
parties latérales volumineuses, les lobes droit et gauche. Plus volumineuse chez la femme que chez
l'homme, elle mesure environ 6 cm de largeur et 6 cm de hauteur au niveau des lobes. Son poids est
de 30 g environ. Sa couleur est brun rougeâtre et sa consistance molle.
B. RAPPORTS
1. La loge thyroïdienne :
Elle est délimitée par le fascia thyroïdien, partie de la lame viscérale du fascia cervical.
L'espace péri-thyroïdien, constitué d'un tissu conjonctif lâche, sépare le fascia et la capsule
thyroïdienne. Il contient les glandes parathyroïdiennes et les vaisseaux thyroïdiens. Le fascia et
l'espace péri-thyroïdien se prolongent autour des pédicules vasculaires de la glande thyroïde.
2. Les lobes thyroïdiens
Ils sont mobiles dans la loge thyroïdienne et présentent chacun la forme d'une pyramide
triangulaire.
a) Sa face antérolatérale est recouverte par le muscle sterno-thyroïdien et plus en avant, par le
ventre antérieur du muscle omo-hyoïdien et le muscle sterno-hyoïdien. À l'état normal, la
thyroïde est difficilement palpable.
b) Sa face médiale adhère, par les ligaments thyro-trachéaux latéraux, aux faces latérales des 5
ou 6 premiers cartilages trachéaux. Elle est appliquée contre la face latérale du cartilage
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 90
cricoïde et la partie inférieure du cartilage thyroïde. Sur cette face cheminent, dans l'angle
trachéo-œsophagien, le rameau externe du nerf laryngé supérieur et le nerf récurrent laryngé.
c) Sa face postérieure répond à la gaine carotidienne et à son contenu vasculo-nerveux, et aux
glandes parathyroïdes plus médiales.
d) Sa base est située à 2 cm environ au-dessus du sternum.
e) Son apex reçoit les vaisseaux thyroïdiens supérieurs.
3. L'isthme thyroïdien
C'est une lame aplatie mesurant environ 10 mm de largeur, 15 mm de hauteur et 5 mm d'épaisseur.
a) Sa face antérieure, convexe, est recouverte par le muscle sterno-thyroïdien.
b) Sa face postérieure, concave, répond aux 2e, 3e et 4e cartilages trachéaux. Elle adhère aux
ligaments annulaires correspondants et au ligament thyro-trachéal médian.
L'isthme s'élève lorsque le sujet déglutit.
c) Son bord supérieur donne naissance à un prolongement vertical inconstant, le lobe
pyramidal. Celui-ci est parfois uni à l'os hyoïde par un tractus fibro-musculaire issu du
muscle thyro-hyoïdien, le muscle élévateur de la glande thyroïde.
d) De son bord inférieur naît le plexus thyroïdien impair.
C. STRUCTURE
La thyroïde est entourée d'une mince capsule fibreuse; de celle-ci se détachent des trabécules qui
subdivisent la glande en lobules. Chaque lobule thyroïdien est constitué de follicules thyroïdiens,
entourés d'un stroma conjonctif, riche en capillaires sanguins.
VASCULARISATION – INNERVATION
Les artères proviennent :
des artères thyroïdiennes supérieures pour la thyroïde et les parathyroïdes supérieures;
des artères thyroïdiennes inférieures pour la thyroïde et les parathyroïdes inférieures;
de l'artère thyroïdea ima pour l’isthme thyroïdien
Les veines forment un riche plexus péri-glandulaire qui se draine dans les veines thyroïdiennes
supérieures, et le plexus thyroïdien impair, drainé par la veine thyroïdienne inférieure.
Les lymphatiques thyroïdiens aboutissent, en avant, aux lymphonœuds thyroïdiens, en haut, aux
lymphonœuds prélaryngés, en bas, aux lymphonœuds prétrachéaux, et latéralement, aux
lymphonœuds cervicaux profonds.
Les lymphatiques parathyroïdiens aboutissent aux lymphonœuds cervicaux profonds.
Les nerfs sont issus des ganglions cervicaux sympathiques et ils accompagnent les artères
thyroïdiennes supérieure et inférieure pour gagner les glandes.
2. LES GLANDES PARATHYROÏDES
Les glandes parathyroïdes sont quatre petites glandes endocrines situées à la face postéro-médiale
des lobes thyroïdiens. Elles sont paires et comprennent les glandes parathyroïdes supérieures et
inférieures. Le nombre des parathyroïdes peut varier, sous forme d'îlots de tissu parathyroïde.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 91
Variations: 14% des personnes ont moins de quatre parathyroïdes et 6% des personnes plus de
quatre parathyroïdes.
CARACTÉRISTIQUES
Elles sont oblongues de couleur rouge-jaunâtre ou brune. Chacune mesure au maximum 8 mm de
long, 4 mm de large et 2 mm d'épaisseur. Elle pèse 40 mg.
RAPPORTS
Les glandes parathyroïdes sont fixées à la face postéro-médiale de la capsule fibreuse de la glande
thyroïde et sont recouvertes du fascia thyroïdien
1. Les glandes parathyroïdes supérieures
Elles sont situées contre l'apex des lobes thyroïdiens près de la branche externe du nerf laryngé
supérieur.
2. Les glandes parathyroïdes inférieures
Elles sont situées contre la base des lobes thyroïdiens. Chacune est près d'une artère thyroïdienne
inférieure et d'un nerf récurrent laryngé.
STRUCTURE
Elle est entourée d’une mince capsule fibreuse de laquelle se détachent des septums qui la divisent
en lobules.
Le parenchyme parathyroïde est constitué de deux sortes de cellules: les cellules principales et les
cellules oxyphiles.
Figure 35. Glandes parathyroïdes droites
(vue latérale droite)
1. cartilage thyroïde
2. glande parathyroïde sup.
3. lobe thyroïdien droit récliné en avant
4. glande parathyroïde inf.
5. w. thyroïdiennes inf.
6. n. laryngé sup.
7. w. thyroïdiennes sup.
8. r. ext. du n. laryngé sup.
9. n. vague
10. rr. pharyngiens
11. a. thyroïdienne inf.
12. n. laryngé récurrent droit
13. ganglion cervical inf.
14. n. phrénique
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 92
3. LE THYMUS
Le thymus est un organe lymphoïde transitoire, mais aussi, accessoirement, endocrine non
glandulaire. Il est situé dans les médiastins supérieur et antérieur (fig. 25.1). Durant la période néo-
natale, il assure le développement du tissu lymphoïde; après la puberté, ce rôle disparaît. Le thymus
dérive du 3' sac pharyngien
Figure 36. Thymus in situ chez
l'enfant
1. v. jugulaire int. Droite
2. a. et v. subclavières
3. a. thoracique int. Droite
4. tronc brachio-céphalique
5. v. cave sup.
6. poumon droit
7. v. cave inf.
8. glande thyroïde
9. v. thyroïdienne inf.
10. a. thoracique int. Gauche
11. n. vague
12. thymus
13. poumon gauche
14. cœur
15. diaphragme
A. CARACTÉRISTIQUES
C'est un organe mou, de couleur grisâtre chez l'enfant. Son volume s'accroît jusqu'à la 2e année, puis
décroît jusqu'à l'âge adulte. A la naissance, il mesure 5 cm de hauteur, 14 cm de largeur et
d'épaisseur, et il pèse 5 g environ. Il est constitué de deux lobes ovoïdes, droit et gauche,
intimement unis sur la ligne médiane.
B. RAPPORTS
Le thymus est situé dans la loge thymique, limitée par la lame prétrachéale du fascia cervical, et la
lame thyropéricardique.
L'extrémité supérieure : Elle est unie à la thyroïde par des tractus fibreux.
La face antérieure : Elle répond aux muscles sterno-hyoïdiens et sternothyroïdiens, au
sternum et à la partie adjacente des quatre premiers cartilages costaux.
La face postérieure : Elle repose de haut en bas, sur la trachée, le tronc brachio-céphalique,
la veine brachio-céphalique gauche, la veine cave supérieure, l'arc aortique et le péricarde.
Les faces latérales : Elles répondent aux artères carotides communes, au nerf phrénique et à
la plèvre.
C. STRUCTURE
Le thymus est constitué d'une partie périphérique, le cortex et d'une partie centrale, la médulla. Il est
entouré d'une capsule conjonctive d'où se détachent des septums qui divisent le cortex en lobules.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 93
Le cortex est constitué de nombreux lymphocytes T ou thyrnocytes. Ils s'organisent en colonnes
irrégulières cernées par quelques épithélio-réticulocytes thymiques.
La médulla présente peu de thymocytes mais de nombreux épithélio-réticulocytes en
dégénérescence formant des agrégats concentriques, les corpuscules thymiques. Au cours de son
involution, les épithélio-réticulocytes sont remplacés par du tissu adipeux.
D. VASCULARISATION - INNERVATION
Les artères proviennent des artères thyroïdiennes inférieures et des artères thoraciques internes.
Les veines se drainent dans les veines thyroïdiennes supérieures, moyennes et inférieures.
Les lymphatiques rejoignent les nœuds parasternaux.
Les nerfs émanent des ganglions sympathiques et accompagnent les artères.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 94
IVème Partie : LES ORGANES DE SENS
1. L’ORBITE, LA REGION ORBITAIRE ET LE GLOBE OCULAIRE
A. L’ORBITE
Les orbites sont des cavités osseuses du massif facial qui ressemblent à des pyramides creuses
quadrangulaires dont les bases sont orientées vers l'avant et les apex vers l'arrière et médialement.
Les parois médiales des deux orbites sont séparées par les sinus ethmoïdaux et par la partie
supérieure des cavités nasales ; elles sont parallèles entre elles, tandis que les parois latérales sont
orientées presque à angle droit (90°) l'une par rapport à l'autre. Les axes des orbites sont donc
divergents et forment un angle d'environ 45 °. Toutefois, les axes optiques (axes du regard, la
direction de la ligne de vision) des deux yeux sont parallèles. Chaque orbite renferme et protège le
globe oculaire (œil) ainsi que des structures visuelles accessoires qui comprennent :
Les paupières, qui délimitent antérieurement l'orbite et contrôlent l'exposition de la partie
antérieure du globe oculaire.
Les muscles extra-oculaires, qui mobilisent le globe oculaire et soulèvent la paupière
supérieure.
Les nerfs et les vaisseaux qui se dirigent vers le globe oculaire et vers les muscles.
Le fascia orbitaire, qui entoure le globe oculaire et les muscles.
La muqueuse (conjonctive) qui recouvre les paupières et la face antérieure du globe
oculaire, ainsi que l'appareil lacrymal qui les lubrifie.
Tout espace intra-orbitaire non occupé par les structures énumérées ci-dessus est rempli de graisse
orbitaire, qui forme en fait une matrice dans laquelle les structures de l'orbite sont enrobées.
B. LES PAUPIERES ET L’APPAREIL LACRYMAL
Les paupières et le liquide lacrymal, sécrété par les glandes lacrymales, protègent la cornée et le
globe oculaire des blessures et des irritations (provoquées par ex., par des poussières et des petites
particules).
a) Les paupières
Lorsqu'elles sont closes, les paupières recouvrent la face antérieure des globes oculaires qu'elles
protègent des blessures ou d'une lumière excessive. Elles maintiennent également l'humidification
de la cornée en répandant le liquide lacrymal. Les paupières sont des replis mobilisables
recouverts extérieurement par une peau assez fine et intérieurement par la conjonctive palpébrale
La conjonctive palpébrale se réfléchit sur le globe oculaire où elle entre en continuité avec la
conjonctive bulbaire. Cette partie mince et transparente de la tunique conjonctive est lâchement
unie à la face antérieure de l'œil. Lâche et plissée à la surface de la sclère (où elle renferme de
petits vaisseaux visibles par transparence), la conjonctive bulbaire adhère à la périphérie de la
cornée.
Les lignes de réflexion de la conjonctive palpébrale sur le globe oculaire sont marquées par de
profonds culs-de-sac ; les fornix supérieur et inférieur de la conjonctive. Le sac conjonctival est
l'espace délimité par les conjonctives palpébrale et bulbaire ; c'est un espace clos lorsque les
paupières sont fermées, mais il s'ouvre antérieurement par la fente palpébrale (L. rima palpebrae,
fente entre les paupières) lorsque l'œil « s'ouvre » et que les paupières s'écartent. Le sac
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 95
conjonctival est une forme spécialisée de « bourse » muqueuse qui permet aux paupières de se
mobiliser librement sur la surface du globe oculaire lorsqu'elles s'ouvrent et se ferment.
Les paupières supérieure et inférieure sont renforcées par des plaques de tissu conjonctif dense, le
tarse supérieur et le tarse inférieur qui représentent le « squelette » palpébral. Dans chaque
paupière, des fibres de la portion palpébrale du muscle orbiculaire de l'œil (le sphincter de la fente
palpébrale) se trouvent au sein du tissu conjonctif interposé entre le tarse et le revêtement cutané.
Enrobées dans les plaques tarsales, les glandes tarsales (glandes de Meibomius) produisent une
sécrétion huileuse qui lubrifie les bords des paupières et les empêche d'adhérer lorsque les
paupières sont fermées. Cette sécrétion lipidique joue également le rôle d'une barrière que le liquide
lacrymal ne franchit pas lorsqu'il est produit en quantité normale. Lorsque sa production devient
excessive, le liquide franchit cette barrière sous la forme de larmes. Le bord des paupières porte les
cils (L. cilia), auxquels sont associées de grosses glandes sébacées, les glandes ciliaires (glandes de
Moll). Les deux paupières se rencontrent au niveau des angles de l'œil (G. kanthos, coin de l'œil),
ou commissures palpébrales médiale et latérale. Chaque œil présente donc un angle latéral et un
angle médial. Situé entre le nez et l'angle médial de l'œil, le ligament palpébral médial unit les
plaques tarsales au bord médial de l'orbite. Le muscle orbiculaire de l'œil prend origine et s'insère
sur ce ligament. Un ligament palpébral latéral similaire s'insère sur l'extrémité latérale des tarses et
sur le bord latéral de l'orbite ; il n'est toutefois pas un site d'insertion musculaire. Le septum
orbitaire est une mince membrane qui s'étend des plaques tarsales aux bords de la cavité orbitaire,
où il entre en continuité avec le périoste. Le septum orbitaire offre une limitante antérieure à la
graisse orbitaire et peut limiter la propagation d'une infection vers l'orbite ou hors de la cavité
orbitaire.
b) L’appareil lacrymal
L'appareil lacrymal comprend :
Les glandes lacrymales, qui sécrètent le liquide lacrymal, une solution saline physiologique
aqueuse contenant du lysozyme, un enzyme bactéricide. Le liquide lacrymal humidifie et lubrifie
les surfaces de la conjonctive et de la cornée et fournit à la cornée quelques éléments nutritifs et de
l'oxygène dissout ; produit en excès, il forme les larmes.
Les conduits excréteurs, qui transfèrent le liquide lacrymal des glandes lacrymales au sac
conjonctival.
Les canalicules lacrymaux (L. petits canaux) : ils commencent au niveau des points
lacrymaux (ouvertures), sur les papilles lacrymales, près de l'angle médial de l'œil, et drainent le
liquide lacrymal du lac lacrymal (L. lacus lacrimalis ; un espace triangulaire où le liquide lacrymal
s'accumule, au niveau de l'angle médial de l'œil) pour le transférer au sac lacrymal (la portion
supérieure dilatée du conduit lacrymo-nasal).
Le conduit lacrymo-nasal, qui permet au liquide lacrymal de passer dans le méat nasal
inférieur.
Située dans la fosse de la glande lacrymale (fossette lacrymale) au niveau de la partie supérolatérale
de l'orbite, la glande lacrymale mesure environ 2 cm de longueur et sa forme est celle
d'une amande. La glande comprend deux parties, l'une supérieure ou orbitaire et l'autre inférieure
ou palpébrale, séparées par l'expansion latérale du tendon du muscle releveur de la paupière
supérieure. Il existe également des glandes lacrymales accessoires, plus nombreuses dans la
paupière supérieure que dans l'inférieure. La production du liquide lacrymal est stimulée par des
influx parasympathiques acheminés par le nerf facial (NCVII). Il est déversé dans le sac
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 96
conjonctival par 8 à 12 conduits excréteurs qui s'ouvrent dans la partie latérale du fornix
conjonctival supérieur du sac conjonctival. Le liquide s'écoule vers le bas dans le sac sous
l'influence de la gravité. Dès que la cornée commence à s'assécher, un clignement permet aux
paupières de répandre un film liquidien à sa surface. Les paupières se ferment dans le sens latéro-
médial, refoulant le film liquidien médialement sur la cornée, un peu comme l'essuie-glace d'une
voiture lave le pare-brise. De cette façon, lorsque le liquide lacrymal contient un matériel étranger
comme de la poussière, il est refoulé vers l'angle médial de l'œil et s'accumule dans le lac lacrymal
d'où il est drainé par capillarité par les points lacrymaux et les canalicules lacrymaux vers le sac
lacrymal. De là, les sécrétions lacrymales passent dans le méat inférieur de la cavité nasale par
l'intermédiaire du lacrymo-nasal. Elles s'écoulent ensuite vers l'arrière sur le plancher de la cavité
nasale et aboutissent dans le nasopharynx pour être finalement avalées. Outre sa fonction de
nettoyage du sac conjonctival qu'il débarrasse des particules et des irritants, le liquide lacrymal
fournit également des nutriments et de l'oxygène à la cornée.
L'innervation de la glande lacrymale est à la fois sympathique et parasympathique. Les fibres
parasympathiques présynaptiques, sécréto-motrices, accompagnent le nerf facial puis
successivement le nerf grand pétreux (n. grand pétreux superficiel) et le nerf du canal ptérygoïdien
(n. vidien) pour atteindre le ganglion ptérygo-palatin (ganglion sphéno-palatin) où elles établissent
un contact synaptique avec les corps cellulaires des neurones postsynaptiques. Les fibres
sympathiques postsynaptiques, vasoconstrictives, sont originaires du ganglion cervical supérieur ;
elles empruntent le plexus carotidien interne puis le nerf pétreux profond et rejoignent les fibres
parasympathiques présynaptiques pour former le nerf du canal ptérygoïdien (n. vidien) et traverser
ensuite le ganglion ptérygo-palatin (ganglion sphéno-palatin). Les deux types de fibres empruntent
ensuite successivement le nerf maxillaire, sa branche zygomatique et son anastomose avec la
branche lacrymale du nerf ophtalmique ; elles quittent cette dernière pour pénétrer dans la glande
lacrymale.
C. LE GLOBE OCULAIRE
Le globe oculaire ou l’œil proprement dit, contient l'appareil optique du système visuel et occupe
la majeure partie de la région antérieure de l'orbite. Toutes les structures anatomiques du globe
oculaire ont une disposition circulaire ou sphérique. Le globe oculaire proprement dit est formé de
trois couches tissulaires ou tuniques et est entouré d'une couche additionnelle de tissu conjonctif
lâche qui lui permet de se mobiliser au sein de l'orbite. Cette couche de tissu conjonctif lâche
comprend postérieurement la gaine du bulbe (capsule de Tenon) qui offre à l'œil une véritable cavité
de réception, et antérieurement, la conjonctive bulbaire. Les trois tuniques de l'œil sont les
suivantes:
1. Une tunique fibreuse externe (couche superficielle) qui comprend la sclère (sclérotique) et la
cornée.
2. Une tunique vasculaire (couche moyenne) comprenant la choroïde, le corps ciliaire et l'iris
(tractus uvéal)
3. Une tunique interne (couche profonde) qui comprend la rétine, elle-même formée d'une partie
optique et d'une partie non visuelle.
Tunique fibreuse du globe oculaire
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 97
La sclère (sclérotique) est la partie opaque de la tunique fibreuse de l'œil ; elle couvre les cinq
sixièmes postérieurs du globe oculaire. Elle représente le squelette fibreux du globe oculaire
auquel elle donne sa forme et sa consistance tout en offrant des sites d'insertion aux muscles
extrinsèques (extra-oculaires) et intrinsèques de l'œil. Visible à travers la conjonctive bulbaire
transparente, la partie antérieure de la sclère correspond au « blanc de l'œil ». La cornée est la
partie transparente de la tunique fibreuse et forme le sixième antérieur du globe oculaire.
Figure 37. Globe oculaire, dont un quart a été excisé.
Les deux parties de la tunique fibreuse diffèrent principalement par la régularité avec laquelle sont
disposées les fibres collagènes qui les composent ainsi que par leur degré d'hydratation.
Tunique vasculaire du globe oculaire
La tunique vasculaire du globe oculaire (également appelée uvée ou tractus uvéal) comprend la
choroïde, le corps ciliaire et l'iris. La choroïde est une membrane de couleur brun foncé située
entre la sclère et la rétine ; elle forme la plus grande partie de la tunique vasculaire de l'œil et
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 98
couvre la majeure partie de la sclère. Au sein de ce lit vasculaire dense et pigmenté, les plus gros
vaisseaux de la lame vasculaire occupent une position superficielle (proche de la sclère). Les plus
petits vaisseaux se trouvent en profondeur, adjacents à la couche avasculaire photosensible de la
rétine à laquelle ils fournissent des nutriments et de l'oxygène ; c'est la lame capillaire de la
choroïde ou couche choriocapillaire, un lit capillaire très étendu. Engorgée de sang sur le vivant,
cette couche est responsable du reflet « œil rouge » qui se produit lors d'une photographie au flash.
La choroïde se prolonge antérieurement par le corps ciliaire. Elle adhère fermement à la couche
pigmentaire de la rétine, mais on peut la décoller facilement de la sclère.
Le corps ciliaire, une structure à la fois musculaire et vasculaire, établit une connexion entre la
choroïde et la circonférence de l'iris. Le corps ciliaire donne insertion au cristallin ; la contraction
et le relâchement du muscle lisse du corps ciliaire contrôle l'épaisseur (et donc l'accommodation)
du cristallin. Les procès ciliaires sont des replis situés sur la face profonde du corps ciliaire ; ils
sécrètent l’humeur aqueuse qui remplit les chambres antérieure et postérieure de l'œil. La chambre
antérieure de l'œil est l'espace compris entre la cornée antérieurement et l'iris et la pupille
postérieurement. La chambre postérieure de l'œil correspond à l'espace compris entre l'iris et la
pupille antérieurement, le cristallin et le corps ciliaire postérieurement. L'iris est un diaphragme
mince et contractile qui repose sur la face antérieure du cristallin ; il est percé d'une ouverture
centrale, la pupille, destinée au passage de la lumière. À l'état de veille, des variations constantes
de la taille de la pupille contrôlent la quantité de lumière qui pénètre dans l'œil. Deux muscles
involontaires assurent ce contrôle : le sphincter de la pupille, stimulé par le parasympathique,
ferme la pupille, tandis que le dilatateur de la pupille, stimulé par le sympathique, l'ouvre. La
nature des réactions pupillaires est paradoxale : habituellement, la réaction sympathique se produit
immédiatement, mais il faut jusqu'à 20 minutes pour que la pupille se dilate en réponse à une
faible luminosité, comme dans l'obscurité d'un théâtre. La réaction parasympathique est
classiquement plus lente que la réaction sympathique, mais la constriction pupillaire stimulée par
le parasympathique est normalement instantanée.
Couche interne du globe oculaire
La couche interne du globe oculaire est la rétine. En gros, la rétine comprend deux parties
fonctionnellement distinctes : une partie optique (visuelle) et une partie non visuelle. La partie
optique de la rétine (rétine visuelle) est sensible aux rayons de la lumière visible et possède deux
couches : une couche neurale et une couche de cellules pigmentaires. La couche neurale est la
partie photosensible. La couche de cellules pigmentaires se compose d'une couche unicellulaire
qui renforce les propriétés photo-absorbantes de la choroïde et réduit la diffusion de la lumière à
l'intérieur de l'œil. La rétine non visuelle prolonge antérieurement la couche pigmentaire ainsi
qu'une couche de soutien qui tapissent respectivement le corps ciliaire (partie ciliaire de la rétine)
et la face postérieure de l'iris (partie irienne de la rétine).
Le fond de l'œil est la partie postérieure du globe oculaire. Il présente une dépression circulaire
appelée disque du nerf optique (papille optique, tache aveugle) qui correspond au site de
pénétration dans le globe oculaire des fibres sensitives du nerf optique et des vaisseaux qui les
accompagnent. Comme il renferme uniquement des fibres nerveuses et ne contient pas de
photorécepteurs, le disque du nerf optique est insensible à la lumière. C'est pourquoi cette partie
de la rétine est communément appelée tache aveugle. Un peu plus latéralement par rapport au
disque du nerf optique, se trouve la macula lutea (L. tache jaune). La couleur jaune de la macula
n'apparaît que lorsqu'on examine la rétine sous une lumière dépourvue de couleur rouge. La
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 99
macula lutea est une petite zone ovale de la rétine qui contient des cônes photorécepteurs
particuliers spécialisés dans la vision précise. Elle n'est normalement pas visible à
l’ophtalmoscope (appareil permettant d'observer l'intérieur du globe oculaire à travers la pupille).
La fovea centralis (L. dépression centrale), une dépression située au centre de la macula,
correspond à la zone d'acuité visuelle maximale. La fovea présente un diamètre d'environ 1.5 mm
et sa partie centrale ou foveola est dépourvue du réseau capillaire présent partout ailleurs à la face
profonde de la rétine. La partie optique et fonctionnelle de la rétine se termine antérieurement au
niveau de l'ora serrata (L. bord festonné), une limite irrégulière située légèrement en arrière du corps
ciliaire.
L'ora serrata marque la limite antérieure de la partie photoréceptive de la rétine. À l'exception des
cônes et des bâtonnets de la couche neurale, la rétine est irriguée par l'artère centrale de la rétine,
une branche de l'artère ophtalmique. Les cônes et les bâtonnets situés dans la partie externe de la
rétine neurale sont irrigués par la lame capillaire de la choroïde ou couche choriocapillaire (voir
plus loin dans ce chapitre « Vascularisation de l'orbite »). Elle contient les vaisseaux les plus fins de
la choroïde, contre laquelle la rétine vient s'adosser. Un réseau correspondant de veines rétiniennes
se rassemble pour former la veine centrale de la rétine.
Milieux réfringents de l'œil
Pour atteindre la rétine, les rayons lumineux passent à travers les milieux réfringents de l'œil : la
cornée, l'humeur aqueuse, le cristallin et l'humeur vitrée. La cornée est la partie antérieure,
circulaire, de la tunique fibreuse externe du globe oculaire ; elle est en grande partie responsable de
la réfraction de la lumière qui pénètre dans l'œil. La cornée est transparente, grâce à l'organisation
extrêmement régulière de ses fibres collagènes et à son état déshydraté. La cornée est sensible au
toucher ; son innervation est assurée par le nerf ophtalmique (NC V,). Elle est avasculaire. Sa
nutrition est assurée par les lits vasculaires situés à sa périphérie, par l'humeur aqueuse et par le
liquide lacrymal. Ce dernier lui fournit en outre de l'oxygène absorbé aux dépens de l'air ambiant.
L'humeur aqueuse qui occupe les chambres antérieure et postérieure de l'œil est produite dans la
chambre postérieure par les procès ciliaires du corps ciliaire. Ce liquide aqueux et limpide fournit
les éléments nutritifs aux structures avasculaires que sont le cristallin et la cornée. Après être
passée dans la chambre antérieure par la pupille, l'humeur aqueuse est drainée au niveau de l'angle
irido-cornéen dans le sinus veineux de la sclère (L. sinus venosus sclerae, canal de Schlemm).
L'humeur est résorbée par le plexus limbal, un réseau veineux de la sclère proche du limbe qui, à
son tour, est drainé par des affluents des veines vorticineuses et ciliaires antérieures.
Situé derrière l'iris et devant l'humeur vitrée, le cristallin est une lentille transparente biconvexe
incluse dans une capsule. Très élastique, la capsule du cristallin est ancrée au corps ciliaire par les
fibres zonulaires (ligament suspenseur du cristallin) ; elle est encerclée par les procès ciliaires.
Bien que la réfraction de la lumière soit en majeure partie produite par la cornée, la convexité du
cristallin et, plus particulièrement, celle de sa face antérieure varie constamment pour mettre au
point l'image rétinienne d'objets plus ou moins éloignés (accommodation). Le muscle ciliaire situé
au sein du corps ciliaire modifie la forme du cristallin ; le cristallin isolé de ses attaches prend une
forme presque sphérique. Lorsqu'il est étiré à l'intérieur de la circonférence du corps ciliaire
relâché, ses attaches périphériques contribuent à aplanir sa surface, de sorte que son pouvoir de
réfraction est alors favorable à la vision éloignée. Lorsqu'une stimulation parasympathique
provoque la contraction du muscle lisse du corps ciliaire (analogue à celle d'un sphincter), la
circonférence du corps ciliaire se rétrécit et la tension exercée sur le cristallin se relâche ; celui-ci
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 100
reprend sa forme arrondie et sa convexité accrue lui confère un pouvoir de réfraction favorable à
la vision rapprochée. En l'absence de stimulation parasympathique, le muscle ciliaire se relâche et
le cristallin est à nouveau soumis à une traction qui aplanit sa surface et permet la vision éloignée.
L'humeur vitrée est un fluide aqueux inclus dans les mailles du corps vitré, une substance
transparente d'aspect gélatineux qui occupe les quatre cinquièmes postérieurs du globe oculaire, en
arrière du cristallin (chambre vitrée ou segment postérieur). Outre sa participation à la
transmission de la lumière, l'humeur vitrée maintient aussi la rétine en place et soutient le
cristallin.
D. MUSCLES EXTRA-OCULAIRES DE L'ORBITE
Les muscles extra-oculaires de l'orbite sont le releveur de la paupière supérieure, les quatre
muscles droits (supérieur, inférieur, médial et latéral) et les deux muscles obliques (supérieur et
inférieur). Ces muscles travaillent en synergie pour mobiliser la paupière supérieure et le globe
oculaire. Les muscles extra-oculaires agissent en fait rarement de façon indépendante ; la plupart
du temps leur activité est soit synergique soit antagoniste. Des muscles qui sont synergiques pour
une activité peuvent être antagonistes pour une autre.
Muscle releveur de la paupière supérieure
Le releveur de la paupière supérieure est un muscle qui s'élargit en se rapprochant de ses insertions
distales pour former une large aponévrose bilaminaire. La lame superficielle se fixe sur la peau de la
paupière supérieure et la lame profonde sur le tarse supérieur. La plupart du temps, le muscle
résiste à la gravité et joue un rôle antagoniste vis-à-vis de la moitié supérieure du muscle
orbiculaire de l'œil, le sphincter de la fente palpébrale. La lame aponévrotique profonde renferme
des fibres musculaires lisses, le muscle tarsal supérieur, qui élargit davantage la fente palpébrale
lors d'une réaction sympathique (par ex., provoquée par la frayeur).
Muscles droits et obliques
Les quatre muscles droits (L. reclus, droit) naissent d'un manchon fibreux, l'anneau tendineux
commun (tendon de Zinn, anneau de Zinn) qui entoure le canal optique et une partie de la fissure
orbitaire supérieure (fente sphénoïdale). Les structures qui entrent dans l'orbite par le canal optique
et par la partie adjacente de la fissure orbitaire supérieure pénètrent ainsi dans le cône des muscles
droits.
Les muscles droit latéral et droit médial se trouvent dans un même plan horizontal, tandis que les
muscles droits supérieur et inférieur sont dans un même plan vertical. Ni le droit supérieur ni le
droit inférieur n'exercent leur traction parallèlement à l'axe longitudinal du globe oculaire (axe
neutre du regard). En conséquence, ils tendent tous les deux à orienter la pupille médialement (en
adduction).
Cette traction médiale des muscles droits supérieur et inférieur est normalement compensée par une
tendance similaire des muscles obliques à orienter la pupille latéralement (en abduction). À partir
de la position neutre, le muscle oblique inférieur (m. petit oblique) oriente la pupille latéralement
et vers le haut ; en synergie avec le muscle droit supérieur ; il porte donc le globe oculaire vers le
haut. De façon similaire, le muscle oblique supérieur (m. grand oblique) oriente la pupille
latéralement et vers le bas, c'est-à-dire essentiellement vers le bas lorsqu'il agit en synergie avec le
muscle droit inférieur. Lorsque la pupille est déjà en position d'adduction (comme lors de la
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 101
convergence qui accompagne la lecture rapprochée), les muscles obliques sont responsables de
l'élévation (oblique inférieur) et de l'abaissement (oblique supérieur) du regard qui parcourt une
page vers le haut ou vers le bas. L'élévation et l'abaissement à partir de la position d'adduction sont
les principales fonctions des muscles obliques. En plus de ces quatre mouvements se déroulant
autour des axes horizontal et vertical, les muscles droits supérieur et inférieur et les obliques
interviennent également dans la rotation du globe oculaire autour d'un axe antéro-postérieur. Le
déplacement médial du pôle supérieur de l'œil est l'intorsion ; le mouvement latéral du pôle
supérieur est l'extorsion. Ces mouvements permettent d'adapter le regard aux inclinaisons de la tête.
Leur abolition consécutive à une lésion nerveuse contribue à engendrer une diplopie (vision
double). Pour orienter le regard, une coordination des deux yeux doit être accomplie par l'action
combinée de couples musculaires controlatéraux. Par exemple, pour diriger le regard vers la droite,
les muscles droit latéral droit et droit médial gauche doivent agir en couple.
Gaine conjonctive du globe oculaire
La gaine conjonctive du globe oculaire (L. fascia bulbi, gaine du bulbe, capsule de Tenon)
enveloppe le globe oculaire depuis le nerf optique jusqu'à la jonction scléro-cornéenne ; elle offre
à l'œil une véritable cavité de réception. La gaine conjonctive est traversée par les tendons des
muscles extra-oculaires et se réfléchit sur chacun d'eux pour former une gaine musculaire
tubulaire. Les gaines musculaires des muscles releveur de la paupière supérieure et droit supérieur
sont fusionnées ; en conséquence, lorsque le regard est dirigé vers le haut, la paupière supérieure
se soulève pour rester en dehors de la ligne de vision.
La gaine des muscles droits médial et latéral envoie des expansions triangulaires appelées
expansions ligamentaires qui se fixent respectivement sur les os lacrymal et zygomatique. Ces
expansions limitent l'abduction et l'adduction. En s'unissant au fascia des muscles droit inférieur et
oblique inférieur, ces expansions forment une sorte de hamac qui soutient le globe oculaire ; c'est
le ligament suspenseur du globe oculaire. La gaine du bulbe est séparée du globe oculaire par un
espace épiscléral potentiel qui permet à l'œil de se mobiliser au sein de sa capsule en forme de
coupe. Une expansion ligamentaire similaire se détache de la gaine du muscle droit inférieur ; elle
rétracte la paupière inférieure lorsque le regard est dirigé vers le bas.
Nerfs de l'orbite
Outre le nerf optique (NC II), les nerfs de l'orbite comprennent aussi ceux qui pénètrent par la
fissure orbitaire supérieure (fente sphénoïdale) et assurent l'innervation motrice des muscles
oculaires : le nerf oculomoteur (n. oculomoteur commun, NC III), le nerf trochléaire (n.
pathétique, NC IV) et le nerf abducens (n. oculomoteur externe, NCVI). Un moyen
mnémotechnique permet de mémoriser l'innervation des muscles extra-oculaires mobilisateurs de
l'œil en retenant une formule similaire à une formule chimique : DL6OS4TA3 (droit latéral, NC
VI ; oblique supérieur, NC IV ; tous les autres, NC III).
Les trois branches terminales du nerf ophtalmique (NC Vj) (les nerfs frontal, naso-ciliaire et
lacrymal) franchissent la fissure orbitaire supérieure et innervent des structures de la partie
antérieure de l'orbite (par ex., la glande lacrymale et les paupières), de la face et du cuir chevelu.
Le ganglion ciliaire est une petite accumulation de corps neuronaux parasympathiques associée au
NC V1 et située près de la limite postérieure de l'orbite, entre le nerf optique et le muscle droit
latéral. Il reçoit des fibres de trois origines différentes :
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 102
Des fibres sensitives du NC V,, par l'intermédiaire de la branche communicante du nerf
nasociliaire (c'est la racine sensitive ou naso-ciliaire du ganglion ciliaire).
Des fibres parasympathiques présynaptiques du NC III, par l'intermédiaire de la racine
parasympathique ou oculomotrice du ganglion ciliaire.
Des fibres sympathiques postsynaptiques en provenance du plexus carotidien interne, par
l'intermédiaire de la racine sympathique du ganglion ciliaire. Les nerfs ciliaires courts sont
originaires du ganglion ciliaire et sont considérés comme des branches du NC V1. Ils acheminent
des fibres parasympathiques et sympathiques pour le corps ciliaire et l'iris. Ils contiennent des fibres
parasympathiques postsynaptiques originaires du ganglion ciliaire, des fibres afférentes issues du
nerf naso-ciliaire et passant dans le ganglion et des fibres sympathiques postsynaptiques qui
transitent également par le ganglion. Les nerfs ciliaires longs, branches du nerf naso-ciliaire
(NC VJ, atteignent le globe oculaire sans passer par le ganglion ciliaire ; ils acheminent des fibres
sympathiques postsynaptiques pour le dilatateur de la pupille et des fibres afférentes en
provenance de l'iris et de la cornée. Les nerfs ethmoïdaux postérieur et antérieur, branches du nerf
naso-ciliaire prenant naissance au sein de l'orbite, en sortent par des orifices s'ouvrant sur la paroi
médiale de l'orbite ; ils innervent la dure-mère de la fosse crânienne antérieure ainsi que la
muqueuse des sinus sphénoïdal et ethmoïdal et de la cavité nasale.
Vascularisation de l'orbite
Artères de l'orbite
L'irrigation artérielle de l'orbite est assurée en ordre principal par l'artère ophtalmique, une
branche de l'artère carotide interne ; l'artère infra-orbitaire, issue de l'artère carotide externe,
participe également à l'irrigation des structures du plancher orbitaire.
L'artère centrale de la rétine, une branche de l'artère ophtalmique prenant son origine sous le nerf
optique, chemine dans la gaine durale du nerf optique jusqu'à ce qu'elle arrive à proximité du
globe oculaire. Elle pénètre à ce niveau au sein même du nerf optique pour finalement émerger au
niveau du disque du nerf optique (papille). Les branches de l'artère centrale de la rétine se
répandent sur la face interne de la rétine. Leurs ramifications distales sont des artères de type
terminal qui se distribuent uniquement à la face interne de la rétine. La face externe de la rétine est
également irriguée par la lame capillaire de la choroïde (lame choriocapillaire). Sur environ huit
artères ciliaires postérieures, également originaires de l'artère ophtalmique, six artères ciliaires
postérieures courtes se distribuent directement à la choroïde et contribuent donc à l'irrigation de la
couche externe non vascularisée de la rétine. Deux artères ciliaires postérieures longues, une de
chaque côté du globe oculaire, cheminent entre la sclère (sclérotique) et la choroïde pour
s'anastomoser avec les artères ciliaires antérieures (qui prolongent les branches musculaires de
l'artère ophtalmique, pour les muscles droits) ; elles se distribuent au plexus ciliaire.
Veines de l'orbite
Le drainage veineux de l'orbite est assuré par les veines ophtalmiques supérieure et inférieure qui
franchissent la fissure orbitaire supérieure (fente sphénoïdale) pour pénétrer dans le sinus
caverneux. Habituellement, la veine centrale de la rétine se jette directement dans le sinus
caverneux, mais parfois elle rejoint l'une des veines ophtalmiques. Originaires de la tunique
vasculaire de l'œil, les veines vorticineuses sont drainées par les veines
ophtalmiques inférieure et supérieure. Le sinus veineux de la sclère (canal de Schlemm) est une
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 103
structure vasculaire encerclant la chambre antérieure de l'œil et dont la fonction est de drainer
l'humeur aqueuse vers la circulation sanguine.
2. L’OREILLE
L'oreille ou organe vestibulo-cochléaire comprend trois parties : externe, moyenne et interne. Les
parties externe et moyenne sont principalement concernées par la transmission du son vers l'oreille
interne ; celle-ci renferme les organes de l'équilibration (condition qui permet de garder le corps
en équilibre) et de l'audition. La membrane du tympan sépare l'oreille externe de l'oreille
moyenne. La trompe auditive (trompe d'Fustache) fait communiquer l'oreille moyenne avec le
nasopharynx.
i. Oreille externe
L'oreille externe comprend l'auricule (pavillon de l'oreille) qui capte le son et le méat acoustique
externe (conduit auditif externe), canal permettant au son de parvenir à la membrane du tympan.
a) Auricule
L'auricule (L. auris, oreille) est constituée d'une plaque irrégulière de cartilage élastique recouverte
d'une peau assez mince. L'auricule possède plusieurs reliefs et dépressions. La conque est la
dépression la plus profonde. Le bord surélevé de l'auricule est l'hélix. Dépourvu de cartilage, le
lobule (lobe de l'oreille) se compose de tissu Fibreux, de graisse et de vaisseaux sanguins. On peut
y prélever par piqûre de petits échantillons de sang et il peut être facilement percé pour y placer des
boucles d'oreille. Le tragus (G. tragos, bouc ; une allusion aux poils qui y sont implantés et
s'accroissent comme la barbe d'un bouc) est une petite projection en forme d'opercule qui empiète
sur l'ouverture du méat acoustique externe Les artères de l'auricule sont principalement originaires
des artères auriculaire postérieure et temporale superficielle. Les principaux nerfs cutanés de
l'auricule sont les nerfs grand auriculaire (branche auriculaire du plexus cervical) et auriculo-
temporal une branche du NC V3. Le méat acoustique externe (conduit auditif externe) parcourt vers
le dedans la partie tympanique de l'os temporal, de l'auricule à la membrane du tympan, ce qui
représente chez l'adulte une longueur de 2à3 cm. Le tiers latéral de ce canal sinueux est de
constitution cartilagineuse et son revêtement cutané entre en continuité avec la peau de l'auricule.
Ses deux tiers médiaux sont osseux et revêtus d'une peau mince en continuité avec la couche
externe de la membrane tympanique. Les glandes cérumineuses et sébacées contenues dans le tissu
sous-cutané de la partie cartilagineuse du méat acoustique externe produisent le cérumen.
La membrane du tympan, dont le diamètre mesure environ 1 cm, est une membrane ovale, mince
et semi-transparente située à l'extrémité médiale du méat acoustique externe. Elle sépare le méat
acoustique externe de la caisse du tympan de l'oreille moyenne. La membrane du tympan est
tapissée extérieurement par une peau très mince et intérieurement par la muqueuse de l'oreille
moyenne. Sur une image otoscopique du tympan, la membrane du tympan présente une concavité
dirigée vers le méat acoustique externe ; on peut observer une légère dépression conique centrale
dont le sommet correspond à l'ombilic. L'axe central de la membrane du tympan est
perpendiculaire à l'ombilic, à la façon d'un manche de parapluie ; il est orienté vers l'avant, le bas
et latéralement. La membrane du tympan est donc orientée comme un mini-radar ou comme une
antenne parabolique positionnée pour recevoir des signaux en provenance du sol en avant et sur le
côté de la tête. La membrane du tympan bouge en réponse aux vibrations de l'air qui lui parviennent
via le méat acoustique externe. Les mouvements de la membrane sont transmis à l'oreille interne par
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 104
la chaîne des osselets de l'oreille moyenne. La face externe de la membrane du tympan est
principalement innervée par le nerf auriculo-temporal, une branche du NC V3.
II faut également noter une participation limitée d'une petite branche auriculaire du nerf vague
(NC X). La face interne de la membrane du tympan est pour sa part innervée par le nerf
glossopharyngien (NC IX).
iii. Oreille moyenne
La cavité de l'oreille moyenne ou caisse du tympan est une chambre étroite remplie d'air située
dans la partie pétreuse de l'os temporal. Elle comprend deux parties : la caisse du tympan
proprement dite, située juste en dedans de la membrane du tympan et le récessus épitympanique
(attique ou logette des osselets), l'espace sus-jacent à la membrane. La caisse du tympan est reliée
antéro-médialement au nasopharynx par la trompe auditive (trompe d'Eustache). En arrière et en
haut, elle communique avec les cellules mastoïdiennes par l’antre mastoïdien. La caisse du tympan
est bordée d'une muqueuse en continuité avec celle de la trompe auditive, de l'antre mastoïdien et
des cellules mastoïdiennes. La caisse du tympan contient les éléments suivants :
Les osselets de l'ouïe (le marteau, l'enclume et l'étrier).
Les muscles stapédien (m. de l'étrier) et tenseur du tympan (m. du marteau).
La corde du tympan, une branche du NC VII.
Le plexus nerveux tympanique.
Parois de la caisse du tympan
La forme de la caisse du tympan est celle d'une pastille ou d'une petite boîte étroite aux parois
concaves (ou encore d'une lentille biconcave). On lui reconnaît six parois.
1. Le toit ou paroi tegmentale est formé par une petite plaque osseuse, le tegmen tympani, qui
sépare la caisse du tympan de la dure-mère tapissant le plancher de la fosse crânienne moyenne.
2. Le plancher ou paroi jugulaire forme une couche osseuse qui sépare la caisse du tympan du
bulbe supérieur (golfe) de la veine jugulaire interne.
3. La paroi latérale (membranacée) est presque entièrement occupée par la partie la plus convexe
de la membrane du tympan ; en haut, elle est formée par la paroi osseuse latérale (mur de la
logette) du récessus épitympanique (attique ou logette des osselets). Le manche du marteau est
inclus dans la membrane du tympan (pars tensa) et sa tête se trouve dans le récessus
épitympanique.
4. La paroi labyrinthique (médiale) sépare la caisse du tympan de l'oreille interne. Elle se
caractérise par le promontoire de la paroi labyrinthique, un relief qui correspond à la partie initiale
(tour basai) de la cochlée, ainsi que par les fenêtres ovale et ronde qui, sur le crâne sec,
communiquent avec l'oreille interne.
5. La paroi carotidienne (antérieure) sépare la caisse du tympan du canal carotidien ; la trompe
auditive (trompe d'Eustache) et le canal du muscle tenseur du tympan (canal du muscle du
marteau) s'ouvrent dans sa partie supérieure.
6. La paroi mastoïdienne (postérieure) se caractérise par l'existence d'un orifice dans sa partie
supérieure, l'aditus (L. accès) ad antrum, qui fait communiquer la caisse du tympan avec l'antre
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 105
mastoïdien et les cellules mastoïdiennes. Le canal du nerf facial (aqueduc de Fallope) descend
entre la paroi postérieure et l'antre mastoïdien, au côté médial de l'aditus.
L'antre mastoïdien est une cavité creusée dans la portion mastoïdienne de l'os temporal. Comme
la caisse du tympan, l'antre (L. du G. caverne) est séparé de la fosse crânienne moyenne par une
lame osseuse assez mince de l'os temporal, le tegmen tympani. Cette structure forme la paroi
tegmentale (toit) des cavités de l'oreille et fait également partie du plancher de la partie latérale de
la fosse crânienne moyenne. L'antre est la cavité commune dans laquelle s'ouvrent les cellules
mastoïdiennes. L'antre et les cellules mastoïdiennes sont bordés d'une muqueuse en continuité
avec celle de l'oreille moyenne. En avant et en bas, l'antre est en rapport avec le canal du nerf
facial (aqueduc de Fallope).
a) Trompe auditive
La trompe auditive (trompe d'Eustache) met la caisse du tympan en communication avec le
nasopharynx où elle s'ouvre en arrière du méat inférieur de la cavité nasale. Le tiers postéro-latéral
de la trompe est de constitution osseuse, les deux tiers restants étant cartilagineux. La muqueuse
de la trompe auditive entre en continuité postérieurement avec celle de la caisse du tympan et
antérieurement avec celle du nasopharynx. La fonction de la trompe auditive consiste à égaliser la
pression qui règne dans l'oreille moyenne et la pression atmosphérique, ce qui permet à la
membrane du tympan de se mobiliser librement. En permettant à l'air d'entrer dans la caisse du
tympan et d'en sortir, la trompe équilibre les pressions qui règnent des deux côtés de la membrane
du tympan. Comme les parois de la partie cartilagineuse de la trompe auditive sont normalement
appliquées l'une sur l'autre (collabées), l'ouverture de la trompe requiert la participation d'un
mécanisme actif. Cette ouverture résulte d'une part de la poussée exercée sur l'une des parois de la
trompe par l'augmentation du volume du corps charnu du muscle élévateur du voile du palais
contracté longitudinalement et, d'autre part, de la traction exercée sur l'autre paroi par le muscle
tenseur du voile du palais. Comme il s'agit de deux muscles du palais mou, l'égalisation des
pressions est habituellement associée à la déglutition ou au bâillement.
Les artères de la trompe auditive sont originaires de l’artère pharyngienne ascendante, une branche
de l'artère carotide externe, de l’artère méningée moyenne et de l’artère du canal ptérygoïdien (a.
vidienne), branches de l'artère maxillaire. Les veines de la trompe auditive se jettent dans le plexus
veineux ptérygoïdien. Le drainage lymphatique de la trompe auditive aboutit aux nœuds
lymphatiques cervicaux profonds. Les nerfs de la trompe auditive sont issus du plexus
tympanique constitué de fibres du nerf glosso-pharyngien (NC IX). Antérieurement, la trompe
reçoit également des fibres du ganglion ptérygo-palatin.
b) Osselets de l'ouïe
Les osselets de l'ouïe forment une chaîne de petits os qui traverse la caisse du tympan de la
membrane du tympan à la fenêtre du vestibule (L. fenestra vestibuli) (fenêtre ovale), une
ouverture ovale sur la paroi médiale de la caisse du tympan donnant accès dans le vestibule du
labyrinthe osseux (oreille interne). Les osselets sont les premières pièces squelettiques
complètement ossifiées au cours du développement et ils atteignent leur maturité à la naissance.
Le tissu osseux dont ils sont constitués est exceptionnellement dense (dur). Les osselets sont
tapissés par la muqueuse de la caisse du tympan, mais contrairement aux autres os du corps, ils ne
sont pas revêtus de périoste.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 106
Marteau. Le marteau (L. malleus) est fixé à la membrane du tympan. Sa partie supérieure arrondie
ou tête du marteau se trouve dans le récessus épitympanique (attique ou logette des osselets). Son
col est situé au contact de la pars flaccida de la membrane du tympan et son manche est inclus au
sein de la pars tensa de cette membrane, avec son extrémité au niveau de l'ombilic, et se mobilise
donc avec elle. La tête du marteau s'articule avec l'enclume ; le tendon du muscle tenseur du
tympan (m. du marteau) s'insère sur le manche, à proximité du col. La corde du tympan (branche
du nerf facial) croise la face médiale du col du marteau. Avec le plus long de ses deux processus et
son manche fixé à la membrane du tympan, le marteau joue le rôle d'un levier.
Enclume. L'enclume (L. incus) est un os situé entre le marteau et l'étrier et s'articule avec eux. Il
possède un corps et deux branches. Le volumineux corps de l'enclume se trouve dans le récessus
épitympanique où il s'articule avec la tête du marteau. La branche longue (branche verticale) est
disposée parallèlement au manche du marteau et son extrémité interne s'articule avec l'étrier par
l'intermédiaire d'un petit processus orienté médialement, le processus lenticulaire. La branche courte
(branche horizontale) est reliée par un ligament à la paroi postérieure de la caisse du
tympan.
Etrier. L'étrier (L. stapes) est le plus petit des trois osselets. Il possède une tête et une base
(platine) réunies par deux branches. La tête de l'étrier est dirigée latéralement et s'articule avec
l'enclume. Sa base (platine) s'adapte dans la fenêtre ovale sur la paroi médiale de la caisse du
tympan. De forme ovale, la base est fixée au bord de la fenêtre ovale. La base de l'étrier est
beaucoup plus petite que la membrane du tympan ; par conséquent, la force vibratoire de l'étrier
est environ dix fois plus importante que celle de la membrane du tympan. Les osselets de l'ouïe
augmentent donc la force des vibrations transmises par la membrane du tympan, mais ils réduisent
leur amplitude.
Muscles associés aux osselets de l'ouïe. Deux muscles amortissent ou s'opposent aux mouvements
de la chaîne ossiculaire ; l'un d'entre eux amortit également les vibrations de la membrane du
tympan.
Le muscle tenseur du tympan (m. du marteau) est un muscle court qui prend son origine sur la
face supérieure de la partie cartilagineuse de la trompe auditive, la grande aile de l'os sphénoïde et
la partie pétreuse de l'os temporal. Il s'insère sur le manche du marteau. Le muscle tenseur du
tympan attire le marteau médialement et tend ainsi la membrane du tympan tout en réduisant
l'amplitude de ses oscillations. Son action tend à empêcher une lésion de l'oreille interne lors d'une
exposition à des sons très bruyants. Le muscle tenseur du tympan est innervé par le nerf
mandibulaire (NC V3).
Le muscle stapédien (m. de l'étrier), minuscule, est situé à l'intérieur de l'éminence pyramidale
(pyramide), une saillie conique creuse apparaissant sur la paroi postérieure de la caisse du tympan.
Son tendon pénètre dans la caisse en émergeant d'un foramen de la dimension d'une tête d'épingle
situé à l'apex de cette éminence ; il s'insère sur le col de l'étrier. Le muscle stapédien attire l'étrier
vers l'arrière et fait basculer sa base (platine) dans la fenêtre ovale ; il contribue ainsi à tendre le
ligament annulaire et à réduire l'amplitude oscillatoire. Il s'oppose également à une mobilisation
excessive de l'étrier. Le nerf du muscle stapédien est issu du nerf facial (NC VII).
iv. Oreille interne
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 107
L'oreille interne contient l'organe vestibulo-cochléaire spécialisé dans la perception des sons et le
maintien de l'équilibre. Enfouie dans la partie pétreuse de l'os temporal, l'oreille interne se
compose des sacs et des conduits du labyrinthe membraneux. Le labyrinthe membraneux renferme
l’endolymphe et est suspendu dans le labyrinthe osseux rempli de périlymphe, soit par de délicats
filaments analogues à ceux de l'arachnoïde traversant l'espace subarachnoïdien, soit par l'important
ligament spiral. Le labyrinthe membraneux ne flotte pas. Ces liquides sont respectivement
impliqués dans la stimulation des terminaisons sensorielles des organes de l'équilibration et de
l'audition.
a) Labyrinthe osseux
Le labyrinthe osseux est un ensemble de cavités (cochlée, vestibule et canaux semi-circulaires)
incluses dans la capsule otique de la partie pétreuse de l'os temporal. Le tissu osseux de la capsule
otique est plus dense que le reste de la partie pétreuse de l'os temporal ; la capsule peut être isolée
(ciselée) de la matrice osseuse environnante en utilisant une fraise de dentiste. La capsule otique est
souvent illustrée et identifiée de façon erronée au labyrinthe osseux. En réalité, le labyrinthe
osseux est un espace liquidien entouré par la capsule otique ; il est représenté de façon plus précise
par un moulage de la capsule otique après élimination de l'os qui l'entoure.
Cochlée. La cochlée (limaçon) est la partie du labyrinthe osseux qui ressemble à une coquille
d'escargot ; elle renferme le conduit cochléaire, la structure de l'oreille interne spécialisée dans
l'audition. Le canal spiral de la cochlée (dont la paroi forme la lame des contours) commence au
niveau du vestibule et effectue 2.5 tours de spire autour d'un axe d'os spongieux nommé
modiolus (columelle). Le modiolus renferme des canaux pour le passage de vaisseaux sanguins et
la distribution des filets du nerf cochléaire. Comme l'axe de la membrane du tympan, l'apex du
modiolus (sommet de la columelle) est orienté vers l'avant, le bas et le côté latéral. Le volumineux
tour de spire basai de la cochlée détermine le relief du promontoire de la paroi labyrinthique de la
caisse du tympan. À son niveau, le labyrinthe osseux communique avec l'espace subarachnoïdien
sus-jacent par l'intermédiaire de l'aqueduc de la cochlée (aqueduc du limaçon). Le tour de spire
basai se caractérise également par la fenêtre ronde (L. fenestra cochleae), fermée par la membrane
du tympan secondaire.
Vestibule du labyrinthe osseux. Cette petite chambre ovale (d'une longueur approximative de 5
mm) contient l'utricule et le saccule, deux constituants de l'appareil de l'équilibration du labyrinthe
membraneux (labyrinthe vestibulaire). Le vestibule se caractérise par la présence, sur sa paroi
latérale, de la fenêtre ovale occupée par la base (platine) de l'étrier. Le vestibule entre en
continuité vers l'avant avec la cochlée osseuse, en arrière avec les canaux semi-circulaires, ainsi
qu'avec la fosse crânienne postérieure par l'intermédiaire de l'aqueduc du vestibule. L'aqueduc
s'étend jusqu'à la face postérieure de la portion pétreuse de l'os temporal où il s'ouvre (fossette
unguéale) en arrière et au côté latéral du méat acoustique interne. L'aqueduc du vestibule renferme
le conduit endolymphatique et deux petits vaisseaux sanguins.
Canaux semi-circulaires. Les canaux semi-circulaires (antérieur [supérieur], postérieur et latéral
[horizontal]) communiquent avec le vestibule du labyrinthe osseux. Ils occupent une position
postéro-supérieure par rapport au vestibule dans lequel ils s'ouvrent. Les canaux semi-circulaires
sont orientés dans les trois plans de l'espace et chacun d'eux est disposé perpendiculairement par
rapport aux deux autres. Chaque canal forme à peu près les deux tiers d'un cercle et présente un
diamètre approximatif de 1.5 mm, sauf à l'une de ses extrémités occupée par un renflement,
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 108
l'ampoule osseuse. Les trois canaux semi-circulaires s'ouvrent dans le vestibule par 5 orifices car
les canaux antérieur et postérieur ont une branche en commun. Les canaux semi-circulaires
hébergent les conduits semi-circulaires.
Labyrinthe membraneux
Le labyrinthe membraneux est constitué par un ensemble de sacs et de conduits communiquant les
uns avec les autres et maintenus en suspension dans le labyrinthe osseux. Le labyrinthe
membraneux contient l'endolymphe, un liquide aqueux dont la composition diffère de celle de la
périlymphe (semblable au liquide extracellulaire) qui remplit le reste du labyrinthe osseux. Le
labyrinthe membraneux est subdivisé en deux parties : le labyrinthe vestibulaire et le labyrinthe
cochléaire, dont les composants sont plus nombreux que ceux du labyrinthe osseux. :
Labyrinthe vestibulaire : utricule et saccule, deux petits sacs communicants situés dans le
vestibule du labyrinthe osseux.
Trois conduits semi-circulaires logés dans les canaux semi-circulaires.
Labyrinthe cochléaire : conduit cochléaire, situé dans la cochlée.
Le ligament spiral, un épaississement spiral du périoste du canal de la cochlée, fixe le conduit
cochléaire au canal spiral de la cochlée. Le reste du labyrinthe membraneux est suspendu par de
délicats filaments qui traversent la périlymphe. Les conduits semi-circulaires s'ouvrent dans
l’utricule par cinq orifices, de la même façon que les canaux semi-circulaires qui les entourent
s'ouvrent dans le vestibule. L'utricule communique avec le saccule par l'intermédiaire du conduit
utriculo-sacculaire qui lui-même donne naissance au conduit endolymphatique. Le saccule
communique avec le conduit cochléaire par le ductus reuniens, un conduit de réunion. L'utricule et
le saccule possèdent des zones d'épithélium sensoriel spécialisé appelées macules (taches
statiques). La macule de l'utricule (L. macula utriculi) se trouve au plancher de l'utricule,
parallèlement à la base du crâne ; en revanche, la macule du saccule (L. macula sacculï) est
disposée verticalement sur la paroi médiale du saccule. Les cellules ciliées des macules sont
innervées par des fibres de la branche vestibulaire du nerf vestibulo-cochléaire. Les neurones
sensoriels primaires se trouvent dans le ganglion vestibulaire (ganglion de Scarpa), qui siège au
fond du méat acoustique interne (conduit auditif interne). Le conduit endolymphatique parcourt
l’aqueduc du vestibule et émerge de l'os dans la fosse crânienne postérieure où il se dilate pour
former une poche aveugle appelée sac endolymphatique. Celui-ci se trouve sous la dure-mère qui
revêt la face postérieure de la portion pétreuse de l'os temporal (fossette unguéale). Le sac
endolymphatique est un réservoir de stockage du liquide endolymphatique excédentaire produit par
les capillaires sanguins du labyrinthe membraneux.
Conduits semi-circulaires. À l'extrémité de chaque conduit semi-circulaire se trouve une ampoule
qui contient une crête ampullaire (L. crista ampullaris). Les crêtes sont sensibles aux
déplacements de l'endolymphe qui se produisent au sein de l'ampoule lorsque la tête tourne dans le
sens du conduit. Comme celles des macules, les cellules ciliées des crêtes stimulent des neurones
primaires dont les corps cellulaires se trouvent dans le ganglion vestibulaire.
Conduit cochléaire. Le conduit cochléaire est un tube aveugle et spirale de section triangulaire
suspendu au sein du canal cochléaire entre le ligament spiral fixé à la paroi externe du canal
cochléaire et la lame spirale osseuse du columelle. Parcourant de cette façon le canal spiral, le
conduit cochléaire rempli d'endolymphe subdivise le canal spiral rempli de périlymphe en deux
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 109
passages ou rampes qui communiquent entre elles à l'apex de la cochlée, au niveau de
l'hélicotrème, une communication semi-lunaire.
Les vagues de pression hydraulique créées dans la périlymphe du vestibule par les vibrations de la
base (platine) de l'étrier montent vers l'apex de la cochlée en empruntant la rampe vestibulaire.
Elles franchissent ensuite l'hélicotrème pour redescendre par la rampe tympanique vers le premier
tour de spire (basai) de la cochlée. À ce niveau les vagues de pression se convertissent à nouveau
en vibrations, cette fois de la membrane du tympan secondaire et l'énergie captée initialement par
la membrane du tympan (primaire) se dissipe dans l'air de la caisse du tympan.
Le toit du conduit cochléaire est formé par la membrane vestibulaire. Son plancher est formé par
une partie du conduit, la membrane basilaire, ainsi que par le bord externe de la lame spirale
osseuse. L'organe récepteur des stimuli auditifs est l'organe spiral (organe de Corti) ; il se situe sur
la membrane basilaire. Cet organe est surmonté par la membrane tectorielle (membrana
tectoria), de consistance gélatineuse.
L'organe spiral contient des cellules ciliées dont les pôles apicaux sont enrobés dans la membrane
tectorielle. L'organe spiral est stimulé par les déformations du conduit cochléaire induites par les
vagues de pression hydraulique parcourant la périlymphe dans les rampes vestibulaire et
tympanique.
Méat acoustique interne
Le méat acoustique interne (conduit auditif interne) est un étroit canal qui s'étend latéralement au
sein de la partie pétreuse de l'os temporal sur une distance d'environ 1 cm. L'ouverture acoustique
interne du méat apparaît sur la face postéro-médiale de cet os et est alignée sur l'axe du méat
acoustique externe (conduit auditif externe). Le méat acoustique interne est fermé latéralement par
une mince plaque osseuse perforée qui le sépare de l'oreille interne. Cette plaque osseuse est
traversée par le nerf facial (NC VII), les branches du nerf vestibulo-cochléaire (NC VIII) et des
vaisseaux sanguins. À proximité de l'extrémité latérale (fond) du méat acoustique interne, le nerf
vestibulo-cochléaire se scinde en deux parties, un nerf cochléaire et un nerf vestibulaire.
Figure 35. Les différentes parties de l'oreille.
[Cours d’Anatomie - module de splanchnologie Unikol 2020-2021] Page 110
Vous aimerez peut-être aussi
- Cancers de La LangueDocument14 pagesCancers de La LangueMelissa SamerPas encore d'évaluation
- Firestone (Kygo)Document3 pagesFirestone (Kygo)bengt_berglundPas encore d'évaluation
- Spé 12 - 06 - Cavité OraleDocument10 pagesSpé 12 - 06 - Cavité OralePASSLAS REUSSITEPas encore d'évaluation
- 0 Les Voies Digestives de La Tête Et Du CouDocument10 pages0 Les Voies Digestives de La Tête Et Du CouyvesPas encore d'évaluation
- Histo de L'app DigestifDocument20 pagesHisto de L'app DigestifÏk RamPas encore d'évaluation
- Deglutition ODFDocument6 pagesDeglutition ODFNada LamisePas encore d'évaluation
- Cavité OraleDocument25 pagesCavité Oralelonbelle100% (1)
- Tube DigestifDocument102 pagesTube DigestifHicham AssofiPas encore d'évaluation
- L'appareil Digestif: 1-Structure Générale Du Tube DigestifDocument8 pagesL'appareil Digestif: 1-Structure Générale Du Tube DigestifSunset ShimmerPas encore d'évaluation
- Appareil Digestif 2ème Année Véto Cours 1 2021Document73 pagesAppareil Digestif 2ème Année Véto Cours 1 2021walid bb100% (1)
- 06 - Appareil Digestif - Glandes AnnexesDocument9 pages06 - Appareil Digestif - Glandes AnnexesMayssa ZizahPas encore d'évaluation
- Anatomie de La Région LingualeDocument7 pagesAnatomie de La Région LingualeFatma TahabrahimPas encore d'évaluation
- Physio Digest L1S2 Ziguinch 2022Document13 pagesPhysio Digest L1S2 Ziguinch 2022antaafall464Pas encore d'évaluation
- 05 - Notes - DigestifDocument54 pages05 - Notes - DigestifAgathe MassantPas encore d'évaluation
- Anatomie de La LangueDocument13 pagesAnatomie de La LangueikramPas encore d'évaluation
- Chapitre 1 ANATOMIE DE LAPPAREIL DIGESTIFDocument6 pagesChapitre 1 ANATOMIE DE LAPPAREIL DIGESTIFMattah Abel Nelson100% (1)
- Histo UE AR H Mahdaoui+Document19 pagesHisto UE AR H Mahdaoui+lydouche0805Pas encore d'évaluation
- Physiologie de La Mastication Et SalivationDocument7 pagesPhysiologie de La Mastication Et SalivationChaima benPas encore d'évaluation
- L'Appareil Digestif - 1Document19 pagesL'Appareil Digestif - 1El FaroukPas encore d'évaluation
- Lappareil DigestifDocument5 pagesLappareil DigestifMîmi FerPas encore d'évaluation
- Cavité Orale 2021Document34 pagesCavité Orale 2021Chaïma BenlounisPas encore d'évaluation
- ImprimerDocument9 pagesImprimerSawssan BstPas encore d'évaluation
- 12 - Les Fonctions de La Sphère OroDocument7 pages12 - Les Fonctions de La Sphère OroHanane JibetPas encore d'évaluation
- 1 Appareil DigestifDocument26 pages1 Appareil Digestifmkdqhp8rwdPas encore d'évaluation
- Curs 4_Système digestifDocument42 pagesCurs 4_Système digestifqty9jgkpnzPas encore d'évaluation
- LANGUE - ConvertiDocument25 pagesLANGUE - ConvertiAmadou Marouba SowPas encore d'évaluation
- IntroductionDocument14 pagesIntroductionAmirouche MezhoudPas encore d'évaluation
- Appareil DigestifDocument36 pagesAppareil DigestifYoucef HoualefPas encore d'évaluation
- Anatomie Physiologie Digestive1Document13 pagesAnatomie Physiologie Digestive1Jo NoutPas encore d'évaluation
- S2chap4coursTDPhyioDigest1 45Document45 pagesS2chap4coursTDPhyioDigest1 45Noura AzaouagPas encore d'évaluation
- Troubles de La Sphère ORLDocument56 pagesTroubles de La Sphère ORLLisePas encore d'évaluation
- Memoire 46Document114 pagesMemoire 46Batiste DrgPas encore d'évaluation
- 3 - La LangueDocument11 pages3 - La Languekori y walid100% (1)
- Cours de Stomatologie-1Document48 pagesCours de Stomatologie-1Patrice Kabeya75% (4)
- Anatomie2an VulveDocument4 pagesAnatomie2an VulveJasmin ToussaintPas encore d'évaluation
- Anatomie Du Tube DigestifDocument39 pagesAnatomie Du Tube DigestifOusmane Sambou0% (1)
- Anatomie de La Cavité BuccaleDocument47 pagesAnatomie de La Cavité BuccaleElbordji100% (1)
- B5-Système DigestifDocument41 pagesB5-Système DigestifCléanePas encore d'évaluation
- EndoDocument75 pagesEndoLoredana BuzatuPas encore d'évaluation
- Anatomie Dent-Cavite BuccaleDocument26 pagesAnatomie Dent-Cavite BuccaleJihene JijiPas encore d'évaluation
- Anatomie de Reprod FM G3Document54 pagesAnatomie de Reprod FM G3Juvénal WasukundiPas encore d'évaluation
- 2-Phase Bucco OesophagienneDocument7 pages2-Phase Bucco OesophagienneBer MouPas encore d'évaluation
- Salive 1Document45 pagesSalive 1Diane Stecy BIANG ENGONEPas encore d'évaluation
- L'appareil Digestif-1Document25 pagesL'appareil Digestif-1ۥٰۥٰۥٰ ۥٰۥٰۥٰPas encore d'évaluation
- Lecon PharynxDocument8 pagesLecon PharynxRavo RabemsPas encore d'évaluation
- Histologie de L'appareil DigestifDocument15 pagesHistologie de L'appareil DigestiftessPas encore d'évaluation
- Cours Syst Digertifs Et Respiratoire Pour IUA DOUALA 2023-2024Document19 pagesCours Syst Digertifs Et Respiratoire Pour IUA DOUALA 2023-2024jessicangambongPas encore d'évaluation
- 1.cavité Bucco Pharyngée Avec NarrationDocument10 pages1.cavité Bucco Pharyngée Avec Narrationcwoste.tissemsiltePas encore d'évaluation
- LangueDocument6 pagesLangueYoussraadoua AdouabelayachiPas encore d'évaluation
- Appareils Et Systèmes Du Corps HumainDocument237 pagesAppareils Et Systèmes Du Corps HumainMarine VergerPas encore d'évaluation
- Ľ Appariel Dijestif + Ľ Appariel GenitalDocument28 pagesĽ Appariel Dijestif + Ľ Appariel GenitalAyoub LilouPas encore d'évaluation
- Anatomie Et Physiologie de L - Appareil DigestifDocument36 pagesAnatomie Et Physiologie de L - Appareil DigestifSid ahmed Zerrouki sbaPas encore d'évaluation
- 1 Er Cours Anatomie Du Tube Digestif 2022Document20 pages1 Er Cours Anatomie Du Tube Digestif 2022lydiaPas encore d'évaluation
- Soins Spécifiques en OdontostomatologieDocument25 pagesSoins Spécifiques en Odontostomatologieaurelien choupo100% (1)
- 4 - Plancher BuccalDocument5 pages4 - Plancher Buccalkori y walidPas encore d'évaluation
- Appareil DigestifDocument27 pagesAppareil Digestifelmkhailiabdellah93Pas encore d'évaluation
- Fonction DigestiveDocument22 pagesFonction DigestiveHamza SerPas encore d'évaluation
- Anatomie Cou - Cavité buccale - pharynx - larynxDocument49 pagesAnatomie Cou - Cavité buccale - pharynx - larynxmaki.camara22Pas encore d'évaluation
- Physiologie de La GorgeDocument9 pagesPhysiologie de La GorgeWilfried AkambaPas encore d'évaluation
- Physiologie - Digestive ''''Document52 pagesPhysiologie - Digestive ''''Manassé MisengePas encore d'évaluation
- Hygiène de la voix et gymnastique des organes vocaux: Histoire de la musique depuis son origine jusqu'à nos joursD'EverandHygiène de la voix et gymnastique des organes vocaux: Histoire de la musique depuis son origine jusqu'à nos joursPas encore d'évaluation
- Wells-L_Homme_invisibleDocument283 pagesWells-L_Homme_invisiblesamyktg44Pas encore d'évaluation
- D1_SNC_okDocument59 pagesD1_SNC_oksamyktg44Pas encore d'évaluation
- Examen du Rachis D1 Dr FERUZI Mai 2023Document72 pagesExamen du Rachis D1 Dr FERUZI Mai 2023samyktg44Pas encore d'évaluation
- Ecrire Et Se Faire Publier PDFDocument133 pagesEcrire Et Se Faire Publier PDFLilouche KurochanPas encore d'évaluation
- Cahier Pedagogique 2012Document13 pagesCahier Pedagogique 2012KarimaLadjalPas encore d'évaluation
- Néphropathie_diabétique_version_pdfDocument11 pagesNéphropathie_diabétique_version_pdfsamyktg44Pas encore d'évaluation
- BullSocPatholExot-2002-95-5_310-313_Léon_Lapeyssonnie(1)Document4 pagesBullSocPatholExot-2002-95-5_310-313_Léon_Lapeyssonnie(1)samyktg44Pas encore d'évaluation
- _DO__Informations_aux_patients_utilisant_Mon_Dossier_Sante_V3.0Document17 pages_DO__Informations_aux_patients_utilisant_Mon_Dossier_Sante_V3.0samyktg44Pas encore d'évaluation
- WER9240Document20 pagesWER9240samyktg44Pas encore d'évaluation
- IRD TP2 Kongolo Kibwe ThildaDocument19 pagesIRD TP2 Kongolo Kibwe Thildasamyktg44Pas encore d'évaluation
- Normes Comptables InternationalesDocument10 pagesNormes Comptables InternationalesAbdou Diatta100% (1)
- 0 PDFDocument3 pages0 PDFДжалала ХілаліPas encore d'évaluation
- CGV SANIFER-Juillet 2022Document5 pagesCGV SANIFER-Juillet 2022Cyanno Michael RANDRIAMIADANARISOAPas encore d'évaluation
- Liste Principale Des Candidats Admis Au Concours D'accès Au Master GMPMDocument1 pageListe Principale Des Candidats Admis Au Concours D'accès Au Master GMPMOutmane KachachPas encore d'évaluation
- Les Pratiques Funéraires Néolithiques Avant 3500 Av J-C en France Et Dans Les Régions LimitrophesDocument310 pagesLes Pratiques Funéraires Néolithiques Avant 3500 Av J-C en France Et Dans Les Régions LimitrophesGerardo Gómez RuizPas encore d'évaluation
- Guide D Accompagnement - Le Petit PoucetDocument15 pagesGuide D Accompagnement - Le Petit Poucetآلبرت خلیلPas encore d'évaluation
- Bvah 52Document109 pagesBvah 52Harold de MoffartsPas encore d'évaluation
- Lettre de Motivation NACHAT OssamaDocument1 pageLettre de Motivation NACHAT OssamaOssama NachatPas encore d'évaluation
- Presentation SoutenanceDocument25 pagesPresentation Soutenancemorris DUKULYPas encore d'évaluation
- Exercice Compta KchiriDocument9 pagesExercice Compta KchiriTàHàà ZRPas encore d'évaluation
- Chap 1Document53 pagesChap 1hamid kamalPas encore d'évaluation
- Dell Emc Poweredge r650xs Technical Guide FRDocument61 pagesDell Emc Poweredge r650xs Technical Guide FRImen Makhlouf Ben AyedPas encore d'évaluation
- Bilan Hydrique Des Sols Et Recharge de La Nappe Profonde de La Plaine Du Gharb (Maroc) PDFDocument7 pagesBilan Hydrique Des Sols Et Recharge de La Nappe Profonde de La Plaine Du Gharb (Maroc) PDFBck RymPas encore d'évaluation
- 07 Exos Prod Scalaire Geo RepereeDocument10 pages07 Exos Prod Scalaire Geo RepereeVitaliy BushuevPas encore d'évaluation
- Assainissement Lit Filtrant (SOTRALENTZ) Fiche-UtilisateurPLASTEPURDocument64 pagesAssainissement Lit Filtrant (SOTRALENTZ) Fiche-UtilisateurPLASTEPURValcenyPas encore d'évaluation
- Statuts Renault Sa Ag 15.06.17Document20 pagesStatuts Renault Sa Ag 15.06.17aminata aboudramanePas encore d'évaluation
- 14 Systeme Éducatif Algérien PDFDocument19 pages14 Systeme Éducatif Algérien PDFZeyneb Enseignante0% (1)
- Guide RDocument797 pagesGuide RKamel KamelPas encore d'évaluation
- Cloud ComputingDocument25 pagesCloud ComputinghalimPas encore d'évaluation
- Marketing Comportement Consommateur DistributionDocument83 pagesMarketing Comportement Consommateur Distributionnguyen100% (2)
- Eolienne CorrigeDocument6 pagesEolienne CorrigeJad AyaPas encore d'évaluation
- EN 1090-2 01-07-2010 Cle783afcDocument20 pagesEN 1090-2 01-07-2010 Cle783afcfontainePas encore d'évaluation
- TD N°3 S.AlimentairesDocument45 pagesTD N°3 S.AlimentairesSagacious IvejutenPas encore d'évaluation
- Corrigé Oulala A1 - Association FPADocument16 pagesCorrigé Oulala A1 - Association FPAespoirPas encore d'évaluation
- Série N°4 Gestion Comptable Des Stocks Bac 2022-2023Document4 pagesSérie N°4 Gestion Comptable Des Stocks Bac 2022-2023maaloulfarah8Pas encore d'évaluation
- Liste Dépicerie VégétarienneDocument2 pagesListe Dépicerie Végétariennesandrinemode100% (1)
- Exposé Durée Du Travail KASSOU FinalDocument27 pagesExposé Durée Du Travail KASSOU FinalAya BaroudiPas encore d'évaluation
- Chapitre 2 Integration NumériqueDocument18 pagesChapitre 2 Integration NumériqueSarah BardiPas encore d'évaluation
- Rapport PFE VFDocument82 pagesRapport PFE VFrarzi12100% (1)