Académique Documents
Professionnel Documents
Culture Documents
Physio Digest L1S2 Ziguinch 2022
Transféré par
antaafall464Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Physio Digest L1S2 Ziguinch 2022
Transféré par
antaafall464Droits d'auteur :
Formats disponibles
1
PHYSIOLOGIE DE LA DIGESTION
INTRODUCTION
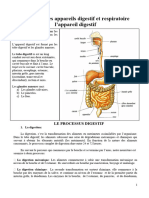
L’appareil digestif comprend le tube digestif (la bouche, le pharynx, l’œsophage, l’estomac,
l’intestin grêle, le gros intestin et le rectum) et des organes glandulaires (les glandes
salivaires, le foie, la vésicule biliaire et le pancréas). Ces organes ne font pas partie du tube
digestif mais y sécrètent des substances. Le rôle du tube digestif est de transformer l’aliment
ingéré en nutriments assimilables pouvant être transférés en même temps que l’eau et les
électrolytes vers le milieu intérieur. L’appareil circulatoire se charge de distribuer ces
nutriments aux cellules.
Les fonctions du tube digestif peuvent être décrites selon quatre processus (figure) : la
motilité, la sécrétion, la digestion et l’absorption.
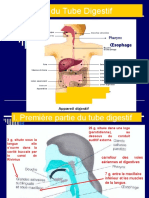
I/ LE TEMPS BUCCAL ET OESOPHAGIEN DE LA DIGESTION
1. La mastication
La mastication permet de dilacérer, les aliments en petits morceaux (ils sont coupés par
les incisives, déchirés par les canines et broyés par les molaires) et de les mélanger à la
salive. Ainsi l’aliment sera plus facilement dégluti. Une bonne mastication dépend du bon
état de l’articulé dentaire, c’est une activité volontaire, préalable à une bonne digestion.
2. La salivation
Elle est produite par 3 glandes salivaires :
les glandes parotides situées en avant de l’oreille qui comportent des cellules
séreuses qui produisent une sécrétion acqueuse contenant de la ptyaline ou amylase
salivaire qui commence la digestion de l’amidon.
Les glandes sous maxillaires situées en dedans du maxillaire inférieur, qui
comportent des cellules séreuses et muqueuses avec une prédominance de cellules
séreuses.
Les glandes sublinguales situées au-dessous de la muqueuse du plancher buccal :
c’est une glande mixte avec une prédominance de cellules muqueuses qui produisent une
sécrétion visqueuse contenant de la mucine qui a un rôle de lubrificateur.
La sécrétion de salive est permanente avec une forte augmentation au moment des repas.
Elle est de l’ordre de 1500 ml/24 h (1 à 2l/j). elle est neutre ou légèrement acide (pH : 6-7).
La mise en jeu de la sécrétion salivaire est essentiellement nerveuse et particulièrement
réflexe. La sécrétion réflexe de salive est déclenchée par la présence d’aliments dans la
bouche mais aussi à un moindre degré de substance non alimentaire.
Les informations sont transmises à partir des récepteurs buccaux (récepteurs
tactiles et récepteurs du goût) par les fibres sensitives du nerf glossopharyngien (IX) pour le
1/3 postérieur de la langue qui s’articule avec le noyau salivaire inférieur. Et pour la partie
antérieure de la langue le nerf facial qui s’articule avec le noyau salivaire supérieur.
Le centre est bulbo protubérantiel constitué par les noyaux salivaires inférieur et
supérieur respectivement pour le 1/3 postérieur de la langue et la partie antérieure de la
langue (nerf facial VII).
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
2
Les voies efférentes sont constituées par des fibres parasympathiques qui
cheminent avec des rameaux du nerf (IX) pour les parotides, et avec la corde du tympan
(branche du VII) et le V (trijumeau) pour les glandes sublinguales et sous-maxillaires.
Le réflexe de salivation est un réflexe facilement conditionnable.
Sur la plupart des organes sympathique et parasympathique ont des effets antagonistes
mais pas sur les glandes salivaires. La stimulation parasympathique à transmission
cholinergique, entraîne une vasodilatation artérielle locale, (Bradykinine) et l’émission d’une
salive abondante aqueuse peu concentrée.
Les parasympathomimétiques (pilocarpine) déclenchent la salivation.
Les parasympatholytiques (atropine) inhibent la salivation et entraînent une sécheresse de
la bouche.
La stimulation sympathique adrénergique entraîne l’émission d’une salive peu abondante,
très concentrée riche en mucus (pour les sous maxillaires et les sublinguales). La stimulation
sympathique n’a sur la glande parotide qu’une action de vasoconstriction.
Le rôle de la salive
La salive a essentiellement un rôle mécanique :
- En lubrifiant les parois et en fluidifiant le bol alimentaire, elle facilite la
déglutition.
- Elle sert de solvant pour les molécules qui stimulent les papilles du goût,
éveillant les sensations gustatives
- En conservant la cavité buccale humide, elle facilite les mouvements des
lèvres et de la langue, favorisant ainsi l’élocution.
Elle commence la digestion de l’amidon grâce à la ptyaline = amylase salivaire.
Elle a une action antibactérienne et protège contre la carie dentaire.
Elle contient aussi des défensines qui en plus de l’action antibactérienne attirent les
cellules de défenses de l’organisme
Enfin une diminution de sa sécrétion de salive entraîne une sensation de soif
3. La déglutition
C’est l’ensemble des phénomènes moteurs qui fait passer le bol alimentaire de la bouche
dans l’estomac. C’est un moment délicat de la digestion car le bol alimentaire doit croiser les
voies respiratoires (carrefour aérodigestif).
Elle se déroule en 3 temps : buccal, pharyngien et oesophagien.
Il s’agit d’une activité réflexe dont le premier temps est très fortement soumise au contrôle
et la volonté. Tant que le bol alimentaire n’a pas touché la paroi du pharynx, la déglutition
peut être volontairement interrompue. Mais à partir du moment où le temps pharyngien a
commencé, la déglutition se poursuit inéluctablement jusqu’à la pénétration des aliments
dans l’estomac.
3.1 Le temps buccal
La contraction de la langue coïnce la bouchée contre le palais et l’expulse vers l’arrière. La
base de la langue s’élève et fait basculer le bol dans le pharynx.
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
3
3.2. Le temps pharyngé
La présence du bol alimentaire excite les terminaisons nerveuses sensitives de la paroi
postérieure du pharynx (nerf IX) et déclenche toute une série de contractions musculaires
coordonnées par un centre bulbaire. (20 petits muscles).
Ces contractions musculaires ont deux buts :
- d’une part envoyer le bol alimentaire dans l’œsophage en lui faisant traverser
le pharynx
- d’autre part éviter les fausses routes c’est-à-dire le passage des aliments dans
les fosses nasales ou le larynx. Il faut noter que la respiration est suspendue
(apnée réflexe) pendant la déglutition.
Lors de la déglutition :
- le palais mou se soulève pour fermer les fosses nasales
- Le larynx s’élève de sorte que l’épiglotte qui replie vers l’arrière couvre son
ouverture qui constitue l’entrée de voies respiratoires.
- Le voile du palais se soulève pour fermer les fosses nasales, la luette s’élève.
3.3. Le temps oesophagien
A la jonction du pharynx et de l’œsophage, il y a un segment de 3 cm environ dans lequel la
tension pariétale est élevée au repos, si bien que l’extrémité supérieure de l’œsophage est
normalement isolée du pharynx. Ce segment se relâche 0,2 à 0,3 secondes après le début
de la déglutition, permettant à la bouchée qui vient d’être avalée de pénétrer dans
l’œsophage. Le bol alimentaire est ensuite propulsé le long de l’œsophage par une onde
péristaltique à la vitesse de 2 à 4 cm/s. Contrairement à ce qui se sera observé dans le
tractus gastro-intestinal, le péristaltisme oesophagien nécessite l’intégrité de l’innervation
motrice vagale de l’œsophage. Les fibres musculaires de la jonction pharyngo-
oesophagienne sont en état de contraction permanente, empêchant le reflux du contenu
gastrique dans l’œsophage.
LES TEMPS GASTRIQUES DE LA DIGESTION
I/ LA MOTRICITE GASTRIQUE
1. Rappel anatomo-histologique
L’estomac est un segment dilaté du tube digestif intermédiaire entre l’œsophage et le
duodénum.
On lui distingue 3 parties :
la grande tubérosité ou fundus
le corps de l’estomac
l’antre gastrique (région antro-pylonque)
La paroi de l’estomac comporte 4 couches de dedans en dehors
la couche muqueuse
la couche sous muqueuse
la couche musculaire
la couche séreuse
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
4
La couche musculaire gastrique comporte 3 plans de fibres :
un plan superficiel formé de fibres musculaires lisses longitudinales
un plan moyen composé de fibres musculaires lisses circulaires
un plan interne constitué de fibres musculaires lisses obliques
Au niveau du pylore, les fibres circulaires s’épaississent et constituent le sphincter
pylorique.
L’innervation de l’estomac est double :
sympathique (par les nerfs splanchniques)
parasympathique (par les nerfs pneumogastriques ou nerfs vagues, 10 ème paire
crânienne).
En dehors de cette innervation extrinsèque l’estomac possède une innervation
intrinsèque constituée par le plexus myentérique ou plexus d’Auerbach qui a un rôle moteur
situé entre la couche musculaire longitudinale et circulaire et le plexus sous-muqueux de
Meissner qui a surtout un rôle sensitif (joue un rôle important dans la sécrétion). Un estomac
privé de son innervation extrinsèque reste capable de se contracter mais il ne peut plus le
faire, si le système nerveux intrinsèque est lésé.
2. Les fonctions motrices de l’estomac
2.1 La fonction de stockage de l’estomac
Normalement lorsque les aliments arrivent dans l’estomac un réflexe vagovagal réduit
considérablement le tonus de la paroi de l’estomac, de telle sorte que la paroi peut se
distendre progressivement recevant 1,5 litres. La pression à l’intérieur de l’estomac reste
faible tant que cette limite n’est pas atteinte, on parle de « relaxation de réception » (figure).
La relaxation de réception est déclenchée par la distension de l’estomac et aboli par la
double vagotomie.
2.2 La fonction de mélange et de propulsion des aliments dans l’estomac
Les sécrétions gastriques viennent au contact des aliments dans l’estomac. Lorsque
l’estomac est rempli, de faibles ondes de contraction ou ondes de brassage qui naissent à la
partie moyenne de l’estomac se déplacent en direction de l’antre environ 3 à 5 ondes / min.
Au fur et à mesure de leur progression vers la région antropylorique, les ondes de
contractions deviennent de plus en plus intenses et entraînent des anneaux de contractions
péristaltiques capables de pousser une petite partie du contenu antral au travers du pylore.
Lorsque l’onde péristaltique approche du pylore, ce dernier se contracte et rejette le contenu
antral en arrière vers le corps de l’estomac. L’action propulsive de l’anneau de contraction
associée à la rétropulsion, représentent un mécanisme prépondérant de mélange de
sécrétions gastriques et des aliments. Le mélange donne un chyme qui a l’apparence d’une
substance opaque, laiteuse, sémi liquide.
Les contractions de l’estomac sont augmentées par la stimulation vagale et, la stimulation
du sympathique les diminue.
2.3 L’évacuation gastrique
Elle est modulée par l’intensité des contractions péristaltiques de la région
antropylorique.
L’estomac se remplit en 20 min et de vide en 4 à 6 heures. La vidange est contrariée par
le degré de résistance du pylore au passage du chyme. Chaque onde péristaltique 6 fois
plus puissante que l’onde de brassage pousse en force : quelques millilitres de chyme dans
le duodénum engendrant une action de pompage appelée « pompe pylorique ».
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
5
Différents facteurs vont réguler la vitesse d’évacuation de l’estomac.
2.3.1 Les facteurs gastriques
L’augmentation du volume des aliments dans l’estomac accélère la vidange. L’étirement
de la paroi, la distension, stimule les mécanorécepteurs fundiques qui initient des réflexes
vagaux et myentériques locaux. La mise en jeu de ce réflexe entraîne une augmentation de
la force des ondes péristaltiques et de leur fréquence d’apparition ; ce qui augmentent
considérablement l’activité de la pompe pylorique et en même temps inhibent légèrement le
sphincter pylorique. Par ailleurs la présence de protide dans la région antropylorique favorise
la sécrétion de gastrine, hormone qui stimule modestement la motilité gastrique par
augmentation de l’activité de la pompe pylorique (favorisant ainsi la vidange).
2.3.2 Les facteurs duodénaux
Ils inhibent la vidange de l’estomac.
Les réflexes entérogastriques
La distension du duodénum par augmentation du volume du chyme ralentit la vidange de
l’estomac par voie réflexe.
Les réflexes empruntent 3 voies différentes :
- une voie directe reliant le duodénum et l’estomac par le système nerveux
myentérique ;
- une voie qui emprunte les ganglions sympathiques pré vertébraux et atteint
l’estomac par des fibres sympathiques inhibitrices.
- une voie passant par les nerfs vagues : le tronc cérébral où sont inhibés les signes
excitateurs transmis à l’estomac par les nerfs vagues ou nerf vague libérant (VIP).
Différents facteurs sont à l’origine des réflexes entérogastriques
1. le degré de distension du duodénum
2. le degré d’acidité du chyme duodénal un pH : 3,5 à 4 entraîne un blocage de la
libération du chyme.
3. la présence de produit protidique ou en une moindre mesure de produit lipidique.
4. les liquides hypertoniques ou hypotoniques déclenchent ce réflexe.
En entrant dans le duodénum, les graisses entraînent la sécrétion de CCKPZ par les
cellules duodénales qui inhibent l’évacuation de l’estomac en bloquant l’action de la gastrine.
La sécrétine inhibe la motricité, de même que la GIP (gastrin inhibitory peptide) secrétée en
cas de présence des graisses ou des hydrates de carbone).
LA SECRETION GASTRIQUE
Moyens d’études
Le problème posé par l’étude du suc gastrique est de recueillir à l‘état pur le suc sans
mélange avec les aliments.
Dans ce but :
Pavlov chez le chien isola à partir de l’estomac une poche ayant gardé son innervation et
dont la sécrétion est recueillie par une canule.
Heidenhain a au contraire étudié la sécrétion d’une poche gastrique complètement isolée
du reste de l’estomac et ne recevant plus d’innervation vagale.
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
6
Chez l’homme le suc gastrique peut être aisément étudié par aspiration avec une sonde
gastrique.
L’estomac secrète jusqu’à 3,5 à 4,5 L/j.
Les principaux constituants du suc gastrique sont :
- le pepsinogène secrété par les cellules principales.
- le mucus secrété par les cellules à mucus
- l’HCl secrété par les cellules bordantes ou cellules pariétales ou cellules
oxyntiques, cellules qui secrètent aussi le facteur intrinsèque de Castle
A. Les différents constituants du suc gastrique
1. La sécrétion d’acide chlorydrique
1.1 Le mécanisme
L’estomac secrète environ 2 litres d’Hcl par jour. La concentration des ions hydrogènes
dans la lumière de l’estomac peut être multipliée par 107 par rapport à leur concentration
dans le plasma lors des repas.
La sécrétion de l’Hcl se fait selon le mécanisme suivant :
Les ions H+ (hydrogène) secrétés dans la lumière par transport actif primaire (pompe à
protons) en échange d’un ion K+, dérivent de la dégradation d’une molécule d’eau laissant
derrière elle des ions hydroxyles (OH-). Ces ions hydroxyles sont neutralisés par leur
combinaison avec d’autres ions H+ produits par la réaction H2O + CO2 H2OCO3
H+ + HCO3. L’anhydrase carbonique (AC) qui se trouve en grande concentration dans les
cellules pariétales catalyse cette réaction. Les ions bicarbonates formés par cette réaction
quittent la cellule pariétale par la membrane basolatérale en échange d’ions Cl - et passent
dans le sang veineux : ce qui est à l’origine de la vague alcaline post-prandiale.
1.2 Plusieurs facteurs modulent la sécrétion gastrique
a) La stimulation parasympathique.
Elle libère le neuromédiateur du système parasympathique l’acétylcholine. Ce dernier
stimule la sécrétion H+ en activant les récepteurs muscariniques de la membrane des
cellules pariétales. Le second message de l’Ach est l’inositol triphosphate (IP3) et
l’augmentation du calcium intracellulaire. L’Atropine qui bloque l’action de l’acétylcholine,
inhibe la sécrétion d’ion H+
b) L’histamine
Elle est libérée par les mastocytes de la muqueuse gastrique et diffuse vers les cellules
pariétales. Elle stimule la sécrétion H+ en activant les récepteurs H2 de la membrane des
cellules pariétales. Les médicaments bloquant les récepteurs H2 inhibent la sécrétion de H+
en bloquant l’effet stimulant de l’histamine (Cimétidine)
c) La gastrine
C’est une hormone secrétée par les cellules situées dans la muqueuse de l’antre gastrique
et du duodénum. Elle est libérée par stimulation mécanique de cette région antrale ou par
stimulation chimique par exemple les peptides et acides aminés baignant dans la muqueuse
antropylorique.
La stimulation du système parasympathique ou nerf vague ou nerf pneumogastrique
augmente sa libération.
Le pH du contenu gastrique au-dessous de 3 inhibe sa libération.
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
7
1.3. Rôle de la sécrétion acide
L’acide chlorhydrique transforme le calcium insoluble des aliments en calcium soluble
donc absorbable.
Il active le pepsinogène en pepsine.
Il réduit le fer ferrique en fer ferreux favorisant ainsi son absorption intestinale
Favorise la sécrétion duodénale de sécrétine qui déclenche par voie sanguine la
sécrétion exocrine du pancréas.
2. Le facteur intrinsèque
Il est secrété par les cellules pariétales et permet le transport de la Vitamine B12 jusqu’à la
muqueuse intestinale pour être absorbée. Son défaut de sécrétion est à l’origine de l’anémie
mégaloblastique de Biermer.
3. La sécrétion de mucus
Le mucus est secrété par les cellules à mucus. Il forme à la surface de la muqueuse un
film qui constitue une barrière qui protège l’épithélium sous–jacent de l’auto-digestion.
4. La pepsine
C’est une enzyme protéolytique synthétisée par les cellules principales des glandes
gastriques (Fundus). Elle est secrétée sous forme de proenzyme inactif, le pepsinogène.
Le pepsinogène est transformé en pepsine forme active sous l’action de l’HCl, la pepsine
formée agit sur le pepsinogène pour le transformer en pepsine par une réaction
d’autocatalyse. La pepsine est une endopeptidase qui hydrolyse les protéines en milieu
acide en rompant les liaisons peptidiques CO-NH situées en milieu de chaîne.
B) Contrôle de la sécrétion gastrique
La sécrétion d’Hcl s’arrête si le pH tombe en dessous de 1,5. Ceci résulte d’une inhibition
de la sécrétion de gastrine. L’agent responsable est la somatostatine secrétée par les
cellules de la muqueuse antrale de l’estomac. La somatostatine libérée dans le sang veineux
exerce un effet inhibiteur permanent sur la sécrétion de gastrine.
L’acidité du contenu duodénal et la présence de solution hypertonique dans le duodénum
inhibent la sécrétion gastrique.
L’inhibition est d’origine duodénale et persiste après vagotomie et sympathectomie. Elle
est donc hormonale.
C’est l’entérogastrone qui est ici impliquée. On regroupe sous ce nom, un ensemble
d’hormone qui sont libérés dans le duodénum et qui inhibent la sécrétion gastrique.
GIP (Gastric inhibitory peptid)
VIP (vasoactive intestinal peptid)
CCKPZ
Sécrétine
C) Mise en jeu de la sécrétion gastrique
On distingue 3 phases dans la sécrétion gastrique
1. La phase céphalique
Elle relève d’un mécanisme nerveux. L’introduction d’aliment dans la bouche entraîne
une sécrétion gastrique quelques minutes après. Le mécanisme à l’origine dépend du
système nerveux autonome et est démontré par le repas fictif de Pavlov (schéma).
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
8
Le suc produit pendant cette phase est très acide et riche en pepsine. Elle est abolie par la
section du nerf vague.
2. La phase gastrique
La présence de viande, de lait dans l’estomac déclenche une sécrétion d’un suc acide
pauvre en pepsine, sécrétion qui commence 30 min après le repas et dure quelques heures.
Elle est de nature hormonale, liée à la libération de gastrine. Elle persiste dans une poche
dénervée.
3. La phase intestinale
Si on introduit dans le duodénum les produits de digestion des protéines, on observe une
sécrétion gastrique qui survient 1 h à 2 h après, la prise d’aliment et se prolonge pendant
plusieurs heures. C’est une hormone qui est responsable de la sécrétion, c’est la gastrine
duodénale.
TEMPS INTESTINAL DE LA DIGESTION
I/ L’intestin grêle
L’intestin grêle est un tube de 3 m de long et 4 cm de diamètre s’étendant de
l’estomac au gros intestin.
On lui distingue 3 parties :
- le duodénum (environ 25 cm)
- le jéjunum (environ 1 m de long) avec une muqueuse riche en microvillosités
- l’iléon qui a environ 1,75 m de long et se termine dans le gros intestin au niveau
de la valvule iléocæcale.
L’intestin grêle est le lieu essentiel de la digestion, puisque s’y déversent les sucs digestifs
les plus efficaces dans la transformation des aliments. C’est également le lieu essentiel de
l’absorption.
1. La motricité de l’intestin grêle
Deux types de mouvements sont décrits dans l’intestin grêle. Les uns favorisant un contact
intime entre le chyme et la muqueuse et facilitent l’absorption, les autres servent à faire
progresser le chyme le long de l’intestin.
1.1. Les mouvements de brassage
Ils consistent en des contractions locales des fibres circulaires produisant des anneaux de
striction segmentant l’intestin en portions à peu près égales (schéma). Ces contractions
pincent le chyme jusqu’à 8 à 12 fois par minute permettant un mélange progressif des
particules alimentaires solides avec les sécrétions de l’intestin grêle mais aussi le contact du
contenu intestinal avec la muqueuse.
1.2 Les mouvements péristaltiques
Le chyme est propulsé dans l’intestin grêle par les ondes péristaltiques. Celles-ci peuvent
survenir en n’importe quel endroit de l’intestin grêle et elles se déplacent dans le sens oral-
aboral à une vitesse de 0,5 à 2 cm/s.
L’onde péristaltique déjà rencontrée dans l’œsophage et l’estomac a été décrite avec le
plus de précision au niveau de l’intestin grêle par Bayliss et Starling. Il s’agit d’une activité
musculaire coordonnée impliquant simultanément :
Une contraction des fibres longitudinales au niveau du bol d’où raccourcissement
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
9
Une contraction des fibres circulaires en amont du bol augmentation de la pression intra-
intestinale à ce niveau
Un relâchement des fibres circulaires en aval du bol d’où diminution de la pression à ce
niveau.
La vitesse de déplacement du chyme est d’environ 1cm / minute
1.3 Le contrôle de la motricité du grêle
La motricité du grêle dépend du système nerveux et de plusieurs hormones
1.3.1 Le système nerveux
La distension de l’intestin grêle déclenche des mouvements péristaltiques que l’on attribue
à des réflexes locaux. Il existe des récepteurs de la distension dans la muqueuse le long des
cellules du plexus de Meissner. Le plexus de Meissner est en relation avec le plexus
d’Auerbach dont le rôle est surtout moteur. C’est à son niveau qu’est intégrée la séquence
des activations à l’origine de l’onde péristaltique.
Juste après un repas, l’activité péristaltique du grêle augmente du fait de l’arrivée du
chyme dans le duodénum.
Le système nerveux extrinsèque se ramifie au niveau du plexus myentérique d’Auerbach.
Le Para Σ renforce le tonus et l’amplitude des mouvements intestinaux.
Le Σ ou orthosympathique inhibe le transit.
1.3.2. Le contrôle hormonal
Plusieurs hormones peuvent augmenter la motricité intestinale
la gastrine ; la cholécystokinine (CCKPZ) ; l’insuline ; la sérotonine
Hormones secrétées pendant les différentes phases de la digestion
A l’opposé, la sécrétine et le glucagon inhibent la motilité de l’intestin grêle.
2. Les sécrétions de l’intestin grêle
2.1 La sécrétion hormonale : la muqueuse duodénale secréte principalement 3
hormones
2.1.1. La gastrine : elle est secrétée par les cellules G de la muqueuse antrale et
duodénale. Elle augmente la sécrétion acide de l’estomac. Elle a un effet
trophique sur la muqueuse fundique de l’estomac et la muqueuse intestinale
(augmente de nombre de cellules pariétales, bordantes ou oxyntiques).
2.1.2. La sécrétine : elle est secrétée par la muqueuse duodéno-jujénale sous l’effet
de l’acidité locale et va entraîner la sécrétion d’un suc pancréatique abondant et
alcalin et stimule la sécrétion biliaire (effet cholérétique) renforce les effets de la
CCKPZ sur la sécrétion enzymatique du Pancréas.
2.13. La CCKPZ : elle est secrétée par la muqueuse duodénale. Elle stimule la
sécrétion enzymatique du pancréas et détermine la contraction de la vésicule biliaire (effet
cholagogue) renforce les effets de la sécrétine sur la sécrétion alcaline du pancréas. La
sécrétion est stimulée par la présence d’acides gras et d’acides aminés,
2.2. Le suc intestinal
Les glandes de Brünner du duodénum sécrètent un suc alcalin riche en mucus qui le
protège contre le chyme acide de l’estomac. Dans le jéjuno-iléon, le suc intestinal est alcalin,
on n’y trouve des enzymes qui sont d’une part l’entérokinase qui active les protéines
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
10
d’origine pancréatique et d’autre part des enzymes nécessaires à la digestion des glucides,
lipides et protides.
3. La sécrétion du pancréas exocrine
Le pancréas produit chaque jour 1,5 à 2,5 l /j du suc pancréatique qui s’écoule dans le
duodénum, la sécrétion est maximale en période post prandiale. Le suc pancréatique
contient de grosses quantités de bicarbonate (HCO3-) et d’enzymes digestives qui sont
nécessaires à la digestion des protéines, des lipides et des glucides dans le chyme. La
sécrétion du suc pancréatique est contrôlée par le nerf vague et surtout par 2 hormones de
la muqueuse duodénale : la sécrétine et la cholécystokinine pancréozymine (CCKPZ).
3.1 La sécrétion hydro-électrolytique ou sécrétion hydrélatique
La présence de lipides et un pH bas dans le chyme duodénal sont des f acteurs
déclenchant de la libération de sécrétine. Celle-ci parvient par voie sanguine jusqu’au
pancréas où elle stimule la sécrétion d’eau et d’ion (Na+ ,K+ Cl- et surtout HCO3-) par les
cellules acineuses et canalaires du pancréas.
Plus la concentration de bicarbonates augmente plus celle du Cl- diminue. L’ion HCO3- sert
à neutraliser les chymes acides.
La stimulation du nerf vague stimule la sécrétion hydrélatique du pancréatique.
3.2 Les enzymes pancréatiques (sécrétion ecbolique)
Le pancréas produit 6 à 20 g d’enzymes / j. Enzymes qui jouent un rôle fondamental dans
la digestion des aliments. La sécrétion de CCKPZ et leur fixation sur leur récepteur au
niveau des cellules acineuses sont déclenchées par un chyme riche en lipides et en peptide.
Cette fixation sur les récepteurs provoque une augmentation de la concentration
enzymatique dans le suc pancréatique.
Le nerf vague stimule faiblement la sécrétion enzymatique de pancréas.
La majorité des enzymes est produite sous forme inactive.
Les enzymes sont secondairement activées dans le duodénum sous l’influence de
l’entérokinase qui active le trypsinogène en trypsine qui par la suite active les autres
enzymes.
On distingue :
3.2.1. Les protéases :
La trypsine est la plus abondante, c’est une endopeptidase qui hydrolyse les liaisons
dont le COOH est porté par l’arginine ou la lysine.
La chymotrypsine hydrolyse les liaisons dont le COOH est porté par les acides
aminés aromatiques (tyrosine, phénylalanine, tryptophane)
L’élastase agit sur les protéines du tissu conjonctif
La carboxypeptidase : endopeptidase détache les acides aminés de l’extrémité
carboxyterminale des chaînes peptidiques.
3.2.2. L’amylase
Elle participe à la digestion des sucres, agit sur les liaisons 1-4 glucosidiques de
l’amidon. Elle est sécrétée sous forme active.
3.2.3. La lipase
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
11
La lipase pancréatique hydrolyse les graisses neutres en acide gras et en glycérol. Pour
être efficace, l’activité de la lipase nécessite la présence d’une autre enzyme la colipase
sécrétée sous forme inactive la pro-colipase.
- La phospolipase A2.
Produite sous forme inactive et activée grâce à la trypsine, elle hydrolyse les
phospholipides alimentaires en présence de Ca++
4. La sécrétion biliaire
La bile est indispensable à la digestion des lipides. Elle est sécrétée de façon continue par
les cellules hépatiques (0,7 L /j), mais elle n’est pas toujours immédiatement déversée dans
l’intestin en particulier entre les repas le sphincter d’ODDI est fermé. Dans ce cas, la bile
parvient dans la vésicule biliaire où elle est concentrée jusqu’à 5 fois ou 10 fois de son
volume d’origine par retrait d’eau qui suit passivement le transport de Na + hors de la lumière
de la vésicule biliaire. Cela aboutit à un concentré qui sous un faible volume, fournit pour la
digestion de grande quantité de constituants biliaires (sels biliaires pigments biliaires
cholestérol électrolytes) lorsque l’organisme a besoin de bile pour la digestion. La vésicule
biliaire se contracte et son contenu se mêle au chyme duodénal. La sécrétine et les sels
biliaires contenus dans le sang stimulent la production de bile par le foie (effet cholérétique).
La CCKPZ favorise la contraction de la vésicule biliaire (effet cholagogue). La stimulation
parasympathique a un effet cholagogue faible.
NB : les sels biliaires formés retournent au foie par la veine porte, et le foie les secrète de
nouveau dans la bile. Cette voie de recyclage de l’intestin vers le foie et de nouveau vers
l’intestin porte le nom de Circulation entéro-hépatique. Une petite quantité de sels biliaires
excrétée dans les fèces.
Sels biliaires = acides biliaires
Les pigments biliaires sont des substances formées lors de la dégradation des portions
d’hèmes de l’hémoglobine au cours de la destruction, dans le foie, ou dans la rate, des
érythrocytes vieux ou lésés.
La bilirubine constitue le principal pigment biliaire. Les cellules hépatiques extraient de la
bilirubine du sang et la sécrètent activement dans la bile. C’est la bilirubine qui donne à la
bile sa couleur jaune caractéristique. Après son entrée dans l’intestin avec la bile la bilirubine
est modifiée par des enzymes bactériennes pour former des pigments marron qui donnent
aux matières fécales leur couleur caractéristique.
Au cours de leur passage dans l’intestin, certains pigments biliaires sont réabsorbés dans
le plasma et sont finalement excrétés dans l’urine, donnant à l’urine sa couleur jaune.
5. La digestion et l’absorption des aliments
La transformation des aliments en nutriments se termine pratiquement dans la portion
initiale de l’intestin grêle. Leur absorption commence dans le duodénum. Elle est quasiment
terminée avant la fin du jéjunum. La présence des villosités et des microvillosités accroît
considérablement la surface d’absorption (100 m²).
5.1. Les glucides
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
12
Les glucides sont transformés en monosaccharides et en disaccharides, forme sous
lesquelles, ils sont absorbés par la muqueuse intestinale de manière active, les faisant
passer de la lumière intestinale au sang.
5.2. Les protéines
La digestion des protéines commence dans l’estomac et se termine dans le duodénum.
Les protéines sont absorbées sous forme d’acides aminés au niveau de la muqueuse
intestinale par un phénomène de transport actif.
Les AA absorbés atteignent la veine port et ils rejoignent la circulation générale après avoir
traversé le foie.
5.3. Les lipides
Les graisses alimentaires sont principalement apportées sous forme de triglycérides
formés d’une molécule de Glycérol et de 3 molécules d’AG. La dégradation des graisses
donne des diglycérides, des monoglycérides et enfin du glycérol. Les sels biliaires favorisent
l’action de la lipase mais aussi favorisent l’absorption des graisses formant avec les acides
gras et les monoglycérides un complexe hydrosoluble (micelles) leur permettant de franchir
l’épithélium intestinal. Les AG à courte chaîne (moins de 10 atomes de carbone) passent
dans la veine porte et les acides gras de longue chaîne dans la circulation lymphatique sous
forme de chylomicrons puis dans la circulation générale.
5.4. L’eau et le Na+
L’eau est absorbée passivement dans l’intestin grêle et une petite portion dans le côlon. Le
sodium est absorbé de manière active.
5.5. Le calcium et le fer
Le Ca++ est absorbé sous forme active dans la première portion de l’intestin, absorption
favorisée par la Vit D et la parathormone (PTH).
Le Fer est absorbée de façon active sous forme de fer ferreux.
Après le jéjunum, l’absorption est pratiquement terminée.
GROS INTESTIN (COLON)
Le gros intestin est un tube d’environ 6 cm de diamètre et 120 cm de long. Sa première
portion le cæcum a à son extrémité inférieure une poche appelée appendice.
On lui distingue 3 parties :
le côlon ascendant
le côlon transverse
- le côlon descendant qui se termine dans le côlon sigmoïde. Ce dernier se vide
dans le rectum.
La muqueuse colique est dépourvue de villosités. Les sécrétions du gros intestin sont peu
abondantes, dépourvues d’enzymes, essentiellement constituées par du mucus qui facilite le
passage des matières fécales. Le côlon absorbe du sodium et de l’eau et secrète K+ et
HCO3-
La motricité colique
Dès que le côlon ascendant est distendu par le matériel fécal en provenance de l’iléon le
sphincter iléo-cæcal se contracte, empêchant tout reflux vers l’iléon.
Dans le côlon, on distingue 3 types de mouvements :
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
13
1. les contractions segmentaires ou haustrations pour mélanger le contenu colique et
pour faciliter l’absorption d’eau dans le côlon proximal.
2. les mouvements de masse
Ils se produisent 1 à 3 fois par jour et déplacent les matières fécales sur de longues
distances, jusqu’au côlon distal et au rectum. On l’appelle encore réflexe gastro-colique ou
duodéno-colique qui résulte de la distension de l’estomac et du duodénum. Le réflexe est
stimulé par le para ou par la CCKPZ et la gastrine.
3. le complexe moteur de migration
Après l’absorption de la majeure partie d’un repas, des ondes péristaltiques répétées
commencent dans la portion inférieure de l’estomac par aller jusqu’au côlon. Ce mouvement
porte le nom de Complexe Moteur de Migration (CMM). Il fait avancer vers le gros intestin
toutes les matières non réabsorbées qui restent dans l’intestin grêle. Il empêche aussi les
bactéries de séjourner longtemps dans l’intestin pour y croître et s’y multiplier. En cas de
CMM anormal, il y a une prolifération bactérienne. C’est l’augmentation de la concentration
plasmatique de Motiline (hormone secrétée par la muqueuse duodénale) qui déclenche le
CMM.
LA DEFECATION
Normalement l’ampoule rectale est vide et les matières sont stockées dans le sigmoïde.
La continence est assurée par :
- l’angulation du canal anal sur l’ampoule rectale, créant une valvule anorectale ;
- les contractions toniques du sphincter interne ;
- la contraction volontaire du sphincter externe si le sphincter externe est forcé ;
- la sensibilité particulière du canal anal, capable de distinguer entre gaz, solides et
liquides
La défécation est une activité réflexe soumise par apprentissage au contrôle de la volonté.
Quand les matières fécales arrivent dans le rectum, elles stimulent sa muqueuse ; ce qui
entraîne le besoin de déféquer par un phénomène réflexe :
la stimulation efficace est la distension rectosigmoïdienne
les voies sensitives empruntent les nerfs hypogastriques.
le centre est la moelle sacrée
les voies motrices sont parasympathiques constrictive du rectum et inhibitrice du sphincter
interne (nerf pelvien) : le rectum se contracte et le sphincter lisse s’ouvre à l’origine du
besoin de déféquer. Si la défécation est impossible le sphincter externe strié soumis au
contrôle de la volonté reste fermé. Le besoin de déféquer s’estompe pour réapparaître un
peu plus tard.
Si la défécation est possible : le sphincter externe sous contrôle de la volonté se relâche
(nerf honteux) et le sujet contracte ses muscles abdominaux et releveurs de l’anus. En
même temps qu’il bloque son thorax glotte fermée en position d’inspiration.
La section de la moelle lombaire laisse intacte la défécation réflexe mais rend le sujet
incontinent du fait de l’abolition du contrôle cérébral.
Le contrôle cérébral n’apparaît chez l’enfant que vers 15 mois sous l’effet de l’éducation.
Professeur Abdoulaye SAMB : Physiologie de la digestion Mai 2007
Vous aimerez peut-être aussi
- Hygiène de la voix et gymnastique des organes vocaux: Histoire de la musique depuis son origine jusqu'à nos joursD'EverandHygiène de la voix et gymnastique des organes vocaux: Histoire de la musique depuis son origine jusqu'à nos joursPas encore d'évaluation
- Memoire 46Document114 pagesMemoire 46Batiste DrgPas encore d'évaluation
- La Déglutition Gustation PDFDocument7 pagesLa Déglutition Gustation PDFChaima benPas encore d'évaluation
- B5-Système DigestifDocument41 pagesB5-Système DigestifCléanePas encore d'évaluation
- L'appareil Digestif-1Document25 pagesL'appareil Digestif-1ۥٰۥٰۥٰ ۥٰۥٰۥٰPas encore d'évaluation
- Physiologie de La Mastication Et SalivationDocument7 pagesPhysiologie de La Mastication Et SalivationChaima benPas encore d'évaluation
- Physio. DigDocument34 pagesPhysio. DigEric Charles HadjiPas encore d'évaluation
- Capture D'écran . 2022-12-24 À 15.38.00Document46 pagesCapture D'écran . 2022-12-24 À 15.38.00Mangaka LightPas encore d'évaluation
- Appareil Digestif 2ème Année Véto Cours 1 2021Document73 pagesAppareil Digestif 2ème Année Véto Cours 1 2021walid bb100% (1)
- Digestion Des Animaux D'élevageDocument31 pagesDigestion Des Animaux D'élevagePierre MonharoulPas encore d'évaluation
- Physiologie de La DigestionDocument45 pagesPhysiologie de La DigestionOusmane SambouPas encore d'évaluation
- La Physiologie de Lappareil DigestifDocument17 pagesLa Physiologie de Lappareil DigestifMaherNaoumPas encore d'évaluation
- 3.3-Systme DigestifDocument56 pages3.3-Systme Digestifouma.maziPas encore d'évaluation
- Anatomie Et Physiologie de Lappareil Digestif AlexDocument18 pagesAnatomie Et Physiologie de Lappareil Digestif AlexAlex ketabassPas encore d'évaluation
- Physio DigestDocument77 pagesPhysio DigestElie NyamuhirwaPas encore d'évaluation
- Anatomie Appareil DigestifDocument31 pagesAnatomie Appareil Digestifimaneamr231Pas encore d'évaluation
- UE 2.2 Endoc, Digestif Et Uro TutoratDocument27 pagesUE 2.2 Endoc, Digestif Et Uro TutoratlouaPas encore d'évaluation
- Cours Complet PR Amarouch, Physiologie de La DigestionDocument60 pagesCours Complet PR Amarouch, Physiologie de La Digestionjebranesanaa92Pas encore d'évaluation
- S2chap4coursTDPhyioDigest1 45Document45 pagesS2chap4coursTDPhyioDigest1 45Noura AzaouagPas encore d'évaluation
- Cours D'anatomie Appareil-DigestifDocument11 pagesCours D'anatomie Appareil-DigestifACKA0% (1)
- Physiologie - Digestive ''''Document52 pagesPhysiologie - Digestive ''''Manassé MisengePas encore d'évaluation
- Physiologie de La Digestion 1ère Partie PDFDocument46 pagesPhysiologie de La Digestion 1ère Partie PDFBMA-medecine100% (2)
- Cours Physiologie DigestiveDocument21 pagesCours Physiologie DigestiveAlaa RmidaPas encore d'évaluation
- Lappareil DigestifDocument5 pagesLappareil DigestifMîmi FerPas encore d'évaluation
- Physiologie DigestiveDocument49 pagesPhysiologie DigestiveAnou KalengaPas encore d'évaluation
- Physio Animal Système_digestifDocument127 pagesPhysio Animal Système_digestifomarimohamad06Pas encore d'évaluation
- Anatomie Comparée-ConvertiDocument9 pagesAnatomie Comparée-Convertifarid calabazPas encore d'évaluation
- Chapitre 1 ANATOMIE DE LAPPAREIL DIGESTIFDocument6 pagesChapitre 1 ANATOMIE DE LAPPAREIL DIGESTIFMattah Abel Nelson100% (1)
- Appareil DigestifDocument60 pagesAppareil DigestifOusmane Sambou100% (1)
- DigestionDocument31 pagesDigestionMohamed Ben HejjaPas encore d'évaluation
- EXPOSEDocument44 pagesEXPOSERania Prya MUTHUSAMY RENGASAMY100% (1)
- Physiologie Tractus DigestifDocument16 pagesPhysiologie Tractus DigestifCharlottePas encore d'évaluation
- Histologie de L'appareil DigestifDocument15 pagesHistologie de L'appareil DigestiftessPas encore d'évaluation
- Histo de L'app DigestifDocument20 pagesHisto de L'app DigestifÏk RamPas encore d'évaluation
- Physiologie de Digestion L3ANPDocument22 pagesPhysiologie de Digestion L3ANPÍşm ÀílPas encore d'évaluation
- Cours_de_splanchno_2021Document110 pagesCours_de_splanchno_2021samyktg44Pas encore d'évaluation
- Cours Anadigestive-Foie-1Document13 pagesCours Anadigestive-Foie-1Jasmin ToussaintPas encore d'évaluation
- Appareil DigestifDocument16 pagesAppareil DigestifAdn AdnPas encore d'évaluation
- 12 Anatomie Physio S.digestifDocument96 pages12 Anatomie Physio S.digestifImane ChannelPas encore d'évaluation
- 1 Er Cours Anatomie Du Tube Digestif 2022Document20 pages1 Er Cours Anatomie Du Tube Digestif 2022lydiaPas encore d'évaluation
- Anatomie Physiologie Digestive1Document13 pagesAnatomie Physiologie Digestive1Jo NoutPas encore d'évaluation
- Anatomie Et Physiologie Du Système DigestifDocument8 pagesAnatomie Et Physiologie Du Système Digestifaurelien choupoPas encore d'évaluation
- 1eme Cours Digestif PDFDocument42 pages1eme Cours Digestif PDFcassandradelivois27Pas encore d'évaluation
- 2-Phase Bucco OesophagienneDocument7 pages2-Phase Bucco OesophagienneBer MouPas encore d'évaluation
- Motricité Oesophagienne 2021Document34 pagesMotricité Oesophagienne 2021Bek GhizlanePas encore d'évaluation
- Physiologie de La DigestionDocument7 pagesPhysiologie de La DigestionNathan DurandPas encore d'évaluation
- 1 Appareil DigestifDocument26 pages1 Appareil Digestifmkdqhp8rwdPas encore d'évaluation
- TD N5. Exempl Corr.Document8 pagesTD N5. Exempl Corr.Mehdi Si-HassenPas encore d'évaluation
- 03 Résumé - Pharynx-texte-résumé-P1-2-3Document3 pages03 Résumé - Pharynx-texte-résumé-P1-2-3TinaPas encore d'évaluation
- Physio DigestiveDocument90 pagesPhysio DigestiveKnizou Afif100% (1)
- Appareil DigestifDocument36 pagesAppareil DigestifYoucef HoualefPas encore d'évaluation
- Physiologie DigestiveDocument40 pagesPhysiologie DigestiveGregory GebertPas encore d'évaluation
- Troubles Deglutition en Neurologie 17-12-10Document80 pagesTroubles Deglutition en Neurologie 17-12-10Francisco Vicent PachecoPas encore d'évaluation
- 1 - L'anatomie Du Système DigestifDocument31 pages1 - L'anatomie Du Système DigestifthorncotepPas encore d'évaluation
- 5. L'appareil digestif et respiratoire. (1)Document11 pages5. L'appareil digestif et respiratoire. (1)hsnksvrj8xPas encore d'évaluation
- Resumé de La Physiologie Digestive, Par Oussama Keddad PDFDocument41 pagesResumé de La Physiologie Digestive, Par Oussama Keddad PDFsifouPas encore d'évaluation
- 05 - Notes - DigestifDocument54 pages05 - Notes - DigestifAgathe MassantPas encore d'évaluation
- Physiologie Digestive 2013-2014Document64 pagesPhysiologie Digestive 2013-2014abdoulayPas encore d'évaluation
- Physiologie DigestiveDocument27 pagesPhysiologie Digestiveyaya camaraPas encore d'évaluation
- ADN Et ARNDocument48 pagesADN Et ARNantaafall464Pas encore d'évaluation
- 1-Les GlucidesDocument28 pages1-Les Glucidesantaafall464Pas encore d'évaluation
- La Transfusion SanguineDocument33 pagesLa Transfusion Sanguineantaafall464Pas encore d'évaluation
- Scimd Glu 1 2014Document78 pagesScimd Glu 1 2014AisSa KeRrøùùm0% (1)
- Atomistique IDocument37 pagesAtomistique INabil MestariPas encore d'évaluation
- Introduction À La Biologie Cellulaire3 2Document89 pagesIntroduction À La Biologie Cellulaire3 2antaafall464Pas encore d'évaluation
- Cours 05 Microbio AlimentDocument19 pagesCours 05 Microbio AlimentMohammed Salim AmmorPas encore d'évaluation
- 65d95dc53bf34 EBOOKGRATUITDocument3 pages65d95dc53bf34 EBOOKGRATUITdiengfama92Pas encore d'évaluation
- Catalogue SurgfDocument478 pagesCatalogue SurgfNicolas EfrPas encore d'évaluation
- Cas FerreroDocument36 pagesCas FerreroAliou Maro100% (1)
- f2bc Cong.12 Fiche de Projet n3 Sur La Chaine de Valeur Banane Et PlantainDocument2 pagesf2bc Cong.12 Fiche de Projet n3 Sur La Chaine de Valeur Banane Et PlantainZie OuattaraPas encore d'évaluation
- Microsoft Word - 4e AM-révision-BEM - Hi LameDocument10 pagesMicrosoft Word - 4e AM-révision-BEM - Hi LameNour MananiPas encore d'évaluation
- GARIDocument11 pagesGARIZONGOPas encore d'évaluation
- Les Surprises Du Petit NicolasDocument115 pagesLes Surprises Du Petit NicolasjulianaaksteinPas encore d'évaluation
- Activité 1Document3 pagesActivité 1loladeguillyPas encore d'évaluation
- Carte Des Vins FichesDocument22 pagesCarte Des Vins Fichesmd8mxkz5vrPas encore d'évaluation
- GTEA 2022 23 DynamiqueDocument1 pageGTEA 2022 23 Dynamiquemahmaty007Pas encore d'évaluation
- Philips Compact Pasta Maker 77343 77344 User ManualDocument20 pagesPhilips Compact Pasta Maker 77343 77344 User ManualKleber HeraultPas encore d'évaluation
- CitronDocument3 pagesCitronSERATPas encore d'évaluation
- TD TA FamahDocument6 pagesTD TA FamahGedion Doua100% (1)
- Biscuits Au ChocolatDocument2 pagesBiscuits Au ChocolatAnoxi G T SarahPas encore d'évaluation
- Ebook Gratuit La Dietetique Anti-AgeDocument97 pagesEbook Gratuit La Dietetique Anti-AgeSergePas encore d'évaluation
- Bienfaits Des Dattes Pendant La GrossesseDocument14 pagesBienfaits Des Dattes Pendant La GrossesseMahama KaborePas encore d'évaluation
- Fiche Lecture EnfermésDocument4 pagesFiche Lecture EnfermésJacobo García de RuedaPas encore d'évaluation
- Projet Bâtiment CafétériaDocument32 pagesProjet Bâtiment CafétériaEmali Deych100% (1)
- Four NettoyageDocument2 pagesFour NettoyageismailPas encore d'évaluation
- Alimentation, Activité Physique: - :HSMJPE /XXDocument325 pagesAlimentation, Activité Physique: - :HSMJPE /XXWalid SaccharosePas encore d'évaluation
- AlcootestDocument6 pagesAlcootestAlamine DieyePas encore d'évaluation
- Recueil National Des Normes TechniquesDocument256 pagesRecueil National Des Normes TechniquesGENS CONSEILSPas encore d'évaluation
- ANALYSES MICROBIOLOGIQUES - Chapitre 2Document32 pagesANALYSES MICROBIOLOGIQUES - Chapitre 2Benyoucef AmelPas encore d'évaluation
- Carnet de Recette Fours SecsDocument6 pagesCarnet de Recette Fours SecsMIDETE Syntyche LisettePas encore d'évaluation
- Projet EntreprenariatsDocument17 pagesProjet EntreprenariatsNadir Elkhiar100% (1)
- Future Tense Weather SMH Wed 20 OctDocument15 pagesFuture Tense Weather SMH Wed 20 Octshiven nathPas encore d'évaluation
- RécolteDocument115 pagesRécoltehassibakhechaiiPas encore d'évaluation
- Module N°03Document149 pagesModule N°03Damo Glad100% (1)
- Extra French - ScriptDocument144 pagesExtra French - ScriptVan Tran Thu Huyen100% (1)