Académique Documents
Professionnel Documents
Culture Documents
Ophtalmo6an Td-Examen Ophtalmo2021benchiheub
Transféré par
Mî MïTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Ophtalmo6an Td-Examen Ophtalmo2021benchiheub
Transféré par
Mî MïDroits d'auteur :
Formats disponibles
République Algérienne Démocratique et Populaire
Ministère de l’enseignement supérieur et de la recherche scientifique
Université SALAH BOUBNIDER Constantine 03
Faculté de médecine de Constantine
Département de Constantine
L’EXAMEN
OPHTALMOLOGIQUE
Présenté par : Dr BENCHIHEUB MOHAMMED KARIM
Introduction :
L’ophtalmologie est une discipline de plus en plus hautement technologique, bénéficiant sans cesse
des progrès de l’imagerie et des systèmes informatisés.
Cependant, comme dans toute discipline médicale, l’examen du patient doit toujours commencer
par un examen clinique rigoureux, systématique, bilatéral et comparatif, après un
interrogatoire précis et concis.
Interrogatoire:
Toute consultation débute par un interrogatoire minutieux qui précise :
– le motif de la consultation :
Sensation de fatigue visuelle en cas d’amétropies
Les métamorphopsies orientant vers une pathologie maculaire ou vitréorétinienne
Myodésopsies : mouches volantes → DPV.
Les hallucinations visuelles comme les photopsies (point lumineux sans valeur localisatrice
→ traction vitréo-rétinienne), les phosphènes (phénomènes lumineux intenses et répétitifs,
topographie constante→ déchirure rétinienne
Une diplopie binoculaire (disparait à la fermeture d’un œil) dans les désordres
oculomoteurs ou les diplopies monoculaires dans les pathologies cornéennes,
cristalliniennes ou maculaires
_l’histoire de la maladie (date de début, mode d’apparition, uni ou bilatéralité…)
– le sexe et l’âge du patient
– les antécédents personnels ophtalmologiques (œil rouge douloureux ou non douloureux, port de
verres correcteurs, traumatisme oculaire, chirurgie oculaire, laser) et généraux (diabète,
hypertension artérielle, asthme, hyperthyroïdie, tabagisme…) ainsi que les antécédents
familiaux (glaucome,
Dégénérescence maculaire liée à l’âge, rétinopathie pigmentaire…)
– les traitements suivis au long cours, à visée ophtalmologique ou sur le plan général
– la profession du patient, son exposition éventuelle à des toxiques…
Examen ophtalmologique:
Orienté en fonction de l’interrogatoire et des symptômes motivant la consultation.
Doit être bilatéral et comparatif.
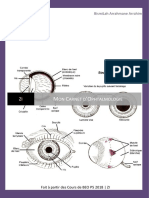
Inspection: Examen orbito-palpébro-lacrymal:
Examen clinique palpébral:
La région palpébrale est limitée conventionnellement par le bord inférieur du sourcil en haut,
le sillon palpébrogénien en bas, la projection du bord orbitaire en dedans et en dehors.
L’examen doit intégrer la statique et la dynamique des paupières.
Sur le plan statique On examine :
L’existence et l’intégrité des bords libres palpébraux, un éventuel trichiasis (consécutif à un
traumatisme ou une brûlure, ou trachome non soigné) ou dystichiasis (double rangée de cils,
souvent congénitale, parfois héréditaire) ou encore une chute anormale des cils
La position physiologique des paupières ou leurs malpositions éventuelles (ptosis,
entropions, ectropions, paralysies faciales)
L’aspect de la lamelle antérieure cutanéomusculaire : tumeurs cutanées d’allure bénigne
ou maligne (carcinomes basocellulaires ou spinocellulaires)
L’aspect de la lamelle postérieure tarsoconjonctivale (rétraction tarsale, chalazion…)
L’ouverture palpébrale afin de préciser un éventuel ptosis ou à l’inverse une rétraction
palpébrale
Tuméfaction palpébrale : dacryoadénite, dacryocystite
Sur le plan dynamique
L’occlusion palpébrale (inocclusion, malocclusion, blépharospasme, spasme hémifacial)
Chez le nourrisson ou le jeune enfant, un syndrome malformatif est toujours recherché
(syndrome de fente, blépharophimosis, …).
Examen clinique de l’orbite:
L’orbite osseuse « contenant » est une cavité profonde en forme de pyramide
quadrangulaire à base antérieure large et sommet postérieur étroit, à grand axe
antéro-postérieur
Le contenu est très riche et peut présenter des tableaux pathologiques Extrêmement
variés.
L’exophtalmie (l’augmentation de la protrusion du globe oculaire en avant
du cadre osseux orbitaire Liée à l’augmentation du volume du contenu
orbitaire) : si la distance entre le sommet de la cornée et le rebord orbitaire
externe est supérieure à 21 mm
En valeur relative, la position comparée des deux globes oculaires par rapport
au rebord orbitaire supérieur est importante à évaluer et ne doit pas différer de
plus de 2 mm, l'observation tangentielle supérieure, en se plaçant debout
derrière le patient assis et regardant droit devant, en constitue la technique de
choix, Peut étre mesuré par l’exophtalmomètre de Hertel SUP a 21 mm
Palpation du rebord orbitaire: à la recherche d’une masse orbitaire,
emphysème sous cutanée, fracture, néoformation…
Pour les principales pathologies orbitaires observée sont : orbitopathie
dysthyroïdienne , inflammations orbitaires, néoplasies( tumeurs
lymphoprolifératives,….) ,lésions kystiques (kystes dermoïdes, …).
Examen de l’appareil lacrymal:
L’existence et l’aspect des points lacrymaux sont précisés (sténose, béance,..)
On recherche une voussure au niveau du sac lacrymal en faveur d’une franche dilatation
de ce dernier, ainsi qu’un reflux mucopurulent à la pression du sac lacrymal.
La fonction lacrymale sécrétoire peut être appréciée par différents tests comme le test de
Schirmer, la mesure du « break up time » (ou BUT)
Test de Schirmer
Il consiste à observer pendant 5 minutes l’imbibition de bandes de papier-filtre, plicaturées et posées
à cheval sur le tiers temporal du bord libre palpébral inférieur, l’une des extrémités trempant
dans le cul-de-sac conjonctival inférieur.
Il est considéré comme normal si 10 millimètres de papier au minimum sont mouillés après 5
minutes.
Mesure du « break up time »:
Elle nécessite l’usage du biomicroscope et consiste à évaluer le temps de rupture du film
Lacrymal précornéen préalablement coloré par la fluorescéine et après arrêt du clignement.
Normalement, 15 secondes au moins s’écoulent, avant que n’apparaisse une plage non colorée
à la surface cornéenne.
• Voie lacrymale d’excrétion:
L’examen instrumental de la voie lacrymale d’excrétion ne doit être entrepris, si
nécessaire (souvent en cas de larmoiement), qu’à la fin de l’examen de l’œil.
Un dilatateur permet de dilater les points lacrymaux, le deuxième temps est le sondage
par une sonde assez fine, à la recherche d’un contact osseux Après dilatation du point
lacrymal inférieur, on peut commencer par un lavage à la seringue avec une canule à
voies lacrymales. Le passage du liquide dans l’arrière-gorge doit être obtenu.
Examen de l’oculomotricité:
Permet:
-D’identifier d’identifier un déficit oculomoteur ou paralysie
-De localiser la lésion qui en est responsable
L’étude des versions (mouvements oculaires conjugués) s’effectue dans les neuf positions du
regard à la recherche des limitations ou hyperactions musculaires
Mesure de l’acuité visuelle :
Chiffrer l’acuité visuelle avec et sans correction, de loin et de près
Toute mesure subjective de l’acuité visuelle consiste à présenter des tests ou optotypes dans
des conditions standard.
La morphologie des tests et leur mode de présentation doivent être adaptés aux capacités de
réponse du sujet; comme les chiffres et les lettres (Monoyer), des objets ou des animaux
(Pigassou, Rossano), échelle des E de Snellen
Ces optotypes peuvent être imprimés sur une surface éclairée ou projetés sur un écran. La
dimension des optotypes dépend de la distance à laquelle on les présentes
5 mètres en vision de loin : on utilise souvent l’échelle de Monoyer où les acuités
s’échelonnent de 10/10 à 1/10
Lorsque la ligne de plus grande taille est illisible, l’acuité visuelle est notée:
CLD: «compte les doigts » En se plaçant devant l’œil (à 20cm, à 50cm, à1m….)
VBLM: voit bouger la main
PL + ou PL -:perception lumineuse positive ou négative
• 33 cm en vision de près, le test le plus fréquemment utilisé est le test de Parinaud
C’est un texte imprimé avec des paragraphes échelonnés de P28 à P2, selon la grosseur des
caractères.
La valeur de lecture normale de prés est Parinaud 2 notée P2
Étude de la réfraction:
Réfractométrie objective automatisée :
-Des réfractomètres automatiques de plus en plus performants sont utilisés.
-Après avoir informé le patient de la nécessité de fixer une mire désaccommodatrice, la réfraction
est mesurée œil par œil.
-Les performances des réfractomètres automatisés dépassent de plus en plus celles de la
skiascopie manuelle.
Procédés subjectifs de réfraction: Une boîte de verres d’essai, une monture
d’essai, une échelle d’acuité visuelle, constituent le matériel de base
Examen à la lampe à fente:
Le biomicroscope ou lampe à fente:
La projection, d’un faisceau optique ayant la forme d’une fente permet d’obtenir une véritable
coupe optique de l’œil qu’il est possible d’examiner au microscope sous un angle d’observation
et avec un grossissement variable.
L’examen à la lampe à fente doit être mené selon une séquence systématique au faible grossissement
en lumière diffuse non focalisée dans un premier temps,
Puis en fente fine et éclairage direct plan par plan (conjonctive, sclère, cornée, chambre
antérieure, iris, pupille, cristallin, vitré antérieur)
Ensuite Une augmentation de l’intensité lumineuse, une réduction des dimensions de la fente,
une accentuation du grossissement améliorent, si nécessaire, l’analyse d’une anomalie
particulière.
– Examen palpébral (rechercher un corps étranger sous palpébral) ;
– Conjonctive : palpébrale et bulbaire avec les culs de sac (hyperhémie, hémorragie,
chemosis, plaie)
– Cornée : on recherche après instillation d’une goutte de fluorescéine (kératite, ulcère, abcès,
plaie SIEDEL +)
– Chambre antérieure(Tyndall, hyphéma, hypopion)
– Iris : néovaisseaux iriens (rubéose irienne) témoignant d’une ischémie rétinienne
Synéchies (adhérences anormales entre l’iris et le cristallin ou la cornée)
Jeu pupillaire : réflexe photomoteur
– Cristallin on note sa transparence et sa position (cataracte, luxation…).
Tonométrie:
La prise du tonus oculaire doit être systématique lors de tout examen d’un patient.
La tonométrie a pour but de détecter une éventuelle hypertonie intraoculaire et d’en suivre
l’évolution sous traitement
Le tonomètre à aplanation de Goldmann est le plus utilisé. C’est un accessoire fixé sur la
lampe à fente.
Cette mesure, est effectuée après anesthésie cornéenne de surface et coloration du film
lacrymal précornéen par la fluorescéine.
Le contact entre l’appareil et le centre cornéen est établi au moyen de la face plane d’un cône de
pression.
La surface aplanie est limitée par un anneau vert objectivé par deux demi-cercles opposés et
facilement observable par l’oculaire du biomicroscope en lumière bleue.
Il suffit d’aligner les deux demi cercles fluorescents par leur bord interne en modifiant la
pression exercée par le cône au moyen d’un ressort à lame de torsion pour obtenir
L’aplanissement d’une surface correspondant à l’équilibration des pressions de part et d’autre de la
cornée.
On lit sur la molette latérale le chiffre exprimé en mm de mercure (mm Hg).
La pression intraoculaire normale siège entre 9 et 21 mm Hg.
Tonomètres à air pulsé: ces tonomètres sans contact, à jet d’air, mais, leur fiabilité n’atteint pas
celle de la tonométrie à aplanation, car ils peuvent surestimer la valeur du tonus oculaire.
La gonioscopie:
Réalisée avec le verre de Goldman ou des verres spécialisés dédiés à cet examen
permet d’étudier l’angle iridocornéen afin de:
-préciser le degré d’ouverture de l’angle iridocornéen
-rechercher des éléments surajoutés: néovaisseaux, pigmentation, synéchies.
Examen du fond d’œil :
Après dilation pupillaire par des mydriatiques (Mydriaticum*, Atropine*, Néosynéphrine*)
Le Fo se fait soit à l’aide d’un ophtalmoscope direct (à image droite), soit par ophtalmoscopie
indirecte (à image inversée) par interposition d’une lentille entre la lampe à fente et l’œil du
patient.
Cette lentille peut être soit un verre contact (placé sur la cornée) : c’est le verre à 3 miroirs, soit
une lentille non contact (à distance de l’œil) :c’est la lentille de Volk*.
Vitré Tyndall vitréen inflammatoire / hémorragie dans le vitré
Papille œdème papillaire / atrophie optique
Macula œdème ou dystrophie maculaire
Vaisseaux rétiniens occlusion Vx / vascularite
Rétine décollement de la rétine / hémorragie / exsudats / nodule cotonneux..
Examens complémentaires
1. Examen du champ visuel
à la recherche d’un déficit hémianopsique, un scotome
Cet examen a un intérêt en cas de neuropathie Optique / glaucome chronique
2. Angiographie à la fluorescéine
Cet examen est capital en cas d’anomalie rétinienne vasculaire ou maculopathie
3. Échographie oculaire (mode B)
En cas de trouble des milieux empêchant la visualisation du fond d’œil
4. Radiographies standard ou TDM en cas de traumatisme : lésion osseuse, corps
étranger….
5. OCT maculaire et papillaire
6. Électrophysiologie: PEV en cas de suspicion de névrite optique rétrobulbaire (NORB), de
lésions centrales.
Conclusion:
L’ophtalmologie a connu ces dernières années de grands progrès liés à l’informatisation et la
numérisation des données.
Cependant, l’examen clinique reste indispensable et doit être mené après un interrogatoire à la fois
minutieux et rigoureux
Après avoir évalué l’acuité visuelle, l’examen traditionnel à la lampe à fente, bilatéral,
Symétrique et comparatif, permet d’étudier toutes les structures oculaires d’avant en arrière
(conjonctive, Sclère, cornée, chambre antérieure, iris, cristallin, vitré antérieur) en terminant
par l’examen du fond d’œil après dilatation et utilisation de lentilles additionnelles.
Au terme de l’examen ophtalmologique, en cas d’anomalies, diverses explorations peuvent être
demandées afin d’orienter un diagnostic étiologique ou de le confirmer.
Vous aimerez peut-être aussi
- Sutures Chirurgicales: Un Manuel Pratique sur les Nœuds Chirurgicaux et les Techniques de Suture Utilisées dans les Premiers Secours, la Chirurgie et la Médecine GénéraleD'EverandSutures Chirurgicales: Un Manuel Pratique sur les Nœuds Chirurgicaux et les Techniques de Suture Utilisées dans les Premiers Secours, la Chirurgie et la Médecine GénéraleÉvaluation : 1 sur 5 étoiles1/5 (1)
- Poly EXAMEN OPHTALMOLOGIQUEDocument33 pagesPoly EXAMEN OPHTALMOLOGIQUEmarwen mansouriPas encore d'évaluation
- IRM cérébrale et angio-IRM du polygone de Willis : interprétation des résultats et implications cliniques.D'EverandIRM cérébrale et angio-IRM du polygone de Willis : interprétation des résultats et implications cliniques.Pas encore d'évaluation
- L'examen OphtalmologiqueDocument4 pagesL'examen OphtalmologiqueDOREPas encore d'évaluation
- Précis d'anesthésie et de réanimation - Abrégé de la cinquième éditionD'EverandPrécis d'anesthésie et de réanimation - Abrégé de la cinquième éditionPas encore d'évaluation
- Les ChoroiditesDocument12 pagesLes ChoroiditesSerigne Sohibou GayePas encore d'évaluation
- Soins INF Ophtalmo.Document10 pagesSoins INF Ophtalmo.AlamiPas encore d'évaluation
- Mon livre sur le diabète et ses complications: Expérience et spécificité au service d'un artD'EverandMon livre sur le diabète et ses complications: Expérience et spécificité au service d'un artPas encore d'évaluation
- Champ Visuel ATODocument161 pagesChamp Visuel ATONo Comment.Pas encore d'évaluation
- 08 RefractionDocument27 pages08 RefractionYasminePas encore d'évaluation
- Sujets D'examen Pratique OphtalmologieDocument11 pagesSujets D'examen Pratique OphtalmologieLAALAM MOHAMMED AMINEPas encore d'évaluation
- Strategies Therapeutiques Du Glaucome Primitif À Angle Ouvert-DéverrouilléDocument7 pagesStrategies Therapeutiques Du Glaucome Primitif À Angle Ouvert-DéverrouilléSoufiane AROUFI0% (1)
- La Maladie de EalesDocument9 pagesLa Maladie de EalesChahid LATOUNDJIPas encore d'évaluation
- Cataract eDocument31 pagesCataract eelmoutassim8Pas encore d'évaluation
- MIZA OphtalmologieDocument73 pagesMIZA OphtalmologieÃßD ÔûñîPas encore d'évaluation
- Chap09 - RETINOPATHIE - DIABETIQUE PDFDocument13 pagesChap09 - RETINOPATHIE - DIABETIQUE PDFabdo chaibiPas encore d'évaluation
- L'angiographie RétinieneDocument39 pagesL'angiographie RétinienePhilip McNelsonPas encore d'évaluation
- Uveite AnterieureDocument13 pagesUveite AnterieureSMEY204Pas encore d'évaluation
- Séance 1 - EXAMEN OPHTALMOLOGIQUEDocument8 pagesSéance 1 - EXAMEN OPHTALMOLOGIQUECheese CakePas encore d'évaluation
- Cataracte 2Document31 pagesCataracte 2Samir SifouedPas encore d'évaluation
- 04 Retinopathie DiabetiqueDocument62 pages04 Retinopathie DiabetiqueRick obamePas encore d'évaluation
- Anatomie OphtalmoDocument34 pagesAnatomie OphtalmoMahavashtar Amida RoméoPas encore d'évaluation
- EVCF OphtalmoDocument26 pagesEVCF OphtalmoLilly Hope MiliPas encore d'évaluation
- #QCMS OphtalmologieDocument21 pages#QCMS OphtalmologieNassim OuabouPas encore d'évaluation
- D4 Ophtalmologie Liem 1Document1 pageD4 Ophtalmologie Liem 1deadbysunriseePas encore d'évaluation
- 3.les Traumatismes Oculaires DR LAZREGDocument25 pages3.les Traumatismes Oculaires DR LAZREGimene BahriPas encore d'évaluation
- Op HT Almo LogieDocument42 pagesOp HT Almo Logiemariam sehliPas encore d'évaluation
- Chapitre 1 - OphtalmologieDocument34 pagesChapitre 1 - OphtalmologiegmanPas encore d'évaluation
- Mon Carnet OphtalmoDocument28 pagesMon Carnet OphtalmoMed KingdomPas encore d'évaluation
- Mon Carnet OphtalmoDocument40 pagesMon Carnet Ophtalmoxiu zhi yingPas encore d'évaluation
- 04DL ExOrthoPOMDocument6 pages04DL ExOrthoPOMService Technique MICRO MÉDICALPas encore d'évaluation
- Support Cataracte CoursDocument28 pagesSupport Cataracte Coursabderrazzaq chakourPas encore d'évaluation
- Cas Cliniques Ophtalmologie 2Document6 pagesCas Cliniques Ophtalmologie 2Kimskius100% (1)
- Anatomie de L'oeilDocument4 pagesAnatomie de L'oeilMagiinn100% (1)
- Glaucomes SecondairesDocument21 pagesGlaucomes SecondairesMajda BoukessessaPas encore d'évaluation
- IV. Pathologies Oeil Et AnnexesDocument95 pagesIV. Pathologies Oeil Et AnnexesKakwata100% (1)
- Baisse D'acuite VisuelleDocument12 pagesBaisse D'acuite VisuelleEbePas encore d'évaluation
- Oeil Rouge Approche Clinique 2010 1Document52 pagesOeil Rouge Approche Clinique 2010 1ngueadoumPas encore d'évaluation
- Pathologies Ophtalmologie - PDF Bo PDFDocument42 pagesPathologies Ophtalmologie - PDF Bo PDFMarie-Léa GuayPas encore d'évaluation
- 10283986Document129 pages10283986Bendris OsmanPas encore d'évaluation
- ANATOMIE ET PHYSIOLGIE DE L'OEIL - Polycopié - DR BAMI - PRTDocument232 pagesANATOMIE ET PHYSIOLGIE DE L'OEIL - Polycopié - DR BAMI - PRTmehdi hatim100% (1)
- Le Traumatisme Oculaire (Cours)Document13 pagesLe Traumatisme Oculaire (Cours)Samuel MbokuePas encore d'évaluation
- Société Française D'ophtalmologieDocument15 pagesSociété Française D'ophtalmologieAngel G. BrunoPas encore d'évaluation
- Observation MédicaleDocument11 pagesObservation MédicaleQassifi Marwane100% (1)
- 2016 EvcpDocument144 pages2016 EvcpnessyPas encore d'évaluation
- Examen Du Champ VisuelDocument3 pagesExamen Du Champ VisuelSofia RhellabPas encore d'évaluation
- Le Cours Dophtalmologie de Mme Grimminger Des 15 20Document50 pagesLe Cours Dophtalmologie de Mme Grimminger Des 15 20Mamadou Aliou DialloPas encore d'évaluation
- OphtalmologieDocument59 pagesOphtalmologiepupkin BolodyPas encore d'évaluation
- Cas Cliniques en Ophtalmologie by Christophe Orssaud, Matthieu RobertDocument209 pagesCas Cliniques en Ophtalmologie by Christophe Orssaud, Matthieu RobertSaid CherikPas encore d'évaluation
- OphtalmoDocument211 pagesOphtalmoGuesmi LotfiPas encore d'évaluation
- Fièvres Prolongées InexpliquéesDocument38 pagesFièvres Prolongées InexpliquéesMrTriumphantPas encore d'évaluation
- 02 Semiologie Oculaire 15sept08Document28 pages02 Semiologie Oculaire 15sept08lupin100% (1)
- Cécité CorticaleDocument8 pagesCécité Corticalemarc daouPas encore d'évaluation
- Rétinopathie DiabétiqueDocument159 pagesRétinopathie Diabétiquezem 2008100% (2)
- Anatomie de l'OEIL (Compatibility Mode) PDFDocument47 pagesAnatomie de l'OEIL (Compatibility Mode) PDFMACON824Pas encore d'évaluation
- Le Globe OcculaireDocument6 pagesLe Globe Occulairehind el hamriPas encore d'évaluation
- Ophtalmologie PDFDocument11 pagesOphtalmologie PDFAl Mahdi BazizouiPas encore d'évaluation
- Questionnaire Anatomie de La VisionDocument7 pagesQuestionnaire Anatomie de La VisionMarc Rosimbert FleuristinPas encore d'évaluation
- CataracteDocument7 pagesCataracteMylPas encore d'évaluation
- Anglais 1629072706Document35 pagesAnglais 1629072706Boűmřãh FōüĀdPas encore d'évaluation
- Livre Ortho Dento Faciale 2Document52 pagesLivre Ortho Dento Faciale 2Mim MimPas encore d'évaluation
- TD Radio Intra Extra OraleDocument23 pagesTD Radio Intra Extra OraleAziz KhaldiPas encore d'évaluation
- Modélisation Du Processus Neurovisuel PDFDocument1 pageModélisation Du Processus Neurovisuel PDFEccoPas encore d'évaluation
- 13Document8 pages13Hanina mamiPas encore d'évaluation
- Ophtalmo6an 2016 Anatomie Physiologie De-Loeil-Degdeg-DiaposDocument102 pagesOphtalmo6an 2016 Anatomie Physiologie De-Loeil-Degdeg-DiaposFeriel FerielPas encore d'évaluation
- Accommodation - WikipédiaDocument7 pagesAccommodation - Wikipédiaroger kinaPas encore d'évaluation
- Glaucome Primitif A Angle FermeDocument12 pagesGlaucome Primitif A Angle Fermemefouedwalaa42Pas encore d'évaluation
- Pro AmovibleDocument6 pagesPro Amovibleenima67% (3)
- La Classe II, 2 Dans Tous Ses ÉtatsDocument20 pagesLa Classe II, 2 Dans Tous Ses ÉtatsHanina mamiPas encore d'évaluation
- DragonDocument10 pagesDragonStéphanie Raoult Yvon100% (1)
- COUF Polycopies - MAJ - 2010 PDFDocument197 pagesCOUF Polycopies - MAJ - 2010 PDFValeria KaborePas encore d'évaluation
- Anatomie Et Physiologie de L'oeilDocument36 pagesAnatomie Et Physiologie de L'oeilIkram Chamixo50% (2)
- Kit Petite Souris Carnet de DentsDocument6 pagesKit Petite Souris Carnet de DentsVincent BrelPas encore d'évaluation
- Fiche D'exploitation FinaleDocument14 pagesFiche D'exploitation FinaleMASSOGBE TOUREPas encore d'évaluation
- Anatomie Et Physiologie de L - OeilDocument5 pagesAnatomie Et Physiologie de L - OeilDori RiPas encore d'évaluation
- 2 - Les Muscles FaciauxDocument19 pages2 - Les Muscles Faciauxfousseni karaPas encore d'évaluation
- Cataracte MyopieDocument4 pagesCataracte MyopieSarkov HichemPas encore d'évaluation
- 3-Le Système de Projet de Traitement en Bioprogressive Zerobase©Document25 pages3-Le Système de Projet de Traitement en Bioprogressive Zerobase©MKPas encore d'évaluation
- QCM Organes Des SensDocument9 pagesQCM Organes Des Senssylvie jackline100% (2)
- Les Phases D'articulation Des OcclusivesDocument2 pagesLes Phases D'articulation Des OcclusivesSofien ChamiPas encore d'évaluation
- Orca Share Media1670970782403 7008559436516620558-1Document17 pagesOrca Share Media1670970782403 7008559436516620558-1mahana1800100% (1)
- Finocchi Preprint Pisa+Tower+ConceptDocument11 pagesFinocchi Preprint Pisa+Tower+ConceptJulls ApouakonePas encore d'évaluation
- 11 - Cavite BuccaleDocument83 pages11 - Cavite BuccaleJasmine Ait OuzeganePas encore d'évaluation
- Les Classes II Division 1. CopieDocument20 pagesLes Classes II Division 1. CopieRahma BlhPas encore d'évaluation
- Arbre Décisionnel Des Différentes Pathologies Orthoptiques, Prévalences Et Modes de Traitement + Tests DiagnostiquesDocument2 pagesArbre Décisionnel Des Différentes Pathologies Orthoptiques, Prévalences Et Modes de Traitement + Tests DiagnostiquesMarion QuantinPas encore d'évaluation
- Maddox Wing Test IFUDocument8 pagesMaddox Wing Test IFUEslam ElsayedPas encore d'évaluation
- DownloadDocument2 pagesDownloadgacha wolfPas encore d'évaluation
- QCM Organes Des Sens Avec CorrectionDocument6 pagesQCM Organes Des Sens Avec CorrectionMaryam Bouzid100% (1)
- Encyclopédie de la thérapie par ventouses : Une nouvelle éditionD'EverandEncyclopédie de la thérapie par ventouses : Une nouvelle éditionPas encore d'évaluation
- Le TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.D'EverandLe TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.Pas encore d'évaluation
- La maîtrise de soi-même par l'autosuggestion conscienteD'EverandLa maîtrise de soi-même par l'autosuggestion conscienteÉvaluation : 5 sur 5 étoiles5/5 (2)
- Régime Cétogène: Le Guide Ultime Pour Maîtriser Une Perte De Poids Saine (Recettes De Régime Céto)D'EverandRégime Cétogène: Le Guide Ultime Pour Maîtriser Une Perte De Poids Saine (Recettes De Régime Céto)Pas encore d'évaluation
- Régime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursD'EverandRégime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursPas encore d'évaluation
- Autisme - La boîte à outils: Stratégies et techniques pour accompagner un enfant autisteD'EverandAutisme - La boîte à outils: Stratégies et techniques pour accompagner un enfant autistePas encore d'évaluation
- L'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertD'EverandL'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertPas encore d'évaluation
- Les Graines d'Abricot - Remède de Cancer avec de la Vitamine B17 ?: La Médecine Antique Que l'Industrie Pharmaceutique Moderne CacheD'EverandLes Graines d'Abricot - Remède de Cancer avec de la Vitamine B17 ?: La Médecine Antique Que l'Industrie Pharmaceutique Moderne CachePas encore d'évaluation
- Les 10 Secrets pour une Vie Plus Heureuse avec la Maladie de ParkinsonD'EverandLes 10 Secrets pour une Vie Plus Heureuse avec la Maladie de ParkinsonPas encore d'évaluation
- Troubles Bipolaires: Mieux les connaître pour mieux se débarrasser de ces souffrancesD'EverandTroubles Bipolaires: Mieux les connaître pour mieux se débarrasser de ces souffrancesÉvaluation : 4.5 sur 5 étoiles4.5/5 (3)
- Microbiologie médicale I: agents pathogènes et microbiome humainD'EverandMicrobiologie médicale I: agents pathogènes et microbiome humainÉvaluation : 5 sur 5 étoiles5/5 (1)
- La Yogathérapie pour les maladies auto-immunesD'EverandLa Yogathérapie pour les maladies auto-immunesÉvaluation : 5 sur 5 étoiles5/5 (1)
- Mon Ventre, ce Bedon pas Bidon!: Guide diététique pour un ventre apaisé et un meilleur moralD'EverandMon Ventre, ce Bedon pas Bidon!: Guide diététique pour un ventre apaisé et un meilleur moralPas encore d'évaluation
- Comment j’ai perdu 20 kilos en 1 an ? 80 habitudes à prendre pour ne jamais regrossirD'EverandComment j’ai perdu 20 kilos en 1 an ? 80 habitudes à prendre pour ne jamais regrossirPas encore d'évaluation
- Comment atténuer ses crises d’angoisse et son anxiété puis s’en affranchirD'EverandComment atténuer ses crises d’angoisse et son anxiété puis s’en affranchirPas encore d'évaluation
- La physiologie féminine dans tous ses états: Manuel a l’usage des femmes …et des hommesD'EverandLa physiologie féminine dans tous ses états: Manuel a l’usage des femmes …et des hommesÉvaluation : 3.5 sur 5 étoiles3.5/5 (2)
- Microbiologie médicale II: stérilisation, diagnostic de laboratoire et réponse immunitaireD'EverandMicrobiologie médicale II: stérilisation, diagnostic de laboratoire et réponse immunitairePas encore d'évaluation
- Tout va bien: Guérissez votre corps par la médecine, les affirmations et l’intuitionD'EverandTout va bien: Guérissez votre corps par la médecine, les affirmations et l’intuitionPas encore d'évaluation
- Comment j'ai vaincu le syndrome des jambes sans reposD'EverandComment j'ai vaincu le syndrome des jambes sans reposPas encore d'évaluation