Académique Documents
Professionnel Documents
Culture Documents
98 1129
Transféré par
hizballah27Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
98 1129
Transféré par
hizballah27Droits d'auteur :
Formats disponibles
Pédiatrie
B 254
Infections bactériennes
du nouveau-né
Diagnostic, principes du traitement, prévention
Dr Catherine MAINGUENEAU, Pr Jean-Bernard GOUYON
Service de gynécologie-obstétrique, CHU, 10, bd de Lattre-de-Tassigny, 21034 Dijon cedex
Points Forts à comprendre 1. De la colonisation à l’infection
• Physiologiquement, le nouveau-né se colonise (peau,
voies aériennes, tube digestif) pendant les 5 premiers jours
• Fréquentes, le mode de contamination peut être
de vie. Cette colonisation peut être perturbée par la trans-
pendant la grossesse, à la naissance et après
mission d’un germe pathogène de la mère ou de l’envi-
l’accouchement. Trois germes dominent,
ronnement. Il a été plus rarement observé des transloca-
le streptocoque β hémolytique du groupe B,
tions digestives de bactéries dont la pullulation digestive a
Escherichia coli et Listeria monocytogenes.
été favorisée par une antibiothérapie (klebsielles et ampi-
La probabilité de l’infection néonatale repose
cilline, pyocyanique et céfotaxime).
sur des arguments anamnestiques, cliniques
et biologiques. Le traitement curatif repose • L’immunité du nouveau-né est caractérisée par un défi-
sur l’antibiothérapie. La prévention doit être cit en cellules phagocytaires, en lymphocytes T, en com-
systématiquement envisagée. plément, en immunoglobulines M (IgM) et A (IgA)
(absence de passage transplacentaire) ou IgG (absence de
passage transplacentaire avant 32 semaines).
2. Modes de contamination du nouveau-né
Le nouveau-né peut s’infecter à 3 moments : pendant la
grossesse (infection prénatale), au moment de la naissance
(infection pernatale) et après l’accouchement (infection
postnatale). Les infections prénatales sont transmises par
Épidémiologie voie transplacentaire lors de bactériémies ou de septicé-
mies maternelles, soit par voie transmembranaire, à mem-
L’infection bactérienne néonatale (IBN) est fréquente ; elle branes intactes ou rompues, le liquide amniotique (amnio-
touche 1 % des nouveau-nés. Sa prise en charge repose sur tite) contaminant le fœtus lors de sa déglutition. Les
une antibiothérapie instituée précocement avant la confir- infections pernatales sont acquises lors du passage dans la
mation bactériologique. Cette attitude vise à réduire la filière génitale. Les infections postnatales sont de trans-
morbidité et la mortalité, mais conduit à traiter 1 à 10 % mission manuportée ou secondaires à la contamination de
des nouveau-nés. matériel prothétique.
3. Bactériologie
Définition Les infections materno-fœtales, qu’elles soient précoces
Il est habituel de distinguer les infections bactériennes pré- ou tardives, sont dues principalement à 3 germes : Strep-
coces apparues dans les 2 premiers jours de vie qui sont tocoque β hémolytique du groupe B (37 %) (SβHB), Esche-
d’origine materno-fœtale, des infections bactériennes tar- richia coli K1 (20 %), (E. coli) et Listeria monocytogenes
dives qui sont materno-fœtales ou acquises. (5 %). D’autres germes sont retrouvés : entérocoques, strep-
tocoque D, klebsielle, Proteus, Hæmophilus influenzæ,
Pseudomonas aeruginosa, Bacteroides fragilis, staphylo-
Physiopathologie coccus aureus ou epidermidis… Le taux d’incidence des
germes responsables d’infections materno-fœtales (IMF)
Les infections bactériennes du nouveau-né résultent d’une varie d’un pays et d’une région à l’autre, conduisant à la
anomalie de la colonisation bactérienne néonatale et d’une nécessité d’adapter l’antibiothérapie probabiliste initiale à
immaturité de l’immunité. l’écologie bactérienne.
LA REVUE DU PRATICIEN (Paris) 1998, 48 1129
INFECTIONS BACTÉRIENNES DU NOUVEAU-NÉ
Diagnostic méconial doit être considérée comme associée à une infec-
tion. Chez un prématuré, une maladie des membranes hya-
La probabilité d’une infection bactérienne néonatale repose lines (MMH) peut simuler (ou être associée) à une infec-
sur des arguments anamnestiques, cliniques et biologiques. tion materno-fœtale.
La confirmation bactériologique du diagnostic d’infection • Signes hémodynamiques : teint gris, troubles vasomo-
bactérienne néonatale est secondaire, après un délai de 48 teurs ou marbrures, allongement du temps de recoloration
à 72 h. Il faut souligner que lors d’une suspicion d’infec- capillaire supérieur à 3 s, tachycardie (fréquence cardiaque
tion materno-fœtale, l’identification d’un germe dans les > 180/min), hypotension artérielle systémique (pression
hémocultures, le liquide céphalo-rachidien, les urines ou artérielle moyenne < 30 mmHg chez le nouveau-né à
les prélèvements périphériques est inconstante. La pour- terme).
suite ou l’arrêt précoce de l’antibiothérapie dépendent aussi • Signes thermiques : hyperthermie supérieure à 37,5 °C
du tableau clinique et des paramètres inflammatoires. ou hypothermie.
• Signes cutanéo-muqueux : purpura pétéchial, éruption
cutanée (macules, vésicules, pustules), nodules pharyngés
Arguments anamnestiques listériens, ictère de début précoce (au cours du 1er jour de
d’infection vie) en dehors de toute incompatibilité sanguine fœto-
maternelle, ictère d’aggravation secondaire surtout à bili-
rubine conjuguée (infection urinaire à E. coli).
1. Arguments d’origine maternelle • Signes neurologiques : anomalies du tonus (hypotonie,
• Pendant la grossesse ces arguments infectieux sont les hypertonie), de la succion, hyporéactivité, réflexes
suivants : des infections urinaires répétées ou une pyélo- archaïques anormaux, troubles de conscience (somnolence,
néphrite du dernier trimestre de la grossesse (E. coli K1), létargie), convulsions et bombement de la fontanelle anté-
une infection génitale diagnostiquée devant des leucorrhées rieure en cas de méningite.
(Gardnerella vaginalis), une fièvre ou un syndrome grip- • Signes abdominaux et digestifs : refus du biberon, vomis-
pal d’allure bactériémique (Listeria, Streptococcus, gram- sements, météorisme abdominal, diarrhée, rectorragies,
négatif), une menace d’accouchement prématuré, une rup- hépatomégalie, splénomégalie.
ture ou une fissuration prématurée de la poche des eaux,
une chlorioamniotite, un portage génital ou urinaire de Arguments biologiques
germes potentiellement pathogènes. La situation la plus L’absence de spécificité des signes cliniques d’infection
fréquente est le portage asymptomatique de SβHB dans les bactérienne néonatale et leur inconstance à la phase initiale
voies génitales chez 20 à 30 % des femmes enceintes. Le de l’infection expliquent l’importance accordée aux argu-
risque de colonisation du nouveau-né est de 50 % et le ments biologiques.
risque d’infection néonatale est de 4 % pour les nouveau- La numération formule plaquettes sanguine : leucopénie
nés colonisés. < 5 000/mm3, neutropénie < 2 500/mm3 (meilleur signe,
• À l’accouchement ces arguments infectieux sont les sui- mais rare et fugace), hyperleucocytose > 30 000/mm3,
vants : une rupture ou une fissuration prolongée des mem- monocytes > 10 % des leucocytes totaux, pourcentage élevé
branes > 12 h, une fièvre maternelle (> 38 °C) pré-, per-, de polynucléaires non segmentés, thrombopénie <
post-accouchement, un liquide amniotique teinté ou fétide, 150 000/mm3, anémie hémolytique, fibrinogène > 3,5 g/L
la présence de germes dans le liquide amniotique ou bien au cours des 2 premiers jours de vie (> 4 g/L au-delà). Élé-
une glycosamnie < 10 mg/L, un placenta présentant des vation de l’orosomucoïde. L’élévation de la protéine C-
abcès crayeux listériens. réactive (CRP) est considérée comme le marqueur de réfé-
rence de l’infection bactérienne néonatale. Son
2. Arguments d’origine fœtale augmentation (> 10 mg/L) d’emblée ou secondaire (à 12-
Une prématurité inexpliquée, une souffrance fœtale aiguë 24 h de vie) est un bon critère d’infection materno-fœtale
inexpliquée (anomalies du rythme cardiaque fœtal, liquide (spécificité : 80 à 90 %, sensibilité : 50 à 80 %). Ses varia-
amniotique teinté, score d’Apgar bas), une tachycardie tions sont plus précoces que celles du fibrinogène et sa nor-
fœtale > 160 batt/min. malisation est un critère d’efficacité thérapeutique. Plus
récemment a été souligné l’intérêt de la procalcitonine san-
Arguments cliniques guine qui augmente significativement en cas d’infection
De nombreux signes cliniques aspécifiques doivent faire bactérienne néonatale et de l’interleukine-6. Cette cytokine
évoquer une infection bactérienne néonatale, mais les nou- s’élève très précocement chez le nouveau-né infecté (sen-
veau-nés infectés sont fréquemment asymptomatiques ini- sibilité 85 à 90 %). D'autres cytokines, le tumor necrosis
tialement, situation qui ne doit pas faire différer l’antibio- factor α (TNFα), le G-CSF, des molécules d’adhésion cel-
thérapie si l’anamnèse est évocatrice. lulaires varient aussi chez le nouveau-né infecté mais sem-
• Signes respiratoires : cyanose, apnées ou détresse respi- blent moins intéressantes que l’interleukine-6. L’interleu-
ratoire sont un mode de révélation des infections néona- kine-6 augmente plus rapidement que la procalcitonine qui
tales. La détresse respiratoire peut être modérée ou sévère s’élève plus précocement que la protéine C-réactive. Autre
(hypoxémie réfractaire) comme dans les infections néona- argument biologique, l’acidose métabolique inexpliquée
tales à SβHB. De plus, l’inhalation de liquide amniotique qui est un signe rare, mais évocateur.
1130 LA REVUE DU PRATICIEN (Paris) 1998, 48
Pédiatrie
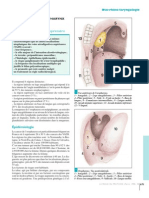
1 2 3
Abcès cérébral lors d’une infection Abcès cérébral lors d’une infection Abcès cérébral lors d’une infection
néonatale à citrobacter diversius (avec néonatale à citrobacter diversius (avec néonatale à citrobacter diversius.
méningite). 15 jours de vie. méningite). 3 semaines de vie. 3 semaines de vie.
5
4 Épanchement pleural D minime lors
Infiltrat micronodulaire radiologique d’une infection néonatale à streptocoque
d’une infection néonatale materno-fœtale β hémolytique du groupe B.
à streptocoque β hémolytique du groupe B.
6
Opacités diffuses macronodulaires
floues lors d’une infectin materno-fœtale
à streptocoque β hémolytique du groupe B.
7
Fausse MMH lors d’une infection
materno-fœtale à streptocoque β hémoly-
tique du groupe B.
8
Pleurésie néonatale G à streptocoque
β hémolytique du groupe B.
LA REVUE DU PRATICIEN (Paris) 1998, 48 1131
INFECTIONS BACTÉRIENNES DU NOUVEAU-NÉ
Arguments paracliniques 3. Forme méningée (fig. 1, 2 et 3)
La radiographie pulmonaire recherche systématiquement Elle s’observe surtout en cas d’infections materno-fœtales
une localisation pulmonaire de l’infection. Tous les aspects de révélation tardive. Le tableau clinique est dominé par
radiologiques peuvent être rencontrés en cas d’infection des troubles du tonus et de conscience, des convulsions, un
bactériologique néonatale, mais le plus évocateur est une bombement de la fontanelle antérieure, une fièvre, des
pneumopathie avec infiltrats micro- ou macronodulaires apnées et des vomissements. L’antibiothérapie débutée sans
uni- ou bilatéral. La radiographie peut être normale ou délai n’évite pas une grande fréquence de séquelles neu-
prendre l’apparence d’une maladie des membranes hya- rologiques et sensorielles. Des abcès cérébraux sont pos-
lines. sibles (citrobacter diversius).
Arguments bactériologiques 4. Forme urinaire
Les prélèvements bactériologiques sont impératifs devant Elle s’observe lors d’infection néonatale à révélation secon-
toute suspicion d’infection bactérienne néonatale et avant daire et révèle souvent une malformation des voies uri-
toute antibiothérapie. Ils comprennent : une hémoculture ; naires. La symptopathologie est dominée par la fièvre et
un examen cytobactériologique des urines (dont la réali- les troubles digestifs. Un ictère à bilirubine conjuguée est
sation ne doit pas retarder l’antibiothérapie) ; une ponction parfois le mode de découverte. Dans tous les cas l’infec-
lombaire (tableau I). En périphérie, seul le liquide gastrique tion urinaire néonatale doit être traitée comme une septi-
prélevé à la naissance et témoignant de la bactériologie du cémie.
liquide amniotique a un intérêt réel.
L’interprétation des résultats devra prendre en compte la
bactériologie du placenta et les résultats bactériologiques Formes selon le germe
de la mère (hémocultures, prélèvement d’endocol, examen
cytobactériologique des urines). 1. Infection bactérienne néonatale
à Streptocoque β hémolytique du groupe B
(fig. 4, 5, 6, 7 et 8)
TABLEAU I Le Streptocoque β hémolytique du groupe B (SβHB) est
le principal germe de l’infection materno-fœtale. sa trans-
Cytochimie du liquide céphalo-rachidien mission est prénatale transmembranaire ou pernatale lors
du nouveau-né indemne de méningite du passage dans la filière génitale. La contamination post-
natale est possible. Le germe SβHB est de plus en plus
Liquide Nouveau-né Prématuré dépisté pendant la grossesse et colonise les voies génitales
céphalo-rachidien à terme
de 10 à 30 % des femmes enceintes. Les nouveau-nés sont
Protéinorachie < 1,3 g/L 1,75 g/L alors fréquemment colonisés (environ 50 %), mais seule-
ment 1 à 2 % d’entre eux font une infection précoce et 1 à
Glycorachie > 0,5 g/L > 0,5 g/L 2 ‰ une infection sévère.
L’intensité du portage maternel de SβHB, le sérotype du
Leucocytes < 30/mm3 (50 % < 30/mm (< 50 % SβHB, la présence ou non d’anticorps spécifiques du séro-
polynucléaires) polynucléaires)
type chez la mère, influent sur le risque d’infection du nou-
veau-né.
• La forme précoce est asymptomatique, paucisymptoma-
Formes cliniques tique, respiratoire (± hypoxémie réfractaire), septicémique
(± fulminante), mais rarement méningée.
• La forme tardive est méningée ou ostéo-articulaire. Il
1. Forme pulmonaire n’existe pas de critères prédictifs connus permettant le
dépistage des infections bactériennes néonatales tardives.
Elle s’observe lors d’infections materno-fœtales précoces SβHB est sensible à l’amoxicilline, au céfotaxime et est
ou lors d’une infection secondaire chez un enfant en ven- résistant aux aminosides. En revanche, il est sensible à l’as-
tilation mécanique. L’infection se révèle par un tableau de sociation β-lactamines + aminosides.
détresse respiratoire de sévérité variable.
2. Listériose néonatale
2. Forme septicémique
Sa fréquence est en diminution. On distingue :
Elle s’observe lors d’infections materno-fœtales précoces • une forme précoce liée à une transmission par voie héma-
ou d’infections secondaires sur prothèses principalement. togène ou par amniotite aiguë et qui associe un syndrome
Le tableau clinique est dominé par une altération de l’état infectieux grippal maternel d’origine alimentaire (fromage,
général, des anomalies thermiques, des troubles hémody- viande), un liquide amniotique teinté, une prématurité inex-
namiques (tachycardie, hypotension artérielle) nécessitant pliquée, un tableau clinique franc et grave avec septicémie
alors une expansion volémique et l’administration d’amines et méningite associées éventuellement à une détresse res-
vasopressines en association au traitement antibiotique. piratoire. La mortalité est élevée ;
1132 LA REVUE DU PRATICIEN (Paris) 1998, 48
Pédiatrie
• une forme tardive qui associe une grossesse sans pro- Traitement curatif
blème ; un accouchement eutocique à terme ; un tableau
clinique de septicémie ou de méningite secondaire. Liste- 1. Règles d’antibiothérapies du nouveau-né
ria monocytogenes est sensible à l’amoxicilline. L’antibiothérapie doit être administrée par voie intravei-
neuse, avoir un spectre élargi initialement puis une adap-
3. Infection bactérienne néonatale tation spécifique secondaire, être bactéricide vis-à-vis des
à Escherichia coli germes responsables, avec une vitesse de bactéricide maxi-
Sa clinique n’est pas spécifique. Escherichia coli porteur male, utiliser des associations d’antibiotiques synergiques,
de l’antigène K1 se retrouve dans 80 % des méningites à diffuser dans les méninges, être de toxicité réduite et de
E. coli. Il est sensible aux céphalosporines de 3e généra- durée suffisante adaptée à la nature de l’infection.
tion, aux uréido-pénicillines et aux aminosides.
2. Nature, spectre et posologie
4. Infection bactérienne néonatale des antibiotiques utilisés
à Chlamydia trachomatis dans les infections bactériennes néonatales
Le tableau clinique est celui d’une conjonctivite traînante Le traitement des infections bactériennes néonatales fait
et (ou) d’une pneumonie réticulo-nodulaire, apparaissant principalement appel aux β-lactamines associées le plus
après une incubation de 1 à 40 j. Le diagnostic est confirmé souvent à une aminoside. Les tableaux II et III résument
la culture de Chlamydia dans les cellules conjonctivales ou respectivement les principaux β-lactamines et aminosides
pharyngées. Le traitement repose sur les macrolides. utilisés pour le traitement des infections bactériennes néo-
natales, ainsi que leurs posologies.
5. Infection bactérienne néonatale • Parmi les β-lactamines, l’amoxicilline est active sur le
à Ureaplasma urealyticum SβHB, la Listeria et sur seulement 50 % des E. coli. Le
Se manifeste le plus souvent par une pneumopathie tardive céfotaxime est actif sur le SβHB et sur E. coli, mais pas
dont le traitement repose sur les macrolides. sur Listeria. L’association amoxicilline-acide clavulanique
est active sur le SβHB, la Listeria et 75 % des E. coli. Elle
ne doit pas être utilisée en cas de méningite car l’acide cla-
Pronostic vulanique ne franchit pas la barrière méningée. En cas de
méningite, les β-lactamines sont administrées à la dose de
Les facteurs de mauvais pronostics sont l’existence d’une 200 mg/kg/j en 4 fois.
chorio-amniotite maternelle, la prématurité, une méningite, • Les aminosides sont efficaces spontanément sur de nom-
une forme clinique fulminante, un retard à l’antibiothéra- breux bacilles gram-négatifs dont E. coli. Grâce à leur syner-
pie, la non-réponse au traitement. gie d’action avec les β-lactamines, les aminosides sont actifs
sur le SβHB et la Listeria. Le tableau III rapporte certains
amonosides utilisés en période néonatale et leurs posologies
Traitement habituelles. D’autres modalités d’administration sont à
TABLEAU II
Principales β-lactamines utilisées pour le traitement
des infections bactériennes néonatales et posologies (mg/kg)
Antibiotique < 34 semaines > 34 semaines
dose < 7 j dose > 7 j dose < 7 j dose > 7 j
Pénicillines amoxicilline 50 x 2/j 50 x 2 ou 3/j 50 x 2 ou 3/j 50 x 2 ou 4/j
Clamoxyl ou Hiconcil
amoxicilline + acide clavulanique 50 x 2/j 50 x 2 ou 3/j 50 x 2 ou 3/j 50 x 2 ou 4/j
Augmentin
Céphalosporines céfotaxime 50 x 2 ou 4/j 50 x 2 ou 4/j 50 x 3 ou 4/ 50 x 4/j
3e génération Claforan
ceftazidime 50 x 2/j 50 x 2/j 50 x 3/j 50 x 4/j
Fortum
Uréido- pipéracilline 75 x 2/j 75 x 2/j 75 x 2/j 75 x 3/j
pénicilline Pipérilline
LA REVUE DU PRATICIEN (Paris) 1998, 48 1133
INFECTIONS BACTÉRIENNES DU NOUVEAU-NÉ
TABLEAU III
Posologies de nétilmicine et d’amikacine,
aminosides utilisés lors du traitement d’infection bactérienne néonatale
Nétilmicine Nétromicine < 34 semaines (S) > 34 semaines
< 4 jours de vie 3,5 mg/kg toutes les 24 h 4 mg/kg toutes les 24 h
> 4 jours de vie 4,5 mg/kg toutes les 24 h 5 mg/kg toutes les 24 h
Amikacine Amikline < 28 semaines 28 à 31 semaines 31 à 34 semaines 34 à 37 semaines 37 à 41 semaines
dose mg/kg 20 20 18,5 17 15,5
intervalle 42 h 36 h 30 h 24 h 24 h
l’étude : dose unique journalière, doses de charges. s’agisse d’une infection materno-fœtale ou d’une infection
• La vancomycine (Vancocin) s’utilise à la dose de 30 bactérienne néonatale secondaire : soit arrêt des antibio-
mg/kg/j en 2 injections. Elle est utilisée lors des infections tiques en cas de non-confirmation d’infection, soit pour-
pulmonaires ou septicémiques staphylococciques sur pro- suite et adaptation en fonction du germe, en cas d’infec-
thèses. tion confirmée ou probable.
Les doses d’antibiotiques néphrotoxiques (aminosides, van- 4. Durée du traitement antibiotique
comycine) doivent être adaptées à la fonction rénale et modi-
fiées selon leurs taux sanguins (pics et taux résiduels). Pic à Elle dépend de la nature de l’infection : 10 j pour une infec-
< 30 µg/mL pour l’amikacine et < 18 µg/mL pour la nétil- tion simple ; 10 à 15 j pour une septicémie, une entéroco-
micine et taux résiduel entre 2 et 5 µg/mL la nétilmicine. lite, une pyélonéphrite ; 21 j pour une méningite et 3 mois
pour une ostéomyélite. La durée d’utilisation des amino-
3. Stratégie antibiotique sides est aussi fonction du type d’infection, mais tend à se
et adaptation secondaire du traitement raccourcir.
au germe responsable de l’IBN 5. Surveillance et efficacité du traitement
L’antibiothérapie initiale varie suivant qu’il s’agit d’une L’efficacité du traitement se juge par l’amélioration clinique
infection materno-fœtale précoce, tardive ou d’une infec- en cas d’infection patente, la normalisation des paramètres
tion bactérienne néonatale secondaire. L’antibiothérapie biologiques (CRP), la stérilisation bactérienne à 48 h d’an-
est débutée sur les critères anamnestiques, cliniques ou bio- tibiothérapie, pour les septicémies, méningites, infections
logiques évoqués antérieurement, alors que le germe n’est urinaires, la surveillance des taux sériques des aminosides
pas encore isolé. L’antibiothérapie initiale sera probabiliste (pics et taux résiduels) en prévention de leur toxicité rénale
(tableau IV). et auditive, leur index thérapeutique étant étroit.
L’adaptation secondaire de l’antibiothérapie sera fonction
des résultats bactériologiques et de l’antibiogramme, qu’il Traitement symptomatique
TABLEAU IV
Antibiothérapies proposées en fonction du germe
et du type d’infection
Infection Traitement initial Traitement adapté
Infection materno-fœtale précoce ou tardive – amoxicilline + céfotaxime – SβHB/Listeria : amoxicilline + aminoside
(SβHB/E. coli/Listeria) + aminoside – E. coli : céfotaxine + aminoside
Infection bactérienne néonatale sur prothèse – vancomycine + aminoside/ – vancomycine + aminoside/
vasculaire (staphylocoque DNAse)- – céfotaxime + fosfamycine – céfotaxime + fosfamycine ou adapté
Infection bactérienne néonatale sur prothèses – céfotaxime + aminoside/ – céfotaxime + aminoside/
digestives ou urinaires (entérobactérie) – ceftazidime + aminoside – ceftazidine + aminoside ou adapté
Entérolite ulcéro-nécrosante – céfotaxime ou ceftazidime – adaptée
(entérobactérie) + aminoside + métronidazole
1134 LA REVUE DU PRATICIEN (Paris) 1998, 48
Pédiatrie
Le traitement symptomatique s’associe à l’antibiothérapie • Antibiothérapie per-partum intraveineuse des femmes
et prend en charge les détresses respiratoires, les troubles fébriles > 38 °C ou porteuses de SβHB : cette attitude dimi-
hémodynamiques, les anomalies de la coagulation… Il n’y nue le nombre des formes précoces graves d’infection
a pas d’intérêt des immunoglobulines ni des transfusions materno-fœtale (septicémies, méningites) mais interfère
de leucocytes. sur les résultats bactériologiques du nouveau-né. Impor-
tance de la protéine C-réactive. Traitement précoce et arrêt
Surveillance du nouveau-né infecté secondaire en cas d’infection materno-fœtale non prouvée.
Elle comprend la mise en incubateur, la surveillance car-
diorespiratoire hémodynamique (fréquence cardiaque, res- 2. Prévention des infections bactériennes
piratoire, pression artérielle, saturation artérielle en oxy- néonatales secondaires
gène, pression transcutanée en oxygène, pression Elle repose sur le respect strict d’hygiène et d’asepsie :
transcutanée en gaz carbonique), la surveillance thermique, lavage des mains avec des antiseptiques efficaces, isole-
glycémique, hydroélectrolytique, acido-basique et de la ment des enfants infectés, utilisation de matériel à usage
diurèse. unique, limitation des prothèses de soin. ■
Prévention Points Forts à retenir
1. Prévention des infections bactériennes • Fréquentes, potentiellement redoutables,
néonatales précoces impliquées les infections bactériennes néonatales doivent être
• Traitement des épisodes infectieux maternels pendant la prévenues par des mesures en règles simples.
grossesse : amoxicilline en cas de syndrome fébrile évoca- Le diagnostic repose sur des arguments
teur de listériose, antibiothérapie adaptée des infections anamnatiques d’infections d’origine materno-
cervicovaginales et des voies urinaires. fœtale. De nombreux signes cliniques peuvent
• Dépistage des portages génitaux de SβHB pendant la amener au diagnostic mais les nouveaux-nés
grossesse. Mais il n’y a pas d’intérêt à traiter le portage infectés sont fréquemment asymptomatiques.
génital asymptomatique à SβHB pendant la grossesse avant L’absence de spécificité des signes cliniques
l’accouchement pour prévenir les infections materno- et leur inconstance soulignent l’importance
fœtales à SβHB. accordée aux signes biologiques.
• Dépistage et traitement systématique du SβHB urinaire
pendant la grossesse.
LA REVUE DU PRATICIEN (Paris) 1998, 48 1135
Vous aimerez peut-être aussi
- 98 919Document5 pages98 919hizballah27Pas encore d'évaluation
- 98 1011Document7 pages98 1011hizballah27100% (1)
- 98 991Document7 pages98 991hizballah27Pas encore d'évaluation
- 98 999Document4 pages98 999hizballah27Pas encore d'évaluation
- 98 987Document3 pages98 987hizballah27Pas encore d'évaluation
- 98 1003Document7 pages98 1003hizballah27Pas encore d'évaluation
- 98 881Document5 pages98 881hizballah27Pas encore d'évaluation
- 98 905Document4 pages98 905hizballah27Pas encore d'évaluation
- 98 913Document6 pages98 913hizballah27Pas encore d'évaluation
- Antagonistes Des Récepteurs H Et Inhibiteurs de La Pompe À ProtonsDocument6 pagesAntagonistes Des Récepteurs H Et Inhibiteurs de La Pompe À Protonshizballah27Pas encore d'évaluation
- 98 899Document6 pages98 899hizballah27Pas encore d'évaluation
- Lipothymie, Syncope Et Perte de Connaissance Brève: Orientation DiagnostiqueDocument4 pagesLipothymie, Syncope Et Perte de Connaissance Brève: Orientation Diagnostiquehizballah27100% (1)
- 98 909Document3 pages98 909hizballah27Pas encore d'évaluation
- 98 887Document5 pages98 887hizballah27100% (1)
- 98 765Document5 pages98 765hizballah27Pas encore d'évaluation
- 98 805Document5 pages98 805hizballah27Pas encore d'évaluation
- 98 875Document5 pages98 875hizballah27Pas encore d'évaluation
- 98 781Document5 pages98 781hizballah27Pas encore d'évaluation
- 98 787Document10 pages98 787hizballah27Pas encore d'évaluation
- 98 797Document5 pages98 797hizballah27Pas encore d'évaluation
- 98 689Document5 pages98 689hizballah27Pas encore d'évaluation
- 98 685Document3 pages98 685hizballah27Pas encore d'évaluation
- 98 679Document6 pages98 679hizballah27Pas encore d'évaluation
- 98 802Document3 pages98 802hizballah27Pas encore d'évaluation
- 98 771Document6 pages98 771hizballah27100% (1)
- 98 667Document4 pages98 667hizballah27Pas encore d'évaluation
- 98 671Document4 pages98 671hizballah27Pas encore d'évaluation
- 98 653Document4 pages98 653hizballah27Pas encore d'évaluation
- 98 661Document6 pages98 661hizballah27Pas encore d'évaluation
- 98 657Document3 pages98 657hizballah27Pas encore d'évaluation
- KAO5882Document99 pagesKAO5882Paul DuchenesPas encore d'évaluation
- Lebres PDFDocument168 pagesLebres PDFnawPas encore d'évaluation
- Bacteriote VaginaleDocument48 pagesBacteriote Vaginalehayet GhalemPas encore d'évaluation
- Guide Des Bonnes Pratiques - Abattage - (FIA)Document64 pagesGuide Des Bonnes Pratiques - Abattage - (FIA)Rihab Righi89% (9)
- BachkfrdseDocument73 pagesBachkfrdseIndianPas encore d'évaluation
- L. MonoDocument50 pagesL. MonoRAFIQPas encore d'évaluation
- Rapport Pfe A ReformulerDocument14 pagesRapport Pfe A ReformulerSiham AKILPas encore d'évaluation
- BIORISK2016 SA0081 FiDocument4 pagesBIORISK2016 SA0081 Fimelalami947Pas encore d'évaluation
- EMC Pédiatrie - Maladies Infectieuses Mise À Jour III 2021Document95 pagesEMC Pédiatrie - Maladies Infectieuses Mise À Jour III 2021Wafaa KartiPas encore d'évaluation
- Reference Bibliographique MemDocument3 pagesReference Bibliographique MemLoubna DjedPas encore d'évaluation
- Module-Maitrise de L'environnement agroalimentaire-2023-02-23FRDocument65 pagesModule-Maitrise de L'environnement agroalimentaire-2023-02-23FRAnne Marie PEVROL100% (1)
- Memoire Du Stage de Fin DetudesDocument36 pagesMemoire Du Stage de Fin DetudesZoloko Yattara DongmoPas encore d'évaluation
- Infections Néonatales Bactériennes Précoces Et Tardives: M. Letouzey, P. Boileau, L. Foix-L'HéliasDocument8 pagesInfections Néonatales Bactériennes Précoces Et Tardives: M. Letouzey, P. Boileau, L. Foix-L'HéliasMoncef PechaPas encore d'évaluation
- Statemet 3Document19 pagesStatemet 3contact.pointmasterPas encore d'évaluation
- INFECTIONS ET GROSSESSE - Organisé PDFDocument6 pagesINFECTIONS ET GROSSESSE - Organisé PDFMohamed IkbalPas encore d'évaluation
- Chapitre 3Document11 pagesChapitre 3Nsoa Patrick emmanuelPas encore d'évaluation
- Recherche ListeriaDocument3 pagesRecherche ListerianawPas encore d'évaluation
- Cat Fievre Femme Enceinte UMCDocument34 pagesCat Fievre Femme Enceinte UMCsafa HADFI100% (1)
- 16 - Infections Et GrossesseDocument17 pages16 - Infections Et GrossesseMarie MariePas encore d'évaluation
- 63 57 Nutrition de La Femme Enceinte Et Allaitante V2Document15 pages63 57 Nutrition de La Femme Enceinte Et Allaitante V2Mouhammed BouallegPas encore d'évaluation
- 026 Prévention Des Risques Foetaux Infection, Médicaments, Toxiques, IrradiationDocument9 pages026 Prévention Des Risques Foetaux Infection, Médicaments, Toxiques, IrradiationAboubacar SomparePas encore d'évaluation
- HalDocument460 pagesHalmaklluxPas encore d'évaluation
- Developpment Et Caracterisation de Films Antimicrobiens Pour La Biopréservation Des Produits Marins ConsommerDocument145 pagesDeveloppment Et Caracterisation de Films Antimicrobiens Pour La Biopréservation Des Produits Marins ConsommerFAYZA OUMPas encore d'évaluation
- Chetioui HabibiDocument68 pagesChetioui HabibiZaboza BelmekkiPas encore d'évaluation
- DociaaDocument14 pagesDociaaLobna TaakchatPas encore d'évaluation
- Module 02 Hygienne Et Securite AlimentairevfDocument55 pagesModule 02 Hygienne Et Securite AlimentairevfKhaledBranatPas encore d'évaluation
- Infections ET Grossesse: Présenté Par: DR, MahmoudiDocument12 pagesInfections ET Grossesse: Présenté Par: DR, MahmoudiJoel DOSSAPas encore d'évaluation
- 08 - BGP Et MycobactériesDocument36 pages08 - BGP Et Mycobactériesbouchakour meryemPas encore d'évaluation
- Chapitre 5Document6 pagesChapitre 5Hajer ManaâPas encore d'évaluation
- Infections Et GrossesseDocument8 pagesInfections Et GrossesseMohamed IkbalPas encore d'évaluation