Académique Documents
Professionnel Documents
Culture Documents
98 771
Transféré par
hizballah27Titre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
98 771
Transféré par
hizballah27Droits d'auteur :
Formats disponibles
Cardiologie - Pathologie vasculaire
b 374
Inhibiteurs de l’enzyme
de conversion de l’angiotensine
Principes et règles d’utilisation
Dr Jean-Christophe EICHER, Pr Jean-Éric WOLF
Centre de cardiologie clinique et interventionnelle, CHRU Le Bocage, 21034 Dijon cedex
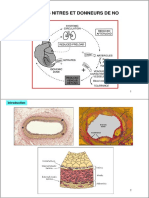
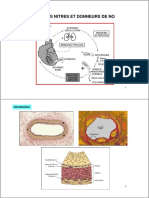
Points Forts à comprendre Système rénine-angiotensine
et actions des inhibiteurs
• L’enzyme de conversion de l’angiotensine est de l’enzyme de conversion
une enzyme clé du système rénine-angiotensine-
aldostérone, permettant la formation de l’hormone Vasodilatation
active angiotensine II qui occupe une position
centrale dans les mécanismes de rétention Angiotensinogène NO Prostacycline
hydrosodée et de vasoconstriction. Rénine IEC
• Le développement de médicaments inhibant cette Angiotensine I Bradykinine
enzyme a permis d’enrichir les traitements ECA
antihypertenseurs d’une classe médicamenteuse Angiotensine II Produits
très efficace, et surtout de transformer le pronostic de dégradation
de l’insuffisance cardiaque congestive chronique Vasoconstriction
et de l’infarctus du myocarde. Ils ont également Sécrétion
Stimulation
un effet protecteur rénal dans la néphropathie sympathique
d'aldostérone
diabétique.
• Bien tolérés en règle générale, leurs principaux Augmentation Rétention hydrosodée
de la pression artérielle
effets secondaires sont l’hypotension
et l’insuffisance rénale, et leur introduction se doit NO : monoxyde d'azote
d’être prudente et progressive, notamment dans IEC : inhibiteur de l'enzyme de conversion
certaines situations à risque. ECA : enzyme de conversion de l'angiotensine
Système rénine-angiotensine tion par l’angiotensine II induit une vasoconstriction par
libération du calcium du réticulum endoplasmatique, et une
Le système rénine-angiotensine constitue une chaîne enzy- sécrétion d’aldostérone. Quant aux récepteurs AT2, pré-
matique et hormonale, dont le premier maillon est repré- sents également au niveau des cellules vasculaires, leur rôle
senté par la rénine, sécrétée au niveau de l’appareil juxta- est encore mal élucidé. L’angiotensine II est donc une puis-
glomérulaire du rein et libérée dans le sang. Cette première sante hormone vasoconstrictrice, agissant de manière
enzyme hydrolyse l’angiotensinogène, produit par le foie directe au niveau des récepteurs ATI, et indirecte en favo-
et circulant dans le sang, pour donner naissance à l’angio- risant la libération de noradrénaline au niveau des termi-
tensine I, décapeptide inactif. naisons nerveuses sympathiques. Elle est également res-
La deuxième enzyme clé de ce système est l’enzyme de ponsable d’une rétention hydrosodée, par l’intermédiaire
conversion de l’angiotensine (ECA), qui possède un double de la sécrétion d’aldostérone, et par une stimulation du
rôle : celui de « convertir » l’angiotensine I en sa forme système arginine-vasopressine. Enfin, elle possède des pro-
active, l’angiotensine II (AII), mais également celui de priétés trophiques induisant la croissance des cellules mus-
dégrader la bradykinine aux propriétés vasorelaxantes. culaires, elle participe donc probablement au développe-
L’enzyme de conversion de l’angiotensine se trouve prin- ment de l’hypertrophie ventriculaire gauche et vasculaire.
cipalement à la surface des cellules endothéliales ; c’est une L’aldostérone est un minéralocorticoïde sécrété par le cor-
protéine ancrée dans la membrane et possédant deux sites tex surrénalien, les 3 principaux facteurs régissant sa sécré-
actifs. Une certaine quantité de l’enzyme est également tion sont la kaliémie, l’angiotensine II et l’ACTH. Cette hor-
libérée dans la circulation. mone agit sur le tubule distal et le tubule collecteur du
L’angiotensine II agit au niveau de récepteurs spécifiques. néphron, en favorisant l’excrétion du potassium contre une
Les récepteurs dits AT1 sont les mieux connus, ils sont pré- réabsorption de sodium. Par ailleurs, on lui reconnaît une
sents au niveau des cellules musculaires lisses des vais- reponsabilité dans la fibrose interstitielle myocardique et
seaux, du myocarde et du cortex surrénalien, leur stimula- vasculaire qui s’installe au cours de l’hypertension artérielle.
LA REVUE DU PRATICIEN (Paris) 1998, 48 771
INHIBITEURS DE L’ENZYME DE CONVERSION DE L’ANGIOTENSINE
Caractéristiques des inhibiteurs de l’enzyme de conversion
disponibles sur le marché
Principe Noms Groupe Indications Présentation Posologie Voie
actif commerciaux chimique (AMM) d’élimination
Bénazépril Briem COOH HTA cp 5 et 10 mg 10-20 mg rein
Cibacène
Captopril Lopril SH HTA cp 25 et 50 mg 50-100 mg rein
Captolane Insuff. cardiaque jusqu’à 150
post-IDM
néphropathie
diabétique
Cilazapril Justor COOH HTA cp 2,5 mg 2,5 mg rein
Énalapril Renitec COOH HTA cp 5 et 20 mg 10-20 mg rein
Insuff. cardiaque
Fosinopril Fozitec Phosphory HTA cp 10 et 20 mg 10-20 mg rein (50 %)
Insuff. cardiaque foie (50 %)
Lisinopril Zestril COOH HTA cp 5 et 20 mg 5-20 mg rein
Prinivil Insuff. cardiaque
post-IDM
Périndopril Coversyl COOH HTA cp 2 et 4 mg 2-4 mg rein
Insuff. cardiaque
Quinapril Acuitel COOH HTA cp 5 et 20 mg 10-20 mg rein
Korec Insuff. cardiaque
Ramipril Triatec COOH HTA gl 1,25-2,5 2,5-5 mg rein (70 %)
et 5 mg foie (30 %)
Trandolapril Odrik COOH HTA gl 0,5 et 2 mg 2 mg rein (30 %)
Gopten foie (70 %)
AMM : autorisation de mise sur le marché ; HTA : hypertension artérielle ; IDM : infarctus du myocarde.
inhibiteurs de l’enzyme de conversion sont de choisir entre 5 classes médicamenteuses d’effica-
cité thérapeutique équivalente : un β-bloquant, un diuré-
Les inhibiteurs de l’enzyme de conversion (IEC) de l’an- tique, un inhibiteur calcique, un α-bloquant, ou un inhibi-
giotensine II sont utilisés depuis la fin des années 1970. Ils teur de l’enzyme de conversion (les 2 premières étant
ont d’abord été introduits pour traiter l’hypertension arté- cependant les moins coûteuses et les mieux validées dans
rielle, puis l’insuffisance cardiaque. Plus récemment, on le temps).
leur a reconnu une utilité dans le postinfarctus, dans la
Les inhibiteurs de l’enzyme de conversion diminuent la
néphropathie diabétique, et dans l’athérosclérose. Le chef
pression artérielle par divers mécanismes .
de file de cette classe médicamenteuse est le captopril, com-
portant un groupement thiol (SH) auquel on a attribué cer- • Ils bloquent la formation d’angiotensine II, ce qui
tains effets secondaires ; rapidement, de nouvelles molé- entraîne :
cules ont été développées, comportant pour la plupart un – un effet vasodilatateur direct ;
groupement carboxyle (COOH) à la place du groupement – une diminution de la sécrétion d’aldostérone et donc un
thiol, et il en existe actuellement une dizaine. effet natriurétique.
• Ils inhibent la kininase II responsable de la dégrada-
tion de la bradykinine, ce qui potentialise l’effet vasodi-
Indications latateur de cette molécule, et ils stimulent la sécrétion de
prostaglandines vasodilatatrices (PGI2 et PGE2).
Inhibiteurs de l’enzyme de conversion • Enfin, ils diminuent la participation du système nerveux
et hypertension artérielle sympathique dans le contrôle du tonus vasculaire.
L’efficacité des inhibiteurs de l’enzyme de conversion dans Outre leur efficacité sur la baisse des chiffres tensionnels,
le traitement de l’hypertension artérielle est largement et indépendamment de l’importance de cette baisse, ces
démontrée. Actuellement, lorsque l’on veut débuter un trai- médicaments ont un effet sur l’hypertrophie ventriculaire
tement antihypertenseur, les recommandations de l’OMS gauche (HVG). Chez l’hypertendu, on sait que l’augmen-
772 LA REVUE DU PRATICIEN (Paris) 1998, 48
Cardiologie - Pathologie vasculaire
tation de la masse ventriculaire gauche est le meilleur fac-
teur prédictif de la survenue de complications cardiovas- Contre-indications
culaires. Cette hypertrophie ventriculaire gauche est au des inhibiteurs de l’enzyme
moins en partie liée aux effets de l’angiotensine II sur la de conversion
croissance des cardiomyocytes, ce qui explique la réduc-
tion très significative de masse ventriculaire gauche obser- Femme enceinte ou allaitant.
Allergie connue (œdème de Quincke).
vée avec les inhibiteurs de l’enzyme de conversion. Il existe Intolérance absolue (toux rebelle et invalidante, aggravation rapide
également des arguments pour conférer à ces médicaments d’une insuffisance rénale).
un rôle dans la prévention de la fibrose myocardique et Précautions d’emploi
coronaire, et dans la diminution de l’épaisseur des parois Sténose bilatérale des artères rénales ou sténose sur rein unique.
artérielles. Insuffisance rénale chronique, déshydratation, hypotension.
Diurétiques, AINS, sels de potassium.
Inhibiteurs de l’enzyme de conversion
et insuffisance cardiaque s’effectue essentiellement par un ralentissement de la pro-
gression de l’insuffisance cardiaque, bien qu’une tendance
De nombreuses études ont démontré l’intérêt majeur de à la diminution des morts subites, des infarctus et des acci-
cette classe thérapeutique dans le traitement de l’insuffi- dents vasculaires cérébraux soit notée. L’efficacité des inhi-
sance cardiaque congestive chronique. Il est clairement éta- biteurs de l’enzyme de conversion est d’autant plus pro-
bli que le pronostic de l’insuffisance cardiaque est direc- noncée que l’altération de la fonction ventriculaire est plus
tement corrélé au degré d’activation du système importante, le bénéfice le plus marqué étant observé pour
rénine-angiotensine et du système nerveux sympathique. des fractions d’éjection du ventricule gauche inférieures
En inhibant la vasoconstriction et la rétention hydrosodée ou égales à 25 %. Enfin, cette efficacité est démontrée
induite par les systèmes neuro-hormonaux, les inhibiteurs même aux stades asymptomatiques de la maladie : dans la
de l’enzyme de conversion permettent d’interrompre le branche dite « préventive » de l’étude SOLVD (fraction
cercle vicieux qui pérennise l’insuffisance cardiaque. d’éjection du ventricule gauche o 35 %, classes 1-2 de la
Ils améliorent significativement les paramètres hémody- NYHA), l’énalapril entraînait une diminution de 37 % du
namiques (pression auriculaire droite, pression artérielle risque de majoration de l’insuffisance cardiaque, et une
pulmonaire, pression capillaire pulmonaire, résistances diminution de 36 % de celui d’hospitalisation pour insuf-
vasculaires systémiques, débit cardiaque), la fonction ven- fisance cardiaque (la réduction de mortalité n’était pas
triculaire gauche (fraction d’éjection), et les capacités fonc- significative).
tionnelles (classe NYHA, durée de l’exercice).
Mais l’intérêt majeur de cette classe thérapeutique est leur Inhibiteurs de l’enzyme de conversion
effet sur le pronostic et la survie. Ce sont surtout les essais et postinfarctus
CONSENSUS et SOLVD qui ont établi de manière écla-
tante que l’énalapril, en association au traitement digitalo- Après infarctus du myocarde, le ventricule gauche subit
diurétique, diminuait la mortalité par rapport au traitement des modifications de structure. Ce « remodelage » ventri-
conventionnel seul. D’autres essais avec d’autres inhibi- culaire gauche comporte un amincissement pariétal au
teurs de l’enzyme de conversion ont montré qu’il s’agis- niveau de la zone infarcie, favorisant sa dilatation, ainsi
sait d’un effet de classe non limité au seul énalapril. L’ana- qu’une hypertrophie compensatrice au niveau du tissu sain.
lyse des sous-groupes montre que la baisse de mortalité Ces mécanismes, permettant initialement de maintenir le
Grandes études concernant l’utilisation des inhibiteurs de l’enzyme de conversion
dans l’insuffisance cardiaque
Médicament utilisé Suivi moyen Réduction du
Étude Classes NYHA
(dose) risque de mortalité
CONSENSUS IV Énalapril 6 mois 27 %
(COoperative North Scandinavian (5 à 20 mg x 2/j)
ENalapril SUrvival Study)
SOLVD Énalapril
(Studies Of Left Ventricular (2,5 à 10 mg x 2/j)
Dysfunction)
patients symptomatiques II à IV 41 mois 16 %
patients asymptomatiques I à II 37 mois 18 %
LA REVUE DU PRATICIEN (Paris) 1998, 48 773
INHIBITEURS DE L’ENZYME DE CONVERSION DE L’ANGIOTENSINE
contrôle de la glycémie. Des facteurs génétiques, hémo-
Conduite à tenir dynamiques interviennent, ainsi que, très probablement le
en cas d’insuffisance rénale système rénine-angiotensine.
Chez le diabétique insulino-dépendant ayant une microal-
Insuffisance rénale chronique préexistante :
– augmentation très progressive des doses ;
buminurie, les inhibiteurs de l’enzyme de conversion admi-
– adapter la dose d’inhibiteur de l’enzyme de conversion à la clai- nistrés pendant au moins un an réduisent l’excrétion uri-
rance de la créatinine ; naire d’albumine et préviennent l’apparition d’une
– ou choisir un inhibiteur de l’enzyme de conversion à double voie macroalbuminurie.
d’élimination (rénale et hépatique). Chez le diabétique insulino-dépendant avec insuffisance
Survenue ou aggravation d’une insuffisance rénale sous inhibiteurs
de l’enzyme de conversion : rénale et protéinurie supérieure ou égale à 500 mg/j, le cap-
– augmentation modérée de la créatininémie : elle peut être tolérée si topril retarde la progression de l’insuffisance rénale et
elle ne dépasse pas 30 % des valeurs initiales et si l’inhibiteur de l’en- réduit de 50 % le risque combiné de décès et de dialyse
zyme de conversion est indispensable ; chronique.
– augmentation importante de la créatininémie :
. commencer si possible par diminuer la dose de diurétiques,
Chez le diabétique non insulino-dépendant avec microal-
. rechercher une sténose des artères rénales, buminurie, l’énalapril stabilise l’excrétion urinaire d’albu-
. si nécessaire stopper le médicament et effectuer une recharge hydro- mine et préserve la fonction rénale.
sodée.
Effets secondaires
débit cardiaque, sont délétères à long terme et favorisent des inhibiteurs de l’enzyme de conversion
l’évolution vers l’insuffisance cardiaque. 1. Hypotension
Que ce soit avec le captopril, le ramipril, le trandolapril, le La chute initiale de pression artérielle pouvant être obser-
lisinopril, toutes les études montrent un bénéfice à court et vée avec les inhibiteurs de l’enzyme de conversion est por-
long terme avec un inhibiteur de l’enzyme de conversion portionnelle au niveau d’activité rénine plasmatique au
administré par voie orale, avec une diminution significa- moment de l’introduction du traitement. Ce sont donc les
tive de la mortalité d’autant plus importante que le médi- patients ayant une forte activation du système rénine angio-
cament est administré précocement et que la nécrose est tensine qui risquent le plus une chute brutale de pression
plus étendue. Le bénéfice est additif par rapport à ceux artérielle, avec comme conséquences possibles un bas-débit
apportés par la fibrinolyse, les β-bloquants et l’aspirine. Ils cérébral avec accident ischémique, une ischémie myocar-
agiraient en diminuant la charge de travail du ventricule dique, ou une insuffisance rénale aiguë. Les situations à
gauche, limitant donc sa dilatation, et peut-être en préve- risque sont la personne âgée et déshydratée, le patient pré-
nant l’hypertrophie myocardique induite par l’angioten- traité par diurétiques et particulièrement l’insuffisant car-
sine II et la fibrose induite par l’aldostérone. diaque, le patient avec sténose préocclusive de l’artère
rénale et l’hypertension artérielle maligne.
Inhibiteurs de l’enzyme de conversion
et néphropathie diabétique 2. Hyperkaliémie
On sait actuellement que l’évolution de la néphropathie La diminution de la sécrétion d’aldostérone induite par l’in-
diabétique n’est pas seulement influencée par la qualité du hibiteur de l’enzyme de conversion ne s’accompagne que
Grandes études concernant l’utilisation
des inhibiteurs de l’enzyme de conversion dans le postinfarctus
Médicament Réduction
Critères Début du
Étude utilisé Suivi moyen du risque
d’inclusion traitement/infarctus
(dose max) de mortalité
SAVE (Survival And IDM captopril 11 jours 42 mois 19 %
Ventricular Enlargement) FEVG < 40 % (50 mg x 3)
AIRE (Acute Irfarction IDM + s. cliniques ramipril 2-9 jours 15 mois 27 %
Ramipril Efficacy) d’insuff. cardiaque (5 mg x 2)
TRACE (TRAndolapril IDM trandolapril 3-7 jours 26 mois 22 %
Cardiac Evaluation) FEVG < 35 % (4 mg x 1)
GISSI-3 IDM tout venant lisinopril 24 1re h 6 semaines 12 %
(10 mg x 1)
ISIS-4 IDM tout venant captopril 24 1re h 5 semaines 7%
(50 mg x 2)
IDM : infarctus du myocarde ; FEVG : fraction d’éjection du ventricule gauche.
774 LA REVUE DU PRATICIEN (Paris) 1998, 48
Cardiologie - Pathologie vasculaire
d’une très discrète élévation de la kaliémie lorsque la fonc- teurs de l’enzyme de conversion comme après une expo-
tion rénale est normale. Un risque d’hyperkaliémie peut se sition prolongée, ou encore lors de la substitution d’un inhi-
rencontrer en cas d’insuffisance rénale, même mineure, et biteur de l’enzyme de conversion par un autre. Le méca-
en cas d’association avec des sels de potassium, des diu- nisme est classiquement immuno-allergique, mais il
rétiques épargneurs potassiques, et des anti-inflammatoires pourrait également faire intervenir l’interaction avec le
non stéroïdiens. métabolisme de la bradykinine.
3. Insuffisance rénale 7. Troubles du goût
Lorsqu’un inhibiteur de l’enzyme de conversion est donné Cet effet secondaire a été quasi-exclusivement décrit avec
à un sujet dont la fonction rénale est normale, il y a une des doses élevées de captopril. Il pouvait s’agir de percep-
diminution de la pression de perfusion rénale car la baisse tion de goût salé, métallique, ou d’œuf pourri, ou simple-
de l’angiotensine II produit un effet vasodilatateur prédo- ment de la perte du goût. Il est pratiquement inexistant
minant au niveau de l’artériole efférente. La filtration glo- actuellement avec les doses préconisées et les autres inhi-
mérulaire est préservée car il existe parallèlement une aug- biteurs de l’enzyme de conversion.
mentation du débit sanguin au niveau de l’artériole
afférente. 8. Effets hématologiques
Lorsqu’il existe une sténose de l’artère rénale, la baisse de Des neutropénies et des agranulocytoses étaient fréquem-
pression de perfusion rénale induit la sécrétion de rénine, ment observées autrefois avec les fortes doses de captopril
et donc d’angiotensine II produisant une vasoconstriction (150 à 600 mg/j). Aux doses actuelles, les neutropénies
de l’artériole efférente post-glomérulaire. La pression de sont devenues rarissimes. On peut observer une légère
filtration intraglomérulaire est ainsi préservée, mais ce diminution de l’hémoglobine, qui serait liée à une interfé-
mécanisme d’autorégulation peut être perturbé par les inhi- rence avec la production d’érythropoïétine.
biteurs de l’enzyme de conversion. Lorsque la sténose est
unilatérale avec un rein controlatéral normal, il n’existe en 9. Effets tératogènes
général pas de conséquences significatives sur la fonction L’expérimentation animale a démontré la possibilité d’ano-
rénale globale ; en revanche en cas de sténose bilatérale, malies du développement fœtal. Chez l’être humain, l’uti-
ou en cas de sténose sur rein unique, la levée de la vaso- lisation d’inhibiteurs de l’enzyme de conversion au cours
constriction compensatrice de l’artériole efférente entraîne des 2e et 3e trimestres de la grossesse est responsable d’ano-
une chute de la pression intraglomérulaire et peut se tra- malies du squelette fœtal et d’insuffisances rénales néona-
duire par une insuffisance rénale aiguë. tales ; il ne semble pas qu’il y ait de risques au cours du
Le même type de problème peut survenir en cas de néphro- premier trimestre, néanmoins l’arrêt de l’inhibiteur de l’en-
pathie préexistante, a fortiori lorsqu’il coexiste une déshy- zyme de conversion est recommandé dès le diagnostic de
dratation ou une autre cause de baisse de perfusion rénale la grossesse.
comme dans l’insuffisance cardiaque.
Interactions médicamenteuses
4. Toux 1. Diurétiques
Il s’agit en général d’une toux sèche non productive, sur- La déplétion hydrosodée induite par les diurétiques majore
venant dans 5 à 15 % des cas, pouvant parfois être suffi- le risque d’hypotension et d’insuffisance rénale ; ce risque
samment gênante pour imposer l'arrêt du médicament. On peut être minimisé en stoppant transitoirement le diuré-
pense que le mécanisme de cette toux est lié à l’interfé- tique ou en augmentant les apports sodés.
rence de l’inhibiteur de l’enzyme de conversion avec la Les diurétiques épargneurs potassiques majorent le risque
dégradation de la bradykinine, dont l’accumulation serait d’hyperkaliémie ; une telle association doit être évitée,
tussigène. La substance P serait plus volontiers incriminée. notamment chez l’insuffisant rénal.
5. Éruptions cutanées 2. Autres médicaments cardiovasculaires
La fréquence des rash cutanés était initialement estimée Les inhibiteurs de l’enzyme de conversion peuvent être uti-
avec le captopril à 5-10 %, actuellement cette fréquence lisés en association avec les β-bloquants, les nitrés, les inhi-
paraît beaucoup plus faible avec les inhibiteurs de l’en- biteurs calciques, la digoxine, sans problèmes particuliers
zyme de conversion sans groupement SH. Il s’agit d’érup- hormis addition possible d’effets hypotenseurs.
tions morbilliformes ou maculo-papuleuses affectant les
membres et le torse, parfois associées à un prurit qui peut 3. Anti-inflammatoires non stéroïdiens
même être isolé. Elles peuvent être associées à une hyper- Les anti-inflammatoires non stéroïdiens (AINS) majorent
éosinophilie. le risque d’insuffisance rénale aiguë en inhibant la synthèse
des prostaglandines et leur action vasodilatatrice au niveau
6. Œdème angioneurotique de l’artériole afférente. Ils pourraient également atténuer
(œdème de Quincke) la part des effets vasodilatateurs des inhibiteurs de l’en-
Le risque d’œdème de Quincke est estimé entre 0,1 et zyme de conversion due au système kallikréine-kinine-
0,2 %. Il peut être observé avec la première dose d’inhibi- prostaglandines.
LA REVUE DU PRATICIEN (Paris) 1998, 48 775
INHIBITEURS DE L’ENZYME DE CONVERSION DE L’ANGIOTENSINE
4. Lithium déjà traités par des diurétiques, avec une activation impor-
Les médicaments augmentant l’excrétion du sodium, dont tante du système rénine-angiotensine, le risque d’hypo-
les inhibiteurs de l’enzyme de conversion, peuvent être res- tension aiguë à la première administration et d’augmenta-
ponsables de l’apparition de signes de toxicité du lithium, tion rapide de la créatininémie est élevé, une hyperkaliémie
la lithiémie doit donc être surveillée en cas d’association est également à craindre, a fortiori si le patient prend
inhibiteur de l’enzyme de conversion-lithium. conjointement un diurétique épargneur potassique ou des
sels de potassium. L’initiation du traitement doit donc se
faire prudemment et progressivement : les diurétiques doi-
Règles de prescription vent être si possible temporairement diminués ou stoppés,
le traitement est débuté à très faibles doses (par exemple
des inhibiteurs de l’enzyme 1,25 à 2,5 mg d’énalapril, 6,25 à 12,5 mg de captopril, 1
de conversion mg de périndopril, etc.), augmentées très progressivement
par paliers de 4 à 7 jours en surveillant étroitement la pres-
Dans l’hypertension artérielle sion artérielle et la biologie. Il faut en principe essayer d’at-
La classe des inhibiteurs de l’enzyme de conversion est une teindre les posologies préconisées qui ont été validées dans
des classes d’antihypertenseurs pouvant être choisie les grandes études, ou en tous cas la dose maximale tolé-
comme traitement de première intention de l’hypertension rée et adaptée à la fonction rénale. D’autres essais sont en
artérielle, leur efficacité est équivalente à celle des β-blo- cours pour déterminer si de plus faibles doses restent effi-
quants, inhibiteurs calciques, et diurétiques. Il peut exister caces en termes de réduction de la mortalité.
des différences de réponse au traitement selon la race et
l’âge. Généralement, les patients d’origine africaine, qui Dans le postinfarctus
ont une activité rénine plasmatique plus basse que les Il y a actuellement suffisamment de preuves pour préconi-
blancs, répondent moins bien aux inhibiteurs de l’enzyme ser la prescription d’un inhibiteur de l’enzyme de conver-
de conversion ; cette différence est abolie lorsqu’un diuré- sion dans les 5 premiers jours après un infarctus, lorsque
tique est associé. Chez le patient âgé, dont l’activité rénine la fraction d’éjection est inférieure à 35 %, ou lorsqu’il
plasmatique est également plus basse que chez les jeunes, existe des signes cliniques d’insuffisance cardiaque. Les
certaines études ont montré une moins bonne réponse molécules ayant l’autorisation de mise sur le marché
qu’aux inhibiteurs calciques, d’autres suggèrent une effi- (AMM) dans cette indication sont le captopril, le ramipril,
cacité comparable des inhibiteurs de l’enzyme de conver- le trandolapril et le lisinopril. Là aussi, l’introduction doit
sion, notamment dans l’hypertension artérielle systolique être prudente à faibles doses, si la pression artérielle sys-
du sujet âgé. tolique est supérieure ou égale à 100 mmHg, et l’augmen-
La tolérance des inhibiteurs de l’enzyme de conversion est tation posologique très progressive. ■
aussi bonne qu’avec les autres antihypertenseurs. Contrai-
rement aux β-bloquants et aux diurétiques, ils ont un effet
neutre sur le bilan lipidique et l’équilibre glycémique, ils
semblent même avoir un effet favorable sur la résistance à
l’insuline ; ils peuvent donc être utilisés lorsqu’il existe une
dyslipidémie, et chez le diabétique où ils peuvent égale-
ment exercer leur effet préventif sur la progression de la Points Forts à retenir
néphropathie diabétique.
Ils peuvent être utilisés en monothérapie, ou en association • La classe des inhibiteurs de l’enzyme
avec les autres classes d’antihypertenseurs ; l’association de conversion est un élément essentiel de l’arsenal
diurétique thiazidique-inhibiteur de l’enzyme de conver- thérapeutique dans les maladies cardiovasculaires.
sion est particulièrement logique, l’inhibiteur de l’enzyme – Dans l’hypertension artérielle, ils abaissent
de conversion neutralisant la stimulation du système rénine- les chiffres tensionnels, ils diminuent
angiotensine induite par le traitement diurétique. Il est l’hypertrophie ventriculaire gauche et la fibrose
cependant recommandé d’interrompre ou de diminuer tran- myocardique, et ils ne perturbent pas l’équilibre
sitoirement le diurétique avant d’introduire l’inhibiteur de glucido-lipidique.
l’enzyme de conversion, afin d’éviter une hypotension ou – Ils doivent obligatoirement faire partie
une insuffisance rénale. du traitement dans l’insuffisance cardiaque
congestive chronique, et dans le postinfarctus
Dans l’insuffisance cardiaque avec dysfonction ventriculaire gauche,
Les inhibiteurs de l’enzyme de conversion doivent faire car ils abaissent significativement la mortalité.
partie du traitement de toute insuffisance cardiaque, s’il • Leur principal inconvénient est de perturber
n’existe pas de contre-indication ou d’intolérance absolue. la régulation intrarénale de la filtration
Les deux risques principaux dans ce contexte sont l’hypo- glomérulaire et ils doivent être utilisés
tension et l’insuffisance rénale. En particulier, les patients avec précautions, mais ils ont également un effet
les plus sévères, en bas débit cardiaque, chez qui la pres- protecteur rénal dans la néphropathie diabétique.
sion artérielle est déjà basse et la fonction rénale altérée,
776 LA REVUE DU PRATICIEN (Paris) 1998, 48
Vous aimerez peut-être aussi
- Hypnose - Induction Non-Verbale 1, 2 Et 3Document6 pagesHypnose - Induction Non-Verbale 1, 2 Et 3soribo100% (1)
- Etat de ChocDocument81 pagesEtat de ChocMar Îpøsa67% (3)
- Analyse Céphalométrique SimplifiéeDocument12 pagesAnalyse Céphalométrique SimplifiéeMariana Burlacu100% (2)
- Système Rénine-Angiotensine-AldostéroneDocument7 pagesSystème Rénine-Angiotensine-AldostéroneSitrak OnyPas encore d'évaluation
- 9-Système Renine Angiotensine AldostéroneDocument30 pages9-Système Renine Angiotensine AldostéroneRaïssa sawadogoPas encore d'évaluation
- La Collection Hippocrate: Cardiologie PharmacologieDocument6 pagesLa Collection Hippocrate: Cardiologie PharmacologieyouPas encore d'évaluation
- Les AntihypertenseursDocument48 pagesLes AntihypertenseursJefferson AugustinPas encore d'évaluation
- 16 - Les AntihypertenseursDocument53 pages16 - Les AntihypertenseurshouriaPas encore d'évaluation
- Mdicamentsdelhypertensionartrielle 170319221330 PDFDocument53 pagesMdicamentsdelhypertensionartrielle 170319221330 PDFAnis BergerPas encore d'évaluation
- Les AntihypertenseursDocument48 pagesLes AntihypertenseursOuedraogo SoumailaPas encore d'évaluation
- 8 IEC Et ARA IIDocument65 pages8 IEC Et ARA IISadikPas encore d'évaluation
- 5 Modulateurs SRAADocument6 pages5 Modulateurs SRAAWhat are youPas encore d'évaluation
- 15 - Les AntihypertenseursDocument54 pages15 - Les AntihypertenseursDemba Tahirou DIOPPas encore d'évaluation
- 05 Modulateurs SRAADocument6 pages05 Modulateurs SRAAAnou KalengaPas encore d'évaluation
- Cardio4an05-Iec Ara2Document3 pagesCardio4an05-Iec Ara2Auguste SueliePas encore d'évaluation
- 660c095e49b74 Cours PressionDocument15 pages660c095e49b74 Cours PressionMonji Saiem SiamPas encore d'évaluation
- FicheDocument133 pagesFicheCorsacPas encore d'évaluation
- 2 Derives NitresDocument10 pages2 Derives NitresWhat are youPas encore d'évaluation
- SRAADocument2 pagesSRAABadr BenabbiPas encore d'évaluation
- 02 Derives NitresDocument10 pages02 Derives NitresHenry TraoréPas encore d'évaluation
- drdrDocument6 pagesdrdralla7maraqaPas encore d'évaluation
- Physiologie Surrénalienne 2019Document40 pagesPhysiologie Surrénalienne 2019OùmAima AâOuinatiPas encore d'évaluation
- Anesth Insuffisant CardiaqueDocument57 pagesAnesth Insuffisant Cardiaquemayssaaraiedh100% (1)
- 00d. IECDocument4 pages00d. IECihabdaasPas encore d'évaluation
- Iec - Ara2 (Berkane & Bouamama)Document3 pagesIec - Ara2 (Berkane & Bouamama)Luc TiendrebeogoPas encore d'évaluation
- AntihypertenseursDocument2 pagesAntihypertenseursYoussef mhPas encore d'évaluation
- Physiopathologie HTADocument51 pagesPhysiopathologie HTAHenry TraoréPas encore d'évaluation
- Exercice de Classe de MédicamentsDocument9 pagesExercice de Classe de MédicamentsMathieu BrunPas encore d'évaluation
- Les Inhibiteurs de L'enzyme de Conversion Et Les ANTAGONISTES DES RECEPTEURS DE L'ANGIOTENSINE IIDocument26 pagesLes Inhibiteurs de L'enzyme de Conversion Et Les ANTAGONISTES DES RECEPTEURS DE L'ANGIOTENSINE IIBMA-medecinePas encore d'évaluation
- Anti HYPERTENSEURSdiruetiques STATINESantiartyhmiques CARDIOTONIQUESDocument102 pagesAnti HYPERTENSEURSdiruetiques STATINESantiartyhmiques CARDIOTONIQUESxyjrrrrnPas encore d'évaluation
- Le Traitement de L'hypertension Arterielle PDFDocument35 pagesLe Traitement de L'hypertension Arterielle PDFBill BillsonPas encore d'évaluation
- HTA_HTO_AUT.22Document70 pagesHTA_HTO_AUT.22stephaniePas encore d'évaluation
- 11 - Caogulopathies Acquise COURS EXTERNES 2023-2024Document41 pages11 - Caogulopathies Acquise COURS EXTERNES 2023-2024FatimaPas encore d'évaluation
- Item 221 Hypertension Artérielle Et Endocrinologie - iKB Endocrino 18Document16 pagesItem 221 Hypertension Artérielle Et Endocrinologie - iKB Endocrino 18Thy DavidPas encore d'évaluation
- ANTIHYPERTENSEURSdiuretique STATINESet ANTIATYTHMIQUESthomas BoulangerDocument102 pagesANTIHYPERTENSEURSdiuretique STATINESet ANTIATYTHMIQUESthomas BoulangerDanielle MadePas encore d'évaluation
- 02 Medicaments Du Systeme Endocrine Axe Hypothalamo HypophysaireDocument16 pages02 Medicaments Du Systeme Endocrine Axe Hypothalamo HypophysaireAnou KalengaPas encore d'évaluation
- Insuffisance CardiaqueDocument7 pagesInsuffisance CardiaqueAsmae OuissadenPas encore d'évaluation
- Médicaments Du Système Cardiovasculaire: Chapitre ChapitreDocument71 pagesMédicaments Du Système Cardiovasculaire: Chapitre ChapitreAmine MustafaPas encore d'évaluation
- HTA - PPT Version 1Document17 pagesHTA - PPT Version 1Nassima TaibiPas encore d'évaluation
- Anti-Hypertenseurs - Les Points EssentielsDocument9 pagesAnti-Hypertenseurs - Les Points EssentielsAYOUB BAYADDIPas encore d'évaluation
- Cardio31-Trt Insuffisance Cardiaque ChroniqueDocument4 pagesCardio31-Trt Insuffisance Cardiaque ChroniqueAmina SdPas encore d'évaluation
- Medicaments CV Pour DESC PCET 2016-JA V2Document49 pagesMedicaments CV Pour DESC PCET 2016-JA V2aPas encore d'évaluation
- Eca PDFDocument2 pagesEca PDFManel MldPas encore d'évaluation
- 18 - Les AntihypertenseursDocument13 pages18 - Les Antihypertenseurssamir hamadPas encore d'évaluation
- 15.les AntiarythmiquesDocument11 pages15.les AntiarythmiquesKnizhonki KnizhonkiPas encore d'évaluation
- Pharmaco Speciale 200 Prof MessiaDocument200 pagesPharmaco Speciale 200 Prof MessiaGloria MupoyiPas encore d'évaluation
- Physiologie Et Méthodes D'exploration Du Système Rénine-AngiDocument8 pagesPhysiologie Et Méthodes D'exploration Du Système Rénine-AngiaissaPas encore d'évaluation
- Choc Cardiogenique RA-2Document20 pagesChoc Cardiogenique RA-2PerikaPas encore d'évaluation
- Les 10 Erreurs À Ne Pas Commettre Chez Le Patient Insuffisant CardiaqueDocument69 pagesLes 10 Erreurs À Ne Pas Commettre Chez Le Patient Insuffisant CardiaquePierre HumbertPas encore d'évaluation
- 4-Cardiotoniques 2021Document54 pages4-Cardiotoniques 2021zied013Pas encore d'évaluation
- 10 - Rein Et HTADocument25 pages10 - Rein Et HTAmellalmanelPas encore d'évaluation
- Syndrome Coronarien aigu-SCADocument2 pagesSyndrome Coronarien aigu-SCALeilaPas encore d'évaluation
- Présentation 1Document13 pagesPrésentation 1Amira AmiraPas encore d'évaluation
- CT SurveillanceDocument45 pagesCT Surveillancewooden latexPas encore d'évaluation
- Anticoagulants 2011Document53 pagesAnticoagulants 2011Abryda Ania AityPas encore d'évaluation
- Angor StableDocument3 pagesAngor StableCamille SteenhoutPas encore d'évaluation
- Cardiotoniques 021723Document22 pagesCardiotoniques 021723yvesPas encore d'évaluation
- CardiotoxicitéDocument8 pagesCardiotoxicitéIkram HamachePas encore d'évaluation
- L'hypertension ArtérielleDocument87 pagesL'hypertension ArtérielleEla TIPas encore d'évaluation
- Les Mdicaments en CardiologieDocument7 pagesLes Mdicaments en Cardiologiekarima karimaPas encore d'évaluation
- Soins Infirmiers en HemodialyseDocument10 pagesSoins Infirmiers en Hemodialysekhalil amallah100% (1)
- 98 913Document6 pages98 913hizballah27Pas encore d'évaluation
- 98 1003Document7 pages98 1003hizballah27Pas encore d'évaluation
- 98 999Document4 pages98 999hizballah27Pas encore d'évaluation
- 98 1011Document7 pages98 1011hizballah27100% (1)
- 98 991Document7 pages98 991hizballah27Pas encore d'évaluation
- 98 905Document4 pages98 905hizballah27Pas encore d'évaluation
- 98 919Document5 pages98 919hizballah27Pas encore d'évaluation
- 98 987Document3 pages98 987hizballah27Pas encore d'évaluation
- 98 909Document3 pages98 909hizballah27Pas encore d'évaluation
- 98 797Document5 pages98 797hizballah27Pas encore d'évaluation
- 98 899Document6 pages98 899hizballah27Pas encore d'évaluation
- Antagonistes Des Récepteurs H Et Inhibiteurs de La Pompe À ProtonsDocument6 pagesAntagonistes Des Récepteurs H Et Inhibiteurs de La Pompe À Protonshizballah27Pas encore d'évaluation
- 98 887Document5 pages98 887hizballah27100% (1)
- 98 881Document5 pages98 881hizballah27Pas encore d'évaluation
- 98 805Document5 pages98 805hizballah27Pas encore d'évaluation
- 98 875Document5 pages98 875hizballah27Pas encore d'évaluation
- 98 802Document3 pages98 802hizballah27Pas encore d'évaluation
- 98 671Document4 pages98 671hizballah27Pas encore d'évaluation
- 98 787Document10 pages98 787hizballah27Pas encore d'évaluation
- 98 689Document5 pages98 689hizballah27Pas encore d'évaluation
- 98 765Document5 pages98 765hizballah27Pas encore d'évaluation
- 98 781Document5 pages98 781hizballah27Pas encore d'évaluation
- Lipothymie, Syncope Et Perte de Connaissance Brève: Orientation DiagnostiqueDocument4 pagesLipothymie, Syncope Et Perte de Connaissance Brève: Orientation Diagnostiquehizballah27100% (1)
- 98 685Document3 pages98 685hizballah27Pas encore d'évaluation
- 98 667Document4 pages98 667hizballah27Pas encore d'évaluation
- 98 679Document6 pages98 679hizballah27Pas encore d'évaluation
- 98 661Document6 pages98 661hizballah27Pas encore d'évaluation
- 98 657Document3 pages98 657hizballah27Pas encore d'évaluation
- 98 653Document4 pages98 653hizballah27Pas encore d'évaluation
- Depression Beck PDFDocument6 pagesDepression Beck PDFrobertoPas encore d'évaluation
- Cours Master Management RH FP Beni MellqlDocument338 pagesCours Master Management RH FP Beni MellqlIlham ElkamraouiPas encore d'évaluation
- Tetrabible PDFDocument242 pagesTetrabible PDFjorgebernardesPas encore d'évaluation
- Conclusion L'Infection NosocomialeDocument5 pagesConclusion L'Infection NosocomialealmnaouarPas encore d'évaluation
- Livret Port Des EpiDocument4 pagesLivret Port Des EpiZaboza BelmekkiPas encore d'évaluation
- Item 132 Angine de Poitrine Et Infarctus Angor Stable Les Nouvelles Recommandations de La Societe Europeennes de Cardiologie 1Document2 pagesItem 132 Angine de Poitrine Et Infarctus Angor Stable Les Nouvelles Recommandations de La Societe Europeennes de Cardiologie 1Nebel GesangPas encore d'évaluation
- NegatoscopeDocument3 pagesNegatoscopeMathurin Edmond WolaePas encore d'évaluation
- Cardiologie - QCM + Corrigé Type QCMs Et Dossiers de Préparation Du Résidanat - 1625303891743Document17 pagesCardiologie - QCM + Corrigé Type QCMs Et Dossiers de Préparation Du Résidanat - 1625303891743Wilfried FahPas encore d'évaluation
- Test Physique Ens.1 LegerDocument7 pagesTest Physique Ens.1 LegerAnibal Rojas GalvisPas encore d'évaluation
- Bilan HormonalDocument1 pageBilan HormonalHydra Cabinet MedicalPas encore d'évaluation
- CISSS - Recommandations Et Grille de SymptômesDocument4 pagesCISSS - Recommandations Et Grille de SymptômesRadio-Canada100% (5)
- Togo NewsDocument4 pagesTogo NewsPrimo EkbPas encore d'évaluation
- TD4 TraumatogenouDocument90 pagesTD4 TraumatogenousellabiPas encore d'évaluation
- Livre Echocardiographie CHU LausanneDocument135 pagesLivre Echocardiographie CHU LausannelamanoyasudPas encore d'évaluation