Académique Documents
Professionnel Documents
Culture Documents
Traitement Du Matériel Médico-Ch
Transféré par
Mohammed El MarnissiTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Traitement Du Matériel Médico-Ch
Transféré par
Mohammed El MarnissiDroits d'auteur :
Formats disponibles
Royaume du Maroc المملكة المغربية
Ministère de la Santé وزارة الصحة
Institut Supérieure des Professions المعهد العالي لمهن
Infirmières et Techniques de Santé التمريض و تقنيات الصحة
(I.S.P.I.T.S) ( ص. ت. ت. م. ع.)م
D’Al-Hoceima الحسيمة
Filière Soins Infirmiers : Option I.P
Filière Sage-femme : Option: S.F
Cycle Licence
COURS ELABORE PAR :
MR. ZIANI ABDELHAFID, ENSEIGNANT A L’ISPITS
ANNEE UNIVERSITAIRE : 2013 / 2014
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Objectifs pédagogiques
Objectifs théoriques
Définir les concepts suivants :
Antisepsie Infection Nosocomiale
Antiseptique Nettoyage
Asepsie Nettoyant
Aseptique Nettoyant-désinfectant
Décontamination Rémanent
Désinfectant Salissure
Désinfection Savon antiseptique
Hygiène Hospitalière Stérilisation
Infection Stérilité
Aldéhyde Exogène
Antibactérien Endogène
Antifongique Fongicide
Apyrogène Fongistase
Bactéricide Fongistatique
Bactériostase Immersion
Bactériostatique Pathogène
Bio-nettoyage Réservoir
Concentration Solution
Détartrage Spore
Détergence Sporicide
Détergent Tensioactif
Détersion Virucide (Virulicide)
Dilution Prion
Décrire les procédés chimiques et physiques de la stérilisation
Préciser le moyen de stérilisation adéquat pour chaque type du matériel
Citer les temps et les degrés de stérilisation des différents types du matériel
Expliquer les moyens de contrôle de la stérilisation
Citer les principaux avantages d'un bon entretien du matériel
Objectifs pratiques :
Assurer le processus du traitement du matériel et instruments de chirurgie
Entretenir et stériliser le matériel d'endoscopie
Assurer l'entretien des appareils de stérilisation :
o Poupinel
o Autoclave
ISPITS Al-Hoceima Page 2
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Schéma de cours
1. Définition des concepts :
1.1. Antisepsie 1.15. Salissure 1.31. Détersion
1.2. Antiseptique 1.16. Savon antiseptique 1.32. Dilution
1.3. Asepsie 1.17. Stérilisation 1.33. Exogène
1.4. Aseptique 1.18. Stérilité 1.34. Endogène
1.5. Décontamination 1.19. Aldéhyde 1.35. Fongicide
1.6. Désinfectant 1.20. Antibactérien 1.36. Fongistase
1.7. Désinfection 1.21. Antifongique 1.37. Fongistatique
1.8. Hygiène Hospitalière 1.22. Apyrogène 1.38. Immersion
1.9. Infection 1.23. Bactéricide 1.39. Pathogène
1.10. Infection 1.24. Bactériostase 1.40. Réservoir
Nosocomiale 1.25. Bactériostatique 1.41. Solution
1.11. Nettoyage 1.26. Bio-nettoyage 1.42. Spore
1.12. Nettoyant 1.27. Concentration 1.43. Sporicide
1.13. Nettoyant- 1.28. Détartrage 1.44. Tensioactif
désinfectant 1.29. Détergence 1.45. Virucide (Virulicide)
1.14. Rémanent 1.30. Détergent 1.46. Prion
2. Exemples d'antiseptiques et de désinfectants :
2.1. Antiseptiques :
2.1.1. Propriétés des antiseptiques
2.1.2. Action des antiseptiques
2.1.3. Antiseptiques majeurs :
2.1.3.1. Alcools
2.1.3.2. Chlores et produits chlorés (famille des halogènes)
2.1.3.3. Iode et produits iodés (famille des halogènes)
2.1.3.4. Chlorhexidine (famille des biguanides)
2.1.4. Choix d’un antiseptique :
2.1.4.1. Antisepsie de la peau saine
2.1.4.2. Antisepsie de la peau lésée
2.1.4.3. Antisepsie des muqueuses et des séreuses
2.1.4.4. Quels antiseptiques utiliser vis-à-vis du VIH
2.2. Désinfectants :
2.2.1. Principaux Produits Désinfectants :
2.2.1.1. Les Halogènes
2.2.1.2. Les aldéhydes
2.2.1.3. Les alcools
2.2.2. Règles générales d’emploi des produits
3. Procédés de la stérilisation :
3.1. Procédés physiques
3.2. Procédé chimiques
3.3. Autres procédés
4. Les différentes phases du traitement des instruments et du matériel médical
4.1. Entretien et stérilisation des instruments de chirurgie :
4.1.1. Les étapes précédant la stérilisation :
4.1.1.1. Décontamination
4.1.1.2. Nettoyage
4.1.1.3. Emballage ou conditionnement
4.1.2. Étapes après la stérilisation
4.2. Entretien et stérilisation du matériel d’endoscope
5. Contrôle de la stérilisation
6. Conditionnement
7. Moyen de stérilisation par type du matériel
ISPITS Al-Hoceima Page 3
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Introduction
Le service de stérilisation à l’hôpital est un endroit stratégique. Il ne faut
parler de produit « stérile » que dans le cas où l’ensemble des traitements
mis en œuvre a été contrôlé.
Tout cela fait que de nombreuses normes sont applicables à la
stérilisation et ne cessent d’évoluer.
La qualité de chaque étape du traitement du matériel chirurgical
influence la qualité de la «stérilité terminale».
Chaque étape doit donc faire l’objet de vigilance : Que se soit la
décontamination, le nettoyage, le rinçage, le séchage, le conditionnement,
la désinfection proprement dite, le stockage. Une étape inefficace de tout
ce processus peut compromettre la qualité de la stérilisation.
ISPITS Al-Hoceima Page 4
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
1. Définition des concepts :
1.1. Antisepsie :
Opération au résultat momentané permettant au niveau des tissus vivants, dans la
limite de leur tolérance, d’éliminer ou de tuer les micro-organismes. Le résultat de
l’opération est limité aux micro-organismes et/ou aux virus présents au moment de
l’opération (selon Afnor).
1.2. Antiseptique :
Produit ou procédé utilisé sur les tissus vivants pour réaliser l’antisepsie.
1.3. Asepsie :
Ensemble des mesures propres à arrêter tout apport exogène de micro-organismes.
ATTENTION: « Asepsie » : N’est pas synonyme de « Désinfection ».
• Antisepsie : Action sur tissus vivants.
• Désinfection : Action sur milieu inerte.
1.4. Aseptique :
Se dit d’une méthode, d’un geste ou d’un support exempts de micro-organismes.
1.5. Décontamination :
Opération au résultat momentané permettant d’éliminer, tuer ou inhiber les micro-
organismes indésirables en fonction des objectifs fixés.
1.6. Désinfectant :
Produit qui va éliminer ou tuer les micro-organismes présents au moment de
l’opération.
1.7. Désinfection :
Opération au résultat momentané permettant d’éliminer ou tuer les micro-
organismes et/ou d’inactiver les virus indésirables portés par des milieux inertes
contaminés, en fonction des objectifs fixés (AFNOR).
1.8. Hygiène Hospitalière :
Science qui enseigne et applique les mesures propres à conserver et à retrouver la
santé en épargnant au malade toute pathologie iatrogène (due à l’hospitalisation).
Elle consiste non seulement en la prévention de l’infection, mais s’intéresse
également aux autres nuisances (bruits, environnement).
1.9. Infection :
Se définit comme l’ensemble des manifestations cliniques résultant de la pénétration
dans l’organisme de micro-organismes pathogènes.
ISPITS Al-Hoceima Page 5
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
1.10. Infection Nosocomiale :
Infection acquise au cours de l’hospitalisation et qui n’est ni présente ni en incubation
lors de l’admission.
1.11. Nettoyage :
Opération physico-chimiques visant à éliminer les matières organiques ou minérales
des surfaces et objets. Un nettoyage est obligatoirement associé à toute opération de
désinfection ou de stérilisation (SFHH).
1.12. Nettoyant :
Produit qui a une action détergente.
1.13. Nettoyant-désinfectant :
Produit qui va associer l’action de détergence et de désinfection.
1.14. Rémanent :
Qui persiste. On appelle rémanent un désinfectant ou un antiseptique dont l’effet va
se prolonger plusieurs heures.
1.15. Salissure :
Souillure, surplus indésirable siégeant sur une surface propre, altérant son aspect et
son toucher.
1.16. Savon antiseptique :
Savon à action antimicrobienne utilisé pour le lavage antiseptique ou chirurgical des
mains (SFHH).
1.17. Stérilisation :
Mise en œuvre d’un ensemble de méthodes et de moyens visant à éliminer par
destruction tous les micro-organismes vivants de quelque nature et sous quelque
forme que ce soit portés par un objet parfaitement nettoyé (Afnor).
1.18. Stérilité :
Etat dans lequel la survie d’un micro-organisme est hautement improbable. Cet état
constitue le résultat de l’opération de stérilisation. La stérilité n’est possible que dans
le cadre de la protection de cet état : La stérilité est un état éphémère (Afnor).
1.19. Aldéhyde :
Ce sont des molécules formées de carbone, d’hydrogène et d’oxygène. Les plus
courants sont le formaldéhyde, le glutaraldéhyde, le glyoxal.
ISPITS Al-Hoceima Page 6
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
1.20. Antibactérien :
Ce mot désigne un produit ou un procédé dont l’activité, qu’elle soit bactéricide ou
bactériostatique, n’est pas précisée.
1.21. Antifongique :
Procédé ou produit dont l’activité, qu’elle soit fongicide ou fongistatique, n’est pas
précisée.
1.22. Apyrogène :
Qui ne contient pas de substances ou de germes susceptibles de déclencher une
infection. Se dit de l’eau stérile en bouteille.
1.23. Bactéricide :
Capable de tuer les bactéries présentes dans des conditions d’emploi définies
(AFNOR).
1.24. Bactériostase :
Multiplication momentanément inhibée d’une population bactérienne.
1.25. Bactériostatique :
Se dit de produits ou de procédés ayant la propriété d’inhiber momentanément la
multiplication des bactéries dans des conditions d’emploi définies (AFNOR).
1.26. Bio-nettoyage :
Opération qui consiste à nettoyer et évacuer les salissures et les saletés et qui est
suivie par l’application d’un désinfectant.
1.27. Concentration :
Masse d’un corps dissoute dans l’unité de volume d’une solution (petit Larousse
illustré).
1.28. Détartrage :
Elimination des dépôts calcaires (tartre).
1.29. Détergence :
Action de débarrasser les surfaces de souillures et de les mettre en suspension ou en
solution.
1.30. Détergent :
Produit qui va permettre la détergence. Un détergent contient une matière active
(agent de surface) et un adjuvant. Il ne contient pas d’agent anti-microbien (hormis
pour un effet conservateur).
ISPITS Al-Hoceima Page 7
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
1.31. Détersion :
C’est la mise en œuvre du phénomène de détersion.
1.32. Dilution :
C’est l’adjonction d’un produit concentré à un liquide afin d’obtenir une solution
utilisable.
1.33. Exogène :
Se dit d’une infection hospitalière lorsque les germes responsables de l’infection sont
extérieurs au malade (environnement, personnel, visiteur, autre malade).
1.34. Endogène :
Contamination d’un patient par ses propres germes.
1.35. Fongicide :
Produit qui va détruire les champignons.
1.36. Fongistase :
Développement des champignons momentanément inhibé.
1.37. Fongistatique :
Produit ou procédé qui va inhiber momentanément la multiplication des
champignons.
1.38. Immersion :
Action de plonger entièrement un instrument ou un objet dans un liquide ou une
solution.
1.39. Pathogène :
Un germe est dit pathogène lorsqu’il va habituellement être responsable d’infection
chez l’homme (exemple : Staphylocoque doré).
1.40. Réservoir :
Lieu où un germe va se multiplier et qui sera la source de contamination d’un ou de
plusieurs malades ; cela peut être le siphon des lavabos ou le col de cygne d’une
robinetterie (réservoirs bien connus de pseudomonas aeruginosa).
1.41. Solution :
Liquide composé d’un ou plusieurs produits dissous.
ISPITS Al-Hoceima Page 8
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
1.42. Spore :
Forme de résistance acquise par certaines bactéries lorsque les conditions
nécessaires à leur survie sont défavorables (température, humidité). Lorsque ces
conditions redeviennent favorables, la spore donne naissance à une nouvelle bactérie.
Les spores sont les formes bactériennes les plus difficiles à tuer.
1.43. Sporicide :
Effet d’un désinfectant ou d’un antiseptique capable de détruire les spores
bactériennes.
1.44. Tensio-actif :
Se dit d’un corps dont la présence à la surface d’un liquide permet de rompre la
tension superficielle.
1.45. Virucide (Virulicide):
Produit ou procédé ayant la propriété d’inactiver les virus dans les conditions
d’emploi définies.
1.46. Prion :
Entité protéique infectieuse démunie d’acide nucléique ; il s’agit d’une forme
anormale de protéine cellulaire présente essentiellement dans le système nerveux
central.
2. Exemples d'antiseptiques et de désinfectants :
2.1. Antiseptiques :
Ce sont des produits ou procédés utilisés sur les tissus vivants pour réaliser
l’antisepsie.
2.1.1. Propriétés des antiseptiques :
• Ils doivent répondre aux propriétés suivantes:
o Développer une activité antimicrobienne.
o Pouvoir venir au contact des micro-organismes à détruire.
o Respecter les supports sur lesquels ils sont appliqués.
o Être sans risque pour le personnel soignant et pour l’environnement.
• Ils peuvent contenir des adjuvants : Agents nettoyant, parfums, colorants,
protecteurs de l’activité microbienne, agents de viscosité, protecteurs cutanés.
2.1.2. Action des antiseptiques :
L’action des antiseptiques peut reposer sur deux effets :
• Soit sur une activité létale (bactéricide, fongicide, virucide), qui est toujours
requise pour un antiseptique efficace.
• Soit sur une inhibition de croissance (bactériostatique et fongistatique),
réversible mais qui dure un certain temps. Ce délai permet une rémanence du
ISPITS Al-Hoceima Page 9
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
produit qui maintient pendant un temps prolongé (jusqu’à quelques heures) un
nombre réduit de micro-organismes.
• Recommandations à noter :
o On ne fait de l’asepsie que sur du propre.
o Observer les modes d’emploi.
o Respecter les indications, la durée du contact nécessaire.
o Connaitre les substances pouvant inactiver (les incompatibilités).
o Contrôler la date limite d’utilisation.
o Mentionner la date d’ouverture.
2.1.3. Antiseptiques majeurs :
Alcools.
Chlore et produits chlorés (famille des halogènes).
Iode et produits iodés (famille des halogènes).
Chlorhexidine (famille des biguanides).
2.1.3.1. Alcools :
• On utilise l’alcool (éthanol) à 70 % (ne pas utiliser celui à 90 %).
• L’alcool à 70% est un mélange d’alcool absolu et d’eau.
• Ce degré d’hydratation ralentit d’une part son évaporation – il agit plus longtemps
– et, d’autre part, favorise la pénétration de l’alcool dans la bactérie.
• C’est un produit stable mais très inflammable, avec un caractère volatil qui
impose une conservation en flacons bien bouchés au frais.
• Les matières organiques inactivent son action.
• Le spectre d’activité est incomplet mais concerne les bactéries à Gram positif (+)
et Gram négatif (-), les champignons et les virus enveloppés, sauf le virus de la
rage et celui de l’Hépatite B.
• Le délai d’action est court : 30 secondes.
2.1.3.2. Chlores et produits chlorés (famille des halogènes) :
• Ils se présentent sous deux formes :
o A l’état liquide, acide hypochloreux (HCIO) en solution dans l’eau, ou
« hypochlorite » (comme l’eau de javel).
o Et à l’état solide sous forme de poudre ou de comprimés « chloramines ».
• Le dakin est un soluté neutre d’hypochlorite de sodium à 0,5 %.
• L’activité germicide est liée au pouvoir oxydant de l’acide hypochloreux.
• Leur activité se développe vis-à-vis des bactéries Gram positif (+) et Gram
négatif (-), du bacille de koch, des champignons, des spores et des virus
enveloppés et non enveloppés (VIH et Hépatites).
• On retiendra donc à savoir :
o L’existence d’un pouvoir corrosif sur les métaux.
o L’inhibition forte pour les matières organiques.
o L’absence totale de nettoyant-détergent.
o La contre-indication du mélange avec les savons, les acides.
o Le danger de leur emploi sur les muqueuses.
ISPITS Al-Hoceima Page 10
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
2.1.3.3. Iode et produits iodés (famille des halogènes) :
• L’iode à état libre est doué d’activité antimicrobienne, On peut l’utiliser sous
forme :
o De solutions alcooliques (éthanol) d’iode.
o De solutions aqueuses.
o De polymères, comme la Polyvidone iodée (de 9 à 12% d’iode).
• Le spectre d’activité concerne les bactéries à Gram positif et négatif, le bacille de
koch, les champignons, les spores et les virus enveloppés et non enveloppés (VIH
et Hépatites).
• L’activité bactéricide n’est pas affectée par les variations de PH, On doit conserver
ces produits en flacons de verre bien bouchés car l’iode se sublime à température
ambiante.
Précautions d’utilisation :
Il est important de connaitre :
o Les risques de corrosion des métaux.
o Les associations interdites avec des composés mercuriels (formation de
dérivés irritants pour la peau).
o Les possibilités d’allergies.
o L’inhibition par les matières organiques.
o Les risques de taches et de coloration de nombreux matériaux.
o L’emploi de l’iode et de dérivés iodés est contre-indiqué au cours de la
grossesse, pendant l’allaitement, chez le nouveau-né et en cas d’exploration
thyroïdienne.
2.1.3.4. Chlorhexidine (famille des biguanides) :
• C’est une molécule disponible sous forme de sels qui sont plus solubles dans l’eau.
• L’action sur les bactéries provoque à faible dose la perte des constituants
cytoplasmiques, et forte dose la précipitation des protéines et des acides
nucléiques.
• Le délai d’action est très bref, inférieur à 1 minute.
• Le spectre d’activité est incomplet et concerne les bactéries à gram positif et
négatif, les champignons et les virus enveloppés, notamment VIH. Les
mycobactéries, les spores et les virus non enveloppés sont insensibles.
Précautions d’utilisation :
Il est important de connaitre:
o L’instabilité et les contaminations possibles des solutions aqueuses diluées.
o Le risque de coloration indélébile des tissus en coton traités à l’eau de javel.
o La tolérance est excellente, mais il faut respecter la contre-indication d’emploi
dans l’asepsie des cavités internes (oreille interne, conduit auditif externe si le
tympan est perforé, méninges, cerveau…).
2.1.4. Choix d’un antiseptique :
2.1.4.1. Antisepsie de la peau saine :
L’antiseptique doit avoir :
Une action rapide.
Une activité bactéricide.
ISPITS Al-Hoceima Page 11
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Et un spectre large.
De plus, il doit être bien toléré en raison de son utilisation
répétitive.
2.1.4.2. Antisepsie de la peau lésée :
• Avant d’appliquer l’antiseptique, il est indispensable de réaliser une
détersion suivie d’un rinçage abondant pour éliminer les débris et les
souillures.
• L’antiseptique doit être utilisé en solution aqueuse (proscrire les
solutions alcooliques) :
o Sur peau lésée propre, le but est de réduire la flore commensale
pour éviter la contamination de la plaie.
o Sur peau lésée souillée, le but est de supprimer la flore de transit ou
la flore contaminante, de réduire la flore commensale afin d’éviter la
propagation de l’infection et de favoriser la cicatrisation.
2.1.4.3. Antisepsie des muqueuses et des séreuses :
Du fait de la fragilité des muqueuses et des séreuses, l’antisepsie doit user de produits
dilués, qui seront utilisés en fonction des sites en irrigation, douche, collyre,
pommade, instillation, pulvérisation ou gargarisme.
2.1.4.4. Antiseptiques utilisés vis-à-vis du VIH :
Les antiseptiques qui ont une action virucide aux concentrations usuelles sur le VIH
sont les suivant:
• Éthanol (alcool) à 70% après au minimum 5 minutes de contact.
• Polyvidone iodée en solution diluée (Bétadine) après un temps de contact de 5
minutes.
• Chlorhexidine en solution alcoolique ou associée à des tensioactifs; l’inactivation
du VIH est observée après 1 minute de contact.
• Solution de dakin ou eau de javel fraichement préparée au 1/10 (1 volume d’eau
de javel à 12° chlorométriques dans 9 volumes d’eau); inactivation du virus en 1
minute.
2.2. Désinfectants :
2.2.1. Principaux Produits Désinfectants :
Les principes actifs des désinfectants appartiennent à des familles chimiques variées :
Les Halogènes.
Les aldéhydes.
Les alcools.
ISPITS Al-Hoceima Page 12
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
2.2.1.1. Les Halogènes : Les chlorés :
• L’eau de javel, ou hypochlorite de sodium, et les chloramines, composés plus
stables, ont une action désinfectante d’excellente qualité à condition que la
concentration en chlore libre soit efficace.
• On préparera des solutions désinfectantes à base d’hypochlorite de sodium (eau
de javel à 12 degrés chlorométriques), ainsi :
o Pour du propre apparent (surface, objet, linge) : 1verre-mesure (200 ml) dans
10 Litres d’eau.
o Pour du sale banal (surface, vaisselles) : 2 verres d’eau de javel pour10 L d’eau.
o Pour le très sale et à jeter (eaux usées, déchets, matières fécales) : 3 verres d’eau
de javel pour 10 Litres.
o Un contact d’une durée minimale de 15 à 30 minutes est indispensable.
2.2.1.2. Les aldéhydes :
Ce sont des fixateurs qui conservent les structures des micro-organismes mais
bloquent ou détruisent leur capacité métaboliques et de reproduction :
• L’aldéhyde formique (gaz) : Concentration de 40 à 45 % d’aldéhyde formique.
• Le glutaraldéhyde : On utilise des solutions en eau concentrées à un taux de 1 à
2 % de glutaraldéhyde :
o Une solution à 2 % détruit les formes végétatives des bactéries à gram positif
et négatifs en 5 minutes.
o Mais des temps supérieurs sont nécessaires pour les virus et les spores.
2.2.1.3. Les alcools :
Pour la désinfection, l’alcool à 90° n’est pas efficace et peut être dangereux; utiliser
toujours l’alcool à 70° :
• Ils ont une action désinfectante efficace s’ils sont mis au contact étroit des micro-
organismes.
• Leur action est rapide et ils s’évaporent vite, sans résidus et en n’abimant pas le
matériel.
• L’emploi : utilisation en friction sur les surfaces et on peut immerger les objets
propres qui le supportent pendant 30 min à 1 h.
2.2.2. Règles générales d’emploi des produits :
• Connaitre la composition du produit et la valeur de son composant actif ou du
produit fini lui-même.
• Suivre le mode d’emploi pour les doses, les dilutions et les incompatibilités.
• Porter les gants protecteurs.
• En cas de projections sur la peau ou les muqueuses, faire un rinçage abondant à
l’eau.
• Ne jamais mélanger les produits (sauf cas prévus précisés).
• Entretenir (nettoyage, stérilisation éventuelle) le récipient destiné à contenir le
désinfectant dilué.
• Respecter la durée limite de conservation de la dilution d’emploi (de quelques
heures à quelques jours), qui ne devrait pas dépasser 1 semaine.
ISPITS Al-Hoceima Page 13
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
3. Procédés de la stérilisation :
3.1. Procédés physiques :
3.1.1. Stérilisation à la vapeur d’eau (Autoclave) :
• L’autoclave à vapeur apparait en 1881.
• C’est le procédé de référence communément employé en milieu hospitalier pour
les textiles recyclables (champs opératoires, habillement chirurgical), les
pansements, les instruments chirurgicaux en acier inox, la verrerie, le
caoutchouc….
• L’association de chaleur et d’eau (sous forme saturée) réalise une dénaturation
protéique.
• L’opération est régie par deux paramètres : Températures et durée, et il existe
une relation entre température et pression de vapeur d’eau saturée. C’est
pourquoi il ne faut pas de présence d’air à l’intérieur de l’autoclave.
3.1.1.1. Paramètres d’un cycle de stérilisation à l’autoclave :
• Le temps, La température et La pression.
• Il faut déterminer la température et la pression, soit dans des cycles
préprogrammés, soit manuellement à chaque cycle en fonction du matériel à
stériliser (voir tableau ci-dessous).
• Les injections de vapeur et la durée du chauffage varient aussi en fonction du
matériel à stériliser (voir tableau ci-dessous).
• Néanmoins avec l’apparition des prions et le risque de transmission
d’encéphalopathie spongiforme subaiguë, les services de stérilisation centrale des
établissements hospitaliers ont mis en place un processus de traitement des
dispositifs médicaux restérilisables : Il correspond au procédé d’efficacité
importante : Autoclavage à 134 °C pendant 18 minutes.
• L’action bactéricide est liée à la durée du traitement, selon l’AFNOR, les durées
théoriques de stérilisation sont:
o 15 minutes à 121°C.
o 10 minutes à 126°C.
o 3 minutes à 134°C.
o Mais, par sécurité, les temps pratiqués ne doivent pas être inférieurs à 20
minutes à 121°C et à 10 minutes à 134°C (18 minutes à 134°C pour le prion).
• L’autoclave à double ouverture peut servir de barrière physique entre la zone de
préparation du matériel et la zone de stockage des produits stériles.
• Les cycles de fonctionnement sont propres à chaque appareil et pour chaque
qualité de produit à stériliser (cycles pour textiles, pour instruments…).
3.1.1.2. Exemples de différents paramètres de stérilisation à l’autoclave :
Temps
Pression Température
d’exposition
Instruments et textiles 2 Kg 5 à 10 min 134 °C
Verre, caoutchouc,
15 à 20 min 121 à 126 °C
plastique 1 Kg
ISPITS Al-Hoceima Page 14
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
3.1.1.3. Les bonnes conditions de stérilisation :
Paquet Test de Bowie-Dick :
o Dimensions : 12,5 x 12,5 cm.
o Pour le test quotidien des autoclaves : Contrôle l'absence d'air et la qualité de la
vapeur durant la stérilisation.
o Paquet test de Bowie-Dick à usage unique, performant et très facile d'utilisation
pour une interprétation sûre.
o Le test de Bowie-Dick est composé d'un paquet test prêt à l'emploi contenant
1300 feuilles de papier recyclé au centre desquelles une feuille test comportant
de l'encre organique réactive, virant du rouge au violet selon le résultat du test.
Fonctionnement :
o Placer le paquet test au centre de la chambre de stérilisation de l'autoclave vide.
o Lancer un cycle de stérilisation de 134°C durant 3,5 minutes (3 min et 30
secondes).
o A la fin du cycle, sortir le paquet et en extraire la feuille test, la couleur indique le
résultat :
Rouge : Avant test.
Violet et rouge : Test refusé.
Violet : Test accepté.
3.1.2. Stérilisation par la chaleur sèche (Poupinel) :
• Le stérilisateur à air chaud ou Poupinel est un procédé simple et peu coûteux basé
sur la dénaturation des protéines bactériennes par application d’une température
élevée à l’oxygène de l’air.
• Mais, il a des inconvénients : Mauvaise conduction thermique de l’air, altération
des matériels, inadaptation des conditionnements au maintien de l’état stérile.
3.1.2.1. Paramètres du cycle de stérilisation :
Deux paramètres : Temps et Température :
o 30 Min à 180°C.
o 1 Heures à 170°C.
o 2 Heures à 160°C.
o 3 Heures à 140°C.
3.1.2.2. Ruban de stérilisation Poupinel :
• Pour une identification rapide des produits stérilisés.
• Témoin de stérilisation en papier semi crêpé et adhésif silicone.
• Pour stérilisation avec chaleur sèche.
• Dimensions : 5500 x 19 mm.
• Epaisseur : 16 μm.
• Poids : 136 g.
• Passage du logo du vert au marron après stérilisation.
• Conditionné en sachet individuel.
ISPITS Al-Hoceima Page 15
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
3.2. Procédé chimiques :
• La stérilisation par des agents chimiques est utilisée en général pour la
désinfection des salles et plans de travail et pour la destruction des germes portés
par des instruments souillés.
• Ce mode de stérilisation doit être systématiquement pratiqué, dans nos
laboratoires, pour les lames et pour la verrerie qui ne passe pas en autoclave.
3.2.1. Les antiseptiques liquides :
• L'alcool éthylique à 60% : Pour la désinfection des paillasses et des instruments.
Mais certains germes étant résistants, la désinfection n'est pas toujours évidente.
• L'hypochlorite de sodium (eau de Javel) : Est utilisé dilué au 1/4 dans les bacs
destinés à recevoir les lames usagées, ou en pissette pour la désinfection des
mains, des paillasses et des sols. Rappelons que l'eau de Javel est toujours
largement employée en milieu hospitalier, dans certaines industries et à domicile.
• Les savons et détergents : Agissent surtout par leur pouvoir mouillant, ce qui
facilite l'élimination des germes.
• Dans le commerce, des produits antiseptiques sont très efficaces sur les bactéries
et sans danger pour l'homme. On les emploie pour désinfecter le petit matériel,
les appareils de fabrication en industrie, mais aussi les paillasses et les mains
après manipulations, dans les cabinets médicaux et dentaires, les laboratoires ...
3.2.2. Les antiseptiques gazeux :
• Les vapeurs d'une solution chauffée de formol sont utilisées pour désinfecter les
pièces et les étuves.
• Dans les années 70, les salles de classe étaient désinfectées par ce procédé.
• Au Centre hospitalier, une enceinte à vapeur de formol et d'ammoniac, servant à
la désinfection des couveuses et des respirateurs, le rôle de l'ammoniac étant de
diminuer la toxicité des vapeurs.
• L'oxyde d'éthylène est utilisé dans l'industrie pour la désinfection de certains
matériels en plastique à usage unique.
• Dans les centres hospitaliers, une enceinte est réservée à ce type de désinfection
pour le matériel d'intubation par exemple, qui ne supporte pas l'échauffement.
• Ce matériel, acheté stérile passe une seule fois dans l'enceinte à oxyde d'éthylène,
pour une deuxième utilisation, puis il est détruit.
3.3. Autres procédés :
Les moyens ci-après sont de fortune :
3.3.1. Le flambage :
• C’est un mauvais procédé, car la flamme abîme les instruments, on peut utiliser
soit une lampe à alcool ou un bec benzen, soit de l’alcool à brûler dans un
plateau, cet alcool doit brûler au moins 3 à 4 minutes.
• La température de la partie basse de la flamme est plus élevée que celle de la
partie haute.
• Ne jamais souffler sur la flamme pour l’éteindre et pour refroidir.
ISPITS Al-Hoceima Page 16
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
• Ne jamais employer d’éther ni d’alcool, il est possible d’employer du dakin
quand la flamme est totalement détruite.
3.3.2. Le fer à repasser :
Il donne une température de 200°C, on peut utiliser ce procédé pour avoir du linge
stérilisé pour un nourrisson ayant de l’eczéma par exemple, ou pour un pansement
d’urgence.
3.3.3. Le four de cuisine :
• Mettre les instruments dans une boite métallique et mettre par dessus une
couche de gaze.
• Il faut laisser chevaucher le couvercle en laissant sortir un peu de gaze.
• Quand la gaze commence à roussir, fermer les boites encore dans le four et
mettre autour du leucoplast.
• La stérilisation est suffisante pour les objets de pansement seulement.
3.3.4. L’ébullition :
• Au moyen d’un bouilleur avec plateau perforé et couvercle, mais l’ébullition a
l’inconvénient de former un dépôt de calcaire et de provoquer l’oxydation des
instruments.
• Pour augmenter le point d’ébullition, on ajoute du carbonate de soude à 2% ou
du borate : 1g pour 2 litres, une température à 104°ou105° est ainsi obtenue.
• Pour détruire les spores, maintenir cette ébullition pendant 20 minutes.
• Si les seringues ou les instruments doivent être stérilisés par ce procédé de
fortune, mettre les seringues dans l’eau froide et les instruments au moment
où l’eau commence à bouillir.
4. Les différentes phases du traitement des instruments et du
matériel médical :
4.1. Entretien et stérilisation des instruments de chirurgie :
4.1.1. Les étapes précédant la stérilisation :
Décontamination.
Nettoyage.
Emballage ou conditionnement.
4.1.1.1. Décontamination :
• Le matériel est immergé dans une solution décontaminante en
récipient étanche.
• Cette phase vise à diminuer les risques de transmission au personnel.
• Respecter le temps de contact indiqué par le fabriquant.
• Changer la solution selon les prescriptions techniques.
ISPITS Al-Hoceima Page 17
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
4.1.1.2. Nettoyage :
Définition :
• On ne stérilise que ce qui est propre et sec.
• Le nettoyage élimine les salissures, véritables gîtes pour les bactéries, et permet
d’atteindre un niveau minimal de contamination indispensable à une stérilisation
correcte.
• Il associe une action mécanique (décollement des salissures), une action chimique
(solubilisation des souillures) et une action thermique (accélération optimale de
la vitesse de nettoyage de 45 à 60°C).
Conseils pour le nettoyage :
• Trier le matériel : Constituer des charges homogènes (métal, verre, plastique).
• Choisir le produit conçu pour le type de lavage prévu (manuel ou en machine) et
adapté au matériel traité. Les nettoyants pré-désinfectants doivent être agréés.
• Laver les instruments neufs avant la première mise en service.
• Ouvrir ou démonter les instruments qui peuvent l’être.
• Déposer toujours flacons et cupules ouverture vers le bas.
• Le cycle doit débuter par un rinçage à l’eau froide pour éliminer le produit de
décontamination et empêcher une fixation des souillures protéiques.
• L’eau doit être de qualité et adoucie. Un rinçage final à l’eau déminéralisée évite
les tâches sur les instruments.
• L’entretien régulier des machines à laver (filtres) est indispensable.
• Ne pas mélanger instruments corrodés et instruments en bon état.
• Ne pas surcharger la machine : Tous les matériels doivent être accessibles aux
zones de lavage.
• Au long de cette étape, faire des vérifications (eau, bon dosage, bon produit, bon
fonctionnement, séchage du matériel correct).
4.1.1.3. Emballage ou conditionnement :
• Il a pour but d’interdire l’entrée des micro-organismes tout en autorisant le
passage de l’agent stérilisant.
• Il maintient l’état stérile jusqu’à l’emploi, ce qui a fait proscrire les tambours
métalliques qui étaient déformables, sans joint d’étanchéité et sans système
filtrant.
4.1.2. Étapes après la stérilisation :
• Vérification en fin du cycle du bon déroulement de la procédure et de l’état des
emballages : Toute anomalie doit faire réfuter la stérilisation.
• Étiquetage : En mentionnant la date et l’heure de la stérilisation.
• Stockage : Le conditionnement protège le matériel stérilisé, mais ce dernier
doit être stocké dans des locaux propres (armoires ou étagères à tiroirs) ou,
mieux, dans un local à atmosphère contrôlée.
• Distribution : Dernière étape de la traçabilité concernant la stérilisation
proprement dite.
ISPITS Al-Hoceima Page 18
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
4.2. Entretien et stérilisation du matériel d’endoscope :
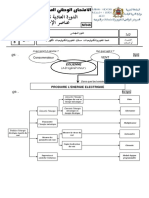
Le processus du traitement des endoscopes, comprend sept principales étapes.
Le personnel assurant le traitement de ces dispositifs médicaux doit porter au
cours de toutes les étapes du traitement :
• Un masque.
• Des lunettes.
• Une sur-blouse.
• Des gants de protection (si possible à manchettes longues).
4.2.1. Le pré-traitement :
• Il doit être fait dans la salle d’examen immédiatement dès la fin de l’acte
endoscopique afin d’éviter le séchage des salissures sur le matériel.
• Il vise à éliminer les souillures visibles.
• Il faut :
o Essuyer la gaine externe avec une compresse ou un papier à usage unique.
o Rincer le canal opérateur par aspiration d’eau du réseau.
o Rincer le canal air / eau en utilisant le piston d’insufflation forcée ou piston de
nettoyage air / eau.
4.2.2. Le nettoyage :
4.2.2.1. Premier nettoyage :
• Démonter les pistons et les valves de l’endoscope.
• Immerger l’endoscope dans un bain contenant une solution détergente.
• Ecouvillonner soigneusement tous les canaux de l’endoscope.
• Pratiquer un brossage soigneux des optiques, valves et pistons.
• Irriguer l’ensemble des canaux avec la solution de nettoyage de manière à chasser
toutes les bulles d’air et à faire circuler la solution nettoyante dans toutes les
parties internes.
• Après ce premier nettoyage, purger systématiquement tous les canaux pour
éliminer le maximum de salissures et de produit nettoyant avant de procéder au
rinçage.
• L’endoscope est rincé et irrigué à l’eau du réseau. Les différents canaux sont
ensuite purgés.
• Le temps total de ce premier nettoyage ne doit pas être inférieur à 10 minutes.
4.2.2.2. Deuxième nettoyage :
• Cette deuxième étape est réalisée après préparation d’un nouveau bain dans un
bac propre.
• Elle comporte l’immersion complète de l’endoscope et l’irrigation de tous les
canaux.
• Le temps dédié à cette phase ne doit pas être inférieur à 5 minutes.
4.2.3. Le rinçage intermédiaire :
Le rinçage intermédiaire sert à éliminer les matières organiques ainsi que toute trace
de produit détergent.
ISPITS Al-Hoceima Page 19
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
• Pour réaliser ce rinçage correctement, il faut :
o Rincer l’extérieur et l’intérieur en irriguant soigneusement chaque canal.
o Purger les canaux pour éviter de diluer ensuite le bain de désinfectant avec
l’eau de rinçage.
4.2.4. La désinfection :
• Cette opération consiste à immerger complètement l’endoscope dans une solution
désinfectante visant à détruire les micro-organismes.
• Pour réaliser cette opération, il faut utiliser un bac différent de celui qui a servi au
nettoyage, et respecter les étapes suivantes :
o Immerger totalement l’endoscope dans la solution désinfectante.
o Irriguer l’ensemble des canaux de manière à chasser toutes les bulles d’air et à
faire circuler la solution désinfectante dans toutes les parties internes.
o Laisser tremper l’endoscope dans le produit désinfectant (respecter le temps
de contact).
o Purger ensuite tous les canaux pour éliminer tout surplus de produit
désinfectant afin de faciliter le rinçage.
4.2.5. Le rinçage terminal :
Ce rinçage terminal doit être réalisé à l’intérieur et à l’extérieur de l’endoscope en
faisant circuler au minimum 300 ml d’eau dans chaque canal, pour éliminer toute
trace de produit désinfectant.
4.2.6. Le séchage avant stockage :
• C’est une étape obligatoire afin d'éliminer toute trace d’humidité qui pourrait
favoriser le développement des micro-organismes en milieu humide :
o Sécher l’extérieur de l’endoscope avec un champ stérile (cavité stérile) ou
propre (cavité colonisée).
o Sécher l’intérieur avec de l’air médical filtré, la pression doit être égale ou
inférieure à 1 bar pour ne pas endommager l’appareil.
• Certaines recommandations internationales préconisent un rinçage à l’alcool à
70° précédant le séchage.
4.2.7. Le stockage :
Le stockage doit préserver le dispositif de toute recontamination en respectant la
structure de l’appareil.
Stockage de l’endoscope destiné à une cavité colonisée :
• Stockage vertical : L’endoscope est suspendu dans une armoire fermée.
• Stockage horizontal : L’endoscope est posé à plat en veillant à ne pas le plier, il
est placé sur une étagère ou dans un tiroir, dans un meuble fermé.
Stockage de l’endoscope destiné à une cavité stérile :
• L’endoscope est enveloppé dans un champ stérile et /ou rangé dans une boite.
• Et placé à l’abri de toute contamination.
ISPITS Al-Hoceima Page 20
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Schéma des étapes du traitement des endoscopes
DESINFECTION : DESINFECTION :
Niveau intermédiaire pour cavités Haut niveau pour cavités
colonisées stériles
Rinçage final :
Endoscopie Bronchique :
Eau bactériologiquement maitrisée Rinçage final : Eau Stérile
Endoscopie Digestive :
Eau de réseau contrôlée
ISPITS Al-Hoceima Page 21
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
5. Contrôle de la stérilisation :
• Les contrôles appartiennent au système qualité en garantissant la maitrise des
processus et en apportant les preuves de qualité du produit final.
• Ils concernent toutes les étapes :
o Avant : Décontamination, lavage, tri et vérification du matériel,
conditionnement, chargement du stérilisateur.
o Pendant : Exposition au procédé de stérilisation (suivi du cycle et des
constantes prévues selon la méthode (température, durée, pression,
concentration en oxyde d’éthylène…), fonctionnement du stérilisateur,
efficacité du procédé (test de Bowie-Dick, absence de résidus, mesure sur des
indicateurs biologiques…).
o Après : Stockage, distribution, contrôle avant utilisation.
6. Conditionnement :
Mode de
Conditionnements adaptés
stérilisation
Les conditionnements varient selon les techniques et les
matériels utilisés:
- Le conteneur métallique : Il est de forme rectangulaire,
standardisée, en acier inox :
Stérilisation
• Le couvercle, avec joint d’étanchéité, est maintenu
à la vapeur
par des pinces ou clips.
d’eau
• Des perforations sont pratiquées dans le couvercle
(Autoclave)
et/ou le fond pour permettre la pénétration de la
vapeur au travers d’un filtre papier ou d’une soupape.
- Le pliage avec papier crêpe pour les boites de stérilisation
ou plateau de métal ou de plastique.
Stérilisation par Il est réalisé en boite d’acier inoxydable (garantie de
chaleur «stérilité» pendant une semaine), en sachet ou gaine
sèche (Poupinel) (garantie de « stérilité » de deux mois).
Plusieurs méthodes sont employées :
Stérilisation à
- Le pliage avec un papier crêpe pour les boites de
l’oxyde
stérilisation ou les plateaux en métal ou en plastique.
d’éthylène
- L’emploi de sachet ou de gaine papier/film plastique.
ISPITS Al-Hoceima Page 22
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
7. Moyen de stérilisation par type du matériel :
Procédé de
Type du matériel
stérilisation
Champs opératoires Autoclave
Habillement chirurgical Autoclave
Les pansements Autoclave
Les instruments chirurgicaux en acier inox Poupinel Autoclave
La verrerie Poupinel Autoclave
Le caoutchouc Autoclave
Conclusion :
Promotion des bonnes pratiques d’hygiène hospitalière :
La promotion de l’hygiène des mains.
La mise en place de procédures de soins.
La conformité de la stérilisation du matériel médico-chirurgical.
La gestion des déchets.
La prévention des accidents d’exposition au sang (AES).
Gestion des risques liés à l’environnement.
Protection du personnel soignant.
ISPITS Al-Hoceima Page 23
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
PRINCIPES GENERAUX LORS DES SOINS
Lors de la réalisation des soins, il faut respecter les principes suivants :
1. Avant tout soin, il est primordial de connaître :
Le nom du patient, le numéro de la chambre et du lit.
Le diagnostic, l’intervention, le jour opératoire et le traitement.
L’état de conscience et de collaboration du patient, son état psychologique.
Les problèmes et risques éventuels (respiration, hydratation, nutrition,
élimination, mobilisation…).
La présence de douleur, les plaintes….
Les allergies éventuelles (antiseptiques, ruban adhésif…).
Les paramètres.
De plus, il faut s’informer :
o Des prescriptions médicales.
o Des buts et indications du soin.
o De la méthode de travail.
o Du matériel à utiliser.
o Du protocole de soins de l’institution.
2. Pendant le soin, Travailler :
Dans un environnement propre, personnalisé au patient.
Idéalement dans un contexte de soins globalisés.
Dans une tenue de travail adéquate :
o Propre.
o Conforme à l’hygiène hospitalière.
o Cheveux attachés.
o Pas de bijoux, pas de montre…
3. Après le soin :
Il faut rédiger un rapport d’observation et de résultat complet, précis, concis et
structuré.
Ne pas oublier de le dater et de le signer.
4. Règles d’hygiène :
Adopter un comportement conforme aux règles d’hygiène lors des soins.
Respecter l’hygiène des mains : Lavage hygiénique ou désinfection des mains.
Choisir la technique en fonction :
o De l’acte à effectuer.
o De l’état de propreté du malade.
o Des interventions effectuées avant et après le soin.
Utiliser le produit adéquat.
Respecter la durée de lavage ou de désinfection.
ISPITS Al-Hoceima Page 24
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
5. Lavage des mains :
Le lavage hygiénique des mains est effectué avec de l’eau et du savon afin
de débarrasser les mains de toute souillure visible ou invisible et d’éliminer une grande
partie de la flore transitoire. Quand faut-il l’effectuer ? :
A la prise et en fin du service.
Avant toute activité propre ou aseptique : Ex. Réfection de pansements ….
Après manipulation de matières sales, échantillons de laboratoire et en
particulier après s'être souillé les mains.
Idéalement, ce type de lavage s'effectue sur le lieu même de ces diverses activités.
5.1.1. Technique de lavage : Cette séquence dure 30 secondes :
Ouvrir la robinetterie.
Mouiller les mains.
Prendre une dose de savon sans toucher l'orifice de distribution du savon.
Frictionner légèrement en insistant sur les espaces interdigitaux.
Rincer abondamment.
Sécher par tamponnement.
Fermer la robinetterie à l'aide de la dernière serviette à usage unique ou de coude.
Jeter la serviette dans la poubelle sans se recontaminer.
5.1.2. La désinfection des mains a pour buts de détruire la flore transitoire et de
réduire la flore résidente :
Différentes possibilités :
Lavage hygiénique des mains et friction à la solution hydro-alcoolique ou friction
des mains non souillées à la solution hydro-alcoolique, (On prend une dose de 5 ml,
on se frictionne soigneusement les mains et les espaces interdigitaux), jusqu'au
séchage complet du produit, au minimum 15 à 30 secondes.
Lavage à l’eau + savon antiseptique à base de Chlorhexidine ou de PVPI
(Isobétadine®),
6. Port de gants à usage unique :
On peut diminuer la fréquence de lavage et de désinfection en évitant les
contaminations excessives par le port des gants non stériles à usage unique :
o Avant tout acte contaminant.
o En cas de lésion cutanée du soignant.
o On portera des gants stériles pour effectuer certains actes aseptiques.
7. Disposition du matériel :
Le matériel sera disposé sur un chariot propre, simple, pas de chariot «magasin».
Le matériel utilisé chez plusieurs patients doit rester propre. Ex. ne pas déposer le
ruban adhésif et les ciseaux dans le lit.
Le matériel stérile doit rester stérile jusqu'au moment de l'utilisation :
o Le stocker dans de bonnes conditions.
o Vérifier l'intégrité de l'emballage et la date de péremption.
ISPITS Al-Hoceima Page 25
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
8. Choix d’antiseptique :
Il faut choisir l'antiseptique en fonction de :
L'état de la peau ou de la muqueuse.
La présence d'infection.
La sensibilité ou de l’allergie du patient.
L'incompatibilité des solutions entre elles.
Idéalement utiliser des unidoses :
o Si on utilise des flacons, n’oublions pas de vérifier la date de péremption pour
les flacons non ouverts.
o Si le flacon est ouvert, indiquer la date d’ouverture.
o La durée de conservation pour la solution aqueuse est : 1 semaine, pour la
solution alcoolique : 3 semaines.
o Bien refermer les flacons après utilisation.
On ne désinfecte bien que ce qui est propre :
o Toujours nettoyer et sécher la peau avant d'appliquer un antiseptique.
o Si on utilise une solution alcoolique, ne l’utiliser que pour désinfecter une peau
saine et dans ce cas, laisser sécher 15 secondes. Ne pas l’utiliser sur une plaie ou
sur une muqueuse car elle est cytotoxique, retarde la cicatrisation, et provoque
de la douleur.
o Si on utilise une solution aqueuse, laisser agir 30 secondes et sécher.
o Si on nettoie une peau ou une muqueuse avec du HAC (Hacdil®), ce produit,
composé de Cétrimide (savon), d’eau et de Chlorhexidine nécessite
impérativement un rinçage et un séchage.
9. Elimination des déchets :
Veiller à une élimination correcte des déchets (matériaux infectés, objets coupants,
pointus, verre…).
Toujours fermer le sac à déchets avant de sortir de la chambre.
Eliminer le matériel souillé, soit vers un local de nettoyage, soit vers un local de
stockage provisoire, en suivant un circuit conventionnel.
10. L’entretien du chariot :
Veiller à l’entretien du chariot de soins immédiatement après usage :
Nettoyer et désinfecter avec un produit adéquat répondant au protocole énoncé
par le comité d’hygiène hospitalière de l’institution.
Privilégier les doses unitaires des désinfectants.
Ne pas utiliser l’alcool pour nettoyer une surface de travail (vu son inefficacité à
nettoyer et son coût).
ISPITS Al-Hoceima Page 26
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
ANNEXES
Autres procédés de stérilisation
Stérilisation par les radiations
• Les radiations ionisantes appliquées au matériel thermosensible médico-chirurgical sont soit des
rayons gamma (émissions de radioéléments artificiels), soit des rayons bêta (électrons accélérés).
• Leur propriété bactéricide naît de l’arrachement des électrons aux atomes.
• Le temps d’exposition (débit de dose) est en secondes pour les rayons bêta, et en heures pour les
rayons gamma.
• C’est une stérilisation à froid fiable et reproductible, qui ne nécessite pas de désorption et se fait
en emballage définitif (bonne conservation de la stérilité), mais elle impose des installations
lourdes et coûteuses, soumises à autorisation et contrôlées (installation et ambiance de travail).
• Elle est par ailleurs inadaptée à certains matériaux (le verre, le polyéthylène, qui dégage des
odeurs,…).
Stérilisation par le gaz plasma
• Elle se fait avec un appareil de type STERRAD®.
• Destinée aux matériels thermosensibles, elle utilise le peroxyde d’hydrogène, qui possède une
action bactéricide, Sporicide, fongicide et virucide.
• Ce gaz est activé à l’état de plasma (quatrième état de la nature avec les états solides, liquide et
gazeux) par un champ électromagnétique induit par une onde radio dans un vide très poussé.
• Les composants du plasma ainsi formé agissent au niveau des acides nucléiques et des
membranes cellulaires des micro-organismes.
• Enfin de réaction, les éléments du plasma sont recombinés en composés simples (eau et oxygène),
et n’imposent pas une désorption.
• C’est une stérilisation à basse température (45°), rapide (75 minutes au total), simple mais dont le
matériel est coûteux.
• Elle est contre-indiquée pour les produits à base de cellulose (emballage plastique), les liquides et
les instruments métalliques lourds, le matériel doit être parfaitement sec car toute trace
d’humidité affecte l’efficacité.
• Cet appareil constitue un progrès considérable mais nécessite à ce jour une validation plus
complète, d’autant qu’il n’existe pas encore de contrôles standardisés.
Stérilisation par l’oxyde d’éthylène
• Utilisée pour le matériel thermosensible (caoutchouc), la stérilisation par l’oxyde d’éthylène est
un mode de stérilisation contraignant, pratiqué uniquement en service spécialisé (unité centrale
de stérilisation).
• L’oxyde d’éthylène est un gaz au pouvoir bactéricide, virucide et Sporicide puissant par
dénaturation des acides nucléiques et des protéiques des micro-organismes.
• Il possède une toxicité immédiate et retardé. Il est inscrit à la pharmacopée, et répond à une
législation très stricte.
• En concentrations contrôlées, il faut de 3 à 6 heures de contact, avec une température de 50 à
60°C et une humidité relative de 30 à 60%.
• Une armoire de désorption chauffée et ventilée est obligatoire en raison de l’adsorption
importante de ce gaz sur les matières plastiques. Le personnel doit être qualifié et soumis à une
surveillance médicale régulière.
• C’est une méthode fiable et utilisable en milieu hospitalier, mais elle nécessite une installation
particulière et un respect permanent des normes de sécurité.
• Les délais de désorption sont fonction de la composition des matériels, ils nécessitent parfois
l’augmentation des stocks.
ISPITS Al-Hoceima Page 27
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Quelles que définitions
AFNOR : Association française de normalisation. Cette association a pour mission
de coordonner les programmes de normalisation en France ainsi que de favoriser
l’application des normes.
Alcalin : Solution aqueuse dont le ph est supérieur à 7.
Assurance-qualité : Mise en œuvre d’un ensemble d’actions écrites et
systématiques qui vont permettre d’évaluer et de s’assurer de l’efficacité et du
respect des procédures mises en place.
Bactérie : Organisme unicellulaire, à membrane rigide, sans noyau différencié
(procaryote) dont la taille est généralement supérieure à 0,5 micron. Sa
morphologie est très variable selon les espèces : sphérique (cocci), allongée
(bacilles), incurvée (vibrions), spiralées (spirilles et spirochètes), irrégulière
(corynebactéries), filament ramifié (actinomycètes). L’être humain possède plus
de bactéries que de cellules (selon l’ASPEC, association pour la prévention et
l’étude de la contamination).
CLIN : Comité de lutte contre les infections nosocomiales : comité ayant pour
mission d’élaborer un programme d’actions visant à prévenir ces infections et à
réduire leur fréquence.
Endémie : Survenue d’une maladie à son niveau de fréquence habituel dans une
population donnée.
Epidémie : Survenue d’une maladie selon une fréquence plus élevée que ce qui est
observé habituellement dans une même population. Lors d’une infection
nosocomiale, on parlera d’épidémie lorsque l’on observera plusieurs cas
d’infection au même germe dans un même service, voire un même hôpital.
Hygiène : Science qui apprend à conserver et à améliorer la santé.
Immuno-Dépression : Diminution temporaire ou définitive des défenses
immunitaires d’un patient et qui le rend plus vulnérable aux agressions
microbiennes.
Incidence : Nombre de nouveaux cas de maladies (infections hospitalières)
observées pendant un temps donné et sur une population donnée. Elle peut être
quotidienne, hebdomadaire, mensuelle ou annuelle.
Isolement : Précautions qui vont être prises pour éviter la propagation des
germes : on parlera d’isolement géographique lorsque le malade sera placé en
chambre particulière et d’isolement technique lorsque l’on appliquera toutes les
précautions, à savoir lavage des mains suivi du port d’une casaque, de
surchaussures, de coiffe, etc.
Micro-organisme : Il s’agit de bactéries sous forme végétative ou sporulée et
également des champignons microscopiques (levures, moisissures) et des virus.
Norme : Document qui définit les spécificités techniques d’un produit ou d’un
matériel. Il est élaboré de manière consensuelle et validé par un organisme
reconnu (exemple, en France : Afnor).
Opportunité : Se dit de germes habituellement non pathogènes mais qui vont
acquérir une pathogénécité lorsqu’ils infecteront un organisme dont les défenses
immunitaires sont diminuées.
Ph : Abréviation de potentiel hydrogène. Le ph va définir le degré d’acidité ou
d’alcanalité d’une solution aqueuse.
Prévalence : Mesure de l’infection nosocomiale d’une population donnée, un jour
donné ou une période donnée ; c’est en quelque sorte une photographie du taux
d’infection dans un établissement.
ISPITS Al-Hoceima Page 28
M : S.I.B / E 2 : Traitement du Matériel Médico-Chirurgical 2014
Procédure : Manière de procéder, marche à suivre pour obtenir un résultat,
ensemble de règles à suivre (petit Larousse illustré).
SFHH : Société française d’hygiène hospitalière : société scientifique regroupant
de nombreux professionnels du domaine.
Spray : Nettoyage des sols grâce à l’action mécanique d’une machine et
l’application d’un produit par vaporisation. Il permet en une même opération de
nettoyer et de redonner de la brillance.
Th : Indique le degré de dureté de l’eau, basée sur l’insolubilité des sels de calcium
et magnésium ; c’est le degré hydrotimétrique de l’eau.
TIAC : Toxi-infections alimentaires collectives : apparition d’au moins deux cas
groupés similaires d’une symptomatologie, en général gastro-intestinale, dont on
peut rapporter la cause à une même origine alimentaire.
Virus : Micro-organisme de très petite taille ne pouvant être observé qu’à l’aide du
microscope électronique. Parasite obligatoire de l’être vivant animal, végétal ou
humain car ne pouvant se reproduire qu’à l’intérieur d’une cellule vivante (ASPEC,
association pour la prévention et l’étude de la contamination).
Tests de la stérilisation
1. Tests prion integraph, Lot de 20
• Indicateur de stérilisation.
• Test de contrôle pour la validation des cycles prion (134° - 18 min).
• Intégrateurs pour autoclave avec :
- Temps d'exposition.
- Température.
- Vapeur d'eau saturée.
- Utilisable avec cycle prion.
2. Rubans indicateurs adhésifs
• Indicateur de stérilisation pour autoclave.
• Permet d'identifier facilement les produits stérilisés.
• Dimensions : 55 m x 19 mm.
• Emballage individuel
3. Paquet Test Bowie-Dick « Autoclave »
4. Ruban de stérilisation Poupinel
ISPITS Al-Hoceima Page 29
Vous aimerez peut-être aussi
- Sop 3DDocument4 pagesSop 3DProdiak Quality100% (2)
- Firestone (Kygo)Document3 pagesFirestone (Kygo)bengt_berglundPas encore d'évaluation
- HYGIENEDocument27 pagesHYGIENEBassirou NdiayePas encore d'évaluation
- 8-Les ATSDocument56 pages8-Les ATSMohamed Ikbal100% (2)
- Cours StérilisationDocument136 pagesCours StérilisationSamira OunefloussePas encore d'évaluation
- Les AntiseptiquesDocument39 pagesLes AntiseptiquesAbir BelkadhiPas encore d'évaluation
- Catalogue Cirra Store P3 PDFDocument12 pagesCatalogue Cirra Store P3 PDFMatthieu PETITPas encore d'évaluation
- Notion de L'hygièneDocument22 pagesNotion de L'hygièneSempre SomriuPas encore d'évaluation
- 300 Le Bon Usage Des AntiseptiquesDocument61 pages300 Le Bon Usage Des AntiseptiquesFeriel Feriel100% (1)
- TD 2Document6 pagesTD 2ra hmaPas encore d'évaluation
- TD 2eme Année Asepsie Antisepsiie DjebbarDocument37 pagesTD 2eme Année Asepsie Antisepsiie DjebbarFares BougrinePas encore d'évaluation
- Nettoyage Desinfection Du Materiel Et Des Surfaces - As - Ifsi - 2021Document55 pagesNettoyage Desinfection Du Materiel Et Des Surfaces - As - Ifsi - 2021AlexiaFodera100% (2)
- Nettoyage Desinfection Du Materiel Et Des Surfaces - As - Ifsi - 2021Document55 pagesNettoyage Desinfection Du Materiel Et Des Surfaces - As - Ifsi - 2021AlexiaFodera100% (1)
- FORMATION SUR L'asepsieDocument14 pagesFORMATION SUR L'asepsiesalamioladjouhanPas encore d'évaluation
- AntiseptiquesDocument12 pagesAntiseptiquesita721431Pas encore d'évaluation
- Cours de Sterilisation KinéDocument29 pagesCours de Sterilisation KinéAlphaPas encore d'évaluation
- TP 2 Decontamination Et Desinfection N°7Document9 pagesTP 2 Decontamination Et Desinfection N°7jacques-francois BITILASIPas encore d'évaluation
- Intercalaire 2 (Info)Document22 pagesIntercalaire 2 (Info)Soraya El KendouciPas encore d'évaluation
- Module de Pharmacologie Reduit 2021Document101 pagesModule de Pharmacologie Reduit 2021Jasmine BMPas encore d'évaluation
- Antibioprophylaxie (PR Maurette)Document21 pagesAntibioprophylaxie (PR Maurette)Amouri AyoubPas encore d'évaluation
- 2 Hygiéne Hospitalière (Officiel)Document46 pages2 Hygiéne Hospitalière (Officiel)Yas Miine100% (3)
- Hyg HospDocument27 pagesHyg HospNoura MetrotPas encore d'évaluation
- 1 Livre Pathologie BD LiOnBlAnCDocument448 pages1 Livre Pathologie BD LiOnBlAnCFigo Louis100% (7)
- Dispositifs MedicauxDocument4 pagesDispositifs MedicauxJonathan MajoPas encore d'évaluation
- Antiseptiques Et DésinfectantsDocument40 pagesAntiseptiques Et DésinfectantsMustapha 471989Pas encore d'évaluation
- L Haccp CAP APRDocument42 pagesL Haccp CAP APRsaidi.allaeddine2000Pas encore d'évaluation
- L Haccp CAP APRDocument42 pagesL Haccp CAP APRTaoufiqLaalouPas encore d'évaluation
- Nettoyage Pra Da Sinfection DMDocument28 pagesNettoyage Pra Da Sinfection DMdeogratias davoPas encore d'évaluation
- Infections Du Site Opératoire Approches Originales DuDocument213 pagesInfections Du Site Opératoire Approches Originales DuDjouri KhouildiPas encore d'évaluation
- AntiseptiquesDocument17 pagesAntiseptiquesMidnightPas encore d'évaluation
- Aniosyme DD1 Fiche Technique 00000 FRDocument2 pagesAniosyme DD1 Fiche Technique 00000 FRsalimnosPas encore d'évaluation
- Entretien Des LocauxDocument2 pagesEntretien Des LocauxprincesselafollePas encore d'évaluation
- Le BionettoyageDocument41 pagesLe Bionettoyageclassicpassion83100% (1)
- Etude Sect Jus BoisDocument4 pagesEtude Sect Jus BoisChawki MokademPas encore d'évaluation
- Les Agents AntimicrobiensDocument33 pagesLes Agents AntimicrobiensKenz L'AïdPas encore d'évaluation
- Guide Endos Copie DigestiveDocument38 pagesGuide Endos Copie DigestiveAbidi HichemPas encore d'évaluation
- Ip Ref FR NewDocument114 pagesIp Ref FR NewRida RhPas encore d'évaluation
- 1 Introduction a La Prevention de l'InfectionDocument5 pages1 Introduction a La Prevention de l'Infectionsokhnatouba99Pas encore d'évaluation
- 2 Sterilisation AsepsieDocument9 pages2 Sterilisation Asepsiemalak darsouniPas encore d'évaluation
- Risques BiologiquesDocument53 pagesRisques BiologiquesManna Karim OUEDRAOGOPas encore d'évaluation
- 9 - Antiseptiques, Désinfectants, Stérilisation Et Hygiène HospitalièreDocument73 pages9 - Antiseptiques, Désinfectants, Stérilisation Et Hygiène Hospitalièreyoucef drPas encore d'évaluation
- Glossaire Terme MedicalDocument7 pagesGlossaire Terme MedicalSADJI RachidPas encore d'évaluation
- Examen Pci Prevention Et Controle Des InfectionsDocument5 pagesExamen Pci Prevention Et Controle Des Infectionssouadou syPas encore d'évaluation
- Antiseptiques & Désinfectants: Séance N° 1Document94 pagesAntiseptiques & Désinfectants: Séance N° 1Mustapha 471989Pas encore d'évaluation
- 14 Hygiene - Entretien-2Document14 pages14 Hygiene - Entretien-2Yingra BaraPas encore d'évaluation
- Risques BiologiquesDocument50 pagesRisques BiologiquesMhammedPas encore d'évaluation
- BiomateriauxDocument47 pagesBiomateriauxadamo2Pas encore d'évaluation
- Cours de MQIADocument64 pagesCours de MQIAMAMIRAS100% (1)
- Antiseptiques en DermatologieDocument7 pagesAntiseptiques en DermatologieLinda ManaaPas encore d'évaluation
- Désinfection Du Chariot de SoinsDocument18 pagesDésinfection Du Chariot de SoinsKhadidja Laib100% (1)
- Qualité Et Hygiène en Boulangerie - PâtisserieDocument30 pagesQualité Et Hygiène en Boulangerie - PâtisserieNoha YoubiPas encore d'évaluation
- Risques Biologiques INRSDocument37 pagesRisques Biologiques INRSelhafianenabil3Pas encore d'évaluation
- Tome 3 Les Produits Utilises Pour La Detergence La Desinfection Et L Antisepsie - L Entretien Des Locaux - Prevention Des Infections Urinaires - Prevention Des Infections PulmonairesDocument31 pagesTome 3 Les Produits Utilises Pour La Detergence La Desinfection Et L Antisepsie - L Entretien Des Locaux - Prevention Des Infections Urinaires - Prevention Des Infections PulmonairesBoukalmoune IbrahimPas encore d'évaluation
- Les Standards D'hygiène Et Gestion de L'environnement PourDocument40 pagesLes Standards D'hygiène Et Gestion de L'environnement Pourkhadija100% (1)
- AutosavedDocument20 pagesAutosavedmohamed el hamaniPas encore d'évaluation
- SIB 2 StérilisationDocument71 pagesSIB 2 StérilisationMansouri WiamPas encore d'évaluation
- Les Techniques de Nettoyage Et DésinfectionDocument44 pagesLes Techniques de Nettoyage Et DésinfectionAsma Amri100% (1)
- Procedure Desinfection 11 09 2020Document12 pagesProcedure Desinfection 11 09 2020gardabou.haythemPas encore d'évaluation
- L Hygiene Des MainsDocument51 pagesL Hygiene Des MainsmineorinoPas encore d'évaluation
- Espagnol (L’Espagnol Pour Tous) - Apprendre L'Espagnol Avec Des Images (Vol 11): 400 images et mots essentiels, en texte bilingue, sur la quarantaine, le coronavirus, la transmission de virus, pandémie et termes médicauxD'EverandEspagnol (L’Espagnol Pour Tous) - Apprendre L'Espagnol Avec Des Images (Vol 11): 400 images et mots essentiels, en texte bilingue, sur la quarantaine, le coronavirus, la transmission de virus, pandémie et termes médicauxÉvaluation : 5 sur 5 étoiles5/5 (1)
- Anglais (L’Anglais Facile a Lire) - Apprendre L’Anglais Avec Des Images (Vol 11): 400 images et mots essentiels, en texte bilingue, sur la quarantaine, le coronavirus, la transmission de virus, pandémie et termes médicauxD'EverandAnglais (L’Anglais Facile a Lire) - Apprendre L’Anglais Avec Des Images (Vol 11): 400 images et mots essentiels, en texte bilingue, sur la quarantaine, le coronavirus, la transmission de virus, pandémie et termes médicauxPas encore d'évaluation
- Circulaire Samu RisumDocument11 pagesCirculaire Samu RisumAPas encore d'évaluation
- L'amélioration de La QualitéDocument78 pagesL'amélioration de La QualitéMohammed El MarnissiPas encore d'évaluation
- Cahierdespostesnadam 150423081151 Conversion Gate01Document204 pagesCahierdespostesnadam 150423081151 Conversion Gate01Mohammed El MarnissiPas encore d'évaluation
- 2018couverture Médicale de Base Au Maroc Et Le Financement Du Système de Santé MarocainDocument60 pages2018couverture Médicale de Base Au Maroc Et Le Financement Du Système de Santé MarocainMohammed El MarnissiPas encore d'évaluation
- Leviers MéningiteDocument22 pagesLeviers MéningiteMohammed El MarnissiPas encore d'évaluation
- Resumé Sante en ChiffreDocument1 pageResumé Sante en ChiffreMohammed El MarnissiPas encore d'évaluation
- La Santé À L'ère Des ODD: Stratégie Mondiale Et Orientations NationalesDocument87 pagesLa Santé À L'ère Des ODD: Stratégie Mondiale Et Orientations NationalesSamwilPas encore d'évaluation
- Plan D - Action RMMN 2012-2016Document37 pagesPlan D - Action RMMN 2012-2016Mohammed El MarnissiPas encore d'évaluation
- 16 Fonstions de L'urgenceDocument1 page16 Fonstions de L'urgenceMohammed El MarnissiPas encore d'évaluation
- MAR 2011 Strategie Nationale de Nutrition PDFDocument37 pagesMAR 2011 Strategie Nationale de Nutrition PDFdebut finPas encore d'évaluation
- Evaluation Santaire Cours 2017-2Document87 pagesEvaluation Santaire Cours 2017-2Mohammed El MarnissiPas encore d'évaluation
- Principes de L'ethiqueDocument13 pagesPrincipes de L'ethiqueMohammed El MarnissiPas encore d'évaluation
- Manuel PEHDocument28 pagesManuel PEHMohammed El Marnissi100% (1)
- Mémoire de Fin D'étudeDocument45 pagesMémoire de Fin D'étudeMohammed El MarnissiPas encore d'évaluation
- Gestion Financiere Et Comptable 2005Document120 pagesGestion Financiere Et Comptable 2005Mohammed El MarnissiPas encore d'évaluation
- Stratégie de Com Et Couseling DPCSC MAROCDocument48 pagesStratégie de Com Et Couseling DPCSC MAROCMohammed El MarnissiPas encore d'évaluation
- Evaluation de La Qualite de Soins2 9.45Document60 pagesEvaluation de La Qualite de Soins2 9.45Mohammed El MarnissiPas encore d'évaluation
- Guide Gestion Dechets HP MarocDocument67 pagesGuide Gestion Dechets HP Maroclalib100% (3)
- Gestion Des Risques Cours Du 22 Nov 2018Document52 pagesGestion Des Risques Cours Du 22 Nov 2018Mohammed El MarnissiPas encore d'évaluation
- Descriptif-Inf - Polyvalent 2018Document156 pagesDescriptif-Inf - Polyvalent 2018Mohammed El MarnissiPas encore d'évaluation
- 2002 Personnel CCLINDocument45 pages2002 Personnel CCLINMohammed El MarnissiPas encore d'évaluation
- Caractéristiques Des Soins Et Des ServicesDocument67 pagesCaractéristiques Des Soins Et Des ServicesMohammed El MarnissiPas encore d'évaluation
- Gestion de L - UsDocument63 pagesGestion de L - UsMohammed El MarnissiPas encore d'évaluation
- Prise Acces Veineux PeripheriqueDocument27 pagesPrise Acces Veineux PeripheriqueMohammed El MarnissiPas encore d'évaluation
- Chap 1Document53 pagesChap 1hamid kamalPas encore d'évaluation
- Série N°4 Gestion Comptable Des Stocks Bac 2022-2023Document4 pagesSérie N°4 Gestion Comptable Des Stocks Bac 2022-2023maaloulfarah8Pas encore d'évaluation
- TD N°3 S.AlimentairesDocument45 pagesTD N°3 S.AlimentairesSagacious IvejutenPas encore d'évaluation
- Corrigé Oulala A1 - Association FPADocument16 pagesCorrigé Oulala A1 - Association FPAespoirPas encore d'évaluation
- Marketing Comportement Consommateur DistributionDocument83 pagesMarketing Comportement Consommateur Distributionnguyen100% (2)
- Memoire FirewallDocument97 pagesMemoire FirewallLou LoulouPas encore d'évaluation
- Normes Comptables InternationalesDocument10 pagesNormes Comptables InternationalesAbdou Diatta100% (1)
- Exercice Compta KchiriDocument9 pagesExercice Compta KchiriTàHàà ZRPas encore d'évaluation
- CGV SANIFER-Juillet 2022Document5 pagesCGV SANIFER-Juillet 2022Cyanno Michael RANDRIAMIADANARISOAPas encore d'évaluation
- Presentation SoutenanceDocument25 pagesPresentation Soutenancemorris DUKULYPas encore d'évaluation
- Cloud ComputingDocument25 pagesCloud ComputinghalimPas encore d'évaluation
- 07 Exos Prod Scalaire Geo RepereeDocument10 pages07 Exos Prod Scalaire Geo RepereeVitaliy BushuevPas encore d'évaluation
- Chapitre 2 Integration NumériqueDocument18 pagesChapitre 2 Integration NumériqueSarah BardiPas encore d'évaluation
- Assainissement Lit Filtrant (SOTRALENTZ) Fiche-UtilisateurPLASTEPURDocument64 pagesAssainissement Lit Filtrant (SOTRALENTZ) Fiche-UtilisateurPLASTEPURValcenyPas encore d'évaluation
- Eolienne CorrigeDocument6 pagesEolienne CorrigeJad AyaPas encore d'évaluation
- EN 1090-2 01-07-2010 Cle783afcDocument20 pagesEN 1090-2 01-07-2010 Cle783afcfontainePas encore d'évaluation
- Guide RDocument797 pagesGuide RKamel KamelPas encore d'évaluation
- Bilan Hydrique Des Sols Et Recharge de La Nappe Profonde de La Plaine Du Gharb (Maroc) PDFDocument7 pagesBilan Hydrique Des Sols Et Recharge de La Nappe Profonde de La Plaine Du Gharb (Maroc) PDFBck RymPas encore d'évaluation
- 14 Systeme Éducatif Algérien PDFDocument19 pages14 Systeme Éducatif Algérien PDFZeyneb Enseignante0% (1)
- Bvah 52Document109 pagesBvah 52Harold de MoffartsPas encore d'évaluation
- Dell Emc Poweredge r650xs Technical Guide FRDocument61 pagesDell Emc Poweredge r650xs Technical Guide FRImen Makhlouf Ben AyedPas encore d'évaluation
- Statuts Renault Sa Ag 15.06.17Document20 pagesStatuts Renault Sa Ag 15.06.17aminata aboudramanePas encore d'évaluation
- Les Pratiques Funéraires Néolithiques Avant 3500 Av J-C en France Et Dans Les Régions LimitrophesDocument310 pagesLes Pratiques Funéraires Néolithiques Avant 3500 Av J-C en France Et Dans Les Régions LimitrophesGerardo Gómez RuizPas encore d'évaluation
- 0 PDFDocument3 pages0 PDFДжалала ХілаліPas encore d'évaluation
- Guide D Accompagnement - Le Petit PoucetDocument15 pagesGuide D Accompagnement - Le Petit Poucetآلبرت خلیلPas encore d'évaluation
- Rapport PFE VFDocument82 pagesRapport PFE VFrarzi12100% (1)
- Liste Dépicerie VégétarienneDocument2 pagesListe Dépicerie Végétariennesandrinemode100% (1)
- Liste Principale Des Candidats Admis Au Concours D'accès Au Master GMPMDocument1 pageListe Principale Des Candidats Admis Au Concours D'accès Au Master GMPMOutmane KachachPas encore d'évaluation
- Exposé Durée Du Travail KASSOU FinalDocument27 pagesExposé Durée Du Travail KASSOU FinalAya BaroudiPas encore d'évaluation