Académique Documents
Professionnel Documents
Culture Documents
IR262 Chirurgie Valvulaire
Transféré par
Purdey CariauxTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
IR262 Chirurgie Valvulaire
Transféré par
Purdey CariauxDroits d'auteur :
Formats disponibles
IR 262
: Intervention en soins infirmier
auprès de la personne périopératoire :
La chirurgie valvulaire :
1. Risques
Chirurgie lourde, créée il y a 50ans, nécessitante l’emploi d’une circulation extracorporelle pour avoir
un cœur sec et immobile.
Les risques de l’intervention sont importants et codifiés en fonction de l’âge du patient, la valve en
question ainsi que des facteurs cardiaques et extracardiaques.
Mortalité
o 2 à 5% pour valve aortique
o 6 à 8% pour valvule mitral
o 8 à 10% pour les valves aortique et mitrale
o Augmente avec l’âge, la gravité l’altération de la fonction ventriculaire, les lésions coronaires
et les facteurs associés
Accidents vasculaires cérébraux de 1% avant 70ans qui augmente avec l’âge, 8% à 80ans
Il est important de prévenir les patients et leurs proches avant la chirurgie
Chirurgie assez gratifiante, amélioration significative déjà en post opératoire
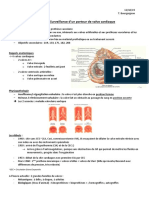
2. Anatomie et physiologie
Les ouverture et fermeture complétement passives. Elles dépendent de la différence de pression de
chaque côté de la valve.
Leurs fermetures sont à l’origine des bruits du cœur
1er bruit : Valves mitrales
2ème bruit : Valves aortique et pulmonaire
Valve mitrale :
3. C
h ir
u rg
i e
valvulaire :
Les maladies se manifestent par un ‘’souffle du cœur ‘’.
IR262 – ISI chez la personne périopératoire 1
Examens :
o L’échographie transoesophagienne est celui de référence
o Echographie Doppler
Indications :
o La dyspnée
o Lorsqu’il y a un retentissement fonctionnel (gêne, œdème pulmonaire) et/ou une mauvaise
tolérance (retentissement sur le ventricule gauche et sur rythme cardiaque, …)
o Lors de valvulopathies fuyantes, la chirurgie précoce est plus intéressante
o La plastie précoce est indiquée lors de valvulopathies fuyantes et que la valve peut être
conservée
Opération en urgence lorsque :
o La valve aortique
- Rétrécissement aortique serré : Aucun traitement n’améliora la situation sauf la
chirurgie donc sauf si comorbidités grave, patient sera opéré
- Insuffisance aortique importante : Ne pas attendre qu’il soit fort dyspnéique,
l’indication repose souvent sur l’altération des paramètres de surveillance
échographique (dilatation du ventricule gauche)
o La valve mitrale
- Fibrillation auriculaire qui jusque là était stabilisée par un traitement médical
A. Valvuloplastie
But : Remodeler les valves maladies en les conversant. Elle est surtout utilisée pour les valves
mitrales.
Indication : La valve ne doit pas être trop abîmée
Différentes manières :
o Les cordages reliant les valves peuvent être raccourcis
o La partie défaillante ou en trop peut être retirée
o Un anneau peut être posé pour redonner une forme
B. Remplacement valvulaire
Lorsque les lésions ne peuvent être réparées on utilise des prothèses :
IR262 – ISI chez la personne périopératoire 2
o Prothèse mécanique
Avantages : Indestructible, stock de tailles différentes et donc capacité de faire face à
toutes situations
Inconvénients : Nécessite une anticoagulation au long cours par AVK, inconvénients
induit par les AVK, risque élevé de thrombose, suivi et prophylaxie assidu à réaliser
car c’est un corps étranger
o Bioprothèse : Péricarde de veau ou porcin (xénogreffe)
Avantages : Valve stentless (sans armature métallique) qui ont une bonne propriété
hémodynamique, pas besoin d’anticoagulation (sauf les 3ers mois), la disponibilité de
ses prothèses est quasi illimitée.
Inconvénients : Implantation techniquement plus difficile, vie de 10 à 15 ans
o Homogreffe valvulaire mais la disponibilité peu évidente car les valves sont prélevées sur les
cadavres.
LA PROCÉDURE DE ROSS :
Elle consiste à remplacer la valve aortique malade du patient par sa propre valve
pulmonaire (autogreffe pulmonaire). La valve pulmonaire est quant à elle remplacée par
une valve pulmonaire humaine. C'est ce qu'on appelle une homogreffe pulmonaire.
Avantages : Valve aortique naturelle, aucun traitement, auscultation et échographie «
physiologiques », potentiel de croissance conservé (enfant)
Le choix de la technique sera fait en fonction de :
o L’état de la valve
o La cause de son mauvais fonctionnement
o L’âge du patient
o La capacité du patient à prendre des anticoagulants à vie
o Dans la mesure du possible, le choix sera toujours discuté entre chirurgien et patient
4. Valve aortique
Anatomie : Valve à trois cuspides, trois pointes.
Localisation : A l’entrée de l’aorte, dans le ventricule gauche.
IR262 – ISI chez la personne périopératoire 3
Bicuspidie valvulaire aortique
o Malformation congénitale relativement fréquente de la valves aortique qui n’est constitué que
de deux cuspides fonctionnels au lieux de trois.
o Les garçons sont les plus touchés
o Peut-être une pathologie isolée ou peut faire partie d’un tableau, d’un ensemble
Attention aux fausses bicuspidie valvulaire
aortique :
o Dans ce cas, la fusion commissurale entre deux valves n'est pas congénitale mais acquise à la
suite d'un rhumatisme articulaire aigu ou d'une endocardite infectieuse. Fusion des
commissures de deux valves
Chirurgie des lésions de la valve aortique :
o 95% des lésions sont dû à :
Lésions dégénératives pour la sténose aortique avec calcifications s’étendant au
trigone, septum et le culot aortique. Les maladies athéromateuses rendent importante
la prise en compte d’autres localisation comme les coronaires ou la carotide
Lésions dystrophiques causant les fuites aortiques. Ceci est souvent dû à une
dilatation du culot aortique possibilité de chirurgie conservatrice
IR262 – ISI chez la personne périopératoire 4
Le rhumatisme articulaire aigu (RAA) est fort présent dans les pays en voie de
développement et est potentiellement purivalvulaire (touchant plusieurs valves)
Le traitement et la surveillance des porteurs de prothèses valvulaires visent à prévenir les
principales complications :
o Complication thrombo-embolique :
Thrombose de la prothèse ou embolie périphérique qui peuvent être prévenus par des
anticoagulants adéquats et adaptés
o Complication hémorragiques :
Dû au traitement anticoagulant
o Endocardites :
Á la source de désinsertions septiques ou d’emboles septiques
o Dysfonctions structurelles :
Altération (essentiellement pour les bioprothèses)
o Dysfonctions non structurelles :
Désinsertions ou limitation de la mobilité (pannus – prothèse mécanique mal anti
coagulée)
En plus du bilan cardiologique annuel avec l’échographie, il faut bien insister sur :
o Traitement anticoagulant chez les porteurs de prothèses mécaniques
o La prophylaxie de l’endocardite
IR262 – ISI chez la personne périopératoire 5
Tout patient doit être porteur d’une carte de porteur de valve et au mieux de la carte de prévention
de l’endocardite et les présenter
o Á son praticien avant chaque soin dentaire
o Á son médecin traitant ou spécialiste avant tout geste invasif.
5. L’endocardite infectieuse
Elle a une morbidité et mortalité élevées.
Le staphylocoque doré est l’agent pathogène le plus fréquent.
Facteurs de risques :
o Cardiopathie rhumatismale est un risque rare dans les pays occidentaux
o Valvulopathies dégénératives chez les personnes âgées
o Emploi de drogues en intraveineuse
o Prothèses valvulaires
o Interventions vasculaires
Points principaux
o Insister sur l’hygiène buccale, optimale et continue : une des sources de contamination.
Passage chez le dentiste obligatoire pour empêcher la greffe bactérienne
o Antibiothérapie avant une intervention ne préviendra qu’un nombre limité d’endocardite.
Cependant une antibiothérapie prophylactique pour certaines interventions est recommandée
o Actuellement, il est peu probable que des antiseptiques locaux (bains de bouches,
chlorhexidine, …) soient efficaces pour diminuer la bactériémie due à une intervention
dentaire
o Schémas d’administration d’antibiotiques spécifiques à chaque intervention
Endocardite post-opératoire :
o < 2moins
o Généralement staphylocoques
o Due à des contaminations iatrogènes (médicaments, cathéter, …)
o Infection postopératoire
o Mortalité entre 60 et 80%
Endocardite tardive :
o Souvent dues aux streptocoques (origine dentaire ou digestive)
IR262 – ISI chez la personne périopératoire 6
Un patient sera considéré comme ayant une endocardite, jusqu’à preuve du contraire avec :
o Des hémocultures :
Sans antibiothérapie, on n’administre pas d’antibiotiques à l’aveugle
Lors de frissons ou d’un pic fébrile
Une fièvre inexpliquée chez un porteur de valve est a priori une endocardite
Risque de greffe bactérienne, il faut enlever la prothèse
Permet d’établir une antibiothérapie adaptée et surveiller le traitement
5 à 15% sont négatives mais ça ne veut pas dire qu’il n’y a pas d’endocardite.
Peut être à cause d’une nouvelle antibiothérapie qui n’est pas la bonne
Ou un nouvel agent pathogène
Toujours accompagné d’une sérologie (surtout si négatif)
o Echographie transthoracique et transoesophagienne (ETT et ETO)
Recherche d’une désinsertion de prothèse, de végétations ou d’abcès
Sensible et spécifique à 90%
A répéter si suspicion
Ce n’est pas parce qu’il est négatif, qu’il n’y a pas d’endocardite
IR262 – ISI chez la personne périopératoire 7
6. Complications thromboemboliques
A. Embolie :
Migration dans la circulation d’un caillot formé sur la prothèse. Pouvant toucher tous les organes,
elle préfère le cerveau (AIT et AVC)
Diagnostic :
o Biologie avec le niveau d’anticoagulation
o Échographie (ETT mais surtout ETO)
Contraste spontané dans l’oreillette gauche
Thrombus dans l’auricule gauche
Thrombus sur la prothèse
o Scanner (cérébral ou abdominal)
o Echodoppler voir une artériographie des membres supérieurs ou inférieurs
Complications fréquentes :
o Chez les porteurs de prothèse mécanique d’où l’importance du traitement par AVK
o Lorsque c’est la valve mitrale qui est remplacée
o Lorsqu’il y a de la fibrillation auriculaire, la fréquence augmente car le cœur ne peut pas se
contracter efficacement et donc le flux sanguin est perturbé
B. Thrombose des valves (quasi uniquement pour les valves mécaniques)
o Aiguë :
Á l’origine d’un choc cardiogénique et d’OAP nécessitant une intervention
médicochirurgicale urgente. Souvent précédés d’embolies dans les jours ou semaines
qui suivent
o Chronique et résultant d’une limitation du jeu valvulaire, elles entrainent :
Réapparition de la dyspnée
Modification de l’auscultation de la prothèse (bruits)
Augmentation du gradient trans prothétique à l’échographie T.T et un thrombus à
l’ETO
Examen : Radio cinéma montrant une diminution de l’amplitude des mouvements des
disques de la prothèse
La préventions des accidents est très importante et se fait grâce à un bon contrôle de l’équilibre
des anticoagulants pour éviter les thromboses, les embolies et les hémorragies.
7. Complications hémorragiques :
IR262 – ISI chez la personne périopératoire 8
Lors de surdosage d’anticoagulants
Provoquent :
o Complications cérébrales
o Complications viscérales
Rénales : hématurie
Digestives : Hématémèse, méléna et rectorragies
Le risque augmente avec l’âge et le niveau d’anticoagulation (INR – International Normalize Ratio
sont les marqueurs surveillant les facteurs de la coagulation)
Si hémorragie sévère, on peut suspendre le traitement d’anticoagulant par AVK et utiliser plutôt de
l’héparine à bas poids moléculaire.
S’il y a urgence vitale, on peut neutraliser les AVK par de la vitamine K, efficace en 12 heures ou
alors du plasma congelé qui lui est efficace immédiatement.
La prévention de ces complications est un traitement adapté et adéquat des anticoagulants.
8. Complications de dégénérescences chez les porteurs de valves
biologiques :
Tout porteur de valve biologique est exposé à la dégénérescence de sa prothèse au long cours.
La dégénérescence est d'autant plus rapide :
o S’il s’agit de prothèses de valve mitrale
o Si le patient est jeune
o Si le patient souffre d’insuffisance rénale
Cela explique la surveillance au long cours de ces prothèses et de ces patients. La fréquence de
ces visites augmente 7 à 8ans après l’intervention
9. Bref résumé :
10. Et la grossesse dans tout ça ?
IR262 – ISI chez la personne périopératoire 9
C’est un événement sérieux, il faut que la femme prévienne son cardiologue, son gynécologue et
qu’elle soit informé.
Pour une valve biologique, la grossesse accélère sa dégénérescence.
Pour une valve mécanique, la grossesse est un événement indésirable si la patiente ne suit pas son
traitement d’anticoagulant. Elle devient un gros risque.
Le risque de thrombo-embolique est multiplié par 10 lors de la grossesse. Il est aussi augmenté lors de
la prise d’héparine et non lors de la prise d’AVK.
Il y a un risque d’avortement spontané et des complications hémorragiques en fin de grossesse.
Le traitement :
o L’héparine pendant le 1er trimestre à cause du risque tératogène des AVK.
o Au 2ème trimestre, madame reprend des AVK
o Jusqu’à 15 jours à 3 semaines avant le terme ce sont des AVK puis, c’est de nouveau de
l’héparine car il y a un risque d’hémorragie à l’accouchement et après
IR262 – ISI chez la personne périopératoire 10
Vous aimerez peut-être aussi
- Insuffisance MitraleDocument13 pagesInsuffisance MitraleghofranePas encore d'évaluation
- Déformé D'un Portique Bi-Encastré: Câble de Branchement Câbles Vers Les Appuis Du PortiqueDocument11 pagesDéformé D'un Portique Bi-Encastré: Câble de Branchement Câbles Vers Les Appuis Du PortiqueFarahBoughanmiPas encore d'évaluation
- 2015-2e Ref Cardio ch10 Protheses ValvulairesDocument18 pages2015-2e Ref Cardio ch10 Protheses ValvulairesFeth-allah SebbaghPas encore d'évaluation
- 0 - Mep ObjectifsDocument7 pages0 - Mep ObjectifsHamza HajiPas encore d'évaluation
- Cardiologie 02édDocument308 pagesCardiologie 02édËl kíng čhrístíän MükänïrwäPas encore d'évaluation
- Generalités en Chirurgie ValvulaireDocument19 pagesGeneralités en Chirurgie ValvulaireEbePas encore d'évaluation
- Surveillance Des Porteurs de Valve Et de Prothese Valvulaire PDFDocument7 pagesSurveillance Des Porteurs de Valve Et de Prothese Valvulaire PDFyouPas encore d'évaluation
- Les Abords Veineux Centraux Et Périphériques - 1Document49 pagesLes Abords Veineux Centraux Et Périphériques - 1Mohamed Mimou100% (1)
- TTT Chirurgical Des Valvulopathies MitralesDocument18 pagesTTT Chirurgical Des Valvulopathies MitralesTHERESE BEHEPas encore d'évaluation
- Surveillance Prothèse Valv Card+quizzDocument26 pagesSurveillance Prothèse Valv Card+quizzherman bellaPas encore d'évaluation
- M Decine Cardio Vasculaire Erratum2 CompressedDocument3 pagesM Decine Cardio Vasculaire Erratum2 CompressedTheodoraPas encore d'évaluation
- Dilatation Aorte AscendanteDocument3 pagesDilatation Aorte AscendanteMYRTE PLANTPas encore d'évaluation
- QO Cardio 2023Document54 pagesQO Cardio 2023elenipapadopoulos.dicPas encore d'évaluation
- Fermeture D'auricule Chez Le Patient ValvulaireDocument3 pagesFermeture D'auricule Chez Le Patient ValvulaireSarah HouasniaPas encore d'évaluation
- 2015-2e Ref Cardio Ch08 Insuffisance MitraleDocument24 pages2015-2e Ref Cardio Ch08 Insuffisance MitraleIbtissame BadadPas encore d'évaluation
- 1 - CAT Devant Un CardiopatheDocument12 pages1 - CAT Devant Un CardiopatheAymn KmlPas encore d'évaluation
- 6-Endocardite InféctieuseDocument5 pages6-Endocardite Inféctieusehouda blkhPas encore d'évaluation
- Item 105 Surveillance Des Porteurs de Valve Et de Prothese VasculaireDocument1 pageItem 105 Surveillance Des Porteurs de Valve Et de Prothese VasculaireJulien VanaretPas encore d'évaluation
- ANGIOGRAPHIEDocument21 pagesANGIOGRAPHIEMaxence KouessiPas encore d'évaluation
- CAT CardiopDocument7 pagesCAT CardiopGreyPas encore d'évaluation
- 11 Patho Cardio-Vasc 1ère Session 2020 QCMDocument4 pages11 Patho Cardio-Vasc 1ère Session 2020 QCMNAIMA EL HOUETPas encore d'évaluation
- Endocardite InfectieuseDocument8 pagesEndocardite InfectieuseFawzi Ben arabPas encore d'évaluation
- 4 - Insuffisance AortiqueDocument13 pages4 - Insuffisance AortiqueCãrø LïnèPas encore d'évaluation
- Endocardite Infectieuse: Année Universitaire 2019-2020Document8 pagesEndocardite Infectieuse: Année Universitaire 2019-2020Nawres BzPas encore d'évaluation
- Surveillance Porteur de Valve AortiqueDocument9 pagesSurveillance Porteur de Valve AortiquePierre DeharchiesPas encore d'évaluation
- La Rupture Traumatique de L'isthme Aortique - À Propos de Trois CasDocument3 pagesLa Rupture Traumatique de L'isthme Aortique - À Propos de Trois CasGhost ProPas encore d'évaluation
- Fievre Chez Le Cardiaque OriginaleDocument43 pagesFievre Chez Le Cardiaque OriginaleCu ShingPas encore d'évaluation
- Insuffisance AortiqueDocument13 pagesInsuffisance AortiqueghofranePas encore d'évaluation
- 150 Surveillance Des Porteurs de Valve Et de Prothèse Vasculaire - 0Document1 page150 Surveillance Des Porteurs de Valve Et de Prothèse Vasculaire - 0Amine KssiliPas encore d'évaluation
- Item 150 - Surveillance Valve-Prothese - v4 - 0Document6 pagesItem 150 - Surveillance Valve-Prothese - v4 - 0Pierre DeharchiesPas encore d'évaluation
- SI - Soins Infirmier en GynécologieDocument5 pagesSI - Soins Infirmier en GynécologieBadr Abou AliaPas encore d'évaluation
- Chirurgie de La Maladie Diverticulaire Du CôlonDocument16 pagesChirurgie de La Maladie Diverticulaire Du CôlonAbderrahim FrPas encore d'évaluation
- Maladies Générales Et Odontologie ConservatriceDocument10 pagesMaladies Générales Et Odontologie Conservatricesouhila lagraPas encore d'évaluation
- Les Outils Du Radiologue Interventionnel VasculaireDocument10 pagesLes Outils Du Radiologue Interventionnel VasculaireHichemghm HichemPas encore d'évaluation
- Hydrocéphalie EnfantDocument4 pagesHydrocéphalie EnfantMessahel AhmedPas encore d'évaluation
- I-7-80-Endocardite InfectieuseDocument22 pagesI-7-80-Endocardite InfectieuseTaxo HaPas encore d'évaluation
- Endocardite InfectieuseDocument8 pagesEndocardite InfectieuseTi FaPas encore d'évaluation
- DOS TRAU Corrigé - Avant-bras OuvertDocument9 pagesDOS TRAU Corrigé - Avant-bras Ouvertmoussaoued493Pas encore d'évaluation
- Dégénérescence Myxomateuse de La Valve MitraleDocument5 pagesDégénérescence Myxomateuse de La Valve MitralemjrahmaniPas encore d'évaluation
- Compile Des CAT - CopieDocument21 pagesCompile Des CAT - CopieYoussra haderPas encore d'évaluation
- Èxposè ParoDocument60 pagesÈxposè Paromkchhyg6yyPas encore d'évaluation
- Collège National Des Enseignants de Cardiologie Et Maladies Vasculaires Enseignement de ... (PDFDrive)Document140 pagesCollège National Des Enseignants de Cardiologie Et Maladies Vasculaires Enseignement de ... (PDFDrive)RoselinPas encore d'évaluation
- 4 Insuffisance MitraleDocument5 pages4 Insuffisance Mitraleleiladehou19Pas encore d'évaluation
- 8 Soins Infirmiers en Traumatologie Par MarineDocument6 pages8 Soins Infirmiers en Traumatologie Par MarineHanane AzurePas encore d'évaluation
- Le PolytraumatismeDocument50 pagesLe PolytraumatismeHana Ne Djr100% (1)
- CoarctationdeladulteDocument7 pagesCoarctationdeladulteAgossou AguezoPas encore d'évaluation
- Imagerie Pratique en Échographie - Notions D'échographie Cardiaque en Anesthésie-Réanimation Pour Un Examen de BaseDocument22 pagesImagerie Pratique en Échographie - Notions D'échographie Cardiaque en Anesthésie-Réanimation Pour Un Examen de BaseTrésor de MédecinePas encore d'évaluation
- Anesthésie Et Stimulateur Cardiaque1Document7 pagesAnesthésie Et Stimulateur Cardiaque1nourhene rakroukiPas encore d'évaluation
- Endocardite Infectieuse DR ADIOUIDocument35 pagesEndocardite Infectieuse DR ADIOUIHamza BaibaiPas encore d'évaluation
- TVS2303 DefDocument75 pagesTVS2303 DefARMVOPPas encore d'évaluation
- Présentation AEWDocument12 pagesPrésentation AEWHAMZA AHMED ISMAELPas encore d'évaluation
- Anesthésie Et ValvulopathiesDocument50 pagesAnesthésie Et Valvulopathiesanischerak1Pas encore d'évaluation
- EndocarditeDocument3 pagesEndocarditeSid ahmed Zerrouki sbaPas encore d'évaluation
- Accidents Vasculaires Cérébraux IschémiquesDocument3 pagesAccidents Vasculaires Cérébraux IschémiquesSouheil MansouriPas encore d'évaluation
- Endocardites SubaiguesDocument3 pagesEndocardites SubaiguesmarwaPas encore d'évaluation
- Anesthesie SteinertDocument3 pagesAnesthesie SteinertandreaPas encore d'évaluation
- Surveillance D'un Opéré Du CœurDocument29 pagesSurveillance D'un Opéré Du CœurAnis DjemaiPas encore d'évaluation
- Patients À Risque Chirurgie Bucco Dentaire 1Document41 pagesPatients À Risque Chirurgie Bucco Dentaire 1Mohamed ali FatnassiPas encore d'évaluation
- Cours CORONAROGRAPHIE 2021Document24 pagesCours CORONAROGRAPHIE 2021Ali BadreddinePas encore d'évaluation
- Consentement - TAVI .SFCDocument3 pagesConsentement - TAVI .SFCMYRTE PLANTPas encore d'évaluation
- Transformer la vie des patients atteints d'insuffisance rénale grâce aux avancées récentes en matière de greffes de reinsD'EverandTransformer la vie des patients atteints d'insuffisance rénale grâce aux avancées récentes en matière de greffes de reinsPas encore d'évaluation
- Pathologie PancréatiqueDocument11 pagesPathologie PancréatiquePurdey CariauxPas encore d'évaluation
- Pathologie UlcéreuseDocument12 pagesPathologie UlcéreusePurdey CariauxPas encore d'évaluation
- Traumatisme HépatiqueDocument3 pagesTraumatisme HépatiquePurdey CariauxPas encore d'évaluation
- Pathologies ColorectalesDocument10 pagesPathologies ColorectalesPurdey CariauxPas encore d'évaluation
- T 200 IDocument36 pagesT 200 Iref100% (1)
- Guide de Logiciel Sap20000 CopierDocument54 pagesGuide de Logiciel Sap20000 CopierAbdou HababaPas encore d'évaluation
- Mouteur DCDocument7 pagesMouteur DCElmokh LassaadPas encore d'évaluation
- Gagner de L'argent Avec YoutubeDocument7 pagesGagner de L'argent Avec Youtubeanon_811149744Pas encore d'évaluation
- T.D. N°2 - Les AmortissementsDocument3 pagesT.D. N°2 - Les Amortissementsangelinaa.bento05Pas encore d'évaluation
- TP 02 La Masse VolumiqueDocument5 pagesTP 02 La Masse VolumiqueDai MentPas encore d'évaluation
- Cour 1 - VirtualisationDocument24 pagesCour 1 - Virtualisationjeremie zehouPas encore d'évaluation
- Katalogs-19-Fusibles A Couteaux NHDocument8 pagesKatalogs-19-Fusibles A Couteaux NHhakimPas encore d'évaluation
- Boc 20221230Document23 pagesBoc 20221230electronicsobed the son of GODPas encore d'évaluation
- François Brune - La Vierge Du MexiqueDocument681 pagesFrançois Brune - La Vierge Du MexiquethanosPas encore d'évaluation
- L1 - GPL - Cours Numéro 01 La QualitéDocument13 pagesL1 - GPL - Cours Numéro 01 La Qualitéformation distancePas encore d'évaluation
- UN ASPECT MÉCONNU D'AVALOKITEŚVARA - de MallmannDocument9 pagesUN ASPECT MÉCONNU D'AVALOKITEŚVARA - de MallmannClaudia RamassoPas encore d'évaluation
- Tome 2 Impacts EnvironnementauxDocument49 pagesTome 2 Impacts EnvironnementauxUlrich Ralph NjoyaPas encore d'évaluation
- Fin OofDocument24 pagesFin OofAhmed Ouss0% (1)
- UM Operation Manual FRFR 27021611646554123Document299 pagesUM Operation Manual FRFR 27021611646554123Georges TaradauxPas encore d'évaluation
- Practice+exam+chap+3 - 1 - 1Document7 pagesPractice+exam+chap+3 - 1 - 1Box OfficePas encore d'évaluation
- These ND PAreconf VF PDFDocument174 pagesThese ND PAreconf VF PDFRachid HamianiPas encore d'évaluation
- Entretien Du Reseau D'Eclairage Public Au Sein de La CommuneDocument24 pagesEntretien Du Reseau D'Eclairage Public Au Sein de La CommuneMProd AmmoPas encore d'évaluation
- CONDUITE TP2 Avec Quadrillage (1) 2Document6 pagesCONDUITE TP2 Avec Quadrillage (1) 2Agbatou Jean Baptiste N'chiepoPas encore d'évaluation
- SigmaDocument2 pagesSigmaAli KPas encore d'évaluation
- RégimeDocument12 pagesRégimeernestito2010Pas encore d'évaluation
- Réussir Aux Différentes Évaluations D'un Entretien Part 1Document30 pagesRéussir Aux Différentes Évaluations D'un Entretien Part 1Daniel Constant AttaPas encore d'évaluation
- InstallationDocument9 pagesInstallationfatihaPas encore d'évaluation
- Guide Satellite Clubs FRDocument4 pagesGuide Satellite Clubs FRsoufiane mrabetPas encore d'évaluation
- Premier Exercice: (7 Points) Chauffe-Eau Solaire: Lire Attentivement L'extrait Suivant Puis Répondre Aux QuestionsDocument4 pagesPremier Exercice: (7 Points) Chauffe-Eau Solaire: Lire Attentivement L'extrait Suivant Puis Répondre Aux QuestionsHouda ChanPas encore d'évaluation
- D61PXi MoniteurDocument38 pagesD61PXi MoniteurXavier FontainePas encore d'évaluation
- Audit Cycle VenteDocument38 pagesAudit Cycle VenteaminePas encore d'évaluation
- UltrafiltrationDocument10 pagesUltrafiltrationsoufyanePas encore d'évaluation
- 3eme Biochimie 2019-2020 Bouzidi A L3 Bioch Cours ToxicologieDocument14 pages3eme Biochimie 2019-2020 Bouzidi A L3 Bioch Cours ToxicologieM.B. IsmailPas encore d'évaluation