Académique Documents
Professionnel Documents
Culture Documents
Abrege-hge-CD 2015 Chap35 Item353 Ue11 Pancréatite Aiguë
Transféré par
wooden latexCopyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Abrege-hge-CD 2015 Chap35 Item353 Ue11 Pancréatite Aiguë
Transféré par
wooden latexDroits d'auteur :
Formats disponibles
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Chapitre 35 - Item 353 - UE 11
Pancréatite aiguë
I. Définition et incidence
II. Diagnostic positif
III. Diagnostic de gravité
IV. Diagnostic étiologique
V. Diagnostic différentiel
VI. Principe de traitement
OBJECTIFS PEDAGOGIQUES
• Diagnostiquer une pancréatite aiguë.
• Identifier les situations d’urgence et planifier leur prise en charge.
I. Définition et incidence
La pancréatite aiguë est une inflammation aiguë du pancréas.
L’incidence est de 30 pour 100 000 chez l’homme et de 20 pour 100 000 chez la femme.
Il existe 2 formes : la pancréatite aiguë bénigne, dite œdémateuse, et la pancréatite aiguë
nécrosante, potentiellement grave.
La migration d’un calcul biliaire dans le cholédoque ou une consommation chronique et prolongée
d’alcool, représentent 80 % des causes.
II. Diagnostic positif
A- Clinique (tableau 35.1)
• Douleur abdominale :
– 90 % des cas ;
– épigastrique, parfois de l’hypochondre droit, ou diffuse à tout l’abdomen ;
– volontiers transfixiante ;
– à début rapidement progressif, puis s’aggravant en quelques heures ;
– prolongée, se terminant lentement (au contraire d’une colique) ;
– irradiant dans le dos en inhibant la respiration ;
– position antalgique en chien de fusil (caractéristique) ;
– pouvant être très intense, résistant aux antalgiques de niveau 1 voire 2.
• Vomissements (50 % des cas), alimentaires puis bilieux.
• Iléus réflexe (occlusion fonctionnelle) : arrêt des matières et gaz (rarement complet) avec
météorisme.
Chapitre 35 - Item 353 - UE 11
P. 1/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Tableau 35.1
Principaux signes cliniques de pancréatite aiguë : fréquence et risque de mortalité
Signes cliniques Fréquence Risque de mortalité
Douleur abdominale 90 % Indépendant
Vomissements 50 % Indépendant
Iléus réflexe 30 % Indépendant
État de choc 10 % > 40 %
Dyspnée 15 % > 30 %
Oligurie ou anurie 10–15 % 30–50 %
Signes neurologiques 5% 30 %
Signes d’infection 4% 15 %
Hémorragie 3% 20 %
L’examen clinique est variable selon la sévérité, on peut noter un météorisme et une défense
abdominale diffuse ou localisée à l’épigastre et à l’hypochondre droit. L’examen clinique s’attache
aussi à chercher des signes de gravité, notamment des défaillances viscérales : polypnée, signe
de déshydratation extracellulaire, instabilité tensionnelle et tachycardie, désorientation.
B- Biologie
1. Dosage des enzymes pancréatiques dans le sang
Le dosage de la lipase doit être préféré (meilleure sensibilité et spécificité), avec un seuil de 3 N ;
celui de l’amylasémie doit être abandonné.
L’élévation de la lipasémie est précoce, parfois fugace, pour atteindre un maximum en 24 à 48
heures.
Il n’y a pas de corrélation entre le taux sérique de lipasémie et la gravité de la pancréatite.
Le diagnostic de PA est considéré comme certain en cas d’association d’une douleur typique et
d’une élévation > 3 N de la lipasémie. Si le dosage de la lipasémie est réalisé 48 heures après le
début des douleurs, elle peut être inférieure à 3 N.
2. Dosage des enzymes pancréatiques dans les épanchements séreux
Les liquides pleuraux ou péritonéaux prélevés au cours des pancréatites aiguës sont riches en
lipase. Une élévation très importante permet de suspecter une fistule pancréatique.
C- Imagerie
En cas de certitude diagnostique (association douleur et anomalie biologique typique), aucun
examen d’imagerie n’est utile au diagnostic positif.
En cas de doute avec d’autres urgences abdominales (perforation d’ulcère, appendicite, péritonite,
diverticulite, infarctus du mésentère, occlusion, etc.), seul un scanner doit être fait en l’absence de
contre-indication. Si le malade est déshydraté, il faut proscrire l’injection de produit de contraste et
faire un scanner sans injection.
Chapitre 35 - Item 353 - UE 11
P. 2/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
En revanche, le scanner avec injection de produit de contraste doit être fait quelques jours plus
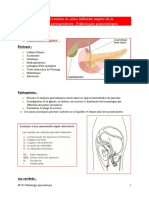
tard pour évaluer la gravité de la PA (cf. infra) (fig. 35.1, 35.2).
________________________________________________________________________________Fig.
35.2
Scanner avec injection (coupe frontale) : coulées de nécroses multiples (astérisques).
________________________________________________________________________________Fig.
35.1
Scanner avec injection : nécrose de la tête (flèche) et de l’isthme du pancréas ; coulée de nécrose
mésentérique et prérénale droite (Balthazar, stade E) (astérisques).
L’échographie abdominale n’a pas d’intérêt pour le diagnostic positif ou de gravité. Elle est
cependant essentielle pour le diagnostic de lithiase vésiculaire et doit donc être faite très
rapidement (dès l’admission du patient), et systématiquement.
La radiographie d’abdomen sans préparation n’a aucun intérêt.
III. Diagnostic de gravité
Il est essentiel pour poser un pronostic (la mortalité globale est de l’ordre de 5 %) et déterminer le
lieu d’hospitalisation adapté à l’état du malade.
Dans 70 à 80 % des cas, la pancréatite est bénigne, œdémateuse (elle guérira en quelques jours).
Ces malades peuvent être hospitalisés en service de médecine. Le seul problème dans ce cas est
de déterminer la cause pour prévenir une récidive.
Dans 20–30 % des cas, la pancréatite est sévère (nécrosante) et met en jeu le pronostic vital. La
mortalité peut atteindre 20 % (la mortalité globale de la PA est d’environ 3 %). Les malades doivent
être hospitalisés au minimum en unité de soins continus, voire de soins intensifs.
A- Clinique
1. Formes graves immédiates
La présence d’une défaillance viscérale au stade initial de la poussée traduit une forme d’emblée
grave que ce soit une détresse respiratoire, une défaillance cardio-vasculaire (choc) ou une oligo-
anurie :
• situation rare (15 %) associée à une mortalité de plus de 50 % ;
• les défaillances viscérales sont dues à un syndrome de réponse inflammatoire systémique
(SIRS) intense, caractérisé par une sécrétion massive de cytokines pro-inflammatoires. Le
SIRS est défini par l’association de 2 ou plus des conditions suivantes :
– température < 36˚C ou > 38 °C,
– fréquence cardiaque > 90/min,
– fréquence respiratoire > 20/min ou PaCO2 < 32 mmHg,
– leucocytose > 12 000/mm3, < 4 000/mm3 ou présence de formes immatures
circulantes (> 10 % des cellules).
Le syndrome de détresse respiratoire aiguë de l’adulte (SDRA) est une complication grave des
pancréatites aiguës nécrosantes :
Chapitre 35 - Item 353 - UE 11
P. 3/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
• une hypoxémie est souvent présente parfois sans manifestation clinique ;
• le SDRA peut nécessiter une ventilation artificielle en pression expiratoire positive avec une
fraction d’oxygène élevée ;
• radiologiquement : opacités alvéolaires diffuses bilatérales réalisant au maximum l’aspect
de « poumons blancs » ;
• il s’agit d’un œdème lésionnel ;
• un épanchement pleural peut être associé. Il est en général de type réactionnel. Dans des
cas plus rares, il peut être provoqué par une fistule pancréatico-pleurale.
L’insuffisance rénale est observée dans environ 20 % des cas :
• fonctionnelle dans 75 % des cas et organique dans 25 % des cas ;
• facteur pronostique péjoratif.
L’insuffisance rénale fonctionnelle peut s’expliquer par l’hypovolémie ou le choc consécutif à la PA
; la pathogénie des néphropathies tubulaires est le plus souvent secondaire à une nécrose
tubulaire aiguë.
2. Complications infectieuses
Les complications infectieuses sont fréquentes (20–40 %) au cours des PA nécrosantes et ne
surviennent jamais au cours d’une PA œdémateuse :
• la surinfection de la nécrose pancréatique est due à un passage des bactéries digestives à
travers la paroi intestinale (translocation bactérienne). Des infections polymicrobiennes ou
fungiques sont possibles ;
• responsables de 50 à 80 % des décès ;
• le plus souvent, surinfection des coulées de nécrose non encore collectées ou parfois de
véritables abcès pancréatiques correspondant à des surinfections de nécrose organisée,
habituellement plus tardives survenant à partir de la fin de la première semaine jusqu’à 4
semaines après le début de la PA ;
• suspectées devant un malade dont l’état clinique s’aggrave (apparition de nouvelles
défaillances viscérales, augmentation de la température centrale), dont les marqueurs
biologiques s’altèrent (élévation de la CRP, de la polynucléose neutrophile). La présence
(rare) de bulles d’air dans les coulées de nécrose est très évocatrice de surinfection à
germes anaérobies. Des prélèvements bactériologiques multiples (hémocultures, ECBU,
prélèvements bronchiques) doivent être faits. La surinfection de la nécrose peut être
prouvée par une ponction, généralement guidée par le scanner ou l’échographie, de la ou
des coulées de nécrose suspectes avec mise en culture sur milieu banal et aussi à la
recherche d’infections fungiques mais bien souvent le diagnostic est probabiliste.
3. Autres complications
Elles sont rares mais potentiellement létales :
• pseudo-anévrysme par érosion artérielle, qui peut se rompre soit dans un organe creux,
soit dans le péritoine ;
• rupture d’un organe creux (duodénum, côlon…) ;
• ulcération de stress chez un malade en défaillance multiviscérale ;
• fistule interne avec épanchement péritonéal, pleural riche en enzymes pancréatiques.
Chapitre 35 - Item 353 - UE 11
P. 4/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Les anomalies du système de coagulation à type de coagulation intravasculaire disséminée sont
possibles à la phase aiguë de la maladie.
Des manifestations neuro-psychiatriques (« encéphalopathie pancréatique ») se voient avec une
fréquence de 3 à 30 %, essentiellement troubles confusionnels et désorientation temporo-spatiale.
Elles doivent être distinguées des manifestations liées au sevrage alcoolique.
L’atteinte cutanée est exceptionnelle et se manifeste sous formes de tuméfactions sous-cutanées,
douloureuses, érythémateuses diffuses. Il s’agit de lésions de panniculite parfois associées à une
atteinte articulaire entrant dans le cadre d’une cyto-stéato-nécrose systémique ou maladie de
Weber-Christian.
4. Complications tardives
La complication tardive essentielle est l’apparition de pseudo-kystes qui :
• correspondent à l’organisation et la liquéfaction des foyers de nécrose ;
• compliquent 10 à 50 % des PA et apparaissent dans un délai de 5 jours à 6 semaines
(en moyenne au-delà de 4 semaines) ;
• peuvent être totalement asymptomatiques ou provoquer des douleurs.
L’évolution de ces pseudo-kystes peut se faire vers la disparition spontanée (moins de 50% des
cas) ou vers des complications : surinfection, rupture, hémorragie, compression des organes de
voisinage. Le diagnostic échographique ou tomodensitométrique en est aisé.
B- Biologie et scores clinico-biologiques de gravité
La PA peut être grave d’emblée (défaillances viscérales) ou s’aggraver secondairement, parfois
plusieurs jours ou semaines après le début. De nombreux marqueurs ou scores ont été
développés :
• le marqueur biologique simple le plus fiable pour évaluer la gravité d’une pancréatite est la
protéine C-réactive > 150 mg/L avec une valeur réelle dès le deuxième jour ;
• les scores clinico-biologiques pronostiques n’ont de réelle utilité que dans le cadre de
protocoles d’études. Leur valeur individuelle est discutable puisque globalement, ils
classent mal un patient sur cinq, soit par excès soit par défaut. Le plus connu est le score
de Ranson. Les derniers guidelines recommandent son abandon au profit du score SIRS
(cf. supra) dont la persistence au-delà de 48 heures prédit la survenue d’une défaillance
viscérale et la mortalité. Le score APACHE II est un score généraliste qui n’est utilisé que
dans un contexte de réanimation ;
• l’obésité est un facteur indépendant de risque de gravité.
C- Imagerie
L’imagerie sert d’une part au diagnostic positif mais aussi au diagnostic de gravité.
L’examen de référence pour évaluer la gravité d’une pancréatite est le scanner avec injection de
produit de contraste effectué :
• après un délai de 48–72 heures par rapport aux premiers signes (temps nécessaire pour
que les lésions se constituent et pour restituer un statut hydro-électrolytique autorisant
l’injection d’iode) ;
• en l’absence d’insuffisance rénale.
Chapitre 35 - Item 353 - UE 11
P. 5/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Il permet de visualiser :
• les coulées de nécrose extrapancréatique ;
• la nécrose de la glande elle-même (absence ± étendue de prise de contraste du
parenchyme pancréatique au temps injecté) ;
• les complications (hémorragies, fistules, perforation d’organe creux).
On peut ainsi calculer un score de gravité scanographique (CTSI), appelé également score de
Balthazar modifié qui s’étend de 0 à 10. Un stade supérieur ou égal à 4 (tableau 35.2) est associé
à un risque plus important de complications, notamment la survenue d’abcès pancréatique et de
décès (fig. 35.1 et 35.2).
Tableau 35.2
Score modifié de Balthazar ou score de gravité scanographique
Scanner Scanner avec injection
Stade A 0 pt Pas de nécrose 0 pt
Pancréas normal
Stade B 1 pt Nécrose < tiers de la 2 pts
glande
Élargissement de la
glande
Stade C 2 pts Nécrose > 1/3 et < 4 pts
1/2
Infiltration de la graisse
péripancréatique
Stade D 3 pts Nécrose > 1/2 glande 6 pts
Une coulée de
nécrose
Stade E 4 pts
Plus d’une coulée de
nécrose ou présence
de bulles au sein du
pancréas ou d’une
coulée de nécrose
Points 0–3 3 % mortalité 8 % pancréatite sévère
Points 4–6 6 % mortalité 35 % pancréatite sévère
Points 7–10 17 % mortalité 92 % pancréatite sévère
Total des 2 colonnes (maximum 10 pts).
IV. Diagnostic étiologique
La migration d’un calcul biliaire dans le cholédoque ou une consommation chronique et prolongée
d’alcool, représentent chacune environ 40 % des causes. Les 20 % restants sont dus à des
causes nombreuses et variées dont la recherche dépend du contexte (tableau 35.3).
Chapitre 35 - Item 353 - UE 11
P. 6/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Tableau 35.3
Causes fréquentes et rares des pancréatites aiguës
Causes fréquentes
– Migration d’un calcul biliaire dans la
voie biliaire principale (environ 40 % des
PA)
– Alcoolisme chronique et important
(environ 40 %)
Causes rares
– Tumeurs malignes +++ ou bénignes
du pancréas (kystiques ou solides)
– Post-opératoire
– Post-CPRE
Causes exceptionnelles
– Hypertriglycéridémie (> 10 mmol/L)
– Hypercalcémie quelle qu’en soit la
cause
– Médicamenteuses (chronologie +++)
– Infectieuses (virales, bactériennes,
mycotiques, parasitaires)
– Auto-immune
– Canalaire (pancréas divisum)
– Génétiques
Sans cause
– Idiopathique
Le diagnostic étiologique de l’origine biliaire est essentiel afin de prévenir la récidive dont le
moment et la gravité sont imprévisibles. Ce diagnostic repose sur des arguments cliniques,
biologiques et d’imagerie :
Les paramètres cliniques sont les facteurs de risque de la lithiase biliaire : âge > à 50 ans, sexe
féminin, surcharge pondérale, multiparité, antécédents familiaux de lithiase biliaire (cf. chapitre 13).
La présence d’une lithiase vésiculaire au cours d’une pancréatite aiguë permet un diagnostic de
forte présomption de l’origine biliaire. Le risque est d’autant plus important que les calculs sont de
petite taille (< 3 mm) et nombreux (4 ou plus) et que le canal cystique est large. Quatre-vingts pour
cent des calculs cholédociens sont évacués spontanément ;
Le meilleur signe biologique de migration lithiasique est la présence d’un pic
d’hypertransaminasémie très précoce et très transitoire (< 48 heures). Ce pic est parfois important
(jusqu’à 50 fois la limite normale supérieure) et prédomine sur les ASAT dans les 24 premières
heures puis sur les ALAT au-delà de 24 heures après le début des douleurs. L’élévation de la
Chapitre 35 - Item 353 - UE 11
P. 7/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
bilirubine totale (> 40 μmol/L) traduit généralement le blocage d’un calcul dans l’ampoule de Vater
;
La mise en évidence d’une origine biliaire par imagerie doit s’envisager en urgence, pour faire le
diagnostic étiologique et traiter une éventuelle lithiase enclavée dans l’ampoule. L’échographie est
un examen rapide et efficace pour mettre en évidence une lithiase vésiculaire ou une dilatation de
la voie biliaire principale. Elle doit être faite systématiquement dans les 48 premières heures. Le
scanner a une mauvaise sensibilité pour le diagnostic de lithiase biliaire. En cas de doute, une
écho-endoscopie ou une bili-IRM peuvent être envisagées (fig. 35.4 et 35.5).
________________________________________________________________________________
Fig. 35.5
Cholangio-pancréato-IRM : calcul de la voie biliaire principale (grosse flèche).
L’examen montre aussi la partie distale du canal pancréatique principal (petite flèche).
Fig. 35.4
Lithiase de la voie biliaire principale (VBP) : écho-endoscopie (deux calculs de 3 mm : flèche noire).
L’écho-endoscope est marqué par une tête de flèche.
La pancréatite aiguë alcoolique correspond dans la très grande majorité des cas (> 90 %) à une
poussée inaugurale de pancréatite chronique calcifiante (cf. chapitre 17). Lors des premières
poussées de PA alcoolique, les signes de pancréatite chronique sont habituellement absents
(calcifications pancréatiques, irrégularité des canaux pancréatiques) car ils apparaissent après
plusieurs mois ou années d’évolution. L’interrogatoire (ni stigmatisant ni paternaliste), le contexte
(homme, âge proche de 40 ans), la recherche d’autres signes d’imprégnation alcoolique (VGM, γ-
GT, autre maladie alcoolique, etc.) orientent vers ce diagnostic. Pour retenir cette cause, il faut un
alcoolisme prolongé (généralement > 10 années) et important (> 10 verres d’alcool par jour).
Autres causes plus rares (< 20 %) :
• origine tumorale : il peut s’agir d’un adéno-carcinome comprimant le canal pancréatique
principal ou d’une tumeur bénigne plus rare comme la tumeur intracanalaire papillaire
mucineuse pancréatique (TIPMP). Le scanner et surtout l’IRM peuvent mettre en évidence
des dilatations des canaux pancréatiques ;
• l’hypertriglycéridémie peut engendrer des crises de pancréatite aiguë. Les
hyperlipoprotéinémies de type I ou V se compliquent de pancréatite aiguë dans 30 % des
cas. On considère qu’un taux > 10 mmol/L est nécessaire pour attribuer une pancréatite
aiguë à une hypertriglycéridémie ;
• l’hypercalcémie (quelle qu’en soit la cause), cause rare de pancréatite aiguë (1 %). La
pancréatite aiguë complique 5 à 10 % des hyperparathyroïdies et sa pathogénie n’est pas
encore clairement reconnue ;
• origine médicamenteuse de certaines pancréatites mais dans bien des cas, l’imputabilité
est difficile à affirmer. La chronologie des faits par prise médicamenteuse par rapport à la
PA doit être soigneusement reconstituée. Parmi les médicaments incriminés, on peut citer
l’azathioprine et la 6-mercaptopurine, le chlorothiazide et le furosémide, les tétracyclines,
les œstrogènes, l’acide valproïque, la cimétidine, la méthyl-dopa. Il est surtout important de
faire le diagnostic de PA de façon rigoureuse et de ne pas considérer comme des PA une
simple élévation de la lipasémie sans autre symptôme. Il ne faut doser la lipasémie qu’en
cas de douleurs évocatrices de PA et non pas systématiquement sous prétexte qu’un
médicament pancréato-toxique a été prescrit ;
Chapitre 35 - Item 353 - UE 11
P. 8/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
• les pancréatites aiguës infectieuses se rencontrent principalement au cours d’infection
ourlienne, de cytomégalovirose en particulier dans le cadre d’infection à VIH, d’hépatite B,
d’entérovirose (Echovirus et coxsackie). Les pancréatites bactériennes ou mycotiques sont
rares. Les parasitoses de type ascaridiose, distomatose, ou hydatidose peuvent entraîner
des pancréatites aiguës au cours de la migration des larves à travers le sphincter d’Oddi ;
• les pancréatites post-opératoires se voient essentiellement après chirurgie biliaire ou
gastrique. On y assimile les pancréatites aiguës secondaires à une cholangio-
pancréatographie rétrograde endoscopique, observées dans environ 5 % des cas. Les
pancréatites aiguës post-traumatiques correspondent le plus souvent à des traumatismes
fermés au cours d’accident d’automobile ou de deux roues par écrasement de l’isthme
pancréatique sur l’axe rachidien.
Il existe de nombreuses autres causes, encore plus rares : pancréatite auto-immune (pouvant
s’intégrer dans une maladie systémique à IgG4 ou être associée à une maladie inflammatoire de
l’intestin, maladie de Crohn ou recto-colite hémorragique).
Les pancréatites génétiques sont à l’origine de pancréatites récidivantes dès l’enfance et peuvent
mettre en cause différents gènes dont le gène CFTR incriminé dans la mucoviscidose.
Le pancréas divisum constitue peut-être une cause de pancréatite aiguë récurrente bien que ce
fait soit discuté. Sa fréquence dans la population générale est d’environ 7 % mais elle peut aller
jusqu’à 23 % des cas de pancréatite aiguë.
Dans 10 à 20 % des cas environ, la pancréatite aiguë reste sans cause et est appelée
idiopathique.
La recherche des autres causes citées précédemment ne revêt aucun caractère urgent puisqu’il
n’y a pas de traitement spécifique en dehors de l’hypertriglycéridémie et de l’hypercalcémie
(tableau 35.4).
Tableau 35.4
Orientation diagnostique devant une pancréatite aiguë
Diagnostic positif
Douleur
Élévation lipase > 3 N
– Score de Glasgow (ou Ranson)
– Scanner avec injection (48 heures) si
score Glasgow ou Ranson > 3
Origine biliaire :
– femme, surpoids
– transaminases (ALAT)
– échographie abdominale : lithiase
vésiculaire
Origine alcoolique :
– homme jeune (40 ans)
– alcool 100 g/j
Chapitre 35 - Item 353 - UE 11
P. 9/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Origine métabolique :
– hypertriglycéridémie 10 mmol/L
– hypercalcémie
Contexte :
– médicamenteux
– infectieux (viral)
– dysimmunitaire
– post-CPRE
– rare : tumeurs
– génétique
V. Diagnostic différentiel
Face à de violentes douleurs épigastriques éventuellement accompagnées de signes de choc il
faut aussi évoquer :
• un ulcère perforé (antécédents de maladie ulcéreuse, début très brutal, présence d’un
pneumopéritoine) ;
• un infarctus du mésentère (antécédents vasculaires, tableau rapidement sévère, signes
tomodensitométriques) ;
• une péritonite biliaire ;
• un infarctus du myocarde surtout dans sa forme inférieure ;
• une rupture d’anévrisme de l’aorte abdominale.
VI. Principe de traitement
Il n’existe pas de traitement spécifique des pancréatites aiguës. Le traitement est symptomatique,
adapté à la gravité mais peut dans certains cas (origine biliaire ou métabolique) comporter une part
étiologique.
Les principes thérapeutiques sont très différents selon qu’il s’agit d’une PA bénigne ou sévère.
A- Pancréatite aiguë bénigne
Le traitement se limite à l’hospitalisation en unité simple :
• mise à jeun stricte ;
• perfusion abondante de solutés hydro-électrolytiques afin de maintenir un équilibre correct ;
• antalgiques de niveau adapté (y compris si nécessaire, des morphiniques) et en quantité
suffisante pour soulager la douleur.
Chapitre 35 - Item 353 - UE 11
P. 10/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Une sonde naso-gastrique d’aspiration ne sera mise en place qu’en cas de vomissements
importants et incoercibles, ce qui est exceptionnel dans ce cadre.
Une surveillance quotidienne sera instaurée afin de vérifier l’absence d’évolution vers une forme
plus sévère.
Une réalimentation orale classique sera reprise après disparition des douleurs, des vomissements
et reprise du transit. Ceci survient généralement dans les 10 jours suivant le début des
symptômes. Le bilan étiologique sera fait en parallèle et les mesures adaptées seront prises.
B- Pancréatite aiguë sévère
L’hospitalisation en unité de soins continus si le malade est à risque d’évolution sévère (terrain,
CRP > 150 mg/L, SIRS persistant) ou en réanimation (en présence de défaillances viscérales)
s’impose :
• mise à jeun stricte ;
• antalgiques ;
• pose d’une sonde naso-gastrique d’aspiration (seulement en cas de vomissements) ;
• pose d’un cathéter central souvent nécessaire à la fois pour perfuser des solutés hydro-
électrolytiques en quantité suffisante et maintenir une fonction rénale et une pression
veineuse correctes.
En cas de défaillance viscérale, des inhibiteurs de la pompe à protons seront prescrits pour
prévenir les ulcérations de stress.
Il n’y a pas d’indication de mettre en place une antibiothérapie préventive de l’infection de la
nécrose.
Une nutrition artificielle doit être mise en place en raison de la durée prévisible du jeûne et de la
situation de stress métabolique majeur. Si l’iléus réflexe n’est pas au premier plan, la nutrition doit
être mise en place le plus tôt possible par voie entérale (et non pas parentérale). La voie entérale
diminue le risque de translocation bactérienne et donc d’infection de nécrose. La nutrition entérale
nécessite la mise en place d’une sonde naso-gastrique d’alimentation (différente des sondes
d’aspiration gastrique).
Les défaillances viscérales seront traitées selon les modalités habituelles dont vous trouverez les
fondements dans les traités de réanimation. Il n’y a aucun traitement spécifique de la pancréatite
aiguë.
La surveillance sera renforcée : clinique pluriquotidienne ; biologique : créatinine, SpO2,
hémogramme quotidien, CRP bihebdomadaire ; radiologique : TDM tous les 10 à 15 jours.
C- Traitement de la cause
Celle-ci doit être cherchée dès la prise en charge initiale.
Un alcoolisme chronique nécessite la recherche de toutes les autres complications de l’alcoolisme
et du tabagisme (souvent associé) et la prévention du syndrome de sevrage. La prise en charge
par un addictologue sera mise en place précocement.
En cas de pancréatite aiguë biliaire, le traitement de la lithiase biliaire est essentiel pour prévenir
une récidive de gravité imprévisible. En cas de pancréatite bénigne, une cholécystectomie avec
exploration pré- ou peropératoire de la voie biliaire principale sera effectuée si possible au cours de
la même hospitalisation et sans délai. En cas d’angiocholite associée à la pancréatite, une
sphinctérotomie endoscopique en urgence est indiquée.
Chapitre 35 - Item 353 - UE 11
P. 11/12
ABREGE D’HEPATO-GASTRO-ENTEROLOGIE ET DE CHIRURGIE DIGESTIVE
3ème édition - Partie « Connaissances » - © par la CDU-HGE - Editions Elsevier-Masson - Septembre 2015
Toute reproduction ou traduction de l’ouvrage est interdite sans l’accord préalable de l’éditeur et de la CDU-HGE.
Les causes tumorales, métaboliques, etc. nécessitent des traitements spécifiques adaptés.
POINTS CLEFS
• La pancréatite aiguë est une inflammation aiguë du pancréas.
• Sa gravité est variée (80 % de forme bénigne) en fonction de l’existence et de
l’extension de la nécrose (pronostic vital parfois engagé).
• Le diagnostic repose sur le dosage de la lipasémie (> 3 N) associé à une douleur
typique.
• Le scanner est essentiel au diagnostic positif en cas de doute mais il sert surtout à
l’évaluation de la gravité.
• La gravité d’une pancréatite s’évalue sur des marqueurs et scores clinico-biologiques
et scanographiques.
• Les deux principales causes sont la migration d’un calcul biliaire dans le cholédoque et
l’alcoolisme important et prolongé.
• Les complications sont les défaillances viscérales et l’infection de la nécrose.
• Une pancréatite aiguë peut nécessiter une hospitalisation en réanimation.
• Le traitement repose sur la prise en charge des éventuelles défaillances viscérales et
sur le drainage d’un foyer de nécrose infecté associé à une antibiothérapie.
• La recherche et le traitement de la cause sont essentiels.
Chapitre 35 - Item 353 - UE 11
P. 12/12
Vous aimerez peut-être aussi
- 3-Pancreatites Aigues (No Official)Document16 pages3-Pancreatites Aigues (No Official)Farah B. BtoushPas encore d'évaluation
- Abrege-hge-CD 2015 Chap33 Item351 Ue11 Appendicite de L'enfant Et de L'adulteDocument10 pagesAbrege-hge-CD 2015 Chap33 Item351 Ue11 Appendicite de L'enfant Et de L'adultewooden latexPas encore d'évaluation
- Pneumonies Communautaires 2010dfDocument12 pagesPneumonies Communautaires 2010dfCastraPas encore d'évaluation
- 42.pancreatite Aiguë Dcem 2Document11 pages42.pancreatite Aiguë Dcem 2Souley Salah Abdoul LatifPas encore d'évaluation
- #Pancréatite AigueDocument14 pages#Pancréatite AigueKhawla RamyPas encore d'évaluation
- 263 Poly MyasthenieDocument8 pages263 Poly MyasthenieMatthew LeoPas encore d'évaluation
- Laryngites Aiguës de L'adulteDocument4 pagesLaryngites Aiguës de L'adulteadelmiringui2Pas encore d'évaluation
- Abrege-hge-CD 2015 Chap17 Item278 Ue8 Pancréatite ChroniqueDocument9 pagesAbrege-hge-CD 2015 Chap17 Item278 Ue8 Pancréatite Chroniquewooden latexPas encore d'évaluation
- Leconimprim PDFDocument5 pagesLeconimprim PDFBouhlal MounaPas encore d'évaluation
- Abdomens Aigus ChirurgicauxDocument25 pagesAbdomens Aigus ChirurgicauxKatshuva Guy Heritier100% (1)
- Pancreatites Aigues GravesDocument16 pagesPancreatites Aigues Graveskheira SaketPas encore d'évaluation
- Dyspepsie 2010dfDocument14 pagesDyspepsie 2010dfmarc daouPas encore d'évaluation
- Pathologie PancréatiqueDocument11 pagesPathologie PancréatiquePurdey CariauxPas encore d'évaluation
- Pancreatite AigueDocument17 pagesPancreatite AigueMerieme SafaaPas encore d'évaluation
- Pancrétite Aiguemerzouk 3Document6 pagesPancrétite Aiguemerzouk 3Amir BoudiafPas encore d'évaluation
- Prise en Charge de La DiverticuliteDocument2 pagesPrise en Charge de La DiverticuliteRadhwen Zarg el ayounPas encore d'évaluation
- Abrege-hge-CD 2015 Chap13 Item274 Ue8 Lithiase Biliaire Et ComplicationsDocument8 pagesAbrege-hge-CD 2015 Chap13 Item274 Ue8 Lithiase Biliaire Et Complicationswooden latexPas encore d'évaluation
- Le Manuel Du Généraliste - Endocrinologie-MétabolismeDocument224 pagesLe Manuel Du Généraliste - Endocrinologie-MétabolismeMf Pil100% (3)
- Powerpoint ArtsDocument232 pagesPowerpoint Artsangerodrigue faveur NananPas encore d'évaluation
- Abcès Non Parasitaires Du Foie. Diagnostic Et Conduite À TenirDocument9 pagesAbcès Non Parasitaires Du Foie. Diagnostic Et Conduite À Tenir128551986Pas encore d'évaluation
- Choc Anaphylactique: PR Souheil ElatrousDocument70 pagesChoc Anaphylactique: PR Souheil ElatrousAmine WlPas encore d'évaluation
- Syndrome de Zollinger Ellison, CorrigéDocument39 pagesSyndrome de Zollinger Ellison, Corrigéseed foryouPas encore d'évaluation
- Insuffisance Hepatique Aigue-2Document13 pagesInsuffisance Hepatique Aigue-2Asmae OuissadenPas encore d'évaluation
- Actualité Pancreatite AigueDocument7 pagesActualité Pancreatite Aiguesmido3Pas encore d'évaluation
- Abrege-Hge-Cd - 2015 - Chap24 - Item285 - Ue8 - Pathologie HémorroïdaireDocument11 pagesAbrege-Hge-Cd - 2015 - Chap24 - Item285 - Ue8 - Pathologie Hémorroïdairewooden latexPas encore d'évaluation
- Infections Des Voies BiliairesDocument6 pagesInfections Des Voies BiliairesMahefa Serge RakotozafyPas encore d'évaluation
- Peritonites Les Premieres Heures Sigismond Lasocki AngersDocument20 pagesPeritonites Les Premieres Heures Sigismond Lasocki AngersFayad BouraimaPas encore d'évaluation
- Infections de La MainDocument37 pagesInfections de La MainInstitut Universitaire Locomoteur et du Sport du CHU de NicePas encore d'évaluation
- Pathologie Chirurgicale-1Document177 pagesPathologie Chirurgicale-1ZOUHAIR KADDIOUIPas encore d'évaluation
- Urgence Vasculaire AortiqueDocument8 pagesUrgence Vasculaire AortiqueAyoub GentPas encore d'évaluation
- Ulcère GastroduodénalDocument66 pagesUlcère Gastroduodénalsabiou amadouPas encore d'évaluation
- Abrege-hge-CD 2015 Chap34 Item352 Ue11 Péritonite Aiguë Chez L'enfant Et L'adulteDocument8 pagesAbrege-hge-CD 2015 Chap34 Item352 Ue11 Péritonite Aiguë Chez L'enfant Et L'adultewooden latexPas encore d'évaluation
- Abrege-Hge-Cd - 2015 - Chap18 - Item279 - Ue8 - Maladies Inflammatoires Chroniques de L'intestin Chez L'adulte Et L'enfantDocument9 pagesAbrege-Hge-Cd - 2015 - Chap18 - Item279 - Ue8 - Maladies Inflammatoires Chroniques de L'intestin Chez L'adulte Et L'enfantwooden latexPas encore d'évaluation
- AngineDocument4 pagesAngineDoaa RialiPas encore d'évaluation
- Abdomen Douloureux - Cas Cliniques en Urg 13Document2 pagesAbdomen Douloureux - Cas Cliniques en Urg 13Mouhamad MoussaPas encore d'évaluation
- Cours Les Urgences Chirurgicales PDFDocument45 pagesCours Les Urgences Chirurgicales PDFDiyenikini Parfait OlivierPas encore d'évaluation
- La Cholecystite Aigue Lithiasique Diagnostic Criteres de Gravite TraitementDocument12 pagesLa Cholecystite Aigue Lithiasique Diagnostic Criteres de Gravite TraitementAassi Bin GrounPas encore d'évaluation
- Choc Et Pancreatite AigueDocument39 pagesChoc Et Pancreatite AiguePauline SeignéPas encore d'évaluation
- Pancréatite AiguëDocument17 pagesPancréatite AiguëSihem SihemounettePas encore d'évaluation
- Pancreatite AigueDocument29 pagesPancreatite AigueWafameh MehPas encore d'évaluation
- 5 Arthrites MicrocristallinesDocument4 pages5 Arthrites MicrocristallinesTikouk TaoufikPas encore d'évaluation
- COGANDocument31 pagesCOGANqjhstore100% (1)
- Uretrites 2010dfDocument6 pagesUretrites 2010dfWollPas encore d'évaluation
- Appendicite AiguëDocument22 pagesAppendicite AiguëBMA-medecine100% (6)
- Les Ulceres Gastro-Duodenaux Et Leurs ComplicationsDocument32 pagesLes Ulceres Gastro-Duodenaux Et Leurs ComplicationsBertrand EssobiyouPas encore d'évaluation
- Ulcére Gastro-DuodénalDocument5 pagesUlcére Gastro-DuodénalMirou BenPas encore d'évaluation
- Crise Convulsive de L'adulteDocument6 pagesCrise Convulsive de L'adulteMahefa Serge RakotozafyPas encore d'évaluation
- Le Reflux Gastro-Oesophagien PDFDocument5 pagesLe Reflux Gastro-Oesophagien PDFBMA-medecinePas encore d'évaluation
- Fiches Urgence: Dochead Sous-DocheadDocument3 pagesFiches Urgence: Dochead Sous-Docheadfannyenyegue92Pas encore d'évaluation
- RCUHDocument3 pagesRCUHYasser SebtiPas encore d'évaluation
- Guillain Barré PDFDocument6 pagesGuillain Barré PDFioana darkPas encore d'évaluation
- Syndrome de Mallory WeissDocument26 pagesSyndrome de Mallory WeissSalomon JosephPas encore d'évaluation
- Abrege-Hge-Cd - 2015 - Chap23 - Item284 - Ue8 Diverticulose Colique Et Diverticulite Aiguë Du SigmoïdeDocument7 pagesAbrege-Hge-Cd - 2015 - Chap23 - Item284 - Ue8 Diverticulose Colique Et Diverticulite Aiguë Du Sigmoïdewooden latexPas encore d'évaluation
- Cours Polyarthrite RhumatoideDocument19 pagesCours Polyarthrite RhumatoideYoussouf OuedraogoPas encore d'évaluation
- Complications Des Ulceres GastroduodenauxDocument8 pagesComplications Des Ulceres GastroduodenauxHassan ispitsPas encore d'évaluation
- Urétrite MasculineDocument6 pagesUrétrite MasculineMahefa Serge RakotozafyPas encore d'évaluation
- RMS idPAS D ISBN Pu2009-25s Sa06 Art06Document6 pagesRMS idPAS D ISBN Pu2009-25s Sa06 Art06URBAN MUSICPas encore d'évaluation
- Les coliques du cheval : diagnostic et traitementD'EverandLes coliques du cheval : diagnostic et traitementPas encore d'évaluation
- Sommaire Et Guide D’Étude – Guérison Arthrite: Votre Guide En 3 Étapes Pour Vaincre L'arthrite NaturellementD'EverandSommaire Et Guide D’Étude – Guérison Arthrite: Votre Guide En 3 Étapes Pour Vaincre L'arthrite NaturellementPas encore d'évaluation
- Paralysie 20obstetricale 20plexus 20brachialDocument58 pagesParalysie 20obstetricale 20plexus 20brachialwooden latexPas encore d'évaluation
- M.PIEDDocument5 pagesM.PIEDwooden latexPas encore d'évaluation
- Syndrome Des LogesDocument40 pagesSyndrome Des Logeswooden latexPas encore d'évaluation
- Mal de PottDocument5 pagesMal de Pottwooden latex100% (1)
- M Cuisse-BelhoulaDocument64 pagesM Cuisse-Belhoulawooden latexPas encore d'évaluation
- Hanche 1am Bouzidi 20Document3 pagesHanche 1am Bouzidi 20wooden latexPas encore d'évaluation
- LES MUSCLES DU MEMBRE PELVIEN - Final ( (BA) ) Première PartieDocument20 pagesLES MUSCLES DU MEMBRE PELVIEN - Final ( (BA) ) Première Partiewooden latexPas encore d'évaluation
- Les Anomalies Congénitales Au Canada 2013Document133 pagesLes Anomalies Congénitales Au Canada 2013wooden latexPas encore d'évaluation
- M Bassin-BelhoulaDocument43 pagesM Bassin-Belhoulawooden latexPas encore d'évaluation
- Vascularisation Artérielle Du Membre Inférieur: DR - BouzidiDocument45 pagesVascularisation Artérielle Du Membre Inférieur: DR - Bouzidiwooden latexPas encore d'évaluation
- Articulation Du GenouDocument35 pagesArticulation Du Genouwooden latexPas encore d'évaluation
- Candidoses VulvovaginalesDocument46 pagesCandidoses Vulvovaginaleswooden latexPas encore d'évaluation
- PR Belhoula-Djeroua Hayette - Laboratoire D'anatomie Générale - Faculté de Médecine de ConstantineDocument37 pagesPR Belhoula-Djeroua Hayette - Laboratoire D'anatomie Générale - Faculté de Médecine de Constantinewooden latexPas encore d'évaluation
- Oms-Prise en Charge Clinique de La Diarrhee AigueDocument8 pagesOms-Prise en Charge Clinique de La Diarrhee Aiguewooden latexPas encore d'évaluation
- MycoseDocument11 pagesMycosewooden latexPas encore d'évaluation
- Malform Ations Congenitales Du GarconDocument56 pagesMalform Ations Congenitales Du Garconwooden latexPas encore d'évaluation
- OMS-Concentrations en HB Et AnémieDocument6 pagesOMS-Concentrations en HB Et Anémiewooden latexPas encore d'évaluation
- Les Malformations Congénitales en Rhône-AlpesDocument4 pagesLes Malformations Congénitales en Rhône-Alpeswooden latexPas encore d'évaluation
- Cardiopathies CongénitalesDocument100 pagesCardiopathies Congénitaleswooden latexPas encore d'évaluation
- Les Principales Malformations Congénitales Du Cœur Chez L'enfantDocument61 pagesLes Principales Malformations Congénitales Du Cœur Chez L'enfantwooden latexPas encore d'évaluation
- Consultation Des 8 Premiers JoursDocument2 pagesConsultation Des 8 Premiers Jourswooden latexPas encore d'évaluation
- Les Reflexes Primitifs Dits ArchaiquesDocument7 pagesLes Reflexes Primitifs Dits Archaiqueswooden latexPas encore d'évaluation
- Anomalies Du DéveloppementDocument130 pagesAnomalies Du Développementwooden latexPas encore d'évaluation
- Malformations Cardiaques Causes Et CaracteristiquesDocument3 pagesMalformations Cardiaques Causes Et Caracteristiqueswooden latexPas encore d'évaluation
- Déficiences À La NaissanceDocument23 pagesDéficiences À La Naissancewooden latexPas encore d'évaluation
- Relexes ArchaiquesDocument1 pageRelexes Archaiqueswooden latexPas encore d'évaluation
- Dev Psyc Moteur AlertesDocument33 pagesDev Psyc Moteur Alerteswooden latexPas encore d'évaluation
- Atresie de L'oesophageDocument13 pagesAtresie de L'oesophagewooden latexPas encore d'évaluation
- Apport de L'imagerie Sur Les Malformations VertébromédullairesDocument53 pagesApport de L'imagerie Sur Les Malformations Vertébromédullaireswooden latexPas encore d'évaluation
- Liste 20de 20maladies 20de 20peauDocument46 pagesListe 20de 20maladies 20de 20peaubtsgiPas encore d'évaluation
- Manual Appropriate Malaria Treatment Facilitators FrenchDocument75 pagesManual Appropriate Malaria Treatment Facilitators Frenchchelcy kezetminPas encore d'évaluation
- Rivotril FRDocument3 pagesRivotril FRToutorello ToutoryouPas encore d'évaluation
- Ca2+ OCPCDocument2 pagesCa2+ OCPCSouad DahmaPas encore d'évaluation
- La Microsomie Craniofaciale Élaboration D - Un Outil Numérique D - Information Et de Prévention À Destination Des Familles. - Mémoire 2.0Document109 pagesLa Microsomie Craniofaciale Élaboration D - Un Outil Numérique D - Information Et de Prévention À Destination Des Familles. - Mémoire 2.0Monde De CharlottePas encore d'évaluation
- Sarcome Retroperitoneal These D' Achraf-1Document89 pagesSarcome Retroperitoneal These D' Achraf-1Révérien NdayirorerePas encore d'évaluation
- Anatomie Judo 1degre PDFDocument38 pagesAnatomie Judo 1degre PDFdoctor_atefPas encore d'évaluation
- 3 - Anatomie de La Fosse NasaleDocument28 pages3 - Anatomie de La Fosse Nasalehocine benganaPas encore d'évaluation
- Rhinite Chronique AllergiqueDocument13 pagesRhinite Chronique AllergiqueLoukmane AbdiPas encore d'évaluation
- Trauma Cheville PDFDocument9 pagesTrauma Cheville PDFNizar100% (1)
- Plan Cancer Algerie ZitouniDocument28 pagesPlan Cancer Algerie ZitouniSara ZerkoukPas encore d'évaluation
- Theme 1. Organisation Du Systeme Nerveux Cerebro-Spinal Des MammiferesDocument4 pagesTheme 1. Organisation Du Systeme Nerveux Cerebro-Spinal Des MammiferesFatou Diop100% (1)
- Quiz - Les CorticoidesDocument3 pagesQuiz - Les CorticoidesWafqui FZPas encore d'évaluation
- La Consultation PrenuptialDocument23 pagesLa Consultation PrenuptialSam SPas encore d'évaluation
- Occlusion Ale AigueDocument19 pagesOcclusion Ale Aigueaitsurgery4730Pas encore d'évaluation
- SadamDocument5 pagesSadamErika Justo FrigerioPas encore d'évaluation
- Catalogue PresidentDocument10 pagesCatalogue PresidentIbnattya AbdellatifPas encore d'évaluation
- SalmonellaDocument47 pagesSalmonellaTarik DamirPas encore d'évaluation
- Cirrhose IFSI 2017 PDFDocument62 pagesCirrhose IFSI 2017 PDFelaaPas encore d'évaluation
- 31) Choc Cardiogenique Et Non CardiogeniqueDocument4 pages31) Choc Cardiogenique Et Non CardiogeniqueDany AbdouPas encore d'évaluation
- 6 Gestion de L'afflux Massif Des Blessés Aux Urgences OrganiséDocument4 pages6 Gestion de L'afflux Massif Des Blessés Aux Urgences OrganiséSam BchPas encore d'évaluation
- Cours 02 Anatomie Comparée de Lappareil Digestif 2Document23 pagesCours 02 Anatomie Comparée de Lappareil Digestif 2Mar Ia100% (1)
- Gestion Du Frein Labial Maxillaire - 2Document128 pagesGestion Du Frein Labial Maxillaire - 2nessyPas encore d'évaluation
- Syllabus Microbiologie 2016Document34 pagesSyllabus Microbiologie 2016cheikh modou wadePas encore d'évaluation
- prepECN Item 105 - Surveillance Des Porteurs de Valves Et de Prothèses Cardiaques - Fiches de Préparation Aux ECN de MédecineDocument4 pagesprepECN Item 105 - Surveillance Des Porteurs de Valves Et de Prothèses Cardiaques - Fiches de Préparation Aux ECN de MédecineFitahiantsoa Razafiarison100% (1)
- RAA Et CRC. Recommandations de Bonnes Pratiques. Sept 2021 1Document62 pagesRAA Et CRC. Recommandations de Bonnes Pratiques. Sept 2021 1aya tiziPas encore d'évaluation
- Cancers Des OsDocument14 pagesCancers Des OsSerigne Sohibou Gaye100% (1)
- Chauveau 2013Document6 pagesChauveau 2013Taxo HaPas encore d'évaluation
- Syndrome de Budd ChiariDocument9 pagesSyndrome de Budd ChiariHoussou WahidPas encore d'évaluation
- Orientation Diagnostic Devant Une DyspneeDocument15 pagesOrientation Diagnostic Devant Une Dyspneeclaudia nkamPas encore d'évaluation
- Les Complications Des Hernies Hiatales:: B - Sténose PeptiqueDocument3 pagesLes Complications Des Hernies Hiatales:: B - Sténose PeptiqueBenPas encore d'évaluation