Académique Documents
Professionnel Documents
Culture Documents
Poly Naja Nizar
Transféré par
Hajar Haj KhlifaTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Poly Naja Nizar
Transféré par
Hajar Haj KhlifaDroits d'auteur :
Formats disponibles
Poly
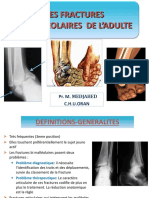
NEUROCHIRURGIE
Pr. Naja
Traumatisme du rachis Cervical
Traumatisme du rachis Dorsolombaire
Canal Lombaire Etroit
Les Sciatiques
Les Spondylodiscites
AVC Hémorragiques
Hémorragie Méningée Spontanée
Réalisé par : Nizar Kaddioui
+ Notes Omaima Slimani Neuro Chir 4ème année
TRAUMATISME DU RACHIS CERVICAL
Pathologie traumatique du rachis cervical très riche.
Variété des mécanismes physio pathologiques reflété par l’éventail des lésions.
Absence de signes cliniques spécifiques et donc recours systématique à l’imagerie.
Chez l’adulte : rachis cervical moyen et inférieur > Charnière cervico occipitale (CCO) atteinte neurologique +++
Mécanismes lésionnels : flexion, extension, compression, rotation
Lésion grave surtout si au-dessus de C4 aboutissant à une paralysie du diaphragme (par atteinte du nerf
phrénique qui né du C4) et don une asphyxie
1. Etude clinique : Traumatisme grave du Rachis cervical inférieur :
Evaluation des fonctions vitales : libération des voies aériennes supérieures
Interrogatoire
Examen du Rachis
Examen neurologique : signes de gravité
Priapisme, Rétention vésicale
Examen du crane (traumatisme cranio-rachidien)
Tétraplégie
Signes neuro-végétatifs (hyperthermie, tachy/bradycardie,..)
2. La Fracture est-elle STABLE ou INSTABLE ?
Concepts des 3 colonnes du rachis :
Colone antérieure : Ligament vertébrale commun antérieure (LVCA), partie antérieure des corps
vertébraux et des disques intersomatiques.
Colone moyenne : Ligament vertébrale commun postérieure (LVCP), moitié postérieure des corps
vertébraux et des disques intervertébraux.
Colone postérieure : arcs postérieurs des vertèbres et articulations inter apophysaires postérieures.
Fracture stable => lésion d’une seule colonne
Fracture instable => 2 ou 3 colonnes (si instable => indications de chirurgie)
Pr. Naja Neuro Chir 4ème année
3. Moyens d’explorations
Radio standard : incontournable
Buts :
Mise en évidence d’une lésion osseuse
Identifier le type de déplacement intervertébral
Appréhender les lésions disco-ligamentaires
Bilan standard : 2 à 5 incidences radiologiques
Polytraumatisé (2) : les clichés de face et de profil
Traumatisme isolé du rachis cervical (4) : face, face bouche ouverte de la CCO, profil strict et obliques
Bilan dynamique (2) :
Radio de profil en flexion et en extension forcée
Ne faire que dans un 2ème temps lorsque l’on est sur qu’il n’y a pas de gros dégâts osseux comme
une fracture instable.
Ils permettent de rechercher une entorse ou une luxation spontanément réduite mais instable et
pouvant entrainer des lésions secondaires neurologiques si elles sont méconnues.
Recherchent une inégalité des interlignes articulaires qui signe une atteinte disco ligamentaire.
Clichés simples : Face et C1-C2 BO, Profil, ¾ - ¾
TDM : Meilleur examen pour le diagnostic des lésions osseuses
Coronal et sagittal doivent être systématique
Fractures dites instables : Fracture passant par le segment moyen (pédicules, mur postérieur, isthme articulaire,
apophyse articulaires), Fracture communitive, Fracture en Tear-drop, Lésion du segment mobile (ligments :
luxation)
Bilan lésionnel : ostéo-articulaire précis, indispensable pour la CAT
IRM : Examen de référence
Explore des lésions des tissus mous (Moelle, structures disco-ligamentaires et l’espaces prévertébral)
Indication Majeure : Rachis neurologique avec dissociation radio-clinique.
Non justifier dans le rachis traumatique avec lésions osseuses et/ou médullaires dans les mesures ou la recherche
des éléments de pronostic ne modifie pas la conduite thérapeutique.
Apophyses épineuses On notera toute perte du parallélisme de ces lignes
Hauteur des corps vertébraux
Apophyses unciformes + lames
Pr. Naja Neuro Chir 4ème année
4. Signes Radiologiques élémentaires
Lésions des tissus mous pré vertébraux :
Elément d’orientation dans le traumatisme du rachis cervical
Déformation localisée : Hématome fracturaire
Déformation diffuse : œdème accompagnant une entorse
Lésions du contenant :
Lésions osseuses : surtout les fractures de l’arc postérieur qui reflètent les mécanismes
traumatiques et permettent de comprendre le traumatisme rachidien
Corps vertébral prédomine à la partie antérieure
Radiologiquement :
Une bande opaque horizontale en regard d’une plicature du mur
antérieur.
Une impaction nucléaire.
Tassement vertébral
Un tassement cunéiforme antérieur simple :
Il s'agit d'une fracture intéressant le mur antérieur d'un corps
vertébral avec respect du mur postérieur.
Le mécanisme est une flexion compression.
Un tassement global : burst fracture
Solution de continuité linéaire avec respect de l’architecture osseuse de
Trait de fracture voisinage.
Il peut intéresser le corps et l’arc postérieur
Résulte d’une force compressive perpendiculaire à la vertèbre.
Trait vertical Radio de face : augmentation de la distance inter pédiculaire (signe
indirect)
Mécanisme de traction dans un traumatisme en hyper flexion ou hyper
extension.
Trait horizontal ou Radio de face : déformation cupuliforme des pédicules. Le trait horizontal
axial peut passer inaperçu à la TDM.
Confrontation systématique RX standard / TDM : Fracture horizontale
est jusqu’à preuve du contraire synonyme d’instabilité.
Résulte de forces autres que celles agissant dans les plans verticaux ou
Trait oblique horizontaux
Traits mixtes Fracture communitive
Pr. Naja Neuro Chir 4ème année
Lésion discale entrant dans le cadre d’une atteinte grave instable du
segment mobile vertébral (capsule-disque-ligaments).
Elle associe une atteinte complète du segment mobile rachidien (véritable
trans-section antéro-postérieure) à une fracture comminutive corporéale.
Surtout, le trait semble passer par tout le système ligamentaire
postérieur et moyen puis passer par la partie antérieure du corps
vertébral détachant un morceau le plus souvent antéro- inférieur.
Avulsion marginale
C’est ainsi que les avulsions antéro supérieures accompagnent souvent
les luxations et les entorses graves : les avulsions antéro-inférieurs : les
tears drop fractures.
Les signes radiologiques comprennent tous les signes de l'instabilité
majeure : écart inter-épineux, décoaptation articulaire, subluxation,
affaissement du disque inter vertébral, comminution du corps vertébral
avec surtout un trait sagittal et le morceau corporéale antéroinférieur qui
semble tomber vers l’avant.
Traumatismes : flexion, extension-distraction, cisaillement.
Lésions disco- Instabilité durable et définitive
ligamentaires Les signes indirects : Radio standard
Les signes directs : IRM et à moindre degré TDM
L’ANTElisthésis: C’est un déplacement de type antérieur.
Traumatismes en hyper flexion,
Traumatismes mixtes en extension-compression.
Déplacements inter Le RETROlishtésis : C’est un déplacement de type postérieur
vertébraux Traumatismes en extension ou en hyper flexion
Moins toléré que l’antélisthésis (comprime rapidement le cordon
médullaire.)
Le signe pathognomonique : diastasis unco-vertébral unilatéral.
Centrale, latérale ou foraminale.
Conséquence majeure : lésion médullaire par compression directe ou par
La sténose canalaire cisaillement.
La sténose foraminale : lésion radiculaire par compression directe ou par
élongation.
L’hématome épidural se voit dans 50 % des cas sans fracture vertébrale.
Lésion épidurale Son diagnostic se fait actuellement par l’IRM
Pr. Naja Neuro Chir 4ème année
Lésions du contenu :
Lésion de la moelle : IRM +++
Œdème médullaire : lésion de bon pronostic
T1 : élargissement du cordon médullaire sans anomalie de signal
T2 : hyper signal
Hématome médullaire : pronostic défavorable.
T2 : image en cocarde : un centre en hypo signal entouré d’un halo en hyper signal.
La section médullaire : lésion rare, dans le cadre de traumatisme violent.
Le cordon médullaire apparaît interrompu sur toutes les séquences.
Lésions radiculaires :
Les avulsions radiculaires
Fréquentes au rachis cervical
Suspecter au Scanner
Lésions des enveloppes :
Le myéloscanner met en évidence une extravasation de produit de contraste hors des
espaces sous arachnoïdiens même dans le cas de petites brèches dure-mériennes.
L’IRM est moins performante
Lésions cervicales de proximité :
Dissections traumatiques des artères vertébrales.
Rupture de l’œsophage cervical pré-rachidien.
Pr. Naja Neuro Chir 4ème année
5. Classification des lésions traumatiques du Rachis cervical inférieur
Les lésions en compression
Mécanisme : composante osseuse majeure par compression et une composante disco
ligamentaire par une force fléchissante associée.
L’importance de la force compressive permet de distinguer plusieurs lésions
Tassements Plus rare au niveau cervical qu’au niveau thoracique et lombaire.
corporéaux antérieurs Souvent associés (2/3 des cas) à une autre lésion traumatique.
Isolées : stable (attesté par l’intégrité du mur postérieur à la TDM).
Mécanisme : compression axiale pure.
Siègent électivement : rachis cervical inférieur (C7).
Radio standard : plusieurs traits de fracture donnant l’aspect d’un diablo.
Fractures
communitives TDM : fragment osseux intra-canalaire à l’origine de troubles neurologiques (50
%)
Association : arc postérieur (fracture lamaire).
Pas d’atteinte des massifs articulaires (intérêt de la TDM : 2D).
C’est une lésion caractéristique des traumatismes cervicaux.
Mécanisme : compression axiale avec un rachis cervical dans une position de
flexion modérée (plongeon en eau peu profonde entraînant une lésion de C5).
La compression est responsable de lésions osseuses et la flexion des lésions
discoligamentaires.
Arrachement d’un fragment osseux antéroinférieur
Tear drop fractures +++
Un trait de fracture sagittal trans-corporéal, donnant du fait de l’association avec
l’avulsion marginale, l’image quasipathognomique de la fracture en T
reconnaissable sur la coupe TDM transversale passant par le plateau vertébral
inférieur.
Lésion du disque et du LVCP qui entraîne le recul du mur postérieur
(rétrolisthésis) : origine de la neurotoxicité présente dans 80 % des cas.
Pr. Naja Neuro Chir 4ème année
Lésions en Flexion Extension Distraction
Cause la plus fréquente : WHIPLASH INJURY (traumatisme crâniocervical)
lors d’un accident de la circulation avec une collision postérieure.
L’hyper extension brutale engendrée est suivie, généralement d’un
mouvement de flexion d’amplitude variable.
Le LVCP est intact, d’où l’absence d’instabilité disco-ligamentaire.
Radio : Eliminer une fracture osseuse ou une luxation.
Canal cervical étroit malgré l’absence de toute lésion osseuse ou
discoligamentaire compressive.
Entorse de gravité Déficit sensitivo-moteur médullaire appelé « syndrome central de la
moyenne moelle ».
Tableau clinique dû à une contusion médullaire avec une atteinte
vasculaire antérieure suite à l’hyper extension entraînant un
rétrécissement canalaire sur un canal rachidien de dimensions déjà
réduites.
Entorse grave se définissent par la présence d’une lésion du LVCP due à un mouvement force de
flexion-distraction ou d’extension-distraction autour de l’axe transversal corporéal.
Pr. Naja Neuro Chir 4ème année
Instable, elle est affirmée sur la constatation d’au moins 3 signes de
gravité.
Dans 25 % des cas, le diagnostic Radiologique est non immédiat =>
intérêt des épreuves dynamiques en flexion extension.
Associée à une autre lésion telle que la Tear Drop fractures ou la luxation
bi-articulaire.
IRM ou clichés dynamiques après fixation de la lésion présumée
principale
Entorse grave en
flexion
Moins fréquente que l’entorse grave en flexion mais d’instabilité sévère
avec des complications neurologiques importantes.
Signes radiologiques :
Un épaississement des tissus mous pré vertébraux.
Un baillement antérieur des corps vertébraux
Une clarté gazeuse inter somatique : inconstante.
Entorse grave en Une avulsion marginale antéro-supérieur « Tear-Drop inversé ».
extension
IRM: déficit neurologique, permet de bien individualiser les lésions de
l’entorse grave, en particulier l’atteinte de la colonne moyenne.
Pr. Naja Neuro Chir 4ème année
Luxation : Fracture bi articulaire : meme mécanisme que pour les entorses graves, mais la force
vulnérante prolonge son action après rupture du LVCP
Evolution d’une entorse grave négligée ou succède à un traumatisme
violent en hyper flexion.
Complications médullaires : 50 % des cas.
Diagnostic Radiologique :
De face, un écartement anormal des épineuses.
De profil, un néo-trou de conjugaison.
Luxation fracture bi Et oblique, un diastasis unco-vertébral bilatéral.
articulaire en flexion
Rare
Le diagnostic radiologique est facile quand la luxation postérieure est
complète (rachis en hyper extension anatomique).
Par contre, quand la lésion radiologique est une FSMA bilatérale, l’image
Rx est très voisine de celle de luxation fracture bi-articulaire en flexion.
Luxation fracture bi La présence de lésions faciales cutanées.
articulaire en extension La sévérité des lésions articulaires postérieures.
La présence de multiples fractures des épineuses.
L’aspect d’arrachement discal à l’IRM.
Pr. Naja Neuro Chir 4ème année
Lésions en Rotation
Les signes Radiologique de la rotation sont :
De face : déviation de l’épineuse du côté de la lésion.
De profil : antélisthésis modéré.
En oblique : baillement unco-vertébral unilatéral.
Au scanner : déviation axiale
La plus fréquente des lésions en rotation,
Mécanisme : flexion – rotation controlatérale avec une vitesse d’application élevée.
Cette lésion est facilement réductible par le simple décubitus dorsal et passe inaperçu si le
bilan est réalisé en décubitus d’où l’intérêt des clichés dynamiques.
Cliché de profil : image en bonnet d’âne (traduction radiologique d’une fracture déplacée
de l’ap articulaire supérieure).
TDM : plusieurs variétés de fr uni-articulaires:
Fracture uni articulaire Fr de l’apophyse articulaire supérieure.
(FUA) Fr de l’apophyse articulaire inférieure.
Isthmolyse cervicale traumatique.
Fr sagittale du massif articulaire.
Fr complexe
Mécanisme : hyper extension ou d’une flexion compression brutale se produisant
obligatoirement en rotation.
La caractéristique radiologique de la FSMA est l’horizontalisation du massif articulaire.
Bilan Radiologique :
Antélisthésis cervical latéralisé, le signe du massif carré pathognomonique de
FSMA
Intérêt de la TDM : les traits de fracture pédiculaire et lamaire
Intérêt de l’IRM : Apprécier l’atteinte discale
Fracture séparation du
massif articulaire
(FSMA)
Pr. Naja Neuro Chir 4ème année
C’est la plus neuro-agressive des lésions rotatoires.
Complications médullaires > radiculaires.
Mécanisme : flexion rotation controlatérale progressive.
Cliché de profil : absence de superposition des massifs articulaires.
Luxation uni articulaire TDM : signe de l’inversion facettaire
(LUA)
Pr. Naja Neuro Chir 4ème année
6. Stratégie thérapeutique
Décompression + réduction + stabilisation
Sur le lieu de l’accident :
Immobiliser le rachis par une minerve
Gestes d’urgence : arreter toute hémorragie
TTT médicale
Réa : traumatisme grave
Corticothérapie
TTT orthopédique
TTT chirurgical
Lésions instables : urgence chirurgicale
Voie antérieure : pour le rachis cervical ou compression Ant
En cas d’un BILAN INITIAL NEGATIF ET SI L’EVOLUTION EST DEFAVORABLE :
Bilan dynamique est proposé après un délai de 7 à 10 jours du traumatisme.
En cas de TRAUMATISME CERVICAL MINEUR SANS TROUBLE NEUROLOGIQUE :
Face, profil, les deux ¾ et la face « bouche ouverte » de la charnière cervico-occipitale.
Il sera complété, en cas de lésions ostéo-articulaire, par une exploration TDM volumique.
En cas de TRAUMATISME CERVICAL AVEC TROUBLE NEUROLOGIQUE :
Bilan radiologique initial sera également complété en cas d’anomalie ostéoarticulaire, par
une exploration scannographique.
Par contre s’il est négatif, on réalisera une IRM ou à défaut un myéloscanner
En cas de POLY TRAUMATISME AVEC COMA :
Un scanner hélicoïdal systématique du rachis cervical est d’emblée préconisé en même
temps que la TDM cérébrale.
Si le polytraumatisé est confus ou si l’examen clinique est non fiable : bilan standard => s’il
met en évidence des lésions ostéo-articulaires => TDM polytraumatisé est conscient sans
signe d’appel cervical => pas de bilan radiologique cervical.
Pr. Naja Neuro Chir 4ème année
Cas Cliniques 1
Un patient âgé de 30 ans admis aux urgences pour impotence fonctionnelle des 4 membres.
L’examen clinique révèle une tétraplégie, une détresse respiratoire avec respiration abdominale. Le
bilan Radiologique cervical standard fait au préalable a montré une luxation C4-C5. Que préconiser
pour ce patient ?
Immobilisation par une minerve cervicale
Hospitalisation en Réa
IRM cervicale
Cas Cliniques 2
Un patient âgé de 30 ans admis aux urgences pour un torticolis et cervicalgies post traumatiques.
L’interne de garde qui a vu ce patient a réaliser des radios du rachis cervical de face et de profil. Ces
dernières ont révélé un décalage au niveau C5-C6. A cette étape quelle est la CAT ?
Mettre une minerve cervicale au patient
Confier le patient au neurochirurgien de garde
L’examen clinique du patient a révélé une tétraparésie, il faut alors réaliser...
Une IRM cervicale
Le TTT préconisé pour ce patient est...
Corticothérapie complémentaire au TTT chirurgicale
Traction transcraniène avant le TTT chirurgicale
QCM 1
Traumatisme cervical par plongeon :
Est un traumatisme à point d’impact cranien (vertex cranien)
Qui survient après plongeon dans l’eau peu profonde
Qui engage le pronostic vital
Peut se manifester par paraplégie flasque, respiration abdominale, tétraplégie, diplégie
brachiale, priapisme, hypersignal intramédullaire
IRM est l’examen de choix à réaliser devant un traumatisme cervical avec tétraplégie
QCM 2
Fractures bénignes du Rachis
Fractures des apophyses épineuses
Fractures des apophyses transverses
Fractures isolées des lames
Pr. Naja Neuro Chir 4ème année
QCM 3
Eléments de stabilité du Rachis, le Segment vertébral moyen comprend
Pédicules
Apophyses articulaires
Mur postérieur du corps vertébral
QCM 4
Traumatisme du rachis considéré instable s’il y a 2 lésions
Lésions segment mobile rachidien
Lésion segment vertébrale moyen
QCM 5
Fractures nécessitant in TTT orthopédique
Epineuses
Lames
Pr. Naja Neuro Chir 4ème année
TRAUMATISME DU RACHIS DORSO LOMBAIRE
Lésions sévères des blessés, pouvant compromettre :
× Le pronostic fonctionnel
× Parfois le pronostic vital
Ces lésions sont dominées par des lésions neurologiques.
Lésions traumatiques de T1 à L5 sont classées en 3 groupes
A ce niveau, les complications neurologiques s’intègrent dans un tableau
de poly traumatisme (cage thoracique, crâne…), posant ainsi des
Fractures thoraciques problèmes d’indications très particuliers ;
hautes (T1 à T10)
Par contre le TTT de l’atteinte vertébrale obéit aux mêmes principes que
ceux du rachis sous-jacent.
Charnière dorso-lombaire est fréquemment concernée, son atteinte
Fractures thoraco- soulève deux problèmes :
lombaires (T11 à L2) × Mécanique : exigence d’une bonne réduction
× Neurologique : le cône terminal est plus fragile et moins libre que
le fourreau dural sous-jacent (queue de cheval)
Les lésions de L2 associent toutes les difficultés thérapeutiques et les
atteintes du cône sont nombreuses.
Fractures lombaires
basses (L2 à L5) Les fractures lombaires inférieures (L3, L4, L5) sont caractérisées par leur
relative rareté, la difficulté de les traiter de façon tout à fait satisfaisante
et le pronostic généralement très bons de leurs atteintes neurologiques.
Les classifications doivent préciser :
L’instabilité immédiate et secondaire de la lésion
Le risque évolutif et donc les indications thérapeutiques
Le bilan comporte : radiographies simples, TDM, IRM
Rachis Dorsal : 12 vertèbres
Rachis Lombaire : 5 vertèbres
SMV : Segment Moyen Vertébral
SMR : Segment Mobile Rachidien
Pr. Naja Neuro Chir 4ème année
Concept des 3 colonnes
1. Mécanismes
L’analyse radiologique doit permettre de classer une lésion traumatique et de préciser :
Le degré d’instabilité
Le risque évolutif
Les possibilités thérapeutiques orthopédiques et chirurgicales.
La TDM permet une meilleure exploration de l’arc vertébral postérieur et les fractures du corps.
L’IRM permet l’étude des ligaments et du disque.
Les 4 mécanismes lésionnels élémentaires : compression pure, compression distraction, distraction
pure et translation (le plus neuro agressif).
2. Classifications
Watson Jones
Tassements corporaux simples : compression
Tassement + distraction des ligaments postérieurs
Fractures ; luxations
Denis : faible valeur pronostique
Type I : fracture en compression (antérieure ou latérale).
La colonne moyenne reste intacte et va agir comme une charnière
Type II : Burst fracture (5 sous-groupes).
Elles résultent d’une compression axiale sur le corps vertébral entrainant une atteinte à la
fois des colonnes antérieures et moyenne
Pr. Naja Neuro Chir 4ème année
Type III : Seat belt fracture par distraction.
Elles sont représentées par une atteinte à la fois de la colonne postérieure et de la colonne
moyenne
Type IV : Fracture dislocations.
Le fait caractéristique de ces fractures-dislocation est que les trois colonnes sont atteintes
sous des forces de compression, de tension, de rotation ou de cisaillement (type IV)
Laulan
Basée sur l’analyse de la hauteur du mur antérieure (HMA) et postérieure (HMP), sur la
radiographie de profil :
Si compression-distraction : HMA ↓ HMP normal ou ↑
Si compression pure : HMA↓ HMP↓
Si distraction pure : HMA normal HMP normal ou ↑
Magerl +++
Type A : lésion par compression de la colonne antérieure
A1 : fractures par tassement
A2 : fractures par séparation
A3 : fractures comminutives ou Burst-fractures
Type B : lésion de la colonne antérieure et des deux colonnes postérieures avec distraction
des éléments antérieurs ou postérieurs
B1 : lésions avec flexion-distraction postérieure à prédominance ligamentaire
B2 : lésions avec flexion-distraction postérieure à prédominance osseuse
B3 : lésion par hyperextension et cisaillement à travers le disque
Type C : lésion rotatoire des trois colonnes
C1 : lésion de type A avec composante rotatoire
C2 : lésion de type B avec composante rotatoire
C3 : fracture à trait oblique et cisaillement rotatoire
Pr. Naja Neuro Chir 4ème année
Vaccaro
Classification nouvelle qui insiste à nouveau sur l’importance de l’intégrité ou non des
éléments ligamentaires postérieurs (postérieur tension band).
Bien explorés par l’IRM, il est proposé un score de sévérité (TLICS) dépendant de 03 critères
Morphologie de la lésion corporéale (sur radiographies simples, TDM et IRM) : la lésion
corporéale peut se faire en :
Compression (1 ou 2 points (s’il y’a communition)
Translation (3 points)
Distraction (4 points)
Intégrité ou non des ligaments postérieurs : les ligaments postérieurs sont :
Intacts (0 points)
Suspects (2 points)
Rompus (3 points)
Etat neurologique :
Normal (0 points)
Lésion radiculaire (2 points) ou médullaire incomplète (2 points)
Médullaire complète (3 points)
Si total < 3 TTT orthopédique
Si total > 5 TTT chirurgical
Classification assez simple mais désavantage récente et donc peu évaluée et l’obligation de
l’IRM
Actuellement pour la majorité des auteurs : la classification de Magerl plus complète et plus
intéressante en termes de gravité et de décision thérapeutique
Pr. Naja Neuro Chir 4ème année
3. Bilan clinique
Sur les lieux de l’accident : deux problèmes :
Savoir évoquer une lésion rachidienne, la suspecter sur les données cliniques, voir à partir
du mécanisme lésionnel
Savoir apprécier en urgence la gravité potentielle d’une lésion rachidienne ou le risque de
complication neurologique secondaire est possible et grave
Examen initial : dépistage de la lésion rachidienne, transport :
Les lésions rachidiennes sont fréquentes lors d’accident de la circulation, accident de la voie
publique, chute d’un lieu élevé.
Les lésions multiples associées peuvent alors masquer l’atteinte de la colonne vertébrale
(polyfracturé-polytraumatisé)
Examen clinique :
Patient est conscient : mécanisme lésionnel, douleur (principal signe), palpation du rachis
(mobilité anormale d’une épineuse, cyphose locale)
La suspicion d’une lésion du rachis impose deux attitudes :
Pas de manipulation de façon inconsidérée du rachis
Examen neurologique rapide pour dépister les signes d’une complication
neurologique (paresthésie des membres inférieurs, notion d’engourdissement ou de
difficulté de mobilisation, étude rapide de sensibilité et de motricité).
Parfois, l’examen initial justifie une mise en route de réanimation respiratoire et
hémodynamique adaptée
Transport du blessé : lors du transport, il faut observer les mêmes précautions qu’une
atteinte neurologique soit manifeste ou non
Examen en centre spécialisé :
L’examen reprend les éléments déjà cités (mécanisme, douleurs, signes neurologiques,
recherche de lésions associées)
Examen neurologique : il est soigneux et conduit de façon systématique et consigné par écrit
pour servir de base de référence évolutive. Il a pour objectif de rechercher une atteinte
neurologique et de préciser le niveau moteur et sensitif de la lésion et son caractére complet
ou incomplet
Étude de la motricité/sensibilité : score d’ASIA (American Spinal Injury Assocation)
L’examen du périnée est une étape essentielle avec étude de la motricité et la sensibilité du
sphincter anal et vésical. Cet examen impose la recherche du reflexe bulbo-caverneux et
clitorido-anal.
Recherche des signes pyramidaux : leur existence signe une souffrance médullaire qui
associe reflexes vifs diffusés, poly-cinétiques, trépidation épileptoïde de la rotule, signe de
Babinski.
Pr. Naja Neuro Chir 4ème année
× 0 Paralysie totale.
× 1 Contraction palpable ou visible.
× 2 Mouvement actif sans pesanteur.
× 3 Mouvement actif avec pesanteur.
× 4 Mouvement actif contre légère résistance.
× 5 Mouvement actif contre résistance complète.
× Non évaluable.
× Flexion de la hanche L2
× Extension du genou L3
× Flexion dorsale du pied L4
× Extension du gros orteil L5
× Flexion plantaire S1
× 0 Anesthésie.
× 1 Hypo ou hyperesthésie.
× 2 Sensibilité normale
L’étude précise de la sensibilité, motricité, et des réflexes en sous lésionnel permet de
classer l’atteinte neurologique selon l’échelle de Frankel +++++
A. Atteinte neurologique complète.
Aucune fonction motrice ou sensorielle n'est conservée en sous lésionnel, en
particulier dans les segments S4-S5.
B. Atteinte neurologique incomplète.
Seule la fonction sensorielle est conservée au-dessous du niveau neurologique,
parfois dans les segments sacrés S4-S5.
C. Atteinte neurologique incomplète.
La fonction motrice est conservée en-dessous du niveau neurologique et la majorité
des muscles clés en dessous de ce niveau ont un score moteur inférieur à 3.
D. Atteinte neurologique incomplète.
La fonction motrice est conservée en dessous du niveau neurologique et la majorité
des muscles clés ont un score moteur égal ou supérieur à 3.
E. Les fonctions sensorielles et motrices sont normales.
Pr. Naja Neuro Chir 4ème année
4. Bilan Radiologique
Radiographie
Un examen clinique normal ne justifie en aucun cas l’inutilité du bilan radiologique.
Dans ce cadre, il faut souligner l’intérêt irremplaçable de l’exploration radiologique classique
du rachis.
Elle a le double intérêt :
Un premier bilan global
Surtout de reconnaitre une éventuelle luxation antéro-postérieure qui sera
beaucoup mieux étudiée qu’en scanner
Mesure la cyphose vertébrale (CV) : angle entre les tangentes aux plateaux vertébraux
supérieur et inférieur de la vertèbre tassée
Mesure de la cyphose locale (CL) : définie comme comprenant la vertèbre lésée et les deux
segments mobiles intervertébraux sus et sousjacent à cette vertèbre, et plus importante à
considérer.
Mesure de la cyphose régionale (CR) : angle entre le plateau supérieur de la vertèbre sus-
jacente et le plateau de la vertèbre sous – jacente à la vertèbre fracturée (peu de valeur, les
valeurs physiologiques ne sont pas pris en compte)
Argenson et Lassale : Angle Régional Traumatique qui comporte la cyphose régionale
traumatique dont on soustrait la cyphose physiologique pour le niveau
Clichés dynamiques : difficile sur un traumatisme récent cependant les clichés en flexion et
extension sur un patient en décubitus latéral = reconnaissance des lésions postérieures
modérées comme en région cervicale mais plutôt cliches préopératoires dans les
pseudarthroses et les cals vicieux du rachis
TDM : permet une bonne analyse de l’arc postérieur, calcul de la surface du canal résiduel
posttraumatique, les reconstructions (fragments intracanalaires ; translation ; communition).
Il faut être prudent car il ne peut montrer que la zone explorée
IRM : apprécie l’état du contenu rachidien, moins performante que la TDM pour l’analyse
des traits de fracture, performante pour l’analyse des tissus mous et particulièrement les
ligaments postérieurs et le disque inter vertébral.
Cet examen est réservé en urgence aux fractures avec troubles neurologiques
Pr. Naja Neuro Chir 4ème année
5. Formes Cliniques +++
Les syndromes neurologiques sont fonction du siège et de l’étendu de la lésion médullaire
et/ou radiculaire
L’atteinte médullaire peut-être ou non dépendante du type lésionnel vertébral, mais le
caractère d’instabilité d’une lésion définit le plus souvent le pronostic neurologique
Choc spinal : phase d’apparition immédiate mais transitoire : paralysie
flasque, anesthésie, aréflexie sous lésionnelle, troubles sphinctériens
(rétention d’urine et atonie anale)
Lésions complètes
Paraplégies : paralysie motrice, troubles sensitifs, abolition des ROT,
atteinte respiratoire par paralysie partielle des muscles respiratoires
Hémisection de moelle (syndrome de Brown
Séquard) perte de la sensibilité proprioceptive,
hémiplégie homolatérale, anesthésie thermoalgésique
controlatérale
Contusion antérieure de moelle (syndrome de
KahnSchneider) : atteinte motrice complète,
sensibilité tactile ± conservée, récupération possible
Lésions
Lésions incomplètes médullaires Contusion postérieure de moelle (syndrome de
Roussy-Lhermitte) : hyperesthésie, perte de la
sensibilité proprioceptive, évolution favorable.
Contusion centrale de moelle (syndrome
d’Alajouanine-Schneider) : tétraplégie incomplète,
atteinte majorée aux membres supérieurs, évolution
favorable sans récupération complète
Monoplégie : complète ou incomplète, de diagnostic
difficile si lésion plexique associée.
Lésion du cône terminal (L4-L5) : automatisme
urinaire, troubles sphinctériens, récupération
mauvaise.
Lésions
radiculaires Syndrome de la queue de cheval :
Forme complète : paralysie flasque au-
dessous de L2, abolition des réflexes (rotulien,
achilléen), anesthésie en selle, troubles génito
sphinctériens (vessie autonome, impuissance)
Forme incomplète : similaire au syndrome du
cône
Pr. Naja Neuro Chir 4ème année
6. TTT
TTT NON chirurgical
TTT fonctionnel (méthode de Magnus) : installation du blessé en décubitus dorsal strict sur
un plan dur pendant 21 jours
Indications : tassement corporéal au niveau dorso-lombaire inférieur au tiers de la hauteur
(déformation frontale inférieure à 10°)
Immobilisation par corset sans réduction : pose d’un corset assez rapidement.
Sujet en hyperlordose debout ou sur table orthopédique.
Corset amovible, en plâtre ou en résine.
Selon les principes de Bohler avec prise pelvienne ; appui sternal et même sternoclaviculaire.
Moulage lordose lombaire +++
Réduction corset :
Posturer le malade en lordose grâce à un Traversin ou drap pour déplisser la vertèbre et
améliorer la CV (interdit dans les lésions en extension) pendant 3 semaines (anticoagulants-
exercices actifs membres supérieurs et membres inférieurs) puis corset
Technique : méthode en trois temps :
- Réduction par traction axiale avec un casque de cuir céphalique et deux lacs pelviens
du foyer dans sa position (10-15Kg) Cyphose du foyer
- Établir une lordose modérée en passant un lac sous le foyer traumatique pour tracter
le rachis verticalement en haut, la tension est arrêtée au point de l’obtention d’une
lordose physiologique. Le patient conscient signale toute douleur ou signe
neurologique qui vont arrêter ce procédé
Contention par un corset plâtré de Böhler à trois appuis : sternal, dorsal, et pubien.
Contrôle de la réduction 3 semaines après plâtre, éviter l’atrophie musculaire : prescrire 3
mois après corset plâtré des exercices proprioceptifs isométriques pour maintenir la
musculature abdominale et spinale
Malgré les progrès dans la chirurgie de correction et de stabilisation, le traitement
orthopédique est toujours d’actualité (dans la littérature beaucoup d’articles récents sur des
séries orthopédiques ou des comparaisons entre traitement orthopédique et chirurgical).
Mais difficile et doit être bien fait.
Pr. Naja Neuro Chir 4ème année
Indications:
Fracture de la jonction dorsolombaire jusqu’à L3.
Fractures sans signes d’atteinte médullaire.
Fractures présentant une obstruction canalaire de moins de 50% sans atteinte
neurologique.
Fractures avec cyphose vertébrale déformation frontale inférieures à 20°
TTT Chirurgical :
Chirurgie par voie postérieure : quel que soit le matériel d’ostéosynthèse utilisé, elle doit
répondre à trois impératifs.
Réduire la déformation fracturaire.
Assurer une bonne liberté du canal rachidien.
Stabiliser les lésions fracturaires.
Chirurgie par voie antérieure : plus exigeante techniquement plus hémorragique permet une
meilleure reconstruction antérieure
Abord par thoracotomie ou lombotomie (laparotomie).
Voie de décompression antérieure du canal vertébral.
Ostéosynthèse inter-corporéale facile
Double voie d’abord :
Réalisée dans le cas de non obtention de résultat formel après un seul abord.
Burst-fracture complète avec lésion neurologique présentant une compression antérieure
résiduelle après le premier temps chirurgical.
Le temps postérieur représente dans la majorité des cas le premier temps.
Les deux temps peuvent être successifs dans la même séance, mais de préférence réalisés à
intervalle d’une semaine.
Nouvelles techniques :
Ostéosynthèse percutanée :
Cherche à réduire les dégâts musculaires ; la perte sanguine et la durée
d’hospitalisation grâce aux progrès de l’instrumentation spécifique.
On peut faire une ostéosynthèse courte et lordosante, en réalité elle n’évite pas la
contention externe.
Cette technique a été retenue pour les fractures de type A ou B sans troubles
neurologiques et recul du mur postérieur < à 40%.
La greffe n’est pas possible.
Pr. Naja Neuro Chir 4ème année
Ce TTT est en fait en concurrence avec le TTT chirurgical.
Vertébroplastie :
Réduire les dégâts osseux de l’abord chirurgical surtout dans le TTT des fractures
ostéoporotiques.
Le principe est d’injecter par le pédicule du ciment dans le corps vertébral ou dans
un ballon (cyphoplastie) avec ou sans ostéosynthèse.
Peu de séries publiées.
Indications thérapeutiques :
Le choix entre TTT fonctionnel, orthopédique ou chirurgical ne repose pas sur la valeur de la
CV ou sur l’importance de la réduction du canal rachidien, puisque des réductions de > 50 %
peuvent disparaitre sous l’effet du remodelage naturel.
Le choix thérapeutique dépend de deux éléments :
Clinique (existence d’une atteinte neurologique, le traitement chirurgical est proposé
d’emblée)
Etat anatomique de la lésion (l’Angle Régional Traumatique parait important > 15° =>
traitement chirurgical conseillé).
Il faut situer aussi la lésion entre le tout osseux (A) ou le tout ligamentaire (C).
Si lésions purement osseuses => reconnaitre les degrés de communition
(si éclatement osseux majeur type A3 le traitement orthopédique peut être insuffisant)
- Fracture de type A1 => traitement orthopédique
- Fracture de type A2 => (prudence disque touché) traitement orthopédique
- Fracture de type A3 => apprécier la communition
Ne pas confondre type A et type B (instabilité ligamentaire)
En dehors de la lésion traumatique il y a des fractures qui limitent l’indication orthopédique :
lésions étagées (accumulation des cyphoses), polytraumatisé, lésions lombaires basses (car
posture difficile à obtenir).
La chirurgie en cas de contre-indications du TTT orthopédique ou de première intention si la
fracture est instable
CAS PARTICULIER
Enfants et adolescents : les fractures du rachis de l’enfant sont plus fréquentes que l’on ne
pense car la plasticité de l’os permet d’avoir une contusion du corps vertébral sans véritable
fracture ou tassement.
Ces traumatismes sont rares chez le jeune enfant mais augmentent significativement à
l’adolescence.
Ces lésions sont donc multiples et difficiles de diagnostic à la radiologie conventionnelle.
C’est pour cela que l’imagerie moderne avec en particulier l’IRM à une place prépondérante
dans le diagnostic et l’étendu de ces lésions rachidiennes traumatiques afin d’adapter la
thérapeutique.
Pr. Naja Neuro Chir 4ème année
Leur TTT et leur surveillance sont différent de ceux de l’adulte : cela tient à la fois aux
particularités anatomiques et biomécaniques du rachis thoracique et lombaire liées à
l’ossification progressive des vertèbres et, par ailleurs aux séquelles évolutives liées à la
croissance.
La classification de Francis Denis est tout à fait applicable à l’enfant.
Fracture par compression (type I)
Fracture « burst » (type II)
Fracture « seat belt » (type III)
Fracture luxation (type IV).
Quel que soit Le type de lésion traumatique, le risque c’est la stérilisation des listels
marginaux d’autant plus importante que l’enfant est peu mature.
Cependant la croissance permet d’espérer des possibilités de correction.
Le choix des méthodes thérapeutiques est basé sur :
Classification de Denis pour le type de la fracture
Localisation pour le choix du corset (plâtré ou plastique) ou le type de montage
Âge de l’enfant et le stade de Risser sont important
Fracture sur ostéoporose : traumatisme faible, énergie cinétique (inclinaison ; rotation ;
soulèvement de poids ; voire spontanée). Les premiers tassements apparaissent entre T4 et
T7
TTT préventif : biphosphonates
Corset court lordosant (car sujet âgé)
Vertébroplastie : spectaculaire
Chirurgie : exceptionnelle
Fracture sur une colonne rigide : spondylarthrite ankylosante ou maladie de Forestler
(hyperostose vertébrale ankylosante)
Diagnostic difficile
TTT chirurgical +++
7. Complications
Phlébites des membres, embolie pulmonaire
Complications thrombo
emboliques Facteurs favorisants : immobilisation prolongée, parfois terrain
propice : sujet âgé, sujet taré…
Infection post
opératoire
La non-consolidation peut être fibreuse donc en rapport avec des lésions
disco-ligamentaires principalement mais osseuses suite à des fractures
Pseudoarthrose comminutives (71% charnière thoraco-lombaire – 25% lombaire).
On peut l’évoquer généralement avant 6 mois post-fracturaires mais peut se
révéler à l’ablation du matériel.
Pr. Naja Neuro Chir 4ème année
Se caractérise par une consolidation du foyer du fracture avec une
déformation structurale le plus souvent en cyphose angulaire mais
Cal vicieux aussi en translation ou scoliose segmentaire.
Le plus souvent cal vicieux régional dû à une fracture du corps qui a
consolidée en cyphose sévère.
Complications Débricolage du matériel, bris de vis
mécaniques
Douleur rachidienne
Signes de compression : radiculalgie, irritation pyramidale,
claudication neurogène
Complications Paraplégie : handicap si lésion complète, retentissement psychique
neurologiques sévère avec risque de déception.
L’appareillage représente l’essor dans plusieurs cas.
Troubles sensitifs
Troubles moteurs
Troubles sphinctériens
Pseudarthrose et cal vicieux : ne se discutent qu’au minimum 3 mois après le traumatisme
Pr. Naja Neuro Chir 4ème année
CANAL LOMBAIRE ETROIT
On entend par canal lombaire étroit (C.L.E) la cause anatomique d’un conflit entre le contenant (étui
rachidien ostéo-disco-ligamentaire) et le contenu (sac dural et racines de la queue de cheval à l’étage
lombaire)
Cause fréquente des lombo radiculalgies et de limitation fonctionnelles
On note l’existence de plusieurs variétés de canal lombaire étroit :
Canaux étroits congénitaux :
Le canal vertébral est naturellement de petite taille
Dû à une brièveté des pédicules
Plus fréquente : en Afrique, Italie du sud, Asie
Achondroplasie
Canal rétréci par une sténose canalaire d'évolution acquise ou dégénératif :
La taille du canal vertébral et des foramens diminue avec le temps = origine dégénérative
(arthrose lombaire)
Chevauchement articulaire
Translation + rotation vertèbre sus-jacente= spondylolisthésis dégénératif (anté-ou
rétrolisthésis)
Dislocation vertébrale pouvant être responsable d’une scoliose lombaire dégénérative
La taille du canal peut être diminuée par un traumatisme : fracture vertébrale, tassement
ostéoporotique.
NB : rétrécissement canalaire acquis peut survenir sur étroitesse congénitale
Pr. Naja Neuro Chir 4ème année
1. Physiopath
A la composante mécanique indubitable, responsable de la souffrance des éléments nerveux,
on doit ajouter un facteur vasculaire.
Il est probable qu’une ischémie radiculaire et une stase veineuse temporaire aggravent les
troubles lorsque les patients sont en activité ; ils s’amendent lors du repos.
2. Diagnostic Positif
Lombalgie : 98% intense, chronique, positionnelle
Claudication intermittente sensitivo-motrice: 36% douleur,
paresthésie, faiblesse à la marche uniquement périmètre de marche
Signes fonctionnels limité, entrecoupé de poses brèves amélioration penché en avant
(cyphose): (100 m à pied, 100 km en vélo)
Radiculalgie de repos et de l’effort : 64% pluri-radiculaire lever
nocturne
Pauvres
Attitude antalgique en flexion du tronc à la marche
Signes physiques Souplesse rachis conservée
Lasègue : parfois (30%)
Abolition réflexes achiléens et rotuliens 44%
Hypoesthésie 36%
Signes neurologiques Atteinte poly-radiculaire souvent bilatérale 35%
Troubles moteurs discrets 30%
Anomalies mictionnelles, sphinctériennes 23%
C’est typiquement le cas dans le syndrome de la
facette articulaire ou lors du développement
d’une arthrose exubérante unilatérale sténosant
un seul récessus.
Latéral Cette sténose peut être aggravée par une saillie
discale latérale
Mono-radiculaire âge >50 ans
Passé lombalgie à l’effort
Syndromes Sémiologie pauvre
Un des diamètres, sagittal le plus souvent, est
rétréci
Claudication
Central Pluri-radiculaire
Sujets agés
Passé de lombalgie
Marche en flexion du tronc
Troubles moteurs modérés
Pr. Naja Neuro Chir 4ème année
3. Diag Diff
× Claudication vasculaire
× Claudication médullaire
× Claudication médullaire cervicale
× Neuropathie périphériques
× Coxarthrose
× Artérite fessière
4. Diagnostic par examens complémentaires
Rechercher corrélation Radio-Clinique
Radiographie simple centrée F+P
Clichés dynamiques de profil
Téléradiographie sur grande cassette F+P
IRM : Rétrécissement du canal
Scanner : Espace canalaire résiduel très diminué
Myélo-sacco-radiculographie couplée au scanner : Arrêt du produit de contraste
montrant le rétrécissement
Electrophysiologie : enregistrement EMG confirmant la souffrance des racines
5. TTT Médical en 1ère intention
Antalgiques
Infiltration épidurale (hiatus coccygien)
Infiltration foraminale : efficacité compression osseuse > compression discale
Immobilisation corset plastique (appui bi-iliaque et sternal, composante instable)
Pr. Naja Neuro Chir 4ème année
6. TTT chirurgical libération canalaire et Radiculaire
Choix des niveaux : adapté au niveau sur l’imagerie
Techniques :
Laminectomie
Résection de l’arc postérieur emportant les lames, le ligament jaune et les
ostéophytes
Parfois nécessité de réséquer les articulations
Arthrodèse : L’arthrodèse s’associe en cas d’instabilité associée ou induite par la
décompression. Rachis instable Fixation
Fenestration re-calibrage:
Le canal est agrandi par amincissement des lames, résection du ligament jaune et
exérèse des ostéophytes
Pr. Naja Neuro Chir 4ème année
LES SCIATIQUES
Le disque intervertébral (nucléus pulposus et anneau fibreux périphérique) est délimité en arrière
par le ligament vertébral dorsal qui lui est fortement adhérent.
Ce ligament est richement innervé -sous la poussée de la hernie- il est responsable de la douleur
rachidienne et de la contracture musculaire réflexe qui l’accompagne : c’est le lumbago.
La migration d’un fragment de nucléus à travers la partie postérieure de l’anneau fibreux,
accompagnée parfois de rupture du ligament vertébral dorsal, entraîne la compression d’une racine
nerveuse.
Ce conflit disco-radiculaire est à l’origine de la souffrance de l’élément nerveux : c’est la sciatalgie.
La sciatique est une douleur subjective, irradiante le long du nerf sciatique et de ses branches
traduisant la souffrance des racines L5 et S1 comprimé par la hernie.
Cette douleur est ressentie de la région lombaire basse
1. Anapath : 4 stades :
a) Bourrelet discal : Lombalgies
b) Protrusion discale : Lombo-sciatalgies
c) Hernie discale vraie : Nucleus sorti : lombosciatalgies importantes
d) Migration sous ligamentaire : lombosciatalgies hyperalgiques
Pr. Naja Neuro Chir 4ème année
2. Conflit radiculo-discale résulte de 3 mécanismes :
Hernie discale
Hypertrophie articulaire
Hypertrophie du ligament jaune
Il excite 2 types de radiculalgies sciatiques :
A. La radiculalgie type L5 souvent par compression d’une hernie discale L4/L5
Trajet de la Radiculalgie type L5 : Lombaire basse, fesse, arrière cuisse, antéro-latérale
jambe, antérieure du pied et gros orteil
B. La radiculalgie type S1 souvent par compression d’une hernie discale L5/S1
Trajet de la Radiculalgie type S1 : Lombaire basse, fesse, arrière cuisse, partie postérieure
de la jambe (mollet, tendon d’Achille), 04 derniers orteils et partie plantaire du pied
Si cette compression est importante ou ancienne : le patient peut ressentir des paresthésies, des
fourmillements, anesthésies et engourdissements
Plus grave encore des troubles moteurs : faiblesse ou paralysie du Pied (steppage), Il s’agit d’une
urgence chirurgicale, pour décomprimer le nerf pour que les symptômes régressent
3. Epidémio
Maladie fréquente : 05 à 10 % des patients ayant des lombalgies
L’âge jeune, le stress, le tabagisme et un travail impliquant des mouvements du dos,
augmentant le risque de sciatique
Prise de charge : prise de poids lourd
Profession faisant un effort astreignant : maçons, forgerons….
Sports : basketball, football..
4. Personnes à Risque :
Patients atteints d’arthrose : sujets âgés, radiculalgies bilatérale (CLE)
Les femmes enceintes
L’obésité ou prise de poids
Autres : patients atteints de varices, de thromboses vasculaires ou de phlébites
Pr. Naja Neuro Chir 4ème année
Pr. Naja Neuro Chir 4ème année
5. Etiologies
Les facteurs favorisants :
La fatigue
Le stress
La sédentarité : faiblesse musculaire
Les faux mouvements
Particularités des personnes diabétiques : radiculalgies sciatiques bilatérales : EMG
6. La Hernie Discale (HD)
L’HD est reconnue comme cause de 95 % des sciatiques
Compression de la racine du nerf sciatique par une HD = saillie anormale d’un disque
intervertébral
Les HD à l’origine d’une sciatique se situent entre soit L4/L5 ou L5/S1
Favorisée par :
Un effort violent
Un faux mouvement
Un port de charge : port d’un objet lourd en mauvaise position
Position assise prolongée
Position debout prolongée
7. Clinique
Trajet
Raideur (Schober : main sol)
Signes de la sonnette : pression de la région paraépineuse déclenche la douleur
sciatique
Douleur vive unilatérale, croisée (abacule)
Signe de Lasègue (si < 30° sciatique grave)
L5 : Patient ne peut pas relever le pied (les trajets de la radiculalgie L5 et S1 sont à retenir+++)
S1 : Patient ne peut pas marcher sur la pointe des pieds
Déficit neurologique : steppage (urgence)
Anesthésie du périné => Sd de la queue de cheval (IRM) (Extrême urgence)
hypoesthésie de la selle turcique, troubles sphinctériens, impuissance sexuelle
Réflexe achilléen aboli => Sciatique S1
Rechercher Mal de pott dans le cas de TBK : si simple HD + AEG (signes
inflammatoire)
Lombago
Arthrose : claudications lombaire (signes d’étroitesse du canal vertébral)
Signes mécaniques : HD
Pr. Naja Neuro Chir 4ème année
Pr. Naja Neuro Chir 4ème année
8. Formes cliniques
Forme hyperalgique
Forme parésiante
Forme paralysante : steppage
Syndrome de la queue de cheval (troubles génitaux + paralysie dans les HD volumineuses
9. Examens paracliniques
Radiographies standards : ne visualisent pas la HD, mais montrent des signes indirects :
pincement discal, tassement vertébral, spondylolisthésis, spondylodiscite…
TDM et IRM visualisent la HD
EMG (diabètique)
VS Normale
10. Diag Diff
Sciatique non discale
Canal lombaire étroit : claudication intermittente (périmètre de la marche) chez
sujet âgé
Neurinome
Coxarthrose
Artérite du membre inférieur
11. Evolution :
Favorable dans 90% des cas : TTT Médical
Sous antalgiques, anti-inflammatoires, Myorelaxants et Vitaminothérapie
Repos stricts
Dans 10% défavorable : Chirurgie
* Sciatique hyperalgique rebelle au TTT médical
* Déficit neurologique (Paralysantes)
* Syndrome de la queue de cheval
=> Technique : Abord inter laminaire
Pr. Naja Neuro Chir 4ème année
LES SPONDYLODISCITES
La spondylodiscite infectieuse est une Ostéo- arthrite vertébrale.
C’est la localisation d’un agent microbien au niveau du tissu osseux du corps de la vertèbre associé à
une atteinte discale.
On distingue classiquement :
Les spondylodiscites tuberculeuses (ou Mal de Pott)
Les spondylodiscites non tuberculeuses.
Les spondylodiscites Tuberculeuses
3 à 5 % de l’ensemble des tuberculoses / 40 à 50 % des ostéoarthrites tuberculeuses /
Age moyen 40 ans / aucun sexe n’est prédominant
1. Facteurs favorisants :
ATCD de tuberculose
Notion de contage tuberculeux
Hygiène de vie
Immunodépression
2. Etiologies
Mycobacterium tuberculosis (BK)
Bacille Acido-Alcoolo-Résistant (BAAR)
3. Physiopath
Lésions discovertébrales (3 phases)
1) Envahissement
2) Destruction
3) Réparation
Abcès froids : Collection de pus épais entouré d’une coque
Lésions neurologiques
Pr. Naja Neuro Chir 4ème année
4. Clinique
Signes généraux : inconstants
Signes Fonctionnels Rachialgies fixes et rebelles +++ (mécaniques)
Signes de compression radiculomédullaire
Colonne rachidienne : Déformation, raideur, douleur.
Examen Clinique Neurologique : Syndrome lésionnel et sous lésionnel
5. Formes cliniques
Sans déficit neurologique (2/3 cas).
Formes Symptomatiques Avec déficit neurologique (1/3 cas)
Crânio-rachidienne
Cervicale
Formes Topographiques Thoracique
Lombaire
Multifocale
Multiviscérale
Formes Compliquées Orthopédiques…
6. Examens complémentaires
Pincement discal
Atteinte des plateaux vertébraux: géodes en miroirs.
Radio Standards Ostéolyse , tassement vertébraux
Séquestres
Fuseau paravertébral
Examen de choix pour l’analyse osseuse
TDM Plus sensible que les radiographies simples
Intérêt dans la biopsie scanno-guidée
Examen de choix pour l’étude des parties molles
IRM Excellente caractérisation de la compression
radiculomédullaire
Très bonne sensibilité dans les spondylodiscites
Scintigraphie Hyperfixation des plateaux vertébraux
Hypofixation du disque
VS et taux de CRP
Biologie IDR à la tuberculine
Recherche de BK (crachats et urines)
Pr. Naja Neuro Chir 4ème année
Prélèvements Histologiques :
Granulome épithélio-giganto-cellulaire
Nécrose caséeuse
Ponction biopsie L'examen de choix pour confirmer le diagnostic et tenter de
discovertebrale préciser le germe en cause
Les spondylodiscites NON Tuberculeuses
En augmentation / Adulte jeune-âgé / Prédominance masculine
1. Etiologies
Staphylocoque doré : 50 % des cas +++
Streptocoques et BGN : 10 à 20 %
Brucellose
Salmonellose
Mycoses (Candida albicans, Aspergillus, Cryptococcus)
2. Physiopath
Contamination Directe : Souvent iatrogène (Chirurgie pour hernie discale lombaire)
Contamination hématogène à distance : (Porte d’entrée) Artérielle +++, Veineuse
3. Etude clinique
Signes généraux : fièvre +++
Rachialgies à caractère inflammatoire
Syndrome infectieux
Signes de compression radiculo médullaire
4. Examens complémentaires
Radiographies standards peuvent être normales
Atteintes discovertébrales : géodes centrosomatiques et marginales
Rareté des fuseaux paravertébraux et des séquestres osseux.
Brucellose : Amputation de l’angle antérieur de la vertèbre
5. Biologie
VS et taux de CRP.
Recherche bactériologique +++
Prélèvements au niveau des portes d’entrée (sécrétions, hémocultures)
Brucellose : Sérodiagnostic de Wright.
Salmonellose : Sérodiagnostic de Widal-Félix
6. Diag diff
× Discarthroses
× Spondylodiscites Rhumatismales
× Rachis ostéoporotique
× Tumeurs vertébrales
× Kyste hydatique du rachis
Pr. Naja Neuro Chir 4ème année
Principes du TTT
Urgence diagnostique et thérapeutique
Stériliser le foyer infectieux
Décompression radiculomédullaire
Immobilisation
Stabilité rachidienne
1. Moyens
Médicaux : antalgiques, AINS, antibacillaires, antibiotiques
Kinésithérapie et Prévention des complications de décubitus
Chirurgie :
Abord postérieur (Laminectomie) Ou Antérieur
Ostéosynthèse si instabilité rachidienne
2. Anti bacillaires (Antituberculeux)
Bilan avant le traitement
Toxicité : Hépatique, rénale, ophtalmologique et otologique
Isoniazide 5-10 mg/kg
Rifampicine 10 mg/kg
Streptomycine 15-20 mg/kg
Pyrazinamide 30-50 mg/kg
Ethambutol 25 mg/kg
Schéma thérapeutique : 2SRHZ/7RH
3. Spondylodiscites non tuberculeuses
ATBthérapie : Dépendra de la nature du germe
Association de 2 ATB bactéricides
Voie intraveineuse
Pr. Naja Neuro Chir 4ème année
AVC HEMORRAGIQUE
Hémorragie intracérébrale, c’est l’irruption de sang au niveau du parenchyme cérébral
Représentent 10 à 20 % des AVC
1. Facteurs Favorisants
HTA +++
Malformations vasculaires
Anticoagulants
Pr. Naja Neuro Chir 4ème année
2. Clinique
Problème diagnostique clinique : ischémie ou hémorragique
La symptomatologie ne répond pas à une systématisation artérielle et dépend de la
localisation de l’hémorragie intra parenchymateuse.
L’imagerie cérébrale est indispensable +++
Autres différences avec les infarctus cérébraux :
Céphalées plus fréquentes et plus sévères ;
Troubles de la conscience et déficit neurologique plus précoces, conséquences
de l’HTIC ou de l’étendue de l’hémorragie.
Le début brutal
Vomissements en jet
Parfois peu symptomatique.
Pr. Naja Neuro Chir 4ème année
3. Etiologies +++
Hémorragies Cérébrales
et/ou
Méningées traumatiques
HTA fréquente chez le sujet âgé
Malformation vasculaire :
Anévrysme = sujet jeune +++
Malformation artério-veineuse
Hémorragies non Cavernomes
traumatiques Télangiectasie
Hémopathies, thrombopénie et surdosage en AVK++
Tumeur qui a saignée (HTA)
Transformation parfois hémorragique d’AVC ischémique
Pr. Naja Neuro Chir 4ème année
4. Examens paracliniques
Première intention +++
En urgence
Sans injection de contraste
L’hématome (ou le sang cailloté) :
Spontanément hyperdense dès la phase initiale
Zone hypodense = exsudat ou œdème
La rétraction du caillot puis sa liquéfaction vont entrainer une isodensité
puis une hypodensité
L'image du caillot évolue de J0 à J60 environ.
Topographie :
Il n'y a pas de systématisation
50 % noyaux gris profonds
40 % régions plus superficielles
10 % en fosse postérieure
Le retentissement de l'hématome est fonction de son volume surtout
T
Déplacement de la ligne médiane
Hydrocéphalie aigûe
Inondation ventriculaire
D Evolution :
M La gravité de l'hématome conduit au décès
La régression de l'hématome (1 à 2 mois) se fait avec ou sans séquelles
(hypodensité, atrophie..)
L'injection de contraste iodé en phase aigûe :
N'est pas indispensable (si besoin artériographie)
Parfois utile en cas de suspicion de tumeur
La région hémorragique prend le contraste (rupture de la BHE) et peut
signaler un abcès, une tumeur….
Etiologies :
Si l'hémorragie prédomine à la base, avec une HSA, chez un sujet jeune
Suspecter un anévrysme
Si l'hémorragie prédomine superficiellement à la région corticale :
Suspecter un angiome
Si l'hémorragie s'accompagne d'ischémie :
Suspecter une thrombophlébite
Pr. Naja Neuro Chir 4ème année
Le signal IRM varie avec beaucoup de facteurs :
1/ Coupes axiales, sagittalles et coronales
2/ T1/ T2
3/ Flair
Evolution d’un hématome
Phase aigûe J0 - J2
Hémorragie
Rétraction du caillot
Exsudat
GR intacts
Phase subaigüe J3 - J30
I
Inflammation périvasculaire
Lyse globulaire : hémoglobine méthémoglobine
macrophages
R Phase chronique > J30
M Dépôt d'hémosidérine
Cavité résiduelle
Parfois calcium
Signal IRM :
Phase aigûe
Désoxyhémoglobine / iso T1 / isohypo T2
De 0 - 24 h peu ou pas de signal
Phase subaigûe
Méthomoglobine libre / hyper T1/ hyper T2
De la périphérie vers le centre
Méthémoglobine intra-cellulaire hyper T1, hypo T2 (J2-J3)
Phase chronique
Hémosidérine / hypo T1 / hypo T calcium
Pr. Naja Neuro Chir 4ème année
TTT MEDICAL :
Hospitalisation : Service
spécialisé : Neurologie /
Neurochirurgie (Si Patient
conscient) Réanimation (Si
Patient comateux)
TTT adapté pour chaque service
TTT CHIRURGICAL :
Aggravation neurologique ou
inondation ventriculaire
Geste opératoire :
DVE
Evacuation de
l’hématome si accessible
BST avec injection des
fibrinolytiques pour
l’hématome profond :
aspirer et évacuer
Hématome de la FCP : à
opérer risque
d’engagement
TTT en fonction des étiologies :
Malformations artério-
veineuses :
TTT endovasculaire, chirurgical
ou les deux
Tumeur qui saignée : chirurgie.
CHT, RTH
Hémopathies, thrombopénie :
hématologues
Pronostic : Age, HTA,
Etat de conscience,
L’étiologie
Pr. Naja Neuro Chir 4ème année
Pr. Naja Neuro Chir 4ème année
HEMORRAGIES MENINGEES
Épanchement sanguin non traumatique dans le secteur liquidien du SNC
Espaces sous-arachnoïdiens
Système ventriculaire (plus grave)
2/3 des hémorragies ont lieu au niveau antérieur
1. Etiologies
Ruptures d’anévrysme +++
Malformations artério-veineuses
Vasculopathies, tumeurs, dissection, HTA
2. Les hémorragies NON Anévrismales
15% des cas
10 % hémorragie périmésencéphalique; origine veineuse ? Télengiectasie ou
petit anévrisme invisible ? —> Bon pronostic
5% autres causes :
Dissection artérielle (prédominance du territoire VB),
MAV, anévrisme d’hyperdébit,
Fistule durale, plutôt à drainage veineux cortical
Anévrisme mycotique-artères distales
Apoplexie hypophysaire
Anticoagulants. Rare
Drépanocytose
Intoxication à la cocaîne
Ou pas de cause….
Diagnostic facile sur scanner sans injection
La céphalée n’est pas toujours brutale dans l’hémorragie péri mésencéphalique
L’angioscanner est obligatoire
Sa normalité n’élimine pas le diagnostic d’anévrisme angiographie sanglante ?
Pr. Naja Neuro Chir 4ème année
3. Les hémorragies Anévrismales
Dilatation sacciforme (rarement fusiforme) de l'artère dont la zone d'implantation sur
l'artère, plus ou moins étroite, est appelée collet.
Histologiquement, l'anévrisme = Anomalie de paroi, avec disparition de la média et
fragmen-tation de la lame élastique interne, responsable d'une perte de parallélisme des
parois artérielles.)
85 % : Anévrismes artériels endocrâniens +++
Territoire antérieur et moyen : 80 à 90 % des cas
Terminaison carotide
Artère cérébrale moyenne
Artère communicante antérieure
Artère péri calleuse
Territoire postérieur ou vertébrobasilaire 10 à 20% des cas :
Artère cérébelleuse postéro-inférieure
Artère basilaire
Artère cérébrale postérieure
URGENCE quel que soit le tableau clinique initial
Mise en jeu d’une filière complexe multidisciplinaire avec hospitalisation dans un Centre
Référent
Risque de vasospasme
J0 à J15 : Diagnostic s’établit sur la présence don déficit neurologique Mal connu
25 à 40 % pour la circulation antérieure
20 % pour la circulation postérieure
Durée courte ± 5 jours
Augmente le risque d’ischémie
4. Clinique
Signes fonctionnels
Céphalées brutales : Intense, inhabituelle, suivie le plus souvent de
vomissements
Nausée
Perte de connaissance
Parfois des Convulsions
Photophobie
Pr. Naja Neuro Chir 4ème année
Examen clinique
Syndrome méningé apyrétique
Raideur de la nuque
Signe de Brudzinski et Kierning
L’état clinique doit être évalué par des échelles validées ++++
WFNS/ Hunt et Hess/ Score de Glasgow/ Evaluation à l’admission
et pendant l’évolution
Une HSA grave Est cotée III à V dans les 2 échelles WFNS / H et H
Mais une cotation I et II ne permet pas d’éliminer un mauvais pronostic
Accueil/ examen clinique se fait par un neurochirurgien/ hospitalisation
en neurochirurgie
Score de Glasgow < 10 : NEURORÉANIMATION
Score de Glasgow ≥ 10 : SOINS INTENSIFS ou NEUROCHIRURGIE CS
Echelle WFNS
Grade Déficit moteur Glasgow
1 Absent 15
2 Absent 13-14
3 Présent 13-14
4 Présent / Absent 7-12
5 Présent / Absent 3-6
Pr. Naja Neuro Chir 4ème année
5. Diagnostic Radiologique
Toute suspicion = TDM
Sans produit de contraste
Hyperdensité spontanée dans les espaces sous arachnoidiens (citernes de
la base, vallées sylviennes et scissure interhémisphérique
essentiellement)
TDM Les anévrysmes étant situés à la base du cerveau, les HSA corticales
doivent faire évoquer une étiologie autre qu'anévrysmale
Score de Fisher
1- Absence de sang
2- Diffus peu dense, pas de caillot
3- Diffus ou localisé, dense avec caillot
4- Intraventriculaire ou intraparenchimateux
Inutile si HSA visible à la TDM
Contre indiquée si hémorragie responsable d’un effet de masse
Indiquée si symptomatologie évocatrice et scanner normal (5% des cas)
PL Epreuves de s3 tubes positives
Les tubes sont colorés en rouge sans sédiments
Attention aux faux positifs
ANÉVRISME+
Opérateur dépendant (30 à 45 mn de travail sur la console)
Angioscanner Sa négativité ne permet pas d’éliminer formellement un anévrisme
Sensibilité 97 % si sac anévrismal > 2 mm
Fiabilité 90 %
ANÉVRISME+
« Gold standard »
Angiographie Lecture par le tandem neuro-radiologue interventionnel - neurochirurgien
Standard Reconstruction 3 D
Topographie, forme, taille de l’anévrisme geste thérapeutique
endovasculaire au cours de la même procédure… ou différé (24 h)
Diagnostic de confirmation de l’hémorragie méningée : TDM + PL
Diagnostic de confirmation de l’étiologie Anévrysmale : Artériographie cérébrale (image
d’addition), Angioscanner ou Angio-IRM
Pr. Naja Neuro Chir 4ème année
6. Risques évolutifs +++
Risque majeur dans les 1ère 24h
Risque cumulatif ± 35 % à J15
Resaignement Responsable d’une dégradation neurologique…et d’un risque de décès dans 50
à 60 % des cas
Anévrisme traité ou non
Complication « différée »
Incidence maximale entre 5e et 14e jour
Mais un vasospasme précoce est possible (10 % de HSA)
La mortalité peut atteindre 30 %
Le VASOSPASME conditionne le TTT
Vasospasme
Angiographique non symptomatique : délai habituel avec toutes les mesures
médicales
Angiographique symtomatique : traitement du VS, médical, endovasculaire,
avec dans le même temps traitement éventuel du sac anévrismal soit complet,
soit hémostatique.
TTT microchirurgical peu souhaitable
Il faut penser au VASOSPASME
Pas de vasospasme visible : procédure habituelle
Vasospasme angiographique non symptomatique : procédure habituelle (et TTT
Formes vues avec retard du VS)
Vasospasme angiographique symptomatique : TTT du VS, endovasculaire… avec
TTT de l’anévrisme
TTT microchirurgical peu souhaitable
Hydrocéphalies + TVC
Pr. Naja Neuro Chir 4ème année
7. TTT
Doit être précoce dans les 1ère 72h
Si possible dans les 24 à 48h qui suivent l’hémorragie
Doit tenir compte des risques évolutifs
TTT symptomatique :
Repos au lit
Eviter tout stress
Gestion hémodynamique
Antalgiques
Anxiolytiques
Laxatifs
Prévention du vasospasme
TTT préventif
Prévention primaire : Dépistage, TTT d’un anévrysme qui n’as pas saigné
Prévention secondaire : Facteurs de rupture (stress, tabac, HTA…)
TTT Chirurgical
Dissection sous microscope opératoire des artères de la base, positionnement d’un clip au niveau du
collet de l'anévrisme.
Les traitements chirurgicaux possibles lors de la prise en charge d'une HSA sont :
Clippage d'anévrysme ± associé à une évacuation d'un hématome ;
Dérivation ventriculaire en cas d'hydrocéphalie (avec ou sans hémorragie intraventriculaire)
ou d'HTIC
Evacuation d'hématome si hémorragie intra parenchymateuse associée à un effet de masse ;
Craniectomie décompressive si l'on souhaite uniquement traiter une HTIC et un effet de
masse sans vouloir réaliser un geste intra parenchymateux.)
TTT Endovasculaire :
TTT de 1ère intention des anévrysmes rompus qui a montré une moindre morbidité associée à
l'embolisation.
Les indications sont avant tout liées à la taille du collet.
Drainage Ventriculaire Externe
Pr. Naja Neuro Chir 4ème année
EXTRA :
Devant des signes cliniques d’hémorragie sous-arachnoïdienne (HSA),
Le diagnostic positif est réalisé par une tomodensitométrie encéphalique sans injection.
Le diagnostic étiologique d’une HSA repose sur l’angioscanner cérébral qui permet d’identifier
l’anévrysme et d’étudier ses rapports anatomiques avant traitement.
En phase aiguë, la réanimation de complications cardiovasculaires et/ou respiratoires ne doit pas
retarder le traitement du sac anévrysmal de plus de 12 à 24heures.
La sécurisation du sac anévrysmal doit être réalisée le plus précocement possible, au mieux dans les
24 premières heures suivant l’admission.
Si elle est nécessaire, une dérivation ventriculaire externe doit être mise en place avant embolisation.
La principale complication après HSA est l’ischémie cérébrale retardée (ICR), qui reconnaît plusieurs
étiologies, dont le vasospasme.
La détection du vasospasme repose sur l’examen clinique et sur la réalisation régulière de Doppler
trans craniens.
Le diagnostic d’ICR repose sur une technique d’imagerie de la perfusion cérébrale, soit scanner de
perfusion soit imagerie par résonance magnétique.
La prévention de l’ICR repose sur la nimodipine administrée par voie orale ou intraveineuse.
Le TTT de l’ICR repose sur le maintien d’une pression de perfusion cérébrale (PAM ≥ 100 mmHg) et la
neuroradiologie interventionnelle (angioplastie médicamenteuse par milrinone ou mécanique).
Pr. Naja Neuro Chir 4ème année
Cas Clinique 1
Un patient de 30 ans est admis aux urgences pour des céphalées intenses d’installation brutale avec
sensation de mort imminente, associées à des vomissements et flou visuel, sans notion de
traumatisme crânien.
Le diagnostic le plus probable => HMS
Examen à demander pour confirmer le diagnostic => TDM cérébrale sans injection de produit de
contraste
L’angiographie cérébrale complémentaire a révélé une image d’adition sur l’artère sylvienne gauche.
L’étiologie la plus probable => Anévrysme cérébral
Les possibilités thérapeutiques chez ce patient sont => Clippage anévrysmale, Embolisation de
l’anévrysme
Cas Clinique 2
Une patiente de 55 ans, présente brutalement des céphalées et des vomissements sans déficit,
l’examen révèle une raideur de la nuque et fébricule à 38°
Il s’agit d’une HM
Le 1er examen à faire : TDM cérébrale
Le 2ème examen à faire : Artériographie cérébrale
Quelques jours après, une hydrocéphalie s’installe que préconisez-vous ? => Dérivation ventriculo
péritoneale.
ﻟﻦ ﻳﺆﻣﻦ أﺣﺪكﻢ ت
ﺣى �ﺤﺐ ﻷﺧ�ﻪ ﻣﺎ �ﺤﺐ ﻟﻨﻔﺴﻪ
ﻻ ﺗنﺴﻮﻧﺎ ﻣﻦ ﺻﺎﻟﺢ دﻋﺎﺋكﻢ
Pr. Naja Neuro Chir 4ème année
Vous aimerez peut-être aussi
- Le Rachis CervicalDocument49 pagesLe Rachis Cervicalяуаф веииоцая100% (1)
- Communication PDFDocument92 pagesCommunication PDFAminou BugattiPas encore d'évaluation
- Orthopédie RésuméDocument27 pagesOrthopédie RésuméAmir BoudiafPas encore d'évaluation
- PEC Fracture Ouverte de La JambreDocument13 pagesPEC Fracture Ouverte de La JambreZakaria Ramdani100% (1)
- Traumatismes Vertebro-MédullairesDocument24 pagesTraumatismes Vertebro-Médullaireslakhdar1965100% (1)
- Traumatismes Du CoudeDocument10 pagesTraumatismes Du CoudeCynthia OuedraogoPas encore d'évaluation
- ESF 5emeDocument35 pagesESF 5emeboutefal imenePas encore d'évaluation
- Traumatisme Du Carpe PDFDocument61 pagesTraumatisme Du Carpe PDFSerigne Sohibou Gaye100% (1)
- 11-1 Fractures Du Col Du Femur PDFDocument46 pages11-1 Fractures Du Col Du Femur PDFHoussem EddinePas encore d'évaluation
- Traumatisme Du CarpeDocument61 pagesTraumatisme Du CarpeSerigne Sohibou Gaye100% (2)
- Fracture de L Extrémité Proximale Des 2 Os de L ABDocument3 pagesFracture de L Extrémité Proximale Des 2 Os de L ABDemba Tahirou DIOPPas encore d'évaluation
- Traumatismes Du Rachis Dorso-LombaireDocument52 pagesTraumatismes Du Rachis Dorso-LombaireKarim Abdellatif100% (3)
- Fresh LatifiDocument91 pagesFresh Latifimedhsaidi10Pas encore d'évaluation
- Entorse ChevilleDocument40 pagesEntorse ChevilleStar Mkalech100% (1)
- Traumatisme Vertebro MedullaireDocument24 pagesTraumatisme Vertebro MedullaireHBPas encore d'évaluation
- Orthopedie5an-Traumatismes Poignet2022abderrezakDocument11 pagesOrthopedie5an-Traumatismes Poignet2022abderrezakHanane AzurePas encore d'évaluation
- 27.04.traumatismes Du Rachis TLDocument7 pages27.04.traumatismes Du Rachis TLEleonore Marcelle Akissi Agni Ola SourouppPPas encore d'évaluation
- Traumatismes Du Rachis CervicalDocument6 pagesTraumatismes Du Rachis CervicalnounouPas encore d'évaluation
- Fracture Des 2 Os de L'avant Bras ImpDocument8 pagesFracture Des 2 Os de L'avant Bras Impdfsdd100% (1)
- Fracture de L'avant BrasDocument2 pagesFracture de L'avant BrasNouaïri AminePas encore d'évaluation
- Fractures Diaphysaires Des Os de L'avant BrasDocument9 pagesFractures Diaphysaires Des Os de L'avant BrasCynthia OuedraogoPas encore d'évaluation
- Fractures Des Deux Os de L'avant BrasDocument37 pagesFractures Des Deux Os de L'avant BrasSerigne Sohibou GayePas encore d'évaluation
- FX Diaphyse HumerusDocument10 pagesFX Diaphyse Humerussali40020075Pas encore d'évaluation
- Généralités Sur Les Fracture PDFDocument55 pagesGénéralités Sur Les Fracture PDFkenza ouadhiPas encore d'évaluation
- 2003 D 1 Poignet Lesion OcculteDocument16 pages2003 D 1 Poignet Lesion OcculteVladlena CaraimanPas encore d'évaluation
- FractureDocument65 pagesFracturemustakovicPas encore d'évaluation
- Fracture de L'extrémité Proximale Du FemurDocument32 pagesFracture de L'extrémité Proximale Du FemurLary babePas encore d'évaluation
- Arthrose Cervicale 2Document5 pagesArthrose Cervicale 2Nour Elhouda BahiPas encore d'évaluation
- Fracture de Léxtrémité Supérieure de LhumerusDocument40 pagesFracture de Léxtrémité Supérieure de LhumerusYasmine BOUMAIZA100% (1)
- Luxations Best of Pieges Et Difficultes en Imagerie: L. Meziti - ZerhouniDocument9 pagesLuxations Best of Pieges Et Difficultes en Imagerie: L. Meziti - Zerhounibelanny97Pas encore d'évaluation
- 12 - 2 Fracture Trochanterienne PDFDocument43 pages12 - 2 Fracture Trochanterienne PDFHoussem EddinePas encore d'évaluation
- Généralités Sur Les Entorses, Luxations Et FracturesDocument13 pagesGénéralités Sur Les Entorses, Luxations Et FracturesFayad BouraimaPas encore d'évaluation
- Fractures de L'extrémité Sup Des Deux Os de l'ABDocument4 pagesFractures de L'extrémité Sup Des Deux Os de l'ABAsmae OuissadenPas encore d'évaluation
- Fractures de La RotuleDocument7 pagesFractures de La RotuleYahia Zine EddinePas encore d'évaluation
- Fracture DiaphysaireDocument3 pagesFracture DiaphysaireAsmae OuissadenPas encore d'évaluation
- Fichier Produit 3451Document29 pagesFichier Produit 3451melaliledossouPas encore d'évaluation
- Les Traumatismes Des Os de L'avant-BrasDocument65 pagesLes Traumatismes Des Os de L'avant-BrasRosa LinePas encore d'évaluation
- Fichier Produit 3877Document50 pagesFichier Produit 3877Djamel AdjaPas encore d'évaluation
- Fractures Et Traumatismes Du Cartilage de CroissanceDocument3 pagesFractures Et Traumatismes Du Cartilage de CroissanceRamez MebroukPas encore d'évaluation
- 29.04.traumatismes Du Rachis CervicalDocument53 pages29.04.traumatismes Du Rachis Cervicalabderrahmane bougherisPas encore d'évaluation
- Orthopedie5an-Rupture Appareil Extenseur Genou2022moudjariDocument7 pagesOrthopedie5an-Rupture Appareil Extenseur Genou2022moudjariAmina MnPas encore d'évaluation
- FRACTURE FERMÉE DE LA JMABE CHEZ LDocument6 pagesFRACTURE FERMÉE DE LA JMABE CHEZ Lyoussefbenbaha5Pas encore d'évaluation
- Orthopedie5an Fractures de La Palette Humerale-DiaposDocument29 pagesOrthopedie5an Fractures de La Palette Humerale-DiaposTehir BoudraaPas encore d'évaluation
- Fractures Du Massif Trochanterien747Document3 pagesFractures Du Massif Trochanterien747boutefal imenePas encore d'évaluation
- Fracture de L'e.s.humérusDocument10 pagesFracture de L'e.s.humérusboutefal imenePas encore d'évaluation
- PSD Du Col Fémoral 2022Document64 pagesPSD Du Col Fémoral 2022Safaa MedPas encore d'évaluation
- Guide de L'assistant - Avant-Bras - MainDocument20 pagesGuide de L'assistant - Avant-Bras - MainFredivb1993hotmail.comPas encore d'évaluation
- Appareil LocomoteurDocument37 pagesAppareil LocomoteurEl ÎmànePas encore d'évaluation
- Fractures Diaphysaires Des 02 Os de LDocument2 pagesFractures Diaphysaires Des 02 Os de Lrayanou2004.ahPas encore d'évaluation
- Fichier Produit 3411Document36 pagesFichier Produit 3411Best ManPas encore d'évaluation
- 34-Fractures Du Col FemoralDocument7 pages34-Fractures Du Col FemoralSerigne Sohibou GayePas encore d'évaluation
- Fichier Produit 3412Document51 pagesFichier Produit 3412selarl SportRehabPas encore d'évaluation
- Diaphyse Hum 2023Document35 pagesDiaphyse Hum 2023Beljouher Mohamed AmjadPas encore d'évaluation
- Traumatisme ArticulaireDocument10 pagesTraumatisme ArticulaireAZURACHANNEPas encore d'évaluation
- Fracture Du Pelvis, Acétabulum Et Hanche Ce Qu'attend Le ChirurgienDocument14 pagesFracture Du Pelvis, Acétabulum Et Hanche Ce Qu'attend Le ChirurgienkropotkinePas encore d'évaluation
- Fractures de RotuleDocument67 pagesFractures de RotuleImene SDPas encore d'évaluation
- 3-0 Sémiologie Radiologique Et Itinéraires D'imagerie de La MainDocument148 pages3-0 Sémiologie Radiologique Et Itinéraires D'imagerie de La MainProfesseur Christian DumontierPas encore d'évaluation
- Sémiologie Traumatique de L'épauleDocument56 pagesSémiologie Traumatique de L'épaulecheikh ahmadou bamba gueyePas encore d'évaluation
- Actures Du Cotyle PDFDocument61 pagesActures Du Cotyle PDFooommmarPas encore d'évaluation
- ST2007 2 Tarquinio 1Document15 pagesST2007 2 Tarquinio 1Hadrien De GreefPas encore d'évaluation
- Diabà Te Et GrossesseDocument15 pagesDiabà Te Et GrossessebenzakourPas encore d'évaluation
- RevelationsSanteBienEtre 82 Juillet 2023 Errance Medicale Enquete Sur La Double Peine Des Malades Sans Diagnostic SDDocument16 pagesRevelationsSanteBienEtre 82 Juillet 2023 Errance Medicale Enquete Sur La Double Peine Des Malades Sans Diagnostic SDWilfrid MdtPas encore d'évaluation
- DES 3 Imagerie MédicaleDocument83 pagesDES 3 Imagerie Médicaleomar diopPas encore d'évaluation
- Chir Dent 2015 - Said PDFDocument69 pagesChir Dent 2015 - Said PDFsonia sahliPas encore d'évaluation
- Haut FDocument3 pagesHaut FSergePas encore d'évaluation
- QCM BIOLOGIE DE SBA - CopieDocument26 pagesQCM BIOLOGIE DE SBA - Copieبراهيم سايحPas encore d'évaluation
- Catalogue Biologie 2022 OkDocument29 pagesCatalogue Biologie 2022 OkMichéePas encore d'évaluation
- Protocole Scanner Thoracique Avec InjectionDocument2 pagesProtocole Scanner Thoracique Avec InjectionKhawla KeddamPas encore d'évaluation
- TFE Lupus CorrigéDocument71 pagesTFE Lupus CorrigéOsée KaputuPas encore d'évaluation
- Série D 'Exercices - Immunité: Exercice N°1Document5 pagesSérie D 'Exercices - Immunité: Exercice N°1dhia ben messaoudPas encore d'évaluation
- Remèdes de Grand Mère Pour Les PetitsDocument193 pagesRemèdes de Grand Mère Pour Les PetitsEric BaudryPas encore d'évaluation
- Semiologie de L'enfantDocument59 pagesSemiologie de L'enfantkamil09Pas encore d'évaluation
- 02 - Epidémiologie Descriptive Exercices CommentésDocument75 pages02 - Epidémiologie Descriptive Exercices CommentésMed Khez100% (4)
- Fiche S4 - 2 Prise en Charge Infirmiere Du Pied Diabetique PDFDocument3 pagesFiche S4 - 2 Prise en Charge Infirmiere Du Pied Diabetique PDFCheka22 gmail.comPas encore d'évaluation
- CV Professionnel de HERMESDocument1 pageCV Professionnel de HERMESFred-armel NKETCHEMENPas encore d'évaluation
- Anticorps Anti-NucléairesDocument5 pagesAnticorps Anti-NucléairesCDM achiffaPas encore d'évaluation
- Semiologie Des Osteomyelites AiguesDocument23 pagesSemiologie Des Osteomyelites AiguesHosnick AgblaPas encore d'évaluation
- Oeil Et Maladies SystémiquesDocument564 pagesOeil Et Maladies SystémiquesEl Farouk100% (1)
- programme-1Document39 pagesprogramme-1azedine.karroutPas encore d'évaluation
- Topo Les Brulures OculairesDocument23 pagesTopo Les Brulures OculairesIsmael KharfiPas encore d'évaluation
- 09 Plaque Hilaire FUKSDocument35 pages09 Plaque Hilaire FUKShoangducnamPas encore d'évaluation
- Epidémiologie de La Carie DentaireDocument6 pagesEpidémiologie de La Carie DentaireSafia NouriPas encore d'évaluation
- Le TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.D'EverandLe TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.Pas encore d'évaluation
- Microbiologie médicale I: agents pathogènes et microbiome humainD'EverandMicrobiologie médicale I: agents pathogènes et microbiome humainÉvaluation : 5 sur 5 étoiles5/5 (1)
- Troubles Bipolaires: Mieux les connaître pour mieux se débarrasser de ces souffrancesD'EverandTroubles Bipolaires: Mieux les connaître pour mieux se débarrasser de ces souffrancesÉvaluation : 4.5 sur 5 étoiles4.5/5 (3)
- Les Graines d'Abricot - Remède de Cancer avec de la Vitamine B17 ?: La Médecine Antique Que l'Industrie Pharmaceutique Moderne CacheD'EverandLes Graines d'Abricot - Remède de Cancer avec de la Vitamine B17 ?: La Médecine Antique Que l'Industrie Pharmaceutique Moderne CachePas encore d'évaluation
- La maîtrise de soi-même par l'autosuggestion conscienteD'EverandLa maîtrise de soi-même par l'autosuggestion conscienteÉvaluation : 5 sur 5 étoiles5/5 (2)
- Encyclopédie de la thérapie par ventouses : Une nouvelle éditionD'EverandEncyclopédie de la thérapie par ventouses : Une nouvelle éditionPas encore d'évaluation
- Régime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursD'EverandRégime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursPas encore d'évaluation
- Autisme - La boîte à outils: Stratégies et techniques pour accompagner un enfant autisteD'EverandAutisme - La boîte à outils: Stratégies et techniques pour accompagner un enfant autistePas encore d'évaluation
- L'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertD'EverandL'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertPas encore d'évaluation
- La Yogathérapie pour les maladies auto-immunesD'EverandLa Yogathérapie pour les maladies auto-immunesÉvaluation : 5 sur 5 étoiles5/5 (1)
- Les 10 Secrets pour une Vie Plus Heureuse avec la Maladie de ParkinsonD'EverandLes 10 Secrets pour une Vie Plus Heureuse avec la Maladie de ParkinsonPas encore d'évaluation
- Diagnostics différentiels des psychoses endogènes, des troubles de la personnalité et des névrosesD'EverandDiagnostics différentiels des psychoses endogènes, des troubles de la personnalité et des névrosesÉvaluation : 4.5 sur 5 étoiles4.5/5 (2)
- Comment j'ai vaincu le syndrome des jambes sans reposD'EverandComment j'ai vaincu le syndrome des jambes sans reposPas encore d'évaluation
- Guide pratique des médecines naturelles pour l’étéD'EverandGuide pratique des médecines naturelles pour l’étéÉvaluation : 2 sur 5 étoiles2/5 (1)
- Régime Cétogène: Le Guide Ultime Pour Maîtriser Une Perte De Poids Saine (Recettes De Régime Céto)D'EverandRégime Cétogène: Le Guide Ultime Pour Maîtriser Une Perte De Poids Saine (Recettes De Régime Céto)Pas encore d'évaluation
- Comment atténuer ses crises d’angoisse et son anxiété puis s’en affranchirD'EverandComment atténuer ses crises d’angoisse et son anxiété puis s’en affranchirPas encore d'évaluation
- Recettes: Recettes de clean eating (Livre De Recettes: Détox: Régime de désintoxication)D'EverandRecettes: Recettes de clean eating (Livre De Recettes: Détox: Régime de désintoxication)Pas encore d'évaluation
- Huiles Essentielles : Mes Petites Recettes Aux Huiles Essentielles!D'EverandHuiles Essentielles : Mes Petites Recettes Aux Huiles Essentielles!Pas encore d'évaluation
- Le secret des cellules immunitaires - Théorie bouleversant l'Immunologie: The secrecy of immune cells - Theory upsetting ImmunologyD'EverandLe secret des cellules immunitaires - Théorie bouleversant l'Immunologie: The secrecy of immune cells - Theory upsetting ImmunologyÉvaluation : 1.5 sur 5 étoiles1.5/5 (2)
- Vivre, enfin...: Nutrition, mode de vie : les nouvelles voies vers la pleine santéD'EverandVivre, enfin...: Nutrition, mode de vie : les nouvelles voies vers la pleine santéPas encore d'évaluation
- La Dengue: Symptômes, traitement, prévention, où en est-on ?D'EverandLa Dengue: Symptômes, traitement, prévention, où en est-on ?Pas encore d'évaluation
- Nouvelle Approche de la Thérapie Comportementale et Cognitve des troubles de la personnalité: Méthode de Len SperryD'EverandNouvelle Approche de la Thérapie Comportementale et Cognitve des troubles de la personnalité: Méthode de Len SperryPas encore d'évaluation
- Microbiologie médicale II: stérilisation, diagnostic de laboratoire et réponse immunitaireD'EverandMicrobiologie médicale II: stérilisation, diagnostic de laboratoire et réponse immunitairePas encore d'évaluation