Académique Documents
Professionnel Documents
Culture Documents
03 - Accouchement Et Post-Partum Physiologiques
Transféré par
Iván ATTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
03 - Accouchement Et Post-Partum Physiologiques
Transféré par
Iván ATDroits d'auteur :
Formats disponibles
EGONEbasic OBSTETRICS Script O2A
pour les étudiants en médecine Release:
© Auteurs: tous droits réservés Herbst 2008
Version:
3
ACCOUCHEMENT ET POST-PARTUM PHYSIOLOGIQUES Konzept,
Redaktion
und
Produktion;
© 2001-2008
h. c. maag
Auteur: R. ZimmermannZürich
Objectifs cognitifs
Connaissances du déroulement d’un accouchement physiologique.
Connaissances des évènements physiologiques du post-partum.
1. La mécanique de l’accouchement
L’accouchement peut être considéré comme un processus mécanique.
À la base, "le mobile foetal“, l’enfant, doit passer à travers la filière pelvienne. Les évènements
qui se déroulent durant ce processus sont appelés la mécanique de l’accouchement.
Le facteur initial déclenchant l’accouchement physiologique n’est toujours pas compris en détail.
Le feedback positif du cortisol a cependant une certaine importance: le cortisol fœtal stimule la
production du CRH placentaire (Corticotropin-Releasing-Hormone). Par conséquent, le taux de
cortisol fœtal continue à monter. Par l’administration de cortisol seul, l’accouchement peut être
déclenché chez les mammifères, ce qui n’est cependant pas le cas chez l’être humain (où il y a
apparemment d’autres mécanismes qui entrent en jeu).
a.) La filière pelvienne
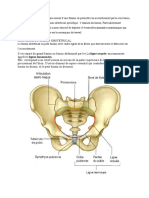
Les structures osseuses
C’est essentiellement le bassin osseux qui définit la filière pelvienne. D’un point de vue
obstétrical, les éléments anatomiques pelviens suivants sont d’une importance particulière:
Les plans pelviens (détroit supérieur qui se situe au niveau de la « linea terminalis »; le milieu
du bassin entre détroit supérieur et inférieur au niveau des épines sciatiques, détroit
inférieur). La „ligne de progression“ est une ligne fictive reliant les centres des trois plans
pelviens.
Les endroits anatomiquement les plus étroits sont dans le diamètre antéropostérieur le
conjugué vrai (CV) et dans le diamètre transverse (DT) la ligne inter-épineuse.
Longueur et forme du sacrum - du point de vue de la mécanique obstétricale, une
sacralisation de L5 ainsi qu’une disparition de la concavité sacrée sont désavantageuses.
EGONEbasic Accouchement et post-partum physiologiques 1 de 16
La forme du détroit supérieur:
gynécoïde platypéloïde anthropoïde androïde
(~70%) (~25%)
Ronde à légèrement Ovale-allongée Ovale dans l’axe Forme en coeur
ovale („plate“) antéropostérieur
DT > CV DT >> CV CV > DT CV > DT
La forme du bassin peut être évaluée à l’examen clinique externe grâce à la fossette de
Michaelis:
EGONEbasic Accouchement et post-partum physiologiques 2 de 16
La palpation pelvienne interne avant l’accouchement est également utile pour détecter des
bassins étroits.
Palpation pelvienne interne.
Elle consiste à déterminer si le
promontoire est atteignable au doigt. De
plus, on évalue à quel point l’angle de
l’arc pubien est étroit et à quel point les
épines sciatiques font saillie dans la
filière pelvienne.
Dans certain cas, on a recours à une
radiopelvimétrie.
Pour pouvoir diminuer l’exposition à la
radiation, une IRM du bassin est préférée.
On ne pratique cependant pas de
radiopelvimétrie diagnostique prénatale
systématique. La valeur prédictive d’un tel
examen en vue d’un accouchement par voie
basse est très limitée, sauf en cas de bassins
très rétrécis.
La valeur prédictive d’un tel examen en vue
d’un accouchement par voie basse est très
limitée, sauf en cas de bassins très étroit.
Les parties molles:
Les parties molles du bassin ne jouent qu’un rôle secondaire dans la mécanique de
l’accouchement, à l’exception par exemple d’un myome qui peut présenter un obstacle
mécanique.
Il n'en va pas de même pour la musculature du plancher pelvien. Celle-ci est arrangée à la
manière d’un télescope pour pouvoir prévenir les déchirures lors du passage de l’enfant.
Des analyses anatomiques récentes montrent que même l’urètre peut s’adapter aux
changements lors de l’accouchement.
EGONEbasic Accouchement et post-partum physiologiques 3 de 16
Des nouveau-nés de poids important ainsi qu’un plancher pelvien étroit peuvent provoquer des
dégâts divers: cystocèles, rectocèles, incontinences urinaires et fécales peuvent représenter
des conséquences tardives.
b.) Le „mobile foetal“
En cas de présentation céphalique c’est la position de la tête foetale (= résultat de la position du
dos, degré de la flexion de la tête) qui détermine d’une manière importante l’espace pelvien
nécessaire pour le passage du mobile foetal.
Ainsi la taille du plan fonctionnel varie en fonction du degré de flexion de la tête.
Si c’est l’occiput qui se présente en premier le plan fonctionnel a un diamètre maximal de 9.5 cm.
EGONEbasic Accouchement et post-partum physiologiques 4 de 16
Mécanique de l’accouchement:
en présence d’un bassin étroit on observe un chevauchement des os du crâne (configuration des
sutures crâniennes).
Pour pouvoir déterminer la position de la tête foetale on palpe les sutures crâniennes.
c.) Relation canal pelvien – mobile foetal
Il faut connaître quelques définitions de base:
Présentation
La présentation décrit la relation entre l’axe foetal et l’axe maternel.
Exemples:
Présentation verticale, transverse, oblique etc.
Les présentations verticales sont divisées en deux groupes: présentation céphalique et
présentation podalique
La présentation peut être déterminée grâce à la 2e manoeuvre de Léopold.
Position
La position décrit la position du dos foetal par rapport à l’axe maternel.
Exemples:
dos à gauche, dos à droite
dos antérieur, dos postérieur
Dans des conditions optimales, la position peut également être déterminée par la 2e
manœuvre de Léopold. L’analyse par échographie est cependant plus fiable.
Position
La position décrit également la position corporelle globale, surtout la position de la tête, des
bras et des jambes en relation mutuelle.
Exemple: Membres inférieurs allongés devant la tête
Cette position ne peut être reconnue que par examen échographique.
Position
La position décrit en outre la position du foetus par rapport au canal pelvien.
Elle est le résultat de la présentation et des positions décrites auparavant.
Techniques d’examen : palpation abdominale et vaginale, éventuellement échographie.
EGONEbasic Accouchement et post-partum physiologiques 5 de 16
Examen clinique: Les manœuvres de Léopold
Leopold I
Cette manoeuvre permet d’estimer la hauteur utérine. Elle mesure la distance entre
symphyse et fond utérin.
Leopold II
Cette manœuvre permet de déterminer la présentation (et la position du dos fœtal).
Exemple: Présentation verticale avec le dos postéro-latéral gauche.
Léopold III
En palpant d’une manière contrôlée on détermine la partie fœtale la plus basse, donc
une présentation céphalique ou podalique.
Si c’est la tête qui est la plus basse, elle „ballote“ comme objet dure entre les doigts de
l’examinateur (tant qu’elle n’est pas encore engagée, c’est-à-dire entrée dans le bassin).
EGONEbasic Accouchement et post-partum physiologiques 6 de 16
Léopold IV
Cette manoeuvre permet d’évaluer, si la tête (présentation céphalique) est entrée
(engagée) dans le petit bassin.
L’examen externe est complété par un toucher vaginal.
Lors du toucher vaginal
on évalue les structures suivantes
une après l’autre:
La longueur cervicale (restante)
(*)
La consistance cervicale (*)
La position cervicale (*)
[antérieure – médio-sacrée –
postérieure]
La dilatation cervicale (*)
La hauteur de la présentation
(*)
Les points d’orientation de la
présentation du foetus
(*) Ces 5 critères sont inclus dans le score de Bishop.
Score O 1 2 3
(selon Bishop)
…*
Longueur cervicale >2cm 1cm verstrichen
Consistance ferme moyen mou
cervicale
Position cervicale postérieure moyenne antérieure
Dilatation cervicale fermé 1cm 2cm 3cm
Descente 2cm 0-1cm ligne
ligne ligne inter-épineuse
inter-épineuse inter-épineuse
Un score élevé indique une situation favorable en vue d’un accouchement.
Un score de Bishop >8 correspond à un col mûr.
EGONEbasic Accouchement et post-partum physiologiques 7 de 16
2. La physiologie des contractions
L’intéraction dynamique entre le mobile foetal et le canal pelvien est due à l’activité utérine.
Au cours de la grossesse, l’utérus doit se préparer à l’accouchement sans exercer de pression sur
le col.
Ces contractions de grossesse (anglais: painless contractions) ne sont pas coordonnées,
souvent d’apparition locale et en général d’intensité faible. Néanmoins elles sont parfois perçues
par la parturiente.
Contractions d’Alvarez: contractions locales légères de courte durée et de fréquence
élevée (jusqu’à une par minute). Absolument banales.
Contractions de Braxton-Hicks: contractions occasionnelles légères d’une fréquence de 0-
3 par heure et d’une intensité un peu plus importante. Plutôt vers la fin de la grossesse. Sont
rarement douloureuses. Egalement banales.
Pendant les 4 dernières semaines de grossesse, les contractions apparaissent plus
fréquemment et deviennent douloureuses. On parle de contractions d'engagement.
Les pressions intra-utérines lors de ces contractions sont responsables de la descente de la tête
dans le petit bassin. Si la pression est supérieure à 25mmHg, les contractions utérines sont
ressenties comme douloureuses.
Les contractions d’engagement se transforment alors progressivement, d’une manière abrupte
ou lente, en contractions de dilatation.
Les contractions de dilatation ont une activité rythmique. Elles dilatent le col. On mesure des
pressions intra-utérines maximales de 50mmHg.
Les contractions d’expulsion (env. 60mmHg) commencent à dilatation cervicale complète …
... et changent en contractions de poussées, quand la parturiente a envie de pousser d’une
manière active (pression abdominale). Dans ces circonstances la pression intra-utérine peut
atteindre 200mmHg, ce qui est nettement supérieur à la pression artérielle systolique.
Durant la phase active des contractions de poussées, l’oxygénation du fœtus est interrompue.
EGONEbasic Accouchement et post-partum physiologiques 8 de 16
3. Les phases du travail
Selon les concepts récents, l’accouchement peut être divisé en 4 phases:
1. Phase de maturation
2. Phase de dilatation
3. Phase d’expulsion
4. Phase placentaire
La phase de maturation peut durer des heures ou jours et n’est souvent pas perçue par la
parturiente.
Durant la phase de maturation, il y a la formation de gap-junctions entre les cellules de la
musculature lisse du myomètre. En même temps on constate une forte expression des récepteurs
à l’ocytocine. La matrice extracellulaire cervicale est modifiée par des métallo-protéases. Le col
devient alors mou est souple. Les membranes couvrant le pôle inférieur de la présentation
deviennent également plus fragiles par l’action des métallo-protéases. Ainsi on constate souvent
une rupture des membranes avant le début du travail.
Pendant la phase de dilatation, le col se raccourcit et commence à se dilater. La phase de
dilatation dure 8-12h chez une primipare et 6-8h chez une multipare.
Chez la primipare, le raccourcissement du col et la dilatation cervicale se font d’une
manière séquentielle.
Chez la multipare, ces deux évènements se font en parallèle.
EGONEbasic Accouchement et post-partum physiologiques 9 de 16
En cas de présentation céphalique, la tête ovale entre dans le bassin ovalaire. La tête fœtale se
fléchit. Avec la descente progressive de la tête, celle-ci effectue une rotation (interne) de 90°
pour pouvoir passer les épines sciatiques avec son diamètre le plus faible. En même temps, les
épaules tournent dans le diamètre transversal et peuvent ainsi entrer dans le bassin ovalaire.
La phase d’expulsion est divisée en phase passive et phase active; elle commence au moment
où la dilatation du col est complète, c’est-à-dire que la dilatation est suffisante pour que la tête
puisse passer.
Pendant la phase passive, le fœtus est continuellement poussé par les contractions
d’expulsion en direction du plancher pelvien. La tête a accompli sa rotation, la suture
sagittale est dans le diamètre antéropostérieur.
Au moment où la présentation arrive au plancher pelvien, c’est la phase active qui
commence: la parturiente peut commencer à pousser. La tête apparaît entre les parties
molles et naît par déflexion autour du point de rotation (hypomochlion) qui est constitué par
la symphyse. Suit la rotation externe de la tête de 90°, en règle générale dans la même
position qu’avant, ce qui permet aux épaules de franchir le plan des épines. Par des
manœuvres externes, on dégage d’abord l’épaule antérieure suivie de l’épaule postérieure. Le
reste du corps suit en général tout seul.
La phase expulsive ne devrait pas dépasser 2 heures, parce que le risque d’hypoxie fœtale et
de lésions majeures du plancher pelvien augmente par la suite.
L’expulsion du placenta suit dans un délai de 2-30 minutes avec les contractions suivantes après
la naissance de l’enfant (phase placentaire). Elle est accompagnée d’une perte de sang
d’environ 100-300ml. Le fond utérin monte d’abord discrètement. Par traction dosée du cordon
ombilical, on peut dégager le placenta avec les membranes.
EGONEbasic Accouchement et post-partum physiologiques 10 de 16
4. Documentation de l’accouchement par le partogramme
Pour documenter l’évolution du travail on dessine dans un graphique tenant compte de la
descente et de la présentation inversement à la dilatation cervicale en fonction du temps
(partogramme).
Si la dilatation est plus lente qu’un cm/h, on observe sur le graphique un déroulement ralenti de
l’accouchement en utilisant un partogramme avec des lignes d’alerte et d’action (alert and action
line).
1 Dilatation plus rapide que prévue
2 Dilatation à vitesse prévue (1cm/h)
3 Dilatation trop lente. La ligne d’action a été dépassée à l’endroit * nécessité
de chercher l’étiologie et de prendre les mesures adaptées !
5. Prise en charge pendant le travail
Lors de l’admission en salle d’accouchement, on évalue d’abord le bien-être fœtal par un CTG
et l’on détermine la phase du travail par un toucher vaginal.
Ensuite on complète l’anamnèse obstétricale.
Un bilan sanguin est effectué pour déterminer la valeur de l’hémoglobine et pour confirmer le
groupe sanguin lors d’une éventuelle commande de sang en cas de transfusion. Une voie
veineuse est posée et, en fonction de la phase du travail, on effectue une échographie
fœtale.
En fonction de ces résultats, l’accouchement imminent est attribué à une de trois classes de
risque: risque normal, risque élevé et risque très élevé.
Cette classification est également utilisée dans le tarif suisse des médecins, le TARMED.
Risque élevé: p.ex. fièvre subpartu, déroulement prolongé du travail, un CTG suspect,
émission de méconium ou anomalies de la position.
Risque très élevé: présentation de siège, hémorragies, CTG pathologique, grossesses
multiples ou intervalle prolongé entre rupture des membranes et accouchement.
La surveillance pendant le travail se fait par l’intermédiaire du cardiotocogramme (CTG). Cet
appareil enregistre simultanément les contractions utérines maternelles et la fréquence cardiaque
fœtale.
EGONEbasic Accouchement et post-partum physiologiques 11 de 16
Lors d’une contraction utérine, l’utérus „se lève“
et exerce une pression interne sur la paroi
abdominale. Par l’intermédiaire d’un capteur qui
fonctionne selon le principe piézoïque cette
variation de pression est enregistrée. La
méthode ne permet pas de déterminer la
pression intra-utérine réelle, mais elle donne des
informations sur la durée et la fréquence des
contractions ainsi que sur les variations relatives
de la pression. Pour enregistrer la fréquence
cardiaque fœtale, on se sert d’un capteur
échographique qui détecte - en utilisant le
principe du Doppler - les mouvements des
parois cardiaques foetales ainsi que des valves
cardiaques. L’utilisation de capteurs avec un
grand rayon d’émission permet de diminuer les
artéfacts.
CTG
Les personnes habituées reconnaissent en général une fréquence cardiaque anormale
instantanément. La base de l’interprétation est le score modifié selon la FIGO. Il prend en
considération la fréquence cardiaque moyenne (niveau), l’amplitude de la fréquence cardiaque, la
microvariabilité (nombre de passages de la ligne de base) ainsi que la présence ou l’absence
d’accélération (=augmentation de la fréquence cardiaque à moyen terme) et/ou de décélérations
(=diminution de la fréquence cardiaque à moyen terme).
Score FIGO: O 1 2
Niveau <100 100-110 110-160
[beats/min] >180 160-180
Amplitude <5 5-10 10-30
[beats/min] >30
Nombre de <2 2-6 >6
passages …*
Accélérations aucune périodiques sporadiques
Décélérations tardives ou variables variables aucune
associées à des
critères de mauvais
pronostic
EGONEbasic Accouchement et post-partum physiologiques 12 de 16
Un score de 8-10 indique une bonne oxygénation foetale. Un score entre 5 et 7 est suspect.
Un score inférieur à 5 est pathologique.
Vu la fréquence augmentée de CTG anormaux à partir d’une dilatation cervicale de 5cm, on
surveille généralement à partir de ce moment-là le fœtus de façon continue.
Le CTG permet de détecter >99% des cas de danger pour le foetus, (sensibilité très élevée).
Par contre la spécificité est médiocre. Cela signifie que dans beaucoup de situations avec un
CTG suspect ou pathologique le fœtus va (encore) bien.
Pour pouvoir approfondir l’interprétation d’un CTG suspect ou pathologique, on détermine le
degré de souffrance foetale à l’aide d’une gazométrie obtenue par une prise de quelques gouttes
de sang sur le scalp foetal. Cette méthode est cependant délicate et n’est utilisée que dans des
situations bien définies.
Remarque:
en cas de problèmes techniques
d'enregistrement du CTG on peut – après la
rupture des membranes – fixer une
électrode interne directement sur la tête
foetale ce qui permet d’enregistrer la
fréquence cardiaque par l’ECG fœtal. Dans la
pratique on peut renoncer dans la plupart
des cas à cette manoeuvre invasive:
Prise en charge de la douleur
Les douleurs de l’accouchement font partie des douleurs les plus intenses qui existent. Une bonne
prise en charge de la douleur pendant le travail a donc une grande importance.
Physiologie de la douleur:
Fibres sympathiques afférentes à D11/12 stimulées par les contractions utérines
Fibres parasympathiques afférentes à S3/4 stimulées par la dilatation cervicale
Nerf honteux (S3/4) stimulé par la distension du plancher pelvien.
Le degré de tolérance et de perception de la douleur d’une parturiente est très variable et dépend
de plusieurs facteurs. Au vu de l’augmentation de la douleur en cas d’angoisse, toutes les
méthodes qui permettent de la diminuer sont appropriées dans la prise en charge de la douleur :
la présence (éventuelle) du partenaire ou d’une femme accompagnante, une bonne préparation à
l’accouchement, pouvoir bouger librement, massage, musique, bain pour détendre etc.
Les possibilités médicamenteuses sont relativement restreintes. Les douleurs plus
légères répondent à la butyl-scopolamine. Les opioïdes sont utilisés fréquemment, leur efficacité
dans le soulagement de la douleur du travail est cependant décevante. Cela explique le succès
pendant les dernières 20 années des analgésies locorégionales comme l’anesthésie péridurale
(PDA) ou l’anesthésie spinale en cas de travail bien avancé.
Pour l’anesthésie péridurale, on introduit un petit cathéter à travers une aiguille dans l’espace
péridural. Ainsi on peut injecter, d’une façon continue ou à la demande de la patiente, un
mélange d’un anesthésique local et d’un opioïde. En rajoutant ce dernier, on peut réduire la
concentration de l’anesthésique local de moitié ce qui diminue considérablement le bloc moteur.
Par conséquent, le taux d’extractions instrumentales qu’on observait avec les PDA anciennes a pu
être normalisé.
EGONEbasic Accouchement et post-partum physiologiques 13 de 16
Si l’accouchement est imminent, dans un délai estimé d'environ 1à 2 heures, on n’aurait pas
le temps d’attendre l’effet maximal d’une anesthésie péridurale.
Dans ces cas, on peut injecter un mélange similaire directement dans le canal spinal. L’effet
anesthésique obtenu en quelques minutes, ne dure cependant qu'à peu près 2 heures.
La position du corps
La position pendant la phase de dilatation peut être choisie librement par la parturiente. De
nombreux accessoires comme des ballons, cordes, matelas etc. aident à trouver une position
appropriée pour gérer la douleur. Durant la phase active, la majorité des parturientes choisit une
position semi-assise bien qu’une multitude de positions soit possible (décubitus latéral, position à
quatre pattes, position accroupie ou debout etc).
L’accouchement sur la chaise „Maya“ est moins en vogue de nos jours. En raison de la position
accroupie prolongée, on a observé une augmentation des pertes sanguines en relation avec les
déchirures périnéales et les épisiotomies.
Protection du périnée et épisiotomie éventuelle
L’acte le plus important des soignants (sage-femme, médecin) pendant la phase active des
poussés est la protection du périnée. En freinant d’une manière contrôlée la tête on laisse le
temps aux tissus du plancher pelvien de se distendre un maximum sans déchirure.
Malgré des discussions pendant des décennies, la question reste toujours ouverte de savoir s’il
est préférable:
D’accepter une déchirure périnéale
Ou d’effectuer une épisiotomie en cas de déchirure imminente
Ce qui est sûr c’est qu’une épisiotomie est plus facile à suturer, mais qu’une épisiotomie
constitue aussi un facteur de risque de déchirure plus importante.
Si on décide de pratiquer une épisiotomie, on commence de préférence au niveau de la
commissure postérieure en direction latérale, donc d’une manière médio-latérale (épisiotomie
2 du tableau). Il est vrai que si cette façon de couper provoque plus de douleurs, elle protège
cependant mieux d’une déchirure du sphincter anal.
EGONEbasic Accouchement et post-partum physiologiques 14 de 16
Gestes associés
Après la naissance, l’enfant est soigneusement séché, posé peau à peau sur la mère et après
environ 1 minute le cordon ombilical est sectionné.
Ensuite on effectue une gazométrie du sang du cordon ombilical dans le cadre d’un
contrôle de qualité de l’accouchement.
Taux d’oxygène
puisqu’il change rapidement il n’a pas d’importance dans l’interprétation de l’oxygénation
durant la dernière phase du travail.
Les témoins significatifs sont le pH de l’artère ombilicale, l’excès de base, le taux
de CO2 ainsi que le lactate
Un pH supérieur à 7.20 est normal; l’excès de base devrait être < 6 et le CO2 <7. Un pH en
dessous de 7.10 est considéré comme „acidose avancée“, un pH en dessous de 7.00 comme
acidose sévère. Les valeurs de pH en dessous de 7.00 sont associées à un risque légèrement
plus élevé de complications neurologiques ultérieures.
Un tube de sang du cordon ombilical est utilisé pour d’éventuelles déterminations ultérieures
du groupe sanguin.
Ces dernières années la possibilité de congeler du sang restant du cordon ombilical s’est
développée pour pouvoir isoler et utiliser ultérieurement les cellules souches qu’il contient.
En Suisse, il n’y a pas de banque de stockage officielle accessible à une grande population.
Une conservation de sang restant du cordon ombilical n’est donc effectuée que sur le désir et
aux frais de la patiente.
Le décollement du placenta est pris en charge activement par l’injection de 5 UI
d’ocytocine i.v. juste après le dégagement de l’épaule. Ce geste diminue les pertes
sanguines de manière significative.
Après la délivrance du placenta, on l’examine soigneusement pour vérifier s’il est complet. En
cas de doute, un ultrason est effectué pour découvrir des restes placentaires et l’indication à
une révision utérine manuelle doit être posée. En cas de nécessité, il ne faut pas hésiter à
effectuer une révision instrumentale. Il faut poser l’indication à une révision instrumentale de
manière très large en raison du risque d’hémorragie en cas de restes placentaires intra-utérins.
6. Le post-partum
Les suites de couches physiologiques sont marquées par plusieurs processus de régénération
d’une part et la mise en route de l’allaitement d’autre part.
L’utérus pesant quasiment 1000g régresse par un mécanisme d’apoptose en 2-3 semaines à sa
taille initiale de 60-80g. Cette involution est associée à des lochies. Ce fluor rappelant les règles
peut persister pendant 6 semaines.
EGONEbasic Accouchement et post-partum physiologiques 15 de 16
Les taux d’estrogènes et de progestérone excessivement élevés pendant la grossesse diminuent
en peu de jours pour atteindre des valeurs très basses. Ce phénomène pourrait être partiellement
responsable d’une sensibilité psychique, connue comme « baby blues », qui apparaît souvent
entre le 3e et 4e jour.
Les oedèmes souvent présents à la fin de la grossesse se normalisent en 1-2 semaines, les
varices et les hémorroïdes persistent souvent plus longtemps. Il n’est pas rare que quelques
varices persistent comme signe d’une grossesse passée. Les « vergetures » souvent
présentes prennent une couleur nacrée en quelques mois, la pigmentation de la « linea
nigra » peut disparaître au bout de plusieurs mois.
D’autres processus régressifs comme p. ex. la normalisation de la fonction cardiaque
prennent également quelques mois.
La paroi abdominale distendue nécessite même plus de temps et ne retrouve souvent plus
son tonus initial.
Pour soutenir ses transformations la plupart des maternités offre des cours de gymnastique où
les femmes apprennent différents exercices à faire elles-mêmes après le retour à domicile. Les
exercices de rééducation du périnée sont d’une importance particulière pour prévenir les
problèmes d’incontinence.
Un aspect très important des suites de couches est l’instruction à l’allaitement.
Une croissance des seins peut être observée déjà très tôt pendant la grossesse. Le colostrum
peut être présent à partir de 16 semaines de grossesse. Il est raisonnable de discuter de
l’alimentation du nouveau-né pendant la grossesse. Dans ce contexte, il faut également examiner
les seins et les mamelons.
L’Unicef a élaboré un programme de 10 recommandations dont le but est de permettre à
une majorité de femmes d’allaiter sans problème. On y trouve l’instruction du personnel,
l’enseignement structuré de la femme en couches, la mise au sein précoce, le renoncement aux
compléments de boissons ou de nutrition, le rooming-in, l’allaitement à la demande et l’abandon
des sucettes. Des conseillères en allaitement spécialement formées (IBCLC) soutiennent la
femme en couches et aident le personnel des maternités dans les situations difficiles. Les
difficultés fréquentes concernant l’allaitement incluent une montée de lait violente (le sein devient
très dur), un engorgement et des rhagades du mamelon.
Dans certaines situations, les femmes désirent un sevrage primaire ou secondaire.
En cas de sevrage primaire
(Cabergoline – un inhibiteur de la prolactine).
En cas de sevrage secondaire pendant les premières semaines, on utilise une posologie de 4
fois 1/2 comprimé aux 12 heures. Un sevrage ultérieur peut être accompli sans problème sans
médication en réduisant progressivement la fréquence d’allaitement.
La durée de l’hospitalisation en maternité a diminué continuellement ces dernières années.
En cas de séjour hospitalier très court (inférieur à 3 jours) c’est en général une sage-femme qui
prend en charge les soins à domicile. Un retour à domicile au 3e jour est plutôt défavorable,
parce que c’est à ce moment-là que survient le plus fréquemment le « baby blues ».
Avant le retour à domicile plusieurs sujets doivent être abordés:
la date du premier contrôle post-partum (environ 6 semaines après l’accouchement)
la contraception après l’accouchement
les conseils concernant l’hygiène, l’alimentation et l’allaitement
la reprise des activités sportives
les conseils juridiques (protection contre une résiliation du contrat de travail, congé
maternité, allaitement au lieu de travail)
la sexualité
EGONEbasic Accouchement et post-partum physiologiques 16 de 16
Vous aimerez peut-être aussi
- La Revue Du Praticien-Gynécologie ObstétriqueDocument179 pagesLa Revue Du Praticien-Gynécologie Obstétriquedrbadis100% (3)
- I-2-22-Accouchement, Délivrance Et Suites de Couches NormalesDocument10 pagesI-2-22-Accouchement, Délivrance Et Suites de Couches NormalesNemo Lu100% (1)
- SOMMETDocument41 pagesSOMMETJass LadaciPas encore d'évaluation
- BassinDocument58 pagesBassinFarid AllalPas encore d'évaluation
- 00 1579Document8 pages00 1579hizballah27Pas encore d'évaluation
- Presentation Du SiegeDocument8 pagesPresentation Du SiegeNătă ĈhăPas encore d'évaluation
- PelvimétrieDocument29 pagesPelvimétrieJamal MalouPas encore d'évaluation
- Accouchement NormalDocument11 pagesAccouchement NormalMinoucha BenPas encore d'évaluation
- Les Boucles ANGH 2018 Réduit Ultra RéduitDocument43 pagesLes Boucles ANGH 2018 Réduit Ultra RéduitFarahh hPas encore d'évaluation
- 2-mecanisme generale de l accouchementDocument6 pages2-mecanisme generale de l accouchementMohamed AmarPas encore d'évaluation
- 3 - Mécanisme Général de L'accouchement - Organisé PDFDocument4 pages3 - Mécanisme Général de L'accouchement - Organisé PDFMohamed IkbalPas encore d'évaluation
- La Presentation Du Siege-1Document18 pagesLa Presentation Du Siege-1WOGNINPas encore d'évaluation
- 3.Parturition-Accouchement - Suite de CouchesDocument54 pages3.Parturition-Accouchement - Suite de CouchesBelkis SioudPas encore d'évaluation
- 4 - La Présentation Du Sommet (PS)Document6 pages4 - La Présentation Du Sommet (PS)theresiane BouyaPas encore d'évaluation
- Contractions Uterines Et Ses AnomaliesDocument15 pagesContractions Uterines Et Ses Anomaliesasma slimanPas encore d'évaluation
- Presentation Du Siege Vas-Nb ValideDocument12 pagesPresentation Du Siege Vas-Nb ValideYasmine BelguendouzPas encore d'évaluation
- LCH 5Document60 pagesLCH 5Ilham ElgaoutiPas encore d'évaluation
- Cours Du Mai 2022Document5 pagesCours Du Mai 2022eddy grantPas encore d'évaluation
- Mécanisme Accouchement PDFDocument5 pagesMécanisme Accouchement PDFAlaa SenouciPas encore d'évaluation
- 00 Accouchement NormalDocument52 pages00 Accouchement NormalIbrahima Gws SowPas encore d'évaluation
- Imagerie Du Pelvis de La FemmeDocument210 pagesImagerie Du Pelvis de La FemmeAlexandra SimonPas encore d'évaluation
- PowerPoint Semaine 2 2Document26 pagesPowerPoint Semaine 2 2z29zxgfzdnPas encore d'évaluation
- Semio HancheDocument19 pagesSemio HancheAlphaPas encore d'évaluation
- Cours W Accouchement Pathologique.Document69 pagesCours W Accouchement Pathologique.houssainiPas encore d'évaluation
- Epreuve de TravailDocument3 pagesEpreuve de TravailAmina AmiinaPas encore d'évaluation
- 8 - Pathologie Bénigne de L'endomètreDocument7 pages8 - Pathologie Bénigne de L'endomètreAmadou Nicolas DiopPas encore d'évaluation
- Gyneco5an-Accouchement Presentation Sommet2020loucifDocument8 pagesGyneco5an-Accouchement Presentation Sommet2020louciflili loulouPas encore d'évaluation
- La Presentation Du SommetDocument12 pagesLa Presentation Du SommetWOGNIN100% (3)
- 5 Lôçö Examen Dôçö Une Femme EnceinteDocument30 pages5 Lôçö Examen Dôçö Une Femme EnceinteAmenElleh ShilPas encore d'évaluation
- Présentations Transversale, Oblique, Épaule NégligéeDocument4 pagesPrésentations Transversale, Oblique, Épaule NégligéeavounviPas encore d'évaluation
- Dysproportions Foeto-PelviennesDocument36 pagesDysproportions Foeto-PelviennesRedoin Belhadi100% (1)
- Anato UterusDocument29 pagesAnato UterusKendell Mendes100% (1)
- Presentation Du SommetDocument5 pagesPresentation Du SommetNătă ĈhăPas encore d'évaluation
- Luxation Congénitale de La Hanche Cours DR Ali BrahimiDocument10 pagesLuxation Congénitale de La Hanche Cours DR Ali Brahimiaya aycenPas encore d'évaluation
- Accouchement, monitorage fœtal, suites de couchesDocument10 pagesAccouchement, monitorage fœtal, suites de couchesChafik KaPas encore d'évaluation
- 08M261Document63 pages08M261micheemutombo400Pas encore d'évaluation
- Pathologies Des Spécialités: Médicales Et Soins InfirmiersDocument15 pagesPathologies Des Spécialités: Médicales Et Soins InfirmiersouaskokmohamedPas encore d'évaluation
- L'utérusDocument30 pagesL'utérusAbdul Koudouss KonePas encore d'évaluation
- Luxationcongenitaledela HancheDocument7 pagesLuxationcongenitaledela HancheBarinaPas encore d'évaluation
- Cours Prolapsus - ElharrechDocument29 pagesCours Prolapsus - ElharrechDr Aissam goultaienePas encore d'évaluation
- Accouchement Euthocique PDFDocument40 pagesAccouchement Euthocique PDFlacroixduchristsauvePas encore d'évaluation
- Accouchement en Presentation Du Sommet-DiaposDocument51 pagesAccouchement en Presentation Du Sommet-DiaposAghilas KingPas encore d'évaluation
- GynécologieDocument210 pagesGynécologiecheilla nandjioPas encore d'évaluation
- Malformation Ano RectaleDocument46 pagesMalformation Ano RectaleSOUMIA CHAIBI50% (2)
- Presentation de La FaceDocument4 pagesPresentation de La FaceKILAS GERARDPas encore d'évaluation
- L23:Procidence Du Cordon OmbilicalDocument7 pagesL23:Procidence Du Cordon OmbilicalRaly MbayePas encore d'évaluation
- Positions Transversales Et ObliquesDocument8 pagesPositions Transversales Et ObliquesWOGNINPas encore d'évaluation
- PROCIDENCE DU CORDON - DR NABIDocument28 pagesPROCIDENCE DU CORDON - DR NABIAli Yacine Mohamed NABIPas encore d'évaluation
- $C3$A9tapes de L$27accouchement PhysiologiqueDocument8 pages$C3$A9tapes de L$27accouchement PhysiologiqueAbderrahim JarmouniPas encore d'évaluation
- GNPT DR TeffeeDocument81 pagesGNPT DR TeffeeTef YouPas encore d'évaluation
- Le Mécanisme Générale de L'accouchementDocument8 pagesLe Mécanisme Générale de L'accouchementRoza Sara100% (1)
- Luxation Congénitale de La HancheDocument66 pagesLuxation Congénitale de La HancheHoussem EddinePas encore d'évaluation
- Travail Accouchement Partogramme 2021 PDFDocument71 pagesTravail Accouchement Partogramme 2021 PDFEmmanuel HOUNHOUEDOPas encore d'évaluation
- Hypofertilite Femme Epu 2007unencrypted - PdfunencryptedDocument12 pagesHypofertilite Femme Epu 2007unencrypted - PdfunencryptedabdoulePas encore d'évaluation
- Appendice 2Document147 pagesAppendice 2Assia EssabiriPas encore d'évaluation
- Orthopedie5an TD Lch2019 ConvertiDocument98 pagesOrthopedie5an TD Lch2019 Convertilot usPas encore d'évaluation
- Gyneco5an - TD Echographie2018 DerradjiDocument30 pagesGyneco5an - TD Echographie2018 DerradjiMouniŗ AbøudPas encore d'évaluation
- EpisiotomieDocument83 pagesEpisiotomieSamira OunefloussePas encore d'évaluation
- Anatomie Pelvi-Périnéale (Xavier Défieux)Document32 pagesAnatomie Pelvi-Périnéale (Xavier Défieux)Lydia KhelifPas encore d'évaluation
- 08 - Prolapsus Des Organes Pelviens (Pop)Document8 pages08 - Prolapsus Des Organes Pelviens (Pop)Iván ATPas encore d'évaluation
- 03 - Systematique Des Formes D IncontinenceDocument6 pages03 - Systematique Des Formes D IncontinenceIván ATPas encore d'évaluation
- 05 - SteriliteDocument26 pages05 - SteriliteIván ATPas encore d'évaluation
- 06 - Vessie Hyperactive - TraitementDocument5 pages06 - Vessie Hyperactive - TraitementIván ATPas encore d'évaluation
- 03 - Systematique Des Formes D IncontinenceDocument6 pages03 - Systematique Des Formes D IncontinenceIván ATPas encore d'évaluation
- 04 - AndrogenisationDocument18 pages04 - AndrogenisationIván ATPas encore d'évaluation
- 06 - ContraceptionDocument34 pages06 - ContraceptionIván ATPas encore d'évaluation
- 17 - Grossesses MultiplesDocument25 pages17 - Grossesses MultiplesIván ATPas encore d'évaluation
- 18 - Problèmes de Groupes SanguinsDocument9 pages18 - Problèmes de Groupes SanguinsIván ATPas encore d'évaluation
- 06 - Contraception Pendant La Periode D'allaitementDocument4 pages06 - Contraception Pendant La Periode D'allaitementIván ATPas encore d'évaluation
- 05 - Allaitement Maternel Les 10 Conditions deDocument11 pages05 - Allaitement Maternel Les 10 Conditions deIván ATPas encore d'évaluation
- 02 - Troubles Des Règles Et Du Cycle, Aménorrhée Et TableauxDocument37 pages02 - Troubles Des Règles Et Du Cycle, Aménorrhée Et TableauxIván ATPas encore d'évaluation
- 34 - Communication Et CounsellingDocument19 pages34 - Communication Et CounsellingIván ATPas encore d'évaluation
- 31 - Carcinome de La Vulve Et Du VaginDocument11 pages31 - Carcinome de La Vulve Et Du VaginIván ATPas encore d'évaluation
- 35 - Psycho-Oncologie en Cas de Tumeurs MalignesDocument14 pages35 - Psycho-Oncologie en Cas de Tumeurs MalignesIván ATPas encore d'évaluation
- 33 - Anomalies Du Developpement Des OrganesDocument5 pages33 - Anomalies Du Developpement Des OrganesIván ATPas encore d'évaluation
- 32 - Les Marqueurs Tumoraux en GynecologieDocument6 pages32 - Les Marqueurs Tumoraux en GynecologieIván ATPas encore d'évaluation
- Copie de SoutenirDocument42 pagesCopie de SoutenirrniaryjaminaPas encore d'évaluation
- DistributeursDocument7 pagesDistributeursdayangPas encore d'évaluation
- Suivi BudgetaireDocument12 pagesSuivi BudgetairecabeaureyPas encore d'évaluation
- Lavande Bâtiments Réseaux Sociaux RapportDocument9 pagesLavande Bâtiments Réseaux Sociaux RapportSara ZahafPas encore d'évaluation
- Atelier Adhérent CFDT: Les Unités Aéroportuaires en 12 HeuresDocument2 pagesAtelier Adhérent CFDT: Les Unités Aéroportuaires en 12 HeuresGérard MenvussaPas encore d'évaluation
- Extrait de Role BelabdiDocument1 pageExtrait de Role BelabdiAlexanor Asma0% (3)
- Boite À Outils Transfert de ConnaissancesDocument104 pagesBoite À Outils Transfert de ConnaissancesElyes Benhmida100% (2)
- MFG FR Outils Gestion Ressources Humaines 07 2007 PDFDocument190 pagesMFG FR Outils Gestion Ressources Humaines 07 2007 PDFstyve vorrenPas encore d'évaluation
- Exos2 TorsionDocument2 pagesExos2 TorsionmohammedPas encore d'évaluation
- الالتزام التنظيمي في المؤسسة الجزائريةDocument13 pagesالالتزام التنظيمي في المؤسسة الجزائريةaicha aichaPas encore d'évaluation
- TDElec 8Document7 pagesTDElec 8oukkaPas encore d'évaluation
- Pfe D LmerdDocument8 pagesPfe D LmerdHafsa El basriPas encore d'évaluation
- Les Mensonges de La Propagande Néo Féministe by El Rayhan Z LibDocument31 pagesLes Mensonges de La Propagande Néo Féministe by El Rayhan Z LibGloria ChristiPas encore d'évaluation
- Résume RDMDocument5 pagesRésume RDMMoustapha Abdillahi abdiPas encore d'évaluation
- Cour Ja Va DétailléDocument561 pagesCour Ja Va DétailléMajed Ben SaadaPas encore d'évaluation
- Fiche de Culture de La Pomme de TerreDocument10 pagesFiche de Culture de La Pomme de TerreFrançoisLassus-PigatPas encore d'évaluation
- Econometrie Pour La FinanceDocument80 pagesEconometrie Pour La FinanceSiehi Toh ServaisPas encore d'évaluation
- Diag Calculateur Edc16c3et16c34Document23 pagesDiag Calculateur Edc16c3et16c34luckyPas encore d'évaluation
- Unity 5 FreDocument80 pagesUnity 5 Frestephane AbrePas encore d'évaluation
- Serie QT Designer 2022-2023Document9 pagesSerie QT Designer 2022-2023Nesrine GharianiPas encore d'évaluation
- Tuyauterie Liste de Prix FR 2021Document38 pagesTuyauterie Liste de Prix FR 2021Hassim CongoPas encore d'évaluation
- Caractx DIESELDocument45 pagesCaractx DIESELAtone RomeoPas encore d'évaluation
- Examen Optimisation Et ModélisationDocument1 pageExamen Optimisation Et ModélisationmalikaPas encore d'évaluation
- ACL Bon CoursDocument16 pagesACL Bon CoursElvÏs ElvÏsPas encore d'évaluation
- Piscicole - Analyse de La Chaine de Valeur de La Pisciculture Cote IvoireDocument12 pagesPiscicole - Analyse de La Chaine de Valeur de La Pisciculture Cote IvoireBienvenu Kakpo100% (1)
- Catalogue DAI Pro 2018Document36 pagesCatalogue DAI Pro 2018Ricardo FelixPas encore d'évaluation
- Intervention - Cas Marketing Nanterre 102013henkel DR Caspari PDFDocument80 pagesIntervention - Cas Marketing Nanterre 102013henkel DR Caspari PDFiyad_techPas encore d'évaluation
- Cofrend Fiche MagnetoscopiewebDocument2 pagesCofrend Fiche MagnetoscopiewebAbdelkaderPas encore d'évaluation