Académique Documents
Professionnel Documents
Culture Documents
10 - Infections Urinaires Chez La Femme
Transféré par
Iván ATTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
10 - Infections Urinaires Chez La Femme
Transféré par
Iván ATDroits d'auteur :
Formats disponibles
EGONEplus GYNAECOLOGY Script G2H
pour la formation post-graduée et formation continue Release:
© Auteurs: tous droits réservés 2013/14
Version:
6
INFECTIONS URINAIRES CHEZ LA FEMME
THÉRAPIE - PROPHYLAXIE Date:
11.03.2013
Voulez-vous
évaluer ce
chapitre?
Auteurs: A. WeilNeuchâtel, G. SchärAarau
Thérapie infections urinaires simples
Les infections urinaires simples peuvent guérir spontanément.
Cependant certaines mesures peuvent accélérer la guérison:
l’augmentation de l’hydratation
le thé de feuille de raisin d’ours
le jus d’airelles rouges ou de cranberries.
La plupart du temps, les infections urinaires symptomatiques nécessitent une antibiothérapie
pour améliorer rapidement la qualité de vie. En cas d’infection urinaire simple 3 jours avec un
médicament agissant au niveau urinaire doit être considéré.
Medicaments de 1er choix
Triméthoprime seul ou combiné avec
2x 160 / 800mg pour 3 jours
Sulfaméthazole (Bactrim®, générique)
Nitrofurantoïne (Furadantin® retard) 2x 100mg pour 3 jours
Norfloxacine (Noroxin®, générique) 2x 400mg pour 3 jours
Ciprofloxacine (Ciproxin®, générique) 2x 250mg pour 3 jours
Ofloxacine (Tarivid®) 2x 200mg pour 3 jours
1 sachet à 3g (prise unique car la demi-vie
Fosfomycine (Monuril®)
du principe actif est longue)
Le but du traitement est de commencer rapidement et adéquatement pour obtenir un effet
rapide, économique avec des effets secondaires minimaux.
En cas de prescription du Sulfaméthazole (Bactrim®, générique) il faut faire attention à de
possibles allergies (anamnèse).
Les pénicillines (p.ex. Augmentin®, générique) sont rarement utiles pour le traitement
d’infection urinaire. Elles ont un bon effet mais induisent de fréquents effets secondaires
(gastro-intestinaux, allergies, changement de la flore bactérienne, colpite mycotique).
EGONEplus Infections urinaires chez la femme - Thérapie - Prophylaxie 1 de 6
Traitement de l’infection urinaire compliquée
Il faut traiter plus longtemps en cas d’infection urinaire compliquée; un traitement de pas
moins de 10 à 14 jours est indiqué. Les médicaments sont ceux de la tabelle susmentionnée.
Dans la plupart des cas, le choix de l’antibiotique sera basé sur le résultat de la culture d’urine
avec l’établissement des résistances.
Bactériuries asymptomatiques
La bactériurie asymptomatique (plus de 105/ ml) ne doit pas être traitée, la seule exception est
la bactériurie asymptomatique pendant la grossesse (voir ci-dessous).
Contrôle après traitement d’une infection urinaire
Après une infection urinaire simple, un contrôle à l’aide d’un sédiment ou d’une culture, en cas
de guérison symptomatique n’est pas nécessaire. Si les symptômes persistent après 3 jours de
traitement, il faut penser d’une part à un faux diagnostic ou que l’antibiotique n’a pas pu agir
en raison d’une résistance. En cas de persistance après 6-7 jours de traitement une culture
d’urine avec l’établissement de la résistance doit être préconisée.
L’infection pendant la grossesse
Par définition, une infection urinaire pendant la grossesse est à considérer comme infection
urinaire compliquée.
Les bactériuries asymptomatiques engendrent un risque de prématurité et doivent être
traitées. Pendant la grossesse, il faut pratiquer un test à l’aide des bandelettes lors de chaque
contrôle. Si celui-ci se révèle positif, une culture d’urine avec numération des bactéries et
détermination de la résistance s’impose. Pour cet examen, il suffit de disposer d’une urine au
jet.
La pyélonéphrite est plus fréquente pendant la grossesse. Le risque est surtout important
lors de la 2e moitié de la grossesse en raison d’une diminution du flux urinaire conditionnée
par une obstruction relative des uretères et par l’augmentation du volume utérin.
Le traitement d’une infection urinaire sans participation rénale devrait être de 7-10 jours, en
cas de suspicion de pyélonéphrite, il devrait durer 14 jours.
Antibiotiques pendant la grossesse
Aminopenicillin et acide clavulanique
2x 1g / jour pour 7 jours
(Augmentin®, générique)
Cefuroxime (Zinat®) 2x 125 mg / jour pour 7 jours
Nitrofurantoïne
2x 100mg / jour pour 7 jours
(Furadantin® retard, Uvamin® retard)
Norfloxacine (Noroxin®, générique) 2x 400mg / jour pour 7 jours
Fosfomycine (Monuril®) 1 Sachet à 3g pour 7 jours
Triméthoprime et Sulfamide (Bactrim®, générique) 2x 160 / 800 mg / jour pour 7 jours
EGONEplus Infections urinaires chez la femme - Thérapie - Prophylaxie 2 de 6
Pour les pénicillines (p.ex. Augmentin®, générique), cephalosporines (p.ex Ceftriaxon,
Rocephin®) et la nitrofurantoïne (p.ex. Furadantin® retard, Uvamin® retard) il n’y a pas de
réserve à la prescription durant toute la grossesse.
Triméthoprime-Sulfaméthazole (p.ex. Bactrim®, générique) ne devrait pas être prescrit
durant le 1er trimestre. La trimethoprim est un antagoniste de l’acide folique et peut
occasionner des défects au niveau neurologique et cardiovasculaire
De même les chinolones (p. ex. Norfloxacin (Noroxine®, générique)) ne devraient pas être
prescrits durant le 1er trimestre car ils peuvent théoriquement être à la base de
malformations du système ostéo-musculaire, d’un retard de croissance ou d’arthropathies.
A partir du 2e deuxième trimestre tous ces médicaments peuvent être prescrits.
A la fin du traitement il faut faire un contrôle d’urine.
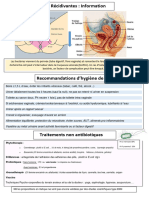
Infections urinaires récidivantes
Les infections urinaires récidivantes sont dues à la résistance d’un germe ou à la survenue
d’un nouveau germe.
Facteurs de risques pour des infections urinaires récidivantes
Troubles de la vidange vésicale avec résidu post-mictionnel
Cystocèle avec résidu post-mictionnel
Réservoir de germes uro-pathogènes au niveau de l’intestin ou du vagin
Diminution de la défense locale au niveau de la muqueuse du tractus urinaire
Affection neurologique
Cathéter vésical
La sexualité avec changement de partenaires fréquent ou pratiques particulières
Usage de substances spermicides induisant des changements du milieu vaginal
Grossesse
Diabète
Vaginites
Nous retrouvons ainsi la définition de l’infection urinaire compliquée.
Le traitement peut se baser sur plusieurs stratégies
1. La patiente vient lors de n’importe quels symptômes du tractus urinaire en contrôle et
l’antibiothérapie est prescrite par un médecin.
2. La patiente expérimentée décide d’elle-même de commencer un traitement d’antibiotique
et ne s’annonce en contrôle médical que si la symptomatologie ne répond pas au
traitement.
3. Prophylaxie antibiotique de 4 - 6 mois.
4. S’il y a une association nette entre l’activité sexuelle et l’infection urinaire, on peut prescrire
un traitement post-coïtal avec un comprimé (ex. Nitrofurantoïne,
Sulfometaxol/Trimetoprim, Norfloxacin).
Prophylaxie antibiotique
La prophylaxie antibiotique pour prévenir la récidive doit durer de 4-6 mois avec un
dosage faible.
Plusieurs schémas sont proposés: un comprimé d’un des médicaments mentionnés ci
dessus chaque 2ème jour ou 2x par semaine, la prise plus fréquente peut améliorer les
résultats de la prophylaxie mais au prix de la survenue plus fréquente d’effets secondaires.
EGONEplus Infections urinaires chez la femme - Thérapie - Prophylaxie 3 de 6
La prescription de chaque traitement pour infections urinaires récidivantes doit
s’accompagner de la recommandation des changements de vie suivants.
Changements d’habitudes
Hydratation d’un minimum de 2 litres par jour
Jus de cranberries 3dl/ jour ou jus d’airelles rouges 1dl/jour
Thé de feuille de raisin d’ours
Soins cutanés péri-anaux et vulvaires avec une crème simple hydratante
Eviter un excès d’hygiène avec l’utilisation fréquente de savon au niveau vulvaire et péri-
anal
Utiliser des savons de pH neutre
La douche au WC ne doit s’adresser qu’à la région anale mais pas à la région vulvaire ou à
l’introïtus vaginal
S’essuyer après l’exonération toujours d’avant en arrière
Utilisation d’œstrogènes locaux (crème d’œstrogènes ou d’ovules) après la ménopause
Influence de la flore intestinale à l’aide de probiotiques (bactéries produisant de l’acide
lactique, bactéries bifides)
Vaccin par Escherichia coli viva (Uro-Vaxom®), 1 tablette/jour pour 3 mois
L’hydratation améliore le flux urinaire et ainsi l’élimination des bactéries. Les jus d’airelles
rouges et de cranberries contiennent des tannines qui diminuent contre l’adhésion des
bactéries à la muqueuse vaginale. La même remarque est valable pour différentes infusions.
Les soins cutanés locaux empêchent la colonisation cutanée avec des germes
uropathogènes. Il ne faut pas détruire le film sébacé cutané acide de la peau et renforcer les
défenses de la peau par l’hydratation de celle-ci.
Les douches sur les WC peuvent être utiles au niveau anal. Elles peuvent par contre
favoriser l’ascension de germes dans l’urètre et la vessie si elles sont utilisées au niveau de
l’introïtus vaginal. Comme la colonisation survient le plus souvent depuis le tractus intestinal, il
faut impérativement s’essuyer après l’exonération d’avant en arrière.
L’utilisation de crème d’œstrogènes ou d’ovules (p.ex. Ortho-Gynest®, Ovestin®, Oestro-
Gynaedron® 1 - 2 X par semaine le soir vaginalement) favorise la formation de glycogène et
ainsi la colonisation du vagin par des lactobacilles. Le pH des sécrétions vaginales sera ainsi
abaissé avec un effet antibactérien. L’effet prophylactique est prouvé par des études alors que
les autres points susmentionnés ne sont que recommandés sans qu’il existe des données
scientifiques claires à leurs sujets.
Selon des études récentes les probiotiques sont considérés comme des bactéries amies pour
l’équilibre intestinal. Les organismes probiotiques les plus souvent employés sont les
lactobacilles (Lactoferment®) et les bactéries bifides. Il a été démontré que les probiotiques
peuvent être utilisés pour éviter des infections urinaires. Il a aussi été démontré que par ce
traitement des vaginites bactériennes peuvent être aussi guéries. Les probiotiques sont le plus
souvent prescrits grâce à des yoghourts. Il a été aussi démontré que les probiotiques peuvent
aider à éviter des colpites mycotiques.
Le vaccin oral agit par l’intermédiaire de lysat de bactéries lyophilisées d’E. Coli. L’excrétion
d’IgA dans la vessie est ainsi stimulée.
EGONEplus Infections urinaires chez la femme - Thérapie - Prophylaxie 4 de 6
Littérature
1. Fenwick EA, Briggs AH, Hawke CI. Management of urinary tract infection in general
practice: a cost-effectiveness analysis. Br J Gen Pract. 2000;50(457):635-9.
http://www.ncbi.nlm.nih.gov/pubmed/11042915
2. Guay DR. Contemporary management of uncomplicated urinary tract infections. Drugs.
2008;68(9):1169-205.
http://www.ncbi.nlm.nih.gov/pubmed/18547131
3. Scholes D, Hooton TM, Roberts PL, Stapleton AE, Gupta K, Stamm WE. Risk factors for
recurrent urinary tract infection in young women. J Infect Dis. 2000;182(4):1177-82.
http://www.ncbi.nlm.nih.gov/pubmed/10979915
4. Ha US, Cho YH. Immunostimulation with Escherichia coli extract: prevention of recurrent
urinary tract infections. Int J Antimicrob Agents. 2008;31:S63-7.
http://www.ncbi.nlm.nih.gov/pubmed/17913471
5. Falagas ME, Betsi GI, Tokas T, Athanasiou S. Probiotics for prevention of recurrent urinary
tract infections in women: a review of the evidence from microbiological and clinical
studies. Drugs. 2006;66:1253-61.
http://www.ncbi.nlm.nih.gov/pubmed/16827601
6. Jepson RG, Craig JC. Cranberries for preventing urinary tract infections. Cochrane
Database Syst Rev. 2008:CD001321.
http://www.ncbi.nlm.nih.gov/pubmed/18253990
7. Kontiokari T, Sundqvist K, Nuutinen M, Pokka T, Koskela M, Uhari M. Randomised trial of
cranberry-lingonberry juice and Lactobacillus GG drink for the prevention of urinary tract
infections in women. BMJ. 2001;322:1571.
http://www.ncbi.nlm.nih.gov/pubmed/11431298
8. Richards D, Toop L, Chambers S, Fletcher L. Response to antibiotics of women with
symptoms of urinary tract infection but negative dipstick urine test results: double blind
randomised controlled trial. Bmj. 2005;331:143. Epub 2005 Jun 22.
http://www.ncbi.nlm.nih.gov/pubmed/15972728
9. Delzell JE, Lefevre ML. Urinary tract infections during pregnancy. Am Fam Physician.
2000;61:713-21.
http://www.ncbi.nlm.nih.gov/pubmed/10695584
10. Schnarr J, Smaill F. Asymptomatic bacteriuria and symptomatic urinary tract infections in
pregnancy. Eur J Clin Invest. 2008;38:50-7.
http://www.ncbi.nlm.nih.gov/pubmed/18826482
11. Smithson A, Chico C, Ramos J, Netto C, Sanchez M, Ruiz J, et al. Prevalence and risk
factors for quinolone resistance among Escherichia coli strains isolated from males with
community febrile urinary tract infection. Eur J Clin Microbiol Infect Dis 2012;31(4):423-
30.
http://www.ncbi.nlm.nih.gov/pubmed/21761126
12. Skjot-Rasmussen L, Hammerum AM, Jakobsen L, Lester CH, Larsen P, Frimodt-Moller N.
Persisting clones of Escherichia coli isolates from recurrent urinary tract infection in men
and women. J Med Microbiol 2011;60(Pt 4):550-4.
http://jmm.sgmjournals.org/content/60/4/550.full.pdf
13. Williams G, Craig JC. Long-term antibiotics for preventing recurrent urinary tract infection
in children. Cochrane Database Syst Rev(3) 2011:CD001534.
http://www.ncbi.nlm.nih.gov/pubmed/21412872
EGONEplus Infections urinaires chez la femme - Thérapie - Prophylaxie 5 de 6
14. Stapleton AE, Au-Yeung M, Hooton TM, Fredricks DN, Roberts PL, Czaja CA, et al.
Randomized, placebo-controlled phase 2 trial of a Lactobacillus crispatus probiotic given
intravaginally for prevention of recurrent urinary tract infection. Clin Infect Dis
2011;52(10):1212-7.
http://www.ncbi.nlm.nih.gov/pubmed/21498386
Aidez nous, grâce à vos commentaires, à améliorer la structure ainsi que le contenu de
ce chapitre. Envoyez-nous simplement un mail. Nous vous sommes très reconnaissants
pour toutes vos remarques, qui seront anonymisées.
EGONEplus Infections urinaires chez la femme - Thérapie - Prophylaxie 6 de 6
Vous aimerez peut-être aussi
- 06 - Vessie Hyperactive - TraitementDocument5 pages06 - Vessie Hyperactive - TraitementIván ATPas encore d'évaluation
- La ContraceptionDocument31 pagesLa ContraceptionAlmed SchoolPas encore d'évaluation
- Femme Enceinte: Traitement Des Infections Urinaires de LaDocument2 pagesFemme Enceinte: Traitement Des Infections Urinaires de Lakatimere GastonPas encore d'évaluation
- Prise en Charge de La Pyelonephrite Aigue de L'Adulte Recommandations ThérapeutiquesDocument6 pagesPrise en Charge de La Pyelonephrite Aigue de L'Adulte Recommandations ThérapeutiquesasmaPas encore d'évaluation
- Medicaments Durologie Nephrologie 0Document80 pagesMedicaments Durologie Nephrologie 0Elhafedh ElmouhabPas encore d'évaluation
- 3 Traitement ContraceptifDocument46 pages3 Traitement ContraceptifMor GanitePas encore d'évaluation
- SéminaireDocument6 pagesSéminaireVigny DiemboPas encore d'évaluation
- Aménorrhée SecondaireDocument5 pagesAménorrhée Secondairemaryam.gynoPas encore d'évaluation
- M LaffaurieDocument71 pagesM Laffaurieifelfli27Pas encore d'évaluation
- OESTROPROGESTATIFSDocument31 pagesOESTROPROGESTATIFSsali benPas encore d'évaluation
- Endoxan ProDocument2 pagesEndoxan ProAbdeljalil ChaibiPas encore d'évaluation
- CONTRACEPTION Et CAS PARTICULIERSDocument22 pagesCONTRACEPTION Et CAS PARTICULIERSredouanebenchohra5691Pas encore d'évaluation
- Cystite Femme EnceinteDocument2 pagesCystite Femme EnceintexxdrivexxPas encore d'évaluation
- Protobgyn Septembre 2011Document66 pagesProtobgyn Septembre 2011FrancisPas encore d'évaluation
- Contraception Hormonale OraleDocument40 pagesContraception Hormonale Oraleanis anisPas encore d'évaluation
- Fiche Interassos Antirejets TacrolimusDocument8 pagesFiche Interassos Antirejets TacrolimusRamziPas encore d'évaluation
- Contraceptions Et Médicaments ContraceptifsDocument5 pagesContraceptions Et Médicaments ContraceptifsYoussef EddouPas encore d'évaluation
- (Sba-Medecine - Com) Le Maillon Faible - Fiche PratiqueDocument78 pages(Sba-Medecine - Com) Le Maillon Faible - Fiche Pratiquesara amarPas encore d'évaluation
- Ct 032217Document6 pagesCt 032217Julia CordierPas encore d'évaluation
- 6 - Prise en Chrage Des GAREDocument72 pages6 - Prise en Chrage Des GAREAbdourhamane Ag AlhousseiniPas encore d'évaluation
- ContraceptionDocument3 pagesContraceptionBerkoukou HassanPas encore d'évaluation
- cr-info-2021-1Document2 pagescr-info-2021-1Selma GhozaliPas encore d'évaluation
- Pyélonéphrite Aiguë Du Nourrisson Et de L'enfantDocument6 pagesPyélonéphrite Aiguë Du Nourrisson Et de L'enfantMahefa Serge RakotozafyPas encore d'évaluation
- Contraception DR MERABETDocument17 pagesContraception DR MERABETMohamed IkbalPas encore d'évaluation
- InjectablesDocument28 pagesInjectablesmanfo ghislainPas encore d'évaluation
- PROTOBGYN Septembre 2011Document52 pagesPROTOBGYN Septembre 2011Père ProsperPas encore d'évaluation
- Contraception Hormonal-2Document14 pagesContraception Hormonal-2Douaa el houda HartaniPas encore d'évaluation
- Ulcères Gastro-Duodénaux Chez L'adulte - Guides Médicaux MSFDocument3 pagesUlcères Gastro-Duodénaux Chez L'adulte - Guides Médicaux MSFDiakalia DembelePas encore d'évaluation
- Contraception Hormonal-1Document13 pagesContraception Hormonal-1Douaa el houda HartaniPas encore d'évaluation
- ContraceptionDocument62 pagesContraceptionboutefal imenePas encore d'évaluation
- insuffisance rénaleDocument1 pageinsuffisance rénalehamma.shirazPas encore d'évaluation
- O - ContCeptCorrPrAlaouiDocument96 pagesO - ContCeptCorrPrAlaouiHelio Mab's100% (1)
- Info AntibioDocument1 pageInfo AntibioHarouna RachidPas encore d'évaluation
- PYOSTACINE 500 MG Comprimé Pelliculé Sécable Boîte de 100Document3 pagesPYOSTACINE 500 MG Comprimé Pelliculé Sécable Boîte de 100uhuhsuPas encore d'évaluation
- 19 GynecoDocument14 pages19 Gynecomer35399Pas encore d'évaluation
- Les Injectables 2015 OkDocument36 pagesLes Injectables 2015 OkOuedraogo SoumailaPas encore d'évaluation
- 2 Atelier Prescription 2023 2024Document109 pages2 Atelier Prescription 2023 2024lea77.lbPas encore d'évaluation
- Notice Uricare 3g Sachet Grles. P. Sol. Buv. B 01 SachetDocument1 pageNotice Uricare 3g Sachet Grles. P. Sol. Buv. B 01 SachetNazim MammeriPas encore d'évaluation
- La ContraceptionDocument10 pagesLa Contraceptionhafsizakaria16Pas encore d'évaluation
- Anx 12068 FRDocument38 pagesAnx 12068 FRlacroixduchristsauvePas encore d'évaluation
- XELODA Capecitabine V5 PatientDocument2 pagesXELODA Capecitabine V5 Patienttiphaine.obPas encore d'évaluation
- Protocoles Infections UrinairesDocument12 pagesProtocoles Infections Urinaireskatimere GastonPas encore d'évaluation
- Cours Sur Les Médicaments AntiparasitairesDocument57 pagesCours Sur Les Médicaments AntiparasitairesalmnaouarPas encore d'évaluation
- Qu'est-Ce Que L'estradiol ? Effets Secondaires Et ConseilsDocument1 pageQu'est-Ce Que L'estradiol ? Effets Secondaires Et Conseilsassia.zeddour32Pas encore d'évaluation
- Annexe I Resume Des Caracteristiques Du Produit: GRISEFULINE 500 MG, Comprimé SécableDocument12 pagesAnnexe I Resume Des Caracteristiques Du Produit: GRISEFULINE 500 MG, Comprimé SécableNaruto & SasukePas encore d'évaluation
- Curcuma Et Traitement Du CancerDocument14 pagesCurcuma Et Traitement Du CancerSalem Mohand Ben Mohamed100% (1)
- Notice AmoxicillineDocument14 pagesNotice AmoxicillineZoran FourneauxPas encore d'évaluation
- SALAZOPYRINE 500 MG Prix, Notice, Effets SecondDocument1 pageSALAZOPYRINE 500 MG Prix, Notice, Effets SecondpmgkxrnndgPas encore d'évaluation
- Clamoxyl 1 G CP Dispers - VidalDocument16 pagesClamoxyl 1 G CP Dispers - VidalAmara BochraPas encore d'évaluation
- Notice FRDocument7 pagesNotice FRmathias baouraPas encore d'évaluation
- Les traitements médicamenteux du cancer de la prostateDocument4 pagesLes traitements médicamenteux du cancer de la prostateombadiPas encore d'évaluation
- ContraceptionDocument5 pagesContraceptionAndy HocinePas encore d'évaluation
- CONTRACEPTIONDocument14 pagesCONTRACEPTIONJunior NyambusPas encore d'évaluation
- Contraception FibromeDocument16 pagesContraception FibromeLorlyna MandzeyiPas encore d'évaluation
- Infections Urinaires de L0027adulteDocument5 pagesInfections Urinaires de L0027adulteAmel YahiaPas encore d'évaluation
- Les Implants PF OKDocument31 pagesLes Implants PF OKOuedraogo SoumailaPas encore d'évaluation
- Douleurs MenstruellesDocument8 pagesDouleurs MenstruellesAnna M.Pas encore d'évaluation
- Biologie de DeveloppementDocument18 pagesBiologie de DeveloppementBenzaid BatoulPas encore d'évaluation
- Fiche HPDocument2 pagesFiche HPjudzak judzakPas encore d'évaluation
- Guide pratique des médecines naturelles pour l’étéD'EverandGuide pratique des médecines naturelles pour l’étéÉvaluation : 2 sur 5 étoiles2/5 (1)
- 05 - SteriliteDocument26 pages05 - SteriliteIván ATPas encore d'évaluation
- 08 - Prolapsus Des Organes Pelviens (Pop)Document8 pages08 - Prolapsus Des Organes Pelviens (Pop)Iván ATPas encore d'évaluation
- 03 - Systematique Des Formes D IncontinenceDocument6 pages03 - Systematique Des Formes D IncontinenceIván ATPas encore d'évaluation
- 03 - Systematique Des Formes D IncontinenceDocument6 pages03 - Systematique Des Formes D IncontinenceIván ATPas encore d'évaluation
- 02 - Troubles Des Règles Et Du Cycle, Aménorrhée Et TableauxDocument37 pages02 - Troubles Des Règles Et Du Cycle, Aménorrhée Et TableauxIván ATPas encore d'évaluation
- 06 - ContraceptionDocument34 pages06 - ContraceptionIván ATPas encore d'évaluation
- 04 - AndrogenisationDocument18 pages04 - AndrogenisationIván ATPas encore d'évaluation
- 03 - Accouchement Et Post-Partum PhysiologiquesDocument16 pages03 - Accouchement Et Post-Partum PhysiologiquesIván ATPas encore d'évaluation
- 34 - Communication Et CounsellingDocument19 pages34 - Communication Et CounsellingIván ATPas encore d'évaluation
- 17 - Grossesses MultiplesDocument25 pages17 - Grossesses MultiplesIván ATPas encore d'évaluation
- 06 - Contraception Pendant La Periode D'allaitementDocument4 pages06 - Contraception Pendant La Periode D'allaitementIván ATPas encore d'évaluation
- 18 - Problèmes de Groupes SanguinsDocument9 pages18 - Problèmes de Groupes SanguinsIván ATPas encore d'évaluation
- 05 - Allaitement Maternel Les 10 Conditions deDocument11 pages05 - Allaitement Maternel Les 10 Conditions deIván ATPas encore d'évaluation
- 31 - Carcinome de La Vulve Et Du VaginDocument11 pages31 - Carcinome de La Vulve Et Du VaginIván ATPas encore d'évaluation
- 32 - Les Marqueurs Tumoraux en GynecologieDocument6 pages32 - Les Marqueurs Tumoraux en GynecologieIván ATPas encore d'évaluation
- 33 - Anomalies Du Developpement Des OrganesDocument5 pages33 - Anomalies Du Developpement Des OrganesIván ATPas encore d'évaluation
- 35 - Psycho-Oncologie en Cas de Tumeurs MalignesDocument14 pages35 - Psycho-Oncologie en Cas de Tumeurs MalignesIván ATPas encore d'évaluation
- MéningitesDocument27 pagesMéningitesiri NaPas encore d'évaluation
- TP Amrouche Les Mileu de CulterDocument5 pagesTP Amrouche Les Mileu de Cultermohamed benPas encore d'évaluation
- SelmaDocument16 pagesSelmatebbakh tebbakhPas encore d'évaluation
- Covid 19 Anglais NewDocument10 pagesCovid 19 Anglais NewLaurent Stefan SomePas encore d'évaluation
- Book1 2010 PDFDocument25 pagesBook1 2010 PDFfloare de coltPas encore d'évaluation
- 1 Altération de La Qualité Hygiénique Et MarchandeDocument9 pages1 Altération de La Qualité Hygiénique Et MarchandeImene BouslahPas encore d'évaluation
- 10 Wheat Streak Mosaic VirusDocument16 pages10 Wheat Streak Mosaic VirusSimo DadsiPas encore d'évaluation
- Parasites Et Parasitoses AlimentairesDocument29 pagesParasites Et Parasitoses AlimentairesNourazPas encore d'évaluation
- S5 - Microbiologie Générale-DZVET360-Cours-veterinairesDocument197 pagesS5 - Microbiologie Générale-DZVET360-Cours-veterinairesDZVET 360 ديزاد فات100% (3)
- Le Monde Microbien Et Sa Diversite Cours MaDocument5 pagesLe Monde Microbien Et Sa Diversite Cours Mamaryam elgarmezPas encore d'évaluation
- Chapitre II Partie 1Document14 pagesChapitre II Partie 1KahinaPas encore d'évaluation
- Exemple de Candidature CVDocument3 pagesExemple de Candidature CVWilliam CarterPas encore d'évaluation
- Formation-2020 CEREALESDocument2 pagesFormation-2020 CEREALESFATMA YOUCEFIPas encore d'évaluation
- Coprologie Parasitaire PDFDocument59 pagesCoprologie Parasitaire PDFAnonymous IukgVlas6PPas encore d'évaluation
- Bactéries Par Système Infecté Et Par EspèceDocument14 pagesBactéries Par Système Infecté Et Par EspèceCharlotte TatonPas encore d'évaluation
- B2-Physiologie Bacterienne DiaposDocument28 pagesB2-Physiologie Bacterienne DiaposSarra Ferroudji100% (2)
- Iso 10272-2 2017 (F)Document26 pagesIso 10272-2 2017 (F)FATMA YOUCEFIPas encore d'évaluation
- Les EnterobacteriesDocument3 pagesLes EnterobacteriesDjazia Safar Zitoun KaraPas encore d'évaluation
- EXAMEN DE BIO 214 BACTERIO 2023Document1 pageEXAMEN DE BIO 214 BACTERIO 2023charlottecerenaPas encore d'évaluation
- Qualité Microbiologique Du Kilishi (Produit Carné Séché) Produit Dans La Ville de Ngaoundéré (Cameroun)Document8 pagesQualité Microbiologique Du Kilishi (Produit Carné Séché) Produit Dans La Ville de Ngaoundéré (Cameroun)mamyivonne2Pas encore d'évaluation
- TD3.Diagnostic Des Infections 2017 PDFDocument38 pagesTD3.Diagnostic Des Infections 2017 PDFlembarki100% (1)
- Examen Cytobacteriologique Des PusDocument25 pagesExamen Cytobacteriologique Des PusCharly Mitano100% (2)
- Agboranderson2000, 010 Ao Aminata MICROBIOLOGIE BamakoDocument5 pagesAgboranderson2000, 010 Ao Aminata MICROBIOLOGIE BamakoAsmaa DihmanePas encore d'évaluation
- Chapitre 3 Physiologie Bactérienne 2023Document25 pagesChapitre 3 Physiologie Bactérienne 2023Sirandou DiaoPas encore d'évaluation
- TP 4 Contrôle de Lenvironnement Surface Air Et EauxDocument4 pagesTP 4 Contrôle de Lenvironnement Surface Air Et EauxkatibraPas encore d'évaluation
- Effet CPDocument15 pagesEffet CPMERi BPas encore d'évaluation
- Infectieuse: La MononucleoseDocument2 pagesInfectieuse: La Mononucleoseamos kagonePas encore d'évaluation
- Les AntibacteriensDocument10 pagesLes AntibacteriensOusmane SambouPas encore d'évaluation
- AlgorithmeaesDocument3 pagesAlgorithmeaesaba djibaPas encore d'évaluation
- RLP 131128 ReactifZymB Biomerieux PDFDocument6 pagesRLP 131128 ReactifZymB Biomerieux PDFMejdi GallPas encore d'évaluation