Académique Documents
Professionnel Documents
Culture Documents
Lésions Traumatiques Des Tendons Échisseurs
Transféré par
espritdeboisTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Lésions Traumatiques Des Tendons Échisseurs
Transféré par
espritdeboisDroits d'auteur :
Formats disponibles
Encyclopédie Médico-Chirurgicale 14-056-A-10
14-056-A-10
Lésions traumatiques
des tendons fléchisseurs
G Foucher
Résumé. – La réparation primaire d’une section des tendons fléchisseurs est devenue la règle, avec quelques
rares exceptions. Ses deux complications majeures sont la rupture de la suture et l’adhérence des tendons.
Cela rend compte de la multitude de protocoles proposés à la fois pour renforcer la suture et mobiliser les
tendons en postopératoire.
La tendance est clairement à une suture solide, alliant un point axial de quatre à six brins et un surjet
épitendineux, permettant de mobiliser les tendons soit passivement soit activement. L’immobilisation n’est
plus choisie qu’en cas de contre-indication de la mobilisation précoce.
La chirurgie secondaire est devenue de ce fait moins fréquemment indiquée, du moins en ce qui concerne les
greffes tendineuses. Cependant une bonne connaissance des techniques de sauvetage est nécessaire en cas de
complications ou d’échec de la suture primaire.
© 2003 Editions Scientifiques et Médicales Elsevier SAS. Tous droits réservés.
Mots-clés : tendons fléchisseurs, suture, ténolyse, arthrolyse, ténoarthrolyse, greffe tendineuse.
Introduction ensuite dans le canal carpien, et ce n’est qu’à sa sortie qu’ils
s’individualisent pour chacun des doigts. La course tendineuse
atteint 8 cm en flexion combinée des doigts et du poignet, tandis
Les lésions traumatiques des tendons fléchisseurs de la main sont
fréquentes, et peuvent conduire à des séquelles graves allant de la que lorsque le poignet est stabilisé elle ne dépasse pas 3 cm.
simple diminution de force à une limitation importante de la flexion, Dans leur trajet palmaire, ces tendons donnent insertion aux muscles
gênant la fonction globale de la main. Leur réparation chirurgicale lombricaux. Unipennés et situés sur le versant radial pour les
est une longue histoire de frustration pour le chirurgien de la main premier et deuxième rayons, ces lombricaux sont bipennés, en
et pour les patients, malgré quelques progrès fondés sur une provenance de deux tendons voisins pour les quatrième et
abondante littérature expérimentale. cinquième doigts. Ces muscles ont la particularité de se terminer
également sur un tendon (sangle de l’extenseur). L’innervation des
lombricaux est classiquement identique à celle des FCP, en
Anatomie provenance du nerf médian (nerf interosseux antérieur pour le FCP)
pour D2 et D3 (avec des variations anatomiques) et en provenance
du nerf ulnaire pour D4 et D5. La vascularisation du FCP provient
Les tendons fléchisseurs sont constitués essentiellement de collagène
de l’artère ulnaire, de l’interosseuse antérieure et du tronc commun
(surtout collagène 1) mais aussi de protéoglycane, d’eau et de
de l’interosseuse. Au niveau tendineux et jusqu’à l’entrée du canal
fibroblastes (ténocytes). La surface des bandes de collagène est
digital, la vascularisation est riche grâce au mésotendon qui reçoit
recouverte d’endotendon dont les septa rejoignent superficiellement
une contribution de « l’ arcade » palmaire superficielle, au niveau
l’épitendon, recouvert lui-même d’un fin feuillet du paratendon.
de la paume. Ce FCP est bordé sur son versant radial par le
Anatomiquement il existe différentes zones, et il faut opposer la fléchisseur propre du pouce (FPP) (avec parfois un muscle accessoire
partie où les tendons sont entourés de leur mésotendon et celle, plus de Gantzer). Son tendon se détache assez haut, laissant 3 à 4 cm de
complexe, appelée « canal digital » qui mérite une mention tendon libre de fibres musculaires au poignet, facilitant
particulière du fait des problèmes qu’elle pose. l’allongement tendineux. Dans cette zone, une anastomose s’effectue
Venu de l’ulna et de la membrane interosseuse, le fléchisseur fréquemment avec le FCP de l’index. Le tendon du FPP passe
commun profond (FCP) se sépare en deux composants musculaires, ensuite dans le canal carpien où il est l’élément le plus radial, pour
l’un radial (pour l’indépendance de l’index) et l’autre ulnaire pour se glisser ensuite dans l’éminence thénar, où son abord est difficile
les doigts cubitaux. Au tiers distal de l’avant-bras, le composant du fait de son passage profond entre les deux chefs du court
ulnaire se transforme en des tendons présentant des anastomoses, fléchisseur.
rendant compte de l’absence d’indépendance de flexion de la Le fléchisseur commun superficiel (FCS), constitué par ses deux
phalange distale (P3) pour les doigts ulnaires. Les tendons passent chefs, épitrochléen et radial, réunis par une arcade fibreuse, se divise
au milieu de l’avant-bras en quatre corps donnant naissance au tiers
inférieur à des tendons qui se groupent en deux couches à l’entrée
du canal carpien, une couche superficielle avec le FCS de D3 et D4,
Guy Foucher : Professeur à l’université de Las Palmas Espagne, 4, boulevard Edwards, 67000 Strasbourg, et une couche profonde constituée des tendons de D2 et de D5. Ce
France ; Consultant : Studio Mani (Milano Italia), Children Hospital (Miami USA), Bruxelles (Hôpital Erasme,
Belgique). « Stagiaire avec autorisation d’opérer » ; Service d’orthopédie Infantile Université de Strasbourg.
dernier est le plus variable et peut être réduit à une bandelette
Président de la Fédération Internationale des Sociétés de Chirurgie de la Main (IFSSH). tendineuse, être anastomosé au FCS de D4 ou être absent. Cela rend
Toute référence à cet article doit porter la mention : Foucher G. Lésions traumatiques des tendons fléchisseurs. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés), Appareil locomoteur,
14-056-A-10, 2003, 16 p.
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
1 Anatomie des poulies annulaires et cruciformes. 2 Anatomie des poulies du pouce (deux annulaires et
une oblique).
3 Vincula brève (1 et 2) et longue (3) traversant le flé-
chisseur commun superficiel. En grisé : zones avasculai-
res.
compte du problème particulier de l’auriculaire, qui peut perdre
toute flexion IP en cas d’atteinte du FCP. L’innervation du FCS est
purement en provenance du médian, et sa vascularisation provient
des branches artérielles de ce même nerf, des branches musculaires
de l’artère ulnaire et de l’artère radiale. Dans la paume, des branches
de « l’arcade » palmaire participent à la vascularisation du
mésotendon.
La zone du canal digital est constituée par une gaine synoviale
tubulaire, dont un feuillet tapisse la face profonde de la gaine
fibreuse, et l’autre la face superficielle du tendon. Un repli proximal
existe au niveau métacarpien pour les doigts médians, tandis que la
gaine du pouce et du cinquième se prolonge au poignet. Un liquide
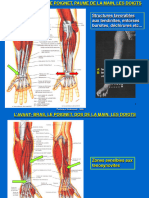
synovial circule entre les deux feuillets. Cette gaine protectrice est
renforcée par des poulies annulaires qui assurent le glissement tout
en plaquant les tendons sur le squelette. Aux doigts longs, on décrit
des poulies annulaires (A1, A2, A4, A5) de rôle mécanique supérieur
aux poulies cruciformes flexibles (de C1 à C3) (fig 1) [15]. Plus
récemment, le rôle de poulie des fibres transverses de l’aponévrose
palmaire superficielle a été souligné. Les poulies les plus
importantes sont A2 et A4 du fait de leur fixation au squelette, alors
que les poulies A1, A3 et A5, fixées sur les plaques palmaires, sont
mécaniquement moins efficaces. Au pouce, trois poulies sont termine sur la seconde phalange et le FCP sur la troisième. Dans ce
constantes, deux annulaires et une oblique (expansion de trajet, la vascularisation tendineuse est segmentaire, fournie par des
l’adducteur du pouce), la plus importante (fig 2). Des travaux vincula, deux courtes au niveau des insertions tendineuses et une
biomécaniques ont montré que la poulie A2 (longue de 18 à 20 mm) dite longue [62], se distribuant d’abord au FCS puis au FCP (fig 3). Le
est plus solide (409 N) que A1 (324 N) et A4 (209 N, longue de 10 à vinculum long est souvent absent au niveau du FPP, pouvant
12 mm). Leur épaisseur varie de 0,25 à 0,75 mm. Le sacrifice des faciliter la rétraction tendineuse proximale en cas de section dans le
poulies aboutit à une corde d’arc des fléchisseurs, facteur de trajet digital. La vascularisation segmentaire des vincula est
diminution de l’amplitude de flexion active et progressivement d’un tributaire des artères rétrotendineuses, arcades anastomotiques
flexum articulaire (interphalangien proximal [IPP] ou métaphysaires des artères collatérales digitales. Cette vascularisation
interphalangien distal [IPD]) et d’une augmentation de la friction, est inégale et certaines zones sont pauvres. Outre les zones
avec risque accru de rupture des poulies avoisinantes. Cette notion correspondant grossièrement au niveau périarticulaire, la moitié
a cependant été tempérée par des travaux qui ont démontré que la palmaire du FCP (elle aussi zone de pression importante en flexion)
section de deux poulies consécutives sur un doigt intact n’avait que est dénuée de vaisseaux qui s’y terminent en boucles (fig 4).
peu de conséquences sur l’amplitude de flexion et la force. Tous les Verdan [89] a eu le mérite de proposer une classification séparant des
auteurs s’accordent cependant à reconnaître qu’il faut éviter ce zones anatomiques de pronostic différent. D’une part celles où le
sacrifice et préférer l’ouverture par de courtes fenestrations. De tendon est entouré d’un paratendon lâche et donc richement
même, en cas de reconstruction, Hunter [37] conseille de reconstruire vascularisé (zones 3 à 5), et d’autre part la zone 2 « maudite », où les
le maximum de poulies (de 4 à 5). tendons fléchisseurs sont ajustés dans un étroit canal ostéofibreux
Dans le canal digital, au niveau de la première phalange (P1), le comme une seringue et son piston. Cette classification, modifiée
FCP perfore le FCS qui l’entoure et forme à sa face dorsale un pour le pouce (T1 à T3), a été adoptée par la Fédération
chiasma de fibres entrecroisées (chiasma de Camper). Le FCS se internationale des sociétés de chirurgie de la main (IFSSH) (fig 5).
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
Les lésions associées doivent être systématiquement recherchées à
4 La partie palmaire (superficielle) du
l’examen clinique et radiographique. Même la lésion des deux
tendon est avasculaire.
artères collatérales digitales n’entraîne pas un doigt « blanc ». Le test
d’Allen digital étant impossible, seul un test du garrot peropératoire
est possible, mais aisément remplacé par l’exploration. Enfin
concernant l’atteinte du nerf collatéral tellement fréquente, la
discrimination aux deux points étant difficile dans le cadre de
l’urgence, Dellon a démontré que la sensibilité vibratoire est fiable
et indolore, rendant le diapason utile dans la salle d’urgence.
Nous envisagerons successivement la réparation des plaies fraîches
et la chirurgie secondaire.
5 Zones des tendons flé-
chisseurs d’après la classifi- Réparation primaire des tendons
cation de Verdan modifiée fléchisseurs
(IFSSH).
La réparation primaire est la règle et ne souffre que peu
d’exceptions.
RÉPARATION EN ZONE 2
¶ Mécanisme de cicatrisation
Il a fait couler beaucoup d’encre surtout dans la zone 2.
Historiquement et sans remonter à Galène qui avait tout simplement
condamné la réparation tendineuse, plus près de nous Mason (1941),
après des tentatives expérimentales de mobilisation active des
sutures, avait conclu à leur impasse du fait des ruptures ou d’une
sclérose extensive bloquant le tendon. En fait, nombre de ces travaux
avaient été menés sur le tendon d’Achille ou les extenseurs du carpe
du chien, modèles bien éloignés de celui des fléchisseurs en zone 2.
Cela avait cependant conduit Bunnell à condamner toute réparation
primaire en zones 2 et 3 (« no man’s land »). C’est dans les années
1960 que Verdan [ 8 9 ] réintroduit la réparation primaire qui
aujourd’hui ne se discute plus, quelles que soient les zones. Les
contre-indications de la suture primaire peuvent cependant naître
Diagnostic de lésions vitales associées ou de facteurs locaux comme un
écrasement des parties molles, laissant un doute sur la vitalité
Le diagnostic de lésion tendineuse est généralement facile à poser cutanée et surtout une contamination massive (morsure par
dans les sections complètes donnant, dès l’inspection, une rupture exemple). C’est Kleinert [43] qui popularise à nouveau la mobilisation,
de la « cascade » digitale qui conduit les doigts longs à rester de rompant le dogme de l’impossibilité d’une cicatrisation intrinsèque,
plus en plus fléchis en direction ulnaire. Les manœuvres classiques car jusque-là le tendon fléchisseur partageait avec le lierre la
permettent d’explorer séparément le FCS et le FCP. L’indépendance réputation de s’attacher ou de mourir [64, 65]. L’absence de rupture
du FCS permet une flexion isolée de chaque doigt en maintenant les d’un tendon mobilisé obligeait à considérer la cicatrisation
doigts voisins en extension pour bloquer l’action du FCP. Le FCP « extrinsèque » avec adhérence aux tissus voisins, non plus comme
permet la flexion de l’IPD en bloquant P2. L’action du FPP est une nécessité mais comme une complication. L’adhérence, favorisée
recherchée par la flexion de l’IP. Il faut cependant préciser que ces par l’immobilisation postopératoire, n’est plus que la traduction
manœuvres sont difficiles sinon impossibles en urgence, du fait de d’une inflammation locale, du traumatisme et de l’ischémie
la peur et des douleurs. En revanche, la compression musculaire à tendineuse, d’une déhiscence de la suture ou d’une excision de la
l’avant-bras, qui normalement entraîne une flexion digitale, est gaine. Aucun agent mécanique ou biologique (antihistaminiques,
indolore et utile à rechercher en urgence. corticoïdes, ibuprofène, antiprostaglandines, hyaluronate,
Parmi les pièges de l’examen clinique, il faut mentionner les sections 5-fluorouracil…) n’ayant atteint le stade clinique, seule la prévention
incomplètes. En fait, même une section complète du FCP près de par la mobilisation précoce reste possible.
son insertion et épargnant le vinculum permet une flexion, certes Nous avons vu qu’il existe un système vasculaire axial, homogène,
limitée et faible. Les lésions partielles peuvent conduire à une dans le segment extrasynovial, entouré des feuillets du mésotendon,
rupture en deux temps ou des blocages tendineux. Cela impose la véritable « plèvre » des tendons fléchisseurs. Dans la zone synoviale,
règle immuable de toujours explorer dans des conditions la vascularisation n’est que segmentaire sous la dépendance des
chirurgicales toutes plaies sur un trajet tendineux. D’autre surprises, vincula. Son insuffisance explique le rôle important d’un second
facilement expliquées par l’anatomie, peuvent être constatées à système nutritionnel, celui du liquide synovial circulant entre les
l’examen clinique. Une flexion du pouce peut entraîner deux feuillets synoviaux de la gaine tendineuse. Le liquide est injecté
simultanément celle de P3D2 du fait d’une anastomose. Une absence dans les interstices du tendon sous la pression engendrée par les
de flexion de l’IP du pouce n’est pas synonyme d’une interruption mouvements actifs de flexion-extension. Son apport nutritif
de la continuité tendineuse, et doit faire contrôler la flexion de P3D2, démontré dès 1962 par Potenza [64] a été élégamment illustré par
une flexion lors de la compression de l’avant-bras et une l’expérimentation de Lundborg [54] mettant en évidence la survie et
mobilisation IP lors de la flexion-extension du poignet. En effet, une la cicatrisation d’un tendon isolé dans la cavité articulaire du lapin.
paralysie interosseuse antérieure peut simuler une rupture. Au D’après les travaux de Manske [55], cet apport nutritif est même
niveau ulnaire, le test FCS peut faire disparaître toute flexion IPP, prédominant. La mode de fermeture hermétique de la gaine a
mais cette flexion peut se rétablir lors de la libération de D4 du fait logiquement suivi [18]. Elle devait faire barrière aux adhérences et
d’un FCS commun. faciliter le rétablissement du flux synovial, mais les données
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
scientifiques manquent pour affirmer sa supériorité. Certains – d’autres facteurs sont plus discutés concernant la localisation de
l’accusent même de faciliter le blocage ou au moins l’accrochage de l’appui (postérieur plus solide mais ischémiant) et la position du
la suture, augmentant les forces de friction et les risques de rupture. nœud (fragilisant lorsque enfoui dans la tranche mais évitant
l’accrochage) ;
¶ Cicatrisation
– qu’un surjet est mis sur l’épitendon au niveau de la section (avec
La cicatrisation s’effectue en trois phases déjà envisagées par supériorité des surjets « passés » et profonds) augmentant la solidité
Lindsay [50] : de 10 à 50 % et luttant efficacement contre la déhiscence [90].
– une phase inflammatoire, s’étalant environ sur une semaine, On a vu donc défendre des sutures de plus en plus sophistiquées,
caractérisée par la migration au niveau de la section de cellules abandonnant le « deux brins » au profit du quatre, six ou huit brins.
inflammatoires qui viennent nettoyer la plaie. Durant cette période, Une trop grande sophistication du pont conduit parfois à une
il existe une concentration de fibroblast growth factors (FGF) et de complexité technique responsable de manipulation agressive (dont
facteurs chimiotactiques (comme la fibronectine). Par ailleurs, à 1 cm on connaît l’incidence directe sur l’abondance des adhérences),
de la tranche tendineuse, on constate une prolifération de cellules d’une réaction inflammatoire majorée par le matériel étranger et
épitendineuses migrant en direction de la section pour rétablir la d’un renflement de la suture. Tous ces facteurs sont néfastes au
surface de glissement, alors que les cellules endotendineuses restent glissement tendineux, et majorent l’œdème tendineux postopératoire
au repos ; encore mal connu. Cependant aucune différence de glissement n’a
– une phase de réparation active s’étale jusqu’au 28e jour, période été notée en passant de deux à six brins [67, 86], mais la force de
d’activité intense avec formation de fibres collagènes friction est cependant doublée après suture tendineuse [12].
(essentiellement collagène type 1) non orientées sur lesquelles se Un autre problème, tardivement abordé aux États-Unis est celui des
déposent des cellules épitendineuses. Une néovascularisation des contraintes physiologiques du tendon normal lors de la mobilisation.
extrémités tendineuses s’effectue par pénétration de vaisseaux. Un Nous l’avions abordé avec A Constantinesco au laboratoire de
début d’orientation des fibres collagènes annonce la dernière phase ; biomécanique de Strasbourg dès 1978 [29]. Ces travaux ont été repris
– cette phase de remodelage commence à la fin du premier mois, à la Clinique Mayo [75]. L’intérêt de tels travaux est d’adapter la
avec diminution de la prolifération cellulaire et augmentation de la suture au protocole de rééducation postopératoire, dont l’incidence
solidité de la suture, et s’étale jusqu’au 112e jour. sur le résultat est tout aussi importante que la réparation elle-même.
Ainsi, une force de 10 N semble développée lors de la flexion sans
De nombreuses modalités ont été essayées pour stimuler la
résistance d’un doigt (alors qu’une prise de force développe de 50 à
cicatrisation (ultrasons, courant électrique, champ magnétique), mais
120 N). Encore faudrait-il connaître la force de frottement après
aucune n’a atteint le stade d’utilisation clinique.
suture du fait du matériel et de l’œdème ; le travail de flexion (force
La cicatrisation intrinsèque établie, les chirurgiens se sont alors x distance) pourrait augmenter d’environ 25 % [22, 82, 85].
trouvés entre deux écueils : d’un côté Charybde, avec une
mobilisation trop limitée conduisant à l’adhérence du tendon et à la ¶ Course tendineuse et adhérence
nécessité d’une réintervention difficile pour libérer le tendon
(ténolyse) ; de l’autre Scylla, avec le spectre de la déhiscence et de la Le problème suivant concerne la course tendineuse nécessaire et
rupture par insuffisance de solidité de la suture. La déhiscence de la suffisante pour prévenir l’adhérence. En effet, pourquoi prendre le
suture (de 1 à 3 mm) serait responsable d’adhérence, de diminution risque d’une mobilisation active et d’une rupture si une mobilisation
de force et d’amplitude [41, 50] et peut-être de rupture tardive. Ce passive est suffisante ? On ne peut actuellement répondre que
risque est majoré par le fait qu’il avait été démontré que la suture se partiellement à cette question, car les travaux expérimentaux ne sont
fragilisait dans les 3 semaines suivant la réparation [84]. En fait, cette pas directement transposables à l’homme, et les travaux cliniques
chute de résistance de 50 % à la fin de la première semaine (25 % à sont rares. La tension la plus faible serait enregistrée à
la troisième) a été mise en évidence après immobilisation de la 45° d’extension du poignet avec flexion complète des MP, car cela
suture, et la chute semble moindre (25 % selon Strickland à diminue la résistance du tendon extenseur (la mobilisation passive
1 semaine, et 12,5 % à 3 semaines [22, 85]) pour le tendon mobilisé. Ce MP n’entraîne pas de déplacement tendineux). Nous avions mis en
phénomène a été même mis en doute en cas de mobilisation place des marqueurs métalliques dans le tendon pour voir la course
active [2] . Cela vient renforcer les travaux expérimentaux [33] obtenue dans le protocole de Kleinert modifié (extension active et
démontrant les avantages de la mobilisation d’une suture tendineuse rappel élastique en flexion du doigt), et nous n’avions trouvé qu’une
sur la diminution des adhérences, l’augmentation de l’excursion course de 3 mm. Mac Grouther [58] a également démontré que la
tendineuse, la revascularisation et la résistance à la rupture. Nous flexion passive de l’IPD ou de l’IPP ne conduit qu’à une mobilisation
manquons cependant de données sur le bon « dosage » de la tension, limitée des tendons (1,5 mm pour chaque 10° de flexion IP).
sa durée optimale et son meilleur mode d’application. La Cependant, après suture, cette mobilité serait encore plus limitée :
mobilisation active n’a d’ailleurs pas montré de supériorité sur la 0,3 mm pour chaque 10° de flexion IPD, et 1,3 mm pour chaque 10°
qualité de la cicatrisation. de flexion IPP. En l’absence de données précises, une tendance à
augmenter la course tendineuse par des mobilisations plus actives
¶ Études biomécaniques : nouvelles sutures est apparue. Elle peut faire appel essentiellement à trois possibilités :
et renforcement
– les effets ténodèses de la mobilisation active du poignet (la flexion
Une pléthore d’articles biomécaniques est ensuite apparue dans la du poignet entraîne l’extension des doigts, et son extension la flexion
littérature chirurgicale, apportant une foison de « nouvelles » sutures digitale) ;
et de techniques de renforcement, les rendant plus solides. Que
peut-on extraire sur le plan pratique de ces études ? – la mise en flexion passive du doigt, avec tenue « active » en
position fléchie ;
La faillite de la réparation est le plus souvent secondaire à la rupture
du matériel de suture ou du nœud. Ainsi la solidité est d’autant – une flexion active du doigt (dans des attelles de protection en
plus importante : position variable).
– qu’il y a plus de brins de fil et d’un plus gros diamètre traversant Noter que choisir reste du domaine de la conviction personnelle en
la section tendineuse (mais avec la limite du traumatisme, de l’absence de certitude scientifique, tant les travaux sont difficiles à
l’ischémie et de l’encombrement) à condition que leur tension soit la comparer et parfois discordants.
même (un brin détendu ne participe pas à la neutralisation de la
tranche de suture) ; ¶ Réparation chirurgicale
– que les passages sont « bloqués », étranglant une portion modérée Elle doit tenir compte de tous ces éléments. Elle se doit d’être
du tendon (gain de 10 à 50 % de solidité) [4] ; effectuée en salle d’opération, par un chirurgien expérimenté, sous
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
* *
C
A *
B *
A *
B
*
D
*
C
*
D *
E
*
E *
F
*
G
* *
F
*
G H
6 Techniques de suture tendineuses.
A. Kirchmayer-Kessler.
B. Kirchmayer-Kessler avec double boucle.
C. Surjet de Silfverskiöld.
D, E. Technique de Savage et simplification. *
I
F, G. Double Tsuge (Lim).
H. Becker. *
H
garrot (au bras) et grossissement optique. La suture doit être 7 A à I. Technique détaillée du point unique de Tsuge avec l’artifice que nous avons
atraumatique, suffisamment solide (pour le protocole de rééducation proposé en commençant par le surjet postérieur.
postopératoire), simple, préservant la vascularisation dorsale et les
vincula. Elle doit comporter une suture axiale et un surjet a tendance à se rétracter et en cas d’arrachement des vincula à se
épitendineux. Une hémostase rigoureuse est nécessaire pour éviter pelotonner dans la paume, nécessitant un abord proximal large. Si,
un hématome facteur d’adhérence. Le programme de rééducation au contraire, la section s’effectue sur un doigt à plat, la section
postopératoire est aussi important que la technique chirurgicale dans tendineuse n’est guère décalée par rapport à la plaie cutanée, et un
le résultat final. agrandissement modéré des deux extrémités de la plaie est en
général suffisant. Il faut aussi se guider sur les lésions associées, et
Nous avons schématisé les différents types de suture parmi les plus une atteinte des paquets vasculonerveux nécessite d’adapter l’abord
classiques (fig 6). Nous avions initialement utilisé le point de pour leur réparation. Si à la paume l’agrandissement en Bruner fait
Kirchmayer (1917)-Kessler (1973) (fig 6A) [22, 84, 85] puis le point de l’unanimité, certains préfèrent au niveau digital l’abord latéral (le
Becker [5] (fig 6H), et enfin celui de Tsuge [88] (fig 7). Nous avons long de la ligne de séparation dorsopalmaire). Après le parage, la
ensuite sacrifié à la mode des sutures plus solides [69] en passant gaine doit être ouverte de façon économique, même si la fermeture
deux points de Tsuge (fig 6F, G), pour avoir six brins et quatre points étanche n’est plus guère à la mode. Il est nécessaire d’extérioriser
d’ancrage tendineux. L’artifice de Lim [22] permet, avec deux points les extrémités tendineuses pour la suture, tout en préservant (ou
de Tsuge, d’éviter deux nœuds extériorisés, et ajoute deux brins reconstruisant) les poulies importantes. Nous n’hésitons pas [45] à
aboutissant à une suture à six brins. Cette suture est simple, évitant entamer les poulies par une incision latérale qui a l’intérêt de faire
des manipulations traumatisantes, et reste peu ischémiante car un entonnoir, facilitant le passage de la suture tendineuse.
présentant un ancrage antérieur sur la zone avasculaire du L’extraction tendineuse doit être atraumatique, et préserver les
tendon [10]. Cette suture, testée en laboratoire, résiste à 60 N et vincula intactes. L’introduction de pince dans le canal digital doit
autorise donc une rééducation quelque peu « active ». être évitée sauf si le tendon est visible dans le canal, et dans ce cas
Le surjet épitendineux est important, tant pour éviter l’accrochage seule la tranche doit être manipulée. Un massage, un bandage
du tendon et rétablir un bon glissement que pour augmenter la d’Esmach, l’introduction d’un crochet à peau, d’un drain aspiratif
solidité de la suture, évitant la déhiscence. Un blocage du surjet par ou d’un endoscope sont moins traumatisants mais de résultats
des points passés comme dans le point de couture en « chaînette » souvent frustrants. Nous avions décrit une méthode d’extraction [59]
améliore encore la solidité (3 N) ; certains plus compliqués, comme mais nous l’avons abandonnée au profit de la technique de
celui de Silfverskiöld [76] (fig 6C), agissent comme un doigtier Sourmelis et Mc Grouther [79], qui consiste à introduire par la plaie
japonais, en diminuant le diamètre de la zone de suture tout en de la gaine un cathéter en direction proximale et à travers une
augmentant sa solidité (5 N). Nous avions proposé d’effectuer le incision palmaire, à solidariser latéralement le cathéter et le tendon
surjet postérieur en premier pour éviter de traumatiser le tendon par un point (fig 8). Pour éviter d’avoir à ramener le tendon en
par des manœuvres de retournement [6, 23, 30]. Cette technique a été position proximale pour couper le point de solidarisation, nous
plus tardivement publiée par un de nos visiteurs [68], dont elle porte mettons ce point près de la tranche pour effectuer ce geste dans
le nom aux États-Unis. l’ouverture distale. Il faut prendre garde à rétablir la relation
Concernant la technique proprement dite, il faut envisager anatomique normale entre le FCS et le FCP. Une fois les extrémités
successivement l’abord cutané, l’extraction tendineuse, le maintien tendineuses extériorisées dans la voie d’abord, les tendons sont fixés
dans le champ des extrémités tendineuses, et la suture proprement par deux aiguilles hypodermiques (calibre 25), mises trans-
dite. L’abord cutané dépend de l’interrogatoire, et une section sur versalement à travers la gaine, de façon à les éverser en canon de
une lame de couteau qui glisse sur un doigt en flexion complète, fusil. En dehors des lésions proximales, le premier temps est celui
entraîne une section du ou des tendons décalée en distal par rapport de la réparation par des points en X du FCS (3-0). La réparation des
à la plaie ; il est donc nécessaire d’élargir plus en distal qu’en deux tendons avait été défendue par Verdan [89], car elle semble
proximal l’abord cutané. En cas de flexion active, le tendon proximal préserver la vascularisation du FCP [1] et donner une surface de
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
deux fois par jour, produisant selon les auteurs 3 à 5 mm de
8 Artifice d’extraction
déplacement de la suture et un excellent glissement du FCP sur le
des fléchisseurs à l’aide
d’un cathéter. FCS. Ces valeurs semblent très optimistes [55] ;
– les ténodèses du poignet consistent à obtenir l’extension complète
du doigt par flexion du poignet. Inversement l’extension du poignet
permet le glissement proximal des fléchisseurs lors de la flexion des
doigts [13] ;
– enfin, plus récemment, la mobilisation active a été réactualisée [3,
14, 17, 78]
. Elle revêt de nombreuses formes, allant de la simple flexion
passive des doigts avec maintien actif de la position par le patient
durant quelques secondes, à une mobilisation active sans restriction
d’amplitude ;
– en fait, la plupart des protocoles [11] (comme le nôtre) associent ces
différentes méthodes pour tâcher d’augmenter la course des tendons
fléchisseurs, mettre une tension facilitant l’orientation des fibres
collagènes sans toutefois augmenter le risque de rupture. Il faut
retenir que bouger le doigt ne signifie pas nécessairement bouger la
suture tendineuse, et même la mobilité constatée en peropératoire
peut disparaître avec l’œdème tendineux. Nous continuons à utiliser
l’attelle et l’élastique de la technique de Kleinert, mais cette attelle
en X-Litet est confectionnée en trois parties dès le troisième jour :
un manchon antébrachial, un gant, et une pièce dorsale unissant les
deux et maintenant le poignet fléchi à 30°. Le patient travaille en
glissement favorable. C’est ensuite le tour du FCP, et nous semi-actif contre l’élastique toutes les heures. Le soir, il détache
commençons par le surjet postérieur (6-0) ; il peut être simple ou l’amarrage de son élastique, étend activement les IP et fixe ses doigts
« passé », mais l’espace ne permet guère de surjets sophistiqués en extension totale pour la nuit (afin de lutter contre la tendance au
comme le point de Silfverskiöld (fig 6C). Puis deux boucles de Tsuge « crochet » digital). Il est vu tous les deux jours par l’équipe de
(3-0) sont préparées et passées en sens opposé à 10 heures et à 2 rééducation de l’unité pour apprendre les manœuvres plus délicates.
heures comme dans le schéma (fig 6F, G), à une distance de 1 cm de Lors de ces visites, la pièce intermédiaire est enlevée pour libérer le
la section, en prenant dans la boucle d’ancrage environ 1,5 mm de poignet, et un travail en ténodèse est effectué pour augmenter la
largeur de tendon, tout en restant superficiel. La tension doit être la course des fléchisseurs. Lors de la flexion passive digitale par
même sur les quatre brins, et elle est au mieux réglée après avoir extension du poignet, les doigts sont passivement menés à la flexion
enlevé temporairement l’aiguille distale pour mettre le tendon totale qui est maintenue activement pendant 10 secondes par le
légèrement en tension. Il faut éviter un effet accordéon qui gênerait patient. Lors de la mise en flexion du poignet, les IP sont
le glissement tendineux. Ce n’est qu’après l’extériorisation dans la passivement manipulés pour obtenir une extension complète. Enfin,
tranche de section des deux fils en boucle, que les aiguilles sont la pièce intermédiaire et l’élastique de rappel sont remis en place en
coupées et les fils noués. Enfin le surjet antérieur termine la suture fin de séance après une dizaine de répétitions. Ce programme dure
(un surjet plus sophistiqué est possible à ce niveau). La suture de la 4 semaines, et est suivi d’une mobilisation active avec attelle de
gaine est optionnelle. protection pour éviter que le patient fasse des efforts trop importants
avant la huitième semaine. La complexité de ce programme nécessite
¶ Rééducation une proximité géographique et une participation intelligente du
patient, limitant son champ d’application. Le programme doit donc
Les possibilités de rééducation postopératoire peuvent être s’adapter à ces différents facteurs ainsi qu’au type de traumatisme
distinguées globalement en cinq types : et de suture. L’écrasement fragilise le revêtement cutané sur le plan
vasculaire, et la position de flexion digitale est ischémiante pour la
– la mobilisation semi-active de Kleinert [43, 44, 52] comporte une
peau palmaire.
extension active du doigt et une flexion passive grâce à un élastique
de rappel. L’attelle de protection utilisée a été variable en longueur Parmi les facteurs affectant le résultat final, nous serions tentés de
et en positionnement articulaire. Nous pensons qu’une attelle mettre en tête l’expérience du chirurgien car l’adhérence est
longue, dépassant les extrémités digitales, permet d’éviter directement proportionnelle au traumatisme tendineux. Mais il ne
l’accrochage accidentel du doigt. Une flexion de 70 à 90° des MP est faut pas oublier l’importance du terrain en ce qui concerne l’âge, la
souhaitable pour concentrer la mobilisation sur les IP. Elle doit coopération postopératoire et la qualité du conjonctif. Nous sommes
permettre l’extension totale des IP. Le poignet est fléchi, mais il faut inégaux devant le conjonctif, et nous avons tous l’expérience du
éviter une flexion trop importante, facteur de ténodèse des tendons patient qui « bouge trop bien » et qui rompt son tendon fléchisseur
extenseurs rendant la flexion digitale plus difficile. Une poulie de à 1 mois postopératoire, et inversement du patient qui malgré ses
rappel est nécessaire au niveau du pli palmaire, comme nous efforts voit se réduire ses amplitudes alors que sa cicatrice cutanée
l’avions proposé [29, 30], pour permettre la flexion de l’IPD et mobiliser s’hypertrophie et s’indure. Enfin, il est certain que le nombre de
le FCP par rapport au squelette et au FCS. L’élastique doit permettre tendons lésés et les lésions associées surtout osseuses assombrissent
une longue course, et notre étude biomécanique avait démontré les le pronostic.
avantages de celui utilisé dans le Jokari. Certains auteurs préfèrent
RÉPARATION DES TENDONS
appareiller tous les doigts (le muscle FCP étant commun pour les FLÉCHISSEURS COMMUNS SUPERFICIELS
doigts ulnaires). De nombreux systèmes de rappel avec ou sans
Il semble accepté actuellement qu’il soit souhaitable de réparer le
élastique, souvent très compliqués, ont été mis au point, et leur rôle
FCS en zone 2, après une phase où l’excision a été pratiquée pour
est d’éviter une trop grande résistance en fin d’extension, facteur de
« faire de la place » au profond. La réparation proximale au chiasma
déficit d’extension conduisant à la raideur en flexion, complication
de Camper s’effectue selon la même technique que pour le profond.
majeure de la technique. Par ailleurs, Horibe [36] n’a démontré qu’une
En revanche, il nous a semblé difficile d’utiliser la même technique
mobilisation de 2 mm de la suture pour 10° d’amplitude articulaire ;
sur un tendon aplati, comme l’est le FCS après sa division. Nous
– la mobilisation purement passive a été défendue par Duran et préférons utiliser des points en X qui rétablissent bien la surface de
Hauser [84]. Elle nécessite également une attelle de protection. Le glissement sans être trop volumineux. Une suture avec nœud
doigt est fléchi et étendu passivement, avec six à huit répétitions extériorisé par passage à travers la gaine a récemment été proposée.
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
9 Technique de fixation en zone 1 dite du « rappel ».
RÉPARATION DU FLÉCHISSEUR PROPRE DU POUCE extériorisée et bloquée par un plomb. Quelques détails concernant
La technique est identique. Les seuls points de variation concernent cette technique dite du « rappel » sont importants :
la migration proximale importante du tendon (et le trajet profond – il faut faufiler plusieurs fois le fil dans le tendon FCP, qui est en
au niveau de l’éminence thénarienne), le siège plus « médian » des fait constitué à ce niveau de deux tendons unis par quelques fibres
nerfs collatéraux digitaux (avec une division sur le trajet tendineux) qui ne sont pas assez solides mécaniquement ;
et le meilleur pronostic concernant le résultat du fait de la présence
d’un seul tendon. En revanche, il semble y avoir un taux plus – le fil est ensuite passé au ras du périoste de la face palmaire de la
important de rupture tendineuse [20]. phalange et extériorisé à travers la peau, permettant un véritable
« rappel » le long de la phalange distale ;
– l’aiguille droite est réintroduite par le même orifice cutané en
TRAITEMENT DES LÉSIONS ASSOCIÉES
direction de la partie médiane de la plaque unguéale ;
Nous avons déjà dit un mot des lésions des paquets vasculonerveux.
– un double passage dans le plomb est nécessaire pour éviter tout
La réparation artérielle est capitale en cas d’atteinte des deux
risque de glissement.
pédicules, et reste optionnelle en cas d’atteinte unilatérale. Nous la
considérons cependant utile en cas de lésion d’une artère dominante Une mobilisation active peut être autorisée du fait de la solidité du
(regardant l’axe de la main, ulnaire pour le pouce et l’index et montage, et le matériel est enlevé à la troisième semaine.
radiale pour l’annulaire et l’auriculaire). Il ne faut pas négliger le Une alternative intéressante a été décrite par Ebelin [16], consistant à
rôle de la vascularisation tendineuse dans la cicatrisation. Il faut suturer la partie distale du FCP à la plaque palmaire détachée de
éviter toute tension pour les sutures tant vasculaires que nerveuses. son insertion proximale.
Le tube veineux a été une excellente alternative à la greffe nerveuse Incontestablement, l’apparition des différents types d’ancrage
conventionnelle, en cas de tension pouvant gêner la mobilisation intraosseux (anchor) a diminué les indications des sutures
postopératoire. Chao et al [9] ont montré qu’une perte de substance extériorisées en permettant une solide fixation intraosseuse.
de 2,5 mm autorisait une mobilisation sans limitation, sans risque
de lâchage de la suture. Il est cependant préférable de maintenir la
MP en flexion pour éviter toute tension. PLAIE PARTIELLE DES TENDONS FLÉCHISSEURS
En cas de fractures associées, une bonne stabilisation du squelette Réparer, protéger ou négliger les plaies partielles, tel a été l’objet
est nécessaire à tous types de mobilisation postopératoire et, d’un débat encore non terminé [56]. Certains pensent que dès que la
lorsqu’elle est possible, une suture du périoste diminue le risque section atteint 50 % il faut mettre un point central et un surjet,
d’adhérence. Les lésions des poulies sont rares en urgence, excepté d’autres pensent qu’un surjet épitendineux ou une protection par
dans les plaies longitudinales. Dans ces cas, nous préférons utiliser attelle diminuant les contraintes lors de la mobilisation active sont
une bandelette distale du FCS pour cravater le FCP en proximal, ou suffisants. La plaie partielle n’est pas sans complication : elle peut
prélever un palmaire long pour une réparation plus conventionnelle être responsable d’un ressaut, soit par accrochage du lambeau de
(cf infra). tendon (plaie oblique) sur le rebord d’une poulie, soit par cal
Enfin en cas de section digitale totale, toutes les lésions sont tendineux hypertrophique [70]. Une synovite peut également se
réparées, mais seule la mobilisation passive douce est possible pour déclencher, mais la plus grave des complications reste la rupture
les trois premières semaines ; elle n’a pas amélioré de façon secondaire. Il serait donc logique de réparer en cas de doute sur la
significative les résultats fonctionnels dans notre expérience. Ces solidité du tendon restant, si cette réparation n’avait pas été accusée
lésions complexes grèvent de façon importante les amplitudes de fragiliser le tendon. Le plus gros risque est de ne pas faire le
fonctionnelles. diagnostic et de ne pas protéger le tendon. Nous avons pour
habitude, sans que cela repose sur une base scientifique, de réparer
les plaies inférieures à 50 % par simple surjet, et celle plus
RÉPARATION DU FCP EN ZONE 1 importantes par une réparation classique.
Dans les lésions très distales, le moignon d’insertion est
généralement trop petit pour permettre une suture conventionnelle,
RÉPARATIONS TENDINEUSES PRIMAIRES
et de nombreuses méthodes de réinsertion transosseuse ont été DANS LES AUTRES ZONES
proposées. Il faut préciser que toutes les fixations osseuses sont plus
fragiles que les sutures tendineuses [77]. De nombreuses méthodes de ¶ Réparation du fléchisseur propre du pouce en zone T1
sutures extériorisées (pull out) ont été décrites, et une des plus
populaires consiste à effectuer un laçage dans l’extrémité proximale La réinsertion par « rappel » ou ancrage est identique à celle du FCP
du tendon puis à avancer l’extrémité du tendon dans un canal en zone 1.
osseux. Cette technique a d’ailleurs été étendue à une zone
proximale par Brunelli [8], qui passe les fils distalement dans le ¶ Dans la paume
tendon avant l’extériorisation. Globalement l’avancement de
l’insertion même limitée doit être évité, et peut être responsable de Les lésions multiples et les atteintes associées sont fréquentes mais
flessum de l’IPD, d’une hyperextension des doigts voisins et d’une l’espace facilite le glissement tendineux.
perte de force de serrage.
¶ En zone 5
Nous utilisons une technique faisant appel à un barb wire de
Jenning [32] (fig 9). Ce fil métallique a un hameçon serti qui permet Les lésions multitendineuses associées à des lésions
de retenir le tendon alors que l’extrémité distale du fil est vasculonerveuses (avec à l’extrême le poignet « spaghetti ») sont
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
plus la règle que l’exception. Cela doit conduire à une exploration
soigneuse, préparant toutes les structures avant leur réparation afin 10 Classification (modi-
fiée) des avulsions du flé-
d’éviter les « échanges tendineux ». L’ouverture du canal carpien est chisseur commun profond
nécessaire en cas de lésion associée du nerf médian pour en faciliter (FCP).
la repousse ; elle peut en revanche être évitée en son absence, car le
ligament antérieur du carpe est une poulie importante dont le
sacrifice entraîne une perte théorique de course des fléchisseurs
d’environ 30 %. Une réparation par plastie en Z (Jakab, 1991) est
donc souhaitable. En cas d’atteinte du nerf ulnaire, il est préférable
d’éviter la suture du fléchisseur carpien ulnaire, malgré son
importance fonctionnelle. Enfin, la durée prolongée de l’intervention
ne doit pas faire abandonner les FCS qui ont un rôle important dans
la force, et peuvent être utiles en cas de transferts tendineux rendus
nécessaires par la récupération incomplète des nerfs. La mobilisation
tendineuse est plus facile dans cette zone expliquant les résultats
plus favorables, mais elle peut être gênée par les réparations
vasculonerveuses. Les lésions à plusieurs niveaux dans les tentatives
de suicide posent des problèmes techniques, mais ne contre-
indiquent pas la réparation primaire. Seul le terrain psychologique
altère fréquemment le régime postopératoire car l’hospitalisation en
psychiatrie n’est pas compatible avec un programme de
mobilisation, et une immobilisation est le plus souvent choisie.
LÉSIONS DES TENDONS FLÉCHISSEURS CHEZ L’ENFANT
Si les méthodes de réparation sont identiques chez l’enfant, les
programmes de mobilisation postopératoire sont difficiles à mettre
en pratique avant 7 à 10 ans, et nombre d’auteurs préfèrent opter Malheureusement, l’absence de flexion de l’IPD n’est parfois pas
pour une immobilisation postopératoire du fait de la rareté des notée par le patient, retardant le diagnostic et le traitement. Dans
raideurs. Dans ce cas, la suture n’a pas besoin d’une grande solidité ces cas vus secondairement, la réinsertion est parfois impossible,
et un seul point de Tsuge avec surjet péritendineux est suffisant. Il conduisant à choisir entre l’arthrodèse de l’IPD, la greffe tendineuse
faut cependant éviter les plâtres palmaires, car les contractions à travers un superficiel intact et son risque (cf infra), ou la simple
musculaires sont fréquentes pendant les phases de sommeil résection de la masse douloureuse du fléchisseur enroulé dans la
paradoxal, et il faut opter pour un plâtre dorsal en flexion à 30° du paume.
poignet, à 80° des MP, et les IP sont légèrement fléchis sur une Dans le type 2 où le tendon se bloque dans la poulie A3, laissant
« boule » de compresses souples. L’absence de raideur explique intact le vinculum long, la réinsertion est en général possible même
également la possibilité d’une immobilisation plus prolongée et le si le passage dans la poulie A4 est souvent difficile. L’artifice
plâtre est retiré à 3 semaines, mais une attelle de protection est d’Elliot [19] consistant à ne passer qu’une moitié du tendon profond
portée pendant les 2 semaines suivantes. Il est en effet difficile de facilite grandement le passage sans grever le résultat fonctionnel.
contrôler la force développée lors du jeu chez l’enfant. Enfin le type 3, où le tendon s’arrête dans la poulie A4, est aussi
accessible à la réinsertion. La technique est identique à celles
RUPTURES ET AVULSIONS envisagées en zone 1 faisant appel soit à une suture extériorisée, soit
plus souvent à un ancrage de meilleure performance mécanique
Nous n’envisageons ici que les ruptures traumatiques et
(Brustein, 2001). Seule la présence d’un gros fragment osseux
postopératoires, éliminant les ruptures sur tendon pathologique et
articulaire change le traitement et nécessite une ostéosynthèse (vis,
les ruptures par attrition (synovite, os pathologique, fracture, etc).
broche ou cerclage) pour rétablir la surface articulaire de l’IPD.
La rupture postopératoire est diversement chiffrée entre 0 %, dans
Un cas bien particulier est celui d’une double avulsion : d’un
de courtes et chanceuses séries, et 10 %, sans qu’une mobilisation
fragment osseux et du tendon séparé du fragment (type 4). Le risque
plus active ait augmenté ce pourcentage. Le traitement en est urgent
est alors de retarder l’intervention chez un sportif durant sa saison
pour la plupart des auteurs, avec nouvelle suture et à nouveau
du fait de la présence du fragment au niveau de A4. En cas de doute,
programme de rééducation (éliminant le plus souvent les
un examen ultrasons ou une imagerie par résonance magnétique
mouvements actifs).
(IRM) peuvent être utiles pour prendre la décision concernant
¶ Avulsion du FCP l’urgence de la réparation [91].
Elle est surtout un accident sportif (mais il peut se produire aussi ¶ Avulsion du FCS
avec une laisse d’animal, lors d’une agression, etc) où un doigt reste
accroché dans le vêtement d’un adversaire. Le doigt le plus souvent Elle est beaucoup plus rare, mais il faut y songer devant un déficit
atteint est le quatrième (75 %) pour de multiples raisons d’extension de l’IPP et une masse douloureuse à la base du doigt [81].
anatomiques : fragilité plus grande de l’insertion distale, muscle En effet, le tendon est le plus souvent bloqué au niveau de la poulie
fléchisseur profond commun pour les trois doigts ulnaires et A1, enserrant le FCP après avoir strippé le vinculum long. La
lombrical commun pour D4D5, difficulté d’extension pour échapper réinsertion peut être proposée en cas de diagnostic précoce, mais le
de la prise du fait des junctura tendini. Le facteur principal reste plus souvent, du fait d’un diagnostic tardif, une ténolyse du FCP
certainement le fait qu’en flexion des MP, D4 est le plus long avec arthrolyse de l’IPP sont nécessaires.
(quelque 5 mm chez 90 % des individus) du fait de la mobilité Nous n’abordons pas les lésions de la jonction musculotendineuse
carpométacarpienne et de la brièveté du quatrième métacarpien par qui font le plus souvent partie des avulsions digitales avec
rapport au troisième. Les différents types ont été classifiés par Leddy amputation complète.
et Packer [47] en fonction de la migration proximale et des lésions
osseuses associées (fig 10). Le traitement de chaque type reste la
réinsertion qui est une véritable urgence en cas de « coup de fouet », PERTE DE SUBSTANCE TENDINEUSE
entraînant une grande migration proximale consécutive à Un mot enfin concernant la perte de substance tendineuse, qui reste
l’arrachement des vincula (type 1). rare. Elle s’accompagne le plus souvent d’une perte de substance
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
cutanée. Nous préférons dans de tels cas introduire un court ancien (du fait de l’atrophie musculaire). Le squelette doit être
segment de tige de silicone pour maintenir les poulies, qui consolidé et les articulations assouplies par appareillage (mais cela
autrement se collapsent rapidement. Afin d’éviter tout déplacement n’est pas toujours possible du fait même des adhérences). Un test de
de la tige, un point transfixie poulie et tige, et un lambeau couvre le ténodèse permet parfois de faire le diagnostic différentiel entre
déficit cutané. En cas d’atteinte étendue des poulies, une l’adhérence tendineuse et la raideur articulaire. Ainsi, le relâchement
reconstruction immédiate est effectuée autour de la tige. Cette du tendon fléchisseur par flexion MP peut améliorer l’extension de
technique permet secondairement une greffe tendineuse primaire l’IPP. La recherche d’une rétraction des intrinsèques par manœuvre
dans de bonnes conditions. de Finochietto doit être effectuée et au besoin traitée dans le même
temps. L’amplitude des mouvements passifs doit être supérieure à
celle des mouvements actifs.
Traitement secondaire Une recherche de saillie du tendon fléchisseur en flexion avec corde
des plaies tendineuses d’arc et amélioration de l’amplitude par appui palmaire laisse
présumer d’une défaillance des poulies. Au moins une artère
collatérale digitale doit être perméable. Une collaboration totale du
Ce paragraphe nécessite d’envisager la suture secondaire, la ténolyse
patient étant nécessaire en postopératoire (éliminant les patients
(et la ténoarthrolyse), les greffes (primaires ou secondaires,
psychiatriques, les enfants trop jeunes et les patients séniles), une
vascularisées ou non) et les transferts tendineux.
appréciation du terrain est impérative, et nous nous sommes rendu
compte que le port préopératoire d’une orthèse permettait
SUTURES SECONDAIRES d’approcher au mieux les motivations du patient. Cet appareillage
vient à bout des adhérences les moins solides, notamment lorsqu’il
Nous serons brefs en ce qui concerne les sutures secondaires. Il en
existe une adhérence en flexion. Une étude nous avait démontré [24]
reste quelques indications quand les circonstances de l’urgence sont
que, si les amplitudes n’étaient pas suffisantes à 12 semaines, les
défavorables : contamination importante (morsures ou plaie négligée
progrès ultérieurs n’étaient pas suffisants pour espérer se passer
plus de 24 heures), écrasement avec peau douteuse (nous préférons
d’une intervention. Un problème délicat concerne l’absence de
l’excision-lambeau), polytraumatisme mettant en jeu le pronostic
mobilité active, qui peut être due soit à des adhérences soit à la
vital, opérateur non entraîné… Elles ont été gratifiées de résultats
rupture tendineuse. Dans ce cas, l’information préopératoire du
au moins identiques à ceux de la suture primaire [73]. Cependant la
patient nécessite un examen échographique ou une IRM qui
rétraction proximale n’est guère compensée par une extrémité
permettent le plus souvent d’affirmer la continuité tendineuse. Un
tendineuse de maniement plus facile. À la paume,
autre problème particulier est celui du doigt raide en extension par
occasionnellement, un transfert d’un FCS d’un doigt voisin sur le
traumatisme simultané du tendon extenseur. Si certains chirurgiens
FCP peut permettre un rétablissement fonctionnel [74].
pratiquent la double ténolyse, nous préférons séparer les deux
Un point particulier concerne le pouce, où la rétraction importante interventions en commençant par la ténolyse dorsale.
peut être compensée par un allongement antébrachial selon la
Concernant le délai après suture du tendon fléchisseur, il dépend
technique de Rouhier [35] (fig 11).
certes des facteurs précités, mais si Fetrow [21] conseillait 3 mois et
d’autres [83] 6 à 9 mois, Wray et al [96] ont mené un travail
TÉNOLYSE expérimental montrant qu’un délai de 12 semaines était suffisant.
L’ultime étape de la décision est cependant peropératoire, car des
Il s’agit d’une opération difficile expliquant sa mauvaise réputation,
adhérences très extensives avec un cal tendineux de qualité douteuse
cependant non méritée quand elle est pratiquée par un opérateur
ne sont pas de bonnes indications pour la ténolyse du fait des
entraîné. Ses indications et sa date optimale doivent être
risques de rupture postopératoire, et il faut lui préférer la greffe
rigoureusement sélectionnées.
tendineuse. Il faut donc prévoir cette alternative et en informer le
patient. L’anesthésie par bloc axillaire facilite un contact
¶ Indications
peropératoire avec le patient. Certains chirurgiens préfèrent une
Elle nécessite un doigt non exclu du schéma corporel, passivement anesthésie locale avec sédation intraveineuse pour permettre au
souple sur le plan tissulaire et articulaire. Les cicatrices anciennes patient de bouger en peropératoire, et ainsi de vérifier l’efficacité de
doivent s’être assouplies et la peau de bonne qualité, sinon un temps la libération tendineuse [38]. Nous l’avons abandonnée du fait de
cutané préalable est souhaitable. Il faut être à plus de 6 mois d’une l’inconfort de ce procédé pour le patient (douleur du garrot) et d’une
éventuelle infection, mais ne pas être en face d’un traumatisme trop force de flexion souvent insuffisante (due à la sédation et au temps
de garrot).
11 Technique de Rouhier ¶ Techniques
avec allongement proximal
du tendon. Nous pratiquons l’intervention sous bloc nerveux axillaire, en
ambulatoire, sous garrot pneumatique (mis au bras après
exsanguination partielle pour faciliter l’hémostase) et grossissement
optique. La voie d’abord est dictée par les incisions antérieures, et si
nous préférons l’abord de Bruner, la voie latérale de Rank et
Wakefield a les faveurs de nombre de chirurgiens. Dans la zone
digitopalmaire, il faut prendre garde à ne pas ischémier un lambeau
de peau déjà menacé par des abords anciens. L’abord doit être large,
dépassant la zone des adhérences, et la dissection est au mieux
menée à partir d’une zone saine. Une contre-incision à distance, par
exemple au poignet en cas de ténolyse en zone 2, permet de
s’assurer par traction en direction proximale du caractère complet
de la libération, et par traction vers l’extrémité distale du membre
de la bonne qualité de la course musculaire. Les poulies importantes
doivent être respectées, et nous reviendrons sur leur reconstruction
en cas de lésion. Il est cependant possible de fenêtrer les poulies par
de courtes incisions transverses multiples permettant de libérer le
tendon de proche en proche, en s’aidant d’un crochet mousse et d’un
bistouri (le meilleur est celui de Beaver peu populaire en France),
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
L’intervention se termine par une hémostase rigoureuse, et les
12 Technique de réfection
incisions sont refermées en terminant par la plaie proximale qui
de poulie suffisamment so-
lide pour permettre une mo- permet par traction de faire glisser les fléchisseurs en proximal pour
bilisation précoce (après té- maintenir le doigt en légère flexion [26]. Nous disons bien « légère »,
nolyse). car une flexion importante ischémie la peau palmaire (surtout les
angles des lambeaux de l’incision de Bruner). Cela permet par
extension passive douce d’aider le patient à rompre les adhérences
qui se forment en quelques heures [46]. En effet, le muscle atrophique
et les douleurs ne permettent pas toujours au patient de vaincre seul
ce « collage » tendineux par un mouvement actif. Afin de rendre ce
geste moins douloureux, nous insérons en fin d’intervention un
cathéter permettant l’injection juste avant la séance de mobilisation
de quelques centilitres d’anesthésique local (ce geste est aussi
effectué en fin d’intervention pour assurer le confort
postopératoire) [38]. Une injection est en général nécessaire durant les
deux ou au maximum trois premières séances de mobilisation, et le
ou d’une spatule en fonction de la résistance des adhérences. Lister cathéter est ensuite retiré.
(communication personnelle, 1993) a souligné l’intérêt d’utiliser une
boucle de fil passée autour du tendon pour extérioriser et sectionner ¶ Rééducation
des adhérences inaccessibles dans une poulie. Cette boucle ne doit
pas être utilisée dans les zones d’entrée des vincula qui, autant que La rééducation postopératoire est capitale et dépend totalement du
possible, doivent être conservées. Nous préférons commencer par patient. Durant les 3 premières semaines, une mobilisation est
une libération en bloc des fléchisseurs par rapport à la gaine et au pratiquée toutes les heures en terminant par une flexion active
plancher ostéopériosté. Ce n’est que dans un second temps que nous maintenue par une orthèse de flexion globale (modérée). Cette
séparons le FCP du FCS. Enfin, les fils de suture sont enlevés et les orthèse permet aussi de protéger le doigt d’un accrochage éventuel
adhérences excisées, sculptant les fléchisseurs sans les fragiliser. conduisant, comme nous l’avions observé à deux reprises, à une
Nous n’hésitons pas à sacrifier une des deux bandelettes du FCS (la rupture tendineuse. En cas de libération articulaire, une orthèse
plus altérée) pour faire « de la place » au FCP. d’extension est portée dès les premiers jours pendant quelques
heures. Elle est utilisée pour faciliter l’extension, le matin, au sortir
En cas d’absence de poulie A2 ou A4, nous pratiquons une
de l’appareil d’enroulement. Ce programme a considérablement
reconstruction qui, pour nous, doit être solide pour permettre une
amélioré nos résultats de ténolyse, tout en minimisant le risque de
mobilisation active sans restriction, ni de force ni d’amplitude. En
rupture postopératoire, qui reste la complication majeure (2,5 %)
effet, Hunter et al [38] ont démontré que la flexion génère une
avec la récidive de l’adhérence. Nous n’avons pas observé
pression de 500 à 700 mmHg au niveau des poulies. Nous avons
d’infection, mais nous avons eu deux désunions cutanées dues à
décrit une modification de la technique de Bunnell (fig 12). Un
une flexion trop importante du doigt entraînant une petite nécrose
segment tendineux, le plus souvent un palmaire long, est prélevé à
des berges.
l’aide d’un stripper de Brandt en utilisant une courte voie d’abord
au pli du poignet (permettant également de vérifier la libération du ¶ Cas particuliers
fléchisseur). Ce tendon est passé en double boucle à l’aide d’un
passeur coudé autour du squelette et du tendon extenseur (mais en En dehors du canal digital, la ténolyse est généralement plus facile,
profondeur par rapport aux paquets vasculonerveux) pour ensuite mais elle pose, par exemple au poignet, d’autres problèmes tels ceux
être extériorisé en dorsal sur un bouton qui permet son blocage [26]. des lésions associées. Nous ne dirons qu’un mot des erreurs
Du fait de l’étroitesse de la poulie, nous la positionnons en distal d’anastomoses comme celle du fléchisseur carpien radial avec le nerf
sur la première phalange, car c’est là qu’elle lutte au mieux contre la médian. Le rétablissement anatomique secondaire du nerf médian
corde d’arc du tendon. Cette poulie doit être ajustée mais ne doit se fait souvent par simple suture du fait de l’allongement par la
pas étrangler le tendon, et doit permettre qu’il coulisse librement traction du muscle. Les « échanges » tendineux (superficiels et
dans l’anse lors des mouvements d’extension et de flexion du profonds) sont plus fréquents et prêtent moins à conséquences. En
poignet. En cas de raideur en flexion de l’IPP, nous associons une cas de course suffisante après ténolyse, nous les respectons (sauf si
arthrolyse qui commence par une section des « chek rein » (Watson, un doigt se trouve démuni de tout fléchisseur).
1979) (qui fixent la plaque palmaire en proximal sur la première Le plus souvent cependant, il s’agit de lésions nerveuses associées
phalange), et qui se poursuit si nécessaire en intra-articulaire par et en cas de nécessité de greffe, nous tâchons d’isoler les greffons
section des ligaments accessoires. Il est exceptionnel d’avoir recours nerveux (qui doivent rester au repos) des tendons fléchisseurs (qui
à la résection des ligaments principaux dont l’efficacité et l’innocuité doivent glisser). Parmi les nombreuses techniques proposées qui
(pour nous à l’exception de l’index) ont parfaitement été démontrées sortent du cadre de cet article, citons l’isolement du nerf réparé par
par Eaton (1993). un lambeau de fascia antébrachial restant pédiculé sur l’artère
Ce n’est qu’en cas d’atteinte extensive du périoste ou de résection radiale dont la continuité n’est pas interrompue. Cette technique
d’un cal osseux dans le même temps que nous interposons une lame s’est avérée simple et efficace.
de silicone extrêmement mince (0,01 mm). Nous continuons à
utiliser de l’Adcont qui est une gelée étalée sur le tendon
GREFFE EN UN TEMPS
(difficilement du fait de son absence de coloration). Notre expérience
nous a montré que cette gelée retarde et fragilise les adhérences, ¶ Indications
permettant aisément de les vaincre par la mobilisation active.
Accompagné de 5 jours d’immobilisation, ce produit est incapable Cette opération autrefois fréquente car proposée devant toute plaie
d’éviter la formation d’adhérences. Il ne permet donc que de dans le « no man’s land » [7], est devenue plus rare du fait de la
retarder de 48 heures, sans risque, la mobilisation évitant l’inconfort réparation en urgence quasi systématique des tendons fléchisseurs.
d’un saignement lors de la mobilisation, tel que nous l’avions L’indication la plus fréquente est l’absence de réparation primaire
observé auparavant lors de la mobilisation le jour suivant la chez un patient vu au-delà de la troisième semaine. En effet, passé
ténolyse. En l’absence de l’utilisation de ce type de produit, il est ce délai les extrémités tendineuses sont souvent déliquescentes, le
préférable d’effectuer la mobilisation le jour suivant. Une lésion tendon proximal fortement rétracté et les poulies annulaires
associée d’un nerf collatéral peut être traitée dans le même temps et rétrécies. Littler [53] a parfaitement codifié et à notre avis simplifié la
selon la même technique que lors des sutures primaires. technique.
10
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
14 Technique de Littler
d’anastomose entre le pal-
maire long et le fléchisseur
commun profond (FCP).
13 Technique de Pulvertaft.
Les indications doivent respecter le même équilibre tissulaire que la
ténolyse : squelette consolidé, cicatrice et articulations assouplies et
bonne vascularisation [80, 95] . Une des limitations difficiles à
contourner est la constatation en peropératoire de la destruction des
poulies. Littler [53] n’hésite pas à choisir tout de même la greffe en un
temps, mais nombre de chirurgiens, dont nous-mêmes, craignons la
difficulté d’une ténolyse de greffe à travers des poulies reconstruites,
certainement une opération des plus délicates. Pour nous, la décision
de reconstruction des poulies condamne à la greffe en deux temps
(cf infra). Si les poulies sont intactes et la sclérose locale limitée, la
greffe primaire est certainement l’opération de choix.
¶ Technique
*
A
Elle consiste, après abord soit latéral soit en Bruner (qui permet une
meilleure vision), à exciser les tendons fléchisseurs en conservant
soigneusement les poulies et en les dilatant au besoin. Il est
préférable de conserver la meilleure des deux bandelettes du FCS
qui est fixé sur P1 pour éviter un col de cygne chez un sujet laxe.
L’extrémité proximale est en revanche excisée le plus généreusement
possible (et le segment conservé en cas de réfection de poulie). Un *
B
centimètre de tendon FCP est laissé en distal, et nous préférons
passer la greffe à travers ce moignon pour obtenir l’adhérence et 15 Technique de Littler de fixation distale de la greffe à la plaque unguéale.
utiliser son effet poulie, du fait que la poulie A5 est en général
sacrifiée. La greffe est ensuite préparée en utilisant par ordre de glisser ensuite au contact de la phalange distale dont le périoste est
préférence le palmaire long, le plantaire grêle ou un extenseur des volontairement altéré pour faciliter l’adhérence du tendon.
orteils [92]. Le palmaire long a une longueur moyenne de 10 à 13 cm L’extrémité tendineuse extériorisée sous l’ongle est rabattue sur la
(longueur suffisante pour greffer un doigt) pour un diamètre plaque unguéale, où elle est fixée par un point en U (fig 15). Cette
d’environ 3 mm, mais il est absent dans 14 % à 25 % des cas (et dans technique facilite grandement le réglage de la tension par essais
ce cas absent dans 28 % des cas du côté controlatéral). Nous en successifs, jusqu’à nouer définitivement le point en U et mettre un
effectuons le prélèvement par une courte incision au poignet en clip pour éviter tout glissement. Classiquement une flexion plus
utilisant un stripper. Le plantaire grêle (2 mm de diamètre) est plus importante que la « cascade » naturelle est conseillée. Du fait de la
long (jusqu’à 30 cm), ce qui est utile en cas d’atteinte multidigitale. solidité des deux fixations, cette technique est compatible avec une
Il est absent dans environ 20 % des cas (et dans ce cas absent du mobilisation précoce protégée, bien que les rares travaux publiés ne
côté controlatéral dans 44 % des cas). Il est prélevé au stripper de démontrent pas de supériorité (sauf sur le taux de rupture et de
Brandt à travers une courte incision sur le bord antéro-interne du ténolyses) par rapport à l’immobilisation de 3 à 4 semaines [87]. Pour
tendon d’Achille. Les extenseurs des orteils sont de dissection plus nous, elle reste essentiellement passive dans ces cas utilisant le
difficile, nécessitant de nombreuses incisions étagées. Nous glissement par mobilisation passive du poignet, et la protection est
préférons, pour des raisons de cicatrice, prélever les greffons par maintenue 6 semaines. En cas de rupture, une réintervention
stripper, mais cette technique a l’inconvénient d’être plus immédiate est conseillée avec insertion d’une nouvelle greffe. En cas
traumatisante pour le paratendon auquel certains auteurs d’adhérences, celles-ci sont le plus souvent situées au niveau de
accordaient une certaine importance. Actuellement la plupart des l’anastomose proximale, permettant une ténolyse localisée. Les
auteurs l’excisent. Enfin le FCP du second orteil présenterait autres complications (col de cygne, greffe trop courte ou trop
l’avantage d’un tendon intrasynovial, mais il est court. Le greffon longue) peuvent être évitées par une technique rigoureuse.
est immédiatement mis dans son lit et copieusement humidifié pour Une ligne sur l’allogreffe conservée de cadavre déjà rapportée par
éviter toute dessiccation. Il est passé à travers chaque poulie Peacock et Madden dès 1967 pour préciser que, même si des
existante. Le réglage de la tension optimale était pour nous difficile publications éparses la font revivre périodiquement, les problèmes
avec la technique classique, qui consiste à fixer en premier le tendon de contagion infectieuse les font rejeter actuellement.
à son insertion distale en transosseux puis à procéder à un laçage
du type Pulvertaft en proximal (fig 13). En fait, contrairement à des
idées reçues, il a été démontré que l’ancrage transosseux d’un GREFFE DE FLÉCHISSEUR PROFOND (FCS INTACT)
tendon restait longtemps fragile. Nous préférons commencer par Même les chirurgiens d’expérience craignent la greffe de FCP « à
l’anastomose proximale du greffon au tendon FCP. Nous utilisons la travers un superficiel intact ». Le risque est de perdre par adhérence
technique de Littler (fig 14) qui aboutit à une « olive » permettant la mobilité autrement complète de l’IPP [72]. Il est cependant des cas
un meilleur glissement que les volumineux laçages classiques. Il faut où le patient, jeune et motivé, accepte le risque du fait de ses
éviter de perturber le muscle lombrical (s’il est intact) notamment exigences fonctionnelles (index cher un tireur d’élite, musicien, etc).
en l’utilisant pour entourer la suture. En cas d’altération, il est Curtis [57] a démontré la possibilité d’obtenir régulièrement de bons
préférable de l’exciser. Parkes a en effet décrit une extension résultats, sur un doigt souple, avec une greffe primaire, à condition
paradoxale lors des tentatives de flexion en cas de rétraction du de ne pas faire passer la greffe dans le FCS mais à sa face palmaire.
lombrical, ou plus souvent de greffe tendineuse trop longue. En effet L’utilisation d’une greffe de petit calibre est également conseillée
dans ces cas l’action du lombrical, migrant en proximal lors de la (plantaire grêle). D’autres auteurs préfèrent recourir à une greffe en
contraction du FCP, agit directement sur le tendon extenseur. Une deux temps avec insertion préalable d’une tige de silastic. Bien
fois la suture proximale effectuée, le greffon est passé à travers le entendu, un FCS intact n’est en aucune circonstance sacrifié. Sinon
moignon de FCP. Une incision palmaire sous-unguéale permet de le la technique reste identique à celle précédemment décrite. Cela ne
11
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
16 Technique d’anastomose palmaire entre le fléchisseur
commun superficiel (FCS) et le fléchisseur commun profond
(FCP) au niveau de l’auriculaire (quand le FCS ne permet pas
la flexion de l’interphalangien proximal).
doit pas faire oublier des alternatives plus simples comme 17 Technique de Leviet de reconstruction d’une poulie
l’abstention, la ténodèse (qui n’est possible que lorsque le moignon oblique du pouce en utilisant un lambeau aponévrotique
distal de FCP est suffisant) ou l’arthrodèse de l’IPD (en cas de de l’adducteur du pouce.
tendance à l’hyperextension).
Un problème particulier est celui du cinquième doigt où le FCS est
souvent anormal, n’autorisant pas la flexion IPP. Dans ce cas,
l’atteinte du FCP entraîne une absence complète de flexion IP avec
accrochage constant du doigt, perte de force de serrage et douleur
de la paume au niveau où le tendon est pelotonné. La greffe est
difficile et parfois frustrante dans ses résultats au niveau de ce doigt
de petite taille. Pour l’éviter, nous avons décrit une technique [28] qui
consiste à « motoriser » le FCS. Pour cela une anastomose
latérolatérale du FCP au FCS est effectuée dans la paume ou au
poignet après ténolyse du FCP (fig 16). L’IPD est soit laissé tel quel,
soit traité par ténodèse (en cas de segment de FCP distal suffisant),
soit par arthrodèse. Du fait de la solidité de la suture, une
mobilisation active de l’auriculaire, solidarisé à l’annulaire, est
autorisée. Si le contrat est clairement expliqué au patient, celui-ci est
en général satisfait du résultat, avec un arrêt de travail court.
RÉPARATION SECONDAIRE DU FLÉCHISSEUR PROPRE
DU POUCE (FPP)
Kilgore [42],dans un article considéré comme classique, avait posé la
question de la justification de sa réparation secondaire. En effet, la de flexion de l’IPD ne représente que 15 % de l’arc de flexion [53].
mobilité MP est assurée par le court fléchisseur, et la mobilité de l’IP C’est un mode de sauvetage, dans les cas défavorables comportant
n’a pas une grande importance dans la plupart des activités notamment une sclérose distale importante, une raideur IPD ou une
manuelles. L’hyperextension physiologique de l’IP peut gêner la atteinte digitale multiple. Une alternative intéressante au niveau des
prise fine qui est grandement facilitée par 30° de flexion, mais une doigts ulnaires est l’utilisation d’une bandelette du FCS, par exemple
arthrodèse dans cette position peut être suffisante dans nombre de du médius transféré sur la phalange moyenne de l’annulaire, pour
cas. Il faut d’ailleurs souligner que nombre de réparations rétablir la flexion de l’IPP. Certains auteurs ont proposé ce même
secondaires conduisent à un résultat « académique », car la flexion type de reconstruction en « deux temps », qui pourrait se justifier en
IP possible en abduction disparaît souvent en opposition du fait cas de nécessité de reconstruction des poulies.
d’une course insuffisante.
La technique de greffe, lorsqu’elle est jugée nécessaire, ne diffère GREFFE EN DEUX TEMPS
pas de celle décrite auparavant. La reconstruction d’une poulie
oblique est également possible par la technique de Leviet [48] , Elle n’a que de rares indications pour un chirurgien expérimenté.
prélevant un lambeau aponévrotique sur l’insertion de l’adducteur Son indication naît des contre-indications de la greffe en un temps :
du pouce (fig 17). Certains auteurs préfèrent cependant le transfert non pas tant la sclérose dont l’excision soigneuse peut permettre le
du FCS de l’annulaire qui, fixé à l’ongle comme précédemment « un temps », mais l’absence de poulies, comme nous l’avons déjà
décrit, permet une mobilisation précoce et donne une course précisé. En cas de sclérose étendue, destruction extensive des poulies
suffisante. Il faut prendre des précautions dans le prélèvement du et enraidissement du doigt, la greffe en deux temps doit être mise
FCS [27] et éviter de stripper les vincula du FCP en laissant en balance avec l’arthrodèse et l’amputation, dont l’indication
« l’anneau » du FCS. Les deux bandelettes du FCS doivent être s’impose en cas d’insuffisance vasculaire.
séparées totalement au niveau de P1, avant de tirer sur le tendon au
¶ Premier temps
niveau palmaire.
La technique de la greffe dite « passive » en deux temps (par
opposition à la prothèse active abordée plus loin) [37, 71, 94] consiste à
GREFFE DE FCS (DOIGT « SUPERFICIEL » DE LITTLER) insérer dans un premier temps opératoire une (ou des) tige(s) de
Une technique trop souvent oubliée est celle qui avait été proposée silicone (de diamètre suffisant de 3 à 6 mm) qui permet(tent) de créer
par Littler, consistant à fixer la greffe non pas sur la phalange distale une néogaine tendineuse avec présence de fluide (assurant
mais sur la deuxième phalange pour concentrer toute l’action de la glissement et nutrition de la future greffe). Il est alors aisé de
greffe sur l’articulation-clé que représente l’IPP. En effet, l’amplitude reconstruire à son entour des poulies adaptées pour lesquelles la
12
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
solidité n’est pas nécessaire en l’absence de mise en contrainte
postopératoire. L’excision des fléchisseurs, comme précédemment, 18 Technique de Paneva-
Holevich telle que nous
préserve un moignon distal de FCP, et une bandelette de FCS pour l’avons modifiée avec anas-
prévenir un col de cygne ou reconstruire une poulie A3. Le FCS est tomose entre fléchisseur
largement excisé en proximal. Lors de ce temps, toute limitation commun profond et pal-
d’extension doit être traitée, que ce soit une rétraction cutanée (par maire long (dans le premier
lambeau) ou une rétraction capsuloligamentaire articulaire, des temps d’insertion de la tige
muscles intrinsèques ou lombricaux. Ce premier temps est le de silastic).
moment idéal pour la réparation des lésions associées, notamment
nerveuses. La manipulation de la tige doit éviter tout contact avec le
talc des gants ou autres particules (facteur de synovite) et le « no
touch » est de rigueur. La fixation distale doit être solide, et peut
s’effectuer en passant la tige dans le moignon distal du FCP et en la
fixant par des points de 3/0 non résorbables. Il faut vérifier en
peropératoire que la prothèse n’a pas tendance à « boucler » en
flexion, ce qui est facteur de déhiscence cutanée et de synovite. Les
causes de cette formation de « boucle » sont principalement une (ou
des) poulie(s) trop étroite(s), une tige trop longue ou un lâchage
postopératoire de l’insertion distale. Deux tendances s’opposent sans
qu’il soit scientifiquement possible de faire un choix en dehors de la
présence de sclérose étendue : les tiges longues allant jusqu’à
l’avant-bras, et les tiges courtes s’arrêtant dans la paume. La
longueur de la greffe tendineuse en dépend, et le palmaire long peut
s’avérer court en cas de tige longue. La reconstruction de quatre
poulies est conseillée par Hunter [38]. Leur compétence et la qualité
de la fixation distale sont testées par traction sur la tige. En fin
d’intervention, la tige est maintenue en position proximale pour
préserver un espace pour le futur glissement, grâce à une légère Un cas heureusement rare est celui de l’impossibilité d’utiliser
flexion du poignet et une flexion complète des MP, tandis que les IP comme moteur le FCP. Le choix suivant se porte sur le FCS.
sont en extension. En postopératoire, après un délai de 8 jours Lorsqu’il s’agit des doigts ulnaires, le FCP d’un doigt voisin peut
facilitant la guérison, une mobilisation de la tige (souvent par être utilisé pour « motoriser » deux doigts (même si la perte de force
solidarisation du doigt opéré au doigt voisin sain) permet la création est importante). Cependant, il est des cas de grands délabrements
d’une pseudogaine tendineuse, qui a été très étudiée étendus à l’avant-bras, où il est nécessaire de faire appel à un
expérimentalement et dont la maturation est diversement appréciée transfert tendineux. Un des moteurs souvent « protégé » et
dans le temps, nécessitant de 2 à 6 mois. Un délai court a la faveur permettant une course suffisante après libération extensive est le
de la plupart des chirurgiens, car il raccourcit l’arrêt de travail. Les brachioradial.
complications de ce premier temps ne sont pas exceptionnelles :
désunion cutanée avec exposition de la tige obligeant à une prompte La technique « active » a été défendue par Hunter [39] avec une
intervention, infection ou synovite. Les signes cliniques de la diffusion limitée. Elle consiste à utiliser une prothèse en silicone
synovite comportent la sensation de crepitus, le gonflement de la fixée solidement en distal (vissage dans la phalangette), et une
gaine perceptible au pincement transversal (signe de Vainio), et une boucle en proximal qui permet une solidarisation à l’unité
gêne fonctionnelle à la mobilisation. Une recherche de la cause est musculotendineuse. Cette prothèse permet une mobilité active du
nécessaire : contrôle de l’intensité de la mobilisation, radiographie doigt, et n’est remplacée par une greffe qu’en cas de nécessité
pour rechercher une rupture de l’insertion distale ou la formation (essentiellement rupture proximale).
de « boucle » en flexion. Le repos peut être insuffisant et conduire à
anticiper le second temps avec excision partielle de la gaine toujours TECHNIQUE DE GREFFE « PÉDICULÉE »
épaissie. DE PANEVA-HOLEVITCH
¶ Second temps Paneva-Holevich [63] avait proposé d’éviter le prélèvement d’un
greffon et d’assurer une solidité à la suture par une anastomose
Réalisé deux à trois mois plus tard, il ne nécessite que de courtes préalable « en boucle » du FCS au FCP. Un regain d’intérêt pour
incisions. Une proximale permet d’attacher la greffe à la tige et de cette technique est apparu en combinaison avec la greffe en deux
pratiquer l’anastomose avec le FCP (dont la migration aisée dans la temps. Van Der Meulen avait proposé de combiner l’insertion de la
pseudogaine doit être contrôlée). L’autre distale permet d’introduire tige avec la technique de Paneva-Holevich. Dans le deuxième temps,
par traction la greffe dans la pseudogaine et de la fixer distalement. le FCS est coupé à l’avant-bras à la jonction musculotendineuse, et
Beaucoup d’auteurs préfèrent le plantaire grêle comme greffon, du solidarisé à la tige pour le glisser dans la pseudogaine. Une fixation
fait de son faible diamètre et de sa grande longueur. Là encore notre à l’ongle permet de disposer de deux sutures solides, autorisant une
préférence va à une fixation à l’ongle facilitant le réglage de la mobilisation active protégée par une attelle dorsale en légère flexion
tension. Un contrôle final utilisant la mobilisation passive du poignet du poignet et des MP. Nous avons rencontré deux difficultés avec
permet de s’assurer du glissement satisfaisant de la greffe, la flexion cette technique : d’une part le FCS est parfois trop court, et d’autre
du poignet devant permettre une extension complète du doigt et part, lors du deuxième temps, il est le siège d’un gonflement qui ne
inversement. Une mobilisation postopératoire très douce est lui permet plus d’être glissé dans la pseudogaine. C’est la raison
possible, mais le risque de rupture de l’anastomose proximale oblige pour laquelle nous avions proposé de faire dans le premier temps
à une certaine prudence. En cas de rupture, une réintervention une anastomose entre le palmaire long et le FCP [31] (fig 18). Si cette
d’urgence est nécessaire, avec nouvelle anastomose. En cas technique évite les deux complications précitées, elle ne permet pas
d’adhérences, celles-ci sont en général situées en proximal, et d’éviter une troisième difficulté commune mais inconstante : une
nécessitent une ténolyse limitée qu’il ne faut pas effectuer avant 4 à certaine déliquescence de la suture lors du second temps, rendant la
5 mois. Enfin, autre complication mais souvent tardive, 3 à 10 ans dissection difficile et la solidité douteuse. L’obtention d’une certaine
après la greffe, la contraction progressive et évolutive de la tension au niveau de la suture, par fixation distale suivie d’une
pseudogaine, conduisant à un doigt en crochet alors que le résultat mobilisation en extension du poignet, n’a qu’inconstamment
initial était satisfaisant. amélioré sa qualité mécanique.
13
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
*
B *
C
*
A
19 Techniques de réparation des poulies.
A. Weilby.
B. Bunnell.
C. Modification de Lister.
D. Karev.
E. Utilisation d’une bandelette du fléchisseur commun
superficiel.
*
D
*
E
RECONSTRUCTION DES POULIES
20 Ténoarthrolyse totale
L’insuffisance des poulies se traduit cliniquement par une saillie antérieure levant un lam-
palpable et parfois visible en flexion, une diminution de l’amplitude beau palmaire composé de
active et de la force, ainsi qu’une raideur articulaire en flexion à l’appareil fléchisseur, du
plus long terme (du fait de l’avantage mécanique du fléchisseur). périoste, des plaques
palmaires et des pédicules
Les poulies sont importantes, comme nous l’avons précisé, par leur vasculonerveux.
situation, leur stabilité, leur solidité et leur largeur.
De multiples méthodes ont été proposées, fondées sur des
différences dans le choix des matériaux, des modes de fixation et de
la localisation. Les matériaux utilisés ont été des fragments de
fléchisseurs excisés, le palmaire long, une partie du ligament
rétinaculaire dorsal, ou du matériel synthétique (dacron). Une poulie
efficace doit être bien située biomécaniquement, et être suffisamment
large et résistante. La réparation peut être protégée extérieurement
par un anneau en cuir porté autour du doigt (mais cette protection
est d’utilisation difficile) lorsqu’il s’agit d’une poulie A4 (ou A2), ou
par le maintien en extension de la MP (autorisant la mobilisation
des IP) pour une poulie A2. Leur résistance est accessoire quand les
poulies ne sont pas soumises à une rééducation active postopératoire
et reconstruites lors d’une greffe de fléchisseur en deux temps. Parmi
les techniques les plus populaires, nous en citerons trois (fig 19) :
– la technique de Welby [94] (fig 19A) consiste à lacer un tendon en le n’autorise que très peu de corde d’arc. Par ailleurs, une étude
passant dans de courtes incisions pratiquées dans les restes latéraux comparée de la solidité des réparations l’a mise en tête du
d’insertion des poulies ; classement [49].
– la technique de Bunnell (1944) (fig 19B) modifiée Lister [51] (fig 19C)
utilise une bande de 1 cm de ligament rétinaculaire dorsal, long de TÉNOARTHROLYSE TOTALE ANTÉRIEURE (TATA)
8 cm, prélevée par incision transverse au poignet et mise autour du Nous avions été déçus par la ténoarthrolyse classique dans les doigts
squelette et du tendon fléchisseur. Un drain de Penrose facilite le enraidis en « crochet » avec flexion IPP et IPD proche de 90°. Le
passage. Il est possible de passer soit sous le tendon extenseur soit pronostic de ces raideurs a été grandement amélioré par une
au-dessus, sans que nous ayons rencontré d’inconvénient pour le opération dite « TATA » décrite par Saffar et Glicenstein [66]. La
tendon extenseur. Lister ne passe au-dessus de l’extenseur qu’au technique est inspirée de la libération du quadriceps dans les
niveau A4, et préfère passer sous l’extenseur au niveau A2. La raideurs du genou. Une incision latérodigitale doit être choisie en
bandelette est suturée à elle-même. L’avantage de cette technique fonction des anciennes cicatrices, pour préserver une artère dorsale
est d’obtenir une poulie de largeur suffisante avec une bonne surface et éviter une nécrose cutanée dorsale de la deuxième phalange.
de glissement (entraînant peu de friction [61]), mais le prélèvement L’incision est menée en profondeur jusqu’au périoste phalangien
est fastidieux et laisse une cicatrice dorsale visible ; inclus (sur les trois phalanges). Il est alors possible de lever
– la technique de la « ceinture » de Karev [ 4 0 ] (fig 19D) est l’appareil fléchisseur en bloc (sans le voir) et de détacher les plaques
intéressante en cas de greffe ou de section tendineuse. Elle consiste palmaires qui sont incluses dans le lambeau palmaire (ainsi que les
à passer le tendon à travers une boutonnière, pratiquée à l’aide de deux pédicules vasculonerveux) (fig 20). Si l’extension n’est pas
deux incisions transverses distantes de 5 mm dans la plaque obtenue, il est nécessaire d’exciser une partie des ligaments
palmaire (MP, IPP, IPD). Bien qu’étroite et mobile (relâchement en principaux, notamment au niveau de l’IPP. Si ce geste est aisé du
flexion), cette poulie a l’avantage d’être placée de telle façon qu’elle côté de l’abord, il est plus délicat du côté opposé. Il est grandement
14
Rejoignez nous sur Facebook: “La radiologie pour tous”
Appareil locomoteur Lésions traumatiques des tendons fléchisseurs 14-056-A-10
facilité par le prolongement distal de l’incision, soulevant la pulpe complications et permettant une amélioration des amplitudes
du périoste. Nous avons toujours trouvé nécessaire, dans les vrais difficile à obtenir par d’autres procédés. La rançon est cependant la
« crochets », de désinsérer le FCP. Le lambeau palmaire est toujours perte de la flexion IPD et un léger raccourcissement digital plutôt
insuffisant pour couvrir le doigt en extension. Des solutions variées favorable sur un doigt peu mobile (moins gênant court que long).
ont été proposées, avec notamment cicatrisation dirigée de la pulpe Cette opération doit cependant rester une opération de sauvetage
qui conduit à une pulpe dystrophique et parfois douloureuse. Nous pour les véritables « crochets » digitaux.
procédons [25] à une arthrodèse raccourcissante de l’IPD et si
nécessaire à un petit lambeau V-Y du type Kuttler (apparemment GREFFE VASCULARISÉE
médian mais découpé latéralement). Si cela n’est pas suffisant, une
contre-incision palmaire permet d’avancer un lambeau du type Guimberteau s’est fait le champion de cette technique qui n’a reçu
[34]
Hueston. En fin d’intervention, une broche bloque temporairement qu’une diffusion confidentielle [60]. Il est possible de transférer le FCS
l’IPP en extension, et la MP est fléchie pour faciliter la du cinquième doigt vascularisé par l’artère ulnaire. Le sacrifice de
vascularisation palmaire. La broche est retirée en général au 15e jour, cette artère a fait reculer la plupart des chirurgiens. Le même auteur
et remplacée immédiatement par un appareillage d’extension retiré a proposé l’allogreffe tendineuse avec traitement immuno-
suppresseur temporaire, et cette technique a retrouvé un semblant
uniquement toutes les heures pour les séances de flexion active. À
d’intérêt depuis la mode des transplantations de membres de
partir de la 4e semaine, cet appareil d’extension n’est plus porté que
cadavres. Outre l’avantage d’une greffe vascularisée, il semble
la nuit (pour 2 mois environ). Un appareil d’enroulement diurne
avantageux, pour diminuer les adhérences (expérimentalement),
pendant quelques heures est parfois nécessaire à l’amélioration de
d’utiliser un greffon de tendon intrasynovial.
la flexion.
Dans notre série de 41 cas [25], nous n’avons observé ni nécrose
cutanée, ni infection, ni instabilité IPP, ni absence de consolidation Conclusion
de l’arthrodèse distale. En revanche, une pulpe effilée a été malgré
tout fréquemment notée. Quatre-vingt dix pour cent des doigts ont Malgré une multitude d’études histologiques, physiopathologiques,
été améliorés avec un gain opératoire moyen de 51°. Cette opération biomécaniques, la réparation des tendons fléchisseurs continue d’être
trop souvent méconnue est simple, comportant peu de un défi permanent pour le chirurgien de la main.
Références
[1] Amadio PC, Hunter JM, Jaeger SH, Wehbe MA, Schneider [17] Edinburg M, Widgerow AD, Biddulph SL. Early postopera- [33] Gelberman RH, Amifl D, Gonsalves M, Woo S, Akeson WH.
LH. The effect of vincular injury on the results of flexor tive mobilization of flexor tendon injuries using a modifica- The influence of protected passive mobilization on the
tendon surgery in zone2. J Hand Surg Am 1985 ; 10 : tion of the Kleinert technique. J Hand Surg Am 1987 ; 12 : healing of flexor tendons: a biochemical and microangio-
626-632 34-38 graphic study. Hand 1981 ; 13 : 120-128
[2] Aoki M, Manske PR, Pruitt DL, Larson BJ. Work of flexion [18] Eiken O, Hagberg L, Lundborg G. Evolving biologic con- [34] Guimberteau JC, Baudet J, Panconi B, Boileau R, Potaux L.
after tendon repair with various suture methods. A human cepts as applied to tendon surgery. Clin Plast Surg1981 ; 8 : Human allotransplant of a digital flexion system vascular-
cadaveric study. J Hand Surg Br 1995 ; 20 : 310-313 1-12 ized on the ulnar pedicle: a preliminary report and a 1 year
follow up of two cases. Plast Reconstr Surg 1992 ; 89 :
[3] Bainbridge LC, Robertson C, Gillies D, Elliot D. A compari- [19] Elliot D, Khandwala AR, Ragoowansi R. The flexor digi- 1135-1147
son of post-operative mobilization of flexor tendon repairs torum profundus ″demi-tendon″: a new technique for
with ″passive flexion-active extension″ and ″controlled passage of the flexor profundus tendon through the A4 [35] Herradon JF, Del Cerro GM, Fernandez M Jr. Traitement des
active motion″ techniques. J Hand Surg Br 1994 ; 19 : pulley. J Hand Surg Br 2001 ; 26 : 422-426 sections du tendon du fléchisseur propre du pouce par la
517-521 technique de Rouhier. À propos de 25 cas. Ann Chir Main
[20] Elliot D, Moiemen NS, Flemming AF, Harris SB, Foster AJ. 1999 ; 18 : 209-215
[4] Barrie KA, Tomak SL, Cholewicki J, Merrell GA, Wolfe SW. The rupture rate of acute flexor tendon repairs mobilized
Effect of suture locking and suture caliber on fatigue by the controlled active motion regimen. J Hand Surg Br [36] Horibe S, Woo SL, Spiegelman JJ, Marcin JP, Gelberman RH.
strength of flexor tendon repairs. J Hand Surg Am 2001 ; 26 : 1994 ; 19 : 607-612 Excursion of the flexor digitorum profundus tendon: a kine-
340-346 matic study of the human and canine digits. J Orthop Res
[21] Fetrow KO. Diagnosis and management of the severed 1990 ; 8 : 167-174
[5] Becker H, Orak F, Duponselle E. Early active motion follow- flexor tendon of the hand. Surg Clin North Am 1974 ; 54 :
ing a beveled technique of flexor tendon repair: report on 923-938 [37] Hunter JM. Staged flexor tendon reconstruction. J Hand
fifty cases. J Hand Surg Am 1979 ; 4 : 454-460 Surg Am 1983 ; 8 : 789-793
[22] Flexor tendon repair. Atlas of the hand clinics. Taras JS,
[6] Berard V, Lantieri L, Ebelin M, Foucher G. Résultats de la Schneider LH, 1996 : 1-188 [38] Hunter JM, Seinsheimer F, Mackin EJ. Tenolysis: pain
réparation des tendons fléchisseurs par la technique de control and rehabilitation. In : Strickland JM ed. Difficult
[23] Foucher G. Chirurgie primaire du tendon fléchisseur. In : problems in hand surgery. St Louis : CV Mosby, 1982 :
Tsuge. À propos d’une série de 95 doigts. Ann Chir Main
Foucher G éd. Le traitement primaire des traumatismes de 312-318
Memb Super 1995 ; 14 : 69-73
la main. Paris : Expansion Scientifique Française, 1992 : [39] Hunter JM, Singer DI, Jaeger SH, Mackin EJ. Active tendon
[7] Boyes JH, Stark HH. Flexor-tendon grafts in the fingers and 87-95 implants in flexor tendon reconstruction. J Hand Surg Am
thumb. A study of factors influencing results in 1000 cases. 1988 ; 13 : 849-859
[24] Foucher G, Gréant PH, Ehrler S, Buch N, Michon J. Le rôle
J Bone Joint Surg Am 1971 ; 53 : 1332-1342
de l’orthèse dans les raideurs de la main. Chirurgie 1989 ; [40] Karev A, Stahl S, Taran A. The mechanical efficiency of the
[8] Brunelli G, Vigasio A, Brunelli F. Slip-knot flexor tendon 115 : 100-105 pulley system in normal digits compared with a recon-
suture in Zone II allowing immediate mobilisation. Hand structed system using the ″belt loop″ technique. J Hand
[25] Foucher G, Legaillard P. La ténoarthrolyse antérieure dans
1983 ; 15 : 352-358 Surg Am 1987 ; 12 : 596-601
la rétraction des doigts en flexion. À propos de 41 cas. Rev
[9] Chao RP, Braun SA, Ta KT, Palesty JA, Mine R, Syed SA et al. Chir Orthop 1996 ; 82 : 529-534 [41] Ketchum LD, Martin N, Kappel D. Experimental evaluation
Early passive mobilization after digital nerve repair and of factors affecting the strength of tendon repairs. Plast
[26] Foucher G, Lenoble E, Ben Youssef K, Sammut D. A post-
grafting in a fresh cadaver. Plast Reconstr Surg 2001 ; 108 : Reconstr Surg 1977 ; 59 : 708-719
operative regime after digital flexor tenolysis. A series of
386-391
72 patients. J Hand Surg Br 1993 ; 18 : 335-40 [42] Kilgore ES Jr, Newmeyer WL, Graham WP 3rd, Brown LG.
[10] Chaplin DM. The vascular anatomy within normal tendons, The dubiousness of grafting the dispensable flexor pollicis
[27] Foucher G, Littler JW. Technique de prélèvement du
divided tendons, free tendon grafts and pedicle tendon longus. Am J Surg 1976 ; 132 : 292-296
tendon fléchisseur superficiel de l’annulaire. Ann Chir Main
grafts in rabbits. J Bone Joint Surg Br 1973 ; 55 : 369-388
1988 ; 7 : 176-178 [43] Kleinert HE, Kutz JE, Atasoy E, Stormo A. Primary repair of
[11] Chow JA, Thomes LJ, Dovelle S, Milnor WH, Seyfer AE, flexor tendons. Orthop Clin North Am 1973 ; 4 : 865-876
[28] Foucher G, Marin-Braun F, Van Genechten F. Amélioration
Smith AC. A combined regimen of controlled motion fol- [44] Kleinert HE, Lubahn JD. Current state of flexor tendon
de la flexion interphalangienne proximale du cinquième
lowing flexor tendon repair in ″no man’s land″. Plast surgery. Ann Chir Main 1984 ; 3 : 7-17
doigt dans les plaies ou avulsions du tendon fléchisseur
Reconstr Surg 1987 ; 79 : 447-455
profond. Ann Chir Main 1984 ; 3 : 269-270 [45] Kwai BI, Elliot D. ″Venting″ or partial lateral release of the A2
[12] Coert JH, Uchiyama S, Amadio PC, Berglund LJ, An KN. and A4 pulleys after repair of zone 2 flexor tendon injuries.
[29] Foucher G, Merle M. La suture des tendons fléchisseurs
Flexor tendon-pulley interaction after tendon repair. A bio- J Hand Surg Br 1998 ; 23 : 649-654
selon la technique de Kleinert. Ann Chir Main 1984 ; 3 :
mechanical study. J Hand Surg Br 1995 ; 20 : 573-577
170-172 [46] Lane JM, Black J, Bora FW. Gliding function following flexor
[13] Cooney WP, Lin GT, An KN. Improved tendon excursion tendon injury. A biomechanical study of rat tendon func-
[30] Foucher G, Merle M, Hoang PH. Suture du tendon fléchis-
following flexor tendon repair. J Hand Ther 1989 ; 2 : tion. J Bone Joint Surg Am 1976 ; 58 : 985-989
seur profond au niveau de la partie distale du « no man’s
102-106
land ». Un artifice utilisé dans 23 cas. Rev Chir Orthop 1986 ; [47] Leddy JP, Packer JW. Avulsion of the profundus tendon
[14] Cullen KW, Tolhurst P, Lang D, Page RE. Flexor tendon 72 : 227-229 insertion in athletes. J Hand Surg Am 1977 ; 2 : 66-69
repair in zone 2 followed by controlled active mobilization.
[31] Foucher G, Merle M, Sibilly A, Michon J. Greffe de tendon [48] Leviet D, Ebelin M. Un procédé de reconstruction de la
J Hand Surg Br 1989 ; 14 : 392-395
fléchisseur. Intérêt d’une modification de la technique de poulie annulaire métacarpophalangienne du pouce. Rev
[15] Doyle JR. Anatomy of the flexor tendon sheath and pulley Hunter. Rev Chir Orthop 1978 ; 64 : 703-705 Chir Orthop 1982 ; 68 : 347-350
system. J Hand Surg Am 1988 ; 13 : 473-484 [49] Lin GT, Amadio PC, An KN, Cooney WP, Chao EY. Biome-
[32] Foucher G, Prevost P, Merle M, Sibilly A, Michon J. Fixation
[16] Ebelin M. Quoi de neuf en chirurgie des tendons fléchis- en « rappel » du tendon fléchisseur profond en zone 1. Ann chanical analysis of finger flexor pulley reconstruction.
seurs ? Ann Chir Plast Esthet 1998 ; 43 : 606-610 Chir 1978 ; 32 : 613-614 J Hand Surg Br 1989 ; 14 : 278-282
15
Rejoignez nous sur Facebook: “La radiologie pour tous”
14-056-A-10 Lésions traumatiques des tendons fléchisseurs Appareil locomoteur
[50] Lindsay WK, Thomson HG. Digital flexor tendons: an [66] Saffar PH, Rengeval JP. Ténoarthrolyse totale antérieure. [80] Stark HH, Zemel NP, Boyes JH, Ashworth CR. Flexor tendon
experimental study. BrJ Plast Surg 1960 ; 12: 289-316 Traitement des doigts raides en flexion. Ann Chir 1978 ; 32 : graft through intact superficialis tendon. J Hand Surg Am
[51] Lister GD. Reconstruction of pulleys employing extensor 579-582 1977 ; 2 : 456-461
retinaculum. J Hand Surg Am 1979 ; 4 : 461-464 [67] Sanders DW, Milne AD, Johnson JA, Dunning CE, Richards [81] Stern JD, Mitra A, Spears J. Isolated avulsion of the flexor
[52] Lister GD, Kleinert HE, Kutz JE, Atasoy E. Primary flexor RS, King GJ. The effect of flexor tendon repair bulk on digitorum superficialis tendon. J Hand Surg Am 1995 ; 20 :
tendon repair followed by immediate controlled mobiliza- tendon gliding during simulated active motion: an in vitro 642-644
tion. J Hand Surg Am 1977 ; 2 : 441-451 comparison of two-strand and six- strand techniques. [82] Strickland JW. Flexor tendon surgery Part 1: Primary flexor
J Hand Surg Am 2001 ; 26 : 833-840 tendon repair. J Hand Surg Br 1989 ; 14 : 261-272
[53] Littler JW. The digital extensor-flexor system. In : Converse
JM ed. Reconstructive plastic surgery. Philadelphia : WB [68] Sanders WE. Advantages of “epitenon first” suture place- [83] Strickland JW. Flexor tendon surgery Part 2: Free tendon
Saunders, 1977 : 3166-3214 ment technique in flexor tendon repair. Clin Orthop 1992 ; grafts and tenolysis. J Hand Surg Br 1989 ; 14 : 368-382
280 : 198-199 [84] Symposium on flexor tendon surgery in the hand. Ameri-
[54] Lundborg G, Rank F. Experimental intrinsic healing of flexor
tendons based upon synovial fluid nutrition. J Hand Surg [69] Savage R, Risitano G. Flexor tendon repair using a “six can academy of orthopaedic surgeons. St Louis : CV Mosby,
Am 1978 ; 3 : 21-31 strands” method of repair and early active mobilization. 1975 : 1-314
J Hand Surg Br 1989 ; 14 : 396-399 [85] Symposium on flexor tendon surgery. Hand Clin 1985 ; 1 :
[55] Manske PR. Flexor tendon healing. J Hand Surg Br 1988 ;
13 : 237-245 [70] Schlenker JD, Lister GD, Kleinert HE. Three complications 1-194
of untreated partial laceration of flexor tendon- [86] Thurman RT, Trumble TE, Hanel DP, Tencer AF, Kiser PK.
[56] McCarthy DM, Boardman ND 3rd, Tramaglini DM, Sote-
entrapment, rupture, and triggering. J Hand Surg Am Two-, four-, and six-strand zone II flexor tendon repairs: an
reanos DG, Herndon JH. Clinical management of partially
1981 ; 6 : 392-398 in situ biomechanical comparison using a cadaver model.
lacerated digital flexor tendons: a survey [corrected] of
hand surgeons. J Hand Surg Am 1995 ; 20 : 273-275 [71] Schneider LH. Staged flexor tendon reconstruction using J Hand Surg Am 1998 ; 23 : 261-265
the method of Hunter. Clin Orthop 1982 ; 171 : 164-171 [87] Tonkin M, Hagberg L, Lister G, Kutz J. Post-operative man-
[57] McClinton MA, Curtis RM, Wilgis EF. One hundred tendon agement of flexor tendon grafting. J Hand Surg Br 1989 ;
grafts for isolated flexor digitorum profundus injuries. [72] Schneider LH. One hundred tendon grafts for isolated
13 : 277-281
J Hand Surg Am 1982 ; 7 : 224-229 flexor digitorum profundus injuries. J Hand Surg Am 1983 ;
8 : 225-230 [88] Tsuge K, Yoshikazu I, Matsuishi Y. Repair of flexor tendons
[58] McGrouther DA, Ahmed MR. Flexor tendon excursions in by intratendinous tendon suture. J Hand Surg Am 1977 ; 2 :
“no man’s land”. The Hand 1981 ; 13 : 129-141 [73] Schneider LH, Hunter JM, Norris TR, Nadeau PO. Delayed 436-440
[59] Merle M, Foucher G, Michon J. Atraumatique extraction de flexor tendon repair in no man’s land.J Hand Surg Am 1977 ;
2 : 452-455 [89] Verdan CL, Michon J. Le traitement des plaies des tendons
l’extrémité proximale du tendon fléchisseur. Ann Chir fléchisseurs des doigts. Rev Chir Orthop 1961 ; 47 : 22-25
1977 ; 31 : 357 [74] Schneider LH, Wehbe MA. Delayed repair of flexor profun-
[90] Wade PJF, Wetherell RG, Amis AA. Flexor tendon repair: sig-
[60] Morrison WA, Cleland H. Vascularised flexor tendon grafts. dus tendon in the palm (zone 3) with superficialis transfer.
nificant gain in strength from the Halsted periferal suture
Ann Acad Med Singapore 1995 ; 24 (suppl) : 26-31 J Hand Surg Am 1988 ; 13 : 227-230
technique. J Hand Surg Br 1989 ; 14 : 232-235
[61] Nishida J, Amadio PC, Bettinger PC, An KN. Flexor tendon- [75] Schuind F, Garcia-Elias M, Cooney WP, An KN. Flexor [91] Wang PT, Bonavita JA, Delone FX Jr, McClellan RM, Witham
pulley interaction after pulley reconstruction: a biome- tendon forces: in vivo measurements. J Hand Surg Am RS. Ultrasonic assistance in the diagnosis of hand flexor
chanical study in a human model in vitro. J Hand Surg Am 1992 ; 17 : 291-298 tendon injuries. Ann Plast Surg 1999 ; 42 : 403-407
1998 ; 23 : 665-672 [76] Silfverskiöld KL, Andersson CH. Two new methods of [92] Wehbe MA. Tendon graft donor sites. J Hand Surg Am
[62] Ochiai N, Matsui T, Miyaji N, Merklin RJ, Hunter JM. Vascu- tendon repair. An in vitro evaluation of tensile strength and 1992 ; 17 : 1130-1132
lar anatomy of the flexor tendons. 1 Vincular system and gap formation. J Hand Surg Am 1993 ; 18 : 58-65. [93] Wehbe MA, Mawr B, Hunter JM, Schneider LH, Goodwyn
blood supply of the profundus tendon in the digital sheath. [77] Silva MJ, Hollstien SB, Brodt MD, Boyer MI, Tetro AM, Gel- BL. Two-stage flexor-tendon reconstruction. Ten-year
J Hand Surg Am 1979 ; 4 : 321-330 berman RH. Flexor digitorum profundus tendon-to-bone experience. J Bone Joint Surg Am 1986 ; 68 : 752-763
[63] Paneva-Holevich E. Two-stage tenoplasty in injury of the repair: an ex vivo biomechanical analysis of 3 pullout suture [94] Weilby A. Flexor tendon grafts. Results in 95 cases. Acta
flexor tendons of the hand. J Bone Joint Surg Am 1969 ; 51 : techniques. J Hand Surg Am 1998 ; 23 : 120-126 Orthop Scand 1968 ; 39 : 369-378
21-32 [78] Small JO, Brennen MD, Colville J. Early active mobilization [95] Wilson RL. Flexor tendon grafting. Hand Clin 1985 ; 1 :
[64] Potenza AD. Tendon healing within the flexor digital following flexor tendon repair in zone 2. J Hand Surg Br 97-107
sheath in the dog. J Bone Joint Surg Am 1962 ; 44 : 49-64 1989 ; 14 : 383-391 [96] Wray RC, Moucharafieh B, Weeks PM. Experimental study
[65] Potenza AD. Flexor tendon injuries. Orthop Clin North Am [79] Sourmelis SG, McGrouther DA. Retrieval of the retracted of the optimal time for tenolysis. Plast Reconstr Surg 1978 ;
1970 ; 1 : 355-373 flexor tendon. J Hand Surg Br 1987 ; 12 : 109-111 61: 184-189
16
Rejoignez nous sur Facebook: “La radiologie pour tous”
Vous aimerez peut-être aussi
- Lésions Traumatiques Des Tendons Extenseurs de La MainDocument12 pagesLésions Traumatiques Des Tendons Extenseurs de La MainespritdeboisPas encore d'évaluation
- Ruptures de L'appareil Extenseur Du GenouDocument12 pagesRuptures de L'appareil Extenseur Du GenouespritdeboisPas encore d'évaluation
- Fractures de L'extrémité Inférieure Du Fémur de L'adulteDocument17 pagesFractures de L'extrémité Inférieure Du Fémur de L'adulteespritdeboisPas encore d'évaluation
- Lésions Ligamentaires Des DoigtsDocument30 pagesLésions Ligamentaires Des DoigtsProfesseur Christian DumontierPas encore d'évaluation
- 44-904 Arthrodèse Du Couple de TorsionDocument12 pages44-904 Arthrodèse Du Couple de TorsionAlexandru MazurPas encore d'évaluation
- Fractures Du Pilon Tibial 2012Document18 pagesFractures Du Pilon Tibial 2012Mouhssine ElmhadderPas encore d'évaluation
- Traitement Arthroscopique Des Lesions Distales Du Supraspinus 1Document22 pagesTraitement Arthroscopique Des Lesions Distales Du Supraspinus 1josephPas encore d'évaluation
- Coiffe ArthroscopDocument16 pagesCoiffe ArthroscoppePas encore d'évaluation
- Lmed 05 2018 08 CornuDocument8 pagesLmed 05 2018 08 CornuHanane AzurePas encore d'évaluation
- Fractures Du CalcanéusDocument11 pagesFractures Du CalcanéusespritdeboisPas encore d'évaluation
- Spondylolisthésis Lombaire DégénératifDocument8 pagesSpondylolisthésis Lombaire DégénératifespritdeboisPas encore d'évaluation
- Fractures Des Phalanges Et Des MétacarpiensDocument32 pagesFractures Des Phalanges Et Des MétacarpiensElbordjiPas encore d'évaluation
- 3095poignet MainDocument47 pages3095poignet MainTikouk TaoufikPas encore d'évaluation
- Amputation Et Pathologie VasculaireDocument3 pagesAmputation Et Pathologie VasculaireJean-Philippe BinderPas encore d'évaluation
- Rééducation Et Arthroplastie Totale Du GenouDocument16 pagesRééducation Et Arthroplastie Totale Du GenoujimmyPas encore d'évaluation
- Ruptures Extracotyloïdiennes de L'anneau Pelvien Chez L'adulteDocument14 pagesRuptures Extracotyloïdiennes de L'anneau Pelvien Chez L'adulteespritdeboisPas encore d'évaluation
- Fractures Diaphyse Femorale Guide Pratique Traumatologie BarsottiDocument7 pagesFractures Diaphyse Femorale Guide Pratique Traumatologie Barsottisouleumanesall84Pas encore d'évaluation
- 44-906 Arthroscopie de La ChevilleDocument12 pages44-906 Arthroscopie de La ChevilleAlexandru MazurPas encore d'évaluation
- Article PEC CFT PoignetDocument9 pagesArticle PEC CFT PoignetTRomPas encore d'évaluation
- 1-3 IFSI Generalites Entorses CommentairesDocument50 pages1-3 IFSI Generalites Entorses Commentairesdrissabayo93Pas encore d'évaluation
- Entorses 20luxations 20pouceDocument51 pagesEntorses 20luxations 20pouceliviu tomoiagaPas encore d'évaluation
- Lésions Ligamentaires Récentes Du Genou de L'adulteDocument17 pagesLésions Ligamentaires Récentes Du Genou de L'adultesaadPas encore d'évaluation
- 3-9 Doigt en MailletDocument65 pages3-9 Doigt en MailletProfesseur Christian DumontierPas encore d'évaluation
- Oberlin 2001Document10 pagesOberlin 2001RAMZI AzeddinePas encore d'évaluation
- Fractures Fermées de Jambe de L'adulteDocument23 pagesFractures Fermées de Jambe de L'adulteespritdeboisPas encore d'évaluation
- 9.lésions de L'appareil ExtenseurDocument18 pages9.lésions de L'appareil Extenseurjujuparischut0% (1)
- Rééducation Du Poignet TraumatiqueDocument17 pagesRééducation Du Poignet TraumatiqueMenel Ben FredjPas encore d'évaluation
- Fractures de L'extrémité Inférieure Du Fémur de L'adulte: P. ChironDocument14 pagesFractures de L'extrémité Inférieure Du Fémur de L'adulte: P. ChironNavarron YourriPas encore d'évaluation
- Fractures Du Col Du Fémur Et Prothèses Totales de HanchesDocument6 pagesFractures Du Col Du Fémur Et Prothèses Totales de HanchesSabrina KoufiPas encore d'évaluation
- Voies Dabord FX Ext Inf RadiusDocument5 pagesVoies Dabord FX Ext Inf Radiusahmedbh54Pas encore d'évaluation
- Entorses de La ChevilleDocument11 pagesEntorses de La ChevilleespritdeboisPas encore d'évaluation
- Fractures Du BassinDocument14 pagesFractures Du BassinhouriaPas encore d'évaluation
- Fractures Et Luxations Du TalusDocument15 pagesFractures Et Luxations Du TalusespritdeboisPas encore d'évaluation
- Carmès - Entorses Et Luxations Des Doigts LongsDocument99 pagesCarmès - Entorses Et Luxations Des Doigts LongsProfesseur Christian DumontierPas encore d'évaluation
- Traumatologie UrgDocument37 pagesTraumatologie UrgAchraf RabadiPas encore d'évaluation
- Lésions Ligamentaires Et Méniscales Du Genou Et de La ChevilleDocument27 pagesLésions Ligamentaires Et Méniscales Du Genou Et de La ChevilleAbdou RahmouniPas encore d'évaluation
- 053-060DrPelletier0313 (1)Document8 pages053-060DrPelletier0313 (1)Majd DellPas encore d'évaluation
- Zejjari2015 PDFDocument3 pagesZejjari2015 PDFHanane AzurePas encore d'évaluation
- Parties EcritesDocument3 pagesParties EcritesdaciaamgytbPas encore d'évaluation
- Coudreuse 2011Document8 pagesCoudreuse 2011gasPas encore d'évaluation
- Instabilité Du GenouDocument17 pagesInstabilité Du GenouRégis GarciaPas encore d'évaluation
- Vanderlindena Mai22 PDFDocument7 pagesVanderlindena Mai22 PDFsouleumanesall84Pas encore d'évaluation
- 2001 B 2 Semeiologie RhumatismeDocument7 pages2001 B 2 Semeiologie RhumatismeVladlena CaraimanPas encore d'évaluation
- Entorses Et Luxations Des Doigts Longs 2017Document99 pagesEntorses Et Luxations Des Doigts Longs 2017Professeur Christian Dumontier100% (1)
- 3-7 Ténosynovite Et Rupture Des ExtenseursDocument44 pages3-7 Ténosynovite Et Rupture Des ExtenseursProfesseur Christian Dumontier100% (1)
- Fractures de L'acétabulumDocument25 pagesFractures de L'acétabulumespritdeboisPas encore d'évaluation
- 24 Entorses de La ChevilleDocument9 pages24 Entorses de La ChevilleAnonymous 529Z5GW8YPas encore d'évaluation
- Les Contentions SouplesDocument33 pagesLes Contentions SouplesJana UniPas encore d'évaluation
- Lésions Ligamentaires Récentes Du Genou de L'adulteDocument17 pagesLésions Ligamentaires Récentes Du Genou de L'adulteJean Baptiste TraorePas encore d'évaluation
- Chondrocalcinose ArticulaireDocument6 pagesChondrocalcinose ArticulaireElbordjiPas encore d'évaluation
- Obert 2016Document3 pagesObert 2016Alejandra JimenezPas encore d'évaluation
- Rééducation Rutpure Tendon D'achilleDocument10 pagesRééducation Rutpure Tendon D'achilleAndrei MiliPas encore d'évaluation
- Anatomy of The Extensor Tendons of The Fingers Variations andDocument13 pagesAnatomy of The Extensor Tendons of The Fingers Variations andOlivia ManceauPas encore d'évaluation
- Fracture MetacarpienDocument16 pagesFracture MetacarpienKevin DigbeuPas encore d'évaluation
- Luxations Traumatiques de Hanche Luxations Pures Et Fractures de Tête FémoraleDocument10 pagesLuxations Traumatiques de Hanche Luxations Pures Et Fractures de Tête FémoraleespritdeboisPas encore d'évaluation
- Luxations CarpométacarpiennesDocument11 pagesLuxations CarpométacarpiennesespritdeboisPas encore d'évaluation
- Généralités Sur Les Fracture PDFDocument55 pagesGénéralités Sur Les Fracture PDFkenza ouadhiPas encore d'évaluation
- Tendinopathies Du CoudeDocument5 pagesTendinopathies Du CoudeMariamPas encore d'évaluation
- Tonetti2012 PDFDocument21 pagesTonetti2012 PDFHanane AzurePas encore d'évaluation
- Fractures de La Diaphyse Femorale Chez L Enfant PDFDocument7 pagesFractures de La Diaphyse Femorale Chez L Enfant PDFMélina Comlan AboughePas encore d'évaluation
- Fractures Du CalcanéusDocument11 pagesFractures Du CalcanéusespritdeboisPas encore d'évaluation
- Luxations Des Tendons FibulairesDocument9 pagesLuxations Des Tendons FibulairesespritdeboisPas encore d'évaluation
- Fractures Des Plateaux TibiauxDocument10 pagesFractures Des Plateaux TibiauxespritdeboisPas encore d'évaluation
- Luxations Traumatiques de Hanche Luxations Pures Et Fractures de Tête FémoraleDocument10 pagesLuxations Traumatiques de Hanche Luxations Pures Et Fractures de Tête FémoraleespritdeboisPas encore d'évaluation
- Fractures de L'extrémité Supérieure Du Fémur Chez L'adulteDocument24 pagesFractures de L'extrémité Supérieure Du Fémur Chez L'adulteespritdeboisPas encore d'évaluation
- Fractures Fermées de Jambe de L'adulteDocument23 pagesFractures Fermées de Jambe de L'adulteespritdeboisPas encore d'évaluation
- Lésions Traumatiques Des Ménisques Du GenouDocument17 pagesLésions Traumatiques Des Ménisques Du GenouespritdeboisPas encore d'évaluation
- Scoliose Idiopathique. Stratégie Diagnostique, Physiopathologie Et Analyse de La DéformationDocument22 pagesScoliose Idiopathique. Stratégie Diagnostique, Physiopathologie Et Analyse de La DéformationespritdeboisPas encore d'évaluation
- Fractures Du Cou-De-pied de L'enfantDocument10 pagesFractures Du Cou-De-pied de L'enfantespritdeboisPas encore d'évaluation
- Fracture de La Diaphyse Fémorale de L'adulteDocument23 pagesFracture de La Diaphyse Fémorale de L'adulteKryst ObalPas encore d'évaluation
- Fractures Et Luxations Récentes Du Rachis Thoracique Et Lombaire de L'adulteDocument15 pagesFractures Et Luxations Récentes Du Rachis Thoracique Et Lombaire de L'adulteespritdeboisPas encore d'évaluation
- Spondylolisthésis Lombaire DégénératifDocument8 pagesSpondylolisthésis Lombaire DégénératifespritdeboisPas encore d'évaluation
- Scoliose Idiopathique de L'adulteDocument20 pagesScoliose Idiopathique de L'adulteespritdeboisPas encore d'évaluation
- Tuberculose Vertébrale de L'adulteDocument15 pagesTuberculose Vertébrale de L'adulteespritdeboisPas encore d'évaluation
- Disque Intervertébral Et Structures Voisines de La Colonne Lombaire Anatomie, Biologie, Physiologie Et BiomécaniqueDocument14 pagesDisque Intervertébral Et Structures Voisines de La Colonne Lombaire Anatomie, Biologie, Physiologie Et BiomécaniqueFilip AurasPas encore d'évaluation
- Traumatismes Du Rachis Cervical SupérieurDocument9 pagesTraumatismes Du Rachis Cervical SupérieurespritdeboisPas encore d'évaluation
- Coxarthrose Et Coxopathies de L'adulte. Diagnostic Et TraitementDocument23 pagesCoxarthrose Et Coxopathies de L'adulte. Diagnostic Et TraitementespritdeboisPas encore d'évaluation
- Girard 2011Document14 pagesGirard 2011Amel ZaoumaPas encore d'évaluation
- Membre Inférieur ParalytiqueDocument9 pagesMembre Inférieur ParalytiqueespritdeboisPas encore d'évaluation
- Syndromes Des LogesDocument13 pagesSyndromes Des LogesRipou MedPas encore d'évaluation
- Ressauts de HancheDocument8 pagesRessauts de HancheAdone StancuPas encore d'évaluation
- La DéferlanteDocument48 pagesLa DéferlanteespritdeboisPas encore d'évaluation
- Financier - PEP - FiscalitéDocument1 pageFinancier - PEP - FiscalitéespritdeboisPas encore d'évaluation
- 11 - Muscles Du CuisseDocument7 pages11 - Muscles Du Cuisseahouansouhonore27Pas encore d'évaluation
- 08 - Rotule Luxations - Iatrogenese - Rotules BassesDocument133 pages08 - Rotule Luxations - Iatrogenese - Rotules BassesaminePas encore d'évaluation
- Membre SuperieurDocument232 pagesMembre SuperieurElaid Othman100% (3)
- Ffta Enseigner Le Tir A L Arc N 6Document6 pagesFfta Enseigner Le Tir A L Arc N 6api-424375280Pas encore d'évaluation
- Medecine FR Cours 2 Anatomie, Planches Et LéxiqueDocument216 pagesMedecine FR Cours 2 Anatomie, Planches Et Léxiqueyannick94% (32)
- 4-Traumatismes Du PoignetDocument6 pages4-Traumatismes Du PoignetAbdou BorsaliPas encore d'évaluation
- Luxations Gleno-HumeralesDocument30 pagesLuxations Gleno-HumeralesKFOURY KhalilPas encore d'évaluation
- LIPCOM MB1 Propedeutique Semiologie de L Appareil Locomoteur JeandelDocument21 pagesLIPCOM MB1 Propedeutique Semiologie de L Appareil Locomoteur JeandelMostafa DidiPas encore d'évaluation
- Examen Rattrapage Anat L1S1 Avril 2016Document3 pagesExamen Rattrapage Anat L1S1 Avril 2016ngombanaomi79Pas encore d'évaluation
- Articulation Du GenouDocument3 pagesArticulation Du GenouHadiPas encore d'évaluation
- Anatomie - Programme D'internat Et de Résidanat - Imad, Sara, SalmaDocument158 pagesAnatomie - Programme D'internat Et de Résidanat - Imad, Sara, SalmaMustapha NaouaouiPas encore d'évaluation
- COUDEDocument96 pagesCOUDEMed DemPas encore d'évaluation
- Description Du Violon & PositionsDocument6 pagesDescription Du Violon & PositionsAnaïs De ParísPas encore d'évaluation
- Ekdb Bunkai Suru H1 1Document11 pagesEkdb Bunkai Suru H1 1Shotokan VernolienPas encore d'évaluation
- La Science de La MusculationDocument58 pagesLa Science de La MusculationM F100% (1)
- FR ChevilleDocument65 pagesFR ChevilleMoadKhPas encore d'évaluation
- 2021pathologies Pied - MainDocument55 pages2021pathologies Pied - MainCynthia OuedraogoPas encore d'évaluation
- Guide de Passage de GradeDocument35 pagesGuide de Passage de GradeAmar SadatPas encore d'évaluation
- L'épaule Du Lanceur PDFDocument9 pagesL'épaule Du Lanceur PDFkhaoulaPas encore d'évaluation
- Muscles de La HancheDocument1 pageMuscles de La HancherouzecelinePas encore d'évaluation
- Traumatisme de La ChevilleDocument286 pagesTraumatisme de La ChevilleBech EmilienPas encore d'évaluation
- Myologie Du Membre Superieur: Pr. T. CoulibalyDocument76 pagesMyologie Du Membre Superieur: Pr. T. CoulibalyFatoumata TraoréPas encore d'évaluation
- Luxation de L'epaule © Nasro87Document59 pagesLuxation de L'epaule © Nasro87Nacer Eddine BenammarPas encore d'évaluation
- Quiz Anatomie 2.1 SSQ PDFDocument1 pageQuiz Anatomie 2.1 SSQ PDFacretelafPas encore d'évaluation
- Anatomie MIO HEGP2010Document5 pagesAnatomie MIO HEGP2010Professeur Christian DumontierPas encore d'évaluation
- Coxo-Fém FZ PDFDocument8 pagesCoxo-Fém FZ PDFFirdaws BentenniPas encore d'évaluation
- CoudeDocument54 pagesCoudezelfria.girlPas encore d'évaluation
- Traumatismes Et Fractures en 1re Ligne 2019Document125 pagesTraumatismes Et Fractures en 1re Ligne 2019Hamady SoumbounouPas encore d'évaluation
- Anesthésie 3Document177 pagesAnesthésie 3MY TIME100% (1)
- Les Déformations Du Pied de L'Enfant Et de L'AdulteDocument297 pagesLes Déformations Du Pied de L'Enfant Et de L'AdulteKiné OstélpathePas encore d'évaluation