Académique Documents
Professionnel Documents
Culture Documents
Physiologie Digestive 4
Transféré par
Marcus Milito0 évaluation0% ont trouvé ce document utile (0 vote)
45 vues75 pagesTitre original
Physiologie digestive 4
Copyright
© © All Rights Reserved
Formats disponibles
PDF, TXT ou lisez en ligne sur Scribd
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PDF, TXT ou lisez en ligne sur Scribd
0 évaluation0% ont trouvé ce document utile (0 vote)
45 vues75 pagesPhysiologie Digestive 4
Transféré par
Marcus MilitoDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PDF, TXT ou lisez en ligne sur Scribd
Vous êtes sur la page 1sur 75
1
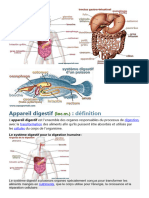
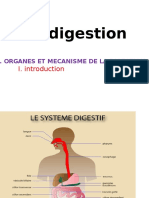
PHYSIOLOGIE DIGESTIVE
PACES
FMSS DE L’ULUM
Cours 4
Dr Jude JEAN LOUIS, MD
Intestin grêle et structures annexes
2
C’est dans l’intestin grêle que les nutriments sont
finalement préparés en vue de leur transport vers
les cellules de l’organisme. Cette fonction vitale ne
peut toutefois s’accomplir sans les sécrétions du foie
(bile) et du pancréas ( enzymes digestives).
Intestin grêle
3
L’intestin grêle est le principal organe de la
digestion. C’est dans ses méandres que se termine
la digestion et que se produit pratiquement toute
l’absorption.
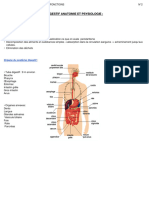
Anatomie macroscopique
4
L’intestin grêle est un tube aux formes compliquées
qui va du muscle sphincter pylorique, dans la région
épigastrique à la valve iléo-cæcale située dans la
région iliaque droite, où il rejoint le gros intestin.(fig
24.1)
C’est la partie la plus longue du tube digestif mais
son diamètre n’est que de 2.5cm environ. Il mesure
de 6-7 m de long dans un cadavre mais sa
longueur n’est que de 2m chez une personne vivante
à cause du tonus musculaire.
5
L’intestin grêle comprend 3 segments: Le duodénum,
qui est rétropéritonéal, puis le jéjunum et l’iléon qui
sont des organes intrapéritonéaux. Ces trois
segments se distinguent entre eux par la structure
histologique de leur muqueuse. Le duodénum
(littéralement d’une longueur de 12 doigts) qui
s’incurve autour de la tête du pancréas (fig 24.20),
a une longueur de 25cm environ. Bien que ce soit le
segment le plus court de l’intestin, c’est aussi lui qui
a les caractéristiques les plus intéressantes.
6
Les conduits qui apportent la bile du foie et le suc
pancréatique en provenance du pancréas se
rejoignent près du duodénum, où ils forment un
bulbe appelé ampoule hépato-pancréatique, ou
ampoule de Vater; celle-ci s’ouvre dans le
duodénum par la papille duodénale majeure, ou
grande caroncule, en forme de volcan (fig 24.20)
7
L’écoulement de la bile et du suc pancréatique est
réglé par le muscle sphincter de l’ampoule
hépato-pancréatique, ou sphincter d’oddi.
Le jéjunum (littéralement à jeûn) mesure environ
2.5 m de long et s’étend du duodénum à l’iléum.
L’iléum, ou iléon (eilein : enrouler), d’une longeur
d’environ 3,6 m débouche dans le gros intestin à la
hauteur de la valve iléo-cæcale. Les parties les plus
distales du petit intestin sont entourées par le gros
intestin.
8
Les neurofibres qui desservent l’intestin grêle sont les
neurofibres parasympathiques issues des nerfs vagues
et les neurofibres sympathiques issues des nerfs
splanchniques du thorax, qui sont toutes relayées par le
plexus mésentérique supérieur (et solaire).
L’irrigation artérielle provient essentiellement de
l’artère mésentérique supérieure. Les veines suivent un
trajet parallèle à celui des artères, et la plupart d’entre
elles se déversent dans la veine mésentérique
supérieure, d’où le sang riche en nutriments provenant
de l’intestin grêle passe dans la veine porte hépatique
qui l’apporte au foie.
9
Anatomie microscopique
10
Modifications facilitant l’absorption: L’intestin grêle est
parfaitement adapté à sa fonction d’absorption des
nutriments. Sa seule longueur lui donne déjà une grande
surface d’absorption, et ses parois possèdent trois types
de modifications structurales qui accroissent
énormément cette surface: les plis circulaires, les
villosités intestinales, et les microvillosités.
Cette surface est évaluée à 200 mxm. La majeure
partie de l’absorption se passe dans la portion
proximale de l’intestin grêle, et ces modifications sont
moins accentuées vers l’extrémité distale de cet organe.
11
Les plis circulaires, ou valvules conniventes sont des
replis permanents et profonds de la muqueuse et
de la sous-muqueuse. Ils forcent le chyme à tourner
sur lui-même à l’intérieur de la lumière; cela a pour
effet de mélanger continuellement le chyme avec le
suc intestinal et de ralentir son mouvement tout en
permettant l’absorption complète des nutriments.
12
La muqueuse présente des saillies digitiformes d’une
hauteur de plus d’un millimètre, les villosités
intestinales, qui lui confèrent son aspect duveteux
rappelant celui d’une serviette éponge (fig 24.21b et
24.22).
Au cœur de chaque villosité on trouve des capillaires
sanguins et un capillaire lymphatique modifié appelé
vaisseau chylifère. Les nutriments digérés difffusent à
travers les cellules épithéliales et passent dans les
vaisseaux sanguins et le vaisseau chylifère.
13
Dans le duodénum (portion de l’intestin où l’absorption
est la plus intense), les villosités sont de grande taille et
en forme de feuille, puis elles deviennent plus étroites et
plus courtes le long de l’intestin grêle.
Chaque villosité contient une “bande” de muscle lisse
qui lui permet de se contracter et de s’allonger
alternativement. Ces pulsations (1) accroissent le contact
entre la surface de la villosité et le “bouillon” de
nutriments contenu dans la lumière intestinale et (2) font
circuler la lymphe dans les vaisseaux chylifères.
14
Les microvillosités sont de minuscules saillies formées
par la membrane plasmique des cellules absorbantes
de la muqueuse; elles donnent à la surface de la
muqueuse une apparence duveteuse et on les appelle
collectivement bordure en brosse.
En plus d’augmenter la surface d’absorption, la
membrane plasmique des microvillosités porte des
enzymes nommées enzymes de la bordure en brosse,
qui effectuent les dernières étapes de la digestion des
glucides et des protéines dans l’intestin grêle.
15
16
Histologie de la paroi
17
On y retrouve les quatres tuniques qui caractérisent le
tube digestif, mais la muqueuse et la sous-muqueuse
sont modifiées en fonction de la position relative de
l’intestin grêle dans les voies digestives (fig 24.21b)
L’épithélium de la muqueuse est un épithélium simple
prismatique composé en grande partie de cellules
absorbantes liées entre elles par des jonctions serrées
et pourvues de très nombreuses villosités.
Il présente aussi de nombreuses cellules caliciformes
sécrétrices de mucus et dispersées parmi les autres
cellules, des endocrinocytes gastro-intestinaux.
18
Entre les villosités, la muqueuse est parsemée
d’ouvertures qui conduisent à des glandes intestinales
tubulaires appelées glandes intestinales de l’intestin
grêle, ou glandes de Lieberkühn.
Les cellules épithéliales de ces glandes sécrètent le suc
intestinal, un mélange aqueux de mucus qui sert à
transporter les nutriments du chyme en vue de leur
absorption. Au fond de ces glandes se trouvent des
cellules sécrétrices spécialisées, les celulles de Paneth.
Ces cellules libèrent le lysozyme, une enzyme
antibactérienne qui protège l’intestin grêle contre les
bactéries.
19
L’épithélium des villosités se renouvelle tous les trois à
six jours. Ce renouvellement rapide des cellules
épithéliales intestinales(et gastriques) revêt une certaine
importance tant sur le plan clinique et physiologique.
Les traitements anticancéreux comme la radiothérapie et
la chimiothérapie s’attaquent aux cellules de l’organisme
qui se divisent le plus rapidement. Ils tuent les cellules
cancéreuses mais détruisent presqu’entièrement
l’épithélium du tube digestif ce qui provoque des nausées,
des vomissements et de la diarrhée.
20
La sous-muqueuse se caractérise par la présence de
tissu conjonctif lâche aréolaire, et elle contient à la fois
des follicules lymphatiques individuels et des follicules
lymphatiques agrégés, ou plaques de Peyer. Le
nombre de follicules agrégés augmente vers l’extrémité
du petit intestin parceque le gros intestin contient une
quantité énorme de bactéries qui ne doivent pas avoir
accès à la circulation sanguine. Une série de glandes
muqueuses complexes, les glandes duodénales ou
glandes de Bruner, se trouvent uniquement dans la sous-
muqueuse duodénale.
21
Les glandes duodénales produisent un mucus alcalin
(riche en bicarbonate) qui neutralise le chyme acide
provenant de l’estomac. Lorsque cette barrière muqueuse
est insuffisante, la paroi intestinale s’érode et il en
résulte des ulcères duodénaux.
La musculeuse est typique et formée de deux couches.
À l’exception de la plus grande partie du duodénum
qui est rétropéritonéale et possède une adventice, la
surface externe de l’intestin est recouverte du péritoine
viscéral( séreuse).
Suc intestinal:
22
Composition et Régulation
Les glandes intestinales sécrètent normalement de 1à
2L de suc intestinal par jour. Le principal stimulus qui
déclenche la production de ce liquide est l’étirement ou
l’irritation de la muqueuse de l’intestin grêle par un
chyme hypertonique ou acide.
Normalement le suc intestinal est légèrement alcalin
(pH entre 7.4 et 7.8) et isotonique avec le plasma
sanguin. Il est surtout composé d’eau mais également
d’un mucus sécrété par les glandes duodénales et les
cellules caliciformes de la muqueuse. Il est relativement
pauvre en enzymes parce que la majeure partie des
enzymes intestinales sont liées aux membranes des
microvillosités ( bordure en brosse).
Foie et Vésicule biliaire
23
Ce sont des organes annexes associés au petit intestin.
Le foie, l’un des organes les plus importants de
l’organisme, assure de nombreuses fonctions
métaboliques et régulatrices. Cependant sa seule
fonction digestive est la production de la bile, qui est
acheminée au duodénum. Le foie transforme aussi le
sang veineux chargé de nutriments qui vient des
organes digestifs mais il s’agit là d’une fonction
métabolique plutôt que d’une fonction digestive.
La vésicule biliaire sert principalement à emmagasiner
la bile.
24
Anatomie macroscopique du foie
25
Le foie est la plus grosse glande de l’organisme, sa
masse s’élève à environ 1.4kg chez l’adulte moyen.
Il occupe la plus grande partie des régions
hypocondriaque droite et épigastrique. Il se trouve
sous le diaphragme et presqu’entièrement derrière
les os formant la paroi de la cavité thoracique , qui
le protège dans une certaine mesure. On le divise
généralement en quatre lobes.
26
Le lobe droit, le plus grand est séparé du lobe gauche,
le plus petit par une profonde fissure (fig 24.23a). Le
lobe caudé, le plus postérieur et le lobe carré, situé sous
le lobe gauche sont visibles lorsqu’on examine le foie de
dessous (fig 24.23b).
Le ligament falciforme du foie sépare les lobes droit
et gauche et suspend le foie au diaphragme et à la
paroi abdominale antérieure. Le ligament rond du
foie, un vestige fibreux de la veine ombilicale du fœtus,
suit le bord inférieur libre du ligament falciforme.
27
À l’exception de sa partie supérieure(la face nue) qui
est fusionnée avec le diaphragme, le reste du foie est
complètement enfermé dans une séreuse (le péritoine
viscéral).
Comme nous l’avons déjà précisé, le petit omentum,
relie le foie à la petite courbure.
L’artère hépatique et la veine porte hépatique qui
pénètrent dans le foie à la hauteur du hile du foie, ainsi
que le conduit hépatique commun passent tous dans le
petit omentum. La vésicule biliaire est située sur la face
inférieure du lobe droit du foie.
28
La bile quitte le foie par plusieurs conduits biliaires
qui convergent pour former le volumineux conduit
hépatique commun; celui-ci descend en direction
du duodénum et se vide dans la vésicule biliaire.
L’union des deux conduits forme le conduit
cholédoque( fig 24.20).
Anatomie microscopique
29
Le foie est composé d’unités structurales et
fonctionnelles appelées lobules hépatiques (fig
24.24). Chaque lobule est constitué de travées de
cellules, les hépatocytes, qui sont placées comme
des briques dans un mur.
La principale fonction du foie est de filtrer et de
traiter le sang chargé de nutriments qui lui
parvient.
30
À chacun des six coins du lobule on trouve un
espace interlobulaire (espace porte) composé de
trois structures fondamentales toujours présentes:
une branche de l’artère hépatique (artériole porte
qui achemine au foie un sang artériel riche en
Oxygène), une branche de la veine porte hépatique
(veinule porte qui achemine un sang veineux chargé
de nutriments en provenance des viscères digestifs)
et un conduit biliaire interlobulaire.
31
Les sinusoïdes du foie, des capillaires sanguins
dilatés et peu étanches passent entre les travées
d’hépatocytes. Le sang de la veine porte
hépatique et de l’artère hépatique traverse les
sinusoïdes à partir de l’espace interlobulaaire et se
déverse dans les veines centrales du foie. De là, il
est acheminé aux veines hépatiques qui draînent le
foie et se déversent dans la veine cave inférieure.
32
L’intérieur des sinusoïdes du foie renferme des
macrophagocytes stellaires , ou cellules de Kuppfer (fig
24.24d) ; sur le passage du sang les cellules le
débarrassent des débris tels que des bactéries et des
globules sanguins usés.
Les hépatocytes sont des cellules polyvalentes ; en
effet, en plus de produire la bile, (1) ils font subir de
nombreuses transformations aux nutriments transportés
par le sang( par exemple, ils emmagasinent le glucose
sous forme de glycogène et utilisent les acides aminés
pour synthétiser les protéines plasmatiques),
33
(2) Ils emmagasinent les vitamines liposolubles;
(3) ils jouent un rôle important dans la détoxification:
Par exemple ils débarrassent le sang de l’ammoniac,
qu’ils convertissent en urée.
Grâce à l’action des hépatocytes, le sang contient
moins de nutriments quand il sort du foie que quand il
y entre.
34
La bile sécrétée par les hépatocytes circule dans de
minuscules conduits, les canalicules biliaires, qui
passent entre les hépatocytes adjacents en direction
des conduits biliaires situés dans les espaces
interlobulaires (fig 24.24d).
Le sang et la bile circulent en sens opposé dans le
lobule hépatique. La bile qui entre dans les conduits
biliaires finit par quitter le foie par le conduit
hépatique commun, qui l’apporte au duodénum.
35
L’hépatite, ou inflammation du foie, est le plus souvent
causée par une infection virale.
Jusqu’à présent, on a recensé 6 virus de l’hépatite
(désignés par les lettres A à F) . Deux d’entre eux ( A
et E) sont transmis par voie entérique et produisent des
infections généralement limitées. Les virus transmis par
le sang (notamment B, C et D) sont liés à l’hépatite
chronique et à la cirrhose du foie. Le virus de l’hépatite
D est un mutant qui a bseoin du virus B pour devenir
infectieux. À l’heure actuelle, on ne sait pas grand-
chose du virus F.
36
Aux USA, plus de 40% des cas d’hépatite sont dus au
virus B pouvant se transmettre par les transfuisons
sanguines, les aiguilles contaminées et les relations
sexuelles. C’est une maladie grave en soi et qui
présente un risque élevé d’évolution vers le cancer du
foie.
L’hépatite A est une forme plus bénigne de la maladie
que l’on observe souvet dans les garderies et qui se
transmet par les aliments contaminés par les eaux
usées, les coquillages crus et l’eau, ainsi que par les
objets qui sont portés à la bouche après avoir été
contaminés par des excréments.
37
Les vaccins produits à l’aide de levures permettent de
prévenir ou de traiter l’hépatite A et B de manière très
efficace.
L’hépatite C qui est parfois mortelle peut-être traitée
avec succès à l’aide d’une association médicamenteuse
(la prednisone, un corticostéroïde immunodépresseur, et
l’interféron obtenu par génie génétique ).
Les causes non virales de l’hépatite aiguë comprennent
des causes toxiques et l’empoisonnement par des
champignons sauvages.
38
La cirrhose (kirrhos:roux) est une inflammation chronique
diffuse et progressive du foie habituellement causée
par l’alcoolisme ou une hépatite chronique grave.
Les hépatocytes affectés par l’alcool ou endommagés
se régénèrent (à un rythme plus rapide pour les
hépatocytes voisins des espaces interlobulaires d’où
vient le sang que pour ceux situés près de la veine
centrale); cependant la régénération du tissu conjonctif
(cicatriciel) est encore plus rapide. Le foie devient alors
fibreux et son activité ralentit.
39
Le tissu cicatriciel finit par rétrécir, ce qui gène le
débit sanguin dans l’ensemble du système porte-
hépatique et entraîne une hypertension portale.
Heureusement, certaines veines du système porte
forment des anastomoses avec celles qui se
déversent dans les veines caves (anastomose porto-
cave, mais les veines constituées sont de petites
taille et ont tendance à s’éclater lorsqu’elles doivent
transporter d’importants volumes sanguins.
40
Parmi les symptômes de cette défaillance, on note
des vomissements de sang, des veines distendues
autour du nombril. Ce réseau a été appelé tête de
méduse, d’après le monstre de la mythologie
grecque dont la chevelure était composée d’une
masse de serpents entremêlés.
Composition de la bile
41
Elle est une solution alcaline vert jaunâtre contenant des
sels biliaires, des pigments biliaires, du cholestérol, des
graisses neutres, des phospholipides (Lécithine et autres)
et divers électrolytes . De tous ces composés, seuls les sels
biliaires et les phospholipides contribuent au processus
de la digestion.
Les sels biliaires, principalement l’acide cholique et
les acides chénodesoxycholiques (sous leur forme
d’anions) sont des dérivés du cholestérol. Ils ont pour
fonction d’émulsionner les graisses, c’est-à-dire de les
disperser dans l’eau contenue dans l’intestin.
42
(L’homogénéisation qui consiste à disperser la crème
dans la phase aqueuse du lait, est un autre exemple
d’émulsification). Les sels biliaires divisent donc les gros
amas de matières grasses qui entrent dans l’intestin
grêle en millions de fines de gouttelettes, exposant ainsi
une surface importante à l’action des enzymes
digestives qui s’attaquent aux lipides.
Les sels biliaires facilitent également l’absorption des
lipides et du cholestérol ainsi que la mise en solution du
cholestérol , que ce dernier provienne de la bile ou des
aliments qui pénètrent dans l’intestin grêle.
43
Parmi les substances qui sont sécrétées dans la bile,
beaucoup quittent l’organisme dans les fèces;
cependant les sels biliaires sont recyclés par un
mécanisme appelé cycle entéro-hépatique.
Au cours de ce processus, les sels biliaires sont (1)
réabsorbés dans le sang par la partie distale de
l’intestin grêle (iléon), (2) renvoyés au foie par
l’intermédiaire de la circulation porte hépatique et
(3) sécrétés de nouveau dans la bile.
44
Le principal pigment biliaire est la bilirubine, un résidu
de la partie de l’hème de l’hémoglobine qui apparaît
pendant la dégradation des erythrocytes usés. La
globine et le fer de l’hémoglobine sont conservés et
recyclés , mais la bilirubine présente dans le sang est
absorbée par les hépatocytes et sécrétée activement
dans la bile. La plus grande partie de la bilirubine de
la bile est métabolisée par des bactéries résidentes, et
l’un de ses produits de dégradation, l’urobilinogène,
confère aux fèces leur couleur brune.
45
En l’absence de bile, les fèces sont d’un blanc
grisâtre et présentent des bandes de graisses
(parce que, dans ces conditions, les graisses ne sont
presque pas digérées ni absorbées).
Les hépatocytes produisent près de 500–1000 mL
de bile par jour, et cette production augmente
lorsque le tube digestif contient un chyme gras. Les
sels biliaires eux-mêmes constituent le principal
stimulus faisant augmenter la sécrétion biliaire (fig
24.25).
46
Lorsque le cycle entéro-hépatique retourne de
grandes quantités de sels biliaires au foie, le taux
de sécrétion biliaire de ce dernier s’élève de façon
marquée. La sécrétine, synthétisée par les cellules
intestinales en présence de chyme acide, fait
libérer, à son tour, une sécrétion aqueuse riche en
bicarbonate et dépourvue de sels biliaires, par les
cellules tapissant les conduits biliaires du foie.
47
Vésicule Biliaire
48
C’est une poche musculeuse verte, à paroi mince
d’une longueur d’environ 10cm logée sur la face
inférieure du foie. Elle emmagasine la bile qui n’est
pas immédiatement nécessaire à la digestion et la
concentre en absorbant une partie de son eau et de
ses ions. Lorsque les muscles de sa paroi se
contractent, la bile s’écoule par le conduit cystique
puis par le conduit cholédoque. Elle est recouverte
de péritoine viscéral.
Régulation de l’arrivée de la bile dans
49
l’intestin grêle.
Lorsqu’il n’y a pas de digestion en cours, le muscle
sphincter de l’ampoule hépato-pancréatique (qui
régit l’arrivée de la bile et du suc pancréatique
dans le duodénum) est hermétiquement fermé: La
bile produite reflue dans le conduit cystique et dans
la vésicule bilaire, où elle est emmagasinée jusqu’à
ce qu’elle devient nécessaire.
Le foie produit de la bile de façon continue, mais
celle-ci n’entre généralement dans le petit intestin
que lorsque la vésicule biliaire se contracte.
50
Le principal stimulus entraînant la contraction de la
vésicule biliaire est la cholécystokinine (CKK), une
hormone intestinale (fig 24.25). La CKK est libérée
dans le sang lorsqu’un chyme acide et gras entre dans
le duodénum. La CKK a deux autres effets:
(1) Elle stimule la sécrétion du suc pancréatique.
(2) Elle détend le muscle sphincter de l’ampoule de Vater
pour permettre à la bile et au suc pancréatique d’entrer
dans le duodénum.
Les influx du système parasympathique provenant des
nerfs vagues exercent une stimulation peu importante
sur la contraction de la vésicule biliaire.
51
La bile est le principal véhicule d’excrétion du cholestérol
de l’organisme, et ce sont les sels biliaires qui maintiennent
le cholestérol en solution dans la bile. Lorsque le
cholestérol se trouve en trop grande quantité ou les sels
biliaires en quantité insuffisante, le cholestérol peut se
cristalliser et former des calculs biliaires. Quand la
vésicule ou son conduit se contracte, ces cristaux pointus
provoquent une douleur intense (qui irradie vers la région
thoracique droite).
52
À l’heure actuelle, on peut traiter les calculs à l’aide
de médicaments qui dissolvent les cristaux, les réduire
en poudre au moyen d’ultrasons (lithotritie), les
désintégrer à l’aide de rayons laser ou recourir à
l’ablation chirurgicale de la vésicule biliaire, qui est le
traitement classique.
53
On peut enlever la vésicule bilaire sans entraver les fonctions
digestives parce que, dans ce cas, le cholédoque s’élargit tout
simplement pour jouer le rôle de réservoir de la bile.
L’obstruction du conduit cholédoque empêche l’arrivée et
des sels biliaires et des pigments biliaires dans l’intestin.
Les pigments biliaires s’accumulent dans le sang et dans la
peau, qui prend une coloration jaune; cet état est appelé
ictère. Il peut-être post-obstructif (obstruction des conduits) ou
secondaire à une maladie du foie (incapacité d’assumer ses
fonctions métaboliques).
Le Pancréas
54
Le Pancréas est une glande mixte qui s’étend d’un côté
à l’autre de l’abdomen, de la queue (appuyée sur la
rate) à la tête entourée par le duodénum en forme de
C. Sa plus grande partie est rétropéritonéale et se
trouve derrière la grande courbure de l’estomac.
C’est un organe digestif annexe et il joue un rôle
important dans la digestion parce qu’il sécrète et
déverse dans le duodénum un large évantail d’enzymes
( une vingtaine) qui dégradent tous les types de
substances présentes dans les aliments.
55
Le suc pancréatique, produit de l’activité exocrine
du pancréas, s’écoule par le conduit pancréatique
situé au centre de cet organe.
Le conduit pancréatique fusionne généralement avec
le conduit cholédoque (qui transporte la bile en
provenance du foie et de la vésicule biliaire) juste
avant le duodénum à la hauteur de l’ampoule
hépato-pancréatique.
Un conduit pancréatique accessoire, plus petit, se
déverse directement dans le duodénum.
56
Le pancréas abrite des acinus, des amas de cellules
sécrétrices qui entourent des conduits (fig 24.26). Ces
cellules regorgent de réticulum endoplasmique rugueux qui
renferment des grains de zymogène (zumê: ferment; genos:
naissance).
Le pancréas a également une fonction endocrine. Les îlots
pancréatiques, ou îlots de Langerhans, se trouvent dispersés
parmi les acinus et se colorent plus légèrement.
Ces glandes endocrines miniatures libèrent de l’insuline et le
glucagon, des hormones qui interviennent dans le
métabolisme des glucides ainsi que plusieurs autres
hormones.
Composition du suc pancréatique
57
Le pancréas produit chaque jour de 1200-1500 mL
de suc pancréatique clair principalement constitué
d’eau et contenant des enzymes et des électrolytes
(surtout des ions bicarbonate).
Les cellules acineuses élaborent la fraction du suc
pancréatique riche en enzymes; les cellules
épithéliales, tapissant les conduits pancréatiques les
plus petits, libèrent les ions bicarbonate qui rendent
le suc alcalin (pH voisin de 8).
58
Ce pH élevé permet au suc pancréatique de
neutraliser le chyme acide qui arrive dans le
duodénum et il crée un milieu optimal pour l’activité
des enzymes intestinales. Tout comme la pepsine de
l’estomac, les protéases pancréatiques (enzymes
protéolytiques) sont produites et libérées sous forme
inactive (précurseurs) et sont ensuite activées dans le
duodénum où elles doivent agir. Ce mécanisme
protège le pancréas de l’autodigestion.
59
Par exemple, dans le duodénum le trypsinogène est activé
en trypsine par l’entérokinase, une enzyme de la bordure
en brosse des cellules absorbantes de l’intestin.
La trypsine active à son tour deux autres protéases
pancréatiques, la procarboxypeptidase et le
chymotrypsinogène, qu’elle transforme respectivement en
carboxypeptidase et en chymotrypsine (fig 24.27).
D’autres enzymes pancréatiques { amylse, lipases et
nucléases} sont sécrétées sous leur forme active, mais
nécessitent la présence d’ions ou de bile dans la lumière
intestinale pour une activité optimale.
Régulation de la sécrétion
60
pancréatique
Elle est réglée à la fois par des hormones locales et par
le système nerveux parasympathique (fig24.28).
La régulation hormonale, la plus importante, est
effectuée par deux hormones intestinales: (1) la
Sécrétine, libérée en réponse à la présence de HCL
dans l’intestin et (2) la cholecystokinine, libérée en
réponse à l’arrivée des protéines et des graisses. Ces
deux hormones agissent sur le pancréas; la sécrétine a
pour cible les cellules des conduits, qu’elle stimule à
sécréter un suc pancréatique aqueux et riche en
biacrbonate.
61
Alors que la CKK stimule les acinus à sécréter un suc
pancréatique riche en enzymes. La stimulation par le
nerf vague provoque la libération de suc
pancréatique notamment au cours des phases
céphalique et gastrique de la sécrétion gastrique.
Normalement, la quantité de HCL produite dans
l’estomac est exactement équilibrée par la quantité
de bicarbonate sécrétée activement par le
pancréas.
Processus digestifs se déroulant dans
62
l’intestin grêle.
Bien que la nourriture qui atteint l’intestin grêle soit
méconnaissable, sa digestion chimique est loin
d’être achevée .Les glucides et les protéines sont en
partie dégradés, mais les lipides n’ont encore subi à
peu près aucune digsetion. Le processus de
digestion des aliments s’intensifie pendant les trois à
six heures que dure le cheminement tortueux du
chyme dans l’intestin grêle; C’est aussi à cet endroit
que se déroule pratiquement toute l’absorption des
nutriments.
Conditions nécessaires à une activité
63
digestive optimale dans le petit intestin
Les principales fonctions digestives du petit intestin
sont la digestion et l’absorption mais le suc digestif
y contribue peu. La plupart des substances
nécessaires à la digestion chimique, c’est-à-dire la
bile, les enzymes (à l’exception des enzymes de la
bordure en brosse) et les ions bicarbonate (qui
créent un pH approprié pour la catalyse
enzymatique), sont importées du foie et du
pancréas.
64
Par conséquent, tout ce qui nuit au fonctionnement
du foie et du pancréas ou qui empêche l’arrivée de
leurs sécrétions dans l’intestin grêle perturbe
considérablement la digestion des aliments et
l’absorption des nutriments. L’activité digestive
optimale dans l’intestin grêle nécessite aussi un
écoulement lent et mesuré du chyme provenant de
l’estomac. Le petit intestin ne peut donc traiter
qu’une petite quantité de chyme à la fois. Pourquoi
en est-il ainsi ?
65
Lorsqu’il arrive dans le petit intestin, le chyme est
habituellement hypertonique. Si le petit intestin
recevait d’un coup de grandes quantités de chyme,
la quantité d’eau qui passerait par osmose du sang
à la lumière serait telle qu’elle provoquerait une
diminution dangereuse du volume sanguin.
66
De plus l’acidité du nouveau chyme doit être
neutralisée; avant que la digestion se poursuive il
faut donc qu’il soit bien mélangé à la bile et au suc
pancréatique, ce qui prend un certain temps. C’est
pour cette raison que l’écoulement des aliments
dans l’intestin grêle est régi avec précision par
l’action de pompage de la partie pylorique de
l’estomac qui empêche toute surcharge du
duodénum.
Motilité de l’intestin grêle
67
Contrairement à ce qui passe dans l’estomac, où les
ondes péristaltiques mélangent et déplacent la
nourriture, c’est la segmentation qui est le
mouvement le plus fréquent dans le petit intestin.
L’examen du petit intestin par radioscopie après un
repas montre que son contenu est déplacé de
quelques centimètres à la fois d’avant en arrière
par les contractions et les relâchements successifs
des anneaux des muscles lisses.
68
Ces mouvements de segmentation de l’intestin, tout
comme le péristaltisme de l’estomac, sont déclenchés
par des cellules ryhtmogènes intrinsèques (peut-être
des cellules interstitielles de Cajal) situées dans la
couche longitudinale de muscle lisse. Cependant,
contrairement aux cellules rythmogènes de l’estomac
qui ont toutes le même rythme, celles du duodénum se
dépolarisent à une fréquence plus élevée (14
contractions /min) que celles de l’iléon (8 ou 9
contractions/min).
La segmentation déplace le contenu intestinal lentement
et régulièrement vers la valve iléo-cæcale.
69
L’intensité de la segmentation est modifiée par des
réflexes longs et courts {l’activité du système
parasympathique la fait augmenter et celle du
système sympathique la fait diminuer} ainsi que par
des hormones. Plus les contractions sont intenses plus
le mélange est complet.
70
Le véritable péristaltisme n’apparaît qu’après
l’absorption de la plus grande partie des
nutriments.
À ce moment-là les mouvements de segmentation
diminuent et les ondes péristaltiques parties du
duodénum parcourent l’intestin à raison de 10-70
cm à la fois avant de disparaître. Chaque onde
prend naissance en un point de plus en plus distal;
cette activité peristaltique est appelée: Complexe
de mobilité migrante.
71
Un voyage complet du duodénum à l’iléon dure
environ deux heures. Le processus se répète ensuite,
récupérant les restes de nourriture ainsi que les
bactéries, les cellules muqueuses détachées et et
d’autres débris pour les emporter dans le gros
intestin. Cette fonction “d’entretien” est essentielle
parce qu’elle empêche la prolifération des
bactéries qui passent du gros intestin au petit
intestin.
72
Les neurones entériques locaux du tube digestif
coordonnent ces mouvements intestinaux. Selon le
type de neurone qui est activé ou inhibé on aura
toute une gamme d’effets. Par exemple, un neurone
sécréteur d’Ach( cholinergique) activé peut envoyer
simultanément plusieurs messages à différentes
interneurones du plexus myentérique qui régissent le
péristaltisme.
73
Les influx envoyés dans le sens proximal par les
neurones cholinergiques provoquent une contraction et
un raccourcissement de la couche circulaire de muscles.
Les influx envoyés dans le sens distal à certains
interneurones provoquent un raccourcissement de la
couche longitudinale de muscles de l’intestin et un
relâchement de celui-ci en réponse aux neurones
cholinergiques.
D’autres influx envoyés dans le sens distal par des
neurones entériques sécréteurs de peptide intestinal
vasoactif ou de NO provoquent le relâchement de la
couche circulaire des muscles.
74
Par conséquent, lorsque la partie proximale de
l’intestin se contracte et pousse le chyme le long du
parcours, la lumière de la partie distale s’élargit
pour recevoir celui-ci.
La plupart du temps, le sphincter iléo-cæcal est
contracté et fermé. Toutefois, pendant les périodes
de mobilité iléale accrue, deux mécanismes, l’un
nerveux et l’autre hormonal, provoquent son
relâchement , permettant ainsi aux résidus de
nourriture de passer dans le cæcum.
75
L’augmentation de l’activité gastrique déclenche le
réflexe gastro-iléal, un réflexe long qui accroît la
force de la segmentation dans l’iléon. De plus, la
gastrine libérée par l’estomac fait augmenter la
motilité de l’iléon et détend le sphincter iléo-cæcal.
Lorsque le chyme est passé, il exerce une pression
qui referme les replis de la valve et empêche le
reflux vers l’iléon.
Vous aimerez peut-être aussi
- 5-Le ColonDocument6 pages5-Le Colonkilo Romeo23Pas encore d'évaluation
- L'estomac: Dochead Sous-DocheadDocument9 pagesL'estomac: Dochead Sous-DocheadJJPas encore d'évaluation
- Physiologie de La Digestion - BIOS - 3066Document40 pagesPhysiologie de La Digestion - BIOS - 3066steve fotsoPas encore d'évaluation
- Chapitre IV Physiologie de Système DigestifDocument44 pagesChapitre IV Physiologie de Système DigestifRomario NkomoPas encore d'évaluation
- Cours de Pédiatrie D3.1Document208 pagesCours de Pédiatrie D3.1zomodenisjkPas encore d'évaluation
- Appareil DigestifDocument36 pagesAppareil DigestifYoucef HoualefPas encore d'évaluation
- Résumé Digestion Biologie, Spécialité: NutritionDocument18 pagesRésumé Digestion Biologie, Spécialité: NutritionFatima Lydia GacemPas encore d'évaluation
- 21 - LestomacDocument5 pages21 - Lestomacsameh SakaPas encore d'évaluation
- Anatomie Du Systeme Digestif AtmsDocument7 pagesAnatomie Du Systeme Digestif AtmsbouquenvillePas encore d'évaluation
- Unité 6 L'appareil DegistifDocument66 pagesUnité 6 L'appareil DegistifMery ChristmasPas encore d'évaluation
- Ľ Appariel Dijestif + Ľ Appariel GenitalDocument28 pagesĽ Appariel Dijestif + Ľ Appariel GenitalAyoub LilouPas encore d'évaluation
- Anatomie Physiologie Digestive1Document13 pagesAnatomie Physiologie Digestive1Jo NoutPas encore d'évaluation
- Anatomie Et Physiologie Du Système DigestifDocument8 pagesAnatomie Et Physiologie Du Système Digestifaurelien choupoPas encore d'évaluation
- MetaboDocument78 pagesMetaboBaryyon XPas encore d'évaluation
- 2 - L'anatomie Du Système DigestifDocument50 pages2 - L'anatomie Du Système DigestifthorncotepPas encore d'évaluation
- 7-Le Foie Et Les Voies BiliairesDocument17 pages7-Le Foie Et Les Voies Biliaireskilo Romeo23Pas encore d'évaluation
- Physiologie DigestiveDocument40 pagesPhysiologie DigestiveGregory GebertPas encore d'évaluation
- Tubes DigestifDocument75 pagesTubes Digestifab douPas encore d'évaluation
- 2 2 s1 Cours N 7Document6 pages2 2 s1 Cours N 7madi-madi00Pas encore d'évaluation
- Histologie de L'appareil DigestifDocument15 pagesHistologie de L'appareil DigestiftessPas encore d'évaluation
- OesophageDocument4 pagesOesophageLolo KawtchiPas encore d'évaluation
- 3-La Paroi GastriqueDocument9 pages3-La Paroi Gastriquekilo Romeo23Pas encore d'évaluation
- Appareil Digestif Humain 1Document6 pagesAppareil Digestif Humain 1Hritcu CatalinaPas encore d'évaluation
- L'appareil Digestif - CopieDocument46 pagesL'appareil Digestif - CopieOueslati KhalilPas encore d'évaluation
- Le Gros Intestin V 2016-2017Document2 pagesLe Gros Intestin V 2016-2017Pace MakerPas encore d'évaluation
- TD N5. Exempl Corr.Document8 pagesTD N5. Exempl Corr.Mehdi Si-HassenPas encore d'évaluation
- Les AppareilsDocument80 pagesLes AppareilspresidnelmPas encore d'évaluation
- N°2 Système DigestifDocument13 pagesN°2 Système DigestifemmamarquiegsmPas encore d'évaluation
- Physiologie Des Grds Mét 1Document57 pagesPhysiologie Des Grds Mét 1Hanin CarolePas encore d'évaluation
- Cours Complet PR Amarouch, Physiologie de La DigestionDocument60 pagesCours Complet PR Amarouch, Physiologie de La Digestionjebranesanaa92Pas encore d'évaluation
- L'appareil Digestif Et Respiratoire.Document11 pagesL'appareil Digestif Et Respiratoire.hsnksvrj8xPas encore d'évaluation
- Cours de Digestion (S5)Document12 pagesCours de Digestion (S5)Houssam ChebliPas encore d'évaluation
- Anatomie de L'estomacDocument16 pagesAnatomie de L'estomacaitsurgery473089% (9)
- Cours Physiologie DigestiveDocument21 pagesCours Physiologie DigestiveAlaa RmidaPas encore d'évaluation
- Anatomie de L'appareil Digestif 2021Document45 pagesAnatomie de L'appareil Digestif 2021mouhameddiop2011Pas encore d'évaluation
- UE 2.2 Endoc, Digestif Et Uro TutoratDocument27 pagesUE 2.2 Endoc, Digestif Et Uro TutoratlouaPas encore d'évaluation
- DigestionDocument23 pagesDigestionSaid SherifPas encore d'évaluation
- Le Trajet Des Aliments Commence Dans La Bouche Par LDocument9 pagesLe Trajet Des Aliments Commence Dans La Bouche Par Lchama-kremch002Pas encore d'évaluation
- Lestomac Dans Le Systeme DigestifDocument1 pageLestomac Dans Le Systeme Digestifsameh SakaPas encore d'évaluation
- Appareil DigestifDocument60 pagesAppareil DigestifOusmane Sambou100% (1)
- Exposé Le Foie 2Document15 pagesExposé Le Foie 2Yousra AZERARAK100% (1)
- Estomac: Anatomie-Histologie-PhysiologieDocument13 pagesEstomac: Anatomie-Histologie-PhysiologieJoel AmefiamPas encore d'évaluation
- Appareil DigestifDocument16 pagesAppareil DigestifAdn AdnPas encore d'évaluation
- EXPOSEDocument44 pagesEXPOSERania Prya MUTHUSAMY RENGASAMY100% (1)
- Colon Et Canal AnalDocument4 pagesColon Et Canal AnalMohamed FerniPas encore d'évaluation
- Physiologie Tractus DigestifDocument16 pagesPhysiologie Tractus DigestifCharlottePas encore d'évaluation
- Chapitre III-La Digestion-1Document7 pagesChapitre III-La Digestion-1Dissa SaliaPas encore d'évaluation
- Power AnapatheDocument16 pagesPower Anapatheilham ZaimechePas encore d'évaluation
- 1eme Cours Digestif PDFDocument42 pages1eme Cours Digestif PDFcassandradelivois27Pas encore d'évaluation
- 1-Généralités Sur La Physiologie DigestiveDocument7 pages1-Généralités Sur La Physiologie DigestiveBouch BousmPas encore d'évaluation
- Histologie de Lintestin GreleDocument6 pagesHistologie de Lintestin Grelegodwe ernestPas encore d'évaluation
- Le FoieDocument5 pagesLe FoieLolo KawtchiPas encore d'évaluation
- Physiologie TD Professeur-1Document18 pagesPhysiologie TD Professeur-1diayeloupPas encore d'évaluation
- Grandes Fonctions: Système DigestifDocument111 pagesGrandes Fonctions: Système DigestifKouakou Etrand audePas encore d'évaluation
- L'appareil Digestif-1Document25 pagesL'appareil Digestif-1ۥٰۥٰۥٰ ۥٰۥٰۥٰPas encore d'évaluation
- 1 Er Cours Anatomie Du Tube Digestif 2022Document20 pages1 Er Cours Anatomie Du Tube Digestif 2022lydiaPas encore d'évaluation
- Physiologie GastriqueDocument9 pagesPhysiologie GastriqueLarissa KADANGAPas encore d'évaluation
- Gis Pih Mi 2022 07Document10 pagesGis Pih Mi 2022 07Anna MassengoPas encore d'évaluation
- Curs 5 - L'appareil DigestifDocument24 pagesCurs 5 - L'appareil Digestifqty9jgkpnzPas encore d'évaluation
- Bacterio ViroDocument20 pagesBacterio ViroMarcus MilitoPas encore d'évaluation
- Physiologie Du Mucle Cardiaque 2Document34 pagesPhysiologie Du Mucle Cardiaque 2Marcus MilitoPas encore d'évaluation
- Bacilles A Gram Negatif Aerobies Stricts Non FermentairesDocument32 pagesBacilles A Gram Negatif Aerobies Stricts Non Fermentairesjuste ben johnsonPas encore d'évaluation
- Physiologie Du Mucle Cardiaque 2Document34 pagesPhysiologie Du Mucle Cardiaque 2Marcus MilitoPas encore d'évaluation
- Nutrition Et Croissance BacterienneDocument39 pagesNutrition Et Croissance BacterienneMarcus Milito0% (1)
- Nutrition Et Croissance BacterienneDocument39 pagesNutrition Et Croissance BacterienneMarcus Milito0% (1)
- Physiologie Du Mucle Cardiaque 2Document34 pagesPhysiologie Du Mucle Cardiaque 2Marcus MilitoPas encore d'évaluation
- Nutrition Et Croissance BacterienneDocument39 pagesNutrition Et Croissance BacterienneMarcus Milito0% (1)
- Analyse D Oeuvre La Joconde CDocument3 pagesAnalyse D Oeuvre La Joconde CMarcus MilitoPas encore d'évaluation
- Analyse D Oeuvre La Joconde CDocument3 pagesAnalyse D Oeuvre La Joconde CMarcus MilitoPas encore d'évaluation
- Bilan Rénal Et CPKDocument36 pagesBilan Rénal Et CPKMarcus Milito0% (1)
- Antibiotiques 70pgDocument70 pagesAntibiotiques 70pgMarcus MilitoPas encore d'évaluation
- Morphologie Et Structures Des BacteriesDocument52 pagesMorphologie Et Structures Des BacteriesMarcus MilitoPas encore d'évaluation
- Nutrition Et Croissance BacterienneDocument39 pagesNutrition Et Croissance BacterienneMarcus Milito0% (1)
- Les StreptococaceaeDocument45 pagesLes Streptococaceaejuste ben johnsonPas encore d'évaluation
- Maladies GenetiquesDocument69 pagesMaladies GenetiquesMarcus MilitoPas encore d'évaluation
- Acide Nucléique - StructureDocument56 pagesAcide Nucléique - StructureWiem GaraiPas encore d'évaluation
- Staphylococcus Aureus SARM 21-09-2020 LaibDocument29 pagesStaphylococcus Aureus SARM 21-09-2020 LaibLaib khadidja100% (1)
- Métabolisme Énergétique MicrobienDocument17 pagesMétabolisme Énergétique Microbienahlem teniouPas encore d'évaluation
- Theme 12 Les Recifs CoralliensDocument5 pagesTheme 12 Les Recifs CoralliensHajar HajarPas encore d'évaluation
- Transmission SynaptiqueDocument58 pagesTransmission Synaptiqueabir jeridiPas encore d'évaluation
- Fascicule Diabete 11Document1 pageFascicule Diabete 11Semmach mustafaPas encore d'évaluation
- Stock LesPdf Examens BAC Comores Sujet 2011 Comores Sujet D Science (SVT) Bac 2011Document4 pagesStock LesPdf Examens BAC Comores Sujet 2011 Comores Sujet D Science (SVT) Bac 2011Ahmed100% (1)
- TP L1 2014Document24 pagesTP L1 2014olfaPas encore d'évaluation
- TD HISTOLOGIE 1ER Annee MDDocument9 pagesTD HISTOLOGIE 1ER Annee MDMari AmPas encore d'évaluation
- Chapitre 2 SVT Terminale SDocument4 pagesChapitre 2 SVT Terminale Sghamgui100% (1)
- TD 5 Monohybridisme Chez Les DiploidesDocument1 pageTD 5 Monohybridisme Chez Les DiploidesatalistevyaudreyPas encore d'évaluation
- Methode Danalyse Des Micro LésisonDocument18 pagesMethode Danalyse Des Micro LésisonHadrien De GreefPas encore d'évaluation
- Refutation Du Darwin Is MeDocument189 pagesRefutation Du Darwin Is MesultancePas encore d'évaluation
- Appareil ReproducteurDocument9 pagesAppareil ReproducteurAntonella GiulianiPas encore d'évaluation
- 2éme Partie BiologieDocument31 pages2éme Partie Biologiecamillemwali943Pas encore d'évaluation
- 20techniques CellulairesDocument31 pages20techniques CellulairesMohamed HatrafPas encore d'évaluation
- Trim 2020Document2 pagesTrim 2020Amadou CISSEPas encore d'évaluation
- Stabilité Structurelle Et Morphogenèse (TDM)Document8 pagesStabilité Structurelle Et Morphogenèse (TDM)Yacine BenchaibPas encore d'évaluation
- Marqueurs Moléculaires Pour L'amélioration de Blé TendreDocument27 pagesMarqueurs Moléculaires Pour L'amélioration de Blé Tendrefatima fek100% (1)
- Deug0505 PDFDocument160 pagesDeug0505 PDFAbdoulaye DialloPas encore d'évaluation
- Iii. Les Voies Métaboliques D'une Cellule ChlorophyllienneDocument5 pagesIii. Les Voies Métaboliques D'une Cellule ChlorophyllienneJoey SleimanPas encore d'évaluation
- Le Frelon Asiatique (Vespa Velutina Nigrithorax) : Impacts Écologiques Et Socio-Économiques D'une Espèce Invasive en FranceDocument127 pagesLe Frelon Asiatique (Vespa Velutina Nigrithorax) : Impacts Écologiques Et Socio-Économiques D'une Espèce Invasive en FranceJose Ferreira100% (1)
- Biotechnologie Et Application 6Document30 pagesBiotechnologie Et Application 6bouchakour meryemPas encore d'évaluation
- 1s Glyc RemerandDocument12 pages1s Glyc RemerandIkram Bel HajPas encore d'évaluation
- Ayn Mallaha 1Document21 pagesAyn Mallaha 1bayram kaçarPas encore d'évaluation
- Génie Genetique 03 - Outils Enzymes PolymerasesDocument34 pagesGénie Genetique 03 - Outils Enzymes PolymerasesThomas HausmannPas encore d'évaluation
- Ankafobe MiranaDocument131 pagesAnkafobe MiranaSolonirina Marie Ginah RASOANJANAHARY100% (1)
- 2011-Bioforma-48-Métabolisme Du FerDocument159 pages2011-Bioforma-48-Métabolisme Du FerJero MilPas encore d'évaluation
- B.A Polycopie 1Document56 pagesB.A Polycopie 1imane chakibPas encore d'évaluation
- TD 1 Corrigé GénétiqueDocument5 pagesTD 1 Corrigé GénétiqueDoudou AminePas encore d'évaluation