Académique Documents
Professionnel Documents
Culture Documents
Extrait
Transféré par
Amel YahiaTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Extrait
Transféré par
Amel YahiaDroits d'auteur :
Formats disponibles
Item n° 116
Complications de l’immobilité
et du décubitus
Prévention et prise en charge
Sarah AMAR, Golda ROMANO, Gilbert VERSIER
Objectifs ECNi
Expliquer les principales complications de l’immobilité et du décubitus.
Argumenter l’attitude thérapeutique et planifier le suivi du patient.
NOTION-CLÉ
Item très transversal, le principal item à connaître en gériatrie.
INTRODUCTION
• Un décubitus prolongé entraîne de nombreuses complications, à tout âge mais beaucoup
plus fréquent chez les sujets âgés dont l’état général et le statut nutritionnel peuvent déjà
être dégradés. Il est favorisé par l’hospitalisation prolongée pour une pathologie ou encore
l’isolement du sujet à son domicile.
• Les complications engendrées ont un retentissement très important sur le taux de mortalité
de ces sujets et sur le coût de la santé, en relation avec une augmentation des hospitalisa-
tions et de la durée d’hospitalisation.
• Ces dernières peuvent être prévenues par les professionnels de santé par une prise en
charge adaptée, en particulier en diminuant au maximum la durée de décubitus du sujet âgé.
13
9782340-028388_001-564_PAP.indd 13 20/11/2018 16:27:43
LES COMPLICATIONS DE DÉCUBITUS
Elles peuvent survenir à la phase précoce et/ou à la phase tardive, et elles peuvent être locales,
locorégionales ou générales.
A. Les complications précoces
1. Locales : l’escarre
• Les complications cutanées sont principalement dominées par les escarres qui sont
des atteintes ischémiques des téguments, dont il faut bien connaître les quatre stades
évolutifs en fonction de la profondeur de la lésion :
STADES ÉVOLUTIFS
1. rougeur qui ne disparaît pas à la pression, l’épiderme étant intact
2. atteinte superficielle de l’épiderme, par abrasion/ phlyctène
3. atteinte profonde de l’épiderme, du derme et l’hypoderme : plage de nécrose,
persistance d’une douleur au contact lors des soins, à la mobilisation.
4. atteinte profonde des 3 couches de la peau associée à une atteinte osseuse, tendi-
neuse et articulaire.
• Le diagnostic est clinique par l’inspection.
• Ils se situent au niveau des zones d’appui, qui varient selon la position du patient
(décubitus dorsal/ ventral/latéral) atteignant la peau en regard des zones osseuses
saillantes (talon, sacrum, grand trochanter, tête de la fibula, coude, occiput)
• Les facteurs favorisants la survenue d’escarre sont principalement l’immobilité de
décubitus, la dénutrition avec comme critères diagnostiques une perte de poids supérieure
à 5 % en 1 mois ou 10 % en 6 mois, un IMC inférieur à 21 et une albuminémie inférieure
Item n° 116 • Complications de l’immobilité et du décubitus
à 35 g/l. Elle est dite sévère si la perte de poids est supérieure à 10 % en 1 mois et 15 %
en 6 mois, un IMC inférieur à 18 et une albuminémie inférieure à 30 g/l.
• L’évaluation du risque d’escarre se fait grâce à l’échelle de Norton (risque très élevé pour
un score inférieur ou égal à 11), et l’échelle de Waterlow (très haut risque si supérieur à 20)
• Le traitement est avant tout un traitement préventif qui comporte des mesures pour
prévenir les facteurs favorisants par :
–– la surveillance des points d’appui qui se traduit initialement par la rougeur et qui doit
conduire à la suppression de l’appui par changement de position toutes les 4 heures
–– l’utilisation de supports adaptés (matelas fluidisé ou autre)
–– la kinésithérapie motrice au lit
–– la prévention de l’ankylose respiratoire
–– la prise en charge nutritionnelle : prévention de la dénutrition
–– les mesures d’hygiène, éducation du patient et de son entourage
14
9782340-028388_001-564_PAP.indd 14 20/11/2018 16:27:43
7) Quels sont les facteurs extrinsèques de chute à rechercher à l’interrogatoire ?
A. Présence de tapis
B. Troubles visuels
C. Mauvais éclairage des pièces
D. Hypotension orthostatique
• Le traitement
E. curatif comporte
Chaussage :
inadapté
–– le traitement des facteurs favorisants
8) local
–– le traitement Quelsselon
sontleles facteurs
stade : de risques de récidive de la chute présents chez Me F. ?
A. La DMLA
En cas de rougeur : supprimer l’appui / Nourrir le derme (biafine, dexéryl), alterner
B. L’âge
chaud et froid (glaçon et air chaud)
C. La prise de Beta bloquants
En cas de nécrose : Traitement chirurgical par excision, détersion : Elase, eau
D. Le veuvage
boriquée
E. pas
Led’antibiotiques
sexe féminin lorsque la plaie est saine : nourrir
En cas de perte de substance : cicatrisation dirigée pour les petites pertes de
substances,
Quelquesaujours
delàplus
pansement à pression
tard, lors de votrenégative type
visite, vous VAC*,
êtes voirepar
alertés lambeau de
la présence d’un pansement sous
couverture si l’état
le pied de Me F.général le permet
Vous soulevez le(peu de dénutrition)
pansement.
Voici le talon de Me F. :
Figure 1
Escarre
9) Quel est votre talonnière
diagnostic ? stade IV
A. Escarre de stade 0
2. Régionales B. Escarre de stade 1
C. Escarre de stade 2
Item n° 116 • Complications de l’immobilité et du décubitus
• Elles sont dominées
D. Escarre deCOMPLICATIONS
par les stade 3 THROMBO-EMBOLIQUES (item 224)
E. Escarre
–– Leur expression depeut
clinique stade
se 4faire soit par la thrombophlébite, soit par sa compli-
cation l’embolie pulmonaire (score de probabilité clinique).
10) Quels sont les facteurs favorisants la survenue d’une telle lésion chez Me F. ?
–– Le traitement
A. est avant tout préventif par :
L’existence d’une lésion cutanée préalable
l’utilisation d’Héparine à Bas Poids Moléculaire à titre systématique
B. L’alitement
la surélévation
C. L’âgedu membre ou des pieds du lit
D. Bas
le port de L’incontinence urinaire
de contention 24/24 h
E. Les
l’utilisation antécédents d’une
éventuellement cardio-respiratoires
contention pneumatique intermittente
–– Le traitement curatif est la décoagulation prolongée à dose curative (INR entre 2 et 3)
15
9782340-028388_001-564_PAP.indd 15 20/11/2018 16:27:43
• La COMPRESSION NERVEUSE en particulier des nerfs superficiels (nerf cubital au
coude, nerf fibulaire coment au col de la fibula peuvent s’observer, à la l’origine de
douleur et parésie transitoire ou paralysie définitive. Leur origine est ischémique par
compression prolongée (une attelle d’immobilisation ou une traction collée peuvent
être des facteurs favorisants). Outre les chirurgies tendineuses de réanimation, en cas
de paralysie définitive le seul traitement est préventif, comparable à celui des escarres.
3. Générales
Elles sont favorisées par la déshydratation, l’immobilisme et la stase avec :
• Les TROUBLES URINAIRES à type de dysurie, et d’infection urinaire basse puis haute
• La CONSTIPATION qui peut aggraver une constipation chronique (pensez à réaliser un
toucher rectal à la recherche d’un fécalome)
B. Les complication tardives
Elles regroupent les complications précoces, et en plus on peut observer :
1. Des complications régionales
À type de rétractions tendineuses favorisées par l’immobilisme, à prévenir et à traiter par
la kinésithérapie, la stimulation et parfois par le port d’orthèse de posture anti rétraction.
2. Des complications générales, classées par appareil
Locomoteur
• Les complications osseuses sont liées à la déminéralisation osseuse (ostéopénie) qui
entraîne des fractures, des lithiases urinaires.
La prévention se fait en favorisant l’orthostatisme avec des exercices physiques, la
stimulation dans les activités de vie quotidienne et par la kinésithérapie active si possible
Item n° 116 • Complications de l’immobilité et du décubitus
• Les complications articulaires se traduisent par l’ankylose fréquente, aggravées par
les troubles du tonus musculaire.
La prévention se fait par la kinésithérapie passive et active avec mobilisation de toutes
les articulations 1 à 2 fois/jour (tous les jours !)
La mise en postures de repos par des attelles anti rétraction (attention avec les points
d’appui) réalisées en mousse, l’utilisation de cerceau en pied de lit pour éviter l’appui
par le poids des draps et couverture.
16
9782340-028388_001-564_PAP.indd 16 20/11/2018 16:27:43
• Les complications musculaires, à type de fonte musculaire, de rétraction et donc d’enrai-
dissement, sont liées à l’absence d’exercice physique et à l’immobilisation en position
raccourcie, associé ou non à des troubles neurologiques +++ (spasticité, polynévrite…)
La prévention est efficace et importante : dès les premiers jours il faut des apports
protidiques suffisants et empêcher les rétractions par une mobilisation articulaire (cf.
ci-dessus), l’injection de toxine Botulique peut être indiquée en cas de spasticité. Il faut
aussi maintenir le potentiel moteur par la kinésithérapie active dynamique (30 minutes/
jour/muscle) ou isométrique (électrostimulation 1 heure/jour/muscle) si cela est possible.
Cardio-vasculaire
• On observe une désadaptation à l’orthostatisme et à l’effort, ce qui se traduit par
une hypotension orthostatique (source de malaise), une fatigabilité, Tachycardie,
Dyspnée, œdèmes des membres inférieurs et Thromboses Veineuses Profondes.
• La prévention de la désadaptation à l’orthostatisme se fait par le port de bas de contention
et un orthostatisme fractionné supérieur à 1 heure par jour ++ au lit puis au fauteuil et
enfin la verticalisation si possible en utilisant progressivement un plan incliné.
Troubles psychologiques-neurologiques
Ils sont dominés par la dépression (syndrome de glissement) avec perte de la participation
aux soins et du désir de vie. C’est aussi la décompensation de maladies neurologiques
comme la maladie de Parkinson qui s’aggrave et qui nécessite souvent une réévaluation
du traitement.
Respiratoires
• La position de décubitus réduit les capacités respiratoires, gène la toux et la compliance
pulmonaire. Cela favorise un syndrome restrictif, les encombrements, les atélectasies
et les pneumopathies
• La prévention repose sur la kinésithérapie respiratoire et le drainage bronchique
Item n° 116 • Complications de l’immobilité et du décubitus
Digestives
Le décubitus favorise :
• Le reflux gastro-œsophagien dont la prévention sera le maintien d’une position assise ou
demi-assise pendant une heure après les repas. Il faut espacer le délai dîner-sommeil
d’au moins 3 heures.
• Les fausses routes seront prévenues
–– par une adaptation diététique des solides et des liquides si le patient présente des
troubles de déglutition,
–– par une position demi-assise lors des repas
–– par une prise de repas privilégié par le patient lui-même en utilisant une position de
tête en légère antéflexion, et un verre à encoche nasale.
–– par le maintien d’une bonne hygiène dentaire pour éviter le risque d’inhalation septique.
17
9782340-028388_001-564_PAP.indd 17 20/11/2018 16:27:43
• La constipation sera prévenue par une surveillance du nombre de selles hebdomadaires,
et une verticalisation précoce. Il faut par ailleurs maintenir des apports hydriques suffi-
sants. Le traitement curatif comportera l’utilisation de laxatif osmotique ou lubrifiant
et la recherche et l’évacuation de fécalome.
Urinaires
Les lithiases et les infections urinaires seront prévenues par la réalisation d’une Bandelette
Urinaire puis d’un Examen CytoBactériologique des Urines. Il faut mesurer le résidu
post-mictionnel en échographie. Le Bladder scan* est très utile à la recherche d’un globe
vésical qui cliniquement se présente comme une voussure sus pubienne douloureuse (mais
pas toujours si la rétention est chronique avec miction par regorgement) et une matité à
la percussion, et impose un sondage urinaire.
PRISE EN CHARGE THÉRAPEUTIQUE GLOBALE
Cette prise en charge comprend donc plusieurs volets avec :
• Prise en charge des pathologies pré-existantes, réévaluation des traitements en place
pour ces pathologies du fait du risque de décompensation des tares viscérales (diabète,
insuffisance cardiaque, insuffisance respiratoire, Parkinson) ou psychiatrique
• La prévention et éventuellement le traitement des complications de décubitus précoces
ou tardives comme vu ci-dessus
• Prise en charge de la dénutrition qui est fondamentale pour espérer une stabilisation ou
une amélioration fonctionnelle.
–– Chez la personne âgée dénutrie, les objectifs sont des apports énergétiques de 30 à 40
kcal/kg/jour avec un apport protéthique de 1,2 à 1,5 g /kg/jour
–– Il existe trois modalités de prise en charge :
ORALE : comprenant une aide à la prise alimentaire, des conseils nutritionnels, une
alimentation enrichie, des compléments nutritionnels oraux hyperprotidiques et/
Item n° 116 • Complications de l’immobilité et du décubitus
ou hyperénergétiques.
ENTÉRALE
PARENTÉRALE
–– L’alimentation par voie orale est recommandée en première intention sauf en cas de
contre indication comme des troubles sévères de la déglutition,
–– En deuxième intention, on envisage une nutrition entérale lorsque la voie orale est
contre indiquée ou qu’elle est insuffisante. La mise en route du traitement se fera en
milieu hospitalier puis sera poursuivie à domicile en HAD, avec une prescription initiale
de 14 jours puis de 3 mois renouvelable.
–– Quant à la nutrition parentérale, elle est indiquée seulement dans trois situations :
les malabsorptions sévères anatomiques ou fonctionnelles,
les occlusions intestinales aiguës ou chroniques,
en troisième intention après échec d’une nutrition entérale bien conduite.
18
9782340-028388_001-564_PAP.indd 18 20/11/2018 16:27:43
–– Les conseils nutritionnels à mettre en place sont d’augmenter la fréquence des prises
alimentaires dans la journée, éviter une période de jeûne nocturne trop longue (supérieure
à 12 h), privilégier les produits riches en énergie et en protéines, s’adapter au goût du
patient, organiser une aide aux repas (technique ou humaine), créer un environnement
agréable. L’enrichissement de l’alimentation consiste à augmenter l’apport protéino
énergétique avec des aliments de base sans en augmenter le volume (beurre, huile,
crème fraîche, pâtes, fromage râpé, œufs….). Il faudra veiller à respecter les repères du
programme national nutrition santé (PNNS).
–– On surveillera : les apports alimentaires (ingesta), le poids une fois par semaine, le statut
nutritionnel (IMC, albuminémie une fois par mois), la tolérance et l’observance des traite-
ments. Il faudra se référer aux recommandations de l’HAS de 2007 dans ce domaine
FICHE DE SYNTHÈSE : PRINCIPES GÉNÉRAUX DE PRÉVENTION DES COMPLICATIONS
DE L’IMMOBILITÉ ET DU DÉCUBITUS
Ces principes doivent s’appliquer à tout patient alité, hospitalisé ou à domicile.
• Limiter les durées d’hospitalisation et des indications de lit strict
• Éducation du patient et de sa famille
• Prise en charge nutritionnelle / Apports hydriques suffisants
• Changer le malade de position toutes les 4 heures pour diminuer la durée de l’appui
• Lits / matelas adaptés anti escarres
• Soins locaux, massages, mobilisations articulaires et segmentaires actives / passives
• Prise en charge de l’incontinence urinaire, éviter la macération
• Traitement anti thrombotique préventif (HBPM)
• Verticalisation précoce et contention veineuse.
• Kinésithérapie respiratoire
Item n° 116 • Complications de l’immobilité et du décubitus
19
9782340-028388_001-564_PAP.indd 19 20/11/2018 16:27:43
Item n° 118
Principales techniques
de rééducation et de réadaptation
fonctionnelle en orthopédie
Léo BORRINI, Claire VERDAGUER
Objectifs ECNi
Argumenter les principes d’utilisation des principales techniques de rééducation et de
réadaptation, en planifier le suivi médical et argumenter l’intérêt de la rééducation en
orthopédie.
Savoir prescrire la masso-kinésithérapie en orthopédie.
CONTEXTE
• Prescription de la rééducation après arthroplastie totale de hanche sur fracture du col du
fémur, chez une femme âgée ostéoporotique
• Prise en charge rééducative d’une gonarthrose, en complément des règles d’hygiéno-dié-
tétique et du traitement médicamenteux
• Prescription de la rééducation des lésions non chirurgicales de l’appareil locomoteur (entorse
de cheville, tendinopathie de la coiffe des rotateurs…)
BILAN PRÉ-THÉRAPEUTIQUE
A. Examen clinique
1. Interrogatoire
• Antécédents médicaux, chirurgicaux et traumatiques
• Traitements dont antalgiques et anticoagulants
• Mode de vie : accessibilité et aménagement du domicile, disponibilité des aides, condi-
tions de travail (physique ou sédentaire), pratique d’activité physique régulière ou de
sport (et niveau de pratique)
20
9782340-028388_001-564_PAP.indd 20 20/11/2018 16:27:43
Vous aimerez peut-être aussi
- First Page PDFDocument1 pageFirst Page PDFJude Francel ElengaPas encore d'évaluation
- Les EscarresDocument34 pagesLes EscarresClaude StephanPas encore d'évaluation
- 02-Prévention Des Complications Des DécubitusDocument7 pages02-Prévention Des Complications Des DécubitusheadoffnotkaliPas encore d'évaluation
- Limbo Conjonctivite Endemique Des Tropiques LcetDocument3 pagesLimbo Conjonctivite Endemique Des Tropiques LcetEli FATSAWOPas encore d'évaluation
- ZonaDocument25 pagesZonamaroua aouadiPas encore d'évaluation
- 109 Dermatoses Faciales Acne - , Rosace - E, Dermatite Se - Borrhe - IqueDocument3 pages109 Dermatoses Faciales Acne - , Rosace - E, Dermatite Se - Borrhe - IqueAboubacar SomparePas encore d'évaluation
- Pediatrie5an Poly-Dermatologie Courante2022bichaDocument9 pagesPediatrie5an Poly-Dermatologie Courante2022bichaBoumedienne LabdaouiPas encore d'évaluation
- Camtasia Getting Started Guide 5Document31 pagesCamtasia Getting Started Guide 51Pas encore d'évaluation
- CELLULITESDocument3 pagesCELLULITESZahra HammadiPas encore d'évaluation
- CelluliteDocument25 pagesCelluliteharrystyles06969Pas encore d'évaluation
- AngiomesDocument6 pagesAngiomesIlis NtmazirtPas encore d'évaluation
- 2015 Gale PharmacieDocument2 pages2015 Gale PharmacieCharlotte PeironPas encore d'évaluation
- Cours PDFDocument6 pagesCours PDFkaderoPas encore d'évaluation
- GALEDocument6 pagesGALElabmsilaPas encore d'évaluation
- EscarresDocument28 pagesEscarresmohamedlhabib07Pas encore d'évaluation
- Zona Thoracique Cours Infirmier OKDocument8 pagesZona Thoracique Cours Infirmier OKBamory OuattaraPas encore d'évaluation
- Brûlures CutanéesDocument55 pagesBrûlures CutanéesIbrahima Gws SowPas encore d'évaluation
- Item 329 PruritDocument6 pagesItem 329 PruritNavarron YourriPas encore d'évaluation
- Formes Clinique de L'acnéDocument3 pagesFormes Clinique de L'acnéDjawed BenameurPas encore d'évaluation
- Corticoides Effets - SecondairesDocument5 pagesCorticoides Effets - SecondairesMohamed DaoudPas encore d'évaluation
- DERMATITE ATOPIQUE OK. PDFDocument37 pagesDERMATITE ATOPIQUE OK. PDFremi degleyPas encore d'évaluation
- 98 205Document4 pages98 205hizballah27Pas encore d'évaluation
- Riatrie ZakirekkoucheDocument5 pagesRiatrie ZakirekkouchezakiPas encore d'évaluation
- La Description Et L'evaluation D'une PlaieDocument8 pagesLa Description Et L'evaluation D'une PlaieHealth StorePas encore d'évaluation
- Prévention Des EscarresDocument10 pagesPrévention Des EscarresRachida FAOUZIPas encore d'évaluation
- Guillain BarréDocument20 pagesGuillain BarréKHAOULA WISSALE HARIKIPas encore d'évaluation
- Prise en Charge Initiale Du Grand BruleDocument41 pagesPrise en Charge Initiale Du Grand BruleDemba Tahirou DIOPPas encore d'évaluation
- Le ZonaDocument26 pagesLe Zonaloubna ljbPas encore d'évaluation
- Cours de Chirurgie Ped MunyantwariDocument63 pagesCours de Chirurgie Ped MunyantwariStanley Pedos100% (1)
- 219-220 La Luxation de Mandibule Diagnostic Et Technique de Réduction Sur Le Terrain (Foletti)Document2 pages219-220 La Luxation de Mandibule Diagnostic Et Technique de Réduction Sur Le Terrain (Foletti)LydiaPas encore d'évaluation
- Acné - Thérapeutique DermatologiqueDocument93 pagesAcné - Thérapeutique DermatologiqueAna Maria LuduPas encore d'évaluation
- Physiopathologie Des EscarresDocument4 pagesPhysiopathologie Des EscarresMarc RandriatsarafaraPas encore d'évaluation
- 5 UrticaireDocument22 pages5 UrticaireMiliça UrosevicPas encore d'évaluation
- Syndromes Digestifs - Maladie de Hirschsprung - Bonnard - Septembre 2012Document3 pagesSyndromes Digestifs - Maladie de Hirschsprung - Bonnard - Septembre 2012moad ahmedPas encore d'évaluation
- Institut Upsa Douleur Programme Urgences Protau 04 BruluresDocument3 pagesInstitut Upsa Douleur Programme Urgences Protau 04 Bruluresaruud01Pas encore d'évaluation
- Complications Locoregionales Des Infections2019Document15 pagesComplications Locoregionales Des Infections2019lamia temmouchePas encore d'évaluation
- Urgences Dentaires Dans La Pratique QuotidienneDocument9 pagesUrgences Dentaires Dans La Pratique QuotidiennemiauPas encore d'évaluation
- 6 - NMZ - Brûlures Caustiques Du Tractus Digestif SUPDocument4 pages6 - NMZ - Brûlures Caustiques Du Tractus Digestif SUPKamar MakPas encore d'évaluation
- Cours DG Ulcération Maou VUBoudaoud ImprimerDocument19 pagesCours DG Ulcération Maou VUBoudaoud ImprimerMayssa BourenanePas encore d'évaluation
- Conduite A Tenir Devant Une Occlusion Intestinale Aigue (OiaDocument41 pagesConduite A Tenir Devant Une Occlusion Intestinale Aigue (OiaCharbelle HessaPas encore d'évaluation
- Fasciites NécrosantesDocument8 pagesFasciites NécrosantesBako HarounaPas encore d'évaluation
- ANESTHESIE DU BRULE Amar SP 2022Document13 pagesANESTHESIE DU BRULE Amar SP 2022Lamia MekaouchePas encore d'évaluation
- Maladies Inflammatoires de La PeauDocument60 pagesMaladies Inflammatoires de La PeauLydie Praxede EkoboPas encore d'évaluation
- Dermite Séborrhéique. Cours 2023Document17 pagesDermite Séborrhéique. Cours 2023Mohamed BouabdellaouiPas encore d'évaluation
- Infections Orbitaires: F. Mouriaux, B. Rysanek, V. Cattoir, E. BabinDocument9 pagesInfections Orbitaires: F. Mouriaux, B. Rysanek, V. Cattoir, E. BabinMoncef PechaPas encore d'évaluation
- Toxidermies Bulleuses Avec QrocDocument26 pagesToxidermies Bulleuses Avec QrocgadPas encore d'évaluation
- 45 TetanosDocument7 pages45 TetanosSerigne Sohibou Gaye100% (1)
- Urgences Odontologiques Par R. Toledo Et V. Descroix 2010 Elsevier MassonDocument135 pagesUrgences Odontologiques Par R. Toledo Et V. Descroix 2010 Elsevier Massontag hybridePas encore d'évaluation
- 1-Brulures Etendues RecentesDocument6 pages1-Brulures Etendues RecentesSerigne Sohibou GayePas encore d'évaluation
- SyringomyélieDocument4 pagesSyringomyélieMessahel AhmedPas encore d'évaluation
- (C3) Les Dermohypodermites 22-23Document4 pages(C3) Les Dermohypodermites 22-23darkshiroPas encore d'évaluation
- Bat 1ère SessionDocument40 pagesBat 1ère SessionAristote Ban'sobakoPas encore d'évaluation
- Dermatite AtopiqueDocument37 pagesDermatite Atopiquengohonganh.hmuPas encore d'évaluation
- Escarre VraiDocument64 pagesEscarre VraiAlexiaFoderaPas encore d'évaluation
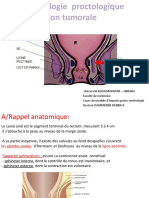
- (C15) Proctologie PratiqueDocument47 pages(C15) Proctologie Pratiqueaicha a100% (1)
- Brulures 1065539729463Document11 pagesBrulures 1065539729463Najib ChiboubPas encore d'évaluation
- Traitement Chirurgical Des Hernies Hiatales Et Leur ComplicationDocument10 pagesTraitement Chirurgical Des Hernies Hiatales Et Leur ComplicationChater Wafa100% (1)
- 7 .BruluresDocument26 pages7 .BruluresModou Ndao100% (1)
- Érysipèle - Copie - CopieDocument20 pagesÉrysipèle - Copie - CopieMadjidAvengers100% (1)
- 1 1 s1 Cours N 3Document2 pages1 1 s1 Cours N 3Amel YahiaPas encore d'évaluation
- Les Gros VXDocument3 pagesLes Gros VXAmel YahiaPas encore d'évaluation
- Anatomie Et Physiologie de LosDocument7 pagesAnatomie Et Physiologie de LosAmel YahiaPas encore d'évaluation
- L'appareil Locomoteur: I. Le Système OsseuxDocument7 pagesL'appareil Locomoteur: I. Le Système OsseuxAmel YahiaPas encore d'évaluation
- Os CraneDocument97 pagesOs CraneAmel YahiaPas encore d'évaluation
- Affichage SG+SE-convertiDocument1 pageAffichage SG+SE-convertiAmel YahiaPas encore d'évaluation
- Anato23-Systeme CirculatoireDocument77 pagesAnato23-Systeme CirculatoireAmel YahiaPas encore d'évaluation
- Infections Urinaires de L0027adulteDocument5 pagesInfections Urinaires de L0027adulteAmel YahiaPas encore d'évaluation
- Quizz 10 Bonnes Raisons de Se Laver Les Mains - VALIDEDocument2 pagesQuizz 10 Bonnes Raisons de Se Laver Les Mains - VALIDEAmel YahiaPas encore d'évaluation
- Les ArticulatinsDocument4 pagesLes ArticulatinsAmel YahiaPas encore d'évaluation
- Vocabulaire Medical Pages PDFDocument14 pagesVocabulaire Medical Pages PDFAmel YahiaPas encore d'évaluation
- O-DIEL-Quiz Kit Accès Aux DroitsDocument46 pagesO-DIEL-Quiz Kit Accès Aux DroitsAmel YahiaPas encore d'évaluation
- Pansements - HasDocument4 pagesPansements - HasAmel YahiaPas encore d'évaluation
- Le Soin À La Lumière D'emmanuel Levinas: MémoireDocument143 pagesLe Soin À La Lumière D'emmanuel Levinas: MémoireAmel YahiaPas encore d'évaluation
- BronchiteDocument1 pageBronchiteAmel YahiaPas encore d'évaluation
- Infections Cutane0301es FongiquesDocument4 pagesInfections Cutane0301es FongiquesAmel YahiaPas encore d'évaluation
- ProstatiteDocument2 pagesProstatiteAmel YahiaPas encore d'évaluation
- Soin InfirmierDocument15 pagesSoin InfirmierAmel YahiaPas encore d'évaluation
- Mici 2Document3 pagesMici 2Amel YahiaPas encore d'évaluation
- RDP 2012 7 1013Document11 pagesRDP 2012 7 1013Amel YahiaPas encore d'évaluation
- Phle0301bite Et Embolie PulmonaireDocument3 pagesPhle0301bite Et Embolie PulmonaireAmel YahiaPas encore d'évaluation
- Arte0301riopathie Oblite0301rante Des Membres Infe0301rieursDocument3 pagesArte0301riopathie Oblite0301rante Des Membres Infe0301rieursAmel YahiaPas encore d'évaluation
- Examens RadiologiquesDocument2 pagesExamens RadiologiquesAmel YahiaPas encore d'évaluation
- Les ReinsDocument11 pagesLes ReinsAmel YahiaPas encore d'évaluation
- AmputationsDocument1 pageAmputationsAmel YahiaPas encore d'évaluation
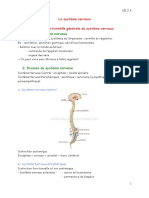
- Le Syste0300me NerveuxDocument7 pagesLe Syste0300me NerveuxAmel YahiaPas encore d'évaluation
- Les Tissus de Protection Du Syste0300me NerveuxDocument6 pagesLes Tissus de Protection Du Syste0300me NerveuxAmel YahiaPas encore d'évaluation
- سمات الشخصية لدى المرضى السيكوسوماتيينDocument12 pagesسمات الشخصية لدى المرضى السيكوسوماتيينHouda NourPas encore d'évaluation
- Staphylococcus InfectionDocument19 pagesStaphylococcus InfectionImane AbPas encore d'évaluation
- Gestion de SaludDocument1 pageGestion de Saluddavidvilla0104Pas encore d'évaluation
- Strategie AsthmeDocument13 pagesStrategie AsthmeEliezer YoungPas encore d'évaluation
- Guide Traitement Pharmacologique TDAHDocument1 pageGuide Traitement Pharmacologique TDAHsara harvey vachonPas encore d'évaluation
- Hamer Ryke Geerd - Le SIDA PDFDocument50 pagesHamer Ryke Geerd - Le SIDA PDFbidon50Pas encore d'évaluation
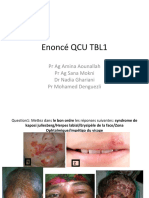
- Enoncé QCU TBL1 17sep2021Document24 pagesEnoncé QCU TBL1 17sep2021Azza LakhalPas encore d'évaluation
- Hyper Prolactin EmieDocument24 pagesHyper Prolactin EmieWalid MesliPas encore d'évaluation
- Remerciement 2Document12 pagesRemerciement 2Ikram MecPas encore d'évaluation
- 1.1.13ecrit Cours ThrombosesDocument11 pages1.1.13ecrit Cours Thrombosesmalick SemourPas encore d'évaluation
- 06 Financement Systeme Sante ChaoucheDocument13 pages06 Financement Systeme Sante ChaouchedrissechoPas encore d'évaluation
- Liste Des 400 Médicaments Cancérigènes 2014Document20 pagesListe Des 400 Médicaments Cancérigènes 2014Maxime GardesPas encore d'évaluation
- Questionnaire PersonnaliséDocument7 pagesQuestionnaire PersonnaliséOmar DriraPas encore d'évaluation
- Grille Management Gps STDocument16 pagesGrille Management Gps STfidel AGUIDISSOUPas encore d'évaluation
- Acupuncture TraditionnelleDocument6 pagesAcupuncture Traditionnellejihem MottePas encore d'évaluation
- 10.la SplénomégalieDocument32 pages10.la Splénomégalieyves100% (1)
- PROJET AnimationDocument9 pagesPROJET AnimationInès 28Pas encore d'évaluation
- Cours Suivi PostnatalDocument35 pagesCours Suivi PostnatalBerthe TchifamPas encore d'évaluation
- Recette Naturelle Contre La VaricocèleDocument5 pagesRecette Naturelle Contre La VaricocèleCedricPas encore d'évaluation
- Imagerie Des Tumeurs Malignes Primitives BronchopumonairesDocument18 pagesImagerie Des Tumeurs Malignes Primitives BronchopumonairesGhost ProPas encore d'évaluation
- Crise - D'asthme Prise en Charge PDFDocument0 pageCrise - D'asthme Prise en Charge PDFjuniorebindaPas encore d'évaluation
- 6 - Economie de SantéDocument4 pages6 - Economie de SantéKha Led100% (1)
- Examen Clinique 2012Document54 pagesExamen Clinique 2012nidartsPas encore d'évaluation
- Module 8 Champs D Applications Du Magne Tisme Les Maladies PhysiquesDocument61 pagesModule 8 Champs D Applications Du Magne Tisme Les Maladies PhysiquesnathaliebariselePas encore d'évaluation
- David Frawley - La Santé Par L'ayurvéda PDFDocument271 pagesDavid Frawley - La Santé Par L'ayurvéda PDFSimon Hacheme100% (2)
- Med 5an16 Rhumato SpondylarthritesDocument76 pagesMed 5an16 Rhumato Spondylarthritesimene BahriPas encore d'évaluation
- Abrege-Hge-Cd - 2015 - Chap29 - Item302 - Ue9 - Tumeurs de L'oesophageDocument9 pagesAbrege-Hge-Cd - 2015 - Chap29 - Item302 - Ue9 - Tumeurs de L'oesophagewooden latexPas encore d'évaluation
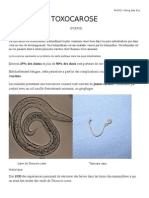
- Toxocarose 1 3em 12Document6 pagesToxocarose 1 3em 12MACON824Pas encore d'évaluation
- Note Explicative Titre de Séjour SantéDocument2 pagesNote Explicative Titre de Séjour Santérautierp6Pas encore d'évaluation
- La CommunicationDocument36 pagesLa CommunicationrachidPas encore d'évaluation