Académique Documents
Professionnel Documents
Culture Documents
Prévention Des Escarres
Transféré par
Rachida FAOUZITitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
Prévention Des Escarres
Transféré par
Rachida FAOUZIDroits d'auteur :
Formats disponibles
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
LA PREVENTION DES ESCARRES
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
Définition
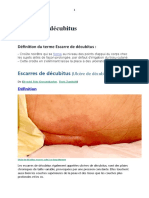
L’escarre est une lésion cutanée d’origine ischémique liée à une compression des tissus mous
entre un plan dur et les saillies osseuses (le National Pressure Ulcer Advisory Panel ,1989).
Différents types d’escarre
On peut décrire trois types d’escarres selon la situation :
2
▪ L’escarre « accidentelle » liée à un trouble temporaire de la mobilité et/ou de la conscience
▪ L’escarre « neurologique » conséquence d’une pathologie chronique, motrice et/ou sensitive
(sacrée ou trochantérienne)
▪ L’escarre « plurifactorielle » du sujet confiné au lit et/ou au fauteuil, polypathologique, en
réanimation, en gériatrie ou en soins palliatifs, où prédominent les facteurs intrinsèques : les
localisations peuvent être multiples, le pronostic vital peut être en jeu, l’indication chirurgicale
est rare, le traitement est surtout médical.
Facteurs de risque des escarres
1- Facteurs extrinsèques (mécaniques)
▪ La pression, qui décrit la force exercée sur la peau par le support. Son intensité mais aussi sa
durée et son gradient interviennent dans la survenue d’escarres ;
▪ La friction, qui correspond à une lésion directe sur la peau provoquant une abrasion ;
▪ Le cisaillement, qui consiste en des forces s’appliquant obliquement sur les plans cellulaires
sous-cutanés, par exemple le corps en position semi-assise glissant vers le bas ;
▪ La macération de la peau (mauvaise hygiène corporelle).
2-Facteurs intrinsèques (cliniques)
▪ L’immobilité due soit aux troubles de la conscience soit aux troubles moteurs ;
▪ L’état nutritionnel et la malnutrition ;
▪ L’incontinence urinaire et fécale ;
▪ L’état de la peau ;
▪ La baisse du débit circulatoire ;
▪ La neuropathie responsable d’une perte de sensibilité et de l’incapacité de changer de position.
▪ L’état psychologique et le manque de motivation à participer aux soins ;
▪ L’âge ;
▪ La déshydratation.
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
Evaluation du risque :
Les échelles d’identification des facteurs de risque ou de prédiction du risque sont utiles pour orienter
le choix de la stratégie de prévention.
L’instrument préconisé dans les recommandations de la conférence de consensus « prévention et le
traitement des escarres de l’adulte et du sujet âgé » (Anaes, 2001) est celui de Braden.
Evaluation clinique + échelle de risque
Sensibilité Humidité Activité
1 Complétement limitée 1 Constamment humide 1 Confiné au lit
2 Très limitée 2 Très humide 2 Confiné en chaise
3 Légèrement limitée 3 Parfois humide 3 Marche parfois
4 Pas de gêne 4 Rarement humide 4 Marche fréquemment
Mobilité Nutrition Frictions et frottements
1 Totalement immobile 1 Très pauvre 1 Problème permanant
2 Très limitée 2 Probablement inadéquate 2 Problème potentiel
3 Légèrement limitée 3 Correcte 3 Pas de problème apparent
4 Pas de limitation 4 excellente
≥18 : risque bas 13 à 17 : risque modéré 8 à 12 : risque élevé ≤ 7 : risque élevé
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
Localisation des escarres :
Les zones les plus exposées sont, dans l’ordre de fréquence : - le sacrum, les talons et les trochanters.
puis les coudes, le pénis (sonde urinaire), les jambes, les malléoles, la cloison nasale (sonde naso-
gastrique), les oreilles (lunettes à oxygène) ...
4
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
Classifications d’escarre :
Stade 1 : rougeur persistante
Rougeur qui ne blanchit pas à la pression du doigt et persiste après 24 h.
Stade 2 : Perte de substance impliquant l’épiderme et en partie le derme, se présentant comme une
phlyctène, une abrasion, une ulcération superficielle
Stade 3 : nécrose (perte de toute l’épaisseur de la peau et des tissus sous cutanés avec respect des tissus
6
musculaires, tendons, et os)
Stade 4 : nécrose profonde (perte de toute l’épaisseur de la peau avec destruction importante des tissus
et atteinte des muscles, os et structures de soutien).
Matériel :
▪ Instrument d’identification des facteurs de risque.
▪ Classification des stades de l’escarre.
▪ Drap.
▪ Savon doux.
▪ Oreillers.
▪ Produit non alcoolique pour les effleurages.
Technique :
La stratégie de présentation décrite ci –après repose sur les recommandations de la conférence de
consensus « prévention et le traitement des escarres de l’adulte et du sujet âgé » (Anaes, 2001).
1- Evaluer les facteurs de risque d’escarres :
▪ Permettre dès le début de la prise en charge du patient de choisir les soins de prévention adaptés
à l’état du patient et d’en suivre l’évolution.
▪ Evaluer les facteurs de risque systématiquement à l’admission du patient et à chaque
modification de son état de santé.
▪ Utiliser l’instrument d’évaluation du risque dès le contact initial avec le patient et à chaque
changement de l’état du patient.
2-Evaluer l’état cutané et les zones à risque :
▪ Observer l’état cutané aux différents points de pression systématiquement toutes les 2 à 3 heures
en fonction de la tolérance cutanée à la pression et à l’occasion de chaque soin de la peau ou de
chaque mobilisation.
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
▪ L’observation cutanée doit être associée à une palpation de la peau à la recherche d’une
induration ou d’une chaleur.
▪ Décider de la mise en œuvre des mesures de prévention dès l’apparition d’une rougeur.
▪ Vérifier l’efficacité des mesures de prévention mises en œuvre en évaluant l’état de la peau.
3-Maintenir l’hygiène de la peau et éviter la macération :
▪ Faire une toilette complète quotidienne et dès que la peau est souillée par les urines, les selles,
7
une transpiration abondante, des écoulements et sécrétions.
▪ Utiliser un savon qui ne modifie pas le pH. Rincer abondamment la peau pour éliminer toute
trace de savon (irritant pour la peau), bien sécher en tamponnant.
▪ Eviter de frotter la peau lors du lavage ou du séchage.
▪ Ecarter délicatement les fesses lors des soins d’hygiène afin d’éviter les fissures du pli inter
fessier.
▪ Changer la literie de manière systématique 2 fois par jour pour un patient alité et davantage
selon ses besoins surtout en présence d’une incontinence urinaire et fécale, de transpiration,
d’écoulements qui entrainent humidité et macération.
▪ Garder la literie propre, exemple de faux plis (vérifier la housse du matelas également) et de
corps étrangers.
▪ Masser et frictionner les zones à risque et les rougeurs est à proscrire car le débit circulatoire
moyen diminue sous l’effet de cette pratique.
▪ Un massage peu appuyé à type d’effleurage peut être réalisé bien que son efficacité n’ait pas été
démontrée.
▪ L’utilisation de certaines huiles facilite le glissement des mains sur la peau et préserve son
hydratation et sa souplesse.
4- Prendre en charge l’incontinence urinaire
▪ Identifier l’origine de l’incontinence ainsi que son aspect réversible ou non.
▪ Prendre une décision : proposition du bassin ou de la mise sur les toilettes à fréquence régulière,
utilisation de couches absorbantes, pose d’une sonde urinaire.
5- Diminuer la pression par des mobilisations et des changements de position
▪ Encourager la mobilisation du patient Le plus précocement possible : marche au moins 2 fois
par jour.
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
▪ Planifier des changements de position au lit, une mobilisation passive et active (marche), des
soulèvements et balancements au fauteuil en fonction des facteurs de risque et des capacités du
patient
▪ La fréquence préconisée des changements de position au lit est au moins toutes les 2 heures.
Elle dépend de la tolérance de chaque individu à la pression. En effet, si une zone à risque est
rouge à l’issue d’un positionnement d’une durée de 2 heures, raccourcir l’intervalle entre deux
postures et passer à un rythme supérieur. 8
▪ Utiliser en alternance le décubitus dorsal, le décubitus semi- latéral oblique à 30° par rapport au
plan du lit, le décubitus ventral, la position semi assise au lit et assisse au fauteuil.
▪ Proscrire le décubitus latéral strict qui augmente la pression au niveau du trochanter et diminue
les apports locaux en oxygène. L’appui sur la fesse (région rétro-trochantérienne) est mieux
toléré.
6- Respecter les principes de manutention et les techniques de soulèvement
▪ Limiter l’action de la pression et les forces de cisaillement sur les tissus par une mobilisation
adéquate des patients lors des mobilisations ou changements de position, des transferts du lit au
fauteuil.
▪ Etre en nombre suffisant pour soulever le patient et pour le remonter dans son lit. Eviter de le
tirer ou de le faire glisser ou de tirer le vêtement du patient sans soulever les fesses.
▪ Installer un trapèze pour que le patient capable d’utiliser la force de ses bras puisse participer à
la mobilisation.
▪ Eviter de surélever la tête du lit au-dessus d’un angle de 30° maximum et maintenir les pieds
avec un coussin afin d’éviter le glissement du patient dans le lit, ce qui entraine un cisaillement
des tissus au niveau des régions ischiatiques et sacrée.
▪ Eviter les frictions et les frottements plus particulièrement au niveau des talons grâce à
l’utilisation de coussins laissant ceux-ci dans le vide.
7- Films protecteur ou pansements de protection
L’efficacité de l’utilisation de films protecteurs (pansement adhésif transparent) ou de pansements de
protection (hydrocolloides), réduisant les phénomènes de friction et de cisaillement au niveau des coudes
et des talons n’est pas démontrée.
8- Utiliser du matériel d’aide à la prévention
▪ Protéger le patient des effets des forces de pression, de friction et de cisaillement surtout si les
postures alternées sont empêchées pour des raisons médicales par un matériel bien choisi.
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
▪ Les critères de choix d’un matériel de prévention peuvent être les suivants :Niveau de risque ;
nombre d’heures passées au lit ; degré de mobilité du patient ; fréquence des changements de
position ; répartition de la pression sur toute la surface du corps ; réduction au minimum de la
pression au niveau des zones d’appui et de la macération grâce à l’utilisation d’une hausse
perméable à l’air et imperméable aux liquides et d’une literie en coton ; confort du patient
(sensation d’instabilité sur certains matelas ou coussins) et sécurité.
▪ Le support choisi doit éviter les attitudes vicieuses et permettre le changement de position sans 9
risque d’instabilité et de chute, un entretien, une décontamination et un nettoyage aisés.
9- Assurer un équilibre nutritionnel
▪ Maintenir un apport calorique suffisant et augmenter l’apport calorique et vitaminique.
▪ Noter les apports nutritionnels ingérés et corriger un éventuel déficit par des apports
supplémentaires, notamment en calories, en protéines : solliciter la diététicienne et le médecin
pour faciliter la résolution de ce problème.
▪ Faire boire le patient âgé ou confus qui a une perte de la sensation de soif. Compléter l’eau de
boisson par une eau gélifiée aromatisée.
▪ Augmenter les apports de liquide en cas de fièvre et de diarrhée.
▪ Peser le patient une fois par semaine.
Incident :
▪ Développement d’escarres multiples et évolution vers des stades plus graves et vers une
infection.
▪ Douleur.
▪ Allongement du séjour.
▪ Répercussion psychologique.
Eléments de surveillance :
▪ Etat cutané aux points de pression. Placer les zones à risque ou présentant un érythème
dans le vide.
▪ Alignement corporel, le maintien et la tolérance de la posture.
▪ Signes d’intolérance à l’effort lors des mobilisations : fatigue, essoufflement, sueurs.
▪ Apparition d’une douleur.
La prévention des escarres
ISEP – CASABLANCA
INSTITUT SUPERIEUR DES ETUDES PARAMEDICALES
10
La prévention des escarres
Vous aimerez peut-être aussi
- Cours Respiratoire1Document117 pagesCours Respiratoire1Rachida FAOUZI100% (1)
- Cours Les Pansements ModerneDocument192 pagesCours Les Pansements ModerneWelker Wally Claude100% (1)
- Soins Infirmiers de Base Zerouali PDFDocument115 pagesSoins Infirmiers de Base Zerouali PDFAbdou Bq100% (12)
- Les Soins en NéonatalogieDocument35 pagesLes Soins en NéonatalogieMidnightPas encore d'évaluation
- Démarche Diagnostique en Dermatologie (Diaporama) (DR BOUREGAA)Document63 pagesDémarche Diagnostique en Dermatologie (Diaporama) (DR BOUREGAA)MonooBbuino100% (1)
- Généralités Sur Les Peelings PDFDocument2 pagesGénéralités Sur Les Peelings PDFNicoleta100% (1)
- 7 CicatricesDocument13 pages7 Cicatricesseelmaa4Pas encore d'évaluation
- PlaiesDocument267 pagesPlaiesSchiopu VictorPas encore d'évaluation
- Soins Infirmiers Dans Les Maladies Infectieuses Et Parasitaires - CopierDocument10 pagesSoins Infirmiers Dans Les Maladies Infectieuses Et Parasitaires - CopierOsman Aden89% (9)
- Les PansementsDocument30 pagesLes PansementsChristine SimonPas encore d'évaluation
- Soins Infirmier en MedecineDocument93 pagesSoins Infirmier en MedecineRachida FAOUZI100% (1)
- Cours Hygiène Corporelle1Document8 pagesCours Hygiène Corporelle1Osman AdenPas encore d'évaluation
- Plaie Chirurgicale: Ablation de Fils (Points Séparés)Document3 pagesPlaie Chirurgicale: Ablation de Fils (Points Séparés)Kader ToéPas encore d'évaluation
- Les Pansements PDFDocument48 pagesLes Pansements PDFxeubeuss fallPas encore d'évaluation
- Escarre VraiDocument64 pagesEscarre VraiAlexiaFoderaPas encore d'évaluation
- Physiopathologie Des EscarresDocument4 pagesPhysiopathologie Des EscarresMarc RandriatsarafaraPas encore d'évaluation
- 1p - Les EscarresDocument6 pages1p - Les Escarresnora.bonuccelliPas encore d'évaluation
- Les EscareDocument35 pagesLes Escarea969669yPas encore d'évaluation
- Vigi Escarre Leaflet PatientDocument12 pagesVigi Escarre Leaflet PatientLili DurandPas encore d'évaluation
- Q 131 EscarresDocument4 pagesQ 131 EscarresYou NesPas encore d'évaluation
- GALEDocument6 pagesGALElabmsilaPas encore d'évaluation
- EscarresDocument28 pagesEscarresmohamedlhabib07Pas encore d'évaluation
- Les EscarresDocument34 pagesLes EscarresClaude StephanPas encore d'évaluation
- KystesacrococcygienDocument6 pagesKystesacrococcygienTAGAZOUFOREVER1Pas encore d'évaluation
- Riatrie ZakirekkoucheDocument5 pagesRiatrie ZakirekkouchezakiPas encore d'évaluation
- 2015 Gale PharmacieDocument2 pages2015 Gale PharmacieCharlotte PeironPas encore d'évaluation
- MélanomesDocument2 pagesMélanomesFrance 3 Franche-ComtéPas encore d'évaluation
- Soins Palliatifs Et EscarreDocument116 pagesSoins Palliatifs Et EscarreAimeric ManierPas encore d'évaluation
- 20 PREVENTION DES ESCARRES - CopieDocument18 pages20 PREVENTION DES ESCARRES - CopieYingra BaraPas encore d'évaluation
- Douleurmeso-Amiform - PDF Mesoterapia SlidesDocument78 pagesDouleurmeso-Amiform - PDF Mesoterapia SlidesAngela PagliusoPas encore d'évaluation
- Installation Et Mobilisation Du Patient1-1Document43 pagesInstallation Et Mobilisation Du Patient1-1Nawal NawalPas encore d'évaluation
- Les EscaresDocument19 pagesLes EscaresChaimae BoulaalaPas encore d'évaluation
- Examen Pci Prevention Et Controle Des InfectionsDocument5 pagesExamen Pci Prevention Et Controle Des Infectionssouadou syPas encore d'évaluation
- ECTOPARASITOSES - PR El Mezouari EDocument37 pagesECTOPARASITOSES - PR El Mezouari ESemayya Chraibi KaadoudPas encore d'évaluation
- Parasito3an-Pityriasis VersicolorDocument18 pagesParasito3an-Pityriasis Versicolorloubna loubnamcPas encore d'évaluation
- Soin AS en ReaDocument9 pagesSoin AS en Reahayzen120Pas encore d'évaluation
- Cti1 LardentDocument9 pagesCti1 LardentMarie MayPas encore d'évaluation
- Anti-Tique Comment Echapper A L'epidemieDocument14 pagesAnti-Tique Comment Echapper A L'epidemieKathy LevesquePas encore d'évaluation
- CAT Devant Nodule Du Sein - ToPODocument62 pagesCAT Devant Nodule Du Sein - ToPOHind Essalim100% (1)
- Eye-Anatomy-Minitheme - PPTX 20231225 143300 0000Document31 pagesEye-Anatomy-Minitheme - PPTX 20231225 143300 0000Houda SalasPas encore d'évaluation
- Dossier 19 - ECN 51 Transversaux 05Document5 pagesDossier 19 - ECN 51 Transversaux 05Laura PussPas encore d'évaluation
- Les Envenemations ScorpioniquesDocument46 pagesLes Envenemations ScorpioniquesAnonymous nzEFPlPvxJPas encore d'évaluation
- Prévention Des Complication Des PosturesDocument6 pagesPrévention Des Complication Des PosturesRachida FAOUZIPas encore d'évaluation
- Cancer de La Peau - MelanomeDocument4 pagesCancer de La Peau - MelanomeSamir SifouedPas encore d'évaluation
- Transverse Ophtalmologie Dermatologie ExamensParacliniquesDocument4 pagesTransverse Ophtalmologie Dermatologie ExamensParacliniquesNelly OssangaPas encore d'évaluation
- Cours1 de Chirurgie Generale - Universite Limonade - Mai 2016 PDFDocument28 pagesCours1 de Chirurgie Generale - Universite Limonade - Mai 2016 PDFBetschbel DorcéPas encore d'évaluation
- Chap6 Dermatite de CouchesDocument3 pagesChap6 Dermatite de CouchesCoralie HubertPas encore d'évaluation
- 684173479 Hygiene Et Confort Du MaladeDocument38 pages684173479 Hygiene Et Confort Du MaladeRomario NkomoPas encore d'évaluation
- 3 - Main Enfant - FitoussiDocument54 pages3 - Main Enfant - FitoussiProfesseur Christian DumontierPas encore d'évaluation
- Cahier Externe TP Suture PDFDocument11 pagesCahier Externe TP Suture PDFIulia Mariana PurcaruPas encore d'évaluation
- RageDocument7 pagesRageiri NaPas encore d'évaluation
- Fiches Techniques NursingDocument12 pagesFiches Techniques NursingRachida FAOUZI100% (1)
- Les ImmobilisationsDocument10 pagesLes ImmobilisationsManyanza MaimunaPas encore d'évaluation
- Rage 23Document32 pagesRage 23bahaaeddnee2003Pas encore d'évaluation
- Syndrome de Larva Migrans - DjohanDocument35 pagesSyndrome de Larva Migrans - DjohanSahouin Claude MedardPas encore d'évaluation
- 28 - EctoparasitosesDocument8 pages28 - EctoparasitosesRime BabaPas encore d'évaluation
- Hygiène Et Confort Du MaladeDocument38 pagesHygiène Et Confort Du MaladeLahsen Ibhir100% (1)
- Echelle de BradenDocument16 pagesEchelle de BradenAhmadPas encore d'évaluation
- U.E. 2.04.S1 Les Escarres EI1Document67 pagesU.E. 2.04.S1 Les Escarres EI1Mahmoud KamounPas encore d'évaluation
- OnchocercoseDocument28 pagesOnchocercoseKawsar Ali HersiPas encore d'évaluation
- ECTOPARASITESDocument3 pagesECTOPARASITESMedox007Pas encore d'évaluation
- CM2 L'escarreDocument16 pagesCM2 L'escarreTania OliscaPas encore d'évaluation
- Examen Du Nouveau NeDocument9 pagesExamen Du Nouveau NenacerobelazizPas encore d'évaluation
- Précision Sur La Gale, À Destination Des Particuliers (ARS de Bourgogne-Franche-Comté)Document2 pagesPrécision Sur La Gale, À Destination Des Particuliers (ARS de Bourgogne-Franche-Comté)Franceinfo100% (1)
- 0BE4D05C 0E35 472A BC40 3B8E1E08070D Manipulation Des Produits CytotoxiquesDocument10 pages0BE4D05C 0E35 472A BC40 3B8E1E08070D Manipulation Des Produits CytotoxiquesRitaje RitajePas encore d'évaluation
- Description des maladies de la peau observées à l'hôpital Saint-Louis: Avec les meilleures méthodes suivies pour leur traitementD'EverandDescription des maladies de la peau observées à l'hôpital Saint-Louis: Avec les meilleures méthodes suivies pour leur traitementPas encore d'évaluation
- Module Digestif: L' EstomacDocument3 pagesModule Digestif: L' EstomacRachida FAOUZIPas encore d'évaluation
- Sonde RectaleDocument17 pagesSonde RectaleRachida FAOUZIPas encore d'évaluation
- Traitement Dinsuffisance CardiaqueDocument31 pagesTraitement Dinsuffisance CardiaqueRachida FAOUZIPas encore d'évaluation
- Signes CliniquesDocument17 pagesSignes CliniquesRachida FAOUZIPas encore d'évaluation
- Soins Infirmiers en Pediatrie Elaboré Par Mme Belghali Najat Soins Infirmiers Au (Pdfdrive)Document100 pagesSoins Infirmiers en Pediatrie Elaboré Par Mme Belghali Najat Soins Infirmiers Au (Pdfdrive)Rachida FAOUZIPas encore d'évaluation
- TracheotomieDocument2 pagesTracheotomiehayzen120Pas encore d'évaluation
- Medicaments en OrthopedieDocument1 pageMedicaments en OrthopedieRachida FAOUZIPas encore d'évaluation
- AntibiotiquesDocument10 pagesAntibiotiquesRachida FAOUZIPas encore d'évaluation
- Tumeurs CerebralesDocument4 pagesTumeurs CerebralesRachida FAOUZIPas encore d'évaluation
- Varice: Insuffisance VeineuseDocument18 pagesVarice: Insuffisance VeineuseRachida FAOUZIPas encore d'évaluation
- Les Algies Vasculaires de La Face: I DéfinitionDocument1 pageLes Algies Vasculaires de La Face: I DéfinitionRachida FAOUZIPas encore d'évaluation
- Fiches Techniques NursingDocument12 pagesFiches Techniques NursingRachida FAOUZI100% (1)
- Conservation Des MédicamentsDocument2 pagesConservation Des MédicamentsRachida FAOUZIPas encore d'évaluation
- La Cystoscopie: 1) DéfinitionDocument1 pageLa Cystoscopie: 1) DéfinitionRachida FAOUZIPas encore d'évaluation
- Rééducation Des Vessies NeurologiquesDocument1 pageRééducation Des Vessies NeurologiquesRachida FAOUZIPas encore d'évaluation
- BERTRAND GACHON Lésions Périnéales GravesDocument43 pagesBERTRAND GACHON Lésions Périnéales GravesRachida FAOUZIPas encore d'évaluation
- La Visite MédicaleDocument4 pagesLa Visite MédicaleRachida FAOUZIPas encore d'évaluation
- Les Polynévrites: GénéralitéDocument2 pagesLes Polynévrites: GénéralitéRachida FAOUZIPas encore d'évaluation
- Cours Bloc Operatoire Texte PDFDocument44 pagesCours Bloc Operatoire Texte PDFSą HąrPas encore d'évaluation
- RemplissagevasculaireDocument18 pagesRemplissagevasculaireRachida FAOUZI0% (1)
- Les Maladies Transmissibles: L'Ascaridiose Et L'OxyuroseDocument29 pagesLes Maladies Transmissibles: L'Ascaridiose Et L'OxyuroseRachida FAOUZIPas encore d'évaluation
- Les EscarresDocument34 pagesLes EscarresClaude StephanPas encore d'évaluation
- CHimionécroseDocument2 pagesCHimionécroseGoumidi Mohamed100% (1)
- ECOS Lésion GériatrieDocument5 pagesECOS Lésion Gériatriemllefofo79Pas encore d'évaluation
- Q 284 Surveillance D - Un Malade Sous PlatreDocument3 pagesQ 284 Surveillance D - Un Malade Sous PlatreYou NesPas encore d'évaluation
- Pharmacologie en Gerontologie IDocument3 pagesPharmacologie en Gerontologie Ienam alfredPas encore d'évaluation
- Presention Escarreee (Enregistrement Automatique)Document25 pagesPresention Escarreee (Enregistrement Automatique)Omae RabiPas encore d'évaluation
- CM2 L'escarreDocument16 pagesCM2 L'escarreTania OliscaPas encore d'évaluation
- 2012 JNI Escarres PDFDocument41 pages2012 JNI Escarres PDFMarc RandriatsarafaraPas encore d'évaluation
- SyllabusDocument123 pagesSyllabusndch95140Pas encore d'évaluation
- Prevention Des EscarresDocument19 pagesPrevention Des EscarresIkram BendehbiPas encore d'évaluation
- Istap Best Practice Recommendations Prevention and Management Skin Tears Aged Skin FRDocument24 pagesIstap Best Practice Recommendations Prevention and Management Skin Tears Aged Skin FRtimsacPas encore d'évaluation
- 44-072 Traitement Chirurgical Des EscarresDocument16 pages44-072 Traitement Chirurgical Des EscarresAlexandru MazurPas encore d'évaluation
- GROUPE 7 Escarres Et Syndrome D'immobilisationDocument53 pagesGROUPE 7 Escarres Et Syndrome D'immobilisationHabtie TesfahunPas encore d'évaluation
- 2 11 CM Escarres Et PansementsDocument11 pages2 11 CM Escarres Et PansementsthierryPas encore d'évaluation
- Escarres de DécubitusDocument4 pagesEscarres de DécubitusChadday MayelePas encore d'évaluation
- 116 Complications de L'immobilité Et Du Décubitus. Prévention Et Prise en Charge - 0Document1 page116 Complications de L'immobilité Et Du Décubitus. Prévention Et Prise en Charge - 0Aboubacar Sompare50% (2)
- PANSEMENT 2 (Prise en Soin Des Plaies)Document19 pagesPANSEMENT 2 (Prise en Soin Des Plaies)Rosé Ibrahim OkePas encore d'évaluation
- Aide A La Prescription Des PansementsDocument7 pagesAide A La Prescription Des PansementsMou AdPas encore d'évaluation
- Soins Palliatifs Et EscarreDocument116 pagesSoins Palliatifs Et EscarreAimeric ManierPas encore d'évaluation
- TD Soins Infirmiers Upe 2023 2024Document7 pagesTD Soins Infirmiers Upe 2023 2024Anas DjPas encore d'évaluation
- Peau de Miel 2013wDocument8 pagesPeau de Miel 2013wChrystèle BlachotPas encore d'évaluation
- Unlicensed-UE 5Document66 pagesUnlicensed-UE 5Dragos Hutanu100% (1)
- Surveillance D'un Malade Sous PlatreDocument25 pagesSurveillance D'un Malade Sous PlatreAbdou RahmouniPas encore d'évaluation
- Echelle de Braden FRDocument3 pagesEchelle de Braden FRSandy KOLBASIPas encore d'évaluation
- QCM Geriatrie20202021Document25 pagesQCM Geriatrie20202021r.bouthir.altoekoPas encore d'évaluation