Académique Documents
Professionnel Documents
Culture Documents
Brulures
Transféré par
abdennor5550 évaluation0% ont trouvé ce document utile (0 vote)
5 vues28 pagesTitre original
brulures
Copyright
© © All Rights Reserved
Formats disponibles
PDF, TXT ou lisez en ligne sur Scribd
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PDF, TXT ou lisez en ligne sur Scribd
0 évaluation0% ont trouvé ce document utile (0 vote)
5 vues28 pagesBrulures
Transféré par
abdennor555Droits d'auteur :
© All Rights Reserved
Formats disponibles
Téléchargez comme PDF, TXT ou lisez en ligne sur Scribd
Vous êtes sur la page 1sur 28
Les brulures
Présenté par: Dr MANSOUR A
DEFINITIONS ET CAUSES
La brûlure est une destruction du revêtement cutané, voire des tissus
sous-jacents, consécutive à l’action d’agents :
- thermiques,
- électriques,
- chimiques,
Cette destruction du revêtement cutané va expliquer les deux aspects de
la maladie « brûlure » :
- brûlure maladie locale,
- brûlure maladie générale.
Le degré de gravité dépend de:
• La température de l'agent;
• La durée de l'exposition;
• L'âge (les enfants et les vieillards ont une peau plus fine);
• La localisation de la zone lésée: la peau est plus épaisse au niveau de la
paume des mains, de la voûte plantaire et du dos, les brûlures siégeant
à ces endroits étant souvent moins profondes).
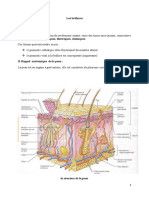
Histologie de la Peau
•3 couches: épiderme, derme, hypoderme
•Annexes: glandes sudoripares, follicules pileux, glandes sébacées
A – la brûlure est maladie locale :
1) La profondeur :
1er degré
• Atteinte de la couche cornée (épiderme)
• Erythème
• « coup de soleil »
• Existence de signes de
• l'inflammation sans tuméfaction
2e degré superficiel
• Destruction de l’épiderme
• Membrane basale respectée
• Clinique: phlyctènes, peau
• Sous jacente rouge et chaude
• Douleur +++
• Hémorragie
• Guérison spontanée 10 – 15j
2e degré profond
• Mb basale détruite
• Epidémisation possible par les
• épidermique de la racine du poil
• Clinique: peau blanchâtre,
• Peau peu douloureuse et peu hémorragique
• Poils adhérants
• Guérison 3 semaines
3e degré
• Destruction de l’épiderme et du derme
• Pas de phlyctène, l'escarre est
• pâle, cartonné, insensible, poils non adhérant
• Carbonisation: atteinte des aponévroses,
• muscles, cartilages et os
• La cicatrisation est impossible
2) l’étendue
Règle de Wallace règle des 9
• Entre 30% et 50% de SCB pronostic réservé
• Plus de 50% de CSB pronostic très sombre
B – la brûlure : maladie générale.
On distingue deux phases :
• Première phase qui couvre les 48 premières heures : phase
hydro-électrolytique.
• Stade de résorption des œdèmes : Le 3ème et 4ème
• Stade secondaire : « maladie des brûlés » 7ème jour à la
guérison
1- Stade initial œdème et exsudat : les 2 premiers jours caractérisée
par deux phénomènes :
- fuite vasculaire : eau, Na, protides … :phénomène du trou capillaire.
- Augmentation de la perméabilité cellulaire au Na.
Comporte 3 conséquences :
• - hypovolémie
• - œdème qui va lui même entraîner des compressions vasculo-nerveuses
et va gêner la vascularisation des tissus adjacents à la brûlure. Puis au
bout de 36 à 48h, cet œdème va être restitué et -- > une polyurie. -
exsudats +++ (eau +protéines).
Donc il y a 2 sortes de pertes : l’œdème qui est une perte temporaire car il
se restitue, et une perte définitive qui se fait par l’exsudat
Troubles Circulatoires
• les pertes d'électrolytes et de protéines provoquent une réduction du
volume plasmatique sanguin qui a pour conséquence une diminution
du débit cardiaque. Le facteur dit de dépression myocardique
("myocardial depressant factor"), une substance toxique qui est libérée
par les tissus brûlés, entraîne une baisse directe additionnelle du débit
cardiaque.
• le système nerveux autonome, réagit par la vasoconstriction
périphérique et splanchnique. L'organisme tente de préserver dans la
mesure du possible l'irrigation du coeur et du cerveau au détriment de
celle des reins, du foie, de l'intestin grêle et des muscles du squelette.
Et d'autres séquelles circulatoires serons possibles:
• le risque de nécrose tubulaire aiguë: en cas de nécrose des
muscles du squelette. Il en résulte une libération de myoglobine
toxique pour le rein. En conséquence, le débit urinaire doit être
maintenu jusqu'à ce que la myoglobine ait été éliminée du sang
et des urines
• L'augmentation des enzymes hépatiques par réduction de la
fonction hépatique elle-même secondaire à une diminution de la
perfusion du foi
• L'ulcère gastrique serait la conséquence d'une élévation de la
sécrétion acide de l'estomac, d'une ischémie par diminution de
l'irrigation gastro-intestinale ou d'un affaiblissement de la
barrière muqueuse gastrique
Troubles Hématologiques
• Il y a trois causes possibles à l'anémie des brûlés:
• hémolyse, intra- ou extravasculaire (par des facteurs plasmatiques
circulants); directement après la brûlure, le nombre de globules rouges
baisse abruptement et on note la présence d'érythrocytes anormaux et
fragmentés ainsi que de pigments détectables dans le plasma libre et les
urines
• des hémorragies
• Il est important de savoir que l'anémie, au début surtout, peut être
masquée par une hémoconcentration massive secondaire à de
substantielles pertes hydriques.
2- Stade de résorption des œdèmes : Le 3ème et 4ème jour
phase métabolique due à :
- réaction neuro-endocrinienne à l’agression,
-lors des brulures le corps perd beaucoup de protéines à la
hauteur de la plaie, ce qui se traduit par un bilan azoté négatif. Il
en résulte dès lors un état d'hypermétabolisme qui nécessite
l'administration dans les délais les plus brefs d'une alimentation
très riche en calories et en protéines, de préférence par les os.
3- Stade secondaire : « maladie des brûlés » 7ème jour à la
guérison
• Lors de cette phase diverses études ont démontré un etat
immunodépressif. En ce qui concerne les globules blancs, on a constaté
une mobilité et une croissance défective des granulocytes et des
lymphocytes. Les granulocytes présentent un trouble du chimiotaxie,
de la phagocytose alors que les lymphocytes présentent un
dysfonctionnement des cellules T avec immunité cellulaire réduite.
• on a également constaté, chez les grands brûlés, une déficience du
système immunitaire humoral avec réduction des immunoglobulines,
surtout IgM.
Conduite à tenir
1- Prise en charge de la plaie
• refroidir le plus rapidement possible par eau froide (15°C) les
lésions d’origine thermique pour prévenir l’aggravation des
brûlures liée à la persistance de l’onde thermique en
profondeur. Une durée de 15-20 minutes sous l’eau courante
à 15°C (de 8° à 25°C) est recommandée en se méfiant du
risque d’hypothermie
• Évaluation de la surface corporelle brûlée (SCB) à l’aide de la
règle des 9 de Wallace
2- La réanimation hydro électrolytique
A- Abord vasculaire
Une voie veineuse périphérique est mise en place le plus
rapidement possible, en zone saine, ou à défaut en zone brûlée.
B- La perfusion
Elle s’établie selon la règle d’Evans :
Exemple : sujet de 30 kg brûlé sur 50% :(2 ml X 30 X 50) + 2 L de
besoins de base = 5 L. dont on passe la moitié en 8 heures,
l’autre moitié pendant les 16 heures suivantes.
• Le choix des liquides : là aussi il existe plusieurs protocoles,
nous utilisons : la moitié de la quantité en colloïdes : albumine
à 4%, l’autre moitié en cristalloïdes : Ringer lactate, les 2L de
besoins de base en glucosé.
• Le deuxième jour : on ne perfuse que la moitié de cette
quantité (car l’œdème commence à se restituer).
• Analgésie, Sédation et Anesthésie
• La douleur majore le stress métabolique, contribuant ainsi à
aggraver la dénutrition et à retarder la cicatrisation. Elle
pourrait également être impliquée dans l’apparition de
problèmes cardiovasculaires telles que l’hypertension
artérielle ou l’ischémie myocardique (par activation du
système orthosympathique) et participer aux complications
thromboemboliques
• La douleur de la brûlure est initialement une douleur dite
« par excès de nociception »
• la douleur persiste malgré le retour à la normale de la
température des tissus lésés. En fait, le stimulus thermique initial
est remplacé par un grand nombre de stimuli chimiques algogènes
(médiateurs de l’inflammation, neurotransmetteurs).
• Ces substances algogènes vont être responsable d’une douleur
qui va se prolonger (au moins le temps de la cicatrisation, parfois
au-delà) et être à l’origine des phénomènes d’hyperalgésie
primaire et secondaire.
Les molécules les plus utilisées:
La kétamine, efficace comme analgésique, elle peut s’administrer par
voie intraveineuse continue à la dose de 0,04 à 0,12 mg/kg/heure après
un bolus de 0,2 mg/kg
Les benzodiazépines
les morphiniques (Tramadol 10mg)
Traitement contre l’infection
• Séro-vaccination antiténique ++
• antibiothérapie adaptée (AUGMENTIN en IV de préférence) et
antiseptique topique comme l’Isobétadine
La vie du brûlé est menacée par l’infection et la dénutrition.
• Les AINS sont contre- indiqués les 48 premières heures chez le
brûlé grave vu le risque accru d’insuffisance rénale et d’ulcère
gastrique de stress.
• les brûlures électriques : les lésion cutanées sont souvent de
faibles surfaces, mais les dégâts internes peuvent être
importants et ne se révèlent que tardivement : par exemple
nécrose d’une partie du tube digestif par le courant, ou
atteinte des reins par des dépôts de myoglobine (protéine qui
provient des muscles qui ont été brûlés)
• les brûlures chimiques : nécessitent un lavage immédiat et
important à l’eau.
• LE TRAITEMENT LOCAL :
c’est-à-dire le traitement de la brûlure elle-même. pendant la
première phase : désinfection et pansements.
• La règle veut que les pansements maintiennent l'humidité de la
plaie afin d'accélérer la guérison
• Les pansements doivent pouvoir absorber l'exsudat
excédentaire. La présence d'un environnement humide ne
signifie pas qu'il faut laisser s'accumuler l'humidité
excédentaire. L'excédent d'humidité peut provoquer une
macération, ce qui ralentit la guérison et favorise les infections.
• Les pansements doivent faire obstacle aux infections venant de
l'extérieur.
• Les pansements doivent être bien appliqués sur la plaie et la
peau environnante.
• Les pansements doivent pouvoir être appliqués et retirés
facilement, en provoquant le moins de douleur possible. L'idéal
serait de conserver le pansement sur la brûlure pendant 10
jours, sauf s'il y a des contre-indications (par ex. formation
fréquente de cloques) qui nécessitent de changer les
pansements.
• Pendant la deuxième phase :
le traitement dépend de l’étendue et de la profondeur :
brûlures superficielles du 1° degré : cicatrisation spontanée
brûlures superficielles du 2° degré : cicatrisation dirigée par des
pansements gras.
Brûlures du 2° degré profond et du 3° degré : il faut exciser ou avulser (c’est-
à-dire enlever la partie brûlée pour éviter la nécrose et la surinfection) puis
dans un deuxième temps poser des greffes (autogreffes)
• Escarotomie: incision chirurgicale dans l’escarre (= peau nécrosée) pour
diminuer la pression (provoquée par l’oedème) sur les tissus voisins.
• Excision ou débridement : surtout en cas de 3ème degré (nécrose noire,…)
Vous aimerez peut-être aussi
- Apprenez À Communiquer Avec Votre Ange Gardien. Main Dans La Main Avec MonDocument53 pagesApprenez À Communiquer Avec Votre Ange Gardien. Main Dans La Main Avec MonVinnie Kuitchoua100% (2)
- Brulure ThermiqueDocument44 pagesBrulure ThermiqueLord GlorfindelPas encore d'évaluation
- Traitement BruluresDocument9 pagesTraitement BrulureselmsaadPas encore d'évaluation
- The Glory WithinDocument144 pagesThe Glory Withinstephane limangaPas encore d'évaluation
- Guide Schemas Electriques GratuitsDocument21 pagesGuide Schemas Electriques GratuitsNasro100% (1)
- Les Brulures Etendues RecentesDocument2 pagesLes Brulures Etendues RecentesOusmane SambouPas encore d'évaluation
- Formation Iso 22000 LhichouDocument128 pagesFormation Iso 22000 LhichouMed Errami100% (2)
- Phases de L'inflammationDocument7 pagesPhases de L'inflammationNgueyanouba Iddo KemndigbayePas encore d'évaluation
- Prise en Charge Initiale Du Grand BruleDocument41 pagesPrise en Charge Initiale Du Grand BruleDemba Tahirou DIOPPas encore d'évaluation
- Réanimation Et Anesthésie Du Brûlé Chez L'adulteDocument16 pagesRéanimation Et Anesthésie Du Brûlé Chez L'adultekajol14Pas encore d'évaluation
- Les Indusries Agro en Tunisie APIDocument46 pagesLes Indusries Agro en Tunisie APIAhmed SakkaPas encore d'évaluation
- Les Bases de La Construction D'un CorsetDocument200 pagesLes Bases de La Construction D'un CorsetMargaux PlatteauPas encore d'évaluation
- UnCriDansLaNuit PDFDocument9 pagesUnCriDansLaNuit PDFFabrice CharbitPas encore d'évaluation
- Wire LineDocument50 pagesWire LineAli AlnafePas encore d'évaluation
- Urgences6an 2017 Brulures-Foughali-CoursDocument6 pagesUrgences6an 2017 Brulures-Foughali-CoursHiChEmOu jskPas encore d'évaluation
- BrulureDocument24 pagesBrulureYassine AtourkiPas encore d'évaluation
- Urgences6an 2017 Brulures-Foughali-DiaposDocument54 pagesUrgences6an 2017 Brulures-Foughali-DiaposHiChEmOu jskPas encore d'évaluation
- Brulures PDFDocument5 pagesBrulures PDFNJEBARIKANUYE EugènePas encore d'évaluation
- Brulures Etendues RecentesDocument6 pagesBrulures Etendues RecentesLucian BotlanePas encore d'évaluation
- MIF 201 Cours Externe BrulureDocument146 pagesMIF 201 Cours Externe BrulureSshAaaPas encore d'évaluation
- Brûlures CutanéesDocument55 pagesBrûlures CutanéesIbrahima Gws SowPas encore d'évaluation
- ANESTHESIE DU BRULE Amar SP 2022Document13 pagesANESTHESIE DU BRULE Amar SP 2022Lamia MekaouchePas encore d'évaluation
- 1-Brulures Etendues RecentesDocument7 pages1-Brulures Etendues RecentesSouley Salah Abdoul LatifPas encore d'évaluation
- Cours Inflammation PDF-2Document10 pagesCours Inflammation PDF-2Wissam LSPas encore d'évaluation
- BRULURESDocument4 pagesBRULURESMamadou DiagnePas encore d'évaluation
- Reanimation Du Brule 063715Document10 pagesReanimation Du Brule 063715Christ LionelPas encore d'évaluation
- CAT Brûl-Mme Toujami PPTDocument33 pagesCAT Brûl-Mme Toujami PPThfjhcg25smPas encore d'évaluation
- 2 InflammationDocument54 pages2 Inflammationjack rousouPas encore d'évaluation
- Cat Devant Un Brule Grave: A-Premier Degré B - Deuxième Degré C - Troisième DegréDocument5 pagesCat Devant Un Brule Grave: A-Premier Degré B - Deuxième Degré C - Troisième DegréNajib ChiboubPas encore d'évaluation
- Les BruluresDocument23 pagesLes BruluresElbordjiPas encore d'évaluation
- 10 Crush SyndromeDocument8 pages10 Crush SyndromeKevin EssamPas encore d'évaluation
- Coup Chaleur 2022Document48 pagesCoup Chaleur 2022arikissbPas encore d'évaluation
- 15-Les Troubles de La ThermoregulationDocument80 pages15-Les Troubles de La ThermoregulationOussama MamouniPas encore d'évaluation
- Les Brulures CutanéesDocument3 pagesLes Brulures CutanéesYouness KhalfaouiPas encore d'évaluation
- Brûlés Jennes SarahDocument19 pagesBrûlés Jennes SarahCed305Pas encore d'évaluation
- 03 - Les Formes D'inflammation - Réorganisation 23-24Document6 pages03 - Les Formes D'inflammation - Réorganisation 23-24zinebtalbi213Pas encore d'évaluation
- Prise - en - Charge - Initiale - Du - Brule Sfar 2014Document20 pagesPrise - en - Charge - Initiale - Du - Brule Sfar 2014HiChEmOu jskPas encore d'évaluation
- Pathologies CirconstanciellesDocument13 pagesPathologies Circonstanciellesinesserayene3Pas encore d'évaluation
- Survie en Mer Et Soins NaufragésDocument30 pagesSurvie en Mer Et Soins NaufragésAris SeaPas encore d'évaluation
- Inflammation PR Mansouri Rachida 2023Document5 pagesInflammation PR Mansouri Rachida 2023samaiwiam8Pas encore d'évaluation
- Biochimie de L'inflammationDocument49 pagesBiochimie de L'inflammationsafemind100% (1)
- Cours 11 - Physiopathologie I - 2016-2017Document48 pagesCours 11 - Physiopathologie I - 2016-2017Nihel KherrafiPas encore d'évaluation
- Brulure ANGODocument43 pagesBrulure ANGOjordykpazai443Pas encore d'évaluation
- 55 OedemesDocument20 pages55 OedemesMintse AndriantsoaPas encore d'évaluation
- GoutteDocument11 pagesGoutteYoussouf OuedraogoPas encore d'évaluation
- Les États de Chocs2Document16 pagesLes États de Chocs2Djalal Tabet AoulPas encore d'évaluation
- Physio1an-Thermoregulation2021madani CheribetDocument11 pagesPhysio1an-Thermoregulation2021madani CheribetAmina Mn0% (1)
- B - Contraceptfs Oral ProgestatifsDocument3 pagesB - Contraceptfs Oral ProgestatifssofakeynaPas encore d'évaluation
- Cat Devant Une Brûlure GraveDocument9 pagesCat Devant Une Brûlure GraveWafameh MehPas encore d'évaluation
- La Thermorégulation - La Médecine Du SportDocument6 pagesLa Thermorégulation - La Médecine Du SportBrahima TessouguéPas encore d'évaluation
- (C2) Processus Inflammatoire BanaleDocument51 pages(C2) Processus Inflammatoire Banalewalid htutPas encore d'évaluation
- 10 Brulures Cut RecDocument29 pages10 Brulures Cut RecKanto FitiaPas encore d'évaluation
- Brulure Et Cat Devant Une Accident ElectriceDocument25 pagesBrulure Et Cat Devant Une Accident ElectriceAmine WlPas encore d'évaluation
- Brulures de L'enfantDocument22 pagesBrulures de L'enfantsaloum thioubPas encore d'évaluation
- HYPOTHERMIE DepnoyDocument56 pagesHYPOTHERMIE DepnoyTomnaticPas encore d'évaluation
- U e 2 5 2013 09 03 Mme Battala Physiopathologie Infection Inflammation Ifsi1Document55 pagesU e 2 5 2013 09 03 Mme Battala Physiopathologie Infection Inflammation Ifsi1Ibrahim tapchePas encore d'évaluation
- 1 InflammationDocument39 pages1 InflammationmiracyonaPas encore d'évaluation
- Physio Thermo RégulDocument9 pagesPhysio Thermo RégulsafemindPas encore d'évaluation
- Cours-No-08 - Les Brûlures CoursDocument6 pagesCours-No-08 - Les Brûlures CoursFãti MãPas encore d'évaluation
- BrûlureDocument19 pagesBrûlureTÉMÉ OumarPas encore d'évaluation
- Hypothermie PDFDocument4 pagesHypothermie PDFMohamed HATRAFPas encore d'évaluation
- 01 Urg Envir 1 Engelures Hypothermie FBertrand 2010Document60 pages01 Urg Envir 1 Engelures Hypothermie FBertrand 2010lilos84553Pas encore d'évaluation
- 2 Le Processus InflammatoireDocument18 pages2 Le Processus InflammatoireStanislav ȘuiuPas encore d'évaluation
- 02-Prévention Des Complications Des DécubitusDocument7 pages02-Prévention Des Complications Des DécubitusheadoffnotkaliPas encore d'évaluation
- Le Syndrome InflammatoireDocument8 pagesLe Syndrome InflammatoireJoseph OnanaPas encore d'évaluation
- Moeurs intimes du passé: Usages et coutumes disparus - Série VID'EverandMoeurs intimes du passé: Usages et coutumes disparus - Série VIPas encore d'évaluation
- Traité clinique et physiologique de l'encéphalite ou Inflammation du cerveau et de ses suites ... par M. J. BouillaudD'EverandTraité clinique et physiologique de l'encéphalite ou Inflammation du cerveau et de ses suites ... par M. J. BouillaudPas encore d'évaluation
- Traité clinique et physiologique de l'encéphalite ou Inflammation du cerveau et de ses suitesD'EverandTraité clinique et physiologique de l'encéphalite ou Inflammation du cerveau et de ses suitesPas encore d'évaluation
- MCC CompletDocument3 pagesMCC CompletJoel Arthur MillerPas encore d'évaluation
- Méthodes de Diagnostic en Parasitologie FMSBDocument11 pagesMéthodes de Diagnostic en Parasitologie FMSBsafemindPas encore d'évaluation
- Dedicace Mod LMR16Document59 pagesDedicace Mod LMR16Marie AssouaPas encore d'évaluation
- TD4-relations D OrdreDocument6 pagesTD4-relations D Ordreg3161532Pas encore d'évaluation
- Examen de FF 2017 Corrig+®Document4 pagesExamen de FF 2017 Corrig+®hasnaa arPas encore d'évaluation
- ChondroblastomeDocument5 pagesChondroblastomeAlexandru BivolPas encore d'évaluation
- Test de Francés 2Document9 pagesTest de Francés 2Yisrael LopezPas encore d'évaluation
- Sujet Bac1 2023Document4 pagesSujet Bac1 2023Nakodja BadjelPas encore d'évaluation
- QCM Controle de GestionDocument17 pagesQCM Controle de GestionRACHID EL OUAFI100% (1)
- Madargascar. Young Rural Entrepreneurs PROJER FRDocument50 pagesMadargascar. Young Rural Entrepreneurs PROJER FRFara LalaoPas encore d'évaluation
- Math CorrigerDocument26 pagesMath CorrigerjeffyPas encore d'évaluation
- PDF Etude de La Securite Sur Un Chantier de Rehabilitation CompressDocument21 pagesPDF Etude de La Securite Sur Un Chantier de Rehabilitation CompressButer SparklyPas encore d'évaluation
- Grove GMK 4070Document18 pagesGrove GMK 4070André SilvaPas encore d'évaluation
- Réseau (TEL)Document4 pagesRéseau (TEL)JeanFrancoisAtemengueEbangaPas encore d'évaluation
- Travaux Pratiques Du Module MECANIQUE FLUIDEDocument14 pagesTravaux Pratiques Du Module MECANIQUE FLUIDEHeba Bk100% (1)
- Liaisons D AssemblageDocument25 pagesLiaisons D AssemblageDan CheridanPas encore d'évaluation
- TP 3 Et 4 Microbio LBT3Document7 pagesTP 3 Et 4 Microbio LBT3Mariem YahyaPas encore d'évaluation
- A4 Chiffres Clés CNCCDocument2 pagesA4 Chiffres Clés CNCCFrédéric JUSTINPas encore d'évaluation
- Chapitre 6 CCNA 6.0 Module 1Document57 pagesChapitre 6 CCNA 6.0 Module 1Jovany KamgangPas encore d'évaluation
- Travail Pratique Sur L'Acidification Et La FermentationDocument8 pagesTravail Pratique Sur L'Acidification Et La FermentationmushiziPas encore d'évaluation
- Les Énergies Renouvelables en Algérie: Aspirations Et ObstaclesDocument28 pagesLes Énergies Renouvelables en Algérie: Aspirations Et ObstaclesBoubakar FaradjiPas encore d'évaluation
- Transmaurienne Vanoise 2020 - IscrittiDocument20 pagesTransmaurienne Vanoise 2020 - IscrittiMTB-VCOPas encore d'évaluation