Académique Documents
Professionnel Documents
Culture Documents
34-Syndrome Nephrotique
Transféré par
Serigne Sohibou GayeTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
34-Syndrome Nephrotique
Transféré par
Serigne Sohibou GayeDroits d'auteur :
Formats disponibles
37- SYNDROME NEPHROTIQUE
I- INTRODUCTION
I.1- Définition
Elle est purement biologique, associant:
Une protéinurie des 24h ˃ 3 g/24h chez l’adulte ou 50 mg/kg/j chez l’enfant
Une hypoprotidémie < 60 g/l
Une hypoalbuminémie < 30 g/l
I.2- Intérêt
Syndrome relativement fréquent dans notre pratique quotidienne, pathognomonique
d’une atteinte glomérulaire
Grave pouvant mettre en jeu le PV par ses complications notamment infectieuses et liées
à la rétention hydrosodée
2 entités cliniques et biologiques importantes à distinguer: syndrome néphrotique pur et
impur
Les étiologies sont multiples dominées chez l’adulte par les SN secondaires et chez
l’enfant les SN primitif
Pronostic est fonction de la réponse au traitement
II- DIAGNOSTIC
II.1- Diagnostic positif
II.1.1- Clinique
II.1.1.1- Signes fonctionnels
Prise de poids
Bouffissure matinale du visage
OMI
II.1.1.2- Signes généraux
L’état général est souvent conservé
La prise du poids comparée au poids antérieur révèle une prise de poids
MEDECINE INTERNAT IBRAHIMA DIALLO
II.1.1.3- Signes physiques
L’examen physique retrouve des œdèmes superficiels, bilatéraux, symétriques,
indolores, mous, prenant le godet, déclives, siégeant le matin à la face qui est bouffie, le
soir aux membres inférieurs
L’examen des BU montre une protéinurie ˃ 3 croix
L’examen doit être complet
II.1.2- Paraclinique
II.1.2.1- Biologie
Dans le sang
Hypoprotidémie < 60 g/l
Hypoalbuminémie < 30 g/l
Dans les urines
Pu 24h: nécessite de collecter les urines pendant 24h montre une Pu ˃ 3g/24h ou
50 mg/kg/j chez l’enfant
II.2- Diagnostic de gravité
II.2.1- Complications liées à la surcharge
Œdème des séreuses donnant
Pleurésie avec abolition des vibrations vocales, matité hydrique et abolition du
murmure vésiculaire; la Rx thorax confirme le diagnostic
Ascite avec une matité déclive, signe du flot (+) et l’échographie abdominale
confirme le diagnostic
Hydrocèle
Parfois généralisé, réalisant un état d’anasarque avec hydropéricarde, hydarthrose
Œdèmes viscéraux
Œdème pulmonaire donnant un OAP avec dyspnée de décubitus, sueurs froides
profuses, râles crépitants en marée montante et la Rx thorax montre une opacité en
aile de papillon
Œdème cérébral
o Il se manifeste par un syndrome HIC ou crise convulsive
o Nécessite une déplétion en urgence
II.2.2- Complications thrombo-emboliques
Thrombophlébite des MI
Elle se manifeste par une douleur brutale du MI, unilatéral + IFR associée à une
fièvre et un pouls grimpant de Mahler; elle est confirmée par l’écho
Elle peut évoluer vers une embolie pulmonaire rapidement mortelle
o Avec une douleur thoracique brutale; angioscanner pose le diagnostic
o Nécessite une anticoagulation en urgence
MEDECINE INTERNAT IBRAHIMA DIALLO
Thrombose rénale
Donnant une IRA
Prévention de la thrombose: HBPM 0,4 en S/C par jour pendant 5 jours quand
l’albumine est < 20 g/l
II.2.3- Complications infectieuses
La péritonite primitive est la plus fréquente
Elle se manifeste par une douleur abdominale intense en coup de poignard, un
syndrome infectieux, un cri de l’ombilic et un cri du Douglas
Elle est le plus souvent due au pneumocoque; autres germes possibles (E. Coli,
Streptocoque, H. influenzae)
ATB en urgence
Autres infections: méningites, pneumopathies, cellulites
II.2.4- Autres complications
Anémie: hémogramme pose le diagnostic
Retard staturo-pondéral chez l’enfant
Hyperlipidémie (cholestérol surtout, hypertriglycéridémie)
II.3- Diagnostic différentiel: essentiellement avec les autres types d’œdème
Syndrome néphritique: d’installation brutale avec œdème, HTA sévère et Pu < 2 g/24h,
hématurie
Œdèmes de type cardiaque
Ce sont des œdèmes d’effort apparaissant le soir après une journée d’effort sans
bouffissure matinale du visage associées à une hépatomégalie sensible, ferme, bord
mousse avec RHJ
L’échographie abdominale montre une dilatation des veines sus hépatiques
Œdème d’hépatopathie chronique
L’ascite précède l’œdème sans bouffissure matinale du visage
donnant un aspect caractéristique de véritable « tonneau sur membre grêle »
Œdème de dénutrition: bilatéral, ferme, indolore, déclives, prenant le godet, débutant à la
région prétibiale, remontant en extension aux pieds, chevilles, jambes en chaussette puis
dos de la main, bras et parfois face donnant un aspect caractéristique de visage lunaire
II.4- Diagnostic étiologique
II.4.1- Enquête étiologique
II.4.1.1- Interrogatoire
Etat civil
Terrain: rechercher diabète, drépanocytose, maladie systémique, affection néoplasique
MEDECINE INTERNAT IBRAHIMA DIALLO
Antécédents: infection récente, prise médicamenteuse, comportement sexuel à risque,
antécédents familiaux de néphropathie
Histoire de l’œdème: mode d’installation, l’existence d’épisode antérieure et précise les
signes d’accompagnement
II.4.1.2- Examen physique
Examen général: état conscience, d’hydratation, l’état des conjonctives, mesure des
OMI, prise du poids, diurèse, aspect des urines, prise TA, T°, FC, FR, BU
Examen des appareils: complet
Echographie rénale: montre des reins globuleux d’échostructure normale
Histologie: pas obligatoire chez l’enfant
Microscopie optique
o Prolifération endocapillaire diffuse et exsudative
o Infiltrat de cellules inflammatoires
o Humps: Dépôts éosinophiles en bosse sur le versant externe de la MBG
Immunofluorescence: dépôts d’IgG et C3 le long des parois capillaires et dans le
mésangium
II.1.4- Evolution
II.1.3.1- Eléments de surveillance
Clinique: œdèmes, poids, diurèse et aspect des urines, TA, BU, examen complet
Paraclinique: urée, créatinine, ionogramme sanguin, PU 24h
II.1.3.2- Modalités évolutives
La GNA est une maladie auto-involutive: la rémission est la règle avec restitution ad
integrum du rein marqué par la reprise de la diurèse, la fonte des œdèmes, la
normalisation de la TA sont rapidement obtenus; la disparition de la Pu et de l’hématurie
est beaucoup plus tardive sous traitement
Des complications sont possibles
Des troubles hydro-électrolytiques sévères à type d’hyperkaliémie ou d’hyponatrémie
nécessitant une rééquilibration hydro-électrolytique en urgence
Œdème aigue du poumon
Il se manifeste par une dyspnée de décubitus, une toux quinteuse productive ramenant
une expectoration mousseuse, rose saumonée, des râles crépitants en marée montante à
l’auscultation et des opacités péri-hilaires en aile de papillon à la Rx thorax de face
Devant ce tableau, il faut dépléter en urgence avec du furosémide
Œdème cérébral: se manifeste par des convulsions non fébriles d’où l’intérêt de prendre
la tension artérielle chez tout enfant présentant une convulsion non fébrile
Encéphalopathie hypertensive:
MEDECINE INTERNAT IBRAHIMA DIALLO
Elle est grave et peut mettre en jeu le PV
Elle se manifeste par: une HTA, des céphalées intenses, une confusion, des
vomissements et une rétinopathie hypertensive au fond d’œil
Devant ce tableau il faut baisser la TA progressivement par les antihypertenseurs
IRC
II.2- Formes cliniques
II.2.1- Formes symptomatiques
Pauci-symptomatiques: elles se traduisent par une protéinurie isolée ou une HTA isolée
ou une hématurie isolée
Forme suraiguë:
Elle se traduit par une oligo-anurie persistante avec une IR sévère pouvant donner
une GN rapidement progressive
C’est une urgence néphrologique nécessitant une relance de la diurèse
II.2.2- Formes selon le terrain
Forme de l’adulte: la PBR est systématique
Elle est de plus en plus rencontrée du fait de la toxicomanie et de l’éthylisme
Elle est due le plus souvent au staphylocoque, au BGN et aux maladies générales
Forme du sujet âgé: elle est grave, souvent révélée par une OAP; PBR est systématique
Forme du grand enfant: elle est fréquente et souvent post-streptococcique
II.2.3- Formes selon l’agent pathogène
Staphylocoque, BGN sont souvent observé chez l’adulte
VIH: elle est devenue de plus en plus fréquente du fait de la pandémie du VIH
Autres: paludisme, VHB, VVZ
III- DIAGNOSTIC
III.1- Diagnostic positif
Epidémiologique: fréquence dans les PVD, notion d’infection ORL ou cutanée avec IL
Clinique: syndrome néphritique aigu brutal
Paraclinique: IRA, Pu, hypocomplémentémie surtout C3, Hu
III.2- Diagnostic différentiel
Il se fera essentiellement avec les autres causes d’œdème
Syndrome néphrotique: œdèmes d’installation progressive avec une Pu ˃ 3g/24h
ou ˃50mg/kg, hypoalbuminémie < 30g/l, Hypoprotidémie < 60g/l
MEDECINE INTERNAT IBRAHIMA DIALLO
Œdèmes de type cardiaque: ce sont des œdèmes d’effort sans bouffissure matinale
du visage, une hépatomégalie sensible avec RHJ; écho-cœur pose le diagnostic
Œdèmes d’hépatopathie chronique: l’œdème sans bouffissure du visage est
précédé d’une ascite donnant un aspect caractéristique de « véritable tonneau sur
membres grêles »
Œdèmes de dénutrition: ils débutent dans la région prétibiale, remontant en
extension aux pieds, chevilles, jambe en chaussette, puis dos de la main, bras et
parfois face donnant un aspect caractéristique de visage lunaire
Devant l’hématurie: il faut éliminer
Une bilharziose urogénitale: Dtic confirmé par la mise en évidence d’œufs de
Bilharzie dans les urines
Tuberculose urogénitale
Devant l’HTA: il faut éliminer les autres causes rénales et extra-rénales
III.3- Diagnostic étiologique
GNA post-infectieuse
GNA post streptococcique est l’étiologie infectieuse la plus fréquente
o Germe: streptocoque β-hémolytique du groupe A
o Porte d’entrée: cutanée est la plus fréquente par impétigo, gale surinfectée,
pyoderma, angine…
o Terrain: l’enfant est un terrain de prédilection mais existe néanmoins chez
l’adulte
Autres germes:
o Bactériens: Pneumocoque, staphylocoque, Salmonelle, BGN
o Viraux: VVZ, VHB, VIH
o Parasitaire: Plasmodium
GNA membrano-proliférative
Hypocomplémentémie + présence C3 Nef (nephritic factor)
PBR: prolifération endocapillaire exsudative ou non et des lésions des parois
capillaires
Glomérulopathie à dépôts d’IgA
Maladie générale
LED
o Signes cutanés + signes articulaires
o Diagnostic aidé par la présence d’AC anti-DNA natif
Cryoglobulinémies mixte
Vascularite à ANCA etc…
IV- TRAITEMENT
IV.1- Traitement curatif
IV.1.1- Buts
MEDECINE INTERNAT IBRAHIMA DIALLO
Soulager le patient
Reperméabiliser les vaisseaux
Eviter les complications et les récidives
IV.1.2- Moyens
Mesures hygiéno-diététiques
Repos au début, puis levée précoce
Surélévation du membre
Régime pauvre en vitamine K au besoin
Médicaments
Anticoagulants:
o HBPM: 0,1 ml/kg x 2 /j en SC
Effets secondaires: hémorragie, thrombopénie induite
Surveillance: plaquettes x 2 / semaine
o Antivitamines K: à débuter dès le 1er jour*
Sintrom: 0,4 mg: 1cp/j, contrôle de l’INR dans 48-72 heures
Palier par ¼ de cp et contrôle 48-72h après chaque ajustement
(objectif: INR 2-3)
Chevauchement au moins 5 jours, jusqu’à la dose d’équilibre de
l’AVK
Surveillance INR, NFS
o Thrombolytiques: Streptokinase, urokinase
o Les nouveaux anticoagulants oraux (NACO)
Dagigatran (Pradaxa®), Rivaroxaban (Xarelto®), Apixaban (Eliquis®)
Pas de surveillance biologique, pas encore d’antidote ++
Antalgiques: paracétamol, AINS local et oral *
Les moyens instrumentaux
Compression élastique
o Bande pour compression élastique
o Bas pour compression élastique
Filtre cave
Les moyens chirurgicaux: thrombectomie veineuse, embolectomie
IV.1.3- Indications
Thrombophlébite non compliquée
MHD + contention
Héparine, relais AVK pendant 3 à 6 mois
Phlébite bleue ischémique de Grégoire: Thrombectomie
Embolie pulmonaire
O2: 6l / min
Héparine puis AVK pdt 6 mois
Thrombolyse si embolie massive
MEDECINE INTERNAT IBRAHIMA DIALLO
TVP proximale et CI aux anticoagulants, extension du thrombus malgré ttt anticoagulant
bien conduit: Filtre Cave
Maladie post-phlébitique: veinotonique, contention élastique, ttt chirurgical des varices,
soins d’ulcère de jambe
Thrombophlébite superficielle: surélévation des membres, antalgique local, appliquer
compresses humides
Traitement étiologique
IV.2- Traitement préventif
Lever précoce après chirurgie
Mobilisation et surélévation des membres si alitement prolongé
Contention veineuse élastique si varices
Héparinothérapie à dose préventive: 0,4 ml/j si FDR
V- CONCLUSION
Affection fréquente et grave nécessitant un diagnostic précoce et un ttt rapide, approprié
permettant une guérison sans séquelles
Prévention: passe par la lutte contre les facteurs de risque
Bibliographie
Cours DCEM2 Cardiologie HALD Dr Malick BODIAN: Thrombophlébites 2013
Cours conférence internat 2012
MEDECINE INTERNAT IBRAHIMA DIALLO
Vous aimerez peut-être aussi
- La chimiothérapie: Une brochure de la Fondation contre le CancerD'EverandLa chimiothérapie: Une brochure de la Fondation contre le CancerPas encore d'évaluation
- 10 Erythème NoueuxDocument5 pages10 Erythème NoueuxImane Fikri100% (1)
- 33-Glomerulonephrites AiguesDocument6 pages33-Glomerulonephrites AiguesSerigne Sohibou GayePas encore d'évaluation
- Les Meningites de L'enfantDocument30 pagesLes Meningites de L'enfanthamdaPas encore d'évaluation
- Aplasies MédullairesDocument4 pagesAplasies MédullairesMi RyPas encore d'évaluation
- Ostéomyélite AiguëDocument10 pagesOstéomyélite AiguëMirna MedPas encore d'évaluation
- SEPTICEMIE Cours InfirmierDocument5 pagesSEPTICEMIE Cours InfirmierBamory OuattaraPas encore d'évaluation
- SEPTICEMIEDocument25 pagesSEPTICEMIElailaPas encore d'évaluation
- La Colique NephretiqueDocument17 pagesLa Colique NephretiqueYassine MalekPas encore d'évaluation
- Arthrites InfectieusesDocument11 pagesArthrites InfectieusesEbePas encore d'évaluation
- ShigellosesDocument83 pagesShigellosesBoubacar BarryPas encore d'évaluation
- Aplasie-M DullaireDocument4 pagesAplasie-M DullaireFati ChenPas encore d'évaluation
- 6-Endocardite InféctieuseDocument5 pages6-Endocardite Inféctieusehouda blkhPas encore d'évaluation
- ERYSIPELEDocument53 pagesERYSIPELEZak IkazPas encore d'évaluation
- Pancreatite AigueDocument5 pagesPancreatite AigueOUSSAMAPas encore d'évaluation
- Sémiologie L2 Et L3Document20 pagesSémiologie L2 Et L3Anas IsmailPas encore d'évaluation
- Dermatologie ResuméDocument6 pagesDermatologie Resuméyasser kasmi100% (1)
- Gastro05-Tbc PeritonealeDocument5 pagesGastro05-Tbc Peritonealeحقائق موثوقةPas encore d'évaluation
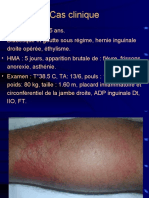
- Conduite À Tenir Devant Une Grosse Jambe RougeDocument7 pagesConduite À Tenir Devant Une Grosse Jambe RougeI.m. DanielPas encore d'évaluation
- Sep Cours MostaganemDocument59 pagesSep Cours MostaganemMehdi BayanaPas encore d'évaluation
- 31 MycetomesDocument6 pages31 MycetomesSerigne Sohibou GayePas encore d'évaluation
- 32-Elephantiasis Des MembresDocument4 pages32-Elephantiasis Des MembresSerigne Sohibou GayePas encore d'évaluation
- 4 - Rhumatologie - Arthropathies MicrocristallinesDocument34 pages4 - Rhumatologie - Arthropathies MicrocristallinesfuharaPas encore d'évaluation
- Méningites Infectieuses Et Méningo-Encéphalites CHDocument17 pagesMéningites Infectieuses Et Méningo-Encéphalites CHgodwe ernestPas encore d'évaluation
- Infections Des MéningesDocument60 pagesInfections Des MéningesChrist michel Essimba100% (1)
- Cours Hémato 2018 - 2Document106 pagesCours Hémato 2018 - 2BenhaddaPas encore d'évaluation
- Sepsis BGNDocument4 pagesSepsis BGNAsma BenzPas encore d'évaluation
- 1 Syndrome TopographiquesDocument9 pages1 Syndrome TopographiquesconstantsamboPas encore d'évaluation
- Hyperparathyroïdies (Dr. Iabassen)Document38 pagesHyperparathyroïdies (Dr. Iabassen)Elixir'sPas encore d'évaluation
- Encéphalopathie HépatiteDocument5 pagesEncéphalopathie HépatiteJoas EmmaPas encore d'évaluation
- Cancers de La Thyroide 2Document4 pagesCancers de La Thyroide 2NDAYIRAGIJE RévérienPas encore d'évaluation
- 35b-INSUFFISANCE RENALE CHRONIQUEDocument6 pages35b-INSUFFISANCE RENALE CHRONIQUESerigne Sohibou GayePas encore d'évaluation
- 4 - Choc Septique 1Document32 pages4 - Choc Septique 1abdo217Pas encore d'évaluation
- 18 05 HemoptysieDocument48 pages18 05 Hemoptysiedihi m100% (1)
- PURPURADocument4 pagesPURPURASofia RhellabPas encore d'évaluation
- Syndrome Polyuro-Polydipsique - Docx VFDocument18 pagesSyndrome Polyuro-Polydipsique - Docx VFAminata KodioPas encore d'évaluation
- Cancer Du Rein de LDocument3 pagesCancer Du Rein de LchinarPas encore d'évaluation
- Aplasie MédullaireDocument17 pagesAplasie MédullaireSamir Aggoune0% (1)
- 1-Syndrome MeningeDocument10 pages1-Syndrome MeningeSk CissePas encore d'évaluation
- 8-Le Kyste Hydatique Du FoieDocument1 page8-Le Kyste Hydatique Du FoieidouPas encore d'évaluation
- 43-Irb 2020Document25 pages43-Irb 2020m.a100% (1)
- Méningites Infectieuses Et Méningoencéphalites Chez L'adulte CENDocument9 pagesMéningites Infectieuses Et Méningoencéphalites Chez L'adulte CENSalaheddine BarkaouiPas encore d'évaluation
- Cat Devant Une Diarrhée Glairo-SanglanteDocument28 pagesCat Devant Une Diarrhée Glairo-SanglanteRawaa RawaaPas encore d'évaluation
- Maladie de WillebrandDocument6 pagesMaladie de WillebrandI.m. DanielPas encore d'évaluation
- Leucémies Aigues PR Alaoui BennessserDocument30 pagesLeucémies Aigues PR Alaoui BennessserzakariaePas encore d'évaluation
- Le Cancer de LovaireDocument62 pagesLe Cancer de LovaireAbdElilah Ko100% (1)
- Complications Aigues Du DiabèteDocument54 pagesComplications Aigues Du DiabèteMohamed Ikbal100% (1)
- Q 022 Erytheme NoueuxDocument2 pagesQ 022 Erytheme NoueuxdeadbysunriseePas encore d'évaluation
- TétanosDocument6 pagesTétanosAssia BenzPas encore d'évaluation
- Les Anémies VERSION FINALE 2 (Mode de CompatDocument108 pagesLes Anémies VERSION FINALE 2 (Mode de Compathanane elPas encore d'évaluation
- 6-Les Comas DiabetiquesDocument6 pages6-Les Comas DiabetiquesSärra ĞhPas encore d'évaluation
- 45 TetanosDocument7 pages45 TetanosSerigne Sohibou Gaye100% (1)
- 154 Septicémie Bactériémie Fongémie de L'adulte Et de L'enfant - 0Document2 pages154 Septicémie Bactériémie Fongémie de L'adulte Et de L'enfant - 0Amine KssiliPas encore d'évaluation
- 7 PurpuraDocument10 pages7 PurpuraKhaled SghaierPas encore d'évaluation
- Meningites Infectieuses 2Document7 pagesMeningites Infectieuses 2Anonymous tYoMX8Pas encore d'évaluation
- Poliomyélite Antérieure AigueDocument2 pagesPoliomyélite Antérieure Aiguealgerie15611Pas encore d'évaluation
- M3-Anapath-2011-01-21-Inflammation, Inflammation Granulomateuse + TuberculoseDocument12 pagesM3-Anapath-2011-01-21-Inflammation, Inflammation Granulomateuse + TuberculosemadaniPas encore d'évaluation
- Qe Maladies InfectieusesDocument22 pagesQe Maladies InfectieusesHannibal PHENIXPas encore d'évaluation
- Premiers Secours: un manuel pratique pour faire face aux urgencesD'EverandPremiers Secours: un manuel pratique pour faire face aux urgencesPas encore d'évaluation
- Troubles Fonctionnels IntestinauxDocument54 pagesTroubles Fonctionnels IntestinauxSerigne Sohibou GayePas encore d'évaluation
- Appendicite Aigue 2016-2017Document6 pagesAppendicite Aigue 2016-2017Serigne Sohibou GayePas encore d'évaluation
- Collapsus Et Choc CVDocument59 pagesCollapsus Et Choc CVSerigne Sohibou Gaye100% (1)
- CAT Envenimation Serpent PDFDocument39 pagesCAT Envenimation Serpent PDFSerigne Sohibou GayePas encore d'évaluation
- CAT Envenimation Serpent PDFDocument39 pagesCAT Envenimation Serpent PDFSerigne Sohibou GayePas encore d'évaluation
- Les Thrombophlebites 2017Document63 pagesLes Thrombophlebites 2017Serigne Sohibou GayePas encore d'évaluation
- AnémiesDocument47 pagesAnémiesSerigne Sohibou GayePas encore d'évaluation
- Asthme DII 2016 N - 2Document72 pagesAsthme DII 2016 N - 2Serigne Sohibou GayePas encore d'évaluation
- Appendicite Aiguë - CopieDocument30 pagesAppendicite Aiguë - CopieSerigne Sohibou GayePas encore d'évaluation
- Asthme Aigu Grave 2017 PDFDocument46 pagesAsthme Aigu Grave 2017 PDFSerigne Sohibou GayePas encore d'évaluation
- DEVELOPPEMENT PSYCHOMOTEUR DR CHTIOUI FinalDocument61 pagesDEVELOPPEMENT PSYCHOMOTEUR DR CHTIOUI FinalSerigne Sohibou GayePas encore d'évaluation
- Examen Clinique en Gynu00e9cologieDocument10 pagesExamen Clinique en Gynu00e9cologieSerigne Sohibou Gaye100% (1)
- Anesthésie RéanimationDocument6 pagesAnesthésie RéanimationSerigne Sohibou GayePas encore d'évaluation
- Semio3an-Appendicite Aigue PDFDocument3 pagesSemio3an-Appendicite Aigue PDFSerigne Sohibou Gaye100% (1)
- Solutes de RemplissageDocument44 pagesSolutes de RemplissageSerigne Sohibou Gaye67% (3)
- Pec PaluDocument56 pagesPec PaluSerigne Sohibou GayePas encore d'évaluation
- Physiopath3an-Acidocetose Diabetique PDFDocument20 pagesPhysiopath3an-Acidocetose Diabetique PDFSerigne Sohibou GayePas encore d'évaluation
- Urgence6an Prise en Charge Medicale Des Brulures-Graves PDFDocument103 pagesUrgence6an Prise en Charge Medicale Des Brulures-Graves PDFSerigne Sohibou GayePas encore d'évaluation
- Conduite À Tenir Devant Une Fièvre AigueDocument22 pagesConduite À Tenir Devant Une Fièvre AigueSerigne Sohibou Gaye100% (1)
- ExposépartoDocument21 pagesExposépartoSerigne Sohibou GayePas encore d'évaluation
- Examen Clinique Du Nné - Soins en Salle de NceDocument40 pagesExamen Clinique Du Nné - Soins en Salle de NceSerigne Sohibou GayePas encore d'évaluation
- Coma de L'enfantDocument64 pagesComa de L'enfantSerigne Sohibou Gaye100% (1)
- Deshydratation Dcem3Document37 pagesDeshydratation Dcem3Serigne Sohibou GayePas encore d'évaluation
- CAT HTA Chez L'enfantDocument48 pagesCAT HTA Chez L'enfantSerigne Sohibou Gaye0% (1)
- CAT Crise DrépanocytaireDocument21 pagesCAT Crise DrépanocytaireSerigne Sohibou GayePas encore d'évaluation
- AnémieDocument19 pagesAnémieSerigne Sohibou GayePas encore d'évaluation
- Thrombose Veineuse Profonde2Document67 pagesThrombose Veineuse Profonde2Serigne Sohibou GayePas encore d'évaluation
- CAT Convulsions YKDocument38 pagesCAT Convulsions YKSerigne Sohibou GayePas encore d'évaluation
- Algies Pelviennes ChroniquesDocument45 pagesAlgies Pelviennes ChroniquesSerigne Sohibou GayePas encore d'évaluation
- Prévention de L'hémorragie Du Post-Partum Par La PriseDocument31 pagesPrévention de L'hémorragie Du Post-Partum Par La PriseSerigne Sohibou GayePas encore d'évaluation
- Projet 02. Séq 02. BOUSEKKINE Anfel 2Document25 pagesProjet 02. Séq 02. BOUSEKKINE Anfel 2Renda ReziguiPas encore d'évaluation
- Facture Freemobile 20231230Document2 pagesFacture Freemobile 20231230ashwineuPas encore d'évaluation
- Rituel CBCS Pour Chevaliers Et EcuyersDocument94 pagesRituel CBCS Pour Chevaliers Et EcuyerskimonthPas encore d'évaluation
- Liste Des Variétés de PoiresDocument3 pagesListe Des Variétés de Poiresmohamedadjeb2001Pas encore d'évaluation
- 5analyse TypomorphologiqueDocument10 pages5analyse Typomorphologiqueyasmine bouheloufPas encore d'évaluation
- Les Figures de StyleDocument4 pagesLes Figures de StylemouadhPas encore d'évaluation
- Blondel - La Religion. Le Problème de La MystiqueDocument40 pagesBlondel - La Religion. Le Problème de La MystiquemolinerPas encore d'évaluation
- Economie IndustrielleDocument4 pagesEconomie IndustrielleLatifa HadekPas encore d'évaluation
- 0709 ArduinoDocument6 pages0709 Arduinohamza ayechePas encore d'évaluation
- Expose Equipements de Production Tarek SenigraDocument5 pagesExpose Equipements de Production Tarek Senigratarek senigraPas encore d'évaluation
- Microscope Électronique À BalayageDocument29 pagesMicroscope Électronique À BalayageS0UM0HPas encore d'évaluation
- Chap2 Presentation Du CloudDocument16 pagesChap2 Presentation Du CloudImene Ben SalemPas encore d'évaluation
- Parkside PKS2000-4 (Tronçonneuse)Document20 pagesParkside PKS2000-4 (Tronçonneuse)Georges KouroussisPas encore d'évaluation
- Voie LactéeDocument34 pagesVoie Lactéejulian perezPas encore d'évaluation
- 7.3.3 - Herminette - Rapport FinalDocument44 pages7.3.3 - Herminette - Rapport FinalMajdouline SeddikiPas encore d'évaluation
- MR 258 Super5 4 5 9Document259 pagesMR 258 Super5 4 5 9Van Aster EricPas encore d'évaluation
- La très petite entreprise (TPE) en AfriqueDocument8 pagesLa très petite entreprise (TPE) en Afriquetheodoreahoton1Pas encore d'évaluation
- Techniques D Obfuscation de Code Chiffrer Du Clair Avec Du ClairDocument20 pagesTechniques D Obfuscation de Code Chiffrer Du Clair Avec Du ClairMouhamed Rassoul GueyePas encore d'évaluation
- Inf302 TDDocument34 pagesInf302 TDRio LoboPas encore d'évaluation
- Sicareme Assurances: Certificat D'Assurances Etudes + Stages POLICE #470.2020.00000049Document1 pageSicareme Assurances: Certificat D'Assurances Etudes + Stages POLICE #470.2020.00000049Aladine MardyPas encore d'évaluation
- Justificatif LienDocument1 pageJustificatif Lienimmavillena0Pas encore d'évaluation
- Heyman - Measurement of The Influence of Lateral Earth PressureDocument5 pagesHeyman - Measurement of The Influence of Lateral Earth PressureMarcelaMarquesPas encore d'évaluation
- Exposé SVT Les Minerais A MadagascarDocument7 pagesExposé SVT Les Minerais A MadagascarJohan RaharisonPas encore d'évaluation
- Cours n2Document4 pagesCours n2Sophie BarrierePas encore d'évaluation
- Techniques D'elevage Intensif Et D'alimentation de Poissons Et de CrustacesDocument19 pagesTechniques D'elevage Intensif Et D'alimentation de Poissons Et de CrustacesDao SouleymanePas encore d'évaluation
- 201 Coute - NR 4 2023Document68 pages201 Coute - NR 4 2023luPas encore d'évaluation
- Les 7 Étapes À Franchir Afin D'être Utile Et Profitable Pour Dieu - Le Blog ParolevivanteDocument12 pagesLes 7 Étapes À Franchir Afin D'être Utile Et Profitable Pour Dieu - Le Blog ParolevivanteEmmanu’EL “1CORTH2:5” MikamonaPas encore d'évaluation
- La Grammaire Des Premiers Temps V1 Reponses Corriges PDFDocument32 pagesLa Grammaire Des Premiers Temps V1 Reponses Corriges PDFadastraperalasporci100% (2)
- TD1 Me ÜmoiresDocument3 pagesTD1 Me ÜmoiresalaeelhassanyPas encore d'évaluation
- Notice de Sécurité IncendieDocument114 pagesNotice de Sécurité IncendieYasser MeftouhPas encore d'évaluation