Académique Documents
Professionnel Documents
Culture Documents
prepECN Item 232 - Dermatoses Faciales - Acné, Rosacée Et Dermatite Séborrhéique - Fiches de Préparation Aux ECN de Médecine
Transféré par
Ghislain AssogbaTitre original
Copyright
Formats disponibles
Partager ce document
Partager ou intégrer le document
Avez-vous trouvé ce document utile ?
Ce contenu est-il inapproprié ?
Signaler ce documentDroits d'auteur :
Formats disponibles
prepECN Item 232 - Dermatoses Faciales - Acné, Rosacée Et Dermatite Séborrhéique - Fiches de Préparation Aux ECN de Médecine
Transféré par
Ghislain AssogbaDroits d'auteur :
Formats disponibles
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.
com/837/dermatologie/item232/
Dermatologie
Item 232: Dermatoses faciales: acné, rosacée et dermatite séborrhéique
Plan
A. ACNÉ
B. ROSACÉE
C. DERMATITE SÉBORRHÉIQUE
Objectifs CNCI
- Diagnostiquer l’acné, la rosacée , la dermatite séborrhéique
- Argumenter l’attitude thérapeutique et planifier le suivi du patient
Recommandations Mots-clés / Tiroirs NPO / PMZ
- Acné AFSSAPS 07 - Séborrhée / kératinisation / P. acnes - Bilan rétinoïde (hCG/TA/CT)
- Lésions rétentionnelles (2) - Education et info du patient
- Polycopié national : - Lésions inflammatoires (2+1) - ABT PO avant rétinoïdes
. Acné - Acné polymorphe juvénile / nodulaire - Isotrétinoïne = contraception
. Rosacée - Stades cliniques de la rosacée (4) - Rosacée: penser C° oculaires
. Dermatite séborrhéique - Malassezia furfur / éthylisme-VIH - DS profuse = sérologie VIH
- Plaques érythémato-squameuses
- Kétoconazole en local
A. ACNÉ
- Généralités
Définition
Acné = pathologie inflamatoire du follicule pilo-sébacée
Primitive dans la grande majorité des cas / rarement secondaire
Epidémiologie
Fréquente +++ : près de 90% des adolescents (13-19ans)
Facteurs de risque
Facteurs génétiques probables mais inconnus
Amélioration transitoire au soleil (mais aggravation au décours)
!! Aucun rôle d’un facteur alimentaire prouvé (dont oeufs, etc..)
Physiopathologie
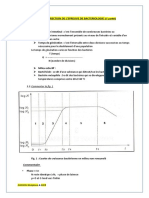
3 facteurs responsables de l’acné +++
Hyperséborrhée
Augmentation de la sécrétion de sébum sous contrôle des androgènes
Par hypersensibilité des glandes aux androgènes (facteurs génétiques
++)
Hyperkératinisationdu canal pilo-sébacé
Multiplication des cellules de la paroi = obstruction du canal pilo-sébacé
Accumulation du sébum → dilatation du canal = « point blanc »
(comédon fermé)
1 sur 7 07/08/2012 21:07
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.com/837/dermatologie/item232/
Puis pigmentation par mélanine de la kératine = « point noir »
(comédon ouvert)
Propionibacterium acnes
Bactérie intra-cellulaire / lipase: TG du sébum → AG comédogènes
Inflammation des comédons = papulo-pustules
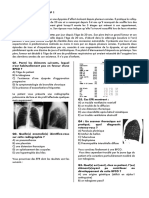
- Diagnostic
Examen clinique
Interrogatoire
Terrain: adolescent (en pratique: souvent avant puberté)
Prises: rechercher médicaments / cosmétiques
Examen physique
Examen du corps entier / patient dénudé / photographies
Lésions élémentaires (3×2)
Lésions rétentionnelles
Comédons ++ = points noirs (comédons ouverts)
Microkystes = points blancs (comédons fermés)
Lésions inflammatoires
Superficielles = papules ou pustules (< 5mm)
Profondes = nodules (> 5mm / signe de gravité)
Lésions associées
Hyperséborrhée: peau d’aspect gras / luisant / pores cutanés
dilatés
Lésions cicatricielles: atrophiques ou hypertrophiques /
pigmentées
Topographie
Visage +++ : « zone en T »: front / nez / pourtour buccal
Partie supérieure du tronc: thorax antérieur / haut du dos
Formes cliniques
Formes modérées d’acné
Acné mixte (polymorphe) juvénile (= « acné vulgaire »)
Associe des lésions rétentionnelles et des lésions inflammatoires
Forme la plus fréquente / !! pas de nodules (sinon acné sévère)
Selon la prédominance d’un des 2 types de lésions élémentaires
acné rétentionnelle: si lésions rétentionnelles prédominantes
acné papulo-pustuleuse: si lésions inflammatoires prédominantes
Formes sévères d’acné
Acné nodulaire (= acné conglobata)
Forme grave touchant l’homme jeune +++ (mais aussi possible chez la
femme)
Atteinte diffuse: visage / nuque / ensemble du tronc +/- membres
Lésions profondes: macrokystes / nodules inflammatoires / abcès /
fistules
Evolution chronique et cicatricielle / souvent résistant au traitement
Acné fulminans
Début brutal avec AEG +++ : fièvre élevée / myalgies / arthralgies
Nodules inflammatoires et suppurés évoluant vers ulcérations
nécrotiques
Peut compliquer un Tt par isorétinoïde si augmentation posologique
trop rapide
Tt = corticothérapie PO en urgence +/- arrêt immédiat de l’isorétinoïde
Autres formes cliniques
Acné tardif
Chez la femme entre 30 et 40 ans +++
Acné monomorphe: lésions papuleuses inflammatoires le plus souvent
Rechercher une hyperandrogénie: hirsutisme + dysménorrhées +
alopécie
Bilan hormonal systématique: dosage des androgènes plasmatiques
Etiologies: tumeur surrénalienne / bloc enzymatique / SOPK / Cushing
Acné secondaire
2 sur 7 07/08/2012 21:07
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.com/837/dermatologie/item232/
Etiologies
Médicamenteuse: lithium, corticoïdes, contraceptifs,
anti-BK,, IS, etc
Professionnelle (huiles / hydrocarbures) / cosmétique (fonds
de teints)
Clinique: à suspecter si:
Evolution rapide / âge inhabituel / localisation inhabituelle
Lésions inflammatoires >> rétentionnelles
Acné néonatal
Acné transitoire / dû aux androgènes maternaux
Régression spontanée en quelques semaines
Examens complémentaires
Pour diagnostic positif: AUCUN: les diagnostic est clinique (PMZ)
Pour bilan pré-thérapeutique
Si Tt par rétinoïdes +++ (!! RMO)
Si femme en âge de procréer = hCG plasmatiques (PMZ)
Pour tous: transaminases / cholestérol total + triglycérides
Diagnostics différentiels
Rosacée: cf infra
Folliculite infectieuse
Dermite faciale (aux corticoïdes)
Syphilis secondaire (syphilide acnéiforme) cf item 95
Remarque: devant une lésion pustuleuse du visage
→ rechercher comédon pour poser le diagnostic d’acné ++
- Traitement
Prise en charge
En ambulatoire / suivi régulier
Education du patient et mesures d’hygiène (7) +++ (PMZ)
Hygiène cutanée: toilette quotidienne sans savon
Ne pas manipuler les comédons ++
Pas d’antiseptiques ou solutions alcooliques
Eviter les cosmétiques comédogènes
Eviter exposition solaire (↓ initiale mais effet rebond)
Pas de régime alimentaire particulier
Traitement d’efficacité lente (2-3M) et ES: prévenir
Tt locaux
En 1ère intention si acné polymorphe juvénile typique +++
Prescription initiale pour une durée de ≥ 3 mois (+/- renouvellée)
Rétinoïdes topiques = trétinoïne
Si lésions rétentionnelles prédominantes ++ : cf action kératinolytique
Ex: trétinoïne (Effederm®) 1 application le soir sur peau sèche et propre
ES: irritation + photosensibilisation: espacement et crème hydratante
Péroxyde de Benzoyle
Si lésions inflammatoires prédominantes ++ : cf action anti-P. acnes
Ex: gel = Cutacnyl® ou Eclaran® / 1x/j sur peau propre
!! NPC avec: benzoate de benzyle (Tt local de la gale: cf item 79)
Antibiothérapie topique = macrolide
En 2nde intention en cas d’intolérance au péroxyde de benzoyle
Jamais seule: en association au péroxyde de benzoyle ou trétinoïne
Ex: érythromycine (Eryfluid®: macrolide): 1x/j sur pustules
!! Remarque: si contraception souhaitée
Pillule avec anti-androgénique (acétate de cyprotérone): Diane 35®
Mais non contraceptif à 100%: non indiqué si Tt par rétinoïde PO
Tt généraux
Antibiothérapie par voie générale = cyclines
Indications
En 2nde intention si acné résistante (!! avant rétinoïdes PO: PMZ)
D’emblée en cas d’acné sévère (nodulaire)
Modalités
3 sur 7 07/08/2012 21:07
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.com/837/dermatologie/item232/
Ex: tétracycline (Tétralysal®) / doxycycline / minocycline
PO / durée ≥ 3 mois (amélioration seulement après ≥ 1 mois)
!! Photosensibilisant: exposition au soleil CI / pas d’ABT local
Rétinoïdes par voie générale = isotrétinoïne
Indications = limitées +++
Acné kysto-nodulaire de l’homme jeune
Acné résistante au Tt local et ABT par voie générale
Modalités
Isotrétinoïne = Roaccutane® / Procuta® / Curacné®
PO / durée: 4-6 mois / 0.5-1mg/kg/j sans dépasser 120-150mg/kg
!! Jamais prescrit d’emblée: d’abord contraception puis Cs à +1 mois
!! Effets secondaires (5)
Tératogène / cytolyse hépatique / hyperlipidémie
Sécheresse cutanée (xérose), des yeux, des lèvres
Exacerbation aiguë les 4 premières semaines de Tt
→ Mesures associées (4)
Contraception efficace +++ : de -1M à +1M (PMZ)
Crème hydratante / stick labial / éviter les lentilles
Arrêt d’une ABT par voie générale (cyclines: risque d’HTIC)
Signature d’un consentement éclairé écrit (par parents si mineure)
Gluconate de Zinc
Rubozinc® PO / durée: 2 mois / activité anti-inflammatoire
Utile si CI aux cyclines ou pendant l’été (car non photosensiblisant)
Hormonothérapie anti-androgène
Si acné avec hyperandrogénie: acétate de cyprotérone à forte dose (androcur®)
!! Ne peut être prescrit comme contraception si isotrétinoïne (car pas d’AMM)
Stratégie thérapeutique (!! RPC AFSSAPS 07)
Acné minime à modérée (polymorphe)
à prédominance rétentionnelle
rétinoïde local (trétinoïne) en 1ère intention
à prédominance inflammatoire
forme localisée
péroxyde de benzoyle en 1ère intention
si intolérance: érythromycine local + rétinoïde topique
forme diffuse et/ou d’évolution prolongée
ABT générale: cycline / !! associée à un Tt local (péroxyde ou
trétinoïne)
en cas d’échec: isotrétinoïne per os
Acné sévère (nodulaire)
Isotrétinoïne per os / prescription spécialisée
Mesures associées
Information du patient sur les ES: sécheresse cutanée ++
Signature d’un consentement éclairé écrit en cas d’isotrétinoïne
Arrêt des médicaments et cosmétiques favorisants
Hydratation de la peau du visage par crème émolliente
Surveillance
Clinique: évolution / tolérance du Tt / éducation du patient
Paraclinique:
Si Tt par isotrétinoïde PO (!! RMO) (PMZ)
avant prescription: [hCG / TA / CT-TG] (après 1M de contraception)
pendant traitement: hCG = 1x/M et TA + CT-TG = 1x3M
après traitement: contrôle des &# 946;-hCG à +5S après arrêt
B. ROSACÉE
- Généralités
Definition
4 sur 7 07/08/2012 21:07
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.com/837/dermatologie/item232/
Dermatose faciale inflammatoire bénigne touchant l’adulte
Epidémiologie
Fréquente = 2-3% des consultations en dermato
Terrain typique: F > H (sauf stade 4) / peau claire
Age moyen d’installation: femme entre 40 et 50ans
Physiopathologie
Composante vasculaire: troubles de la microvascularisation faciale
Composante inflammatoire: rôle de D. folliculorum +/- de H. Pylori
- Diagnostic
Examen clinique = stades cliniques de la rosacée +++
Stade 1 = bouffées vasomotrices (« flushes »)
Erythrose paroxystique du visage avec sensation de châleur
Déclenchées par: châleur / stress / émotion / aliments / alcool
Stade 2 = rosacée érythémato-téléangiectasique (« couperose »)
Erythrose faciale permanente +/- oedème frontal ou nasal
Téléangiectasies prédominantes aux joues et au nez
Stade 3 = rosacée papulo-pustuleuse (« phase d’état »)
Papules +/- pustules inflammatoires sur érythème téléangiectasique
Gène oculaire: sécheresse, picotement, hyperhémie conjonctivale
Stade 4 = éléphantiasis facial (« phase tardive »)
Tuméfactions érythémateuses dures / bosselées (au nez = rhynophyma)
Stade rare: quasiment que chez l’homme ++
Examens complémentaires
AUCUN: le diagnostic est purement clinique (PMZ)
Diagnostics différentiels
Stade 1: tumeurs carcinoïdes / CMT / toxidermies
Stade 2: LED / dermatite séborrhéique / Cushing / polyglobulie
Stade 3: acné / folliculite / dermatite aux corticoïdes
Stade 4: aucun
- Evolution
Histoire naturelle
!! peut débuter d’emblée à un stade 2 ou 3
Evolution chronique paroxystique: par poussées
Flushes du stade 1: par poussée / disparition progressive
Téléangiectasies du stade 2: restent définitivement
Papulo-pustules du stade 3: évolution par poussée
Rhynophyma du stade 4: définitif / aucun traitement
Complications
Dermatose bénigne = gêne esthétique essentiellement
Complications oculaires +++
Surtout chez l’homme: examen ophtalmo systématique
→ blépharites / conjonctivite / syndrome sec / kératite
- Traitement
Prise en charge
Prise en charge ambulatoire / suivi au long cours
Information du patient: pathologie chronique / Tt suspensif seulement
Tt selon le stade
Stade 1 = pas de Tt / éviter les facteurs déclenchants +++
Stade 2 = pas de Tt / parfois: laser: destruction des téléangiectasies
Stade 3 = ABT: métronidazole en topique +/- doxycycline PO
Stade 4 = dermabrasion: laser au CO2 +/- Tt chirurgical
Surveillance
Clinique seulement: évolution / poussée / gêne esthétique / C° oculaires
5 sur 7 07/08/2012 21:07
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.com/837/dermatologie/item232/
C. DERMATITE SÉBORRHÉIQUE
- Généralités
Définition
Dermatose de la face touchant les zones séborrhéiques
Epidémiologie
Fréquente: 5-10% des consultations de dermatologie
Touche l’homme entre 18 et 40ans +++
Physiopathologie
Etiologie infectieuse
Germe = levure: malassezia furfur
Levure saprophyte lipophile: dans les zones séborrhéiques
Facteurs déclenchants = passage de la forme saprophyte à la forme pathogène
Immuno-dépression: éthylisme / cancers / VIH (PMZ)
Stress émotionel / fatigue / hospitalisation
Syndrome parkinsonien / neuroleptiques
- Diagnostic
Examen clinique
Forme typique = dermatite séborrhéique du visage
Lésion élémentaire
Plaques érythémato-squameuses / mal limitées
avec petites squames grasses non adhérentes
rarement: prurigineux / sensation d’inconfort (picotement)
Topographie = zones séborrhéiques du visage
Sillons naso-géniens (++) / lisère du cuir chevelu / menton / sourcils
Autres formes cliniques
DS du cuir chevelu +++
Petites squames non adhérentes (aspect de « pellicules »)
Le plus souvent isolée (pas d’atteinte du visage)
DS du tronc
Plaques annulaire / polycyclique / bordure érythémato-squameuse
Prédominante dans les zones médiothoraciques pileuses (pré-sternales)
DS du nourrisson
Lésions croûteuses / jaunes / face et cuir chevelu
Diagnostic ≠ de la dermatite atopique du nourrisson ++ : cf item 114
Examens complémentaires
Pour diagnostic positif
AUCUN: le diagnostic est purement clinique (pas de bactério)
!! Si forme profuse ou résistante
Sérologie VIH (avec accord du patient) (PMZ)
Diagnostics différentiels
DS du visage: rosacée / LED / psoriasis du visage (« sébopsoriasis »)
DS du cuir chevelu: psoriasis ++ / teignes
DS du tronc: dermatophytie de la peau glabre
DS du nourrisson: dermatite atopique
- Evolution
Dans la forme typique (DS du visage)
Installation après adolesence: 18-50ans / sujet de sexe masculin
Evolution chronique paroxystique (poussées déclenchées par stress ++)
Amélioration pendant l’été / aggravation en hiver
- Traitement
Prise en charge
Tt en ambulatoire / suivi au long cours
Information et éducation du patient +++
6 sur 7 07/08/2012 21:07
prepECN Item 232: Dermatoses faciales: acné, rosacée et dermatite sé... http://www.prepecn.com/837/dermatologie/item232/
Pathologie chronique: Tt suspensif et non curatif
Eviter les facteurs déclenchant des poussées
Tt locaux
Anti-fongiques topiques +++
Kétoconazole (Kétoderm®) en crème ou moussant/ sur visage +/- cuir chevelu
Tt d’attaque: 2x/S pendant 2 à 4S +/- Tt d’entretien au décours si besoin
Autres Tt locaux
Shampooing au kétoconazole ou au pyrithione de zinc pour DS du cuir chevelu
En cas de poussée importante: dermocorticoïdes classes 2 ou 3 (!! transitoires)
Mesures associées
Contrôle des facteurs favorisant stress / éthylisme / iatrogénie…
Si besoin: soutien psychologique +/- anxiolytiques
Surveillance
Clinique seulement: évolution / gêne esthétique / retentissement social
7 sur 7 07/08/2012 21:07
Vous aimerez peut-être aussi
- Les maladies infantiles: Découvrez les pathologies les plus communes chez l'enfantD'EverandLes maladies infantiles: Découvrez les pathologies les plus communes chez l'enfantPas encore d'évaluation
- Derma To LogieDocument84 pagesDerma To Logiem.aPas encore d'évaluation
- 3 EczemaDocument5 pages3 EczemaImane FikriPas encore d'évaluation
- 5 ToxidermiesDocument4 pages5 ToxidermiesImane Fikri100% (1)
- II-232-Dermatoses Faciales Acné, Rosacée, Dermatite Séborrhéique FICHEDocument1 pageII-232-Dermatoses Faciales Acné, Rosacée, Dermatite Séborrhéique FICHENemo LuPas encore d'évaluation
- Dermatologie Résumé DjalilDocument96 pagesDermatologie Résumé Djalildoud loPas encore d'évaluation
- 1lesions ElementairesDocument7 pages1lesions ElementairesImane FikriPas encore d'évaluation
- 2 - Dermatologie - EczémasDocument5 pages2 - Dermatologie - EczémasÉmilie du Châtelet100% (1)
- Acné DR ChichaDocument5 pagesAcné DR ChichaSonia MarchPas encore d'évaluation
- Item 113 - PruritDocument3 pagesItem 113 - Pruritabdele.adelPas encore d'évaluation
- Item 109 - Dermatose FacialeDocument5 pagesItem 109 - Dermatose Facialeabdele.adelPas encore d'évaluation
- Item 111 - Hemangiome-Malformation VasculaireDocument4 pagesItem 111 - Hemangiome-Malformation VasculaireMahmoud OmaraPas encore d'évaluation
- AcnésDocument2 pagesAcnésBarinaPas encore d'évaluation
- 1-Dr Nait Said Introduction A La DermatologieDocument9 pages1-Dr Nait Said Introduction A La DermatologieMel ÃmelPas encore d'évaluation
- Item 152 - Infection CutanéomuqueuseDocument11 pagesItem 152 - Infection Cutanéomuqueuseabdele.adelPas encore d'évaluation
- 16 - EczémasDocument2 pages16 - Eczémasسبحان اللهPas encore d'évaluation
- Les BruluresDocument4 pagesLes BruluresDounya FarajPas encore d'évaluation
- Dermato6an Acne2023chehadDocument7 pagesDermato6an Acne2023chehadNour El YassminePas encore d'évaluation
- La Gale HumaineDocument5 pagesLa Gale HumaineAFAF ELAMRIPas encore d'évaluation
- 8 Tuberculose CutanéeDocument4 pages8 Tuberculose CutanéeImane FikriPas encore d'évaluation
- 4b d1 Ue10 Cours 1a Sémiologie de La Peau Et Des Phanères Prurit FicheDocument6 pages4b d1 Ue10 Cours 1a Sémiologie de La Peau Et Des Phanères Prurit FichejozilfrancelPas encore d'évaluation
- Eczémas - DR - HAOUIDocument75 pagesEczémas - DR - HAOUIOtmane SakinaPas encore d'évaluation
- 5 - Dermatologie - AcnéDocument5 pages5 - Dermatologie - AcnéÉmilie du ChâteletPas encore d'évaluation
- Item 110 - Dermatose Bulleuse AutoimmuneDocument5 pagesItem 110 - Dermatose Bulleuse AutoimmuneMahmoud OmaraPas encore d'évaluation
- ITEM-R2C 171 (Ex-167) - ECTOPARASITOSE CUTANÉEDocument4 pagesITEM-R2C 171 (Ex-167) - ECTOPARASITOSE CUTANÉEabdele.adelPas encore d'évaluation
- Les Maladies Éruptives Chez L'enfant As Module 3Document28 pagesLes Maladies Éruptives Chez L'enfant As Module 3AlexiaFoderaPas encore d'évaluation
- Maladies Inflammatoires de La PeauDocument60 pagesMaladies Inflammatoires de La PeauLydie Praxede EkoboPas encore d'évaluation
- Affections Bactériennes CommunesDocument4 pagesAffections Bactériennes CommunesAsmae OuissadenPas encore d'évaluation
- 109 Dermatoses Faciales Acne - , Rosace - E, Dermatite Se - Borrhe - IqueDocument3 pages109 Dermatoses Faciales Acne - , Rosace - E, Dermatite Se - Borrhe - IqueAboubacar SomparePas encore d'évaluation
- 1 - Dermatologie - Introduction À La DermatologieDocument8 pages1 - Dermatologie - Introduction À La DermatologieÉmilie du ChâteletPas encore d'évaluation
- Oeil Rouge Et Ou DouloureuxDocument2 pagesOeil Rouge Et Ou DouloureuxBarinaPas encore d'évaluation
- I-8-114-Allergies Cutanéo-Muqueuses Chez L'enfant Et L'adulte Urticaire, Dermatite Atopique Et de Contact FICHEDocument1 pageI-8-114-Allergies Cutanéo-Muqueuses Chez L'enfant Et L'adulte Urticaire, Dermatite Atopique Et de Contact FICHENemo LuPas encore d'évaluation
- 60 - RT - CelluliteDocument15 pages60 - RT - CelluliteSara El BaziPas encore d'évaluation
- AcnéDocument5 pagesAcnéÃßD ÔûñîPas encore d'évaluation
- Mycoses Superficielles Partie 2 PDFDocument1 pageMycoses Superficielles Partie 2 PDFNoureddine BenghersallahPas encore d'évaluation
- Fiche2023 ECNi-fr Item-116Document2 pagesFiche2023 ECNi-fr Item-116Ghislain AssogbaPas encore d'évaluation
- 27.10.22 Macules Et PurpuraDocument3 pages27.10.22 Macules Et PurpuraVictoire SIMIERPas encore d'évaluation
- 117 Ex 114 PsoriasisDocument6 pages117 Ex 114 PsoriasisYessinePas encore d'évaluation
- Les EczémasDocument63 pagesLes EczémasOussama HamadiPas encore d'évaluation
- 2 PsoriasisDocument4 pages2 PsoriasisImane FikriPas encore d'évaluation
- MYCOSESDocument2 pagesMYCOSESlilisasaiPas encore d'évaluation
- 12 EPIDERMOMYCOSES 2018 Pré PDFDocument119 pages12 EPIDERMOMYCOSES 2018 Pré PDFSALMA ALAOUIISMAILIPas encore d'évaluation
- 44-Dermatoses Cutanées Courantes - Cours 5ème Année 2019-2020Document6 pages44-Dermatoses Cutanées Courantes - Cours 5ème Année 2019-2020SamPas encore d'évaluation
- Item 110 - Dermatose Bulleuse Auto-ImmuneDocument6 pagesItem 110 - Dermatose Bulleuse Auto-Immuneabdele.adelPas encore d'évaluation
- 3-Toxidermies MedicamenteusesDocument3 pages3-Toxidermies Medicamenteusesnabil bbaPas encore d'évaluation
- Sémiologie OeildocxDocument4 pagesSémiologie OeildocxAnna DaouPas encore d'évaluation
- Dermatologie ResuméDocument6 pagesDermatologie Resuméyasser kasmi100% (1)
- Dermatoses Faciales - Acne Rosacee Dermatite SeborrheiqueDocument6 pagesDermatoses Faciales - Acne Rosacee Dermatite SeborrheiqueaminePas encore d'évaluation
- Classification Anatomopathologique Des TumeursDocument2 pagesClassification Anatomopathologique Des TumeursThe ShowmanPas encore d'évaluation
- Dermatose Du Nourrisson 1Document53 pagesDermatose Du Nourrisson 1hamzacr7medPas encore d'évaluation
- Dermato6an05 AcneDocument6 pagesDermato6an05 AcneNour El YassminePas encore d'évaluation
- Cat Prurit PDFDocument31 pagesCat Prurit PDFEbePas encore d'évaluation
- Formes Clinique Eczema PsoriasisDocument2 pagesFormes Clinique Eczema PsoriasisDjawed BenameurPas encore d'évaluation
- Item 111 - Dermatoses FacialesdDocument9 pagesItem 111 - Dermatoses Facialesddark13nicolasPas encore d'évaluation
- Fiche Semiologie Dermatologique BoraleviDocument1 pageFiche Semiologie Dermatologique Boralevisabiou amadouPas encore d'évaluation
- Varicelle ZonaDocument37 pagesVaricelle ZonaMeissa NgomPas encore d'évaluation
- 110 Dermatoses Bulleuses Touchant La Peau Et Ou Les Muqueuses Externes - 0Document1 page110 Dermatoses Bulleuses Touchant La Peau Et Ou Les Muqueuses Externes - 0Aboubacar SomparePas encore d'évaluation
- Oncak DD PsoriasisDocument1 pageOncak DD PsoriasisRikka Wijaya JfPas encore d'évaluation
- 152 Infections Cutanéo-Muqueuses Et Des Phanères, Bactériennes Et Mycosiques de L'adulte Et de L'enfant - 0Document4 pages152 Infections Cutanéo-Muqueuses Et Des Phanères, Bactériennes Et Mycosiques de L'adulte Et de L'enfant - 0Amine KssiliPas encore d'évaluation
- Cat Devant Une Conduite SuicidaireDocument28 pagesCat Devant Une Conduite SuicidaireGhislain AssogbaPas encore d'évaluation
- Correction BacterioDocument14 pagesCorrection BacterioGhislain AssogbaPas encore d'évaluation
- Conseils Pour Le Concours de ResidanatDocument4 pagesConseils Pour Le Concours de ResidanatBèn TàkiPas encore d'évaluation
- Compil - Examen Lic Immuno Juin 2018Document2 pagesCompil - Examen Lic Immuno Juin 2018Ghislain AssogbaPas encore d'évaluation
- Avis Appel A Candidature Bourse D'excellece 2023-2026 SigneDocument4 pagesAvis Appel A Candidature Bourse D'excellece 2023-2026 SigneMeissa NgomPas encore d'évaluation
- Research: Facteurs Prédictifs de Succès Des Étudiants en Première Année de Médecine À L'université de ParakouDocument7 pagesResearch: Facteurs Prédictifs de Succès Des Étudiants en Première Année de Médecine À L'université de ParakouGhislain AssogbaPas encore d'évaluation
- Roneo - 05 - Ue8 Cours 5 Voies Visuelles Vision Binoculaire Et OculomotricitDocument20 pagesRoneo - 05 - Ue8 Cours 5 Voies Visuelles Vision Binoculaire Et OculomotricitGhislain AssogbaPas encore d'évaluation
- AVC HasDocument32 pagesAVC Hashaze binPas encore d'évaluation
- Omw 1 PADocument2 pagesOmw 1 PAGhislain AssogbaPas encore d'évaluation
- prepECN Item 232 - Dermatoses Faciales - Acné, Rosacée Et Dermatite Séborrhéique - Fiches de Préparation Aux ECN de MédecineDocument7 pagesprepECN Item 232 - Dermatoses Faciales - Acné, Rosacée Et Dermatite Séborrhéique - Fiches de Préparation Aux ECN de MédecineGhislain AssogbaPas encore d'évaluation
- 2) DermatologieDocument5 pages2) Dermatologiemehdi bhjPas encore d'évaluation
- Fichier - Produit - 2388 (Francais)Document7 pagesFichier - Produit - 2388 (Francais)Vinh Vũ ĐứcPas encore d'évaluation
- Shampooings - Actifs Adaptés À Chaque Problème SpécifiqueDocument18 pagesShampooings - Actifs Adaptés À Chaque Problème SpécifiqueMohamed KARASADPas encore d'évaluation
- Malassezioses UT EHBFDocument39 pagesMalassezioses UT EHBFIkram BendehbiPas encore d'évaluation
- Demangeaisons (Prurit)Document4 pagesDemangeaisons (Prurit)Samir SifouedPas encore d'évaluation
- Polycope MalasseziosesDocument3 pagesPolycope Malasseziosesfifi fifiPas encore d'évaluation
- Dermatite SéborrhéïqueDocument3 pagesDermatite SéborrhéïqueAlberto GeorgePas encore d'évaluation
- Séquence 1 Séance 11 (Affection Cuir Chevelu)Document4 pagesSéquence 1 Séance 11 (Affection Cuir Chevelu)sarah.elbaPas encore d'évaluation
- Psoriasis - DR - BENAHMEDDocument12 pagesPsoriasis - DR - BENAHMEDOtmane SakinaPas encore d'évaluation
- 1 ÉtapeDocument9 pages1 ÉtapeOtmane SakinaPas encore d'évaluation
- Notice Vavo Shampoo 0.02 Shampoing Fl. 100ml PDFDocument1 pageNotice Vavo Shampoo 0.02 Shampoing Fl. 100ml PDFRatil RettaPas encore d'évaluation
- ECNiDocument97 pagesECNiNarimènePas encore d'évaluation
- Erytheme Fessier 2.0Document18 pagesErytheme Fessier 2.0Abdias AffoukouPas encore d'évaluation
- Ordonnances Mycologie MédicaleDocument16 pagesOrdonnances Mycologie Médicalehappy49100% (1)
- 2 - Le PsoriasisDocument7 pages2 - Le PsoriasisImene ImenePas encore d'évaluation
- PsoriasisDocument2 pagesPsoriasisBarinaPas encore d'évaluation
- La Martingale Dermatologie Entraînement EDNDocument242 pagesLa Martingale Dermatologie Entraînement EDNgwendal.raphalenPas encore d'évaluation
- PSORIASIS PRESENTATION DR Taibi-Berrah - CopieDocument80 pagesPSORIASIS PRESENTATION DR Taibi-Berrah - CopieSelma Ben98Pas encore d'évaluation
- Dermatologie Pediatrique1Document60 pagesDermatologie Pediatrique1brave_ftPas encore d'évaluation
- Parasito09 Infections MalasseziaDocument7 pagesParasito09 Infections MalasseziaABDENOUR BESSALAHPas encore d'évaluation
- Scdpha T 2009 Privet Tonini SandrineDocument170 pagesScdpha T 2009 Privet Tonini SandrineAlycia SafaPas encore d'évaluation
- Dermatologie PratiqueDocument196 pagesDermatologie PratiqueSamy CollinPas encore d'évaluation
- III-329-Prurit (Avec Le Traitement) FICHEDocument1 pageIII-329-Prurit (Avec Le Traitement) FICHENemo LuPas encore d'évaluation
- Item 111 (Ex-109) Dermatose FacialeDocument30 pagesItem 111 (Ex-109) Dermatose FacialeNarimènePas encore d'évaluation
- (Collection ORL) Legent, François - Malard, Olivier - L'Otoscopie en Pratique Clinique-Elsevier-Masson, Educa Books (2015)Document183 pages(Collection ORL) Legent, François - Malard, Olivier - L'Otoscopie en Pratique Clinique-Elsevier-Masson, Educa Books (2015)Thibault DEDIEUPas encore d'évaluation
- Le Guide Des Pellicules Ooreka PDFDocument57 pagesLe Guide Des Pellicules Ooreka PDFSteciePas encore d'évaluation
- MalasseziaDocument3 pagesMalasseziaZied BouabenePas encore d'évaluation
- Dermatoses Faciales - Dermite Séborrhéique Et RosacéeDocument10 pagesDermatoses Faciales - Dermite Séborrhéique Et RosacéeSAMI Abi FarrajPas encore d'évaluation
- LE PLACEBO, C'EST VOUS !: Comment donner le pouvoir à votre espritD'EverandLE PLACEBO, C'EST VOUS !: Comment donner le pouvoir à votre espritPas encore d'évaluation
- 20 Véritables remèdes de nos grands-mères pour maigrir vite et enfin perdre du poidsD'Everand20 Véritables remèdes de nos grands-mères pour maigrir vite et enfin perdre du poidsÉvaluation : 5 sur 5 étoiles5/5 (1)
- Pendule et magnétisme: 2 guides en 1D'EverandPendule et magnétisme: 2 guides en 1Évaluation : 5 sur 5 étoiles5/5 (1)
- Régime Charge Glycémique, Régime Express IG: Perdre 10 kg et vivre 10 ans de plus ! + 39 Recettes IG basD'EverandRégime Charge Glycémique, Régime Express IG: Perdre 10 kg et vivre 10 ans de plus ! + 39 Recettes IG basÉvaluation : 5 sur 5 étoiles5/5 (2)
- Nourrir mon Enfant intérieur: L'anti-régime d'une diététicienne épicurienneD'EverandNourrir mon Enfant intérieur: L'anti-régime d'une diététicienne épicurienneÉvaluation : 5 sur 5 étoiles5/5 (1)
- Encyclopédie de la thérapie par ventouses : Une nouvelle éditionD'EverandEncyclopédie de la thérapie par ventouses : Une nouvelle éditionPas encore d'évaluation
- Le TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.D'EverandLe TDAH chez l’adulte : Comment reconnaître & faire face au TDAH chez l’adulte en 30 étapes faciles.Pas encore d'évaluation
- Beauté Santé: 107 Recettes faciles de produits cosmétiques bio à faire vous-mêmes avec les ingrédients de votre cuisine !D'EverandBeauté Santé: 107 Recettes faciles de produits cosmétiques bio à faire vous-mêmes avec les ingrédients de votre cuisine !Évaluation : 5 sur 5 étoiles5/5 (1)
- L'alchimie des herbes: Guide du débutantD'EverandL'alchimie des herbes: Guide du débutantÉvaluation : 3.5 sur 5 étoiles3.5/5 (3)
- Jeûne Intermittent, Fasting : L’ultime guide de la méthode la plus efficace pour perdre du poids naturellement, gagner en énergie et vivre plus longtemps en meilleure santéD'EverandJeûne Intermittent, Fasting : L’ultime guide de la méthode la plus efficace pour perdre du poids naturellement, gagner en énergie et vivre plus longtemps en meilleure santéÉvaluation : 2.5 sur 5 étoiles2.5/5 (2)
- Manuel pour les débutants Fabriquez des savons naturelsD'EverandManuel pour les débutants Fabriquez des savons naturelsÉvaluation : 3 sur 5 étoiles3/5 (2)
- Régime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursD'EverandRégime IG bas pour débutants : Guide pratique de la cuisine IG bas super facile avec 45 recettes IG bas pour tous les joursPas encore d'évaluation
- La maîtrise de soi-même par l'autosuggestion consciente: la méthode CouéD'EverandLa maîtrise de soi-même par l'autosuggestion consciente: la méthode CouéPas encore d'évaluation
- Victoire totale sur toutes les maladiesD'EverandVictoire totale sur toutes les maladiesÉvaluation : 5 sur 5 étoiles5/5 (1)
- Ondes de forme vues par un physicien: Les ondes de forme ont une action bien réelleD'EverandOndes de forme vues par un physicien: Les ondes de forme ont une action bien réellePas encore d'évaluation
- L'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertD'EverandL'Argent Colloïdal - L'Antibiotique Naturel: L'Alternative Holistique Aux Antibiotiques Nouveau DécouvertPas encore d'évaluation
- Hypnose pour la perte de poids: Perte de poids rapide grâce à l'auto-hypnose pour retrouver l'estime de soi et arrêter de manger de façon émotionnelleD'EverandHypnose pour la perte de poids: Perte de poids rapide grâce à l'auto-hypnose pour retrouver l'estime de soi et arrêter de manger de façon émotionnelleÉvaluation : 5 sur 5 étoiles5/5 (1)
- Comment perdre la graisse du ventre En français/ How To Lose Belly Fat In FrenchD'EverandComment perdre la graisse du ventre En français/ How To Lose Belly Fat In FrenchPas encore d'évaluation
- La maîtrise de soi-même par l'autosuggestion conscienteD'EverandLa maîtrise de soi-même par l'autosuggestion conscienteÉvaluation : 5 sur 5 étoiles5/5 (2)
- Biologie des Croyances: Comment affranchir la puissance de la conscience, de la matière et des miraclesD'EverandBiologie des Croyances: Comment affranchir la puissance de la conscience, de la matière et des miraclesPas encore d'évaluation